Тема на тему склеродермия
Склеродермия (плотная кожа, sclerodermia systemica; генерализованная, склероз системный прогрессирующий) - заболевание, обусловленное системной прогрессирующей дезорганизацией соединительной ткани с преобладанием фиброзно-атрофических изменений кожи и внутренних органов, поражением сосудов.
Распространенность склеродермии у взрослых колеблется в пределах 15–75 случаев на 100 тыс. населения, заболеваемость – 0,45–1,9 на 100 тыс. населения в год.
Этиология не известна. Отдельные авторы рассматривают склеродермию как проявление боррелиоза (болезни Лайма).
Патогенез аутоиммунный. В патогенезе ведущее значение имеет нарушение метаболизма коллагена, связанное с функциональной гиперактивностью фибробластов и гладкомышечных клеток сосудистой стенки, с избыточным коллагенообразованием (и фиброзом), нарушением микроциркуляции, обусловленное изменением агрегатных свойств крови.
Имеется наследственная предрасположенность к заболеванию.
Провоцируется переохлаждением, действием химических веществ, травмой, инфекцией, непереносимостью лекарств, вакцинацией, абортами, родами, климаксом.
Факторы риска: 1. женский пол (женщины болеют в 3 раза чаще мужчин), 2. возраст 20—50лет, 3. эндокринопатии.
Склеродермия может быть ограниченной и системной.
Ограниченная склеродермия — заболевание, характеризующееся только поражением кожи. Различают бляшечную, линейную и поверхностную склеродермию.
Бляшечная склеродермия проявляется одним или несколькими плотными за счёт воспалительного отёка очагами различной величины, овально-округлой формы, синюшно-розового или белесоватого цвета, четко отграниченными от окружающей кожи на туловище и конечностях. Очаги поражения медленно увеличиваются, иногда сливаются. Краевая зона в форме фиолетового кольца свидетельствует о прогрессировании процесса. Воспаление заканчивается атрофией, склерозом и пигментнтацией (депигментацией) очагов.
Линейная склеродермия (лентовидная, полосовидная) локализуется большей частью на конечностях, иногда по ходу нервов. Форма ограниченной склеродермии, при которой отмечается одностороннее поражение конечностей и туловища, называется гемисклеродермией. При локализации на лице, в области переносицы, лба и волосистой части головы очаг поражения может напоминать рубец от удара саблей (саблевидная склеродермия).
Поверхностная склеродермия (каплевидная, точечная, болезнь белых пятен) характеризуется небольшими (несколько миллиметров), белесоватого цвета, слегка инфильтрированными пятнами разнообразной формы, при разрешении которых остается атрофия кожи. Процесс локализуется преимущественно на шее и туловище.
Прогрессирующая гемиатрофия лица (синдром Парри–Ромберга) характеризуется прогрессирующей атрофией половины лица, проявляющейся дистрофическими изменениями кожи, подкожной клетчатки, мышц и костей лицевого скелета.
Лечение ограниченной склеродермии включает повторяющиеся курсы инъекций лидазы, применение витаминов В1, РР, Е, инъекции стекловидного тела, аппликации диметилсульфоксида и электрофорез раствора гиалуронидазы на очаги поражения, парафиновые или грязевые аппликации, ультразвуковую терапию, облучение лазером, сероводородные ванны, санаторно-курортное лечение.
Прогноз для жизни благоприятный. Иногда наблюдается переход в системную склеродермию.
Клиника системной склеродермии. Заболевание начинается исподволь с синдрома Рейно, характеризующаяся приступообразной ишемией кистей (обычно пальцев), иногда стоп, с посинением или побелением кожи, приводящей к образованию трофических язв, деформации ногтей, гангрене.
При системной склеродермии поражаются многие органы и ткани
1. кожа - патогномоничный признак заболевания – сначала распространенный плотный воспалительный отёк, в дальнейшем - уплотнение (склероз) и атрофия кожи в очагах поражения (лицо, кисти рук, другие участки). Очаг пигментируется или депигментируется, на нём выпадают волосы вплоть до полного облысения. Могут появиться телеангиоэктазии. Больной не может сжать пальцы в кулак.
2. суставы по типу стойких артралгий, что связано с патологическими процессами в периартикулярных тканях (коже, сухожилиях, суставных сумках, мышцах, костях). Артралгии наблюдаются у 80-90% больных, нередко сопровождаясь выраженной деформацией суставов за счет пролиферативных изменений околосуставных тканей. Важный диагностический признак - остеолиз концевых, а в тяжёлых случаях и средних фаланг пальцев рук, реже ног;
3. мышцы - фиброзирующий миозит - сопровождается миалгиями, уплотнением за счёт воспалительного отёка, затем атрофией и склерозированием мышц, снижением мышечной силы. Иногда наблюдается острый полимиозит с болью, припухлостью мышцы. Фиброз мышц сопровождается фиброзом сухожилий, что приводит к мышечно-сухожильным контрактурам - одной из причин инвалидизации больных;
4. отложение солей кальция (кальциноз) в периартикулярных тканях пальцев в виде болезненных образований под кожей, самопроизвольно вскрывающихся с отторжением известковых масс,
5. сердечно-сосудистая система - почти у всех больных поражаются миокард и эндокард, редко перикард. Развивается склеродермический кардиосклероз, который характеризуется болью в области сердца, одышкой, экстрасистолией, приглушением тонов и систолическим шумом на верхушке, расширением сердца влево, а в наиболее тяжелых случаях образуется аневризма сердца в связи с замещением мышечной ткани фиброзной.
При рентгенологическом исследовании отмечаются ослабление пульсации и выбухание контуров сердца. На ЭКГ - снижение вольтажа, экстрасистолия, нарушения проводимости вплоть до атриовентрикулярной блокады; инфарктоподобная ЭКГ бывает при развитии массивных очагов фиброза в миокарде. Если процесс локализуется в эндокарде, возможны развитие склеродермического порока сердца. Обычно страдает митральный клапан. Сердечная недостаточность развивается редко;
6. крупные сосуды с клинической картиной облитерирующего тромбангиита; с трофическими язвами в области стоп и голеней,
7. лёгких в виде диффузного или очагового пневмофиброза, преимущественно базальных отделов лёгких, сопровождается, как правило, эмфиземой, а нередко плевритом. При рентгенологическом исследовании - усиление и деформация лёгочного рисунка с мелкоячеистой структурой ("медовые соты") - склеродермический пневмофиброз;
8. почки - гломерулонефрит с гипертоническим синдромом и почечной недостаточностью - "истинная склеродермическая почка";
9. пищевод, проявляющееся дисфагией, изжогой, расширением, ослаблением перистальтики и ригидностью стенок с замедлением пассажа бария при рентгенологическом исследовании, что приводит к анорексии, похуданию, болям в животе, упорным запорам; иногда поносам. Нередко в нижнем отделе ригидного пищевода образуются пептические язвы,
10. нервная система - полиневриты, вегетативная неустойчивость (нарушение потоотделения, терморегуляции, вазомоторные реакции сосудов кожи), эмоциональной лабильностью, раздражительностью, плаксивостью и мнительностью, бессонницей. В редких случаях возникает картина энцефалита или психоза. Возможна симптоматика склероза сосудов головного мозга в связи с их склеродермическим поражением даже у лиц молодого возраста;
11. полиаденит, гепатоспленомегалия;
12. эндокринная система - плюригландулярная недостаточность или патология той или иной железы внутренней секреции;
13. интоксикация. 14. астения.
Выделяют два варианта течения склеродермии: подострое и хроническое.
Хроническое заболевание продолжается десятки лет с минимальной активностью процесса и постепенным распространением поражений на разные внутренние органы, функция которых долго не нарушается. Такие больные страдают преимущественно от поражения кожи, суставов и трофических нарушений.
В рамках хронической системной склеродермии выделяют КРСТ-синдром (кальциноз, синдром Рейно, склеродактилия и телеангиоэктазия), характеризующийся длительным доброкачественным течением с крайне медленным развитием висцеральной патологии.
При подостром течении заболевание начинается с артралгий, похудания, быстро нарастает висцеральная патология, заболевание неуклонно прогрессирует с распространением патологического процесса на многие органы и системы. Смерть обычно наступает через 1-2 года от начала заболевания.
Лабораторные данные: умеренная нормо- или гипохромная анемия, умеренные лейкоцитоз и эозинофилия, преходящая тромбоцитопения. СОЭ нормальная или умеренно повышена при хроническом течении и значительно увеличена (до 50-60мм/ч) при подостром, наличие С-реактивного белка, повышение содержания фибриногена, γ-глобулинов; нередко обнаруживают ревматоидный и антинуклеарный факторы, антицентромерные и так называемые Scleroderma70 антинуклеарные антитела.
Лечение:
-антибиотики пенициллинового ряда — рекомендуемый курс 15–20 млн ЕД. При непереносимости пенициллина, его можно заменить фузидовой кислотой, оксациллином, ампициллином, амоксициллином,
-преднизолон по 20 - 30мг дают в течение 1-1,5мес до достижения выраженного терапевтического эффекта, в дальнейшем очень медленно снижают, поддерживающую дозу (5-1 мг преднизолона) применяют долго, до получения стойкого эффекта
-нестероидные противовоспалительные средства
-D-пеницилламин назначают по 150мг 3-4 раза в день с постепенным повышением до 6 раз в день (900мг) длительно, не менее года
-аминохинолиновые препараты: Делагил (по 0,25г 1 раз в день) или плаквенил (по 0,2г 2 раза в день) можно назначать длительно, годами, особенно при ведущем суставном синдроме.
-блокаторы кальциевых каналов - коринфар (нифедипин) по 30-80 мг/сут месяцами при хорошей переносимости
-при "истинной склеродермической почке" - плазмаферез, каптоприл по 400мг в день
-лидаза (гиалуронидаза), под влиянием которой уменьшается скованность и увеличивается подвижность в суставах, преимущественно за счет размягчения кожи и подлежащих тканей
-при синдроме Рейно показаны повторные курсы ангиотрофина (по 1мл п/к, на курс 30 инъекций), калликреин-депо, андекалин (по 1мл в/м, на курс 30 инъекций), дезагреганты и другие препараты, улучшающие состояние микроциркуляции
-бальнеотерапия (хвойные, радоновые и сероводородныв ванны), парафиновые и грязевые аппликации, электрофорез гиалуронидазы, аппликации с 30-50% раствором диметилсульфоксида (20-30 сеансов) на пораженные конечности
-лечебная физкультура и массаж
Профилактика обострений склеродермии заключается в исключении провоцирующих факторов, правильном трудоустройстве больных и систематическом врачебном наблюдении.
Презентация была опубликована 4 года назад пользователеммика абдрахманова
Презентация на тему: " Системная склеродермия Кафедра ревматологии АГИУВ, 2013 г." — Транскрипт:
1 Системная склеродермия Кафедра ревматологии АГИУВ, 2013 г.
2 Системная склеродермия или системный склероз – прогрессирующее полисиндромное заболевание с характерными изменениями кожи, опорно- двигательного аппарата, внутренних органов (легких, сердца, ЖКТ, почек) и распространенными вазоспастическими нарушениями по типу с.Рейно.
3 В основе заболевания лежит поражение соединительной ткани с преобладанием фиброза и сосудистые патологические изменения по типу облитерирующей микроангиопатии.
6 Этиология ССД: сложна и недостаточно изучена. Предполагается мультифакториальный генез заболевания, обусловленный взаимодействием экзо- и эндогенных факторов с генетической предрасположенностью.
7 Провоцирующие факторы развития заболевания: Инфекции (вирусная и др.) Переохлаждение Вибрация Травмы Стресс Эндокринные нарушения Воздействие химических агентов (промышленных, бытовых, алиментарных) и отдельных лекарственных средств.
8 Расшифрованы и некоторые генетические механизмы предрасположенности к ССД: выявлено сочетание определенных антигенов и аллелей системы гистосовместимости (HLA) HLA-А9, B8,B35, DR1, DR3, DR5, DR11, DR52,C4А.
9 Основу патогенеза ССД составляют нарушения иммунитета, фиброз о образования и микроциркуляции. У больных ССД выявляется широкий спектр нарушений клеточного (Т-клеточная активация, дисрегуляция системы Th1- Th2- клеток, повышение экспрессии фиброгенных цитокинов) и гуморального иммунитета (обнаружение антицентромерных (АЦА), антитопоизомеразных (АТА) или анти ScL-70 и РНК-антител, АНЦА, анти эндотелиальных, антител к различным компонентам соединительной ткани)
10 Изменения метаболизма соединительной ткани с повышенным коллагеном- и фиброзообразованием определяют нозологическую специфику заболевания.
11 Важным звеном патогенеза и морфогенеза ССД является нарушение микроциркуляции с активацией и пролиферацией эндотелия и гладкомышечных клеток, утолщением стенки и сужением просвета микрососудов, вазоспазмом, агрегацией форменных элементов, стазом, деформацией и редукцией капиллярной сети (облитерирующая микроангиопатия)
12 Повреждение эндотелия в свою очередь ведет к дальнейшей активации иммунной системы и фибробластов, что наряду с каскадными нарушениями микроциркуляции лежит в основе развития порочного круга патологических реакций и прогрессирования болезни. I II III
13 Классификация ССД и СГЗ 1. ССД (прогрессирующий системный склероз) Диффузная ССД (М34.0) Лимитированная ССД (CREST-синдром) (М34.1) Перекрестный (overlap) синдром (ССД+дерматомиозит, ССД+РА) (М35.1)
15 6. Индуцированная склеродермия (М34.2) Химическая Вибрационная Иммунологическая Паранеоплстическая 7. Псевдосклеродермия: метаболическая, наследственная (порфирия, фенилкетонурия, прогерия, амилоидоз, склеромикседема)
16 Варианты течения ССД Острая (злокачественная)склеродермия – быстрое прогрессирующее развитие фиброза кожи, подлежащих тканей и внутренних органов наряду с сосудистой патологией поражение почек по типу острой нефропатии (истинной склеродермической почки), наблюдается увеличение СОЭ, СРБ, фибриногена,белковые и иммунологические сдвиги.
17 Подострое течение: характеризуется наличием плотного отека кожи с последующей её индурацией, рецидивирующего полиартрита (по типу РА), реже полимиозита, полисерозита, висцеральной патологии (фиброзирующий альвеолит с развитием пневмосклероза, интерстициальный миокардит и кардиосклероз, склеродермический эзофагит, дуоденит, реже нефропатия по типу хронического гломерулонефрита), увеличение СОЭ, СРБ, фибриногена, АНА, РФ, гипергаммаглобулинемия.
18 Хроническое течение ССД: прогрессирующее на протяжении ряда лет вазомоторные нарушения по типу с.Рейно с выраженными трофическими расстройствами с постепенно развивающимся уплотнением кожи и периартикулярных тканей, образованием контрактур, остеолизом, медленно прогрессирующими склеротическими изменениями в внутренних органов и легочной гипертензией
19 Стадии заболевания: I ст. – начальная, при которой выявляются 1/3 симптомов заболевания; II ст.- генерализация, отражающаяся системный полисиндромный характер процесса; III ст.- поздняя (терминальная), имеются нарушения функционального состояния одного или нескольких органов.
20 Степень активности: I ст.- минимальная II ст.- умеренная III ст.- максимальная При хроническом течении и/или (+) эффекте от терапии при подостром течении ССД наблюдается преимущественно I ст. активности заболевания.
21 Острому и подострому течению ССД свойственна III степень активности, II степень активности чаще наблюдается при подостром течении и обострении хронического течения заболевания.
22 Диагностические признаки ССД Основные: Склеродермическое поражение кожи; С.Рейно; Дигитальные язвочки/рубчики Суставно-мышечный синдром (с контрактурами) Остеолиз Кальциноз Базальный пневмофиброз Кардиосклероз с нарушениями ритма и проводимости Склеродермическое поражение пищеварительного тракта; Острая склеродермическая нефропатия Наличие специфических АНА (анти Scl-70-антитела и АЦА) Капилляроскопические признаки.
23 Дополнительные Гиперпигментаци Телеангиэктазии Трофические нарушения Полиартралгии Полимиалгии, полимиозит Полисерозит (чаще адгезивный) Хроническая нефропатия Полиневрит, тригеминии Потеря массы тела (более 10 кг) Увеличение СОЭ (более 20 мм/ч) Гипергаммаглобулинемия (более 23%) Наличие антител к ДНК ил АНФ Наличие РФ
24 Примерная формулировка диагноза Системная склеродермия, острое течение, II ст.активности, с.Рейно, артрит суставов кистей, плотный отек кожи рук, артралгия, алопеция. Системная склеродермия, хроническое течение, I ст.активности, интерстициальный миозит, фиброзит сухожилий, деформация мелких суставов кистей, остеолиз концевых фаланг, стеноз пищевода,альвеолит, ХЛН II. Системная склеродермия, подострое течение, II ст. активности, хроническая нефропатия ХПН I,базальный пневмосклероз, ХЛН II, плотный отек кожи рук, кардиосклероз, блокада ПНПГ, экстрасистолия НII.
реферат Склеродермия
Введение
Склеродермия - это одно из основных заболеваний соединительной ткани (коллагенозов), характеризующееся ее уплотнением (склерозированием), преимущественно на коже.
Различают кожную ограниченную (очаговую) и кожную генерализованную, а также системную (диффузную) формы склеродермии.
Встречается склеродермия во всех возрастных группах. Причины ее еще окончательно не установлены, превалирует инфекционно-аллергическая концепция. В развитии болезни главную роль играет врожденная неполноценность иммунной системы, приводящая к аутоиммунным нарушениям. Способствуют заболеванию нейроэндокринные расстройства, иногда склеродермия развивается после травмы, переохлаждения, вакцинации, аллергизации, переливания крови, приема некоторых лекарственных препаратов. Заболевание развивается примерно вчетверо чаще у женщин, чем у мужчин, и относительно редко у детей. Имеют значение генетические факторы.
Склеродермия — хроническое воспалительное довольно редкоезаболевание соединительной ткани, которое поражает кожу, но может захватывать также желудочно-кишечный тракт, сердце, легкие, почки и синовиальные ткани.
Основные проявления заболевания - склерозирование (уплотнение) кожи и сужение мелких сосудов. При склеродермии количество коллагена в дерме увеличивается. Склеродермией болеют в любом возрасте, но чаще всего женщины в возрасте от 30 лет и старше.
Кожные поражения, являющиеся кардинальным признаком болезни, могут быть очаговыми, линейными или генерализованными, с симметричным распределением кожных элементов. Последняя форма обычно сопровождается системными поражениями (прогрессирующий системный склероз) и типична для взрослых больных. У детей склеродермия обычно имеет очаговую форму; системные поражения наблюдаются редко.
При гистологическом исследовании пораженной кожи отмечаются утолщение и уплотнение коллагеновых волокон дермы, а также периваскулярные инфильтраты, состоящие из мононуклеарных клеток.
Причины возникновения заболевания: заболевание возникает вследствие поражения соединительнотканных волокон и проявляется очаговым или распространенным (диффузным) уплотнением ткани.
Провоцирующими факторами являются переохлаждение, аллергизация, местная травма; простудные заболевания; бактериальные и вирусные инфекции; хронические заболевания; заболевания нервной и эндокринной систем; длительное воздействие вредных веществ.
Различают две формы заболевания:
— ограниченную (очаговую) – бляшечная и линейная (лентовидная, полосовидная склеродермия), при которой можно надеяться на благоприятный исход,
— системную (распространенную, диффузную) форму склеродермии, которая с трудом поддается лечению.
Симптомы: отек и уплотнение кожи. При этом отек настолько плотный, что при надавливании на кожу не остается углубления. Процесс начинается с пальцев рук и кистей и при прогрессировании переходит на кожу предплечий, лица. Туловище и нижние конечности вовлекаются в процесс только в единичных случаях. Также наблюдается набухание, тугоподвижность, или боль в пальцах ног или рук, или лице; покалывание, онемение, или отечность кожи; изменение цвета кожи; чувствительность к холоду и неустойчивое и преходящее побледнение пальцев (синдром Рейно), сопровождающееся болью в пальцах; усталость; скручивание пальцев (склеродактилия).
В развитии склеродермии главную роль играет врожденная неполноценность иммунной системы, приводящая к аутоиммунным реакциям. Предрасполагающими факторами являются простудные заболевания, бактериальные и вирусные инфекции, хронические заболевания, в том числе аллергические, заболевания нервной и эндокринной систем, работа, связанная с тряской, вибрацией, воздействием вредных веществ, пребыванием на холоде.
Под воздействием всех этих причин нарушается регуляция работы мелких сосудов, повышается их проницаемость, в окружающих тканях развивается отек, вырабатывается коллаген, что способствует разрастанию соединительной ткани, замещающей ткань органов, и нарушению функции этих органов.
Клинические проявления. Очаговая и линейная склеродермия. Первыми ранними признаками болезни являются очаговые поражения кожи и подкожных тканей. Эти элементы часто располагаются в линейном порядке, аналогично ходу периферических нервов, и могут локализоваться преимущественно на одной стороне тела. На ранних стадиях участки поражения кожи имеют слегка эритематозный вид, отечны или выглядят атрофичными и блестящими.
Больной может жаловаться на боль или чувство покалывания. По мере прогрессирования болезни участки поражения подвергаются индурации, их края приобретают лиловый оттенок и иногда приподнимаются, а центральная часть приобретает бледный воскообразный вид. Кожные элементы увеличиваются в периферическом направлении и могут сливаться между собой, захватывая всю конечность или обширные участки туловища. В участках поражения развиваются выраженные рубцовые изменения и фиброз, кожные ткани плотно спаиваются с подлежащими структурами. Этот процесс иногда столь выражен, что приводит к ограничению роста пораженной конечности и возникновению уродующих контрактур. Зоны хронического поражения могут быть гиперпигментированы и депигментированы.
Обширная очаговая склеродермия левой ноги, вызвавшая рубцевание, ее укорочение и сгибательные контрактуры.
Кожа блестящая, видны пятна гиперпигментации и витилиго на пораженных участках.
Активный патологический процесс может прекратиться через несколько месяцев или лет или же вяло тянуться долгие годы. При отсутствии системных поражений прогноз для жизни благоприятный. Прогрессирующий системный склероз. Кожные поражения носят симметричный характер. Они локализуются на кистях рук, стопах и дистальных отделах конечностей, иногда на туловище и лице. Как и при очаговых формах болезни, могут иметь место индурация, пигментные изменения и спаивание пораженных кожных тканей. В ряде случаев наблюдаются феномен Рейно и кожные язвы. Синовит, особенно суставов кисти, может напоминать картину ревматоидного артрита; иногда наблюдаются теноиновит и узелки по ходу сухожильных влагалищ.
Патологический процесс может захватывать желудочно- кишечный тракт, сердце, легкие и почки. Системные проявления болезни, особенно поражения почек, сердца и легких, иногда приводят к летальному исходу. Дисфункция пищевода может быть причиной хронической аспирационной пневмонии. В ряде случаев возникает тяжелая гипертензия.
Лечение. Терапию всегда назначают индивидуально, в зависимости от формы и течения заболевания, характера и степени поражений. Специфического лечения не существует.
Хирургическое иссечение пораженных участков кожи при очаговой склеродермии не приводит к остановке патологического процесса.
При тяжелых системных поражениях можно попытаться применить кортикостероиды, пеницилламин или цитостатики.
Для лечения очаговых поражений местно применяли кортикостероиды.
Терапия проводится с целью: профилактики и лечения сосудистых осложнений; подавления прогрессирования фиброза кожи и внутренних органов; воздействия на иммуновоспалительные механизмы склеродермии; профилактики и лечения поражений внутренних органов.
Больным необходимо сократить время пребывания на солнце, избегать длительного воздействия холода, местного воздействия вибрации. Для уменьшения частоты и интенсивности приступов сосудистого спазма рекомендуется ношение теплой одежды, в том числе сохраняющего тепло нижнего белья, головных уборов, шерстяных носков и варежек (вместо перчаток). С этой же целью больному советуют прекратить курение, отказаться от потребления кофе и кофеинсодержащих напитков.
Основными направлениями медикаментозного лечения являются сосудистая, антифиброзная и иммуноподавляющая терапия.
профилактика склеродермии имеет пока очень ограниченные возможности и сводится к максимальному щажению больных от возможных аллергизирующих и разрешающих (парааллергических) воздействий: инфекций, бесконтрольного применения лекарств, физиотерапевтических процедур, инсоляции, холода и т. д. Должны быть сделаны предупреждения относительно неблагоприятного влияния беременностей, родов и абортов.
Большое значение имеет трудоустройство больных с предоставлением им работы, не связанной с охлаждением, сыростью и значительными физическими или нервными усилиями.
Некоторые профессиональные факторы могут иметь особенно неблагоприятное влияние на больных склеродермией:сотрясения, контакт с кремнием и бериллием, работа с холодными жидкостями (прачки, мойщики, смазчики и т. д.).
* Примечание. Уникальность работы указана на дату публикации, текущее значение может отличаться от указанного.

Склеродермия – диффузная болезнь соединительных тканей, появляющаяся из-за повышенного уплотнения органов и пониженного их кровоснабжения.
Склеродермия может поражать ЖКТ, сердце, легкие, почки и печень. Чаще всего данное заболевание поражает женский пол. Кожа у больных затвердевает, что свидетельствует о поражении мелких сосудов. Причины возникновения заболевания неизвестны по сей день. Однако некоторые ученые утверждают, что всему виной врожденная неполноценность иммунной системы.
Точного подтверждения этой теории нет.
Причины развития
Возможно, главным этиологическим фактором является генетика, ведь семейно-генетическая предрасположенность к этой болезни уже установлена? Или пусковым механизмом служит некое неблагоприятное влияние на организм различных вредных факторов вместе или по отдельности? Считают, что немалую роль в формировании патологического процесса могут играть вирусы, профессия (работа при низких температурах, создающая условия для переохлаждений, вибрация), травмы, нейроэндокринная патология, в общем, все, что способствует снижению защитных сил и ослаблению организма.
Патогенетический механизм склеродермии можно представить, взяв в расчет несколько факторов, усиливающих неблагоприятное влияние друг друга. Например:
- Встреча с вирусом на фоне переохлаждения и снижения иммунитета у человека с наследственной предрасположенностью к болезни может привести к повреждению РНК и ДНК, находящихся в клетках (фибробластах), которые синтезируют белок-предшественник коллагена.
- Поврежденные клетки из проколлагена начинают усиленно продуцировать коллаген, что приводит к изменению структуры соединительной ткани.
- Результатом модификации соединительной ткани становятся фиброзные разрастания и склеротические изменения в органах и системах, где эта ткань является основной.
- Параллельно с происходящими изменениями в гликопротеидах основного вещества ткани идет нарушение в системе иммунитета, которая неадекватно реагируя на проникновение вируса, начинает вырабатывать антитела, направленные на собственные антигены (аутоантитела),
- Аутологичные антитела, взаимодействуя с аутологичными антигенами, образуют иммунные комплексы, которые оседают на стенках сосудов микроциркуляторного русла и внутренних органов – формируется иммунный воспалительный процесс, который становится основой болезни и определяет ее богатую клиническую картину.
Наиболее часто при развитии склеродермии на первый план выдвигаются кожные поражения, а потом уже присоединяются патологические изменения внутренних органов – это типичная склеродермия. Для атипичной ССД сначала страдают внутренние органы, в то время как кожа не особенно реагирует на происходящие в организме события. Атипичная форма заболевания удлиняет диагностический поиск, поскольку на первых этапах подозрения нередко падают на другую, похожую по симптоматике, патологию.
Системная склеродермия
Системная склеродермия кожи проявляется в ухудшении общего самочувствия заболевшего. Болят все мышцы, повышается температура, пациента знобит, возникает быстрая утомляемость. В этом случае заболеванию подвергается вся кожа. Изначально появляются пятна, потом происходит трансформация в бляшки. В итоге, кожа заболевшего превращается в цвет слоновой кости. Ее уплотнение приобретает такую степень, что человек теряет способность к передвижению.
Поражению подвержены все кожные покровы лица, а это в свою очередь приводит к исчезновению мимики. Лицо превращается в каменное. Однако, это еще не все изменения. Могут страдать ногти, мышцы, кости, сухожилия. Теряется способность шевеления пальцами. Системная форма (системный прогрессирующий склероз) отмечается обширными склеротическими изменениями мелких сосудов, а также соединительной ткани. Болезнь развивается постепенно, начиная со спазмов сосудов конечностей, общей скованностью, поражением кожи, болями в суставах. При вовлечении в патологию внутренних органов развивается фиброз лёгких, пищевода, сердца (миокард), нарушаются полностью все функции пораженных органов.
Системная склеродермия кожи атакует также вены и капилляры. Из-за патологических процессов, которые происходят в венах, а также капиллярах, развивается синдром Рейна. В итоге, пальцы у заболевшего холодеют, беспокоят болями. Сердечно — сосудистая система, а также внутренние органы также реагируют на изменения сбоем в работе легких, органов мочеполовой системы, почек, органов пищеварительного тракта. Следующим признаком системной склеродермии выступает резкое снижение массы тела.
Склеродермия приводит к образованию мышечной слабости, поражению желудочно-кишечного тракта, проявляющегося в нарушении глотания, стойкой изжоги, болями в животе, метеоризмом, также может развиться диарея, запор. Поражение легких возникает у 70% больных и проявляется в нарастающей одышке, а также стойком кашле. Следующее распространенное проявление склеродермии – это Синдром Шегрена, а также поражение щитовидной железы (тиреоидит).

Склеродермия у детей
У детей так же, как и у взрослых, возможно развитие обеих форм болезни: крайне редко — системной (генерализованной) и очаговой (бляшечной, линейной). Остаются загадкой и причины, побудившие развитие патологического процесса, однако известны механизмы (иммунный и сосудистый), которые могут развиваться, как порознь, так и совместно. У детей аналогичным образом повреждаются мелкие артерии и капилляры внутренних органов, поражается эндотелий и чувствительные нервы, что с участием вазоактивных веществ оборачивается спазмом, отмечаются иммунные нарушения с преимущественным расстройством клеточного иммунитета, нарушается функция клеток, образующих коллаген (фибробластов).
Начало развития склеродермии у детей проявляется поражением кожи (эпидермис истончается, зато в дерме накапливается коллаген, утолщая ее), затем в процесс вовлекаются другие органы и системы: страдает пищеварительная система (пищевод и другие отделы ЖКТ), органы дыхания (бронхи, легкие), опорно-двигательный аппарат и мускулатура, а также сердце, почки, печень, щитовидная железа.
Хотя системная склеродермия для детского возраста, в общем-то, не очень характерна и развивается крайне редко, ее не следует полностью исключать или игнорировать. В отношении ССД у детей подозрительны такие симптомы:
Основное лечение склеродермии у детей сводится к применению препаратов, действующих местно (димексид, гепариновая мазь) и назначению иной раз антиагрегантов (аспирин, курантил, нифедипин). Однако прогрессирование процесса не может остановить подобная терапия, поэтому в таких случаях назначают глюкокортикостероиды, D-пеницилламин, цитостатики (метотрексат).
Симптомы
Рассматриваемое заболевание достаточно сложное – даже клиническая картина у него многогранна и может варьироваться в зависимости от состояния общего здоровья человека, уровня полноценности питания и других внешних факторов.
Но в любом случае для склеродермии (см. фото) присущи общие симптомы:
- спонтанное снижение массы тела – это происходит даже при отличном аппетите и полном отсутствии физических нагрузок;
- общая слабость и утомляемость – это состояние пациенты отмечают как постоянное, многие врачи диагностируют синдром хронической усталости и назначают совершенно неадекватное лечение;
- нерегулярные повышения температуры тела – они не связаны с какими-либо простудными и инфекционными заболеваниями.
Все остальные признаки склеродермии напрямую связаны с тем, какая часть организма поражается склеродермией.
Поражение кожи у больных склеродермией разделяются на несколько видов:
В том случае, если рассматриваемое заболевание активно прогрессирует и никакой медицинской помощи больной не получает, появляются атрофированные участки кожи.
Одним из ярко выраженных признаков системной склеродермии является синдром Рейно, причем, часто он бывает единственным симптомом. В таком случае клиническая картина рассматриваемого заболевания будет полностью идентична признакам синдрома Рейно:
Обратите внимание: если синдром Рейно активно прогрессирует, назначений лекарственных препаратов от врачей нет, то с вероятностью в 89% со временем появятся болезненные и медленно заживающие язвы на кончиках пальцев, а со временем развивается их омертвение.
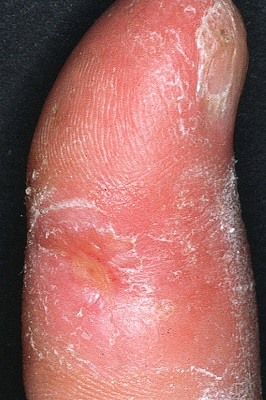
Симптомы нарушений работы легких могут появиться одним из первых, когда другие признаки склеродермии отсутствуют. Наиболее характерным симптомом при поражении легких будет одышка и длительный сухой кашель. Но в некоторых случаях развиваются и более сложные патологии:
- воспаление плевры – плеврит хронического характера;
- воспалительный процесс межуточной ткани легких, который провоцирует фиброз – интерстициальный фиброз легких;
- устойчивое повышение в легочной артерии – легочная гипертензия.
К таковым относятся:
- кальциноз – в области пальцев верхних конечностей и анатомического расположения суставов происходит отложение солей кальция. Внешне это проявляется белыми очагами, которые хорошо видны через кожу;
- мышечные ткани – больного постоянно беспокоят боли в мышцах, которые не связаны с физическими нагрузками;
- суставы крупные и мелкие – пациент предъявляет жалобы на боли в них ноющего характера, утром отмечается тяжесть сгибания/разгибания суставов, с течением болезни развивается скованность движений;
- кости – прогрессирующая склеродермия приводит к деформации пальцев, они могут укорачиваться и искривляться.
Оно может развиваться в двух видах:
- острая форма – начинается патологический процесс внезапно, сопровождается стремительно развивающейся почечной недостаточностью, активно поднимающимся до критических показателей артериальное давление, значительным уменьшением количества выделяемой мочи, спутанностью сознания;
- хроническая форма поражения – воспалительный процесс в почках протекает длительно, без каких-либо выраженных симптомов. При исследовании биоматериалов выявляется большое количество белка в моче, повышение количества эритроцитов в крови.
Больные с развивающейся склеродермией предъявляют жалобы на периодически возникающие боли в верхней части грудной клетки, появление отеков при умеренном употреблении жидкости, учащение сердцебиения в покое. Продолжительный процесс поражения сердца может привести к:
- фиброзу сердечной мышцы – происходит ее уплотнение, что провоцирует нарушение деятельности;
- эндокардиту – воспалительный процесс внутренней оболочки сердца;
- перикардиту – воспалительный процесс, протекающий в серозной оболочке.
При прогрессирующей склеродермии чаще всего выявляются поражения пищевода. Они проявляются отрыжкой, изжогой, забросом содержимого желудка в пищевод, затрудненным прохождением пищи в желудок, образованием трофических язв на слизистой поверхности пищевода.
Как правило, на фоне склеродермии не обнаруживается патологических изменений в функциональности и строении желудка, двенадцатиперстной кишки. Но некоторые нарушения работы кишечника будут – ослабленная перистальтика, постоянное ощущение тяжести в животе, запоры.
Кроме вышеобозначенных признаков развития склеродермии, можно отметить появляющиеся нарушения в работе щитовидной железы (ее функциональность снижается) и выраженное снижение чувствительности в пальцах и некоторых участках кожных покровов – так проявляется нарушение в работе нервной системы.
Как выглядят симптомы при склеродермии, смотрим подробные фото:

Диагностика
Суставные и мышечные изменения совместно с выявлением нарушений ритма сердца заставляют врача думать о ревматизме или ревматоидном артрите. Проведение дифференциальной диагностики требует выполнения специальных иммунных тестов, рентгеновского обследования.
- симметричные утолщения на коже пальцев, распространяющиеся вверх по рукам и телу;
- типичные кожные изменения в области лица, шеи, живота, грудной клетки.
- кожные изменения, только на пальцах;
- рубцы и западение на конечных фалангах и подушечках пальцев;
- фиброз ткани легких с обеих сторон, обнаруженный на рентгенограмме;
- рост СОЭ в крови более 20 мм/ч;
- повышение концентрации фибриногена, серомукоида;
- три плюса С-реактивного белка.
У пациентов определяется анемия с дефицитом железа, витамина В12, измененные почечные тесты.
Большое значение уделяется поиску аутоантител.
Из инструментальных методик наиболее информативна капилляроскопия ногтя. Другие способы исследования сердца и сосудов не считаются специфичными, поскольку отражают множественную патологию органов.
Лечение склеродермии
Чтобы улучшить прогноз при склеродермии, крайне важно диагностировать его на как можно более ранней стадии и сразу же после постановки диагноза начинать лечение. Человек, страдающий этой патологией, должен постоянно находиться под врачебным наблюдением и регулярно обследоваться – только в этом случае возможно раннее выявление признаков прогрессирования склеродермии и своевременая коррекция терапии.
И еще один немаловажный момент… Склеродермия не лечится курсами. Для замедления прогрессирования болезни требуется постоянный длительный, а часто и пожизненный, прием серьезных медикаментов, обладающих не менее серьезными побочными эффектами. Только грамотно подобранная терапия и полное соблюдение больным рекомендаций врача значительно улучшат прогноз заболевания.
- избегать длительного нахождения на морозе, контакта с холодной водой, вибрацией, химикатами;
- избегать психоэмоциональных стрессов;
- уменьшить пребывание на открытом солнце;
- носить теплую одежду, термобелье, варежки вместо перчаток;
- отказаться от курения и употребления кофе.
- сосудистая терапия (лечение синдрома Рейно плюс Силденафил, Бозентан);
- противовоспалительная терапия (НПВС (Ксефокам, Нимесил, Денебол), глюкокортикоиды);
- цитостатики (Циклофосфамид, Метотрексат, Циклоспорин);
- антифиброзная терапия (D-пеницилламин).
Лечение проявлений со стороны внутренних органов:
- при поражениях желудочно-кишечного тракта – частое дробное питание, отказ от курения и алкоголя, сон на кровати с приподнятым концом; антисекреторные (Омепразол, Фамотидин) препараты и средства, улучшающие моторику (Метоклопрамид);
- при поражении легких – комбинация глюкокортикостероид (Преднизолон) плюс цитостатик (Циклофосфамид) наиболее эффективно замедляет процессы фиброзирования легких; при легочной гипертензии – вазодилататоры (Нифедипин) и антикоагулянты (Варфарин);
- при поражении почек – адекватный контроль артериального давления (ингибиторы АПФ (Моэксиприл, Периндоприл), блокаторы кальциевых каналов (Нифедипин); при развитии тяжелой почечной недостаточности – гемодиализ;
- при поражениях сердца – НПВС и глюкокортикоиды в случае перикардита и миокардита, в случае аритмии – Амиодарон.
Диета
Склеродермия не относится к заболеваниям, при которых необходима какая-либо специфическая диета. Тем не менее, корректное питание позволяет уменьшить дискомфорт и облегчить общее состояние больного.
При склеродермии рекомендуется придерживаться следующих принципов питания:
- при поражении пищевода следует избегать твердой пищи;
- при поражении кишечника необходимо употреблять пищу, богатую растительными волокнами;
- следует употреблять большое количество витаминов и минералов, так как зачастую их всасывание в кишечнике нарушено;
- необходимо употреблять достаточное количество калорий;
- следует избегать больших доз витамина C (более 1000 мг/день), так как он стимулирует формирование соединительной ткани;
- при поражении почек целесообразным является уменьшение количества поступающей с пищей соли и воды.
Народные средства
Лечение склеродермии народными средствами врачи не рекомендуют. Слишком тонкий механизм патологии, много неизвестного в прогнозе. Заранее предусмотреть пользу или вред от травяного отвара или других процедур невозможно. Вызывает сожаление увлечение примочками с кефиром при показанной гормональной терапии.
Народные лечебники описывают такие способы:
- прикладывание на кожу ихтиоловой мази или тампона с соком алоэ после распаривания в бане;
- компрессы из запеченной луковицы и меда;
- прием внутрь отвара из спорыша, медуницы и полевого хвоща;
- отвар из толокнянки и листа брусники при выявлении поражения почек;
- дезинфекцию язвочек на пальцах ванночками из коры дуба, листьев крапивы.
Отзывы о методах лечения неодинаковы, поскольку формы болезни и ожидаемый ответ каждого организма индивидуальны. Любое лечение необходимо согласовывать с врачом. Следует помнить о возможности необычной реакции на препараты. Пациентам не следует добавлять страданий экспериментами.
Прогноз
Прогноз заболевания условно неблагоприятный, современная медицина не может устранить причину возникновения заболевания, воздействуя только на его симптомы. Заболевание хроническое, медленно прогрессирующее, адекватное лечение лишь улучшает качество жизни и замедляет прогрессирование болезни, трудоспособность со временем полностью утрачивается, происходит инвалидизация больного.
Читайте также:
- Что такое олигоартикулярный ювенильный ревматоидный артрит
- Какие болезни похожи на ревматоидный артрит
- Массаж головы лица шей
- Могут ли воспаляться лимфоузлы при ревматоидном артрите
- Мышечная боль при протезировании зубов
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

