Тахикардия при воспалении сердечной мышцы
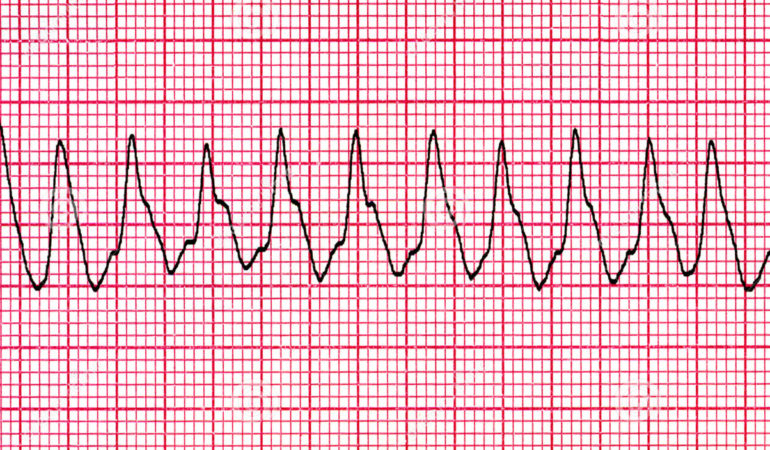
Разновидность аритмии с частотой пульса выше 90 ударов в минуту называется тахикардией. Симптомы тахикардии можно спутать с другими отклонениями сердца (аритмия, невроз). В ряде случаев состояние принимается за норму: увеличение нагрузки в физическом или эмоциональном плане. Патологический процесс наблюдается вследствие болезней сердца и сосудов, а также при нарушении функций других систем. Его характеристики: ощущается сердцебиение , сосуды на шее пульсируют, возникает беспокойство, головокружение или обморок. Тахикардия считается лишь симптомом или проявлением, а не заболеванием. Она небезопасна, чревата острой сердечной недостаточностью, инфарктом, ишемией и даже остановкой сердца.
Описание заболевания
При норме здоровья электрический импульс сердца формируется в синусовом узле. Возбуждение в некоторых отделах миокарда создает сокращение, распространяющееся на всю мышцу. При патологии источник — нервные клетки желудочков и предсердий. Симптомы тахикардии в тех или иных проявлениях — следствие термодинамических нарушений. А также отклонений в работе эндокринной, нервной или вегетативной систем. Перечислим ее типы по классификации.
- Синусовому виду присущи правильные ритмы. Число сокращений увеличивается постепенно, доходя до 220 ударов. Этот тип может быть неадекватным, что признается патологией.
- Желудочковая тахикардия .
- Предсердная разновидность встречается нечасто, возникая на малом участке данной области сердца .
- Атриовентрикулярная тахикардия бывает узловая или с вовлечением иных путей проведения.
Заболевание у детей выявляется по частоте сокращений сердца. Так у новорожденных она варьируется от 123 до 166. С 1 до 4 лет это пульс до 151 ударов. Признаки тахикардии у подростков до 15 лет – пульс 120-130 сокращений в минуту. Самый распространенный тип в этом возрасте – наджелудочковая разновидность, проходящая со взрослением без вмешательства. Но желудочковый вид подлежит лечению. Дети беспокойны, пугаются, бледнеют.
Симптомы
Перечислим симптомы тахикардии по каждому виду классификации.
- Синусовая тахикардия – это порой неясный генез даже для самих врачей. Болезнь возникает в спокойном состоянии. Больной жалуется на нехватку воздуха. Симптомы: головокружения, слабость и одышка, нарушения сна, аппетита, пульс учащенный, работоспособность и настроение снижены. При длительном течении снижается давление , холодают конечности.
- Желудочковая разновидность характеризуется пульсом до 220 ударов в минуту. Возникает сердечная недостаточность, иногда приводящая к фибрилляции в желудочках. При этом функция дезорганизовывается, кровообращение может остановиться. Диагностирование производится кардиограммой, по которой видна локализация.
- Проявления предсердного типа наблюдаются изредка или продолжительно. У пожилых людей может быть найдено несколько очагов. Болезнь, как правило, обнаруживается случайно во время проведения теста кардиограммы или при жалобах на сердечные боли с головокружением.
- Атриовентрикулярная тахикардия – нередко встречающееся заболевание. Редкие приступы – это снижение артериального давления, удушье, боли, пульсация на шее. Сознание нарушается.
Причины
Подобная реакция вызвана стрессом, чрезмерной физической нагрузкой, повышением температуры. Условно различают физиологический и патологический типы тахикардии. Первый может быть следствием напряжений, естественной реакцией с увеличением тока крови. Причины следующие:
- нагрузки в виде положительных и отрицательных эмоций;
- физические нагрузки, как спортивные тренировки, так и подъем по лестнице;
- тонизирующие вещества;
- прием некоторых медикаментов: атропин, кортикостероиды и другие;
- воздействие среды; жара, душное помещение, большая влажность.
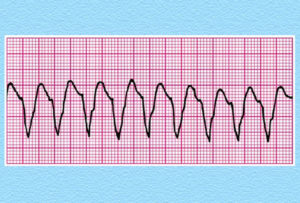
Патологическая разновидность возникает вследствие заболеваний сердца и сосудов, функции внутренних органов и систем (эндокринной, вегетативной). В таком случае причины обнаруживаются вне сердца. Ими являются:
- обезвоживание;
- значительная потеря крови;
- анемичные состояния;
- онкология в области надпочечников;
- неврозы и психозы;
- нарушение функции щитовидной железы – гипертиреоз;
- ангина, туберкулез или инфекция с лихорадкой.
Нередко при увеличении пульса приходят болевые ощущения, поднимается температура. Тахикардию провоцируют многие болезни сердца и сосудов. Это инфаркт, недостаточность, пороки, воспаления.
Осложнения
Симптомы тахикардии могут включать быструю утомляемость, дискомфортные болевые ощущения. А также они приводят к сердечной недостаточности, износу мышцы. Нарушается проводимость и ритмы. Среди осложнений наблюдаются следующие:
- астма сердца;
- аритмия, шок ;
- отек легких;
- тромбоэмболия сосудов;
- недостаточность кровоснабжения мозга в острой форме.
Инфаркт с желудочковой тахикардией иногда заканчивается летальным исходом.
Диагностика
При диагностических мероприятиях выявляют патологическую разновидность, а также ее причины. Применяют следующие методы.
- Электрокардиограмма (ЭКГ) – определяют ритмичность и частоту ударов. Проводят суточный мониторинг с анализом всех функций сердца.
- МРТ (магниторезонансная томография).
- ЭхоКГ (эхокардиография) – обнаружение патологий внутри миокарда.
- ЭФИ (электрофизиологическое исследование) – рассматривают, как электроимпульс распространяется по мышце сердца. По результатам определяют проводимость.
- ЭЭГ (электроэнцефалограмма) и общий анализ крови проводят для исключения из диагностики ряда болезней.
Лечение
Врач-кардиолог и другие специалисты выбирают методику, исходя из причин болезненных нарушений. Физиологическая синусовая тахикардия не требует применения медикаментов. Нужно лишь выявить причины повышенного пульса и постараться нормализовать образ жизни, исключив вредный фактор. Патологический процесс (синусовой тахикардии) лечат основное заболевание. Если препараты, физиотерапия не проявляют эффективности, а угроза жизни присутствует, применяют радиочастотную абляцию (РЧА) или прижигание участка поражения. А также имплантируют электрокардиостимулятор.
При сложных ситуациях больному имплантируют кардиовертер-дефибриллятор. Это устройство следит за сердцебиением того, кто его носит, выявляет отклонения в функции мышцы. Если нужно, аппарат восстанавливает частоту сокращений, генерируя слабый разряд.
Препараты
При тахикардии назначают сердечные препараты. Это следующие составы:
- верапамил – калан;
- дилтиазем – кардизем;
- пропранолол – анаприлин;
- эсмолол – бревиблок.
Тахикардия, встречаясь у взрослых и здоровых, практически не бывает опасной, так как относится к физиологической разновидности. При этом она бывает вызвана обычными раздражителями. Но если приступы повторяются с проявлениями неприятных симптомов, нужно проконсультироваться у специалиста.
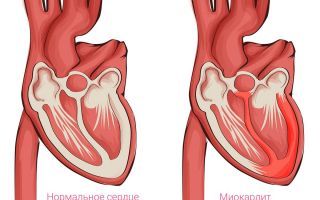
Воспалительные заболевания сердца приводят к увеличению частоты сердечных сокращений. Тахикардия при миокардите возникает как компенсаторный механизм. Сердечная мышца, пораженная септическим или асептическим воспалением, пытается обеспечить организм достаточным объемом крови, ускоряя ее выброс в магистральные сосуды. Но, действуя в таком ритме, сердце быстро изнашивается. Поэтому своевременная диагностика и лечение заболевания помогают сохранить жизнь пациента.

Миокардит: причины и симптомы
Этиологическими предпосылками воспаления мышечной оболочки сердца являются такие факторы:
- Аутоиммунные. При нарушении функционирования иммунной системы в крови появляются циркулирующие комплексы, атакующие собственные клетки и ткани.
- Вирусные. Многие вирусы имеют тропность к кардиомиоцитам сердца. К ним относятся корь, краснуха и грипп.
- Бактериальные. Чаще всего к воспалению сердечной мышцы приводит стрептококковая инфекция. Клетки иммунитета, вырабатываемые в организме в ответ на инфицирование этим возбудителем, ошибочно атакуют миокард.
- Паразитарные и протозойные инвазии. Некоторые простейшие и глисты способны паразитировать в мышечной оболочки органа.
- Химические и физические. При их влиянии на организм в промышленных или бытовых условиях развивается токсический миокардит.
- Метаболические. При эндокринологических патологиях возникают микро- и макроангиопатии, воспаление миокарда и другие расстройства сердечно-сосудистой системы.
- Посттрансплантационные. После пересадки сердца также возможна воспалительная реакция.
Клиническая симптоматика воспаления сердечной мышцы включает такие компоненты:
Почему беспокоит тахикардия?
При миокардите повышается частота сердечных сокращений. Эта реакция является компенсаторной. Она помогает обеспечить организм достаточным объемом циркулирующей крови. Воспаленное сердце не способно качественно выполнять функцию насоса, поэтому компенсирует это ускорением работы. Еще одним фактором, провоцирующим повышение ЧСС при миокардите, является ложная генерация синоатриальным узлом электрических импульсов, далее проводящихся по миокарду. При этом возникают наджелудочковая и желудочковая аритмии.
Если при миокардите в патологический процесс включается вегетативная нервная система, это приводит к еще большей тахикардии. Поэтому заболевание лечится комплексно.
Диагностика тахикардии при миокардите
В качестве диагностических мероприятий применяется такой комплекс объективных, лабораторных и инструментальных методов:
- Клинический осмотр. Он объединяет:
- Перкуссию. С помощью пальцев-плесиметров простукивают область грудной клетки. Определяются прямые и относительные границы сердца и легких.
- Пальпация. Доктор ощупывает грудную клетку пациента в целях поиска характерных признаков. К ним относится сердечный горб — выпячивание участка возле грудины.
- Аускультация. С помощью стетофонендоскопа врач прослушивает сердечные шумы и тоны. При миокардите они являются патогномоничными.
- Измерение систолического и диастолического артериального давления на обеих руках.
- Биохимический анализ крови. Обращают внимание на уровень билирубина, креатинина, КФК, АЛТ, АСТ, тропонина и холестерина.
- Серологический анализ на определение антигенов вирусных и бактериальных возбудителей. При исследовании обнаруживают антитела острой или хронической фракции.
- ЭКГ в 12 отведениях.
- Эхокардиография. Этот ультразвуковой метод обследования сердца помогает установить толщину его стенок и расширение полостей.
- Рентгенография органов грудной клетки. Методика также позволяет установить размеры сердечной мышцы.
Лечение тахикардии при миокардите
Симптомы Воспаления сердечной мышцы.
Воспаление сердечной мышцы (миокардит) является серьезным заболеванием.
Это часто развивается в результате инфекций гриппа. Их симптомы часто трудно обнаружить, что затрудняет быструю диагностику. В тяжелых случаях миокардит может вызвать сердечную недостаточность или серьезные нарушения ритма сердца. Тогда есть даже риск внезапной сердечной смерти. Прочтите здесь, как можно распознать миокардит, как он развивается и как его лечить.
Краткая информация
- Что такое воспаление сердечной мышцы? Воспаление клеток сердечной мышцыи как правило, окружающих тканей, а также кровеносных сосудов (коронарных сосудов). Если воспаление достигает перикарда, это называется перимиокардит.
Симптомы: часто мало или совсем нет заметных симптомов, таких как увеличение учащенное сердцебиение (учащенное сердцебиение) и сердцебиение; возможно боль в груди, аритмия сердца и признаки сердечной недостаточности при распространенном миокардите (такие как задержка воды в голени)
Триггеры: при инфекционном миокардите это патогены, такие как вирусы (такие как простуда, грипп, герпес, корь или вирусы Коксаки) или бактерии (например, возбудитель тонзиллита, скарлатины, дифтерии или заражения крови). Неинфекционный миокардит возникает, например, из-за неисправных иммунных реакций, лучевой терапии или лекарств.
Риски: Возможные последствия включают поражение увеличенной сердечной мышцы (дилатационная кардиомиопатия) с хронической сердечной недостаточностью и тяжелой сердечной аритмией. Существует риск внезапной сердечной смерти.
Лечение: особенно физическая защита и постельный режим, возможно, лекарства для возбудителей инфекционного миокардита (например, антибиотики против бактерий); Лечение осложнений, таких как сердечно-сосудистые препараты при сердечной недостаточности (такие как бета-блокаторы)
Симптомы
Воспаление сердечной мышцы обычно вызывается вирусами или бактериями (инфекционный миокардит). Поэтому симптомам такой инфекции часто предшествует миокардит. Это могут быть, например, простуда и кашель, лихорадка, головная боль и боли в теле. Присоединяйтесь к этим гриппоподобные симптомы, увеличивая усталость и истощение, слабость, снижение способности или одышка при физической нагрузке, всегда следует учитывать возможность инфекционного миокардита.
На самом деле, эти симптомы часто являются единственными признаками возникновения острого миокардита. Могут быть добавлены такие симптомы, как потеря аппетита и веса, а также головная боль и боли в теле. Другими симптомами миокардита могут быть боли в шее или плечах.
Обычно здоровый человек не чувствует своего сердца. Однако при воспалении сердечной мышцы некоторые больные отмечают учащенное сердцебиение. Некоторые также сообщают о стесненности в груди (атипичная стенокардия) или спотыкании сердца. Этот камень претворения в жизнь говорит о том, что сердце снова и снова не синхронизировано:
У сердца есть часы на правом предсердии. Из этого так называемого синусового узла в здоровом сердце электрические сигналы равномерно распределяются по сердечной мышце и запускают ее сокращение. Сердце бьется согласованно и равномерно качает кровь в системный кровоток.
При воспалении сердечной мышцы дополнительные электрические сигналы или их нормальная передача задерживаются. Иногда импульсы даже не передаются из предсердия в камеры (AV блок). Следовательно, нормальный сердечный ритм нарушается. В результате в некоторых случаях воспаление сердечной мышцы, сердцебиение (тахикардия) или нерегулярные сердечные ритмы с отсевами.
Причины
Что касается причин, то отличает инфекционный миокардит от неинфекционного.
Говорят, что миокардит является инфекционным, если он вызван патогенными микроорганизмами. Примерно в 50 процентах случаев это вирусы. Инфекционному миокардиту часто предшествует распространенная вирусная инфекция (простуда, грипп, диарейная болезнь). Особенно так называемый вирус Коксаки В часто является пусковым механизмом вирусного миокардита. Но многие другие вирусы, такие как возбудитель герпеса, гриппа, эпидемического паротита, краснухи или кори, могут вызвать воспаление сердечной мышцы.
Примечание: если подозревается вирусный миокардит, вирус запуска будет определен только в исключительных случаях. Это не принесло бы практической пользы — обычно нет конкретных препаратов против рассматриваемого вируса.
Даже бактерии могут вызвать воспаление сердечной мышцы. Особенно в контексте бактериального заражения крови (сепсис), при котором сердечные клапаны уже поражены, воспаление также может распространиться на сердечную мышцу. Типичными возбудителями здесь являются так называемые стафилококки. Другая группа бактерий, стрептококк, может вызвать воспаление сердечной мышцы. К ним относятся, например, возбудители скарлатины или тонзиллита.
Другой бактериальной причиной миокардита может быть дифтерия. Редко, болезнь Лайма виновата в воспаленной сердечной мышце. Их возбудитель, бактерия Borrelia burgdorferi, передается от укуса клеща.
Также редко грибковые инфекции вызывают инфекционный миокардит: грибки обычно вызывают миокардит только тогда, когда иммунная система пациента значительно ослаблена. Это имеет место, например, в случае СПИДа, химиотерапии или использования иммуносупрессивных (иммунодепрессивных) лекарств.
Другими редкими причинами воспаления сердечной мышцы являются паразиты, такие как лисица или одноклеточные организмы, такие как токсоплазмоз или болезнь Шагаса.
При неинфекционном миокардите патогены не являются триггером. Вместо этого причиной является, например, нарушение регуляции иммунной системы. Иммунная система направлена против собственных структур организма, так что возникают так называемые аутоиммунные заболевания. К ним относятся, например, воспаление сосудов, воспаление соединительной ткани и ревматические заболевания. Такие аутоиммунные заболевания могут также привести к воспалению сердечной мышцы (аутоиммунный миокардит).
Другой причиной неинфекционного миокардита является облучение грудной клетки как часть лучевой терапии для различных видов рака (таких как рак легких).
Редко, лекарства вызывают неинфекционный миокардит. Это могут быть, например, антибиотики пенициллин и ампициллин, диуретик гидрохлоротиазид и антигипертензивный препарат метилдопа.
Если не обнаружено триггера воспаления сердечной мышцы, врач говорит о так называемом идиопатическом миокардите скрипача
Риски
Воспаление сердечной мышцы представляет серьезную опасность — особенно если пораженные люди не щадят себя или не имеют поврежденного сердца. Миокардит может вызывать тяжелые нарушения сердечного ритма. Это имеет существенные последствия для обращения. Потому что сердце нуждается в спокойном, устойчивом ритме, чтобы наполняться кровью после каждого сердечного сокращения для следующего мощного сокращения. Если он слишком быстрый или нерегулярный из-за миокардита, он не может правильно заполниться или опустошиться. Возможное последствие — нарушение кровообращения с внезапной сердечной смертью.
Обследование и диагностика
Если у вас есть подозрение на воспаление сердечной мышцы, ваш семейный врач или специалист в области кардиологии является правильным человеком для контакта. При необходимости врач направит вас в больницу для дальнейшего обследования.
Врач сначала подробно поговорит с вами, чтобы составить историю болезни (анамнез). Он спрашивает о точных симптомах и о том, могли ли они предшествовать инфекции (простуда, грипп, диарея и т. д.). Кроме того, врач спросит, есть ли у вас какие-либо заболевания, особенно болезни сердца, или если у вас уже есть операция на сердце.
Затем следует углубленное физическое обследование. Помимо всего прочего, врач будет слушать ваше сердце и легкие с помощью стетоскопа, постукивать по груди и измерять частоту сердечных сокращений и артериальное давление. Он также смотрит, если вы показываете признаки начала сердечной недостаточности. К ним относятся, например, задержка воды (отек) в нижней части ног.
Другим важным исследованием является измерение электрической активности сердечной мышцы (электрокардиография, ЭКГ). Это может обнаружить изменения в сердечной деятельности, поскольку они происходят в воспалении сердечной мышцы. Типичными являются учащенное сердцебиение (тахикардия) и дополнительные удары (экстрасистолы). Возможны также сердечные аритмии. Поскольку отклонения обычно возникают только временно, рекомендуется длительное измерение сердечной деятельности (долгосрочная ЭКГ) — в дополнение к обычной кратковременной ЭКГ в покое.
Посредством ультразвукового исследования сердца (эхокардиография) врач может оценить структуру и функцию сердечной мышцы. Например, он может обнаружить увеличенные камеры сердца или слабый насос. Некоторые воспаления сердечной мышцы также накапливают жидкость между перикардом и сердечной мышцей. Такой перикардергус может быть обнаружен при ультразвуковом исследовании.
Уровни воспаления в крови (CRP, BSG, лейкоциты) показывают, есть ли воспаление в организме. Кроме того, определяются сердечные ферменты, такие как тропонин-Т или креатинкиназа: они высвобождаются из клеток в случае повреждения клеток миокарда (например, из-за миокардита) и затем обнаруживаются в повышенном количестве в крови.
Если в крови обнаружены антитела к определенным вирусам или бактериям, это указывает на соответствующую инфекцию. Если воспаление сердечной мышцы является результатом аутоиммунной реакции, могут быть обнаружены соответствующие аутоантитела (антитела против собственных структур организма).
На основании рентгенологического исследования грудной клетки (рентген грудной клетки) могут быть обнаружены признаки сердечной недостаточности, связанной с миокардитом. Сердце тогда увеличено. Кроме того, может наблюдаться обратный поток жидкости в легкие из-за слабой насосной силы сердца.
Используя магнитно-резонансную томографию (МРТ), врач может отличить воспаленные, поврежденные области сердца от здоровых. МРТ сердца называется МРТ сердца.
Иногда воспаление сердечной мышцы также включает катетеризацию сердца. Можно взять небольшой образец ткани сердечной мышцы (биопсия миокарда). Обследован в лаборатории на наличие воспалительных клеток и патогенов.
Лечение
Лечение воспаления сердечной мышцы зависит, с одной стороны, от симптомов, с другой стороны, после спускового крючка. Физическая защита и лечение возможного основного заболевания представляют собой краеугольные камни лечения миокардита.
Примечание: при очень тяжелом миокардите пациент должен лечиться в отделении интенсивной терапии. Там можно постоянно контролировать жизненно важные параметры, такие как сердечная деятельность, частота сердечных сокращений, насыщение кислородом и артериальное давление.
Особенно важным в случае воспаления сердечной мышцы является то, что пациент полностью избавлен физически. Это означает, что он должен избегать любых физических нагрузок, например, дома. Потому что воспаление сердечной мышцы может привести к пожизненному повреждению сердечной мышцы и сердечных клапанов, если оно далее подпитывается стрессом.
Даже через несколько недель после острой фазы заболевания пациент не должен чрезмерно расширяться. Врач решает, когда полная зарядка возможна снова. Пока есть признаки сердечной недостаточности, пациент не может работать. Если он рецидивирует преждевременно, он рискует рецидивом и необратимым повреждением.
Если миокардит требует длительного постельного режима, существует риск образования тромбов (тромбоз). Для профилактики пациенты получают антикоагулянты.
Наиболее распространенными причинами инфекционного миокардита являются вирусы. Однако обычно не существует противовирусных препаратов для такого вирусного миокардита. Лечение здесь состоит в основном из защиты и постельного режима.
Иная ситуация с бактериальным миокардитом: врач назначает антибиотики против возбудителей. Даже против других патогенных микроорганизмов, вызывающих в редких случаях воспаление сердечной мышцы, обычно можно применять целевые препараты. К ним относятся противогрибковые препараты против грибковых инфекций и антипротозоа против одноклеточных паразитов (таких как возбудители болезни Шагаса).
В некоторых случаях другие методы лечения могут быть рассмотрены для воспаления сердечной мышцы (иногда только в контексте исследований). Это может быть о дозе кортизона. Он обладает противовоспалительным действием и подавляет иммунную систему. Это может быть полезно при миокардите, при котором вследствие нарушения регуляции иммунной системы образуются антитела к собственным структурам организма (аутоантитела).
Одним из возможных осложнений воспаления сердечной мышцы является сердечная недостаточность. Затем врач может назначить различные лекарства, например ингибиторы АПФ, антагонисты рецептора АТ1 или бета-блокаторы. Они облегчают слабое сердце. То же самое делают водные препараты (диуретики).
Иногда сердце так нерегулярно и быстро бьется при миокардите, который угрожает угрожающей жизни аритмии, такой как желудочковая тахикардия или фибрилляция желудочков. В этом случае пациентам может быть временно предоставлен внешний генератор удара (дефибриллятор). В случае фибрилляции желудочков устройство автоматически излучает сильный электрический импульс для восстановления нормального сердечного ритма. К счастью, эта мера редко необходима.
Если жидкость скопилась в перикарде во время воспаления сердечной мышцы (выпот в перикарде), ее следует аспирировать с помощью тонкой тонкой полой иглы (прокол перикарда).
В худшем случае сердце настолько сильно и постоянно повреждено в связи с миокардитом, что оно больше не может поддерживать свою функцию. Затем пациенту необходимо донорское сердце (пересадка сердца).
Течение болезни и прогноз
Миокардит может возникать в любом возрасте и поражать молодых, здоровых людей. Если пациенты хорошо заботятся о себе, течение болезни и прогноз в целом хороши. В целом, воспаление сердечной мышцы заживает в более чем 80 процентах случаев, не оставляя длительного повреждения. Это особенно актуально при вирусном миокардите. У некоторых пациентов на ЭКГ (электрокардиограмма) могут быть обнаружены безобидные дополнительные удары сердца.
Проблема с миокардитом заключается в том, что иногда он вызывает небольшой дискомфорт. Поэтому многие пациенты не щадят себя достаточно. Это особенно заметно у молодых людей, которые занимаются спортом, несмотря на миокардит. Возможные последствия включают тяжелые нарушения сердечного ритма, которые могут привести к внезапной сердечной смерти. Однако это случается редко.
Острый миокардит занимает в среднем около шести недель. В отдельных случаях продолжительность заболевания зависит от степени воспаления и общего состояния здоровья пациента.
Также очень трудно сказать, когда воспаление сердечной мышцы действительно полностью излечилось. Даже если больной снова чувствует себя хорошо после преодоления миокардита, он должен сэкономить несколько недель и избегать физических нагрузок. Это единственный способ избежать серьезных побочных эффектов (таких как сердечная недостаточность).
У некоторых пациентов миокардит является хроническим. Сердечная мышца или желудочек (особенно левая сторона) расширены (дилатационная кардиомиопатия). Стенки камеры удивительно тонкие и больше не могут подавать необходимую мощность накачки. Следовательно, сердце ограничено в своей функции — у него развилась сердечная недостаточность (сердечная недостаточность). Даже незначительные усилия (например, подъем по лестнице) вызывают у больного одышку (одышку). Сердечная недостаточность обычно требует лечения с помощью лекарств.
Предлагаем вам ознакомится со статьей:
➫ Воспаление сердца (эндокардит): Симптомы
Профилактика
Можно предотвратить воспаление сердечной мышцы, привив от инфекционных заболеваний и обновив эти прививки по назначению. Следует следовать рекомендациям Постоянной комиссии по вакцинации (STIKO) в Институте Роберта Коха. Желательно, например, сделать прививку от дифтерии. Это бактериальное инфекционное заболевание, в дополнение к риску миокардита, имеет и другие опасности, такие как тяжелая пневмония. Вакцина обычно вводится в детстве вместе с теми, кто против столбняка и полиомиелита.
Люди, которые когда-либо имели миокардит, особенно подвержены риску заболеть снова (рецидив). Поэтому вы должны быть очень осторожны. Прежде всего, следует избегать сочетания физического стресса, стресса и алкоголя. Кроме того, бактериальное воспаление кожи и слизистой оболочки следует лечить на ранних стадиях антибиотиками. Такие заболевания часто являются причиной возникновения воспалительных заболеваний сердца.
Каждому знакомо неприятное ощущение, когда трепещет сердце и, кажется, что сейчас выпрыгнет из груди. Этот симптом в медицине называют тахикардией – увеличением частоты сердечных сокращений.
Подобное состояние может возникать в любом возрасте и быть симптомом определенного заболевания. Но учащенное сердцебиение или тахикардия не всегда признак патологии, в некоторых случаях, это естественная реакция организма на определенный фактор.
В данной статье разберем характерные особенности тахикардии, что делать, учащенное сердцебиение норма или признак патологии.

Признаки патологической и физической тахикардии
В нормальном состоянии человеческое сердце бьётся с частотой 85-90 ударов в минуту, этот показатель называют ЧСС (частота сердечных сокращений), не стоит его путать с частотой пульса, который показывает количество расширений артерии в момент выброса крови. В идеале, эти два показателя должны быть равнозначны и их расхождение может свидетельствовать о наличии конкретных патологических изменений в организме.
Увеличение ЧСС относительно пульсового показателя говорит о наличии тахикардии. Но не всегда признаки тахикардии свидетельствуют о наличии опасного заболевания. Увеличение частоты сердечных сокращений может быть не опасным физиологическим состоянием.
Медицина классифицирует тахикардию на:
- Физиологическую – увеличение ЧСС более 90 ударов в минуту по естественным физиологическим причинам.
- Патологическую – увеличение частоты сердечных сокращений по причине опасных патологических изменений в организме.
Физиологическая тахикардия — увеличение ЧСС при реакции симпатической нервной системы с выбросом гормонов адреналина и норадреналина в кровь.
От чего может быть сильное сердцебиение:
- повышенная физическая активность;
- страх;
- стрессовое и психоэмоциональное перенапряжение;
- прием определенных препаратов, кофеинсодержащих напитков, энергетиков, алкоголя и наркотических средств;
- хроническое недосыпание и усталость;
- при высокой температуре (озноб);
- при гриппе, при орви учащается сердцебиение;
- повышенное сердцебиение при простуде объясняется нарушением газообмена в организме из-за наличия инфекции в дыхательной системе.
- при просыпании учащается сердцебиение из-за резкой смены физической активности

Увеличение частоты сердечных сокращений при физической тахикардии может достигать отметки 170 ударов в минуту. В большинстве случаев данный симптом не требует приема лекарственных препаратов для купирования приступа, так как состояние стабилизируется само по себе после устранения первопричины.
В единичных случаях, например на фоне сильного нервного стресса требуется прием успокоительных препаратов.
Патологическая тахикардия – увеличение ЧСС по причине определенного заболевания и патологических изменений в организме. Патологическая тахикардия – опасное состояние, которое требует медикаментозного лечения, но перед этим необходимо полное обследование и выявление первопричины, т.е. патологии, вызвавшей данный симптом.
Список заболеваний с увеличением частоты сердечных сокращений очень обширен и в связи с этим патологическая тахикардия классифицируется на виды, в зависимости от первопричины.
Почему сердцебиение учащается, и какие патологии этому способствуют:
- сердечные и сосудистые патологии;
- нарушение гормонального фона;
- патологии симпатического парасимпатического отделов нервной системы;
- межреберная невралгия;
- заболевания центральной и периферической нервной системы.

Физиологическую и патологическую тахикардию можно отличить по определенным особенностям.
Таблица № 1. Отличительные особенности физиологической и патологической тахикардии:
Виды патологической тахикардии
В зависимости от выявленной при обследовании патологии тахикардию подразделяют на:
- Прогрессирующую.
- Веретенообразную.
- Мерцающую.
- Узловую.
- Пейсмекерную.
- Межреберную.
- Ишемическую.
- Непароксизмальную.
- Полиморфную.
- Гармональную.
Прогрессирующая тахикардия – опасная злокачественное заболевание, развивающееся на фоне патологического изменения сердечной мышцы – ишемии, деструкции или дистрофии.
Таблица № 2. Характерные особенности прогрессирующей тахикардии:
Веретенообразная тахикардия возникает при функциональном расстройстве кардиомиоцитов – мембран клеток сердечной ткани. Патологии вызывающие тахикардию могут быть наследственными (врожденными) и приобретенными.
Таблица № 2. Характерные особенности веретенообразной тахикардии:
- Дисплазия соединительной ткани
Мерцающая тахикардия или фибрилляция желудочков – нарушение сократительной функции сердца, при которой сокращение правого и левого желудочков происходит реже, чем предсердий. Данная патология может быть вызвана органическим поражением сердечной ткани, клапанов сердца, ишемией, дистрофией или воспалительными процессами.
Таблица № 3. Характерные особенности мерцающей тахикардии:

Узловая тахикардия возникает, как симптом внеочередного сокращения предсердий.
Таблица № 4. Характерные особенности узловой тахикардии:

Пейсмекерная тахикардия – увеличение частоты сердечных сокращений на фоне работы электрокардиостимулятора.
Таблица № 5. Характерные особенности пейсмекерной тахикардии:

Межреберная тахикардия – увеличение частоты сердечных сокращений на фоне сдавливания нервных волокон в нижней области ребер. Данная патология характеризуется сильными неврологическими болями, что вызывает реакцию симпатической нервной системы в виде мигрирующего болевого импульса через симпатические нервы на соседние органы.
Таблица № 6. Характерные особенности межреберной тахикардии:

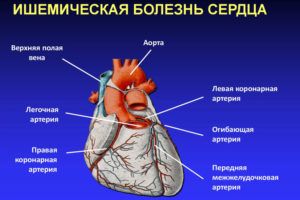
Ишемическая тахикардия – увеличение ЧСС на фоне ишемических поражений сердечной мышцы. Патология характерна для пожилой возрастной категории с естественными возрастными изменениями в тканях миокарда.
Таблица № 7. Характерные особенности ишемической тахикардии:
Непароксизмальная тахикардия – симптом, сопровождающий заболевания сердца и сосудов, при котором характерно ускорение эктопического ритма при подавлении синусового узла. При отсутствии патологий сердца непароксизмальная тахикардия свидетельствует о неврологических расстройствах.
Таблица № 8. Характерные особенности непароксизмальной тахикардии:

Полиморфная тахикардия – злокачественная патология с риском внезапной смерти. Характеризуется нарушением желудочкового ритма и развивается на фоне наследственных и приобретенных заболеваний нервно-мышечного аппарата.
Таблица № 9. Характерные особенности полиморфной тахикардии:
Гормональная тахикардия – увеличение сердечного ритма на фоне заболеваний с нарушением гормонального фона и полным отсутствием органических поражений сердечной мышцы. Отклонение от нормы одного из гормонов нарушает жизнедеятельность всего организма и в первую очередь сердца.
Уменьшение или увеличение количественного содержания гормонов в организме могут вызывать эндокринные нарушения и патологии щитовидной железы.
Таблица № 10. Характерные особенности гормональной тахикардии:
Первая помощь в момент приступа тахикардии
При повышенном сердцебиении, что делать, первая помощь при приступе тахикардии:
- Обеспечить поступление свежего воздуха – открыть окно или, по возможности, вывести пострадавшего на улицу.
- Снять сковывающую одежду или расстегнуть воротник.
- Умыть больного прохладной водой и сделать мокрый компресс на заднюю область шеи и лоб.
- Ограничить передвижения – принять сидячее или лежачее положение (приступ тахикардии нельзя переносить на ногах).
- Принять лекарственный препарат для снижения ЧСС – Валокордин, Валидол, Корвалол, Валериана.
- При удовлетворительном состоянии пострадавшего применяется дыхательная гимнастика для нормализации сердечного ритма – медленно набрать полную грудь воздуха и задержать на пять секунд, также медленно выдохнуть. Процедуру повторить не менее 6 раз.
- При ухудшении состояния больного (полуобморочное состояние, потеря сознания, боль в груди) незамедлительно вызвать скорую помощь. Скорая помощь при учащенном сердцебиении снимает приступ тахикардии антиаритмическими препаратами и в зависимости от состояния больного госпитализирует в стационар.

Осложнения тахикардии
Периодические приступы физиологической тахикардии являются нормой и не опасны для здоровья, в отличии от патологического типа заболевания. Периодическое увеличение частоты ЧСС дестабилизирует гемодинамику сердца, сокращает объем выброса крови, что влечет недостаточное наполнение желудочков и снижение артериального давления.
Что значит — дефицит кровоснабжения, недостаток кислорода и питательных веществ во всем организме, соответственно, увеличивается риск патологий не только сердечно-сосудистой системы, но и всех органов.
Частое сердцебиение, чем опасно:
- Тромбоэмболия. Ускоренное сердцебиение увеличивает риск тромбообразования (формирование сгустков крови), что нарушает нормальный кровоток. Далее тромб может переместиться в любой орган и повлечь его гипоксию. Тромб в артерии головного мозга – инсульт, в конечностях – ампутация.
- ИБС. Ускоренное сердцебиение – это недостаток кислорода и последующее отмирание тканей сердечной мышцы или ишемическая болезнь сердца.
- Кардиогенный шок – формирование некротических участков в миокарде после нарушения кровоснабжения. Кардиогенный шок снижает показатели артериального давления до минимальных отметок.
- Сердечная смерть – полная остановка работы сердца, приводит к летальному исходу. Патология возникает на фоне учащенного ЧСС и структурных изменений в сердечно-сосудистой системе.
Лечение тахикардии
Лечение тахикардии должно проводиться только после полного и детального обследования и, только после выявления причины назначается специфическая терапия.
Тахикардия физиологического происхождения не требует лечения, только в определенных случаях могут быть назначены антиаритмические препараты. Терапия патологической тахикардии будет зависеть от первопричины.

Таблица № 11. Лечение патологической тахикардии:
Также терапия включает:
Назначение терапии при тахикардии зависит от ее типа, т.е. от первоначальной патологии, которая вызывает приступы. Но существует ряд медикаментозных средств для временного устранения симптома и купирования приступа учащенного ЧСС.
Для симптоматического лечения применяются две группы лекарственных препаратов:
- седативные (успокаивающие);
- антиаритмические;
- добавки для снижения приступов тахикардии.
Седативные или успокоительные препараты стабилизируют работу сердца и нервной системы, уменьшая количество приступов. Данная группа включает в себя лекарства натурального и синтетического происхождения.
Таблица № 12. При сильном сердцебиении, что выпить из седативных (успокоительных) препаратов натурального происхождения:
Читайте также:


