Структурные изменения эпифиза большеберцовой кости
Большая берцовая кость – крупная и длинная кость голени. Состоит кость из тела и двух эпифизов – нижнего дистального и верхнего проксимального.

Строение большой берцовой кости
Тело кости имеет трехгранную форму с тремя краями – передним, медиальным и межкостным, и тремя поверхностями – медиальной, задней и латеральной.
Передний край кости имеет заостренную форму и напоминает по виду гребень. В верхней части он переходит в бугристость. Межкостный край имеет заостренную форму и вид гребешка. Гребешок этот направлен в сторону малоберцовой кости. Медиальная поверхность кости слегка выпуклая и хорошо прощупывается через кожу вместе с передним краем тела большеберцовой кости.
Латеральная (передненаружная) поверхность кости слегка вогнутая. А задняя поверхность имеет плоскую форму. На задней поверхности находится линия камбаловидной мышцы, которая тянется от латерального мыщелка медиально и вниз. Немного снизу расположено питательное отверстие, которое тянется в дистально направленный питательный канал.
Проксимальный эпифиз большой берцовой кости немного расширен. Его боковые части – это латеральный и медиальный мыщелки. Снаружи латерального мыщелка расположена плоская малоберцовая суставная поверхность. Вверху проксимального эпифиза в среднем отделе находится межмыщелковое возвышение, в котором можно различить два бугорка:
- внутренний медиальный межмыщелковый, сзади которого можно различить заднее межмыщелковое поле;
- наружный латеральный межмыщелковый, спереди которого располагается переднее межмыщелковое поле.
Два поля являются местом крепления крестообразных коленных связок. По бокам межмыщелкового возвышения по верхней суставной поверхности тянутся к каждому мыщелку суставные поверхности, имеющие вогнутую форму – медиальная и латеральная. Вогнутые суставные поверхности ограничены по периферии краем большеберцовой кости.
Дистальный эпифиз кости имеет четырехугольную форму. На его латеральной поверхности находится малоберцовая вырезка, прилегающая к дистальному эпифизу малоберцовой кости. По задней поверхности дистального эпифиза проходит лодыжковая борозда. Спереди от борозды медиальный край дистального эпифиза большеберцовой кости переходит в медиальную лодыжку – направленный вниз отросток, который хорошо пальпируется. На латеральной поверхности лодыжки расположена суставная поверхность лодыжки. Она переходит в нижнюю поверхность кости и тянется в нижнюю вогнутую суставную поверхность большеберцовой кости.
Перелом большой берцовой кости
Все переломы большой берцовой кости делятся на:
- косые;
- поперечные;
- внутрисуставные;
- фрагментарные;
- оскольчатые.
К внутрисуставным переломам относятся переломы медиальной лодыжки и мыщелков большеберцовой кости. Медиальная лодыжка служит внутренним костным стабилизатором голеностопного сустава. Как правило, ее перелом возникает в результате скручивания голени с фиксированной стопой. Также часто перелом внутренней лодыжки возникает в результате нефизиологического резкого поворота стопы.
Основные симптомы переломов большеберцовой кости:
- Болит большая берцовая кость при движении и пальпации;
- Из-за смещения костных отломков голень деформируется (изменяется ось конечности);
- Возникает отек;
- Невозможно осуществить осевую нагрузку на ногу.
Лечение переломов преимущественно осуществляется при помощи оперативного вмешательства. Как правило, пациент может осуществлять нагрузку на больную ногу уже на следующие сутки после операции.
Киста большой берцовой кости
Довольно часто, когда болит большая берцовая кость, это может свидетельствовать о наличии кисты.
Костная киста – заболевание, в ходе которого образуется утолщение в полости костной ткани.
До сих пор точно не выяснено происхождение кист костей. Установлено, что кисты большой берцовой кости появляются в результате расстройства гемодинамики на ограниченном участке кости. По сути, формирование кисты является дистрофическим процессом. В основе образования кист лежит нарушение внутрикостного кровообращения и активация лизосомных ферментов, приводящих к деструкции коллагена, глюкозаминогликанов и других протеинов. По международной классификации кисты относят к опухолеподобным заболеваниям.
Костная киста может быть солитарной и аневризмальной. Солитарная киста развивается на протяжении длительного периода времени, чаще встречается в юношеском возрасте у лиц мужского пола. Аневризмальная киста возникает внезапно и развивается быстро. Чаще всего, аневризмальная киста возникает в результате прямой травмы кости.
Несмотря на общую природу этих заболеваний, их принято четко различать, так как они имеют разные симптомы и рентгенологические картины.
Такая патология, как кистовидная перестройка, характеризуется образованием косных наростов в структуре сочленяющих элементов суставов. Основная первопричина болезненного состояния не установлена. Часто отмечается при систематическом травмировании сустава. Иногда развивается как сопутствующая патология при нарушении компенсационных процессов вследствие некрозного поражения тканей.

Что собой представляет?
Для кистовидной перестройки костей характерны дегенеративные и дистрофические изменения в их структуре, что развивается на фоне патологической регенерации клеток, которые были подвержены некрозу. Начало недуга обусловлено поражением сочленяющих костных тканей с образованием наростов, что склонны к развитию и соединению между собой с внедрением в полость сочленения. Нередко провоцирует возникновение вторичной формы остеоартроза, которая характеризуется поражением всех структурных элементов сустава и околосуставных мягких структур.
Разрушительные процессы в хрящевой и костной ткани отмечаются в самых подвижных участках сочленения, которые подвергаются систематическим нагрузкам.
Нарушение полноценной регенерации клеток хряща приводит к окостенению патологически измененных структур. Кистозная ткань разрастается, отмечается образование кист. Чаще поражаются мелкие суставы. При воздействии на плечо, наросты формируются в области головки плечевой кости. Кисты в колене локализуются во внутреннем мыщелке. Если патологический процесс отмечается в тазобедренном суставе, тогда происходит поражение головки бедренной кости и вертлюжной впадины.
Перестройка костной структуры встречается не так часто, как артроз или некроз асептической формы. Формирование кист может быть как единичным, так и множественным. Одно структурное формирование склонно к быстрому росту и охватывает большой участок кости. Основное место локализации наростов — суставные концы костей. При этом нередко отмечается наличие кистовидного просветления в их структуре. Этиология развития патологического процесса до конца не установлена. Из-за тенденции активного образования кист в местах больших нагрузок на сочленение, одной из первопричин принято считать систематические микротравмы.
Существует ряд факторов и патологий, которые способны спровоцировать развитие недуга:
- профессиональные перезагрузки;
- дисфункция эндокринной системы;
- остеоартроз;
- нарушение обменных процессов;
- ранее перенесенный артрит;
- нарушение гемомикроциркуляции;
- гипоксия тканей.
Клиническая картина болезни зависит от стадии развития и выраженности патологического процесса:

По мере развития патологии боли в сочленении становятся все сильнее.
- Первая. Протекает практически бессимптомно. Отмечаются слабовыраженные неприятные ощущения, что сопровождаются чувством скованности при физической активности и легким нарушением подвижности пораженного сочленения. При рентгенографии диагностируется просветление с размытыми контурами и начальная стадия кистозных формирований.
- Вторая. Отмечается постепенное нарастание дискомфорта и болевых ощущений в дегенеративно измененном участке. При этом нарушается походка, человек прихрамывает, что связано с неполноценной подвижностью суставов. На снимке видны четкие контуры кист, отмечается место прорыва сочленения.
- Третья. Увеличивается интенсивность болей, которые приобретают хронический характер с отдачей в ближайшие сочленения. Отмечается развитие контрактуры и ригидность мышечных волокон. При возникновении вторичной формы остеоартроза симптоматика усугубляется. На рентгеновском снимке заметно уплотнение суставной поверхности и разрастание костных наростов на краевых участках кости.
Как проводится диагностика?
Чтобы поставить точный диагноз, врач собирает анамнез и устанавливает наличие сопутствующих болезней. Далее проводится внешний осмотр и пальпация пораженных участков. Самым информативным методом диагностики считается рентгенография. Стадии кистовидной перестройки костной структуры характеризуются определенными признаками, что указаны в таблице:
| Стадия | Проявление |
| I | Образование единичных кист, с просветлением в эпифизе кости |
| II | Увеличение объемов и слитие некоторых костных структур, близко лежащих к патологическому очагу |
| III | Внедрение кистозного образования в полость сочленения, деформационные изменения поверхности кости и развитие вторичного артроза |
Как проходит лечение?

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Это заболевание может иметь гормональную, эндокринную, сосудистую или травматическую этиологию. Рассмотрим в отдельности каждый подобный вариант развития процесса разрушения головок бедренной и большеберцовой кости.
Начнем с уточнения терминов. Для того, чтобы понять, что такое эпифизеолиз бедренной кости или большеберцовой, нужно уточнить, что эпифиза у каждой из них два: дистальный (расположенный внизу) и проксимальный (расположенный вверху). Т.е. бедренная кость дистальным эпифизом (концом) входит в полость коленного сустава, а проксимальным упирается в вертлужную впадину тазовой кости.
Эпифизеолиз большеберцовой кости также может быть проксимальным (в области коленного сустава) или дистальным – с разрушением структуры голеностопного сочленения костей. по сути эпифиз – это головка кости, которая входит в состав того или иного сустава. В основном эпифизами заканчиваются трубчатые полые кости.
По этиологическим факторам лидирует юношеский тип патологии, которая начинает активно проявляться в возрасте 14 – 15 лет. В основном страдают юноши. У девушек патология даже если и развивается, то дает выраженные клинические признаки значительно позже – во время вынашивания первой беременности. Происходит активное смещение головки бедренной кости в полости тазобедренного сустава. При тяжелом течение болезни может начинаться сопутствующее расхождение лобкового симфиза тазовых костей.
Следующий распространенный тип заболевания – травматический. Он характеризуется тем, что первые клинические признаки появляются сразу же после полученной травмы, но на начальной стадии успешно маскируются за признаками основного травматического поражения. Однако после восстановления на фоне полученной травмы остается неловкость в области тазобедренного или коленного сустава, наблюдается неправильная постановка стопы или видна деформация конечности.
Сосудистый тип патологии является самым тяжелым в прогностическом плане. Обычно он развивается на фоне атеросклероза, врожденной аномалии кровеносного русла, ангиопатии, варикозного расширения вен нижних конечностей. наблюдается тотальная дисфункция кровоснабжения хрящевой и мышечной ткани. Это становится причиной выраженной дистрофии тканей. начинает разрушаться хрящевой синовиальный слой в вертлужной впадине и на головке бедренной кости. Происходит постепенное смещение структурных частей назад и вниз.
Эндокринный тип смещения головки бедренной или большеберцовой кости может быть связана с дисфункцией надпочечников, избыточным выделением гормона роста, дисбалансом фона в период подросткового полового созревания и климактерического угасания функции яичников.
Все эти виды патологии требуют ранней диагностики, поскольку в запущенных случаях эффективная медицинская помощь пациенту может быть оказана только с помощью хирургической операции по эндопротезированию сустава.
Предлагаем узнать про самые ранние и типичные клинические признаки эпифизеолиза бедренной и большеберцовой кости – если они у вас есть, то немедленно обратитесь за медицинской помощью. Вы можете записаться на бесплатную консультацию ортопеда в нашу клинику мануальной терапии. В ходе первичной консультации врач проведет осмотр и поставит точный диагноз. Затем вам будет рекомендовано дополнительное обследование (если это потребуется) и эффективное индивидуальное лечение.
Юношеский эпифизеолиз головки бедренной кости
Для начала рассмотрим самый частый тип патологии – юношеский эпифизеолиз, который поражает мальчиков в возрасте от 14-ти до 18-ти лет. Сразу же стоит уточнить, что согласно расписанию болезней, юношеский эпифизеолиз головки бедренной кости 3-ей стадии является показанием для признания юноши не пригодным по состоянию здоровья к службе в рядах вооруженных сил. при второй степени смещения эпифиза устанавливается ограниченная пригодность, а при первой стадии юноша признается годным для прохождения службы в армии.
Эпифизеолиз головки бедренной кости у молодых людей в большинстве случаев сопряжен с эндокринными патологиями, такими как:
- нарушение продукции половых гормонов;
- дисфункция яичек и предстательной железы;
- сахарный диабет или нарушение толерантности к глюкозе;
- гипофизарно-гипоталамусная гормональная недостаточность;
- повышенная продукция кортизола корой надпочечников.
Юношеский эпифизеолиз бедренной кости развивается довольно быстро, проходя по трем основным стадиях смещения:
- до 30% от длины шейки бедра и при таком же сокращении параметра шеечно-эпифизарного угла;
- до 50 % от длины шейки бедра и при таком же сокращении параметра шеечно-эпифизарного угла;
- все указанные параметры превышают 50 % отклонения.
На первой стадии клинические симптомы малозаметны. Неприятные ощущения в области вертела тазобедренного сустава родители списывают на подвижность юноши или, напротив, связывают с тем, что он ведет преимущественно сидячий, малоподвижный образ жизни. И совершенно напрасно, поскольку именно при первой степени эпифизеолиза головки бедренной кости возможно с помощью короткого курса мануальной терапии полностью остановить развитие данного заболевания и восстановить структуру тазобедренного или коленного сустава.
При переходе во вторую стадию разрушения сустава могут проявляться более характерные клинические признаки. К ним можно отнести следующие проявления эпифизеолиза бедренной кости:
- периодически возникающие тупые и тянущие боли в области паховой связки;
- боль в области наружного вертела тазобедренного сустава при попытке отвести ногу в сторону от центральной оси тела;
- быстрая утомляемость мышц бедренной и ягодичной области;
- резкое снижение амплитуды подвижности в пораженном суставе;
- изменение длины конечности и разворот колена внутрь;
- неправильная постановка стопы со стороны пораженной ноги;
- развитие контрактуры и снижение интенсивности движений;
- напряжение паховых связок.
В течение нескольких месяцев развивается сначала дистрофия, а затем и полная атрофия мышц в области ягодиц и всех поверхностей бедра. При третьей степени эпифизеолиза наступает момент, когда передвижение без посторонней помощи становится невозможным. Возникает серьезная угроза нарушения целостности суставной капсулы и перелома шейки бедра при значительной физической нагрузки. Но за счет того, что мышцы практически полностью атрофируются, юноша самостоятельно не может даже встать на ноги.
При проведении осмотра врач определяет довольно серьезную болезненность при пальпации в области паховой зоны. Там же ощущаются напряженные и утолщенные связки. при проведении функциональных диагностических тестов ортопед может установить, что:
- юноша не может совершить наклона туловища вперед с полностью прямыми ногами;
- нет возможности отвести в сторону прямую ногу;
- ограничена внутренняя ротация бедра;
- при сопоставлении конечностей видно отклонение пораженного бедра кнаружи.
На поздних стадиях заболевания видно характерное смещение голеней, они как бы заплетаются друг за друга, что вызывается ротацией бедренной кости. начинается вторичное разрушение коленного сустава. Высока вероятность вальгусной или варусной деформации шейки бедренной кости с компенсаторной целью. невооруженным взглядом вида ротация (смещение) костей таза вперед и вверх.
Постепенно развивается характерный для юношеского эпифизеолиза симптом Хофмейстера:
- пациент встают на колени и упирается руками впереди себя;
- врач просит свести колени вместе;
- становится очевидным резкое отклонение бедренной части кнаружи при заходе голени в противоположную сторону.
Еще один диагностический симптом – Тренделенбурга наглядно демонстрирует врачу развитие вторичной дистрофии средней ягодичной мышцы. Проверяется он следующим образом:
- пациент становится прямо и старается держать ноги прямыми;
- врач заходит сзади и оценивает положение ямочек в области крестцово-подвздошных суставов;
- в норме они располагаются абсолютно симметрично;
- затем пациент поднимает одну ногу вперед;
- при смещении ямочки со стороны поражения симптом считается положительным.
Туго подвижность сустава, утренняя скованность, ограничение движений, быстрая утомляемость – все это косвенные признаки юношеского эпифизеолиза головки бедренной кости. Обратите на них внимание. если они появляются регулярно, запишитесь на бесплатный прием ортопеда в нашей клинике мануальной терапии. Врач при первичном осмотре развеется все ваши сомнения. Если есть повод для беспокойства, вы об этом узнаете своевременно.
Травматический эпифизеолиз бедра
У взрослых людей часто развивается травматический эпифизеолиз проксимального и дистального отделов бедренной и большеберцовой костей. Эпифизеолиз бедра чаще развивается при переломах бедренной кости, растяжении боковых связок коленного сустава. поражение головки большеберцовой кости наблюдается в большинстве случаев при отрыве коленной чашечки, нестабильности надколенника или после растяжения крестообразных коленных связок (задней и передней).
Травматический эпифизеолиз отличается постоянно прогрессирующим течением. первичное смещение мыщелка происходит либо непосредственно во время травмы, либо формируется за счет рубцовой деформации сухожильной, связочной и мышечной ткани. при разработке курса эффективного лечения врач должен в обязательном порядке учитывать фактор получения травмы и её характер. Только при устранении последствий травматического воздействия возможно успешное лечение данного заболевания.
Дегенерация хрящевой и костной ткани при эпифизеолиза бедренной и большеберцовой кости начинается примерно с начала второй стадии. В этом случае отклонение от нормального угла положения головок костей достигает уже более 50 %. Во время ходьбы или бега начинается травматическое разрушение хрящевой синовиальной ткани. пори оголении участков кости на фоне травматической компрессии начинается сужение кровеносных сосудов в надкостнице и замыкательных суставных пластинках.
Консервативное лечение эпифизеолиза
Возможно консервативное лечение эпифизеолиза головок бедренной и большеберцовой кости, но только на ранних стадиях. Терапией заболевания занимается врач ортопед. При обращении к нему пациент получает возможность своевременно начать лечение и предотвратить развитие сопутствующих забиваний, таких как деформирующий остеоартроз, стеноз замыкательных пластинок и т.д.
В нашей клинике мануальной терапии лечение начинается с индивидуальной консультации, которая предоставляется для каждого пациента совершенно бесплатно. Вы можете записаться на прием к ортопеду в любое, удобное для визита время. Он будет для вас совершенно бесплатным. В ходе приема доктор проведет обследование и скажет – возможно ли помочь вам без хирургической операции. Если да, то будут даны индивидуальные рекомендации и в общих чертах рассказано о том, какие возможности перспективы лечения дает мануальная терапия в вашем случае заболевания.
Только после того, как все аспекты будущего курса терапии будет согласованы, может быть начато лечение. на первом этапе доктор прилагает усилия для того, чтобы устранить причины, вызывающие смещение головок бедренной или большеберцовой кости. пациенту дают рекомендации по выбору обуви, организации процесса работы и отдыха.
Из эффективных методик применяются мануальная терапия, остеопатия, массаж, рефлексотерапия, лазерное лечение, кинезиотерапия и лечебная гимнастика. курс лечения разрабатывается индивидуально. Врач учитывает все особенности организма пациента, присутствие сопутствующих заболеваний опорно-двигательного аппарата и осложнений длительно протекающей патологии
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Такая патология, как кистовидная перестройка, характеризуется образованием косных наростов в структуре сочленяющих элементов суставов. Основная первопричина болезненного состояния не установлена. Часто отмечается при систематическом травмировании сустава. Иногда развивается как сопутствующая патология при нарушении компенсационных процессов вследствие некрозного поражения тканей.

Что собой представляет?
Для кистовидной перестройки костей характерны дегенеративные и дистрофические изменения в их структуре, что развивается на фоне патологической регенерации клеток, которые были подвержены некрозу. Начало недуга обусловлено поражением сочленяющих костных тканей с образованием наростов, что склонны к развитию и соединению между собой с внедрением в полость сочленения. Нередко провоцирует возникновение вторичной формы остеоартроза, которая характеризуется поражением всех структурных элементов сустава и околосуставных мягких структур.
Разрушительные процессы в хрящевой и костной ткани отмечаются в самых подвижных участках сочленения, которые подвергаются систематическим нагрузкам.
Нарушение полноценной регенерации клеток хряща приводит к окостенению патологически измененных структур. Кистозная ткань разрастается, отмечается образование кист. Чаще поражаются мелкие суставы. При воздействии на плечо, наросты формируются в области головки плечевой кости. Кисты в колене локализуются во внутреннем мыщелке. Если патологический процесс отмечается в тазобедренном суставе, тогда происходит поражение головки бедренной кости и вертлюжной впадины.
Перестройка костной структуры встречается не так часто, как артроз или некроз асептической формы. Формирование кист может быть как единичным, так и множественным. Одно структурное формирование склонно к быстрому росту и охватывает большой участок кости. Основное место локализации наростов — суставные концы костей. При этом нередко отмечается наличие кистовидного просветления в их структуре. Этиология развития патологического процесса до конца не установлена. Из-за тенденции активного образования кист в местах больших нагрузок на сочленение, одной из первопричин принято считать систематические микротравмы.
Существует ряд факторов и патологий, которые способны спровоцировать развитие недуга:
- профессиональные перезагрузки;
- дисфункция эндокринной системы;
- остеоартроз;
- нарушение обменных процессов;
- ранее перенесенный артрит;
- нарушение гемомикроциркуляции;
- гипоксия тканей.
Клиническая картина болезни зависит от стадии развития и выраженности патологического процесса:

По мере развития патологии боли в сочленении становятся все сильнее.
- Первая. Протекает практически бессимптомно. Отмечаются слабовыраженные неприятные ощущения, что сопровождаются чувством скованности при физической активности и легким нарушением подвижности пораженного сочленения. При рентгенографии диагностируется просветление с размытыми контурами и начальная стадия кистозных формирований.
- Вторая. Отмечается постепенное нарастание дискомфорта и болевых ощущений в дегенеративно измененном участке. При этом нарушается походка, человек прихрамывает, что связано с неполноценной подвижностью суставов. На снимке видны четкие контуры кист, отмечается место прорыва сочленения.
- Третья. Увеличивается интенсивность болей, которые приобретают хронический характер с отдачей в ближайшие сочленения. Отмечается развитие контрактуры и ригидность мышечных волокон. При возникновении вторичной формы остеоартроза симптоматика усугубляется. На рентгеновском снимке заметно уплотнение суставной поверхности и разрастание костных наростов на краевых участках кости.
Как проводится диагностика?
Чтобы поставить точный диагноз, врач собирает анамнез и устанавливает наличие сопутствующих болезней. Далее проводится внешний осмотр и пальпация пораженных участков. Самым информативным методом диагностики считается рентгенография. Стадии кистовидной перестройки костной структуры характеризуются определенными признаками, что указаны в таблице:
| Стадия | Проявление |
| I | Образование единичных кист, с просветлением в эпифизе кости |
| II | Увеличение объемов и слитие некоторых костных структур, близко лежащих к патологическому очагу |
| III | Внедрение кистозного образования в полость сочленения, деформационные изменения поверхности кости и развитие вторичного артроза |
Как проходит лечение?
Эпифизеолиз – это тяжёлое заболевание, при котором происходит повреждение ростковой зоны кости в области её головки вследствие перелома. Данная патология также известна как остеоэпифизеолиз. Такое название болезнь получила из-за того, что пластинки, обеспечивающие рост трубчатых костей в длину располагаются на концах кости – эпифизах.
Что за болезнь
Остеоэпифизеолиз встречается только у детей и подростков, так как в этом возрасте активно растут кости. У взрослого человека области деления на головке закрывает эпифизарная линия, представляющая собой плотную костную ткань, переломы в которой не возникают. Вследствие развития патологии прекращается рост костей в длину, а из-за повреждения происходит смещение концевых отделов и образование деформации конечностей. Среди клиницистов данная патология называется как перелом Салтера — Харриса в честь учёных, открывших и описавших ее.
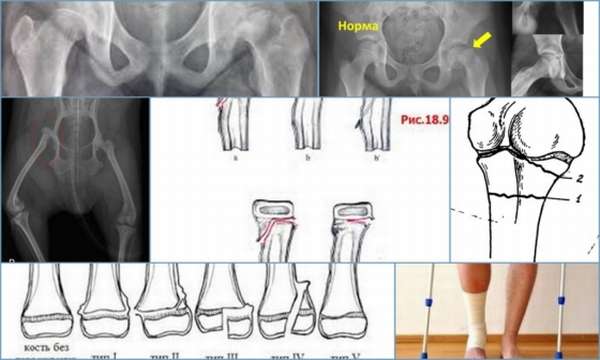
Для понимания развития патологии необходимо знать основные части трубчатой кости:
- Диафиз – тело кости, находится в центре,
- Эпифиз – это утолщенные концы. Различают проксимальный (верхний или головка) и дистальный (нижний). В них находятся клетки, обеспечивающие рост костей в длину,
- Метафиз – участок между диафизом и эпифизом.
Этиология
Точных причин развития эпифизеолиза не установлено, но врачи выделяют несколько факторов риска. По данным статистических исследований чаще всего у детей развивается остеоэпифизеолиз при следующих условиях:
- Отягощённая наследственность – по данным генетиков заболевание имеет аутосомно-доминантный тип наследования. Риск развития патологии возрастает у каждого второго перворожденного в семье,
- Возрастные перестройки организма – в переходном возрасте на фоне гормональных скачков возникают постоянные изменения концентрации гормонов роста, приводящие к изменению активности ростковых клеток головки трубчатой кости и возможному развитию остеоэпифизеолиза,
- Травмы эпифизов костей – способствуют развитию эпифизеолиза и многочисленные повреждения, приводящие к нестабильности ростковых зон на клеточном уровне.
При травмах костей тазобедренного сустава эпифизеолиз встречается гораздо реже, чем при повреждении костей нижней части голени. Это объясняется тем, что тазобедренный сустав защищён мощными связками и мышцами, в отличие от голеностопа.
На основании статистических данных учёные выделяют несколько факторов риска, способствующих развитию эпифизеолиза головки трубчатых костей:
- Дети, быстро растущие и развивающиеся,
- Преимущественно мальчики,
- Активно занимающиеся подвижными видами спорта.
Как развивается патология
Точного механизма развития остеоэпифизеолиза не установлено. По гипотезе учёных под действием причинных факторов происходит ослабление прочности на границе головки кости, которая при сокращениях мышц испытывает нагрузки. Резкие движения (бег или прыжки) вначале приводят к постепенной деформации, а затем могут и спровоцировать перелом в ослабленной зоне со смещением эпифиза.
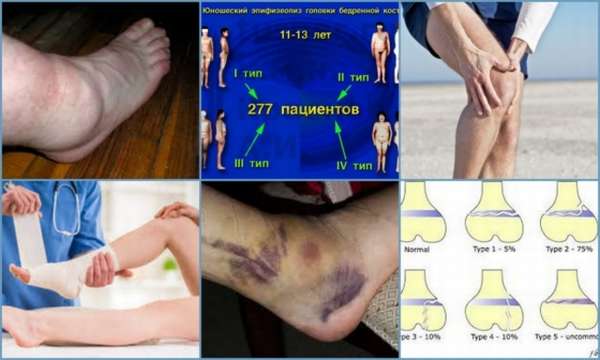
Классификация заболевания
По МКБ-10 заболевание обозначается шифром М 91–93, в зависимости от локализации поражения. Для удобства используется несколько разновидностей классификации остеоэпифизеолиза.
Данная классификация описана авторами – Салтером и Харрисом, открывшими первые пять форм заболевания. В дальнейшем Рангом и Огденом были добавлены ещё четыре патологии, которые встречаются гораздо реже.
Основные типы заболевания:
- I – самый тяжёлый, при котором перелом располагается поперечно и захватывает всю ростковую зону,
- II – характеризуется переломом, проходящим через эпифизарную пластинку и затрагивая метафиз,
- III – повреждение затрагивает головку и ростковую область,
- IV – вертикальный перелом проходит через ростковую область, повреждая метафиз и эпифиз с возможным его смещением,
- V – перелом ростковой зоны вертикальной нагрузкой,
- VI – возникает при повреждении ростковой зоны и угловых перемещений частей кости,
- VII – это закрытый остеоэпифизеолиз. Характеризуется обособленным переломом зоны роста, без смещения головки и метафиза,
- VIII – повреждение эпифизарной пластинки и образованием преждевременных зон окостенения,
- IX – травма надкостницы в зоне роста.
Лидирующие позиции по детской инвалидизации занимает юношеский эпифизеолиз головки бедренной кости. При малейших подозрениях на нестабильность тазобедренного сустава следует обратиться к врачу.
По данному признаку различают следующие виды остеоэпифизеолиза:
- Период предвестников – на этой стадии перелом отсутствует, но имеются признаки, говорящие о слабости эпифизарной зоны –болезненность после физической нагрузки, ощущение дискомфорта в зоне поражения,
- Острая стадия – характеризуется выраженными проявлениями клинических симптомов,
- Хроническая стадия – образуется деформированное срастание головки с метафизом. Развивается при отсутствии лечения.
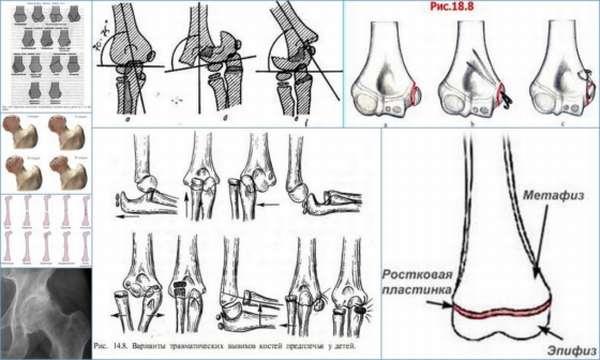
В зависимости от смещения отломленных участков различают следующие формы остеоэпифизеолиза:
- I степень – угол при переломе составляет менее 30°,
- II степень – угол между повреждёнными костными элементами 30-50°,
- III степень – самое тяжёлое проявление, эпифиз по отношению к метафизу находится под углом более 50°.
Клиническая картина
Клинические проявления заболевания характеризуются постепенным появлением симптомов остеоэпифизиолиза, так как эпифизарная пластинка истончается и под воздействием нагрузки возможно развитие перелома. Данные признаки появляются не всегда. К таким симптомам относятся:
- Эпизодические боли в крупных суставах нижней конечности,
- Изменение походки в виде прихрамывания из-за укорочения одной ноги,
- На поражённой стороне стопа разворачивается наружу.
Если у вашего ребёнка периодически возникает дискомфорт, болезненность в суставах и соседних областях, требуется консультация лечащего врача.
Остеоэпифизеолиз также может привести к недостаточному развитию половых желёз, гипотрофии наружных мышц таза и голени, периодическим падением артериального давления.
Вне зависимости от поражённого сустава при возникновении перелома характерны следующие симптомы:
- Сильная боль в суставе, усиливающаяся при попытке пошевелить пальцами или переместить больную ногу,
- Появление отёка и подкожного кровотечения в поражённой области.
Эпифизеолиз головки бедренной кости протекает с выраженным болевым симптомом в боковой области таза. Поражённая нога повёрнута наружу, наблюдаются ограничения поворота обеих ног в стороны – данное движение сопровождается болью. Амплитуда при вращении бедра поражённой конечности больше нормы. Перелом может возникнуть как в области головки, так и шейки бедра.
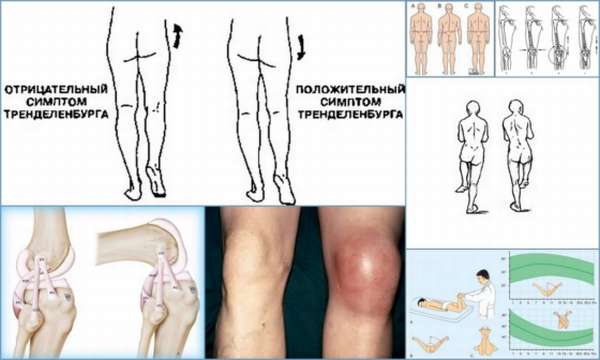
Основные клинические симптомы остеоэпифизеолиза:
- Симптом Гофмейстера – во время сгибания в коленном и тазобедренном суставе происходит поворот бедра кнаружи и его отклонение в бок,
- Симптом Тренделенбурга – если пациент стоит на больной ноге, то вторая половина таза опускается,
- Симптом ротации таза – если больной стоит на обеих ногах, то с поражённой стороны отмечается отклонение таза вперёд,
- Симптом перекрещивающихся голеней – при эпифизеолизе голень с больной стороны перекрещивает здоровую ногу, при двустороннем процессе наблюдается двусторонний перекрёст.
Симптомы проверяет медицинский работник. Самостоятельный осмотр без лечащего врача может навредить ребёнку.
Остеоэпифизеолиз надколенника характеризуется возникновением сильной боли при разгибании голени. Это объясняется тем, что он входит в состав сухожилия четырёхглавой мышцы бедра и является мощным блоком при её сокращении. При разрыве чашечки отмечается сильнейшая боль в колене, невозможность разгибания голени и развитие гематомы.
Помимо разрушения головки бедренной кости в патологию могут вовлекаться голень и стопа. Эпифизеолиз большеберцовой кости встречается крайне редко, развивается только при серьёзных гормональных или эндокринных расстройствах. Причиной перелома является резкий удар в переднюю область эпифиза.
Верхняя часть редко подвергается переломам, поскольку укреплена суставной капсулой и рядом расположенными мышцами. При остеоэпифизеолизе верхнего мыщелка большеберцовой кости возникает сильная боль в верхней части голени, развивается её скольжение относительно коленного сустава. Возможно образование шишки на передней поверхности, которая образуется при отклонении головки от метафиза. Затем образуется отёк и гематома.
Эпифизеолиз наружной лодыжки у детей возникает при резком отведении стопы, в результате чего возникает боковой перелом ростковой зоны нижнего эпифиза малоберцовой кости. Клиническая картина характеризуется сильным отёком голени и стопы, болью, которая не даёт ребёнку встать на поражённую ногу. Если доктор тянет наружный край стопы вверх, отмечается отклонение лодыжки вбок.
Симптоматика сопровождается болями в области пятки, которая усиливается при попытке встать на поражённую ногу, гематомой и отёком в области лодыжки.
Диагностика
Эпифизеолиз выявляется при внешнем осмотре лечащего врача, а также на основании рентгенологического исследования. В качестве дополнительных методов возможно назначение компьютерной томографии и ядерного магнитного резонанса. По данным последней методики определяется способность поражённой головки к восстановлению. КТ показывает переломы более детально, назначается для уточнения характера повреждений.
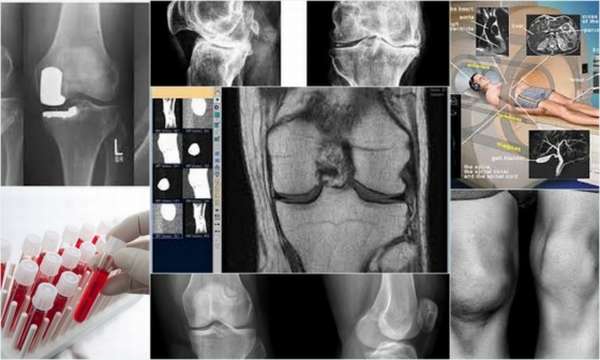
Первым этапом диагностики является осмотр пациента. Общими внешними признаками остеоэпифизеолиза являются отёк и гематома в области поражения (выше или ниже сустава), скольжение эпифиза при сгибании или разгибании.
Для окончательного подтверждения диагноза назначается рентген в передней и боковой проекциях. Внешние проявления эпифизеолиза на снимках характеризуют стадию заболевания:
- На начальных этапах патологии отмечается размытость и рыхлость очертаний эпифизарной пластины, расширение её границ. На рентгене в области эпифиза выявляются участки остеосклероза и остеопороза, которые имеют послойно пятнистую структуру,
- На поздних этапах остеоэпифизеолиза отмечается укорочение поражённой кости, смещение эпифиза и его соскальзывание назад на 2-3 мм, уменьшение угла между головкой и шейкой кости. При развитии эпифизеолиза головки бедренной кости на рентгене отмечается: нарушение поверхности шейки – вместо полукруглой становится гладкой и прямой, укорочение шейки и образование шипа на передне-верхней поверхности.
Осложнения
Если не начать своевременное лечение, то эпифизеолиз может нанести серьёзный вред здоровью и привести к инвалидности. Поражённая кость перестаёт расти в длину и деформирует поражённую ногу. Вторым серьёзным осложнением является отмирание пораженных тканей и образование гангрены.
При диагностике и лечении остеоэпифизеолиза на ранних стадиях – прогноз благоприятный.
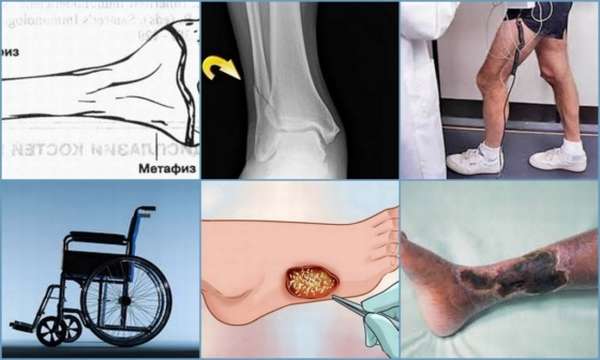
Лечение
При возникновении перелома эпифиза больному необходима срочная медицинская помощь. Лечение подбирается в зависимости от стадии заболевания. Наиболее часто встречаются первые пять типов эпифизеолиза, к которым подбирается необходимая терапия:
- I тип – при поперечном переломе устанавливается спица для фиксации эпифиза,
- II тип – при данной форме достаточно наложить гипсовую фиксирующую повязку,
- III тип – серьезное поражение, требующее фиксации частично отломленного мыщелка при помощи винтового соединения,
- IV тип – полностью отколотый эпифиз соединяют при помощи скелетного вытяжения с последующим остеосинтезом головки с использованием спиц и трансплантата,
- V тип – сдавленный перелом без смещения фиксируется гипсовой повязкой.
Все эти операции выполняются с минимальным иссечением тканей. Открытые хирургические вмешательства нежелательны, поскольку велика вероятность инфицирования с последующим некрозом головки кости и утратой функции сустава.
Своевременное обращение к врачу при эпифезиолизе – гарантия быстрого и полного выздоровления. Самолечение может ухудшить состояние пациента и привести к инвалидности.
Читайте также:


