Стероидный остеопороз что это такое лечение
Похожие темы научных работ по клинической медицине , автор научной работы — Немцов Б. Ф., Тимина О. В.
Доцент Немцов Б. Ф. доцент Тимина О. В. СТЕРОИДНЫЙ ОСТЕОПОРОЗ
Кафедра госпитальной терапии КГМИ
Стероидный остеопороз - системное заболевание скелета, характеризующееся снижением массы костей и нарушением микроархитектоники костной ткани в результате длительного приема глюко-кортикоидов. Побочные действия глюко-кортикоидов хорошо известны и остеопороз можно назвать одним из наиболее неблагоприятных следствий их применения. Особенно серьезную проблему представляет остеопороз у больных, нуждающихся в длительном приеме препаратов этой группы, так как несмотря на серьезные побочные действия в настоящее время не существует более мощных противовоспалительных лекраственных средств. Например, системное применение глюкокортикоидов относится к наиболее эффективным методам лечения ряда ревматических заболеваний (системной красной волчанки, дерматомиозита и полимиозита, системных васкулитов, ревматической полимиалгии, смешанного заболевания соединительной ткани). Глюкокортикоиды широко используются в комплексном лечении ревматоидного артрита с системными проявлениями, тяжелых форм серонегативных спондилоартритов, бронхиальной астмы, саркаидоза, синдрома Кушинга, гломерулонефритов. Они нашли широкое применение в транспланталогии, в лечении аллергических и гематологических болезней, заболеваний кишечника, печени и др.
Патогенез глюкокортикостероид -индуцированного остеопороза изучен недостаточно Полагают, что длительная стероидная терапия в дозах превышающих физиологические (для женщин - более 3,75 мг/ сут., для мужчин - более 5 мг/сут.) активизирует резорбцию и подавляет образование костной ткани с преобладанием повышенной костной резорбции. В результате уменьшаются плотность и масса кости, что приводит к нарушению ее структуры. Усиление резорбции костной ткани
происходит опосредованно: глюкокортикоиды уменьшают абсорбцию кальция в кишечнике и снижают его реабсорбцию в канальцах почек, усиливая потерю кальция с мочой. Возможные механизмы снижения абсорбции кальция обсуждаются. Определенную роль может играть снижение и нарушение метаболизма витамина Б, ограничение поступления кальция с пищей. Снижение всасывания кальция в кишечнике и увеличение выведения его через почки создает предпосылки для повышения концентрации в сыворотке паратгормона. Повышенный уровень паратгормона по принципу обратной связи ведет к снижению всасывания кальция в кишечнике и увеличивает выведение его с мочой, что в свою очередь вызывает вторичный гиперпаратиреоз. Кроме того, глюкокортикоиды непосредственно увеличивают выброс паратгормона и повышают чувствительность к нему. Повышение концентрации паратгормона активирует функцию остеокластов, что ведет к усилению резорбции кости [3]. Подавление образования костной ткани на фоне приема глюкокортикоидов происходит непосредственно путем снижения функциональной активности остеобластов и дифференцировки предшественников остеобластов и опосредованно путем подавления синтеза половых гормонов, простагландина Е2, коллагена и локальных факторов роста костной ткани. В "физиологических" дозах глюкокортикоиды обладают некоторым "анти-остеопоротическим" действием, увеличивая синтез инсулиноподобного фактора роста и повышая функцию дифференцированных остеобластов и дифференцировку остеобластов [2, 4, 7].
В настоящее время выделяют определенные и вероятные факторы риска развития стероидного остеопороза [2, 4]. К определенным факторам риска относят: высокую кумулятивную дозу глюко-
кортикоидов (более 10 г), возраст старше 50 лет и постменопаузальный период. Среди вероятных факторов риска называют: длительный прием глюкокортикоидов, высокую ежедневную дозу, молодой возраст (до 15 лет), низкую массу тела, женский пол, длительную иммобилизацию и наличие других факторов риска остепороза и заболеваний, сопровождающихся снижением костной массы (ревматоидный артрит, системная красная волчанка и др.).
Наиболее выраженные изменения при стероидном остеопопорозе наблюдаются в губчатой костной ткани, поэтому заболевание в большей степени затрагивает позвоночник, кости запястья и бедренную кость, причем наибольшему риску подвергается поясничный отдел позвоночника. Большинство больных беспокоят боли в спине (между лопатками или пояснично-крестцовой области). Боли усиливаются после физической нагрузки, длительного пребывания в одном положении (стоя или сидя) и облегчаются или исчезают после отдыха лежа, который требуется больным многократно в течение дня. Острые стреляющие боли, возникающие спонтанно с интервалом в несколько недель, являются симптомом перелома тел позвонков. Патогномоничным симптомом остеопороза является уменьшение роста (также в результате компрессионных переломов позвонков). Обращает внимание изменение осанки, деформация грудной клетки по типу кифосколиоза, так называемый "вдовий" горб. За счет укорочения позвоночника при компрессионных переломах тел позвонков могут появиться кожные складки на боковой поверхности грудной клетки, в области реберных дуг, выступающий живот.
Симптому "боль в спине" обычно не придают особого значения и к моменту диагностирования переломов больные могут терять до 30% максимальной костной массы. Рентгеновское исследование выявляет снижение плотности костей, превышающее 30%. Поэтому в настоящее время наиболее объективными и достоверными методами диагностики остеопороза являются: денситометрия костей (одно и двухфотонная
рентгеновская абсорбциометрия), количественная компьютерная томография, количественное ультразвуковое исследование [7]. Эти методы позволяют количественно оценить костные потери и диагносцировать их на ранней стадии остеопороза с точностью до 2-5% в различных участках скелета Из используемых в настоящее время методик для обследования остеопороза, индуцированнного глюкокортикоидами наиболее информативна одно- и двухфотонная рентгеновская абсорбциометрия. Первая предназначается для первичного скринингового обследования, а вторая - для более глубокого анализа состояния скелета.
Важное значение имеет биохимическое исследование маркеров костного обмена (активность щелочной фосфатазы, остео-кальцина сыворотки, оксипролина мочи) и показателей кальций-фосфорного обмена. Уровень остеокальцина в сыворотке, как правило, снижен, активность щелочной фосфатазы может быть нормальной или повышена, а уровни кальция и гидро-ксипролина в моче высокие. Учитывая фазносгь течения стероидного остеопороза (в начале повышается резорбция, а затем снижается образование кости), определение биохимических маркеров как резорбции кости, так и костеобразования является обязательным моментом диагностической программы.
Наиболее логичным подходом к проблеме остеопороза является предупреждение его развития. В настоящее время для профилактики развития и лечения стероидного остеопороза могут быть рекомендованы следующие мероприятия [1,2, 5,6, 7]:
1) предполагается использовать наиболее низкие эффективные дозы глюкокортикоидов и по возможности проводить локальную терапию. При невозможности применения низких доз глюкокортикоидов, рекомендуется исполь-зовать интермиттирующие схемы введения препаратов, что в итоге уменьшает суммарную дозу;
2) поддерживать адекватную физическую активность. Рекомендуются ходьба, танцы,
Проблема регенерации нормальной и патологически измененной печени печени
3) проводить адекватную инсоляцию для эндогенной продукции витамина О;
4) отказ от курения, алкоголя;
5) ограничение приема хлористого натрия, так как он способствует снижению абсорбции кальция в кишечнике;
6) сбалансированное питание с использованием продуктов с высоким содержанием кальция (ежедневное употребление 1-2 стаканов молока и 100г творога) или назначение препаратов кальция в суточной дозе не менее 1.500 мг;
7) применение витамина Б или его ативных метаболитов (400-800 МЕ в сутки);
8) при гиперкальциурии (более 300 мг кальция в сутки) назначать тиазидовые диуретики, которые улучшают всасывание кальция в кишечнике, снижают экскрецию его с мочой, предотвращая развитие вторичного гиперпаратиреоидизма. При лечении диуретиками необходимо контролировать уровни кальция и калия сыворотки,
9) измерять минеральную плотность кости каждые 6 месяцев и/или исследование маркеров костной резорбции через 3-6 месяцев, особенно в первые 2 года терапии;
10) при продолжительном снижении костной массы назначать лечение кальцитонином, бифосфонатами или фторидами.
Бифосфанаты (аналоги пирофосфатов, ингибируют костную резорбцию) и фториды (увеличивают костную массу) применяются во многих странах. Однако постоянное использование этих препаратов в высоких дозах может приводить к нарушению минерализации и гиперкальциемии, поэтому возможность их использования требует дальнейшего изучения.
Наиболее эффективным в настоящее время препаратом для лечения явного стероидного остеопороза является каль-цитонин (миакальцик) -антагонист гпюкокортикоидов по влиянию на кальциевый и костный метаболизм [8, 9]. Препарат подавляет стероидиндуцированную резорбцию кости путем подавления пролиферации и ферментной активности
остеокластов и стимулирует активность остеобластов, стабилизируя костную массу, что снижает риск переломов. Миокальцик обладает прямым обезболивающим эффектом, связанным с его воздействием на центральную нервную систему через специфические местные рецепторы, способность повышать концентрацию в крови бета-эндорфинов и подавлять местные простогландин- и гистаминзависимые процессы. Анальгетический и анти-остеолитический эффекты миакальцика, уменьшая болевой синдром, частоту переломов, обеспечивают более высокое качество жизни больных. Наиболее эффективно ежедневное применение препарата в суточной дозе 200 МЕ. Для профилактики остеопороза миокальцик назначают интраназально в дозе 100 ед прерывистыми курсами 3 года. Для предотвращения гипокальциемии каль-цитонин применяют с солями кальция. Препараты кальцитонина используют в качестве монотерапии, либо в сочетании с другими препаратами для лечения остеопороза. Комбинированная терапия позволяет применять препараты с различными механизмами действия и нивелировать их возможные побочные эффекты. Комбинацию препаратов применяют либо одновременно, либо последовательно. Наиболее распространенной схемой одновременного назначения препаратов является сочетание препаратов кальцитонина с солями кальция и активными метаболитами витамина Д (Альфа ДЗ Тева). Последовательные схемы лечения предполагают чередование курсов миакальцика с препаратами, стимулирующими костеообразование: анаболическими стероидами, фторидами или активными метаболитами витамина Д.
Таким образом, в настоящее время имеются возможности для ранней диагностики, своевременной профилактики и лечения стероидиндуцированного остеопороза. В перспективе создание новых препаратов, способных стабилизировать нарушенные процессы костного ре-
Вятский медицинский вестник, 1998, Ml Клиническая фармакология и фармакотерапия
моделирования при стероидном остеопорозе и поиск глюкокортикоидов, оказывающих меньшее отрицательное влияние на костный метаболизм.
1 .Бунчук Н.В. //Русский медицинский журнал,-1997.-том 5.-№20- с. 1322-1333.
2.Дамбахер М.А., Шахт Е. Остеопороз и активные метаболиты витамина D. EULAR Publishers, basle, Switzerland, 1996 - 139 с.
3.Клиническая эндокринология: Руководство/ Под ред. Н.Т.Стар-ковой - М.: Медицина. -1991 - С.164-167.
4.Насонов Е.Л., Скрипникова И.А.// Клиническая медицина,- 1997,-№1-с. 12-20.
З.Насонов E.JL, Скрипникова И. А., Гукасян Д./ /Клиническая медицина.-1997-Л|°9-с.9-15.
6.Скрипникова И.А.//Русский медицинский журнал,-1997,- том 5 - № 15.-С.956-961.
7.Скрипникова И. А., Насонов Е. Л., Насонова В.А.//Клиническая фармакология и терапия. -1996-№ 1-е. 56-61.
8.LuengoM. and Picado C.//EuroResp.J.-1993 -Vol.6 (Suppl 17): 257. cct 1176.
9.Ringe ID. and Welzel D.//Eur J. Clin. Pharmacol.-1987 -Vol.33: 35-39. cct 548.
B.NEMTSOV, O.TIMINA STEROID - INDUCED OSTEOPOROSIS
Problems of developmental mechanism of steroid-induced osteoporosis were studied. Action of steroids in mineral metabolism were analized. New methods of diagnosis and evaluaton for osteoporosis were developed. Risk factors for steroid-induced osteoporosis were studied. Major methods of treatment for steroid-induced osteoporosis in various patients were analized.
Остеопороз вследствие длительного приема глюкокортикоидов — наиболее типичная и частая форма лекарственного остеопороза. Остеопороз, возникающий вследствие синдрома Иценко-Кушинга , встречается гораздо реже.
Остеопороз, вызванный глюкокортикоидами - патогенез (основные положения):
Глюкокортикоидные гормоны используются для лечения воспалительных и аутоиммунных заболеваний, неоплазий, назначаются после трансплантаций органов. Главным действующим моментом при развитии остеопороза является угнетение процессов образования костной ткани вследствие нарушения дифференциации остеобластов и их функций. С самого начала курса приема кортикостероидов отмечается усиление процессов костной резорбции, что объясняет ранние потери массы костной ткани, характерные для стероидного остеопороза . Глюкокортикоиды угнетают формирование костной ткани и воздействуют на ее метаболизм посредством различных механизмов, что увеличивает вероятность переломов.
Непосредственные эффекты действия глюкокортикоидов на костную ткань многочисленны:
- подавление пролиферации, дифференциации и функциональных возможностей остеобластов;
- усиление апоптоза остеобластов;
- стимуляция активности остеокластов;
- снижение абсорбции кальция в кишечнике;
- усиление экскреции кальция с мочой;
- увеличение секреции паратгормона;
- уменьшение секреции кальцитонина;
- уменьшение количества участков обновления костной ткани;
- образование участков асептического некроза костной ткани;
- увеличение синтеза коллагеназ;
- уменьшение синтеза кортикотропина и гонадотропина;
Опосредованные (вследствие взаимодействия с другими факторами) эффекты влияния глюкокортикоидов на костную ткань:
- увеличение чувствительности остеобластов к паратиреоидному гормону (ПТГ, паратгормон) и к активной форме витамина D;
- снижение синтеза простагландина E;
- снижение локального синтеза инсулин-подобного фактора роста (IGF)-I;
- влияние на протеины, связывающиеся с IGF;
Иногда причины потерь костной ткани объясняют следствием заболевания, по поводу которого назначаются глюкокортикоиды (болезнь Крона, ревматизм, коллагенозы, трансплантация органов, бронхиальная астма, злокачественные лимфомы, миеломная болезнь и др.); то есть, кортикостероидная терапия не является в таких случаях первопричиной, но действует в качестве добавочного фактора, вызывающего остеопороз. Этому способствуют и хроническое воспаление, нарушенное питание, пониженная физическая активность.
Некоторые особенности кортикостероидного остеопороза:
Самыми уязвимыми категориями для этой разновидности остеопороза являются женщины в постменопаузе, дети и молодые мужчины.
Для остеопороза, вызванного глюкокортикоидами, характерен низкий уровень обновления костной ткани и переломы, которые имеют место у 30–50% больных. Страдают прежде всего губчатые кости, что выражается в высоком риске возникновения переломов позвоночного столба (тела позвонков), для которых характерно отсутствие жалоб и возникновение в первые же месяцы от начала кортикостероидной терапии. Другие типичные локализации переломов — шейка бедренной кости, ребра.
Наивысший процент возникновения патологических переломов наблюдается у женщин в постменопаузе и пожилых мужчин . У лиц, получающих высокие дозы кортикостероидов циклами, риск возникновения переломов так же высок. Степень риска понижается после отмены кортикостероидов, но время, которое для этого требуется, бывает весьма разным.
Риск возникновения остеопороза при ингаляциях глюкокортикоидов и при местном использовании при болезни Крона, язвенном колите невысок, потому что количество попадающего в организм препарата ограничено. Риск возникновения переломов у лиц, использующих ингаляторы с гормонами, может несколько повышаться, но этот эффект относят обычно на счет основного заболевания, а не кортикостероидной терапии. Относительная безопасность препаратов, используемых в ингаляторах (по мере повышения степени риска):
- будесонид (Budesonide);
- беклометазон дипропионат (Beclomethasone);
- триамцинолон (Triamcinolone);
Лечение остеопороза, возникшего вследствие употребления глкокортикоидов:
Учитывая способность кортикостероидных препаратов вызывать остеопороз и конкретные степени риска для данного больного, общие рекомендации при назначении лечения могут выглядеть так:
- выбор возможно менее продолжительной схемы лечения кортикостероидами;
- использование препаратов с наиболее коротким периодом полувыведения;
- использование местных форм, где возможно (кремы, спреи, и т. д. );
- стимуляция физической активности и тренировки мышечной системы больного;
- назначение витамина D (
1000 IU в день); контроль количества кальция, употребляемого с продуктами и добавками (
1000–1500 мГ в день);
Приемлемая продолжительность лечения больных, получавших кортикостероидную терапию в суточных дозировках не менее 5 мГ, составляет примерно 3–6 мес. Практически всегда рекомендуется назначение витамина D и препаратов кальция. Весьма полезно помнить о том, что бисфосфонаты могут предотвратить раннюю потерю костной ткани. Алендронат, ризедронат и золедроновая кислота предотвращают потери и восполняют минеральную плотность костей при терапии глюкокортикоидами примерно в 2 раза эффективнее, чем витамин D и кальций.
Еще более действенным методом лечением остеопороза, вызванного приемом кортикостероидных препаратов, представляется терапия анаболическими средствами или такими лекарствами, как терипаратид (Teriparatide — рекомбинантный человеческий паратиреоидный гормон), который эффективнее, чем алендронат увеличивает показатели минеральной плотности костной ткани и снижает степень риска возникновения переломов тел позвонков.
- необходимость физической активности и тренировки костно-мышечной системы;
- обеспечение поступления в организм необходимых количеств кальция и витамина D;
- выявление и лечение сахарного диабета, возникшего на почве приема глюкокортикоидов;
- выявление и лечение гипогонадизма. Назначение тестостерона мужчинам, уровень тестостерона сыворотки которых понижен вследствие приема кортикостероидов, может увеличить минеральную плотность костей позвоночника в поясничном отделе на 5% за год.
- раннее назначение современных азотсодержащих бисфосфонатов (алендронат 70 мГ 1 раз в неделю или ризедронат 35 мГ 1 раз в неделю).
Больным, у которых есть проблемы со всасываемостью препаратов в кишечнике (болезнь Крона, состояние после операции трансплантации, и т. д. ), надо назначать азотсодержащие бисфосфонаты парентерально (золендроновая кислота, внутривенно 5 мГ ежегодно).
Перед началом лечения рекомендуется определение значений минеральной плотности костной ткани для определения самой общей стратегии:
- если значение Т-критерия больше -1.0 (нормальная плотность костной ткани) и нет дополнительных факторов риска, то назначается диета, богатая кальцием, витамин D, физические нагрузки. Двойная энергетическая рентгеновская абсорбциометрия (ДЭРА) — 1 раз в 6 мес.;
- если значение Т-критерия меньше -1.0 (остеопения или остеопороз), то к перечисленному выше добавляется прием бисфосфонатов.
(создана: 2011-03-18 19:47:22, дополнена: 2013-11-27 23:13:28)
Остеопороз и остеонекроз, связанные с приемом глюкокортикоидов-обзор: клиника, факторы риска, патогенез, лечение, рекомендации специалиста.

Из-за чего же кости становятся хрупкими?
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.

Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначительных травмах, при которых нормальная кость не ломается Например, человек споткнулся о порог и упал, неудачно чихнул, резко повернул корпус тела, поднял тяжелый предмет, и в итоге — перелом.
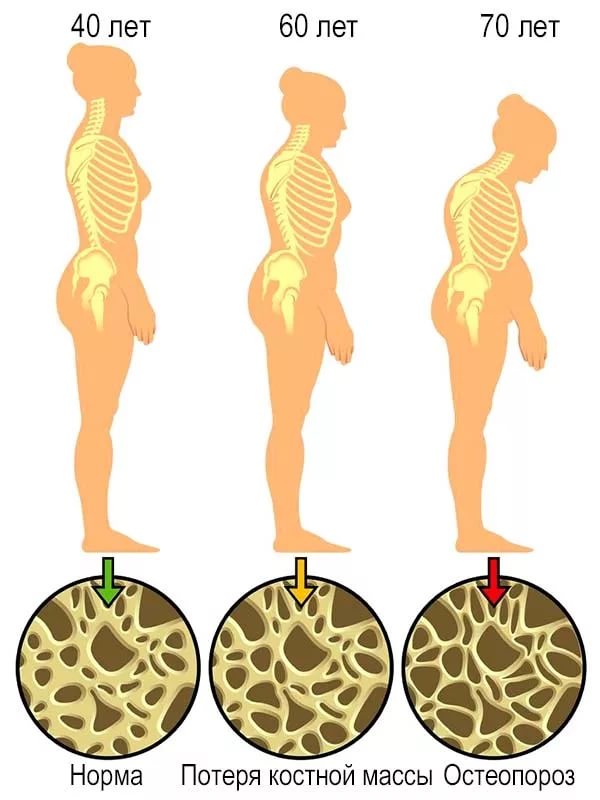
Костная ткань — динамичная структура, в которой на протяжении всей жизни человека происходят процессы образования и разрушения костной ткани. У взрослых ежегодно обновляется около 10% костной ткани. С увеличением возраста скорость разрушения костной ткани начинает преобладать над скоростью ее восстановления.
Кости взрослого человека состоят из компактного вещества, она составляет около 80% и образует плотный наружный слой кости. Остальные 20% всей костной массы представлены губчатым веществом, по структуре напоминающим пчелиные соты — это внутренний слой кости.
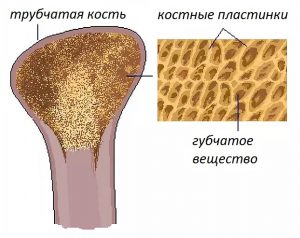
Из представленной картинки может показаться, что губчатого вещества в кости больше. Однако, это не так. Все дело в том, что за счет сетчатой структуры губчатое вещество имеет большую площадь поверхности, чем компактное.
Как процессы восстановления кости, так и скорость потери костной массы при ускоренном костном обмене в губчатом веществе происходят быстрее, чем в компактном. Это приводит к большей хрупкости тех костей, которые в основном представлены губчатым веществом (позвонки, шейка бедра, лучевая кость).
Перелом шейки бедра.
Самый тяжелый перелом, связанный с остеопорозом. Наиболее частая причина перелома — падение, но бывают и спонтанные переломы. Время лечения этого заболевания в условиях стационара дольше, чем других распространенных заболеваний — до 20-30 дней. Такие больные вынуждены соблюдать постельный режим продолжительное время, что замедляет выздоровление. У 50% больных развиваются поздние осложнения. Неутешительна статистика по смертности — 15-30 % больных умирает в течение года. Наличие двух и более предшествующих переломов ухудшает этот показатель.
Перелом позвонков.
Переломы предплечья.
Самые болезненные переломы, требующие длительного ношения гипсовой повязки в течение 4-6 недель. Частая жалоба пациентов уже после снятия гипса — боль, припухлость в месте перелома и нарушение функции руки. Самая частая причина перелома — падение на вытянутые руки.
Последствия переломов, возникающих на фоне остеопороза:
Физические: боль, утомляемость, деформация костей, нетрудоспособность, нарушение функции органов, длительное ограничение активности.
Психологические: депрессия, тревожность (страх падения), снижение самооценки, ухудшение общего состояния.
Экономические: затраты на лечение в стационаре, амбулаторное лечение.
Социальные: изоляция, утрата самостоятельности, утрата привычной социальной роли.
Диагностика и симптомы остеопороза
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить. Каковы же симптомы остеопороза и остеопении? Какие анализы и исследования могут быть назначены врачом?
Жалобы и симптомы при остеопорозе:

Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен (+альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
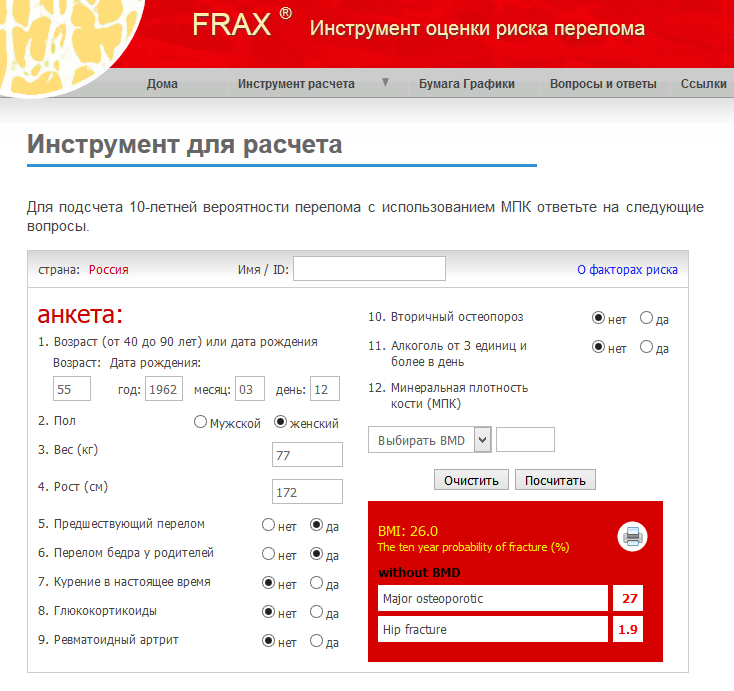
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Профилактика остеопороза
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата. Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике + медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
Кефир 3.2% жирности
Йогурт 0.5% жирности
Сметана 20% жирности
Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5+120*2.5+120*2+35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания. В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Содержание витамина D, МЕ/100 г
В сутки потребление витамина Д должно составлять 400-800 МЕ.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Профилактика остеопороза. Предотвращение падений
Когда вы на улице.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
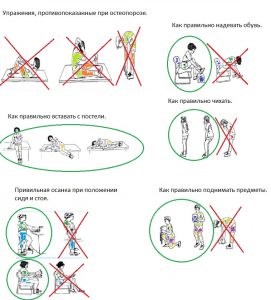
Физическая активность как профилактика остеопороза

Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность.Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.
Примеры упражнений при остеопорозе:
Повседневная активность. Что нужно знать
Лечение остеопороза
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%. При лечении препаратами анаболической группы по данным контроля через 18 месяцев, риск переломов позвонков снизился на 65%, а других костей — на 53%. Неплохой результат, не правда ли?
Препараты для лечения остеопороза:
Антирезорбтивные
- Бисфосфонаты
- Эстрогены
- СМЭР
- Кальцитонин
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол
Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение. В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов. Если же на фоне лечения произошел свежий перелом, с лечащим врачом необходимо обсудить возможную коррекцию лечения.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой. Если вы вовремя начнете профилактику и лечение остеопороза, приостановится дальнейшее разрушение костей, они восстановятся, при этом риск переломов снизится более, чем на 50%!
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине. Физические упражнения укрепят кости, суставы, мышцы, сердечно-сосудистую систему, и вы станете более активными.
Читайте также:


