Стельки ортопедические при растяжении связок

Ортопедические стельки составляют важную часть консервативного лечения заболеваний стопы. Их функция — правильное распределение веса тела на ступню и физиологически верная её постановка. Изделия используют в профилактических целях, а также для лечения заболеваний, при которых утеряна физиологическая амортизационная способность ступни.
Как правильно подобрать ортопедические стельки взрослому для лечения заболеваний или профилактики? На что нужно обращать внимание при их выборе? Какие виды стелек бывают? Как их нужно носить? Какие изделия лучше — готовые или индивидуальные? Как выбрать ортопедические стельки ребёнку? Ниже ответим на все вопросы.
Виды ортопедических стелек по предназначению
Выделяют несколько видов ортопедических стелек в зависимости от цели ношения.
Если заболевания нет, а ноги устают, рекомендуется выбрать профилактические ортопедические средства. Они предназначены для снятия нагрузки во время ходьбы и длительного стояния. По своей структуре они мягкие, должны обеспечивать комфорт. Их производят из кожи или вспененного материала. Этот вид изделий предназначен для людей, которые временно или постоянно испытывают нагрузку на ноги:
- рекомендуется выбрать такие ортопедические средства при беременности;
- во время работы, связанной с чрезмерными перегрузками (парикмахеры, продавцы);
- спортсменам;
- при варикозном расширении вен;
- можно выбрать ортопедические средства при плоскостопии начальной стадии;
- любительницы высоких каблуков также могут выбрать эти ортопедические модели.
Их рекомендуется выбрать в следующих случаях:
- широкая стопа;
- деформация пальцев;
- плоскостопие III–IV степени.
Само их название говорит за себя. Выбрать эти ортопедические средства рекомендовано тем, у кого уже имеются изменения в костях стопы, нарушение кровоснабжения нижних конечностей. При их применении могут возникать болевые ощущения. Это связано с тем, что ортопедические лечебные стельки стараются вернуть деформированной ступне физиологическое положение. Натяжение связок и мышц сопровождается болью.

Лечебные ортопедические средства рекомендовано выбрать при следующих заболеваниях:
- плантарный фасциит (пяточная шпора);
- ревматоидный артрит;
- сахарный диабет;
- плоскостопие;
- остеоартроз;
- косолапость, варусная деформация или плоско-вальгусная стопа у детей.
Как выбрать лечебные ортопедические стельки взрослому или ребёнку? — как и при выборе любого лечебного средства — это должен делать только врач, в этом случае ортопед. Лечебные изделия в результате постоянной носки снимают воспаление, устраняют усталость и боль в ногах. Они также предупреждают заболевания ступни, крупных суставов и позвоночника.
По функциональному назначению лечебные изделия подразделяются на несколько видов:
- корригирующие;
- разгружающие;
- сводоподдерживающие;
- сводоформирующие.
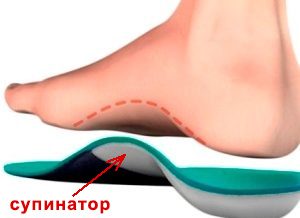
Лечебное воздействие каждого ортопедического средства вытекает из названия. Цель корригирующей модели — исправить положение ступни относительно опорно-двигательного аппарата. Поэтому в их конструкции имеются дополнительные детали — супинаторы, пелоты и высокие борта. Лечебные модели призваны снять болевые ощущения, повысить выносливость ног, скорректировать биомеханику ступни.
Сводоподдерживающие ортопедические средства следует выбрать для уменьшения нагрузки на ступню. Они снимают боли и повышают выносливость ног при нагрузке.
Сводоформирующие модели нужно выбрать для плавного преобразования свода ступни. Они используются в детских ортопедических изделиях при имеющемся плоскостопии.
Разгружающие стельки нужно выбрать, если требуется перераспределение нагрузки с проблемных участков равномерно по всей ступне. Это достигается специальными углублениями и выпуклостями. Они помогают избежать контакта болезненного участка подошвы с изделием. Различные по плотности и составу материалы снимают нагрузку свода ступни при ходьбе и длительном стоянии.
Как выбрать ортопедические стельки по маркировке
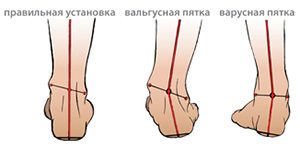
Покупая стельки, можно заметить на них буквенные и цифровые обозначения. Каждая маркировка предназначена для ношения при определённом заболевании. Некоторые изделия применяют при изменении положения стопы — супинации, то есть выворачивании стопы во внутрь, или пронации — выворачивании наружу.
Виды ортопедических стелек по конструкции
Терапевтический эффект ортопедических стелек во много зависит от материала, который применяют производители.

Выпускаются такие ортопедические модели:
- продольные;
- поперечные;
- комбинированные;
- полустельки выпускают для любительниц обуви на высоком каблуке;
- каркасные;
- детские модели.
Пользоваться стельками чаще приходится людям, страдающие плоскостопием. Пациент может выбрать соответствующую модель после консультации врача-ортопеда. При продольном плоскостопии выбирают стельки, в которых вкладыши идут вдоль ступни. При поперечном плоскостопии применяют стельки с пелотом. Пациентам с комбинированным плоскостопием нужны стельки с пелотом и супинатором.
Как выбрать и носить ортопедические стельки
Для зимней и летней обуви выпускают различные по конструкции изделия. Утеплённые модели можно выбрать с мехом. Изделия для босоножек или сандалий производители выпускают тонкие, едва заметные глазу. Они прикрепляются к обуви клеевой основой.

Кому нужны ортопедические стельки?
- Профилактические модели из кожи, упругой пены или пробки избавят от боли в ногах любительниц высоких каблуков.
- Для людей с весом более 100 кг, у которых часто имеется деформация стоп, рекомендуются жёсткие стельки из пластика, металла или графита.
- Избавиться от мозолей и натоптышей помогут мягкие модели из материала с пористой структурой.
- При нестабильности голеностопного сустава или часто подворачивающейся ступне подходят полужёсткие модели из гибкого пластика.
- Для детей идеально подходят модели из термопласта, которые приобретают форму ступни под воздействием тепла.
- При пяточной шпоре подбирают жёсткие ортопедические виды изделия.
- Для диабетиков подходят двухслойные изделия, предупреждающие образование мозолей.
- При плоскостопии подбирают модели для поперечного или продольного свода стопы.
- При болях в ногах следует подбирать мягкие стельки из войлока или шерсти.
- Людям профессий, связанных с продолжительным стоянием на ногах (парикмахеры, продавцы), следует выбрать жёсткие каркасные стельки.
- Для спортивной обуви подбирают изделие без каркаса.
Профилактические стельки люди могут сами себе выбрать. Их можно сразу носить постоянно или во время нагрузки. Силиконовые стельки не стоит использовать дольше 16 часов в день. Их не применяют при ранах на стопе.
Важно! Перед вкладыванием ортопедических стелек из обуви необходимо снять заводские прокладки.
Режим ношения стелек определяет ортопед. Вновь приобретённые лечебные стельки не рекомендуется сразу носить постоянно, потому что они могут натирать. Сначала их носят по 10–15 минут, постепенно увеличивая время. Когда ступня адаптируется, можно применять несколько часов в день.
На что нужно обратить внимание при выборе стелек
Собираясь идти за покупкой, нужно взять с собой обувь, в которой стелька будет использоваться. Помимо профильного выбора, нужно обратить внимание на следующие детали изделия.
![]()
Модель должна соответствовать параметрам ступни.- Супинатор может быть плотный или полый пружинящий. Опробовав оба варианта, выбирают наиболее комфортное изделие.
- Зона переката должна быть приподнятой.
- Покрытие не должно быть из аллергенных материалов. Наилучший вариант — натуральные ткани, пропускающие воздух (кожа или хлопок).
- Необходимость клиньев и их расположения определяет врач. Это зависит от типа отклонения стопы по отношению к ноге.
Предпочтительно выбирать модели из полимерных материалов, кожи или пробки.
Стельки для лечения плантарного фасциита применяются в обычной обуви. Если есть каблук, то он не должен быть высотой больше чем 4–5 см.

Как выбрать ортопедические стельки при пяточной шпоре? При покупке нужно ориентироваться на следующие критерии.
- Жёсткий каркас ортопедических стелек образует внутри супинатор для поддержки продольного свода. Он предназначен для снятия нагрузки с плантарной фасции и равномерного распределения по всей ступне.
- Стелька должна иметь пяточный амортизатор. Его функция — снимать ударную нагрузку на пятку.
- При комбинированном плоскостопии на стельке должен быть также метатарзальный пелот — подушечка под плюсневые кости. Он нужен для поддержки поперечного свода.
По рекомендации врача модель может иметь специальные клинья под пяткой, если имеется супинация или пронация ступни. Жёсткие ортопедические стельки правильно распределяют нагрузку на стопу. Благодаря этому улучшается кинетика ступни, уменьшаются боли. Во время примерки нужно обратить внимание на то, чтобы пальцы обуви свободно двигались, а стелька выступала за фаланги на 1 см.
Как выбрать ортопедические стельки при продольном плоскостопии? Специалисты считают, что лучший материал для изготовления этого вида изделий — высокотемпературный пластик. Он хорошо компенсирует провисание свода ступни, удерживает пятку в правильном положении.
Основное требование в конструкции стельки при продольном плоскостопии — наличие супинатора. Он равномерно распределяет нагрузку на изменённую поверхность ступни, уменьшает боли при ходьбе, улучшает биомеханику нижней конечности. Эта модель уменьшает боли в ногах при ходьбе или длительном стоянии. Она также отодвигает формирование пяточной шпоры и прогрессирование заболевания.
Как выбрать ортопедические стельки при поперечном плоскостопии? Изделие при этой патологии обязательно должно иметь метатарзальную подушечку — пелот. Она поддерживает поперечный свод, уменьшает нагрузку, снимает боли передней части подошвы. При постоянном ношении корректируется кинетика ступни, устраняются боли в спине и суставах.

При этом виде плоскостопия уплощёнными являются оба свода ступни. Лечение направлено на правильное распределение нагрузки по всей ступне, коррекцию кинетики, уменьшение болей.
Как выбрать ортопедические стельки при комбинированном плоскостопии? По конструкции эти изделия должны быть жёсткими. Для поддержки продольного свода имеется супинатор. Нагрузку поперечного свода помогает уменьшать метатарзальная подушечка — пелот. Наличие пяточного амортизатора снимает ударную нагрузку на заднюю часть стопы. Таким образом, стелька с тремя точками опоры корригирует кинетику нижней конечности и позвоночника, уменьшает боли при ходьбе.
Индивидуальные ортопедические стельки
Этот вид изделия изготавливают протезные фабрики или мастерские. Как выбрать индивидуальные ортопедические стельки?
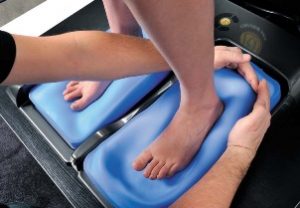
При изготовлении используются следующие данные:
- рецепт ортопедов;
- гипсовый слепок ступни;
- отпечатки подошвы;
- компьютерное моделирование.
На эффективность модели влияет технология изготовления и материал:
- натуральная кожа;
- флис;
- шерсть.
По технологии некоторых производителей стельки изготавливают за 20 минут в следующей последовательности.
- Исследование ступни на плантоскопе.
- Подборка заготовки по размеру из соответствующего материала.
- Нагрев заготовки, после чего человек ставит на неё ступню. Через 30 секунд материал затвердевает.
- Моделирование изделия, которое полностью соответствует подошве человека.
- Тестирование изделия с необходимой коррекцией.
Индивидуальные ортопедические стельки, изготовленные с учётом анатомических особенностей стопы, считаются наиболее эффективными. Поэтому ортопеды рекомендуют выбрать их, чтобы изделия принесли пользу.
Выбор ортопедических стелек для детей
В детском возрасте при неправильно подобранной обуви или генетической предрасположенности могут развиться изменения костной структуры:
- плоскостопие — наиболее частая патология;
- косолапость;
- искривление позвоночника.
В детстве, когда поперечный свод стопы ещё неразвит, следует выбрать профилактические стельки с утолщённым супинатором.
Важно! Детям подбирают стельки соответственно имеющейся деформации стопы или тенденции к ней. И только врач-ортопед может определить, как выбрать детские ортопедические стельки.

При деформированной ступне изделие заказывают в ортопедическом салоне. Их изготавливают по гипсовым слепкам или методом компьютерного моделирования. Детей с выявленным плоскостопием берут на учёт ортопеды. Таким детям назначается постоянное ношение стелек до 23 лет, пока не сформируется стопа. При этом учитывается состояние позвоночника. Когда эти дети станут взрослыми, у них не будет сформировавшихся заболеваний опорно-двигательного аппарата — артрозы и остеохондроз.
В итоге выделим основные моменты вышесказанного. Ортопедические стельки являются основой консервативного лечения заболеваний стопы, а также служат их профилактикой. Выпускаются различные готовые модели. Они отличаются по конструкции и материалу изготовления в зависимости от цели предназначения. Готовые стельки приобретают после консультации врача. Ортопеды рекомендуют выбрать более эффективные индивидуальные стельки, которые учитывают анатомических особенностей ступни.

Растяжение связок голеностопного сустава является наиболее распространенной травмой нижних конечностей, которая возникает не только у спортсменов.
Это может случиться с каждым из нас во время выполнения обычных повседневных дел. На первый взгляд растяжение связок голеностопного сустава может показаться безобидным, однако на самом деле эта травма может спровоцировать много проблем. Кроме того, вывихнув лодыжку однажды, появляется тенденция к повторному повреждению.
Если неправильно лечить голеностопный сустав, это может привести к его нестабильности и вызвать большие проблемы в будущем. Вот почему важно как можно скорее приступить к правильному лечению. В данной статье мы поговорим о симптоматике растяжений лодыжки, а также о наиболее эффективных вариантах лечения и реабилитации. Вы также узнаете несколько советов по предотвращению повторного травмирования.
Симптомы растяжения связок голеностопного сустава
Симптомы, характеризующие растяжение связок голеностопного сустава, могут быть как в лёгкой форме, так и в ярко выраженной. Иногда при лёгкой травме человек может даже и не заметить особых изменений в суставе, а движения будут даваться ему привычным образом, однако это совсем не означает отсутствие проблемы. Серьезные повреждения могут потребовать стационарного лечения. Однако, чтобы избежать многочисленных проблем и повторяющихся травм, не следует недооценивать симптомы. Необходимо как можно скорее сообщить об этом ортопеду или спортивному врачу.

Чаще всего растяжение связок голеностопного сустава сопровождается болью в голеностопном суставе, которая усиливается при ходьбе по мере увеличения давления на поврежденные связки. Другим симптомом является отек (отёчность) или синяки, которые встречаются одинаково часто, но не в каждом случае.
Растяжения голеностопного сустава классифицируются по 3-балльной шкале, в зависимости от степени повреждения ткани. Способ лечения травмы зависит от ее степени.
Голеностопный сустав состоит из суставных поверхностей, которые образуют: дистальный конец большеберцовой кости и малоберцовой кости и таранную кость. Кроме того, он включает суставную капсулу, которая укреплена связками: на медиальной стороне – треугольная связка, боковая передняя амбулаторная и апикальная связка, задняя и сагиттальная и пяточная связка. Сумка для суставов удерживает кости, входящие в состав сустава, и создает надлежащую рабочую среду сустава, предотвращая проникновение соседних тканей между костями и остановку суставной жидкости. Искривленная лодыжка (это обычно называют растяжением лодыжки) фактически растягивает или разрывает связки сустава с повреждением суставной сумки.
- Наиболее распространенный тип травмы – боковая инверсия, приводящая к чрезмерной подвижности голеностопного сустава. Подошва стопы скручена внутрь, что приводит к повреждению внешних связок голеностопного сустава.
- С другой стороны, растяжение связок лодыжки может сопровождаться переломами. Подошва ступни расширяется наружу, вызывая травму треугольной связки (на средней лодыжке).
- Наиболее частой травмой является связка переднего толчка (ATFL), расположенная в области боковой голеностопного сустава. ATFL также является основным стабилизатором голеностопного сустава. Таким образом, важная связка обычно повреждена, и ее травма может быть недооценена. Как следует из названия, связка прикрепляется к переднему краю боковой лодыжки, проходит вперед и медиально.
- Если травма серьезная, кальциево-фибулярная связка (КЛЛ) также может быть повреждена. Она связывает пяточную кость с малоберцовой костью. Эта связка менее повреждена, только в результате более тяжелых травм, потому что она, естественно, менее напряженная, более прочная и более гибкая.
Острое растяжение голеностопного сустава
Травматические связки могут сопровождаться повреждением сухожилий, костей и других мягких тканей. Вот почему так важно получить качественный и точный диагноз вскоре после травмы. Ортопед оценивает, необходимо ли выполнять рентгенографию (для получения четкого изображения костей голеностопного сустава) или достаточно ультразвукового исследования. В рентгеновских лучах можно обнаружить небольшие переломы или переломы костей, которые часто сопровождают подобные травмы. Сильно растянутый голеностоп с поврежденной связкой может привести к нестабильности лодыжки и даже к необходимости хирургического лечения.
Степени повреждения лодыжки
Время лечения вывихнутой голеностопного сустава зависит от типа травмы и степени повреждения, которые распознаются в 3 этапа в зависимости от их тяжести.
1-я степень – особенности:
- Растянутая или минимально порванная связка голеностопного сустава;
- Отсутствие или минимальная нестабильность голеностопного сустава;
- Легкая боль;
- Возможен небольшой отек лодыжки;
- Иногда лодыжка может напрягаться и может быть трудно сгибаться, например, при ходьбе.
II степень – особенности:
- Умеренный разрыв волокон связки;
- Нестабильность;
- Умеренная или сильная боль, которая мешает нормальной ходьбе;
- Отечность и скованность в голеностопном суставе;
- Могут также возникать небольшие синяки (гематомы).
III степень – особенности:
- Полный разрыв связочных волокон
- Полная нестабильность сустава
- Острая боль
- Сильная опухоль
- Обычно обширные ушибы (гематомы).
Лечение растяжений голеностопного сустава
Лечение вывихнутого голеностопного сустава включает в себя как оказание первой помощи, так и долгосрочную реабилитацию голеностопного сустава с его укреплением для устранения повторных травм. Курс лечения чаще всего следующий: сначала уменьшаются боль и отек голеностопного сустава, затем следует выполнять упражнения и восстанавливать полную подвижность и устойчивость голеностопного сустава.
Мгновенная первая помощь:
Чтобы уменьшить боль и отек, предпринимаются 4 основных шага. Процедура RICE, или сокращение слов с английского: Rest, Ice, Compression, Elevation.
Отдых и ещё раз отдых. Особенно в первые дни рекомендуется оградить сустав в физической нагрузке и обязательно зафиксировать его с помощью специальной экипировки – бандаж на голеностопный сустав отлично подойдёт в данном случае. Со временем вы можете постепенно давать нагрузку на лодыжку и начать реабилитацию.

Лед или холодная терапия. Вы должны заморозить область вокруг лодыжки сразу после травмы. Это можно сделать с помощью специального аэрозоля для льда (с нужного расстояния, потирая кожу раз за разом пальцами) или просто положив ногу под бегущую холодную воду (на несколько десятков минут). В течение первых 48 часов после травмы рекомендуется использовать пакеты со льдом 3-4 раза в день в течение 20 минут. Применение льда и компрессии поможет облегчить боль, уменьшит отеки, гематомы и стимулирует кровообращение. Лед (или прохладные гели, пакеты со льдом) наносят через тонкий слой ткани, чтобы предотвратить обморожение.
Компрессия сустава. Сразу после охлаждения поврежденную лодыжку следует стабилизировать с помощью бандажа на голеностоп, от пальцев стопы до середины голени. Бандаж должен хорошо сидеть и не прерывать кровообращение в стопе и голеностопном суставе. Использование такого фиксатора уменьшает отеки и гематомы. Кроме того, это уменьшает подвижность сустава, предотвращая дальнейшее повреждение.
Старайтесь держать ногу выше уровня сердца как можно чаще. Подъем ноги уменьшает отек и гематомы в нижней части ноги.
После первой болезненной посттравматической фазы вы можете ввести другие методы, которые помогут восстановить физическую форму в поврежденном суставе. Упражнения, такие как простое скручивание голеностопа, помогают двигать суставом и уменьшают отечность. Также рекомендуется растягивать икроножные мышцы.
Более серьезные растяжения связок голеностопного сустава, включая разрыв связок и переломов костей, потребуют другого лечения (часто хирургического) и специальной реабилитации.
Реабилитация после травмы голеностопа
Реабилитация необходима для того, чтобы как можно лучше вылечить растяжение связок голеностопного сустава и восстановить его полную эффективность, а также укрепить, чтобы устранить дальнейшие травмы. План реабилитации должен быть адаптирован к пациенту, в зависимости от степени травмы, возраста и уровня физической активности человека. Полная программа реабилитации включает в себя: уменьшение боли и отечности, повышение гибкости и прочности сустава, восстановление двигательной координации (включая так называемые проприоцептивные ощущения) и, наконец, возвращение к нормальной физической или спортивной активности.
Иммобилизация сустава
Иммобилизация голеностопного сустава – это гарантия того, что вы не столкнётесь с проблемами в будущем. Сустав гораздо лучше регенерируется, если его поместить в полужесткий ортез или бандаж. Даже если вы испытываете умеренную боль, вам следует делать упражнения для восстановления работоспособности суставов несколько раз в день. Некоторые простые упражнения помогут вам сохранить хорошую подвижность суставов и положительно повлиять на восстановление поврежденных связок, слегка растягивая и укрепляя их.
Растяжение ахиллова сухожилия
Вы можете начать растягивать ахиллово сухожилие вскоре после растяжения лодыжки. Упражнения выполняются следующим образом: сядьте или лягте на пол, возьмите полотенце и оберните его вокруг пальцев ног. Потяните полотенце, одновременно поднимая ногу вверх, чтобы вы почувствовали растяжение задней части голени. Делайте это упражнение 3-4 раза в день в течение нескольких минут.
Упражнения на растяжку
- Следующим шагом, после растяжения связок и сустава, является растяжение и укрепление окружающих мышц. Благодаря этому вы можете одновременно укрепить голеностоп и предотвратить его повторное травмирование. Примеры упражнений:
- Стоять на цыпочках – стоять на лестнице или другом возвышении, удерживая пятки от края. Попробуйте встать почти на кончиках пальцев, а затем вернитесь в исходное положение, все время удерживая пятку от края. Повторите 10-20 раз, даже 4 раза в день.
- Ходьба на пальцах ног и пятках – попытайтесь на минуту ходить на пальцах ног, а затем на пятке. Выполняйте упражнение поочередно: пятки, пятки, и старайтесь выполнять таким образом в общей сложности 10 минут, повторяя 4 раза в день.
- Больше упражнений, которые вы можете выполнять дома, научит вас нашему реабилитологу. Вас будут учить, среди других упражнения на специальные десны.
Физическая активность
После того, как боль и отек исчезают, вы можете начать ходить быстрее, а затем бегать трусцой. Спортсмены также начинают более интенсивные и специализированные упражнения. Нагрузка должна увеличиваться постепенно. На этапе возвращения в спорт тренировка должна быть короткой и менее интенсивной. Желательно проконсультироваться со спортивным врачом или тренером.

Что делать, если боль не пропадает?
Наиболее частой причиной хронической боли после растяжения связок голеностопного сустава является плохой диагноз (оценка степени повреждения) и неполный или неправильный процесс реабилитации. Это может быть вызвано как отсутствием надлежащего лечения и упражнениями во время физиотерапии, так и слишком быстрым (или слишком медленным!) возвращением к тренировкам соответствующей интенсивности. Поэтому стоит наблюдаться у ортопеда или спортивного врача, чтобы максимально быстро вернуться в хорошую форму!
Растяжение связок голеностопа – это повреждение сочленений костей голени со стопой. Травма возникает в результате действий в суставе, превышающем его физиологические возможности. Название патологии не характеризует полученных изменений, а только объясняет механизм зарождения. Связки не обладают способностью удлиняться, при большой нагрузки они расслаиваются. Повреждение небольшого количества волокон, не повлекшее за собой потерю подвижности голеностопного сустава, считается растяжением. Значительный надрыв волокон или отделение связки от места соединения с костью – разрыв.

Тяжесть повреждений и сопутствующая симптоматика
Растяжение связок подразделяется на несколько степеней тяжести, сообразно повреждениям и характеру сопутствующих проявлений.
Восстановление поврежденных связок способствует формированию узлов в местах растяжения или разрыва. В процесс рубцевания вовлекаются волокна мягких тканей и нервных окончаний. Ситуация благоприятствует развитию хронических дегеративно-дистрофических изменений в голеностопе.
Провокаторы растяжений голеностопа
На долю голеностопного сустава выпадает самая большая нагрузка. Ему требуется не только справляться со своими функциональными способностями, но и удерживать вес человека. Сочленения принимая на себя все негативные факторы защищают сустав от вывиха. Причинами, предрасполагающими к надрыву связок, считаются:

Повреждение связочного аппарата происходит при передвижении по неровной местности, гололеду, сильном ударе. Получить травму можно в быту при подъеме со стула, либо поскользнувшись на мокрой поверхности.
Оказание необходимой помощи
Грамотные действия при получении травмы помогут сократить восстановительный период и увеличат шансы на выздоровление. По возможности первая помощь должна быть оказана незамедлительно.
При растяжении и разрыве связочных волокон категорически не допускается:

Диагностирование
Определением глубины полученных изменений и подбором необходимой терапии при растяжении связок занимается травматолог. Изначально врач сравнивает подвижность больной ноги относительно здоровой конечности. Зафиксировав голень, специалист двигает стопу вперед и в стороны. При разрыве связочных элементов поврежденная часть тела имеет большую амплитуду движений.
Для детализации клинической картины назначаются инструментальные исследования:
Рентгенография – позволяет исключить сопутствующие травмы костных структур: переломы, смещение, трещины, вывихи. Определяет отклонения, связанные с разрывом связки: щель между соединениями костей голени и стопы. Снимки производят в нескольких проекциях.
УЗИ – точно выявляет расслоение связок, полный разрыв, скопление жидкости на определенном участке, состояние околосуставных мягких волокон.
МРТ – назначается редко, так как не все медицинские учреждения снабжены таким оборудованием. Томография моделирует полученные данные в трехмерное изображение. Дает возможность увидеть послойные срезы органа в нужном для врача положении. Процедура существенно облегчает проведение операции, при необходимости.
Если визит к врачу был отложен неопределенный промежуток времени, назначаются клинические исследования крови, мочи. Анализы проводятся для исключения развития воспалительного процесса в мягких тканях и сепсиса.
Лечебные мероприятия при растяжении связок голеностопа
Растяжение связок голеностопа в большинстве случаев поддается консервативным методам лечения. Для купирования боли и предотвращения воспалительного процесса назначают препараты из группы НПВС . Чтобы предотвратить возможность возникновения побочных эффектов вещества используются в мягких лекарственных формах. Хорошие результаты показывают мази: Диклофенак, Артрозилен , Ибупрофен. Благодаря своим фармакологическим свойствам препараты уменьшают болевой синдром, улучшают кровообращение, способствуют регенерации клеток.

Практикуется наложение на патологический очаг компрессов с Димексидом . Вещество обладает анальгезирующим, противомикробным и противовоспалительным потенциалом. Благодаря высокой биодоступности, препарат проникает через кожный покров прямо в патогенную клетку. С его помощью обеспечивают глубокое проникновение других фармакологических продуктов.
При тяжелых поражениях применяется внутримышечное введение противовоспалительных нестероидных препаратов и средств на гормональной основе.
В период реабилитации показаны физиотерапевтические процедуры.
ЛФК – на начальном этапе комплекс состоит только из легких разминочных упражнений. Основной принцип лечебного мероприятия – отсутствие болезненных ощущений.
УВЧ – уменьшает отек, ускоряет заживление поврежденных волокон.
Магнитотерапия – стимулирует обменные процессы в очаге поражения.
Сроки восстановления

Вернуть утраченную функциональность голеностопу в случае легкой степени поражения связок удается за 10 – 15 дней. Избегая повышенных нагрузок, человек может вести привычный образ жизни.
Продолжительность терапевтических мероприятий при растяжении связок 2 степени – 20 – 25 дней. По истечении срока реабилитации рекомендуется постепенная активизация жизненного ритма.
Лечение растяжений в тяжелой степени занимает 1 – 2 месяца. В зависимости от того, как долго заживает поврежденный связочный аппарат. Полный восстановительный период длится до полугода.
Снизить нагрузку на голеностоп и предотвратить повторное растяжение или разрыв ослабленных связок помогут фиксирующие повязки, ортопедическая обувь. Спортсменам показано ношение специальных суппортов.
Оперативное вмешательство
Показанием к хирургической операции служат:
Оперативное вмешательство осуществляется двумя способами.
Малоинвазивный способ. Хирургическая помощь показана на первой недели после травмирования. Врачи сшивают поврежденные элементы с помощью введенных в небольшие разрезы с разных сторон патологического очага специальных медицинских инструментов и артроскопа. Послеоперационная реабилитация занимает не более 20 дней.
Традиционный способ. Врач проникает к разорванной связки через открытый разрез. Очищает суставные элементы от поврежденных волокон, сшивает связки. Сустав иммобилизуют с помощью гипсовой повязки. Проведение операции такого плана возможно после снятия острого воспалительного процесса. Восстановительный период – до 2 месяцев.
Народные способы лечения
Лечение растяжений связок голеностопа легкой степени и реабилитацию пораженного сустава допустимо осуществлять в домашних условиях. Акцентируется внимание на устранение отечности, болевого синдрома, гематомы.
Бадяга – этим интересным словом называют животные губки, прошедшие термическую обработку. Сырье используют для приготовления фармакологических препаратов в виде порошка, геля, мази. В любой форме вещество усилит кровоток, снимет отек, поспособствует быстрейшему устранению подкожного кровоизлияния.

Устранить отек поможет любая косметическая глина, разведенная кипяченной водой до кашеобразной консистенции.
В качестве компресса используется сырой картофель (овощные клубни можно заменить яблоками), измельченный на терке. Массу помещают в марлю, обвязывают ногу, укрывают повязку пленкой, оставляют на ночь. Те же манипуляции проделывают с алоэ. С одной разницей, промытые листья, дробят в блендере.
Старый бабушкин рецепт. Обернуть поврежденный сустав листьями капусты, лопуха, подорожника. Сверху наложить целлофан, примотать бинтом, утеплить, выдержать минимум 5 часов.
Домашние мази. Медицинский вазелин развести со спиртовой настойкой прополиса в соотношении 2:1. Наносить на патологический очаг дважды в день. Смазывать больное место пчелиным медом, предварительно разогретым на водяной бане.
На 4 день после травмы разрешается применение теплых ванночек. К 5 литрам воды добавляется стакан отвара из лекарственных растений: календулы, ромашки, зверобоя, девясила. Вместо растительного сырья допустимо использование 1 ч. л. эфирных масел пихты, сосны, эвкалипта.
Кроме лечебных процедур следует пересмотреть свой рацион. В период восстановления приветствуется белковая диета.
Читайте также: