Статистика переломов костей голени
Переломом голени называют нарушение костной целостности в данном участке нижней конечности. Затрагиваются, в частности, малая и большая берцовые кости, которые соединяют стопу с коленом. Непосредственный раскол происходит, в основном, в большеберцовой кости или же в обеих костях сразу.
Такая травма считается одной из наиболее распространенных. Именно поэтому каждому человеку необходимо знать, что является фактором риска травмы, как ее идентифицировать, как лечить. Важно распространять знания не только на самого себя, но и при травмах, происходящих с окружающими.
Перелом костей голени несет серьезную опасность, поскольку нередко приводит к осложнениям. Поэтому квалифицированная врачебная помощь является обязательным условием.
Разновидности травмы

Повреждения классифицируются по нескольким основаниям.
- По конкретному месту травмирования выделяют перелом костей голени в районе лодыжки, большой и/или малой берцовой кости (либо перелом обеих берцовых костей голени), мыщелков и возвышения между большой берцовой и мыщелком.
- В зависимости от вовлеченности конечностей в травму, может иметь место травма на одной или двух ногах. Во втором случае речь идет про так называемый бамперный перелом (название связано с самым распространенным механизмом получения повреждения – от удара бампером автомобиля).
- С учетом количества костных разломов принято говорить про единичный и множественный либо оскольчатый перелом голени. Именно множественными обычно бывают бамперные травмы.
- Линия разлома кости позволяет выделить прямые (горизонтальные), косые (диагональные), спиралевидные переломы. Линия располагается в месте падения на ногу тяжелого предмета или в месте удара.
- По вовлеченности в травму суставных элементов костей голени определяют внутрисуставные повреждения (участвуют мыщелки или лодыжки) и, соответственно, внесуставные (когда затронуты диафизы).
- Как и в случае с повреждениями других частей тела, переломы костей голени бывают открытыми, закрытыми, без или со смещением отломков костей.
В зависимости от вида перелома подбирается оптимальный формат лечения и подходы к реабилитации.
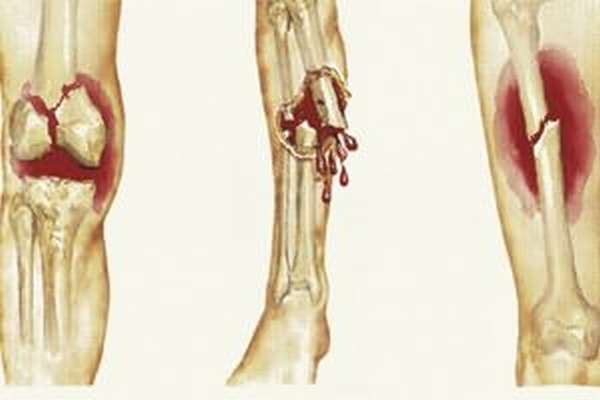
Обломки костей голени меняют положение, отклоняясь от естественного состояния. Перелом голени со смещением хорошо заметен внешне: характерен деформированный вид конечности, нога укорачивается, неестественно выворачивается.
В этом случае кости раскалываются, либо появляется трещина, однако обломки не смещаются. Внешне перелом голени без смещения идентифицировать невозможно, поэтому проверкой служит наличие ирридационного симптома. Суть проверки в том, что при переломе надавливание на голень в любом месте будет отражаться болью в зоне перелома.
Бывают случаи, когда происходит перелом левой и правой голени одновременно, причем из них первым будет замечено именно повреждение со смещением.
Разрыва кожи и мышц не происходит, сильное кровотечение не наблюдается, части сломанных костей (обломки) не видны. Однако при этом пострадавший не может поднять поврежденную конечность. Закрытый перелом голени вызывают прямые и непрямые удары, а также скручивания средней силы.
Характеризуется сильными и ярко выраженными проявлениями. Открытый перелом голени сопровождает кровотечение, разрыв мягких тканей, наружу выходят костные обломки. Пострадавший испытывает головокружение и общую слабость из-за потери крови. Часто встречается открытый перелом костей голени со смещением. Это крайне серьезная и опасная травма, которая требует скорейшего медицинского вмешательства.
Симптомы и причины перелома

Основные симптомы перелома голени различаются в соответствии с тем, какая из частей кости затронута. Общие признаки – это сильные болевые ощущения у пострадавшего человека, гиперемия, отек места травмы. Кроме того, при попытке движения поврежденной ногой слышится характерный костный хруст. Опора на травмированную ногу невозможна.
Ниже рассмотрим признаки конкретных видов нарушения костной целостности голени.
- локализация боли и отека в коленном суставе, сочленении,
- резкое усиление болей при любой попытке совершить движение,
- излияние крови в коленный сустав (гемартроз), увеличение его размера,
- подвижный наколенник,
- в случаях, когда происходит смещение костных отломков – поворот голени на сторону.
- острая боль в районе большой и малой берцовой кости,
- выраженная деформация конечности,
- отек в области тела кости голени (иногда – с гематомами, кровоизлиянием),
- укороченная конечность,
- отсутствие возможности двигать ногой, а при переломе большой берцовой кости – возможности опираться на ногу,
- характерный скрип частей кости друг от друга,
- при повреждении нервных путей – падение чувствительности конечности, отвисание стопы,
- при параллельной травме сосудов – синюшность, бледность, падение температуры конечности.
- боль и отечность концентрируются в голеностопе,
- нога в нижней части увеличивается в размере,
- движение голеностопа невозможно, активность ноги ограничена,
- гематома либо открытая рана,
- стопа развернута в неестественное положение,
- пострадавший не может опираться на ногу.
Окончательно подтвердит факт сломанной голени только врач – с помощью рентгена, магнитно-резонансной или компьютерной томографии.
Данная травма может стать результатом сильного удара или давления. Как правило, она происходит при автокатастрофах и иных чрезвычайных ситуациях, занятиях спортом или бытовых серьезных падениях. К травме приводит также резкое скручивание ноги при фиксированной стопе. Кроме того, по статистике в 5% случаев такое повреждение встречается при патологиях костной ткани (туберкулез, онкология, остеопороз, остеомиелит, врожденные дефекты).
Оказание первой медицинской помощи при травмах голени
- Следует обеспечить пострадавшего любым обезболивающим (таблетки, внутримышечные инъекции).
- Освободить травмированную конечность от обуви и одежды. Если такие действия требуют значительного нарушения покоя ноги, то лучше их исключить.
- Если после перелома голени началось кровотечение, то оно должно быть остановлено, а рана обработана антисептическим средством.
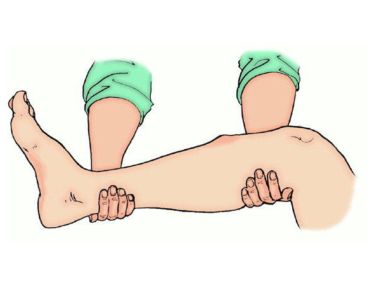
- Обездвижить ногу в месте травмы и двух соседних суставов (за счет шины) до наложения гипса врачом. Шина накладывается с захватом области колена и голеностопа, степень фиксации конечности выбирается средняя – во избежание передавливания и излишнего расслабления. Фиксация поверх костных отломков запрещена.
- При переломе голени со смещением запрещены самостоятельные попытки возвращения костей в нормальное положение.
Оперативность доставки человека с переломанной ногой или двумя ногами в стационар является также определяющим фактором. Не исключено, что врачам пострадавшего необходимо будет оперировать немедленно.
Принципы лечения после травмы голени
Лечить переломы голени положено с учетом специфики повреждения. Ниже поэтапно описан общий механизм для всех типов травм.
- Необходимо возвращение костных обломков на место. В медицине это называется репозицией. После перелома голени кости могут разойтись, сместиться, что приведет впоследствии к неправильному сращиванию. Вернуть голени анатомическую форму можно вправлением (консервативный подход) или операцией (открытый подход). Оперативное вмешательство используется, если у пострадавшего открытый и/или оскольчатый перелом костей голени. В сложных случаях для репозиции применяется скелетное вытяжение (экстензионный подход) длительностью не менее месяца.
- Для дальнейшего заживления и срастания кости потребуется фиксация. С учетом прочности и размера костей ноги обязательно используются специальные медицинские инструменты и аппараты – болты, шурупы, спицы, пластины, петли. В случае переломов с появлением осколочных обломков применяются аппараты Илизарова, Гофмана, Ткаченко и другие такие конструкции. Продолжительность фиксации составляет от нескольких недель до 1,5-2 месяцев.
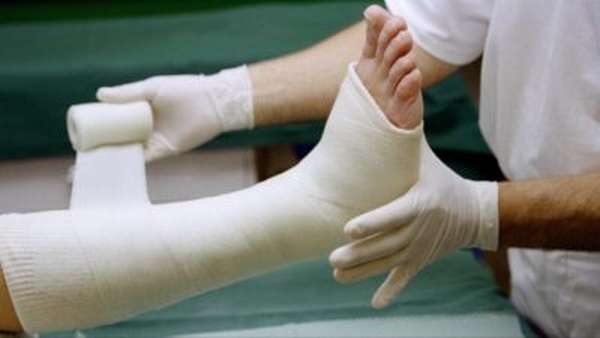
- Последний этап, принцип лечения – это иммобилизация. Речь идет об обездвиживании ноги с помощью туторов, лонгетов, а также особых приспособлений. Часто врачи накладывают гипсовую повязку на 1 месяц или более. В целом этот период может занять до полугода.
При травмах проксимального отдела дополнительно к описанным мерам требуется пункция сустава для удаления скопившихся там крови и суставной жидкости. При серьезных проблемах с повреждением кожи есть вероятность заражения крови. В таких условиях может быть показана ампутация конечности во избежание развития гангрены.
На каждом из этапов разные подходы могут чередоваться и заменять друг друга по решению врача. Также для правой и левой ноги при их одновременном переломе часто используются разные формы лечения.
Переход к реабилитации допускается примерно через 2 месяца при переломах без смещения костей, через 3 месяца – при повреждениях со смещением и через 5-6 месяцев – при оскольчатых и спиральных травмах. Для людей преклонного возраста и маленьких детей период лечения по мере возможности сокращается. Общий прогноз зависит от хода и успешности лечения.
Реабилитация и период восстановления
Поскольку перелом костей голени относится к серьезным травмам, важно подходить к восстановительному периоду со всей серьезностью. Пациенту придется набраться терпения. После перелома голени реабилитации подлежит не только двигательная активность, но также и состояние мягких тканей на пораженном участке тела.
Восстановить все функции после перелома ноги можно с помощью массажа, физиотерапии, а также стандартной ЛФК и сбалансированного питания. Средняя продолжительность реабилитации составляет около месяца.
Главные цели этого этапа – устранение мышечной атрофии, приведение тела в тонус, восстановление нормального кровоснабжения конечности, а также разработка суставов и общее возвращение подвижности ноге.
Ежедневные растирания, переходящие в разминание и пощипывания позволяют устранить мышечную дистрофию, усиливают кровообращение, лимфоток, положительно влияют на заживление поврежденных тканей и подвижность в области суставов. Массаж начинают сразу после снятия гипса и проводят с использованием противовоспалительных кремов, мазей.
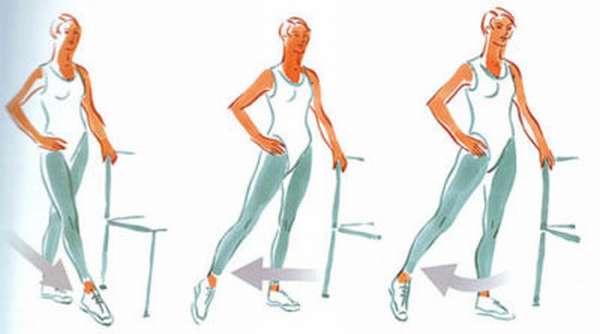
Упражнения необходимо делать ежедневно по 30-60 минут на протяжении всего периода реабилитации после перелома голени. Гимнастика выполняется лежа, сидя или стоя, в зависимости от состояния больного. Конкретный набор движений (махи, вращения, перекаты, ходьба обычная и на носках/пятках, велотренажер), количество подходов подбирает специалист.
Этот метод реабилитации является очень важным аспектом с точки зрения устранения воспалительных процессов и полноценного восстановления целостности тканей. Это также хороший способ улучшить метаболизм, укрепить иммунитет человека. Используются солевые и медикаментозные ванны, обертывания, электрофорез, УВЧ, УФ-облучение.
Правильный рацион служит дополнительным источником полезных веществ, которые способствуют общему восстановлению, укреплению организма. Рекомендовано питание продуктами с большим содержанием кальция и магния, а также легко усваиваемой натуральной пищей (овощи, фрукты, кисломолочные и молочные продукты, орехи, рыба). Дополнительной мерой выступает витаминотерапия (витамин С, Е, D либо поливитаминные комплексы).
Некоторое время после реабилитации пациентам предписывается ношение специальной обуви с использованием лечебного супинатора.
При переломе костей голени важно избежать следующих осложнений:
- заражение крови и закупоривание сосудов,
- нарушение нервных ходов,
- пападание к кровоток жировых тканей из кости (жировая эмболия),
- инфицирование тканей,
- деформация ноги,
- синдром ложного сустава, когда теряется двигательная возможность конечности,
- остеоартроз, остеомиелит.
Осложнения бывают результатом неправильно подобранного лечения, несвоевременно принятых мер реагирования или ошибок в процессе реабилитации. Поэтому пациенту надлежит внимательно отслеживать свое состояние совместно с врачом на всех этапах лечения.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2013
Общая информация
Перелом голени — патологическое состояние, возникающее в ходе нарушения анатомической целостности костей голени [6].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: "Переломы костей голени"
Код протокола:
Коды по МКБ-10:
S82.1 Перелом проксимального отдела большеберцовой кости
S82.2 Перелом тела [диафиза] большеберцовой кости
S82.3 Перелом дистального отдела большеберцовой кости
S82.4 Перелом только малоберцовой кости
S82.5 Перелом внутренней [медиальной] лодыжки
S82.6 Перелом наружной [латеральной] лодыжки
S82.7 Множественные переломы голени
S82.8 Переломы других отделов голени
S82.9 Перелом неуточненного отдела голени
Сокращения, используемые в протоколе:
ВИЧ – вирус иммунодефицита человека
УЗИ – ультразвуковое исследование
ЭКГ - электрокардиограмма
Дата разработки протокола: 2013 год
Категория пациентов: больные с переломами костей голени
Пользователи протокола: травматологи, ортопеды, хирурги стационаров и поликлиник


Классификация
МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ АО (Ассоциации остеосинтеза) [1]
По локализации переломы голени разделяются на три сегмента с одним исключением:
1. Проксимальный сегмент
2. Средний (диафизарный) сегмент
3. Дистальный сегмент
Исключение для дистальной голени:
4. Лодыжечный сегмент
1. Переломы проксимального сегмента делятся на 3 типа:
1А. Околосуставные, при этом типе перелома суставная поверхность костей не повреждается, хотя линия перелома проходит внутри капсулы.
1В. Неполные внутрисуставные, повреждается только часть суставной поверхности, в то время как остальная часть остается связанной с диафизом.
1С. Полные внутрисуставные, суставная поверхность расколота и полностью отделена от диафиза.
2. Диафизарные переломы делятся на 3 типа на основании наличия контакта между отломками после репозиции:
2А. Линия перелома только одна, она может быть винтообразным, косым или поперечным.
2В. С одним или более осколком, которые сохраняют некоторый контакт после репозиции.
2С. Сложный перелом, с одним или более осколком, фрагментом, при котором после репозиции отсутствует контакт между отломками.
3. Переломы дистального сегмента делятся на 3 типа на основании степени распространения перелома на суставную поверхность:
3А. Околосуставные, линия излома может быть винтообразной, косой, поперечной с осколками.
3В. Неполные внутрисуставные, повреждается только часть суставной поверхности, другая часть остается соединенной с диафизом.
3С. Полные внутрисуставные, суставная поверхность расколота и полностью отделена от диафиза.
4. Переломы лодыжек подразделяются на 3 типа на основании уровня повреждения наружной лодыжки по отношению к уровню синдесмоза:
4А. Подсиндесмозные переломы (может быть изолированным, сочетаться с переломом медиальной лодыжки и с переломом заднего края большеберцовой кости).
4В. Чрезсиндесмозные (изолированные, могут сочетаться с медиальным повреждением и переломом заднего края большеберцовой кости).
4С. Надсиндесмозные (простой перелом нижней трети диафиза малоберцовой кости, осколчатый перелом нижней трети диафиза малоберцовой кости в сочетании с повреждением медиальных структур и перелом малоберцовой кости в верхней трети в сочетании с повреждением медиальных структур).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные диагностические мероприятия до/после оперативных вмешательств:
1. Общий анализ крови
2. Общий анализ мочи
3. Рентгенография
4. Исследование кала на яйца гельминтов
5. Микрореакция
6. Определение глюкозы
7. Определение времени свертываемости и длительности кровотечения
8. ЭКГ
9. Биохимический анализ крови
10. Определение группы крови и резус-фактора
Дополнительные диагностические мероприятия до/после оперативных вмешательств:
1. Компьютерная томография
2. Тропонины
3. BNP (по показаниям)
4. Д-димер
5. Гомоцистеин (по показаниям)
Диагностические критерии.
Жалобы: на боли в голени, нарушение опороспособности конечности, наличие ран при открытых переломах.
Анамнез: наличие травмы. Механизм травмы может быть как прямым (сильный удар по голени, падение тяжелых предметов на ногу), так и непрямым (резкое вращение голени при фиксированной стопе). В первом случае возникают поперечные переломы, во втором — косые и винтообразные. Нередки оскольчатые переломы.
Физикальное обследование: при осмотре отмечается вынужденное положение конечности больного, отек в месте перелома, деформация, кровоизлияние в окружающие ткани, укорочение конечности; при пальпации болезненность, усиливающая при осевой нагрузке, грубая патологическая подвижность, боль, крепитация отломков. Пострадавший не может самостоятельно поднять ногу.
Лабораторные исследования - неинформативны.
Инструментальные исследования: для установления диагноза надо произвести рентгенографию в двух проекциях. При переломах проксимального сегмента голени типа 1А, 1В, 1С (S82.1) для уточнения степени компрессионного перелома требуется компьютерная томография.
Показанием для консультации специалистов является сочетание переломов голени с другими органами и системами, а также сопутствующие заболевания. В связи с чем, при необходимости могут быть назначены консультации нейрохирурга, хирурга, сосудистого хирурга, уролога, терапевта.
Лечение
Цель лечения: устранение смещения костных отломков, восстановление опороспособности конечности.
Тактика лечения
Немедикаментозное лечение: Режим в зависимости от тяжести состояния – 1, 2, 3. Диета – 15; другие виды диет назначаются в зависимости от сопутствующей патологии.
Медикаментозное лечение
Основные лекарственные препараты:
- обезболивание ненаркотические анальгетики – (например: кеторолак 1 мл/30 мг в/м);
- при сильных болях наркотические анальгетики – (например: трамадол 50 - 100 мг в/в, или морфин 1% - 1,0 мл в/в, или тримеперидин 2% - 1,0 мл в/в, можно добавить диазепам 5-10мг в/в).
Дополнительные лекарственные препараты:
- при явлениях травматического шока: инфузионная терапия – кристаллоидные (например: р-р натрия хлорида 0,9% – 500,0-1000,0, декстроза 5% – 500,0) и коллоидные р-ры (например: декстран – 200-400 мл., преднизолон 30-90 мг).
Консервативное лечение: наложение гипсовой лонгеты или циркулярной повязки, наложение скелетного вытяжения.
Хирургическое вмешательство:
79.16 - Закрытая репозиция костных отломков большеберцовой и малоберцовой костей с внутренней фиксацией;
79.36 - Открытая репозиция костных отломков большеберцовой и малоберцовой костей с внутренней фиксацией;
79.06 - Закрытая репозиция костных отломков большеберцовой и малоберцовой костей без внутренней фиксации;
78.17 - Применение внешнего фиксирующего устройства на большеберцовую и малоберцовую кости;
78.47 - Другие восстановительные и пластические манипуляции на большеберцовой и малоберцовой кости.
Основным методом лечения являются различные способы остеосинтеза [2,3]:
- внеочаговый;
- экстрамедуллярный;
- интрамедуллярный;
- комбинированный.
Профилактические мероприятия:
Препараты для профилактики и лечения жировой эмболии и тромбоэмболических осложнений (антикоагулянты, дезагреганты), вазокомпрессия нижних конечностей с применением эластичных бинтов или чулков [4, 5].
Для профилактики пневмонии необходимо ранняя активизация больного, ЛФК, дыхательная гимнастика и массаж.
Дальнейшее ведение
В послеоперационном периоде для профилактики нагноения послеоперационной раны назначается антибиотикотерапия (ципрофлоксацин 500 мг в/в 2 раза в день, цефуроксим 750мг*2 раза в день в/м, цефазолин 1,0 мг*4 раза в день в/м, цефтриаксон – 1,0 мг*2 раза в день в/м, линкомицин 2,0 2 р/д в/м), метронидазол 100*2 р/д и инфузионная терапия по показаниям.
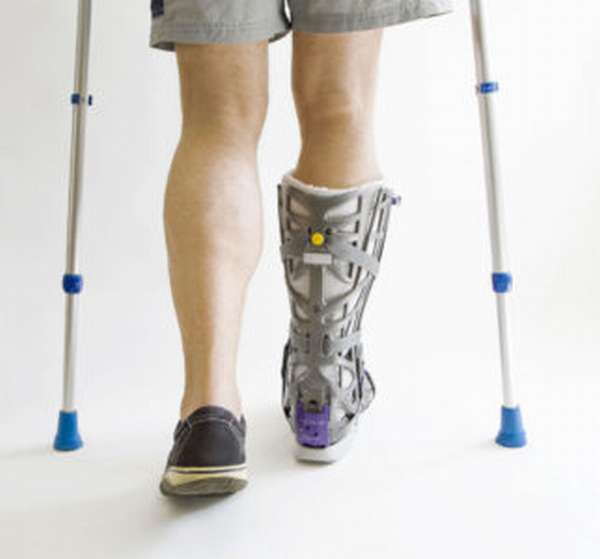
Больной в ранние сроки активизируется, обучается передвижению на костылях без нагрузки или с нагрузкой (в зависимости от вида перелома и операции) на оперированную конечность, выписывается на амбулаторное лечение после освоения техники передвижения на костылях.
Контрольные рентгенограмы проводятся на 6, 12 и 36 неделе после операции.
После оперативного лечения переломов внешняя иммобилизация применяется по показаниям.
Реабилитация
Время начала движений в оперированном суставе определяется локализацией перелома, его характером, положением отломков, выраженностью реактивных явлений и особенностями течения репаративных процессов. Необходимо стремиться к возможно более раннему началу физических упражнений, так как при длительной иммобилизации сустава развиваются изменения, ограничивающие его подвижность.
ЛФК
С первых дней после операции показано активное ведение больных:
- повороты в постели;
- дыхательные упражнения (статического и динамического характера);
- активные движения в крупных и мелких суставах плечевого пояса и верхних конечностей;
- изометрические напряжения мышц плечевого пояса и верхних конечностей;
- приподнимание туловища с поддержкой за балканскую раму или трапецию, подвешенную над постелью.
Специальные упражнения для оперированной конечности назначают для предупреждения атрофии мышц и улучшения регионарной гемодинамики поврежденной конечности, применяют:
- изометрическое напряжение мышц бедра и голени, интенсивность напряжений увеличивают постепенно, длительность 5-7 секунд, количество повторений 8-10 за одно занятие;
- активные многократные сгибания и разгибания пальцев ног, а так же упражнения тренирующие периферическое кровообращение (опускание с последующим приданием возвышенного положения поврежденной конечности);
- идеомоторным упражнениям уделяют особое внимание, как методу сохранения двигательного динамического стереотипа, которые служат профилактике тугоподвижности в суставах. Особенно эффективными являются воображаемые движения, когда мысленно воспроизводится конкретный двигательный акт с давно выработанным динамическим стереотипом. Эффект оказывается значительно большим, если параллельно с воображаемыми, это движение реально воспроизводится симметричной здоровой конечностью. За одно занятие выполняют 12-14 идеомоторных движений;
- упражнения, направленные на восстановление опорной функции неповрежденной конечности (тыльное и подошвенное сгибание стопы, захватывание пальцами стопы различных мелких предметов, осевое давление ногой на спинку кровати или подстопник);
- постуральные упражнения или лечение положением – укладка конечности в корригирующем положении. Она осуществляется с помощью лонгет, фиксирующих повязок, шин и т.д. Лечение положением направлено на профилактику патологических установок конечности. Для уменьшения болевых проявлений в зоне перелома и расслабления мышц бедра и голени под коленный сустав следует подложить ватно-марлевый валик, величину которого необходимо изменять в течение дня. Время процедуры постепенно увеличивают от 2—3 до 7—10 минут. Чередование пассивного сгибания с последующим разгибанием (при удалении валика) в коленном суставе улучшает движения в нем.
- упражнения на расслабление предусматривают сознательное снижение тонуса различных мышечных групп. Для лучшего расслабления мышц конечности больному придается положение, при котором точки прикрепления напряженных мышц сближены. Для обучения больного активному расслаблению используются маховые движения, приемы встряхивания, сочетание упражнений с удлиненным выдохом;
- упражнения для свободных от иммобилизации суставов оперированной конечности которые способствуют улучшению кровообращения, активизации репаративных процессов в зоне повреждения;
- упражнения для здоровой симметричной конечности, для улучшения трофики оперированной конечности;
- облегченные движения в суставах оперированной конечности выполняют с самопомощью, с помощью инструктора ЛФК.
Массаж
Назначают массаж мышц симметричной здоровой конечности. Курс лечения составляет 7-10 процедур.
Физические методы лечения направлены на уменьшение боли и отека, купирование воспаления, улучшение трофики и метаболизма мягких тканей в зоне операции. Применяют:
- локальную криотерапию;
- ультрафиолетовое облучение;
- магнитотерапию;
- лазеротерапию.
Курс лечения составляет 5-10 процедур.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
- удовлетворительное стояние костных отломков на контрольных рентгенограммах;
- восстановление функции поврежденной конечности.
Перелом нижней конечности – довольно распространенная травма. При этом нарушается целостность костных структур и рядом расположенных тканей, так что повреждения масштабны.

Существует множество разновидностей подобной травмы. Общими признаками являются: отечность, сильная боль, нарушение подвижности и опоры. Сроки и способы лечения зависят от формы перелома, степени тяжести и месторасположения.
Классификация
В зависимости от линии повреждения и характера повреждений выделяют такие виды переломов нижних конечностей:
- Поперечные. Линия повреждения находится поперечно длине костной структуры.
- Косые. Линия находится под углом.
- Продольные. Линия располагается вдоль длины костной структуры.
- Винтообразные. В этом случае линия излома имеет форму спирали (подобное происходит при резком выкручивании конечностей).
В зависимости от количества осколков выделяют:
- Полифокальные. Есть более 2-х крупных фрагментов кости.
- Оскольчатые. Отделяется несколько осколков.
- Раздробенные. Присутствует большое количество мелких обломков.
В зависимости от характера травмы выделяют:
- Компрессионные. Кость при этом сжимается, трескается, расплющивается, деформируется.
- Вколоченные. В этом случае один обломок внедряется в другой.
- Отрывные. От костной структуры отделяется фрагмент.
В зависимости от уровня перелома на нижней конечности выделяют:
- Перелом костей голени. Сюда включают травмы как основной части кости, так и ее краев.
- Перелом костей стопы. В этом случае повреждается также предплюсенвая, плюсневая кость, фаланги пальцев.
- Перелом бедренной кости. В том числе это касается головки и шейки бедра.
Повреждения дистального и проксимального окончаний костных структур бывают внутрисуставными и околосуставными. В первом случае повреждаются еще связки, капсула, хрящ. Параллельно может быть вывих либо подвывих. Околосуставные переломы обычно располагаются в зоне между концом суставного сочленения и диафизом.
Код по МКБ-10
Все эти блоки имеют множество подкатегорий, куда относятся травмы различных костных структур.
Симптомы
При переломе нижней конечности выделяют следующие общие симптомы, которые появляются в большинстве случаев:
- боль в месте травмы, она имеет ноющий и тупой характер, не проходит;
- боль, если человек пытается наступить на ногу, возникает резкая и пульсирующая;
- ограничение подвижности;
- посинение кожных покровов в месте травмы, отечность, симптомы гематомы;
- крепитация, которая возникает из-за того, что обломки трутся друг о друга;
- характерный резкий звук, похожий на хруст, возникает в момент получения травмы;
- неестественная подвижность в месте травмы, но это касается только костей трубчатого типа, то есть бедренной, большеберцовой и плюсневой;
- видна кость, если есть отрытый перелом;
- возможность прощупать обломки, если есть их смещение;
- неестественное положение ног;
- повышение температуры тела;
Кроме того, может уменьшаться длина пострадавшей конечности по сравнению со здоровой. При переломе надколенника без смещения возникает отечность. Также происходит полное нарушение функционирования суставного сочленения. Если есть перелом пальцев стопы или всей этой зоны, то функции нарушены будут только частично, а нога несильно опухнет.
Признаки перелома можно заметить и при других повреждениях. К примеру, это касается трещин либо вывихов. Если повышается температура, больное место отекает и краснеет, это указывает на развитие воспалительных процессов. Обязательно нужно сказать о таких симптомах травматологу.
Что касается закрытого перелома костей нижних конечностей, то характерные симптомы следующие:
- форма ноги сильно изменяется;
- при пальпации слышен хруст;
- подвижность является неестественной;
- почернение кожи в месте травмы спустя некоторое время (вызвано застоем крови).
Обычно человеку, который до этого не получал перелом, сложно определить такую травму. Но нужно, как можно быстрее попасть в травмпункт.
Открытый перелом считается еще более опасным, так как есть вероятность попадания инфекции в рану. Кожа в этом месте очень горячая. Целостность тканей нарушена. Травма характеризуется наличием кровотечения и отечности. Основное отличие – кости выступают на поверхности кожных покровов. Из-за этого чувствуется ноющая боль в травмированных тканях (в том числе и мышцах).
Причины
Выделяют следующие причины механического типа повреждения:
- удар тяжелым предметом;
- падение с большой высоты;
- дорожно-транспортное происшествие;
- авария любого рода;
- во время занятий спортом;
- при ранении огнестрельным оружием;
- при нарушении правил безопасности во время родов (травма у новорожденного).
Есть и другая группа факторов, которые снижают плотность костных структур, из-за чего повышается вероятность получения перелома:
- остеомиелит;
- туберкулез кости;
- раковые болезни;
- дисплазия фиброзного типа;
- генетические патологии;
- полиартрит;
- остеопороз.
Большинство заболеваний, которые могут привести к нарушению целостности костных тканей, обычно развиваются с возрастом.
Первая помощь
Первая помощь – важная стадия доврачебного лечения. Необходимо выполнить следующие действия, если у пострадавшего травмирована нога:
- Если есть сильное кровотечение (то есть, повреждены сосуды), то требуется наложить жгут. Но держать его нужно не больше 2-х часов. Нужно засекать всегда время.
- Если наблюдается дыхательная либо сердечная недостаточность, то использовать анестетики, чтобы обработать рану, и принять анальгетики для уменьшения боли.
- Обездвижить ногу и транспортировать пострадавшего в больницу.
Все эти действия необходимо выполнить, как можно быстрее.
Правила наложения жгута
При открытом переломе есть риск сильного кровотечения. При наложении жгута требуется соблюдать такие правила:
- Перед накладыванием жгута поднять ногу. Достаточно всего 5 минут. Это требуется для оттока крови в венах.
- Под сам жгут поместить марлевую повязку или бинт. Можно накладывать его на одежду.
- Накладывать жгут требуется на середину бедра.
- Первые 2 раза обернуть жгут нужно очень сильно.
- При теплой погоде держать жгут не более 1,5 часа, а при холодной – до часа. После этого времени нужно ослабить его, но зажать артерию пальцами. Достаточно 15 минут. Если после этого кровотечение не остановилось, то нужно накладывать жгут выше или ниже предыдущего места. Для ребенка жгут накладывают не более, чем на час.
Если все действия выполнены правильно, то кровотечение останавливается. Кожные покровы ниже жгута будут светлее и прохладнее, а пульс не получится прощупать. Нога может неметь.
Правила фиксации ноги при переломе
При переломе ноги ее нужно зафиксировать. Для этого необходимо точно определить место повреждения. Если перелом закрытый, то выяснить это можно по болевому синдрому и отечности в области травмы.

Перед всеми действиями требуется, чтобы пострадавший принял обезболивающее. Человека нужно успокоить и объяснить все. Нельзя снимать с него одежду или обувь. Если брюки слишком узкие и мешают осмотру пострадавшей конечности, то материал придется разрезать.
Для фиксации ноги применяют методику Дитерихса. Но перед всеми действиями требуется обложить конечность мягким материалом, ватой. Это предотвратит появление пролежней. При открытом типе перелома накладывают жгут, но так, чтобы он не мешал накладывать шину, и не пришлось бы разбирать всю конструкцию.

Для фиксации ноги используют каркас из металла либо древесины. Если перелом получен в холодную пору года, то конечность нужно дополнительно утеплить. При переломе голени производят фиксирование по методу Крамера. Так закрепляется задняя сторона ноги.
Диагностика
Диагностика включает следующее:
- опрос (определить ситуацию, в которой получена травма);
- пальпация пострадавшего места;
- ренгенография;
- МРТ.
Последние 2 метода исследования помогают определить точное расположение обломков и состояние костей.
Лечение
Лечение зависит от степени тяжести патологии. Госпитализацию нужно производить, как можно быстрее. Медикаментозное лечение не включено в терапию, но врач может назначить обезболивающие, а также витаминные препараты с высоким содержанием кальция.
Методы лечения следующие:
- закрытая репозиция костей;
- операция с минимальными надрезами тканей;
- наложение гипса.
Гипс при переломе пальца на ноге или любой другой костной структуры нижней конечности накладывается при любом типе открытой или закрытой травмы. Срок ношения подобной конструкции зависит от степени тяжести повреждений. Еще можно воспользоваться пластиковым гипсом на ногу. Но это определяет лечащий доктор. При переломе пяточной кости ортез идеально помогает разгрузить пострадавшую конечность.
Кроме того, используют методику растягивания костей, чтобы они оставались на нужных местах, если есть осколки. На это уходит до 2,5 месяца.
Хирургическое вмешательство назначают в следующих случаях:
- открытый перелом;
- перелом оскольчатого типа;
- неудачно выполненная вытяжка и закрытое восстановление.
Благодаря операции обломки кости лучше фиксируются, поэтому восстановление будет проходить быстрее.
Перелом бедра
Перелом бедренной кости является тяжелой травмой, которая сопровождается кровотечением. Из осложнений выделяют пролежни и застойную пневмонию. Кроме того, возможна жировая эмболия в первые 3 дня.
Перелом шейки бедра относится к внутрисуставным. Чаще всего он возникает в пожилом возрасте у людей с остеопорозом. Перелом появляется при падении. Конечность будет развернутой наружу. В лежачем положении на спине больной не сможет поднять пятку.
Поврежденная конечность выглядит короче, чем здоровая. Отечность небольшая. Шейка бедра будет плохо срастаться из-за недостаточного кровотока. Как правило, проводят хирургическую операцию – костную аутопластику, остеосинтез, либо эндопротезирование.
Вертельный перелом относится к группе внесуставных. Обычно возникает у людей в трудоспособном возрасте. Симптомы будут такими же, как и при нарушении целостности шейки бедра, но они более выражены.

Отечность очень сильная, как и боль. Зато такие переломы хорошо срастаются даже без хирургического вмешательства. В течение 2-х месяцев требуется скелетное вытяжение, а потом гипсовая повязка. Если нужно быстро выздороветь, то проводят операцию – остеосинтез.
Диафизарный перелом бедра обычно вызван ДТП, падением или аварией на производстве. Как правило, при такой травме будет смещение из-за того, что мышцы утягивают и разворачивают осколки. Чувствуется сильная боль, появляется отечность, кровоподтеки. Нога укорачивается, а бедро имеет деформированную форму.
Сначала требуется сильное обезболивающее, чтобы предотвратить шок. После этого применяют вытяжку, либо остеосинтез.
Мыщелковые переломы относятся к внутрисуставным. Обычно они появляются у пожилых людей. Причиной чаще всего является падение либо удар. Чувствуется острая боль в колене и нижней области бедра. Ограничивается движение, не получается опираться на конечность. Отекает область колена, развивается гемартроз. Если есть смещение, то голень отклоняется.
Для лечения применяют вытяжение или гипс. Если не получается совместить осколки, то проводят остеосинтез.
Переломы голени
Переломы голени являются одними из самых распространенных. Они возникают из-за ДТП, сильного и энергичного воздействия на кость, либо падения с большой высоты. Исключением является только перелом лодыжек, который обычно возникает, когда подворачивают ногу. В этом случае наблюдается и разрыв связок.
Переломы мыщелков большеберцовой костной структуры относятся к внутрисуставным. Они возникают в большинстве случаев из-за падения с высоты. Может быть поврежден как один мыщелк (наружный либо внутренний), так и сразу оба.
В колене развивается гемартроз, появляется отечность. Движение затруднено. Для лечения проводят пункцию и обезболивание. Затем накладывают гипс, а если есть смещение, то применяют вытяжение, остеосинтез или аппарат Илизарова.
Диафизарные переломы костных структур голени, если повреждены сразу обе, считаются очень тяжелой травмой. Чаще всего есть смещение, что требует хирургического вмешательства. После репозиции накладывают гипс.
Переломы костей стопы
Переломы пяточной кости обычно возникают при падении с большой высоты. Обязательно нужно знать, где находится таранная кость. Это одна из костных структур предплюсны. Она соединяется с пяточной костью.
Перелом может быть как внутрисуставным, так и внесуставным, со смещением осколков и без этого. В месте, где находится таранная кость и пяточные структуры, появляются отечность, сильная боль. Опираться не получается. Пятка сильно расширяется. Если нет смещений, то накладывают гипс. В противном случае осуществляют закрытую репозицию. В тяжелых случаях могут монтировать аппарат Илизарова.
Клиновидные кости стопы – это 2 предплюсневые структуры. Их переломы – очень редкое явление. Оно может возникнуть при прямом ударе, падении, подворачивании. Ткани в области клиновидных костей стопы отекают, появляется боль, проблемы с движениями и опорой. Придется носить гипс до 1,5 месяца.
При переломах костей плюсны и пальцев, что является довольно распространенной травмой, часто появление смешение. Дистальная область стопы отекает, появляется боль. Опираться на ногу очень сложно.
Лечение предполагает применение гипсовой повязки. Если есть смещение, то сначала проводится репозиция. Фиксация спицами проводится в том случае, когда невозможность закрепить обломов в нужном положении.
В любом случае без помощи специалистов не обойтись.
Читайте также:


