Снять шов с фаланги пальца

- Случаи, при которых проводят операцию
- Первая помощь и хранение ампутированной конечности
- Подготовка к операции
- Ампутация пальца — нюансы
- Техника выполнения экзартикуляции
- Послеоперационный период
Ампутация пальца или пальцев рук достаточно частая операция. Кисти и пальцы рук имеют важные функции в жизни человека.
Но они очень часто подвергаются повреждениям. Бывает, что такие травмы приводят к потере трудоспособности и даже к инвалидности. Лечение этих травм является трудной задачей.

При несоблюдении техники безопасности и мер предосторожности возможны отрыв фаланги или пальца полностью. Чаще всего это случается на производстве.
Но бывают также транспортные или бытовые травмы. Травматическая ампутация сопровождается сильной кровопотерей и острой болью.
Виды травматической ампутации:
- рубленая;
- скальпированная;
- при воздействии электропилы;
- резаная;
- смешанная.
Осматривая повреждения, хирург всегда оценивает, возможно ли сохранить конечность или придется произвести ампутацию.
От причины получения травмы будет зависеть дальнейшая тактика медицинской помощи.
Ампутация пальца проводится только тогда, когда невозможно применить более лояльное лечение либо когда поражение слишком обширное.
Случаи, при которых проводят операцию
- отрывы пальцев, множественные переломы костей;
- ожоги и сильнейшее обморожение;
- некроз пальцев при сахарном диабете;
- сепсис, абсцесс, гангрена;
- злокачественные опухоли;
- пожилой возраст потерпевшего.
Первая помощь и хранение ампутированной конечности
Первоначальной целью при возникновении травмы является сохранить жизнь человеку. Необходимо сразу сообщить о происшествии в службу спасения.
Проверить дышит ли человек и есть ли у него сердцебиение, устранить причину травмы. Если из раны течет кровь, ее нужно остановить, наложить повязку. Руку нужно зафиксировать в неподвижном состоянии. Пострадавшему дать сладкое питье и уложить. И только после оказания этих мер, приступить к поиску оторванной конечности.
Бывает такое, что ампутированные пальцы пришиваются и в дальнейшем они полностью функционируют. Важно помнить, чтобы ампутированную конечность можно было пришить, ее надо охладить.
При температуре до четырех градусов, пальцы можно хранить 16 часов. Если хранить при температуре теплее четырех градусов, время сокращается до 8 часов.
Оторванный палец нужно завернуть в стерильный материал и положить в емкость так, чтобы туда попадал кислород, туго затягивать нельзя. Емкость поместить в лед. Прикрепить сопроводительную записку, на которой указать время ампутации.
Если произошла частичная ампутация пальца, повреждение сухожилий, не нужно до конца отрывать повисший элемент. Его нужно зафиксировать и приложить лед.
Если произошла ампутация, человек становится инвалидом, поэтому хирурги до последнего пытаются спасти палец. Когда это сделать невозможно, с разрешения больного проводится операция.
Разрешение не требуется только в том случае, если операция жизненно необходима.
Подготовка к операции
Готовятся к операции, исходя из состояния пациента. При плановых операциях назначают анализы крови, мочи, рентген, УЗИ сосудов. Когда операция срочная, назначаются антибактериальные средства, чтобы уменьшить риск интоксикации.
В основном при таких операциях используют местную анестезию, она более безопасна.
Во время подготовки к экзартикуляции пальца с человеком проводят беседу о самой операции, о результатах и о последствиях.
Если появляется необходимость, рекомендуют проконсультироваться с психологом, чтобы снизить уровень стресса и послеоперационную депрессию.
Ампутация пальца — нюансы
Размер ампутации определяется характером повреждения. Необходимо обеспечить условие, чтобы после операции культя могла двигаться, была безболезненна, не утолщалась на конце.
При проведении операции учитывают следующие нюансы:
- При экзартикуляции стараются как можно больше сохранить длину большого пальца и мизинца, на остальных пальцах сохраняют даже короткие культи.
- Если невозможно сохранить необходимый размер культи, палец удаляют полностью.
- Если наблюдается высокий риск заражения или гангрены производят полную ампутацию.
- В период проведении ампутации учитывают профессию человека.
- Важное значение имеет косметический результат, иногда он имеет основное значение при выборе типа операции.
Техника выполнения экзартикуляции
Экзартикуляция – это хирургическая операция, в ходе которой происходит удаление части конечности. Она выполняется в случае острой необходимости.
При проведении экзартикуляции:
- ставят анестезию
- максимально защищают здоровые пальцы, а поврежденный сильно сгибают и делают разрез на внутренней части
- Вену или артерию перевязывают
- После этого разрезают боковые связки и пропускают фалангу в разрез.
- Вводят дополнительно обезболивающее и пересекают все остальные элементы.
- Убирают суставный хрящик.
- На рану накладывают лоскут из кожи. Швы всегда располагаются на внутренней стороне. При ампутации всегда ткань максимально экономят, лоскуты берут из кожи ладони.
В послеоперационный период за раной нужно ухаживать должным образом и тренировать функции работы рук. Назначаются физиолечение и упражнения, которые помогают больному научиться работать культей.
Чтобы восстановление произошло как можно быстрее нужно соблюдать все рекомендации и назначения, принимать анальгетики.

Послеоперационный период
В первые несколько дней после ампутации больному понадобятся обезболивающие препараты. Потом воспаление уменьшится, рана покроется коркой.
Через две недели рана уже не болит, перевязки проходят безболезненно.
Если болевые ощущения сохраняются дольше, необходимо сделать рентген и продлить курс антибиотиков. Швы снимают через 3–4 недели после операции.
До снятия швов рекомендуется накладывать повязки с мазью Бетадин.
Несомненно, что для заживления свободно движущегося сухожилия наиболее благоприятным является полное удаление шва через три недели, — когда концы сухожилия уже срослись. Лучшими материалами для этих швов являются: прежде всего нержавеющая металлическая проволока, затем нейлоновая нить. Концы шовного материала выводятся на поверхность кожи, где при использовании марлевой или липкопластырной подстилки завязываются на пуговице. Для фиксации кроме пуговицы может применяться продырявленная дробь или оловянная пломба.
а) Шов в виде восьмерки (8). Буннелл рекомендует этот шов для соединения концов сухожилий разгибателей (при фиксации пальцев и кисти ладонной шиной в положении тыльного сгибания). Шов выполняется таким образом, что первая петля соединяет концы сухожилия, а вторая - рану кожи..
б) Сухожилия обладают большой силой тяги, что приводит к легкому прорезыванию шва через его концы. Уже давно известно, что концы сухожилия являются подвижными, способными к сокращению, это обуславливает возможность их расхождения при любом виде шва. Поэтому возникла необходимость в применении таких швов, при которых сила тяги уничтожается.
Никалодони для того, чтобы обеспечить покой сухожилию в период его заживления, применял фиксацию иглами, проведенными через кожу. Этот способ, претерпев различные видоизменения, применяется и в настоящее время. Верден, Линхартц и Саламон с целью фиксации проксимальной культи сухожилия проводили через нее проволоку, которая затем выводилась на поверхность кожи. При помощи шины за проволоку осуществлялась тяга, уменьшающая натяжение центрального конца сухожилия.
На соединенное швами сухожилие мышца оказывает тягу, поэтому шов должен блокировать центральный конец сухожилия. Последнее достигается при применении швов, уменьшающих нагрузку. Способы наложения подобных швов до введения в практику антибиотиков не могли найти признания. Однако после того, как Буннелл познакомил хирургов с результатами применения удаляемых швов, последние получили широкое применение. Преимущества удаляемых швов:
1. уменьшение тяги, оказываемой мышцами на проксимальный конец сухожилия;
2. возможность удаления шва;
3. нет необходимости в наложении прочного, травмирующего шва на месте повреждения сухожилия, где опасность сращения с окружающими тканями является наибольшей.
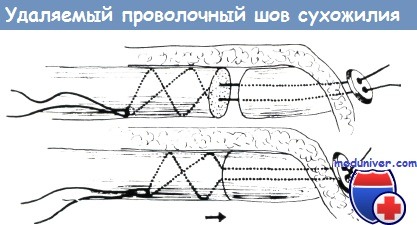
По Буннеллу, шов проводится через кожу в дисталыюм направлении и укрепляется при помощи пуговицы. Адаптация культей сухожилия обеспечивается тонким шелковым швом (например двупрямо-угольным). Снятие натяжения оказывается достаточным только тогда, когда культи сухожилия могут соприкасаться без натяжения даже при разгибании пальцев.
г) Ленгеман для облегчения наложения удаляемого проволочного шва по Буннеллу применяет специально приготовленную проволоку, снабженную иглами на обоих ее концах (на рисунке обозначены буквами а и б). Движению проволоки в дистальном направлении препятствует тонкая вилочка, имеющаяся на проволоке (в). Эта тонкая стреловидная вилочка не препятствует удалению проволоки. Е. Р. Дженнингс сообщает о хороших результатах у 21 больного после применения данного вида проволоки.
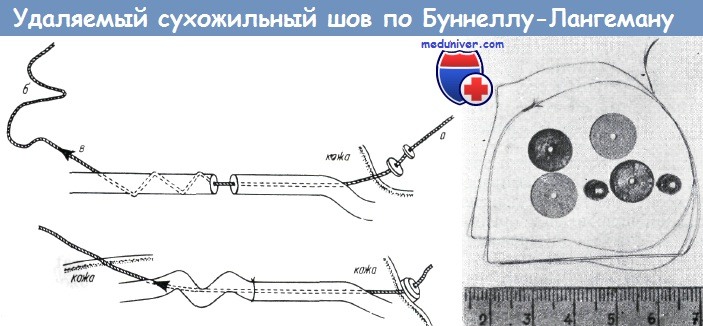
На рисунке справа представлен набор для сухожильного шва Буннелла—Ленгемана: прямые и изогнутые атравматические иглы и фиксирующий крючок
При наложении шва никогда нельзя забывать о том, что для сохранения кровоснабжения прошитого отрезка сухожилия по крайней мере половина поперечника его не должна быть захвачена швом.
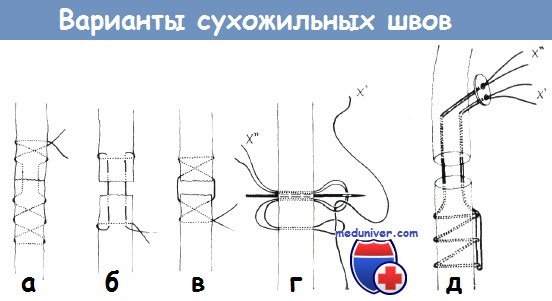
Сравнительное изображение различных способов сухожильного шва:
а) шов Буннелла с одной нитью,
б) способ Кирхмейера,
в) способ Изелена;
г и д) удаляемый шов Коша
- Вернуться в раздел "травматология"
В большинстве случаев швы после хирургической операции необходимо снимать. Когда и как это делается, знает медицинский персонал. Пациент, в свою очередь, должен следовать всем указаниям врача, что застрахует от непредвиденных неприятностей и осложнений.
Что такое послеоперационный шов?
Любое хирургическое вмешательство сопровождается рассечением кожных покровов тела человека или слизистых оболочек, для создания доступа к органу или полости с целью диагностики или лечения. Заключительным этапом операции является соединение разрезанных тканей с помощью шовного материала — это и есть послеоперационный шов.
Для каждой операции хирург подбирает оптимальный шов и материалы, из которого его делает, что позволяет надёжно и аккуратно зашить разрез. На выбор врача влияет глубина и протяжённость раны, а также степень расхождения краёв. Хирургические швы отличаются друг от друга сроками наложения, использованием различных материалов, а также методиками нанесения стежков. Основная классификация и характеристики представлены в таблице.
Выезд оплачивается отдельно - 300 рублей
Звоните в любое время суток:
Также швы могут быть однорядные или двухрядные, вворачивающиеся и выворачивающиеся, с разными узлами. Разобраться во всех тонкостях человеку без специальных знаний довольно непросто, поэтому снятие послеоперационных швов на дому возможно только с привлечением медицинских работников.
Когда необходимо снимать швы
В последнее время используются специальные рассасывающиеся нити, которые со временем самостоятельно выводятся из организма человека. На выбор шовного материала влияет время, в течение которого должен оставаться соединительный эффект. Если невозможно использовать рассасывающиеся нити, то применяются обычные, которые врач удаляет после заживления раны. Как правило, в медицине существуют определённые промежутки времени между наложением и снятием швов:
- на брюшной полости — 7-10 дней;
- на грудной клетке — 10-14 дней;
- на голове/лице/шее — 6-7 дней;
- голени/стопы — 10-14 дней;
- при лапароскопии — 6-14 дней;
- после кесарева сечения — 8-10 дней.
Точно заранее определить, когда и как проводить процедуру, невозможно, ведь способность тканей к регенерации — процесс индивидуальный, от которого во многом зависят сроки снятия швов. На длительность ношение швов также могут повлиять пожилой возраст, ослабленный организм, сопутствующие заболевания у пациента, нагноение или инфицирование раны.
В стоимость входит:
- Обработка антисептиком
- Удаление шовного материала (снятие швов)
- Вторичная обработка антисептиком
- Нанесение заживляющей мази
- Наложение повязки
- Необходимые материалы и препараты
Главный показатель того, что пора снимать швы — заживление раны. Определить это можно по нескольким признакам:
- плотно сросшиеся края раны;
- отсутствие воспаления, покраснения и боли в области шва.

Стоит иметь в виду, что слишком рано проведённая процедура приводит к расхождению швов, а если затянуть со снятием, есть риск нагноения раны и вросших в кожу ниток. В любом случае, проводит ли пациент снятие швов на дому или в больнице, необходима консультация хирурга. Только опытный специалист способен оценить заживление раны, тем самым свести к минимуму вероятные осложнения.
Можно ли снимать швы самостоятельно?
На первый взгляд может показаться, что ничего сложного в процедуре снятия швов нет. Но даже незначительная ошибка грозит серьёзными проблемами. Всеми необходимыми навыками и инструментом обладает только медицинский персонал, и самостоятельно заниматься снятием швов не рекомендуется.

В случае, когда обратиться за помощью невозможно, в крайней мере допускается самостоятельное снятие швов, но только на небольших ранах и при уверенности в полном заживлении. Важнейшим правилом является стерильность инструментов. Также стоит учитывать, что категорически запрещается трогать швы:
- после сложных полосных операций;
- после косметических операций;
- в случае, когда используются скобы или металлическая нить;
- при наличии воспаления или нагноения.
Если пациент желает провести снятие швов после операции на дому, целесообразней будет пригласить обученного специалиста, чем самостоятельно пытаться это сделать, и провести процедуру без риска для здоровья.
Как снимают швы врачи?
Снять швы после операции может врач или медицинская сестра. Предварительно проводится осмотр, и при некоторых обстоятельствах может продлиться срок ношения швов. Также бывают случаи, например, при большой протяжённости надреза, когда стежки на первом этапе снимаются не все, а через один. Так делают, чтобы снизить риск расхождения раны. Оставшиеся швы снимают через несколько дней.
Процедура проводится с использованием стерильных инструментов, во избежание воспаления и инфицирования раны. Предварительно шов обрабатывается антисептиками.
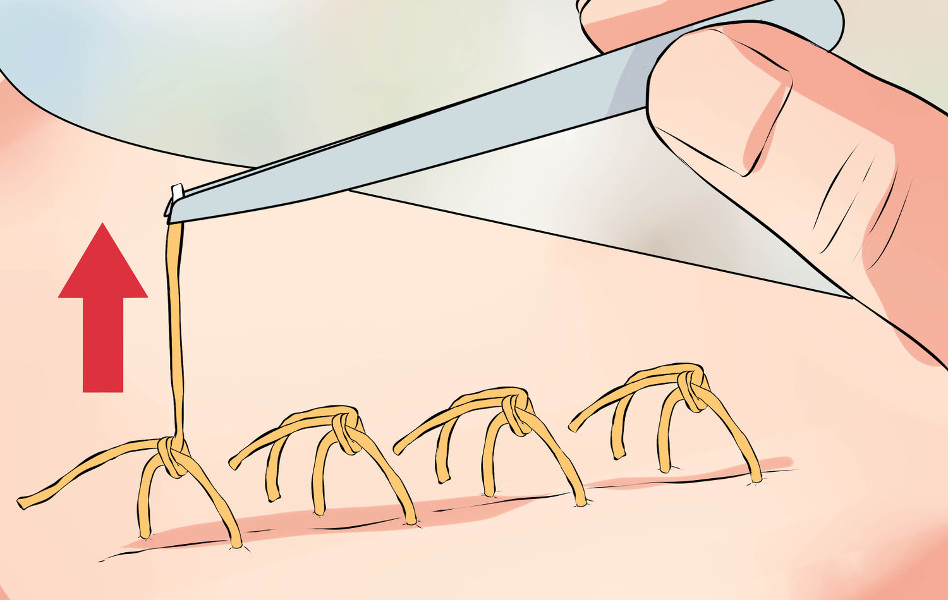
Снятие швов включает следующие этапы:
1. Врач или медицинская сестра с помощью анатомического пинцета захватывает и приподнимает узелок шва, и осторожно перерезает нить.
2. Далее аккуратно, не прилагая чрезмерного усилия, специалист вытягивает нить. На этом моменте есть несколько важных правил: нельзя протягивать узелок через кожу, и нить, находящаяся на поверхности, не должна при извлечении попасть под кожу.
3. Врач выполняет вышеописанные действия по всем оставшимся узлам.
4. Если швы наложены в несколько рядов, снимают их поочерёдно.
5. В конце процедуры врач внимательно осматривает кожу на остаток шовного материала, потом повторно дезинфицирует место рассечения и накладывает повязку с антибактериальной мазью.

Операция на сухожилии кисти и пальцев рук показана больным с травмами, повлекшими разрыв сухожилия и нарушение подвижности пальцев. Такие вмешательства считаются сложными, имеют свою специфику, требуют правильной и длительной реабилитации, от которой зависит возможность полного или частичного восстановления исходного объема движений, мелкой моторики, письма.

Вмешательства на сухожилиях проводятся часто, ведь руки постоянно используются в быту и профессиональной деятельности, а потому и подвержены разного рода повреждениям. По статистике, почти треть всех травм кисти протекают с нарушением целостности сухожилия.
Любые травмы сухожилий пальцев или кисти требуют хирургической коррекции, в отличие от, к примеру, повреждений плечевого сустава. Операция на сухожилии плеча проводится лишь в особо тяжелых случаях, а большинству пациентов достаточно иммобилизации и медикаментозной терапии.
На практике хирурги чаще всего сталкиваются с травмами сухожилий сгибателей, которые расположены относительно поверхностно. Реже вовлекаются нервы пальцев, а на третьем месте по частоте стоят повреждения сухожилий мышц-разгибателей, причем последние могут разрываться от кончиков пальцев и до уровня средней трети предплечья.
Сухожилия пальцев имеют одинаковое строение, отличие состоит лишь в их толщине и форме на разных уровнях, в связи с чем хирурги условно выделяют пять зон травмирования, в соответствии с которыми операции приобретают некоторые технические особенности.

Очень большие сложности в лечении возникают при повреждении сухожилий, которые сочетаются с нарушением целостности сосудов и нервов и, особенно, переломами фаланг пальцев. Такие травмы требуют сложнейших пластических операций, которые под силу только высококвалифицированному хирургу, специализирующемуся на хирургической патологии кистей рук.
Показания и противопоказания к операции на сухожилиях рук
Операция на сухожилии руки показана при любой травме, сопровождающейся нарушением его целостности — резаная рана, причиненная ножом, осколком стекла и др., огнестрельное ранение, раздавливание мягких тканей с переломами пальцев и разрушением сухожилий, неосторожное использование пиротехники.
Экстренное вмешательство необходимо при отрывах пальцев или отдельных фаланг. Плановая операция проводится при:
- Синовиальных кистах;
- Туннельном синдроме;
- Контрактурных изменениях кисти;
- Зарубцевавшихся травмах сухожилий сгибателя или разгибателя пальца;
- Рубцовых деформациях.
Сухожилия очень прочны благодаря продольно ориентированным коллагеновым и эластическим волокнам, а наиболее уязвимое их место — зона перехода в брюшко мышцы или место крепления к кости. Самостоятельно срастись они не смогут, поскольку сокращение мышечных волокон ведет к сильному расхождению его краев, которые невозможно сопоставить без операции.
Клетки, образующие сухожильную ткань, не способны к активному размножению, поэтому регенерация происходит за счет рубцевания. Если операция не будет проведена, то уже к концу первой недели после травмы между концами сухожилия появится рыхлая соединительная ткань с многочисленными сосудами, на второй — волокна, а по истечении месяца — плотный рубец.
Восстановленное за счет рубца сухожилие не способно в полной мере обеспечить двигательную функцию пальцев, из-за чего уменьшается мышечная сила и скоординированная работа сгибателей и разгибателей пальцев руки.
Длительное сокращение мышц, которые не удерживаются целостным сухожилием, ведет к их атрофическим изменениям, которые спустя 6 недель становятся необратимыми, а через три месяца и более хирургу будет крайне затруднительно выделить свободные сухожильные концы.
Противопоказанием к операции на сухожилии пальца или руки может стать обширная рана с нагноением, микробным обсеменением мягких тканей, тяжелое состояние пациента — шок, кома, выраженные нарушения свертываемости крови. В таких случаях с хирургическим лечением придется повременить, отложив его до момента стабилизации состояния больного.
Подготовка к операции и методы обезболивания

Операция на сухожилии руки обычно проводится под местным обезболиванием или в условиях проводниковой анестезии, но во всех случаях важно, чтобы обезболивание было достаточно сильным и продолжительным, не оказывало влияния на сознание пациента, с которым хирург общается во время операции. Используемые препараты не должны вызывать ни общие, ни местные осложнения.
При плановой операции пациент является в клинику в назначенное время с результатами анализов крови и мочи, коагулограммой, а в случае приема кроверазжижающих препаратов последние должны быть отменены заранее. Специфическая подготовка может включать ЛФК.
Если имеет место травматическое повреждение тканей пальцев, а состояние пациента усугубляется другими повреждениями или сопутствующими заболеваниями, то операция откладывается до момента стабилизации работы жизненно важных органов. Проводится противошоковая терапия, восполнение потерянной крови, профилактика или лечение инфекционных процессов.
При сильном микробном загрязнении раны руки, развивающемся нагноении до вмешательства вводятся антибиотики, лечение которыми продолжается и в послеоперационном периоде.
Подготовительным этапом перед восстановлением целостности сухожилия может стать первичная хирургическая обработка раны, которая необходима пациентам с открытыми и глубокими повреждениями тканей кисти, сопровождающимися костными переломами, размозжением, отрывом фаланг или целого пальца.
Если оперирующий хирург не обладает достаточным опытом операций на кистях, то оптимальным будет промыть рану, остановить кровотечение и наложить швы в случае резаного ранения. После этого пациент должен быть направлен в специализированное отделение. Без первичной обработки раны сухожилия могут сместиться, зафиксироваться соединительной тканью в неправильном положении, что создаст значительные трудности на этапе реконструктивного лечения.
В случае плановых операций на сухожилиях пальцев и кисти проводится специальная подготовка:
- Лечебная физкультура пораженных и здоровых участков;
- Парафиновые аппликации на кисть или пальцы;
- Подготовка кожных покровов в месте предполагаемых разрезов;
- Восстановление пассивных движений пальцев, когда поврежденный палец фиксируется к здоровому пластырем и совершает вместе с ним движения;
- При сформированных контрактурах рекомендована лечебная гимнастика по полчаса ежедневно, при этом важно не допустить появление болезненности.
Техника и сроки выполнения операций на сухожилиях пальцев
Наиболее частыми разновидностями операций на сухожилиях кисти считаются:
- Наложение шва;
- Тенолиз — рассечение спаек;
- Тенодез — фиксация сухожилия к кости;
- Перемещение в другое ложе из зарубцевавшегося;
- Трансплантация.
Операция при разрыве сухожилия кисти состоит в наложении шва, причем, чем раньше это будет сделано, тем выше шансы на успешную реабилитацию. Правильная первичная хирургическая обработка в значительной степени помогает наложению шва и срастанию волокон.
Важным правилом, которое должен соблюдать хирург при сшивании сухожилий, – это как можно меньшее количество продольных разрезов, которые еще больше травмируют и без того поврежденную кисть.
Правила наложения шва при травмах сухожилия сгибателя пальцев:
- Ближний к запястью конец сухожилия выделяется из мягких тканей через отдельный поперечный разрез вдоль дистальной ладонной складки;
- По возможности обеспечивается минимальное повреждение костно-фиброзного канала кисти;
- Для сшивания рекомендуется использовать тонкие и прочные нити, обязательно накладывается дополнительный рассасывающийся шов на края разорванного сухожилия.
После обработки раны антисептиками, хирург производит необходимое количество разрезов в поперечном направлении, выводит концы сухожилия и сшивает их с соблюдением вышеописанных правил. Шов сухожилия должен быть простым с точки зрения хирургической техники, концы сшиваемого сухожилия не должны перекручиваться, между ними не следует оставлять зазор, в котором впоследствии разрастется рубец. Узлы погружают внутрь сухожилия, не допуская его разволокнения, а главный шов располагается внутриствольно.

виды сухожильного шва
Сегодня используется более 70 разновидностей сухожильных швов, но идеальный вариант так и не найден, а недостатки присущи каждому типу шва. Наиболее распространен так называемый спиральный, единственным недостатком которого можно считать необходимость тщательного исполнения. Любые технические погрешности при спиральном шве приведут к серьезным осложнениям и рубцеванию.
Операция на пальце руки обычно проводится при согнутом его положении. При повреждении сухожилий глубоких сгибателей техника сшивания зависит от уровня травмы:
- При отрыве сухожилия в самой дальней его части производится фиксация конца к дистальной фаланге или проведение сшивающей нити через ноготь и крепление ее там при помощи специальной пуговицы, которая удаляется через 4-5 недель, при невозможности фиксации к фаланге накладывается сухожильный шов и дополнительный обвивной;
- Самая сложная зона — от середины средней фаланги и до основания пальца, при травмах сухожилий в этой области возможно наложение внутриствольных швов, фиксация швов на коже сбоку фаланги при помощи пуговиц, иссечение поверхностного сухожилия при сочетанной травме ради сшивания глубокого и сохранения движения пальца;
- Операция на сухожилие кисти показана при разрыве сухожилий зоны от основания пальца и до запястья, необходимо наложение швов на каждый поврежденный сухожильный ствол, а в качестве прокладок, обеспечивающих скольжение, используются жировая ткань или мышцы;
- Травма сухожилий на уровне связки запястья требует наложения швов и обязательного иссечения самой связки, чтобы неизбежное увеличение объема сшитых тканей во время заживления не привело к компрессии и рубцовому сращению неповрежденных тканей, сосудов и нервов;
- При травмах выше проксимального края связки запястья хирург действует крайне аккуратно ввиду близости крупных сосудов и нервов, а также трудности в правильном сопоставлении соответствующих концов при разрыве сразу нескольких сухожильных стволов. Хирург накладывает отдельный внутриствольный шов на каждое сухожилие, восстанавливает целостность сосудов и нервов, что представляет собой крайне трудоемкую и кропотливую работу.

Если наложить шов сухожилия не представляется возможным ввиду значительного расхождения его краев, показана пластика с помощью синтетических материалов (тендопластика) или собственных сухожилий пострадавшего.
Помимо сшивания сухожилий и восстановления целостности других структур во время одной операции, возможно проведение двухэтапного лечения, которое актуально в случае массивных рубцовых разрастаний на кисти. На первом этапе лечения хирург аккуратно формирует канал из синтетической трубки, иссекая рубцы и сшивая сосуды и нервы. Через два месяца вместо трубки устанавливается трансплантат сухожилия, взятого у самого пациента из другой области (нога, например).
Применение микрохирургической техники значительно улучшает конечный результат операции на сухожилии пальца или кисти. В процессе вмешательств удаляются рубцы, производится пластика мягких тканей или пересадка недостающих компонентов из других участков тела.
При сильном спаечном процессе показан тенолиз — рассечение соединительнотканных сращений и выделение из них сухожильных пучков. Операция может быть проведена эндоскопически, что дает хороший косметический результат.
Послеоперационный период и восстановление
После операции на сухожилиях кисти пациент может быть выписан уже на следующий день, но при микрохирургических манипуляциях госпитализация проводится на протяжении 10 дней. При сильном болевом синдроме назначаются анальгетики, для предупреждения нагноения раны — антибиотики. Возможно дополнение лечения физиотерапевтическими процедурами.
Реабилитация после вмешательств на сухожилиях направлена, главным образом, на восстановление двигательной функции кисти и пальцев и определяется видом операции и глубиной травмы. Первые несколько дней конечность требует полного покоя.
Когда отек уменьшится (с 3-4 дня), нужно приступать к активным сгибательным движениям с максимально возможной амплитудой. Первое максимальное сгибание сохраняется сутки за счет гипсовой лонгеты, затем палец разгибается и также удерживается в нужном положении гипсом еще сутки. Такая посуточная смена положений приводит к тому, что образующиеся рубцовые сращения не разрываются, а растягиваются.
Примерно через три недели палец обретает удовлетворительную подвижность, наступает ранний послеоперационный период. Дальнейшее восстановление происходит при использовании эспандеров и специальных тренажеров, при этом движения должны быть безболезненными и аккуратными, так как чрезмерная активность и резкость может спровоцировать разрыв наложенного шва сухожилия.
После 35 дня начинается этап активной разработки пальцев, длящийся до полугода. Весь этот период пациент должен быть под тщательным наблюдением, так как любое отклонение от намеченного плана, излишнее или недостаточное усердие могут привести к неполному восстановлению подвижности. Только специалист-реабилитолог должен определять время увеличения нагрузки и ее интенсивность, необходимость применения дополнительных мер (миостимуляция) и безопасность возвращения к труду.
Результат операции на сухожилиях оценивается не ранее, чем через полгода после лечения. До года пациент продолжает активные тренировки пальцев и кисти, по мере которых увеличивается амплитуда движений. Важным аспектом в реабилитации после сшивания сухожилий является личное участие и заинтересованность прооперированного, от упорства, уровня интеллекта и терпения которого зависит эффективность восстановления.
Реабилитация в целом занимает до нескольких недель, во время которых нельзя приступать к работе, иначе все усилия будут бесполезны. Конечно, время возвращения к труду определяется профессиональными обязанностями, ведь некоторые специальности не требуют активного участия по крайней мере одной руки в трудовом процессе. При необходимости выполнения тяжелой физической работы, задействующей обе кисти и пальцы, пациенту положено освобождение от таковой или перевод временно на другую работу.
Читайте также:




