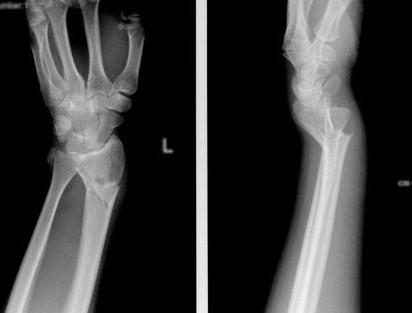
Снял пластину с лучезапястного сустава
Блог о путешествиях, здоровом образе жизни, планировании и всем чем я живу

Вот и пришло время распрощаться с моим сувениром из Тайланда – пластиной в запястье, которая скрепляла мои косточки целый год)) Самуйские врачи оказались молодцы, все хорошо сделали, и я тоже оказалась молодец – всё отлично разработала))) Мама конечно уверяла меня не давать нагрузку на руку, но мой доктор сказал – можно! И надо сказать я её хоть и берегла, но не щадила. Раз уж срослась – будь добра поднимай те же веса и делай те же изгибы, как и здоровое запястье)) В дальнейшем доктор сказал, если бы берегла, то так хорошо не разработала)))
Как я писала, мой доктор работает в Отделении хирургии кисти Бауманской клинической больницы №29. Королев Павел Павлович – чудесный специалист и просто хороший человек! На операцию привел меня по ОМС, хоть и есть возможность прийти платно. Я заранее записалась на операцию, за месяц. По ОМС запись действительно длительная, нужно учитывать. Мне вот интересно, а с только что случившееся травмой тоже?)))
В назначенный день я приехала в больницу к 9 утра, пошла сразу на оформление на госпитализацию. Просидела в очереди час)) Потому что без очереди шли платники, да и на оформление одного человека уходило 20-25 минут. Так можно и на операцию опоздать 🙂
Затем отправилась заселяться в палату. Доктор сказал, что хотя бы денек надо будет побыть, может быть тяжело. На ресепшене (слово то какое, для того места явно не подходит 🙂 ) медсестра дала мне заполнить кучу каких-то бумаг, при этом очень много и громко сюсюкалась))) Оказалось, что не со мной, а с девочкой по платной схеме, так как у нее скоро операция)) Мне она сказала, что так как я по бесплатной основе, то мест пока нет, придется подождать. А также выдала мне сомнительного вида халат и ночнушку для перевоплощения в больничного жителя)) А пока отправила поесть в столовую. Делать было нечего – пошла.

В столовке глубоко совкового типа сидела та самая платная девочка и пыталась жевать какую-то кашу)) По её виду было понятно, что ей не очень)) Только я к ней подсела, чтобы подбодрить, как ее уже позвали на операцию. Тетечка в столовой тоже посюсюкалась со мной, дала апельсинчик, и я уже было расслабилась, как зашла какая-то их главная медсестра-хозяйка, и достаточно в грубой форме выгнала меня из столовой, так как нельзя с вещами. Да кто бы знал?? И куда мне их девать??
Я бросила апельсин и пошла на пресловутый ресепшн. Сюсюкательная медсестра вроде вошла в мое положение, крикнула какой-то бабке отвести меня на свою койку, так как она все-равно сегодня выписывается О.о Вот тут мне захотелось плакать))) От жалости к себе и вообще, почему мир так несправедлив)) Я побежала к доктору в ординаторскую просить убежища…. Шучу – отдельную палату любой ценой))) Оказалось, свободно место в двух-местной палате как раз рядом с этой платной девочкой. Стоило всё это удовольствие 3000р. Но я была согласна на любую цену, лишь мне дали побыть самой с собой.

Девушка как раз была на операции, поэтому я обрадовалась возможности успокоиться и побыть одной. Я даже собиралась поплакать, но подумала – да не дождетесь!!)) Я просто посмотрела на всё это со стороны как на анекдот. Ну вот наша страна – неиссякаемый источник безумных историй, и если не относится к этому всему с чувством юмора – умереть можно гораздо раньше 🙂 Да и вообще, вспомнив, сколько обошлась моей страховой в Тайланде операция по установке пластины, я просто возрадовалась тому, что у нас есть какая никакая, но возможность получить бесплатную медицинскую помощь! Да, к платникам отношение другое, и лучше идти по платной схеме, но возможность – она есть!
А тут ещё и огромнейшая тетя с черным ящичком пришла, всадила с размаху какой-то укольчик наркоты, мне вообще весело стало))) Вот с этого и надо было начинать, прям на входе в клинику – вообще ни у кого проблем бы не было 🙂
И вот уже врач пришел за мной на операцию! Меня водрузили на операционный стол, отгородились от меня тряпочкой, вкололи местную анестезию и приступили к своим делам)) От первого укола меня вообще на поболтать прибило, я и давай комментировать всю операцию))))) Да и врач скучать не давал – спрашивал, как там вообще в Тайланде дела)))
Звуки во время операции конечно смущали – хлюпанье, откручивание болтов, но апогеем стал звук вынимания пластины, как будто чужой из меня выходит)) Я конечно всё это комментировала, и повторяла, что так себе развлечение 🙂 Врач только диву давался, что я до сих пор бодрствую, многие оказывается дрыхнут во время местного наркоза. Да как?!)))
Ну как меня заверили, местная анестезия практически безопасная, по сравнению с общим наркозом. Ну в общем-то, как всё было закончено, я встала с операционного стола и пошла сама до палаты)))
Потом доктор принес мне мою пластину, она оказалась не такой уж большой, как мне казалась на снимке, но достаточно массивной, да и болтов куча))

После операции ещё часа 2-3 кружилась голова, но уснуть так и не смогла. Зато познакомилась с платной девочкой – оказалась отличная девушка Света, работник театральной сферы, пригласила на спектакли)) Она встала и ушла в 3-4 дня, а я ещё повалялась до 5 и решила, что тоже мне делать тут нечего))) Напоследок медсестра всадила мне обезболивающий укол (ну почему в попу, это же так больно!?) и отпустили домой 🙂
Вот так я пережила операцию по удалению пластины, без чувства юмора в нашей стране никуда! 🙂 Чувствую себя отлично, жду заживления шрама и снова в спорт! Кстати, бегать врач уже разрешил, да и вообще всё что угодно, кроме нагрузок на руку))
При значительном смещении отломков используется остеосинтез лучевой кости металлической пластиной, специально разработанной для данной области. После сопоставления отломков, пластина фиксируется винтами к поврежденной кости. После установки пластины, на кожу накладываются швы, также применяется гипсовая лонгета. После операции назначается лекарственная терапия: обезболивающие препараты, препараты кальция для стимуляции сращения кости, при необходимости – препараты местного действия для уменьшения отека. Средний срок пребывания в стационаре – 7 дней. Швы снимаются в спустя 2 недели, на контрольном приеме у травматолога, тогда же пациент отказывается и от гипсовой повязки. Рука находится в возвышенном положении на косыночной повязке. Необходимости в удалении пластины, как правило, нет.
Аппарат внешней фиксации
В некоторых случаях – в пожилом возрасте, при выраженном отеке кисти и лучезапястного сустава, делать доступ для установки пластины бывает нежелательно в силу различных факторов (отек, состояние кожи). В таких случаях устанавливают аппарат внешней фиксации – он фиксирует отломки с помощью спиц, которые проходят через кожу в кость. Аппарат выступает над кожей небольшим блоком (около 12 см длиной и 3 см высотой). Преимущество этого вида остеосинтеза в том, что нет необходимости делать большие разрезы кожи, однако за аппаратом нужно следить весь срок его ношения – делать перевязки, чтобы спицы не воспалились.
После операции рука 2 недели находится в гипсовой лонгете, затем пациент начинает разрабатывать лучезапястный сустав в аппарате, который этому не препятствует.
Аппарат внешней фиксации удаляется примерно через 6 недель, после проведения рентген-контроля, в условиях стационара. Перевязки необходимо проводить через день, в амбулаторном режиме. Рука носится в возвышенном положении на косыночной повязке.
Фиксация спицами или винтами
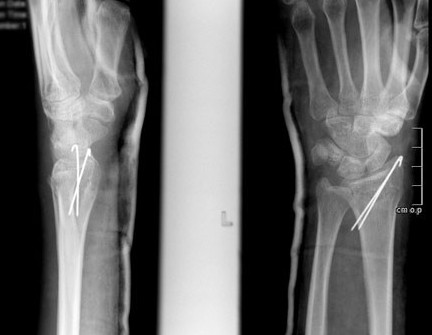
При незначительном смещении отломков лучевая кость фиксируется спицами или винтами через небольшие проколы кожи. По стандартному протоколу, на 2 недели накладывается гипсовая лонгета, затем пациент начинает разрабатывать руку. Спустя 6 недель спицы извлекаются.
В ряде случаев возможно применение саморассасывающихся имплантатов (винтов, спиц), удалять которые не нужно.
Застарелые, неправильно сросшиеся переломы лучевой кости
При застарелых неправильно сросшихся переломах, пациентов могут беспокоить болевые ощущения, присутствовать ограничения движения – тугоподвижность сустава, и другие неприятные последствия (онемение и отечность пальцев кисти). В подобных случаях рекомендовано оперативное лечение, чаще всего – с фиксацией пластиной. Кость разобщается, выставляется в правильное положение и фиксируется. Если есть зона дефекта кости – например, если кость срослась с укорочением, то он заполняется либо собственной костью человека: производится пересадка кости, которая берется, обычно, из гребня подвздошной (тазовой) кости, либо искусственной костью, которая примерно за 2 года перестраивается в собственную костную ткань.
Дальнейшее послеоперационное лечение при застарелых и неправильно сросшихся переломах лучевой кости аналогичны описанным ранее. Однако,может потребоваться более длительная реабилитация.
Анестезия при оперативном лечении перелома дистального метаэпифиза лучевой кости
Для проведения всех вышеописанных операций, как правило, используется проводниковая анестезия - раствор анестетика вводится в зону плечевого сплетения, где проходят нервы, которые отвечают за чувствительность и движения верхней конечности, и рука полностью немеет. Подобная анестезия достаточно легко переносится, длится 4-6 часов. Фактически это разновидность местной анестезии. Кроме того, делается премедикация – успокаивающий укол перед операцией, и во время операции человек спит своим сном. Возможно применение общей анестезии. Окончательный выбор метода анестезии определяется врачом-анестезиологом накануне операции при совместной беседе с пациентом.
Контакты: +7 (495) 155-19-61, e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Строение лучезапястного сустава многие называют сложным из-за большого количества участвующих костей, которые его образуют. Однако за счет такого непростого строения становится возможным выполнение различных движений кистью, в том числе отведение и приведение, сгибание и разгибание, совершение круговых вращений и другие.
Перелом лучезапястного сустава во многом ограничивает пострадавшего и препятствует выполнению привычных действий. В данной статье мы изучим причины такой травмы и рассмотрим возможные виды лечения перелома запястья руки, а также ответим на вопросы о том, сколько носить гипс и как долго длится процесс реабилитации.
Причины травмы
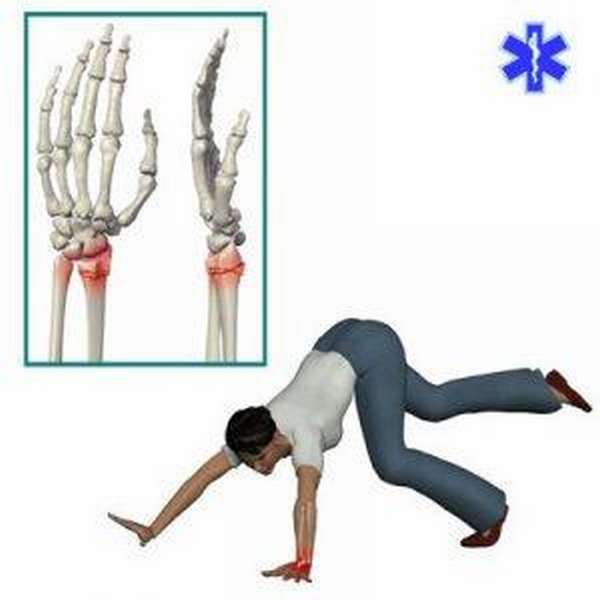
Причиной перелома лучезапястного сустава может стать прямой удар по запястью или кисти руки.
Однако нередко такая травма получается следующим образом: пытаясь смягчить падение, человек вытягивает руки.
В результате так называемый защитный рефлекс становится причиной перелома запястья.
Особенно осторожным следует быть тем, у кого наблюдаются следующие факторы:
- дефицит кальция в организме,
- заболевания опорно-двигательного аппарата,
- наличие онкологических заболеваний,
- туберкулез костной ткани,
- престарелый возраст.
Факт. Чаще всего такой травме подвергаются женщины и дети. Это связано с тем, что у них, в отличие от мужчин, менее стабильный гормональный фон и более слабые кости.
Классификация травм
Перед назначением лечения врач в первую очередь должен определить тип перелома. От того, каким образом пациент получил перелом лучезапястного сустава, зависит вид травмы:
- Если при падении ладонь вытянутой руки была согнута к предплечью, то это перелом Коллеса.
- Если основной удар при падении пришелся на тыльную сторону ладони, то такую травму принято называть переломом Смита.
Также перелом лучезапястного сустава принято классифицировать на травмы со смещением (отломки поврежденной кости принимают неестественное положение) и без смещения.
Симптомы перелома
Спутать перелом лучезапястного сустава с другими травмами можно весьма легко. Чтобы избежать такой ошибки и назначить необходимое лечение, следует ознакомиться с признаками перелома руки в запястье:
- сильная боль при попытке пошевелить кистью или пальцами,
- отечность в травмированной области,
- наличие звука трущихся друг о друга костей – верный признак перелома со смещением.
Симптомы перелома запястья руки могут быть не столь ярко выраженными в случае неполного перелома, то есть при образовании трещины в кости.
Такая разновидность перелома может оказаться весьма опасной, так как при определенной нагрузке кость может сломаться полностью.
Первая помощь при переломе лучезапястного сустава
При оказании первой помощи пострадавшему до приезда квалифицированных специалистов необходимо быть предельно аккуратным. А потому без наличия необходимых знаний браться за это не стоит. Но если вы решились на такую рискованную процедуру, то вот что необходимо предпринять:
- Снимите украшения, часы с поврежденной конечности.
- Приведите руку в неподвижное состояние.
- Наложите на травмированную конечность импровизированную шину. Такая шина начинается с локтевого сустава и заканчивается на несколько сантиметров выше пальцев.
- Чтобы полностью иммобилизировать поврежденную конечность, необходима повязка для фиксации лучезапястного сустава. Соорудить такую не составит труда: следует подвесить травмированную руку за шею с помощью платка или шарфа.
Правильно наложенная повязка послужит хорошим фиксатором на лучезапястный сустав при переломе и предотвратит появление каких-либо осложнений.
Диагностика
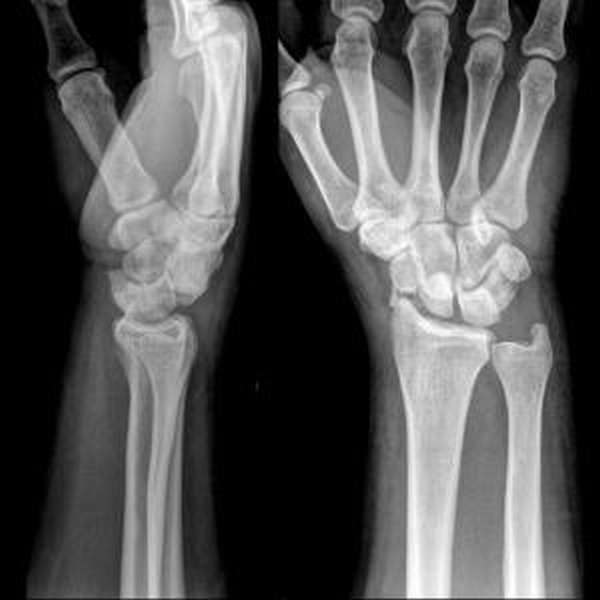
Несмотря на успешно оказанную первую помощь, человеку необходимо незамедлительно обратиться к травматологу.
Такую травму лучезапястного сустава пациенты очень часто путают с вывихом и растяжением из-за неярко выраженных симптомов.
Неверный диагноз может привести к большим осложнениям в будущем. Поэтому постановку диагноза стоит доверить квалифицированному специалисту.
Для диагностики недостаточно визуального осмотра травмы, тут необходима рентгенография. Только так врач сможет внимательно изучить поврежденную область и назначить правильное лечение.
Также при более тяжелых случаях может оказаться нелишней компьютерная томография лучезапястного сустава. Серия снимков в различных срезах не оставит у врача никаких сомнений о характере повреждения.
Лечение перелома лучезапястного сустава
Прежде всего, диагностика травмы необходима для того, чтобы врач смог назначить наиболее эффективное лечение. Определив степень тяжести перелома, специалист назначает консервативную терапию или же оперативное лечение.
Назначенное консервативное лечение зависит от того, как врач классифицировал травму.
Если перелом лучезапястной кости без смещения, то на поврежденную область будет наложен гипс. Сколько носить гипс при лечении перелома запястья руки, зависит от характера перелома.
Гипс можно будет снять после 4-5 недель со дня получения травмы, если был диагностирован перелом Коллеса. При переломе Смита гипс снимается позже, после 6-8 недель ношения.
Если перелом лучезапястного сустава со смещением, то перед наложением гипса должны быть проведены, во-первых, репозиция, то есть устранение смещения отломков, во-вторых, пальпаторный контроль состояния отломков или повторная рентгенография. Только после этих манипуляций пациенту будет наложен гипс на срок от 6 до 8 недель.
Важно! При возникновении ощущения покалывания или онемения следует снова обратиться к врачу. Скорее всего, причиной такого дискомфорта является неверно наложенная повязка, которая препятствует кровообращению в пальцах.
К такому виду лечения врачи прибегают крайне редко, но встречаются случаи, когда без хирургического вмешательства не обойтись. Чаще всего оперативное лечение необходимо при оскольчатых переломах, в результате которых были повреждены сосудистые и/или нервные структуры.
Остеосинтез — операция, направленная на лечение тяжелого повреждения лучезапястного сустава, целью которой является соединение и фиксация костных отломков. Процедура бывает 2 видов:
Наружный остеосинтез. Эта операция осуществляется без обнажения участка перелома за счет спиц направляющего аппарата, которые проводятся через травмированные костные структуры. Преимуществом данной процедуры является возможность фиксации костных отломков, которые не будут ограничивать естественную подвижность суставной связки в поврежденной части руки.
Интересно. Чаще всего остеосинтез назначается спортсменам для быстрого восстановления и продолжения профессиональной деятельности. Чтобы избежать такой травмы в дальнейшем, они носят эластичный бандаж для лучезапястного сустава руки с фиксацией пальцев.
Реабилитация
Для полного восстановления необходимо соблюдать указания врача в ходе реабилитационного периода. Он длится от 1 до 2 месяцев в зависимости от типа травмы.
Уже на второй день после получения повреждения следует совершать следующие мероприятия для реабилитации после перелома руки в лучезапястном суставе:
- лечебная физкультура,
- массаж,
- правильное питание.
Рассмотрим по отдельности все необходимые составляющие реабилитационного периода.

Без лечебной физкультуры восстановить прежнюю подвижность пациенту никак не удастся. Поэтому следует выполнять назначенные врачом упражнения, которые ускорят процесс восстановления кисти.
Среди назначенных врачом упражнений могут быть следующие:
- Поочередно поднимать по одному пальцу.
- Поднимать все пальцы поврежденной руки.
- Сжимать пальцы в кулак.
- Вращать руку в лучезапястном суставе.
- Стараться обхватить пальцами предметы различных размеров.
Такие нехитрые упражнения будут способствовать быстрому возвращению в прежний жизненный ритм, а также сделают возможными каждодневные бытовые манипуляции.
Внимание! Не стоит выполнять назначенные упражнения сверх меры, особенно в ходе начального этапа реабилитационного периода.
Курс массажа — очень важный этап реабилитации. Назначенный врачом курс необходим для преодоления атрофии мышц. Массаж осуществляется в течение всего реабилитационного периода.
Если на поврежденную область наложен гипс, то разминается часть предплечья, которая находится выше гипса. Если же для иммобилизации руки вместо гипса был использован ортез на лучезапястном суставе, то на начальных этапах восстановления возможен более эффективный массаж.
После того как будет снят гипс, можно обработать поврежденную часть руки, что приведет в тонус мышечные ткани.
Очень важно понимать, что зачастую причиной перелома руки в запястье со смещением или без него является хрупкость костей. Чтобы восстановить их прочность, необходимо придерживаться правильного питания.
Важно, чтобы в рацион входили продукты с высоким содержанием кальция: молоко, творог, сыры. Также полезным будет употребление в пищу различных ягод, которые содержат природные антиоксиданты: черники, клюквы, черной смородины.
Возможные осложнения
Осложнения могут возникнуть в результате неправильного сращения, из-за чего появляется деформация. Если вы испытываете непрекращающуюся ноющую боль в поврежденной области, а также скованность движений, то незамедлительно обратитесь к специалисту.
Одним из типов осложнений является посттравматический артроз, который характеризуется болью при сгибании кисти, а также хрустом в травмированной области. Чаще всего такое осложнение возникает через месяц после получения повреждения.
Другим не менее опасным осложнением является артрит. Его несложно диагностировать, так как внешний вид травмированной области руки меняется: появляется весьма заметный отек или провал, который связан с атрофией мышц. В отличие от посттравматического артроза, при артрите болевые ощущения не зависят от положения руки. Боль ощущается, даже если кисть находится в естественном положении.
Еще одним осложнением может стать контрактура лучезапястного сустава после перелома. Ее результатом станет нарушение сгибательно-разгибательной функции кисти. Выявить контрактуру помогут следующие симптомы:
- увеличение ограниченности подвижности сустава,
- наличие плотных узелков на ладони.
Заключение
Перелом лучезапястного сустава — вполне распространенная травма, получить которую может каждый. Однако медлить с обращением к врачу не стоит. Квалифицированный специалист поставит диагноз и назначит наиболее эффективное лечение.
В случае соблюдения всех назначенных мер реабилитации восстановление не заставит себя ждать. Вернуться в строй помогут упражнения, курс массажа, а также верно подобранный рацион питания. Следуйте указаниям врача и будьте здоровы!
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
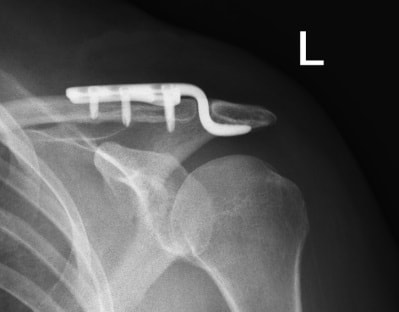
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
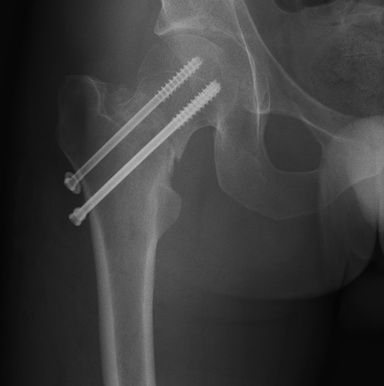
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
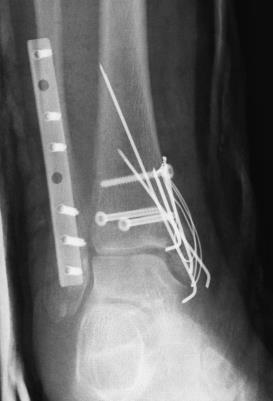
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.
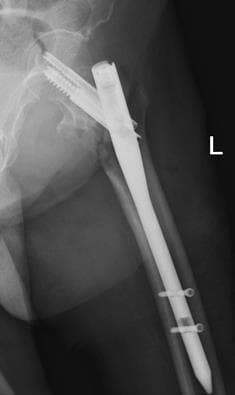
Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
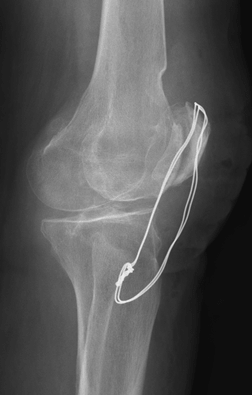
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
В нашем стационаре созданы все условия для комфортного пребывания пациентов в одно и двух местных палатах. Операции проводят опытные врачи, имеющие за своими плечами не одну сотню успешно выполненных хирургических вмешательств по удалению металлофиксаторов.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Операция по удалению металлоконструкции — от 29000 до 49000 рублей в зависимости от сложности
- Пребывание в клинике
- Анестезия
- Операция
- Расходные материалы для операции
* Анализы для госпитализации в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязки или снятие послеоперационных швов
Читайте также: