Смещение головок костей в суставе это перелом
Попробуем разобраться в этом непростом механизме, где каждая кость занимает определенное место и находится в непосредственной связи с одной или несколькими соседними костями. Исключение составляют так называемые сесамовидные кости, располагающиеся в толще сухожилий мышц (например, надколенник и гороховидная косточка запястья), и подъязычная кость. От характера соединений между костями зависит подвижность частей тела.
Различают непрерывные соединения, формирующие прочные неподвижные или малоподвижные конструкции, прерывные соединения, или суставы, позволяющие костям перемещаться относительно друг друга, а также переходный вид соединений – полусуставы, или симфизы.
Анатомия сустава и его изменения при переломе
В патологический процесс вовлекаются все составляющие компоненты сустава: образующие его кости, хрящ, наружные и внутренние связки, сама капсула. Переломам подвержены любые суставы: крупные и мелкие, при этом локализация повреждений разнообразна. Сустав обладает функцией шарнира.
При переломе нарушается целостность:
- суставной сумки, ограниченной капсулой;
- поверхности костей, образующих сустав, если есть смещение отломков хотя бы одной из них;
- хряща, на котором появляется линия излома;
- сосудов, поврежденных при травме (происходит скопление крови в полости сустава – гемартроз).
4.1. Ушиб
Ушибы – механические повреждения без нарушения целостности наружных покровов, т.е. закрытые. Чаще всего ушибам подвергаются незащищенные участки тела. Ушибы сопровождаются болью, разрывом мелких сосудов и кровоизлиянием, частичным или стойким нарушением функции ушибленного органа, в основном в виде ограничения движения, или области. В ряде случаев, например при ушибе нерва, может развиться парез или паралич этой области. При разрыве крупного сосуда образуется гематома (внутритканевое скопление крови), которая может пульсировать, если повреждена артерия. При обширных кровоподтеках и гематомах в связи с их рассасыванием или нагноением повышается температура тела (общая) либо места ушиба (местная).
Оказание первой медицинской помощи при ушибах состоит в следующем. До наложения повязки кожу в области ушиба следует смазать 5%-ным спиртовым раствором йода, чтобы находящиеся на ней микробы не внедрились в глубоколежащие ткани. Затем наложить давящую повязку; ушибленную часть тела приподнять и область ушиба охладить любым способом (емкостями с холодной водой; льдом, снегом, помещенными в целлофановый пакет; холодными компрессами). Ушибленное место до наложения повязки можно подставлять под струю холодной воды. При большом подкожном кровоизлиянии или гематоме использование холода следует ограничить из-за опасности омертвения ткани. Охлаждение проводится в первые-вторые сутки, т.е. сразу после ушиба. Указанные способы применяются для уменьшения боли, отека и кровоподтека. Для этих же целей можно прикладывать свинцовые примочки (свинцовая вода продается в аптеках). В дальнейшем для рассасывания остаточных изменений в месте ушиба применяется тепло.
Ушибленное место самому растирать не рекомендуется, так как можно спровоцировать закупорку кровеносного сосуда сгустком крови.
Виды переломов
Существует условная классификация переломов суставов, составленная с учетом многих факторов. С ее помощью определяются следующие виды травматических повреждений:
- закрытый перелом — нарушается структура кости внутри сустава, при этом отсутствуют внешние изменения на коже: нет раны, кость не видна;
- открытый — через поврежденную кожу просматриваются или выступают обломки кости. Такие переломы опасны занесением инфекции с дальнейшим гнойным воспалением;
- полный — когда от кости отделяется ее часть;
- неполный — это трещины, разможжение хряща суставной поверхности и кости;
- оскольчатый перелом: со смещением костных отломков и без их смещения;
- травматический — результат воздействия в течение короткого промежутка времени мощного внешнего фактора;
- патологический — итог болезней суставов, развивается постепенно и незаметно.
На лечение оскольчатого внутрисуставного перелома и внутрисуставного перелома со смещением требуется много времени, усилий и внимания, из-за возможных тяжелых осложнений.
Мышцы
Суставы формируются под влиянием деятельности мышц, и их строение тесно взаимосвязано с функцией. Этот закон действует и в процессе эволюции, и в течение индивидуального развития организма. Примером являются особенности скелета верхней и нижней конечностей человека, который в обоих случаях имеет общий план строения, но отличается тонкой организацией костей и их соединений.
В скелете конечностей выделяют пояс (плечевой и тазовый) и свободную конечность, включающую три части: плечо, предплечье и кисть у верхней конечности; бедро, голень и стопу у нижней. Различия в строении скелета конечностей обусловлены их разными функциями. Верхняя конечность – это орган труда, приспособленный к выполнению разнообразных и точных движений. Поэтому кости верхней конечности относительно меньших размеров и соединены между собой и с туловищем очень подвижными соединениями. Нижняя конечность у человека предназначена для опоры тела и перемещения его в пространстве. Кости нижней конечности массивны, прочны, а суставы имеют плотные капсулы, мощный связочный аппарат, что ограничивает размах движений.
Самые опасные внутрисуставные повреждения
Внутрисуставные переломы классифицируются по их локализации и опасности для человека, сложности лечения.
Особенно опасны внутрисуставные переломы:
- колена;
- локтя;
- большеберцовой и лучевой костей.
Они тяжело лечатся в связи с затрудненным кровообращением в местах перелома. Повышенная опасность повреждений локтевого и коленного суставов связана с их конфигурацией.
Внутрисуставные переломы пальцев, лучевой и большеберцовой костей легче излечиваются, поскольку они быстрее срастаются и реже осложняются ограничением функций.
Непрерывные хрящевые соединения
Многие непрерывные хрящевые соединения между костями имеются лишь в детстве. С возрастом они окостеневают и превращаются в непрерывные костные соединения. Примером может служить сращение крестцовых позвонков в единую кость – крестец, происходящее в 17–25 лет. Образование некоторых костей черепа (например, затылочной, височной) из нескольких отдельных частей наблюдается в возрасте от 1 года до 6 лет. Наконец, срастание концов трубчатых костей с их средней частью в период от 17 до 21 года у женщин и от 19 до 23 лет у мужчин обусловливает завершение ростовых процессов.
Фазы срастания переломов
Весь процесс срастания перелома сустава продолжается в течение нескольких месяцев и проходит 4 фазы. На местах повреждения образуются хрящевые и костные мозоли.
Длительность – от 7 до 10 дней. В этот период развиваются:
- асептическое (без участия патогенов) воспаление мягких тканей;
- кровоизлияние в полость сустава (гемартроз);
- нарушение тканевого кровообращения вследствие застойных явлений;
- интоксикация – отравление попавшими в кровь токсинами, которые образовались при асептическом воспалении (высокая температура, слабость, головные боли, резкое ухудшение общего состояния);
- некроз тканей (отмирание) в месте разлома.
Признаков срастания поврежденных костей в этой фазе не наблюдается.
Продолжительность – 1-2 недели. В это время в месте перелома начинаются процессы формирование хрящевой мозоли:
- вырабатываются в большом количестве основной компонент хряща (хондроитинсульфат);
- синтезируются волокна коллагена, придающие упругость кости и хрящу.
Длится от 2 недель до 1,5 месяцев. На этом этапе происходит:
- образование сосудистой сети будущей костной мозоли за счет усиленного прорастания капилляров;
- ускоренный синтез кальция (основного минерала кости) и других микроэлементов (кремния и магния);
Происходит формирование первичной костной мозоли: органические реакции соединения кальция с коллагеном и хондроитинсульфатом, являющимся главной составной частью хряща.
На протяжении 2-4 месяцев в результате многочисленных биохимических реакций кристаллизуется костная мозоль – происходит так называемая первичная минерализации кости, за ней следует вторичная минерализация: срастание перелома полностью завершается.
Не каждый перелом заканчивается образованием костной мозоли. При условии тщательного и плотного сопоставления поверхностей костных отломков по линии излома и создания их полной неподвижности, а также при сохранении или быстром восстановлении кровообращения в месте повреждения (при проведении остеосинтеза) происходит так называемое первичное сращение. В этом механизме не участвуют хрящевая и фиброзная ткани. На рентгенограмме отсутствует костная мозоль, и линия перелома не определяется.
Сроки заживления зависят от нескольких факторов, среди них играет роль:
- возраст пациента;
- состояние его здоровья;
- вид, локализация, причины перелома.
Причины
Выделяют внутрисуставные переломы, возникающие:
- при травмах (к ним относятся бытовые, спортивные, производственные);
- в результате дорожно-транспортных аварий;
- при падениях с высоты.
В результате высокой хрупкости костей у детей и имеющегося выраженного остеопороза у пожилых, суставы поражаются с большой легкостью. Чаще всего у людей в возрасте после 60 лет ломаются плечевые (при падении на вытянутую руку) и бедренные суставы.
У детей от 3 лет и молодых людей до 30 лет поражаются локтевые суставы. Причины – падение на согнутую руку или на ладонь прямой руки. Переломы коленей развиваются при падении на них или при резком ударе по голени напряженной ноги — это травма спортсменов.
Швы черепа
Швы черепа – это соединения между костями черепа с помощью тонких прослоек волокнистой соединительной ткани. В зависимости от формы краев костей черепа различают зубчатый, чешуйчатый и плоский швы. Наиболее изящный плоский шов встречается только в области лицевого отдела черепа, а прочный зубчатый шов, похожий на застежку-молнию, – в крыше мозгового отдела. Височная кость, как рыбья чешуя (отсюда и название шва), укреплена на боковой поверхности черепа.
Родничок У новорожденного ребенка швов не существует, а значительные перепончатые пространства между костями черепа называют родничками. Благодаря наличию родничков форма черепа может меняться во время прохождения плода по родовым путям, что облегчает рождение ребенка. Самый крупный передний, или лобный, родничок располагается в области темени, имеет ромбовидную форму и исчезает только на втором году жизни. Роднички меньших размеров, располагающиеся в затылочной и височной областях черепа, закрываются на 2–3-й месяц после рождения. Формирование швов заканчивается к 3–5 годам жизни. После 30 лет швы между костями черепа начинают зарастать (окостеневать), что связано с отложением в них солей кальция. У мужчин этот процесс происходит несколько раньше, чем у женщин. В старости череп человека становится гладким, границы между костями фактически неразличимы.
Симптомы
Первыми проявлением и главной жалобой пациента при переломе сустава является боль. При осмотре определяются следующие симптомы:
- невозможность движения в полном объеме;
- отечность сустава;
- деформация;
- гемартроз (сустав увеличен, определяется сглаженность его контуров);
- положительный симптом осевой нагрузки: при надавливании на сустав сверху вниз ощущается резкая боль;
- крепитация (треск) при пальпации;
- асимметрия сустава при наличии смещения обломков.
Какой врач занимается лечением переломов сустава?
Самолечением заниматься не рекомендуется из-за вероятных осложнений.
Если произошла травма, после которой появилась боль в суставе и его изменения, необходимо обратиться к травматологу — врачу, который занимается диагностикой, лечением и профилактикой повреждений опорно-двигательной системы. Без его консультации лечение будет неэффективным.
При наличии сопутствующих осложнений может понадобиться помощь ангиохирурга, невропатолога. При некоторых видах переломов может возникнуть воспалительный процесс с сопутствующими признаками интоксикации. В таких случаях к консультации привлекается специалист соответствующей смежной специальности.
Первая помощь
При вывихе пострадавшему необходимо предоставить первую помощь и немедленно доставить человека в больницу, желательно в течение 1-3 часов. Чем раньше это сделать, тем лучше. Лечение будет менее продолжительным и более эффективным.
Первая помощь при вывихе выглядит так:
- Обездвижьте сустав, зафиксируйте его в одном положении с помощью шины или подручных средств. Подойдет шарф или косынка, сделайте из них давящую повязку.
- Для снятия отечности и уменьшения болезненных ощущений, приложите к поврежденному месту лед на 10 мин.
- Если вывих открытый, рану необходимо обработать антисептиком. Лед прикладывать не нужно.
- При сильной боли, дайте пострадавшему таблетку обезболивающего препарата. Обеспечьте полный покой до приезда скорой помощи. Если пострадавший вывихнул верхнюю конечность, то ему можно находиться в сидячем положении. При вывихе нижних конечностей, позвонков или тазобедренного сустава, нужно принять горизонтальное положение.
В больнице лечение и вправление сустава начинают после прохождения пациентом диагностических процедур.
Даже при подвывихе вправлять кости должен медицинский работник. Самому это делать нельзя. Не зная анатомию, можно сделать только хуже. Придется повторно перенаправлять кость.
Диагностика
Для уточнения диагноза и дифференциальной диагностики с другими повреждениями (чаще всего — с травматическим вывихом) травматолог назначает:
- рентгеновский снимок сустава в 2 проекциях;
- КТ или МРТ с целью определения плоскости излома и расположения отломков в сложных случаях;
- пункцию сустава при неясном диагнозе — в исследуемом содержимом обнаруживается кровь и капли жира, свидетельствующие о внутрисуставном переломе;
- УЗИ околосуставных мягких тканей;
- артроскопия (артро – сустав, скопио – смотреть) — универсальная хирургическая процедура, которую используют для диагностики и лечения суставов. Относится к малоинвазивным методам (операция без разреза), в диагностических целях проводится в неясных случаях, когда исчерпаны все варианты обследования (КТ, МРТ, УЗИ, рентген), но проблема неясна. С помощью артроскопа – специального аппарата с окуляром (разновидность эндоскопа), через прокол сустав осматривают изнутри и оценивают хрящевые поверхности и состояние костей.
Лечение
Для лечения используется оперативный и консервативный методы. Из традиционных способов лечения чаще всего применяется оперативный – при смещении отломков (металлоостеосинтез). Костные осколки тщательно сопоставляются и надежно скрепляются специально разработанными для этих целей винтами, спицами, шпильками.
В некоторых случаях назначается скелетное вытяжение по длине кости. Это позволяет в короткие сроки удалить образовавшееся в результате перелома смещение отломков.
При многооскольчатом повреждении головки кости, применяется эндопротезирование — замена ее на искусственную.
Артроскопия может использоваться не только с диагностической целью, но и для лечения — извлечения мелких осколков и скопившейся крови, при разрыве связок, сухожилий, мениска.
В настоящее время – это самая универсальная и щадящая операция без надреза, которую можно проводить на любых суставах при любой их патологии без риска для пациента и с короткими реабилитационными сроками. Через один прокол вводится оптическая система в полость сустава, через второй (при необходимости – третий) – вводится инструментарий для хирургических манипуляций.
Консервативное лечение: иммобилизация гипсовой повязкой — она накладывается лишь при простом переломе без смещения и осколков. При внутрисуставных повреждениях сроки фиксации стараются сокращать с целью предотвращения осложнений.
Перелом шейки лучевой кости локтевого сустава может диагностироваться в любом возрасте, но в большинстве случаев патология встречается у людей от двадцати до шестидесяти лет. Одна треть всех случаев приходится на женский пол. В данной статье рассмотрим как проходит лечение, а также как ускорить выздоровление при переломе локтевого сустава.
Почему происходит травматизация
Лучевая область травмируется довольно часто. Так как данное ответвление сепляется с районом, расположенным ближе к центру локтевой кости или к его медианной плоскости и плечевой областью, окончание кости может сгибаться и разгибаться. Помимо этого, полость ответственна за выпрямление ладони.

Головка кости покрывается хрящевой тканью, которая предоставляет глиссирование полости. Травматизация или перелом суставов влечет за собой потерю движений и невозможность поддержания привычного образа жизни.
Для справки! Перелом костей предплечья (код по МКБ-10) —, S52.
В момент перелома пациент ощущает резкую боль, а также потерю мобильности соединений концов костей. В ближайшие недели пострадавший не сможет совершать пассивные и ротационные движения.
Помимо этого, травма в данной части вызывает кровоизлияние в полость сустава и изменение внешней части локтевой полости.
При риске травматизации первым делом нужно исключить вариант сочетания внутрисуставного перелома с вывихом в поврежденной области лучевой кости, так как такая патология сопровождается повреждением двух костей предплечья при пронации-супинации. Поэтому пациенту назначают срочное обследование смежных суставов.
Большая часть травм проявляется изолированно, но в некоторых случаях сопровождается такими процессами, как полным разрывом.
Обычно подобные ситуации происходят на фоне непрямой травматизации, например, из-за падения с большой высоты. Если во время прыжка пациент не сгруппировался и выставил руку вперед, возможен перелом лучевого сочленения. В таком случае происходит инцидент между лучевой частью и блоками поврежденной области в плечевой полости.
Медики разделяют переломы данной полости по классификации Масон. В ней выделяют такие виды повреждений, как:
- Краевой перелом головки локтевой кости без наличия отломков и смещений кости.
- Перелом с подвижными отломками и со смещением.
- Многооскольчатый перелом, с сопутствующей потерей задач костей в локтевой части.
- Перелом со смещением кости в суставе, где произошло такое смещение.
Из всех видов травм хирургическое вмешательство не нужно только при первом виде.
Чем мазать колени при артрозе?
Узнайте, что такое озокеритолечение.
Травма головки локтевой кости вызывает образование ряда симптомов. Первым делом человек ощущает острую и нестерпимую боль. В первое время она локализуется только в области поврежденного сустава, но в дальнейшем перейдет на всю площадь руки.
В первые часы на месте травматизации появляется сильный отек. Он продолжится несколько недель.
Сразу после травмы больной не может разогнуть предплечье. Ограничение сгибания —, это первый сигнал о переломе.
При пальпации поврежденной части пострадавший испытывает резкие и стреляющие боли.
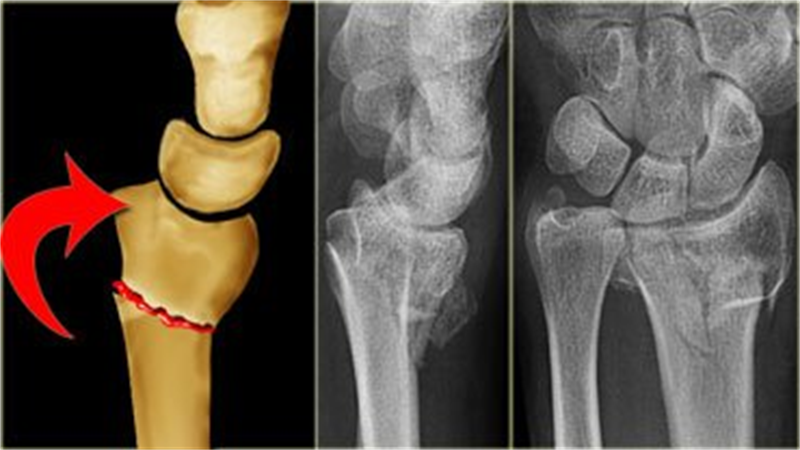
Обратите внимание на фото перелома.
Первая помощь
При наличии открытого перелома обработайте рану антисептиком и закройте ее стерильным бинтом. Помните, что вправлять отломки может только квалифицированный врач.
Важно! Проводить костные отломки в порядок самостоятельно строго запрещено. Такими движениями вы ухудшите самочувствие больного и спровоцируете неправильное вправление фрагментов кости. Более того, вы можете занести инфекцию, что в последующем приведет к развитию осложнений.
При обильном кровотечении наложите жгут и запомните время. Спустя один час жгут следует ослабить. При темном оттенке крови жгут накладывается под травмой, а если цвет яркий, а кровотечение пульсирующее —, над поражением.
До приезда медиков постарайтесь обездвижить пострадавшую часть с помощью повязки.
Диагностика
После обращения в травмпункт больного опрашивают на предмет выяснения всей клинической картины. Врачу нужно определить степень травматизации, а потом оценить наличие искажений и создания отломков.
При переломе вероятно образование подкожного кровоизлияния. Выяснить этот пункт нужно в первые часы после травмирования.

Для общей картины проводится фотографирование внутреннего строения непрозрачных элементов при помощи рентгеновых лучей, а также ультразвуковое исследование. Это позволит выяснить присутствие травматизации, ее положение и точное размещение отломков. Потеря целостности кости может сопровождаться смещением или быть без него.
При отсутствии смещения возможно проявление перелома не сразу. Поэтому спустя одну неделю после травматизации пациенту нужно повторить обследование. За это время возможна резорбция, которая будет видна на кадрах. Образование кровотечения при закрытом переломе головки лучевой кости без смещения можно выяснить на ультразвуковом исследовании.
Как проходит замена коленных суставов?
При сложных видах травматизации больному следует проверить состояние кости с помощью компьютерной и магнитно-резонансной томографии. Такие же манипуляции проводятся перед хирургическим вмешательством.
Как можно вылечить
Главными функциями при лечении исправление подвижности и круговращательного движения, а также нормализация работы предплечий и локтей. После купирования симптомов необходима реабилитация руки в домашних условиях, а также профилактика для предотвращения развития артрита или артроза.
Определить курс лечения нужно совместно с лечащим врачом, так как важно знать механизм развития и степень повреждения.
Врачебная тактика предусматривает контроль размеров фрагментов и наличия отломков.
Вылечить перелом локтя без смещений можно в домашних условиях или в медицинском учреждении. Такой вид не требует вмешательства хирургов.
Гипс накладывается на три недели в локтевом суставе под углом сто градусов. При этом положение руки должно быть полусогнутым, а разворот предплечья устанавливается под углом в сорок градусов.
Так как данная область требует особого внимания, длительность лечения занимает не менее одного месяца, из которых три недели нужно носить гипс. После терапии его заменяют повязкой. Бандаж при переломе головки лучевой кости руки назначается после купирования основных симптомов.
Для справки! При переломе головки лучевой кости без смещения, сколько носить гипс зависит от тяжести симптомов. Обычно двадцати дней хватает для заживления тканей, восстановления хрящей и суставов.
После чего больного ждет реабилитация и разработка локтевого сустава.
Операция назначается в нескольких случаях. Не обойтись без хирургии при открытом переломе или в случае отсутствия эффекта от консервативного лечения.
Также показанием к проведению операции считается сегментарный или сложный перелом.
Фиксация отломков осуществляется через латеральный доступ. Процедура проводится между разгибом запястья и локтевой мышцей.
После чего врач может расположить протез внутри человеческого тела. В ходе операции проводится замена компонентов сустава имплантантами, которые имеют анатомическую форму здорового органа. После заживления сустав сможет выполнять прежний объем движений.
Иногда хирург применяет не эндопротезирование суставов, а соединяет отломки костей при помощи остеосинтеза. В ходе операции врач использует наружный чрескостный остеосинтез. При этом фиксаторы, которые соединяют костные отломки, вводятся в прямой близи от перелома.
При тяжелом характере перелома проводится удаление головки лучевой кости. Такая операция необходима при наличии множественных осколков. Часто при смещении кости и присутствии отломков у пациентов диагностируется вальгусная нестабильность.
По статистике, из всех трех видов операций чаще всего проводят эндопротезирование головки лучевой кости.
Реабилитация
Сразу после купирования болевых ощущений, пострадавшему назначаются специальные упражнения для разминки локтевого сустава.
Это важно! Сразу после снятия гипса или повязки запрещено заниматься чрезмерными физическими нагрузками. В обратном случае есть вероятность рецидива.
Проводить процедуры для нормализации работы сустава можно путем умеренной нагрузки.
Реабилитация занимает от двух до шести месяцев, но во многом зависит от тяжести случая.

Лечение и восстановление перелома головки лучевой кости локтя проводится только в стационаре, но при отсутствии смещения врач может назначить терапию для проведения в домашних условиях.
В процессе восстановления необходимо возобновить двигательную функцию и эластичность суставов.
Достигнуть результата возможно с помощью лечебной гимнастики. Начать разрабатывать мышцы можно спустя пять суток после снятия отека.
Первым делом нужно выполнять легкие и даже инертные упражнения. Они помогут разработать пальцы и кисть. Спустя семь дней регулярных тренировок больному можно приступить к более активным занятиям.
Если физкультура сопровождается болевыми ощущениями, тренировки нужно прекратить и обратиться за повторной консультацией. Параллельно с гимнастикой кисти, разрабатывайте плечевой сустав. Для этого старайтесь поднимать и медленно опускать воспаленную часть.
Упражнения ЛФК после перелома головки лучевой кости в локте назначаются индивидуально. В общую схему лечения входит развитие мелкой моторики и физиотерапия.
Ликвидировать болевые ощущения можно при помощи массажа и ультравысокочастотной терапии. После этого пострадавшему следует провести врачевание с помощью воздействия электромагнитным полем и ускорить регенерацию костной ткани электрофорезом.
Осложнения
Внутрисуставные повреждения считаются сложными переломами и требуют комплексного лечения. Если вы прошли диагностирование не сразу после неприятного случая, то возможно развитие опасных последствий.
При раннем послеоперационном периоде только в трех процентов случаев возможно формирование инфекционного воспаления.
В определенных случаях возможно проявление местных болей, а также развитие сосудистых патологий. При открытых ранах возможны неврологические нарушения.
Самым распространенным осложнением считается потеря или временное ограничение функций движения. В половине случаев наблюдаются проблемы со сгибанием и разгибанием локтевой части.
В двадцати процентах случаев развивается асептический некроз головки луча. После перелома возможно развитие посттравматического артроза, который сопровождается ноющими болями.
Что такое скандинавская ходьба?
Узнайте, как лечат перелом носа.
Заключение
Перелом всегда сопровождается острой болью и другими неприятными ощущениями. Однако грамотным лечением признаки можно минимизировать за небольшое количество времени. Поэтому в период терапии и реабилитации прислушивайтесь ко всем советам вашего врача и не пропускайте прием препаратов.
Головка лучевой кости расположена около локтевого сустава. Основная ее функция – обеспечение так называемых ротационных движений в предплечье (ладонь вверх — ладонь вниз).
Перелом головки лучевой кости возникает, в основном, при падении на локоть. Появляется боль в области локтевого сустава по наружной поверхности; болевые ощущения усиливаются при попытке совершения вращательных движений в предплечье.
Переломы головки лучевой кости относятся к внутрисуставным переломам, поэтому требуют к себе большего внимания по сравнению с переломами диафиза (средней трети кости). И многое зависит от самого человека – чем более дисциплинированно пациент будет заниматься разрабаткой руки, тем лучше она восстановится. Если перелом со смещением, то чем раньше после травмы проведено оперативное лечение, тем больше вероятность полного восстановления функции конечности.
Почему происходит травматизация
Лучевая область травмируется довольно часто. Так как данное ответвление сепляется с районом, расположенным ближе к центру локтевой кости или к его медианной плоскости и плечевой областью, окончание кости может сгибаться и разгибаться. Помимо этого, полость ответственна за выпрямление ладони.
Головка кости покрывается хрящевой тканью, которая предоставляет глиссирование полости. Травматизация или перелом суставов влечет за собой потерю движений и невозможность поддержания привычного образа жизни.
Для справки! Перелом костей предплечья (код по МКБ-10) —, S52.
В момент перелома пациент ощущает резкую боль, а также потерю мобильности соединений концов костей. В ближайшие недели пострадавший не сможет совершать пассивные и ротационные движения.
Помимо этого, травма в данной части вызывает кровоизлияние в полость сустава и изменение внешней части локтевой полости.
При риске травматизации первым делом нужно исключить вариант сочетания внутрисуставного перелома с вывихом в поврежденной области лучевой кости, так как такая патология сопровождается повреждением двух костей предплечья при пронации-супинации. Поэтому пациенту назначают срочное обследование смежных суставов.
Большая часть травм проявляется изолированно, но в некоторых случаях сопровождается такими процессами, как полным разрывом.
Обычно подобные ситуации происходят на фоне непрямой травматизации, например, из-за падения с большой высоты. Если во время прыжка пациент не сгруппировался и выставил руку вперед, возможен перелом лучевого сочленения. В таком случае происходит инцидент между лучевой частью и блоками поврежденной области в плечевой полости.
Медики разделяют переломы данной полости по классификации Масон. В ней выделяют такие виды повреждений, как:
- Краевой перелом головки локтевой кости без наличия отломков и смещений кости.
- Перелом с подвижными отломками и со смещением.
- Многооскольчатый перелом, с сопутствующей потерей задач костей в локтевой части.
- Перелом со смещением кости в суставе, где произошло такое смещение.
Из всех видов травм хирургическое вмешательство не нужно только при первом виде.
Чем мазать колени при артрозе?
Узнайте, что такое озокеритолечение.
Травма головки локтевой кости вызывает образование ряда симптомов. Первым делом человек ощущает острую и нестерпимую боль. В первое время она локализуется только в области поврежденного сустава, но в дальнейшем перейдет на всю площадь руки.
В первые часы на месте травматизации появляется сильный отек. Он продолжится несколько недель.
Сразу после травмы больной не может разогнуть предплечье. Ограничение сгибания —, это первый сигнал о переломе.
При пальпации поврежденной части пострадавший испытывает резкие и стреляющие боли.
Обратите внимание на фото перелома.
Виды перелома
Классификация травм проводится по различным параметрам. Так, в зависимости от поражения кожного покров, перелом бывает:
- Закрытым, когда отломки располагаются под поверхностью кожи. Такое повреждение считается минимально опасным, так как область стерильна и нет открытых ран, в которые может попасть инфекция.
- Открытым, при котором наблюдается разрыв кожи под воздействием давления от элементов кости. В результате этого образуется рваная рана, в которую могут проникнуть болезнетворные микроорганизмы. Это приводит к возникновению воспалительного процесса и других осложнений. Лечение направлено не только на сопоставление отломков, но и на устранение воспаления, которое сопровождается ярко выраженными симптомами.
В зависимости от сложности травмирования переломы бывают нескольких видов:
- Краевой перелом, при котором сдвиг фрагментов не наблюдается. Это довольно простое травмирование, когда отломки не смещаются и не двигаются. Прогноз очень благоприятен. Лечение и реабилитация не занимают много времени.
- Краевой со сдвигом. Линия разлома располагается у края головки. При этом отколовшиеся фрагменты смещаются и двигаются, что значительно усложняет лечение.
- Многооскольчатый. Под удар попадает вся головка. Процесс сопровождается образованием нескольких обломков. При лечении важной задачей является правильное сопоставление фрагментов.
- Перелом с вывихом. Ситуация усложняется тем, что при повреждении головки кости наблюдается вывих предплечья.
- Травма Эссекс-Лопрести. Особенный вид травмы, которая представляет собой многооскольчатый перелом с повреждением лучелоктевого сустава. Ситуация усложняется вывихом лучевой головки, а также отклонением запястья.
Перелом сопровождается резкими болями
Первая помощь
При наличии открытого перелома обработайте рану антисептиком и закройте ее стерильным бинтом. Помните, что вправлять отломки может только квалифицированный врач.
Важно! Проводить костные отломки в порядок самостоятельно строго запрещено. Такими движениями вы ухудшите самочувствие больного и спровоцируете неправильное вправление фрагментов кости. Более того, вы можете занести инфекцию, что в последующем приведет к развитию осложнений.
При обильном кровотечении наложите жгут и запомните время. Спустя один час жгут следует ослабить. При темном оттенке крови жгут накладывается под травмой, а если цвет яркий, а кровотечение пульсирующее —, над поражением.
До приезда медиков постарайтесь обездвижить пострадавшую часть с помощью повязки.
Диагностика
После обращения в травмпункт больного опрашивают на предмет выяснения всей клинической картины. Врачу нужно определить степень травматизации, а потом оценить наличие искажений и создания отломков.
При переломе вероятно образование подкожного кровоизлияния. Выяснить этот пункт нужно в первые часы после травмирования.
Для общей картины проводится фотографирование внутреннего строения непрозрачных элементов при помощи рентгеновых лучей, а также ультразвуковое исследование. Это позволит выяснить присутствие травматизации, ее положение и точное размещение отломков. Потеря целостности кости может сопровождаться смещением или быть без него.
При отсутствии смещения возможно проявление перелома не сразу. Поэтому спустя одну неделю после травматизации пациенту нужно повторить обследование. За это время возможна резорбция, которая будет видна на кадрах. Образование кровотечения при закрытом переломе головки лучевой кости без смещения можно выяснить на ультразвуковом исследовании.
Как проходит замена коленных суставов?
При сложных видах травматизации больному следует проверить состояние кости с помощью компьютерной и магнитно-резонансной томографии. Такие же манипуляции проводятся перед хирургическим вмешательством.
Как можно вылечить
Главными функциями при лечении исправление подвижности и круговращательного движения, а также нормализация работы предплечий и локтей. После купирования симптомов необходима реабилитация руки в домашних условиях, а также профилактика для предотвращения развития артрита или артроза.
Определить курс лечения нужно совместно с лечащим врачом, так как важно знать механизм развития и степень повреждения.
Врачебная тактика предусматривает контроль размеров фрагментов и наличия отломков.
Вылечить перелом локтя без смещений можно в домашних условиях или в медицинском учреждении. Такой вид не требует вмешательства хирургов.
Гипс накладывается на три недели в локтевом суставе под углом сто градусов. При этом положение руки должно быть полусогнутым, а разворот предплечья устанавливается под углом в сорок градусов.
Так как данная область требует особого внимания, длительность лечения занимает не менее одного месяца, из которых три недели нужно носить гипс. После терапии его заменяют повязкой. Бандаж при переломе головки лучевой кости руки назначается после купирования основных симптомов.
Для справки! При переломе головки лучевой кости без смещения, сколько носить гипс зависит от тяжести симптомов. Обычно двадцати дней хватает для заживления тканей, восстановления хрящей и суставов.
После чего больного ждет реабилитация и разработка локтевого сустава.
Операция назначается в нескольких случаях. Не обойтись без хирургии при открытом переломе или в случае отсутствия эффекта от консервативного лечения.
Также показанием к проведению операции считается сегментарный или сложный перелом.
Фиксация отломков осуществляется через латеральный доступ. Процедура проводится между разгибом запястья и локтевой мышцей.
После чего врач может расположить протез внутри человеческого тела. В ходе операции проводится замена компонентов сустава имплантантами, которые имеют анатомическую форму здорового органа. После заживления сустав сможет выполнять прежний объем движений.
Иногда хирург применяет не эндопротезирование суставов, а соединяет отломки костей при помощи остеосинтеза. В ходе операции врач использует наружный чрескостный остеосинтез. При этом фиксаторы, которые соединяют костные отломки, вводятся в прямой близи от перелома.
При тяжелом характере перелома проводится удаление головки лучевой кости. Такая операция необходима при наличии множественных осколков. Часто при смещении кости и присутствии отломков у пациентов диагностируется вальгусная нестабильность.
По статистике, из всех трех видов операций чаще всего проводят эндопротезирование головки лучевой кости.
Симптомы
При травмировании головки у пациента наблюдается такая симптоматика:
- Болевой синдром. В верхней части руки возникают резкие боли, которые могут отдавать в пальцы и кисть.
- Становится тяжело шевелить рукой. В некоторых случаях это вообще становится невозможным.
- Патологическая подвижность поврежденного места. Так, локоть может отходить в бок, что является ненормальным для сочленения.
- В поврежденном месте образуется гематома. В суставной полости скапливается кровь, что приводит к возникновению отека. Гемартроз очень опасен.
- Неврологические симптомы возникают в результате повреждения нерва. При этом пальцы немеют или в них возникает ощущение покалывания.
- Кровотечение. Возникает при открытом переломе.
Важно! Симптоматика приобретает ярко выраженный характер при открытых переломах, когда происходит разрыв сосудов, связок, мышц и нервных окончаний.
Характер проявлений напрямую зависит от степени травмы. Так, если под удар попадает еще и локтевой отросток, то боли возникают сзади локтя и могут переходить в плечо. При параллельном травмировании шейки луча боли, наоборот, возникают спереди сустава и отдают вниз по конечности.
Диагностика проводится с помощью различных методов, в том числе и КТ
Реабилитация
Сразу после купирования болевых ощущений, пострадавшему назначаются специальные упражнения для разминки локтевого сустава.
Это важно! Сразу после снятия гипса или повязки запрещено заниматься чрезмерными физическими нагрузками. В обратном случае есть вероятность рецидива.
Проводить процедуры для нормализации работы сустава можно путем умеренной нагрузки.
Реабилитация занимает от двух до шести месяцев, но во многом зависит от тяжести случая.
Лечение и восстановление перелома головки лучевой кости локтя проводится только в стационаре, но при отсутствии смещения врач может назначить терапию для проведения в домашних условиях.
В процессе восстановления необходимо возобновить двигательную функцию и эластичность суставов.
Достигнуть результата возможно с помощью лечебной гимнастики. Начать разрабатывать мышцы можно спустя пять суток после снятия отека.
Первым делом нужно выполнять легкие и даже инертные упражнения. Они помогут разработать пальцы и кисть. Спустя семь дней регулярных тренировок больному можно приступить к более активным занятиям.
Если физкультура сопровождается болевыми ощущениями, тренировки нужно прекратить и обратиться за повторной консультацией. Параллельно с гимнастикой кисти, разрабатывайте плечевой сустав. Для этого старайтесь поднимать и медленно опускать воспаленную часть.
Упражнения ЛФК после перелома головки лучевой кости в локте назначаются индивидуально. В общую схему лечения входит развитие мелкой моторики и физиотерапия.
Ликвидировать болевые ощущения можно при помощи массажа и ультравысокочастотной терапии. После этого пострадавшему следует провести врачевание с помощью воздействия электромагнитным полем и ускорить регенерацию костной ткани электрофорезом.
Симптомы
Перелом лучевой кости в локтевом суставе сопровождается:
- сильной, нестерпимой болью в локте (появляется сразу после получения травмы, усиливается при прикосновениях и попытке движения, со временем распространяется на всю руку);
- сильным отеком, сохраняющимся до нескольких недель;
- видимой суставной деформацией;
- ограничением подвижности (особенно при сгибании/разгибании руки, вращении предплечьем);
- появлением гематомы, кровоизлиянием в сустав (гемартроз).
Осложнения
Внутрисуставные повреждения считаются сложными переломами и требуют комплексного лечения. Если вы прошли диагностирование не сразу после неприятного случая, то возможно развитие опасных последствий.
При раннем послеоперационном периоде только в трех процентов случаев возможно формирование инфекционного воспаления.
В определенных случаях возможно проявление местных болей, а также развитие сосудистых патологий. При открытых ранах возможны неврологические нарушения.
Самым распространенным осложнением считается потеря или временное ограничение функций движения. В половине случаев наблюдаются проблемы со сгибанием и разгибанием локтевой части.
В двадцати процентах случаев развивается асептический некроз головки луча. После перелома возможно развитие посттравматического артроза, который сопровождается ноющими болями.
Что такое скандинавская ходьба?
Узнайте, как лечат перелом носа.
Лечение
По результатам исследований врач выбирает метод лечения, в зависимости от характера и сложности повреждения. При переломах без смещения проводится консервативное лечение. При сложных травмах показана операция.
Если в результате травмы отломки не сместились, то врач назначает консервативное лечение, которое преследует такие цели:
- возможность совершения вращательных движений;
- восстановление функционирования локтевого и плечевого сочленения;
- предотвращение развития посттравматического артроза.
Проводится сопоставление фрагментов кости и накладывание гипсовой повязки. Главной задачей является правильно размещение руки. Она сгибается под углом 100°. При этом ладонь разворачивается вверх на 45°. Если пренебречь этими правилами, то в период реабилитации пациент столкнется с некоторыми сложностями. Разработать соединение будет очень сложно.
Но сколько носят гипс? По истечении 20 дней он снимается, а на его место надевается шарнирный ортез. После этого начинается курс реабилитации, основной целью которой является возобновление двигательной функции конечности.
Хирургическое лечение показано в таких ситуациях:
- сложный открытый перелом шейки лучевой кости локтевого сустава;
- отсутствие положительного эффекта от предыдущего щадящего лечения;
- сегментарная травма;
- травма, сопровождающаяся смещением фрагментов.
Во время операции хирург делает надрез между мышцами предплечья. Это позволяет легко сопоставить смещенные фрагменты или установить металлическую конструкцию. В процессе оперативного вмешательства могут проводиться такие процедуры:
- Остеосинтез. В данном случае для соединения фрагментов используют специальные фиксирующие конструкции.
- Резекция. При необходимости выполняется полное или выборочное удаление отломков с дальнейшим соединением оставшихся фрагментов.
- Эндопротезирование. Процедура проводится при серьезных повреждениях, когда нет возможности сопоставить фрагменты. Суть операции заключается в замене головки эндопротезом.
- Установка спиц Кришнера. Довольно распространенные приспособления, с помощью которых выполняется фиксация маленьких костей.
Операция назначается только в крайних случаях, когда консервативное лечение является неэффективным. При этом врач делает все, чтобы в дальнейшем можно было полностью восстановить двигательную функцию сочленения.
При переломе накладывается гипсовая повязка
Читайте также:


