Большеберцовая кость точки окостенения
Формирование скелета у человека начинается с отдельных его частей еще в утробе матери и длится почти до 25 лет. За это время организм растет, и кости постепенно увеличиваются в длину и ширину.
Особенностью формирования скелета является неравномерность и поэтапность его роста и дистальное направление сверху вниз. Быстрее других созревают те части опорно-двигательной системы, которые получают максимальную осевую нагрузку. Имеются в виду трубчатые кости с их суставными концами, где крепятся мышцы. Здесь расположены ядра окостенения, которые также появляются по мере развития организма. Если это происходит своевременно по возрасту, то процесс развития происходит нормально.
Одним из самых главных сегментов становятся кости ТБС (тазобедренного сустава). При задержке развития или оссификации ядер может возникнуть врожденный вывих бедра.
Общее представление о ядрах
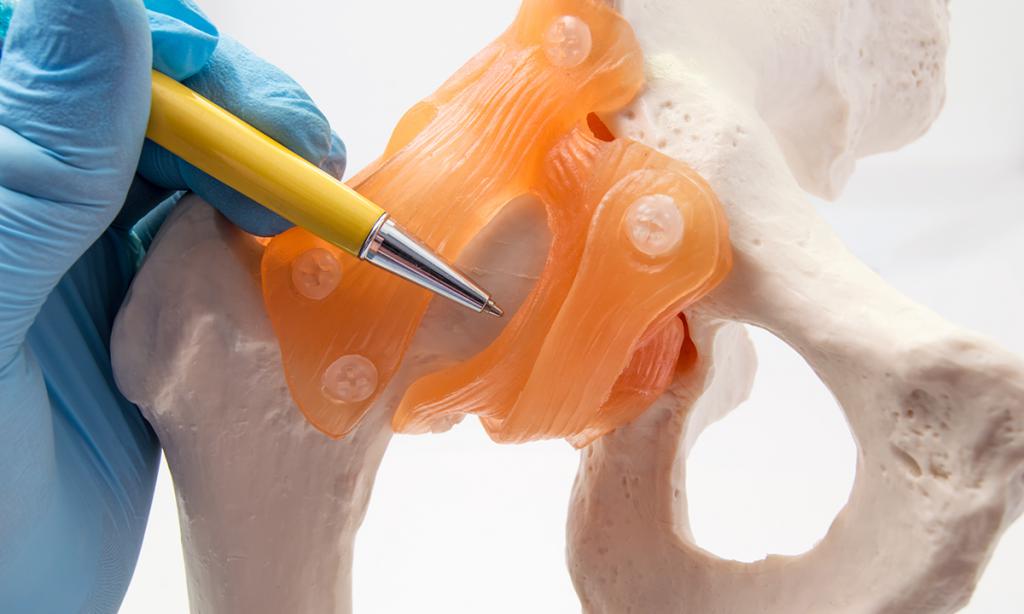
Ядра окостенения – это только диагностический признак, свидетельствующий о развитии сустава. Внешних признаков не бывает, но результатом становится полное созревание всех элементов сустава.
В этом процессе есть свои особенности:
- Оссификация сначала возникает там, где возникает первая нагрузка.
- Ядра окостенения в головке бедренной кости должны появиться, чтобы ребенок смог начать ползать и сидеть.
- Ядра в вертлужной впадине сначала формируются по верхней ее части (анатомически это крыша сустава). При своевременном ее формировании малыш начинает свободно стоять на ногах, а потом постепенно учится ходить.
- Первые ядра окостенения тазобедренных суставов должны появиться именно в головке бедра и верхней части вертлужной впадины. В противном случае ТБС запаздывает в своем развитии и повышается риск возникновения врожденного вывиха у ребенка. Диагноз становится синонимом дисплазии ТБС.
Если же в ТБС на УЗИ нет ядер окостенения, то это называют аплазией.
Статистика
Дисплазия распространена во всех странах (2-3 %), но по-разному, что зависит от расово-этнических особенностей. Например, в США вероятность ее появления значительно снижается у детей-афроамериканцев.
В РФ в экологически неблагоприятных регионах вероятность рождения ребенка с таким диагнозом достигает 12 %. Отмечена прямая связь возникновения дисплазии с тугим пеленанием выпрямленных ножек малыша.
У населения тропических стран новорожденных не пеленают, носят их на спине, и уровень заболеваемости здесь заметно ниже.
Доказательством является и то, что в Японии, например, традиция тугого пеленания была изменена национальным проектом в 1975 г. В результате вероятность врожденного вывиха бедра снизилась с 3,5 до 0,2 %.
Патология чаще всего встречается у девочек (80 %), треть случаев – семейные заболевания.
Врожденный вывих бедра выявляется в разы чаще при тазовом предлежании плода, токсикозах. Чаще поражается левый ТБС (60 %), реже правый (20 %) или оба (20 %).
Костные ядра ТБС
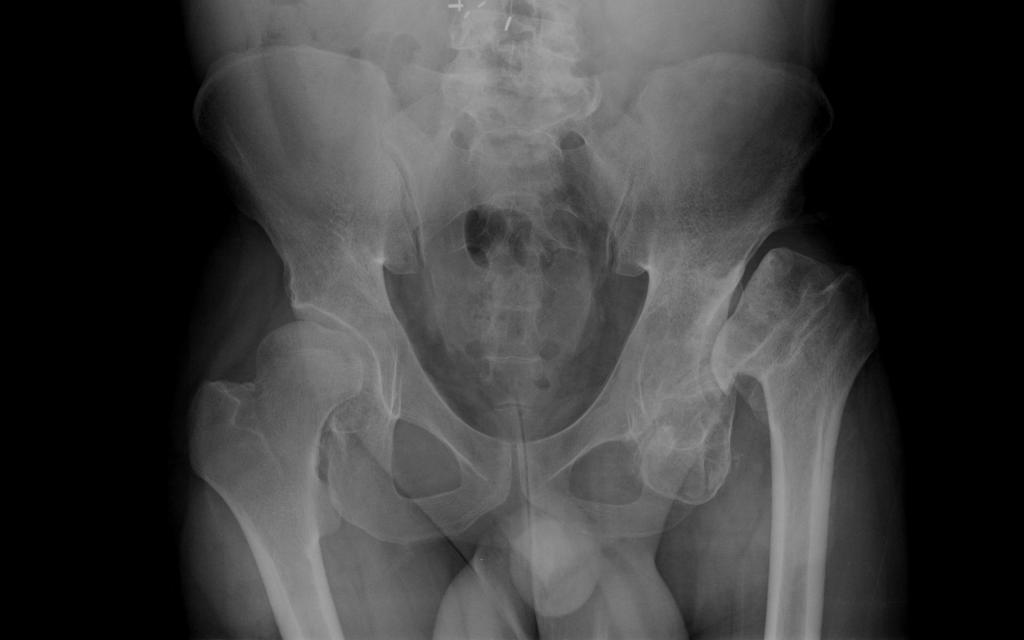
Костная ткань образуется у плода еще в утробе матери, на 3-5 месяце беременности. Тогда и начинается формирование ТБС. При рождении ребенка размер ядер составляет 3-6 мм – это норма.
У недоношенных детей ядра окостенения тазобедренных суставов меньше по размеру. Но нормальные дети тоже могут иметь маленькие ядра. Если ядра отсутствуют, это считается патологией. Если ядра не появились в течение первого года жизни, функционирование ТБС правильным не будет.
Патологии ядра
Если у новорожденного не выявлен вывих в области таза и сустав работает нормально, то при медленном развитии ядер это не считается патологией. Если же обнаружены нарушения костной системы и вывих, костные ядра при этом отсутствуют, то это опасная для здоровья патология.
Нормальный процесс
Выделяют 3 этапа нормального развития:
- От закладки элементов ТБС у плода до первых 3-4 месяцев жизни. Норма ядер окостенения тазобедренных суставов в первые месяцы жизни ребенка составляет 3-6 мм в диаметре.
- Второй этап проходит в возрасте от 6 месяцев до 1,5 лет. Костные ядра развиваются с максимальной скоростью, и хрящевая ткань начинает постепенно замещаться костной.
- Третий этап длится до юношества. Здесь уже отдельные ядра сливаются в прочные пластины. Нижние и центральные отделы вертлужной впадины окостеневают.
Правильное развитие ядер окостенения тазобедренных суставов идет параллельно с развитием ребенка, сначала он учится ползать и сидеть, а вскоре может стоять и ходить.
У плода
УЗИ в этот период может показать только грубые аномалии развития ТБС в виде полного отсутствия ядер окостенения или других деформаций. Дисплазия на нем не определяется.
У детей
После появления на свет у новорожденного запускаются процессы строительства скелета. И связано это с движениями малыша. Активные движения ножками развивают мышцы бедра. Это вызывает приток крови к глубоким отделам кости. Запускаются в работу спящие клетки, появляются разрушители хрящевой ткани и строители костных балок. Механизм замещения ускоряется тем, что костных ядер появляется несколько.
Наиболее крупные ядра окостенения - в головке бедренной кости, в ее центральных отделах. Одновременно с головкой бедра начинает формироваться вертлужная впадина. Свой окончательную форму она приобретает, когда ребенок становится на ножки. Нормы ядер окостенения, которые как уже было сказано составляют 3-6 мм, можно проверить на УЗИ, но не раньше, чем на 4-м месяце жизни младенца.
Как определить?

Такой диагноз, как дисплазия ТБС, ставят на основании клинических проявлений и результатов УЗИ, рентгена. Это чрезвычайно важные и информативные методы диагностики, но они вторичны по отношению к клинике.
Своевременно заподозрить дисплазию должен ортопед еще в роддоме и поставить ребенка на учет. Таким детям назначается специальное лечение.
Правильное формирование сустава можно определить по ряду тестов:
- Визуально просматриваются кожные складки на бедрах и под ягодицами. В норме они симметричны.
- Отведение бедра – ножки ребенка сгибают с прижиманием к животу и затем мягко разводят в стороны. В норме это происходит легко. При дисплазии разведение ограничено – это предвывих, тонус мышц бедра при этом повышен.
- Одновременно отмечается соскальзывание – при отведении ножек с пораженной стороны отмечается щелчок. Это симптом Ортолани-Маркса, и говорит он о плохой фиксации головки. Является подвывихом, а сам вывих определяется, уже когда ребенок начинает ходить. Малыш может прихрамывать или у него будет утиная походка.
- Может возникнуть укорочение одной конечности. Даже если один из этих тестов покажет положительный результат, требуется провести УЗИ.
Если нет окостенения с обеих сторон, серьезной патологией это не считается, поскольку остеогенез все же отмечается. А вот односторонний процесс задержки ядер окостенения требует незамедлительного стационарного лечения.
Отсутствие ядер
В некоторых случаях наблюдается аплазия или отсутствие ядер окостенения в составных частях ТБС. В таких случаях сам организм старается исключить сустав из работы. Нарушения при этом следующие: ножки несимметричны, любые движения резко ограничены или невозможны.
На УЗИ ядра окостенения бедренной кости отсутствуют и составляющие сустава остаются на уровне хрящевых. Они не содержат плотные включения и однородны. Сустав деформируется. Вертлужная впадина постепенно уплощается и переносить давление она уже неспособна.
Головка бедра выходит из впадины и ее округлость исчезает. Исходом становится артроз – сустав разрушается. Хрящевая ткань рубцуется, возникает костная мозоль. Поэтому единственным выходом становится протезирование сустава.
Этиология оссификации

Оссификация обычно возникает у 50 % рахитиков. Это связано с недостатком питательных веществ, витаминов группы В и минералов (кальций, железо, йод, фосфор) в тканях мышц, связок и костей. С этим же связано и отсутствие формирования ядер окостенения у детей.
Появление дисплазии может быть связано с неправильным предлежанием плода; у детей, находящихся на искусственном вскармливании, когда снижается иммунитет. Очень многое зависит от здоровья матери и отца: например, наличие диабета, нарушения щитовидной железы, гормональные сбои. У ребенка при этом нарушается обмен веществ. Причиной отсутствия костных ядер может стать двуплодная беременность, гинекологические патологии у матери в виде гипертонуса матки, инфекции и вирусы во время беременности, возраст матери старше 40 лет, сильный токсикоз, наследственность (каждый пятый случай), преждевременные роды, заболевания позвоночника у матери, крупный плод.
Развитие ТБС
Формирование ядра окостенения головок бедра отмечается в 5-6 месяцев, и к 5-6 годам процесс ускоряется десятикратно. В 15-17 лет хрящи полностью сменяются костной тканью. Шейка бедра продолжает расти до 20 лет, и только потом хрящ заменяется костью.
Терапия дисплазий
Терапию должен назначать только врач, а родители обязаны неукоснительно выполнять его рекомендации. Родителям нужно набраться терпения и сил, потому что процесс лечения будет длительным.
Процесс становления нормального развития ядер в области ТБС включает в себя:
- лечение и профилактику рахита при помощи УФО и приема витамина D;
- использование шины для вправления сустава;
- электрофорез с фосфором и кальцием, эуфиллином на поясницу, процедуры с бишофитом;
- парафиновые аппликации;
- массаж и лечебную гимнастику.
После терапии повторно проводится УЗИ для того чтобы оценить эффективность лечения. Во время лечения малыша нельзя присаживать и ставить на ноги. Чем раньше начата терапия, тем лучше будет результат. Для укрепления и развития мышц применяют ЛФК и массаж.
ЛФК имеет смысл применять даже если у ребенка дисплазии как таковой нет, но генетическая предрасположенность есть. Тогда упражнения проводят лежа, не делая нагрузку на суставы.
Проведение массажа

Его можно проводить даже при наличии шин, не снимая их. При аплазии показаны поглаживания и растирания.
Правила выполнения массажа:
- ребенок должен лежать на пеленальном столике с ровной поверхностью;
- застелить столик пеленкой, потому что ребенок может описаться;
- настроение малыша должно быть веселым и спокойным;
- ребенок не должен быть голодным;
- массаж выполняют раз в день, курс 10-15 процедур.
Курсов должно быть всего 3, с перерывами длительностью в 1,5 месяца.
Комплекс массажа подбирается специалистом индивидуально. После консультации с врачом мама может делать массаж ребенку самостоятельно и дома. Массаж не проводят, если у ребенка:
- высокая температура;
- ОРВИ;
- грыжи;
- врожденные пороки сердца.
Проведение гимнастики

Гимнастику можно научиться делать и самим. Условия проведения те же, что и при массаже. Упражнения делают в течение дня 3-4 раза. Дети обычно любят такую гимнастику.
Любое упражнение следует делать очень аккуратно. Гимнастика при отсутствии окостенения ТБС включает следующие действия:
- Формирование позы лягушки в положении лежа на спине. В идеале при разведении ног колени должны достать до поверхности.
- Имитировать позу при ползании, перевернув малыша на живот.
- Перевернуть малыша снова на спинку, сгибать прямые ножки. Нужно коснуться ими головы малыша.
- Прямые, выпрямленные ножки разводить в стороны.
- Прямые ножки подтянуть к голове и развести в стороны.
- Ножки ребенка сложить в позу лотоса, положив левую ножку сверху.
- Поочередно сгибать ножки в коленках и в тазу.
Парафиновые аппликации
Они прогревают ткани и выводят токсины. Для процедуры используют только специальный обработанный парафин. Длительность первой процедуры не превышает 1/4 часа, затем время аппликаций можно постепенно довести до 30 минут. Также полезными являются ванночки с морской солью.
Ортопедические шины
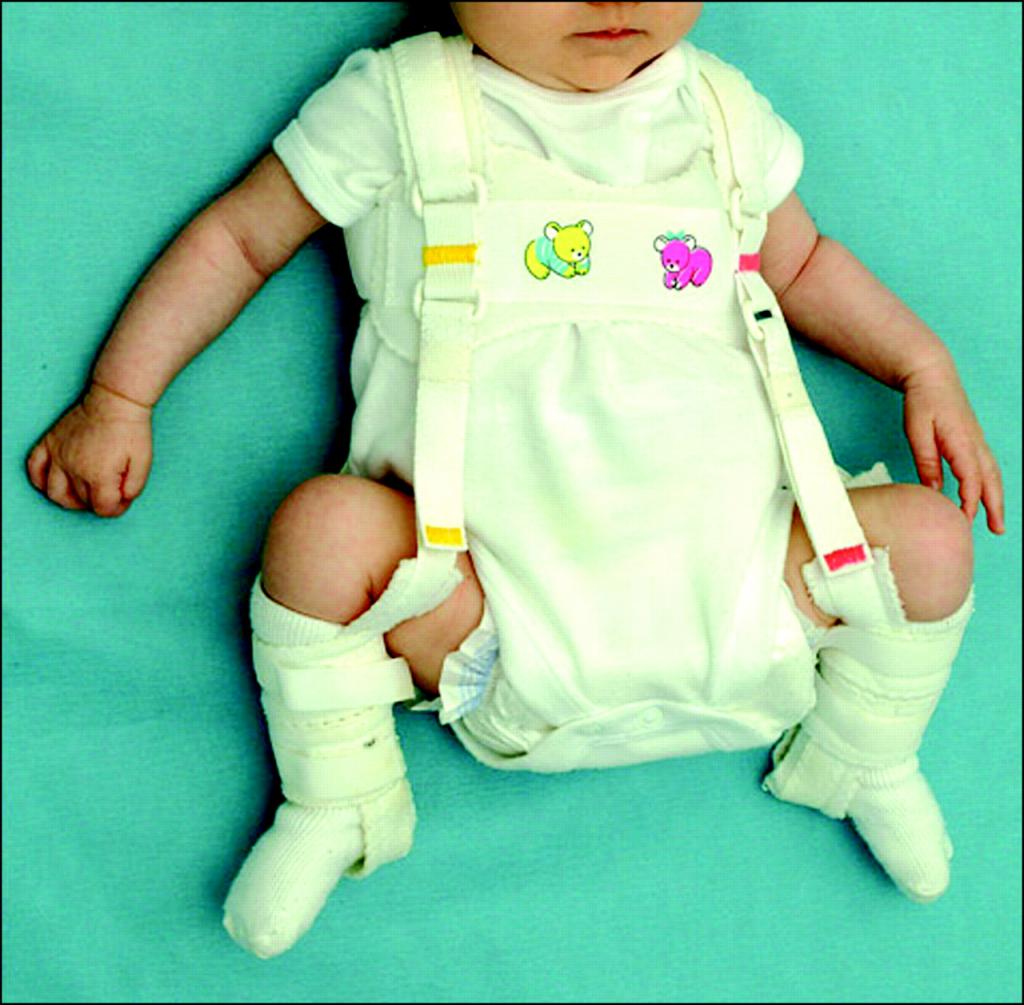
- Шина Кошля - помогает фиксировать в центре головку бедренной кости, фиксирует бедра в разведенном состоянии, но не ограничивает движений тазовых суставов.
- Стремена Павлика - тканевый грудной бандаж, укрепляет связки ТБС. Ножки при этом не выпрямляются, но другие движения возможны. Эффективны до года.
- Шина Фрейка – применяют при легких дисплазиях в возрасте до 6 месяцев. При вывихе не используют. Шина держит бедра под углом в 90 градусов.
- При лечении других видов патологии используют шины Кошля, Виленского, Мирзоевой, Орлетт, аппарат Гневковсого, гипсование.
- После года чаще применяют гипсование для фиксирования ног. Если ребенку 1,5 года, а дисплазия не вылечена, обычно назначается операция (по Солтеру). Суть остеотомии таза по Солтеру в том, что изменяют пространственное положение вертлужной впадины, не изменяя ее размеров.
Прогноз
Прогноз при раннем обращении к врачу хороший. В случае недостаточной профилактики формируется диспластический коксартроз, для лечения которого потребуется эндопротезирование сустава.
Профилактические меры для матери
Женщина должна питаться полноценно и во время беременности, и в период лактации. В 7 месяцев в рацион малыша уже должны входить дополнительные продукты питания.
Кроме питания, большое значение имеют регулярные прогулки на свежем воздухе, массаж, зарядка и закаливание. Осенью и зимой для профилактики гиповитаминоза витамина Д ребенок должен получать его в каплях. Также к мерам профилактики относится и широкое пеленание малыша, чтобы ребенок мог свободно двигать ножками.
Кости нижней конечности (рис. 215; см. рис. 207, 213, 214) развиваются как хрящевые. Тазовая кость, os coxae, формируется из трех первичных точек окостенения и нескольких (до 8) добавочных точек. Первичные точки окостенения, образующие подвздошную кость, os ileum, появляются на 3-м месяце, седалищную кость, os ischii, – на 4-м месяце и лобковую кость, os pubis, – на 5-м месяце внутриутробного периода.
В области вертлужной впадины закладки трех костей соединяются хрящевыми прослойками, в которых к 16-18 годам появляются добавочные точки окостенения. Эти точки формируют также возвышения, углубления, края отдельных костей. Сращение всех точек окостенения происходит в возрасте 20-25 лет.
Таз как целое претерпевает изменения по величине и форме. Половые различия начинают проявляться с 8-10-летнего возраста. У мальчиков преобладают вертикальные размеры таза, у девочек – поперечные и переднезадние.
Бедренная кость, os femoris, развивается из 5 точек окостенения, из которых одна первичная и 4 вторичные. Первичная точка появляется в начале 2-го месяца внутриутробного периода; из нее образуется тело кости. Вторичные точки возникают в различное время: в конце внутриутробного периода – точка окостенения нижнего эпифиза бедра, в конце 1-го – начале 2-го года жизни – точка окостенения верхнего эпифиза бедра, в 3 года – в хряще большого вертела, в 8 лет – в хряще малого вертела бедренной кости. Костные закладки эпифизов и вертелов срастаются с диафизом бедренной кости в 16-20 лет.
Надколенник, patella, образуется на основе хряща из одной точки окостенения на 2-м году жизни у девочек и на 4-м - у мальчиков; процесс окостенения заканчивается к 16-20 годам.
Большеберцовая кость, tibia, развивается из 4 точек окостенения, появляющихся внутри хрящевой закладки: первичной, возникающей на 2-м месяце внутриутробного периода, и трех вторичных, которые появляются: в проксимальном эпифизе – на 9-м месяце внутриутробного периода, в дистальном эпифизе – в 1-й год жизни и третья точка для бугристости большеберцовой кости – на 18-м году жизни. Сращение эпифизов и апофизов с телом кости происходит в различные сроки – от 16-18 до 20-24 лет.
Малоберцовая кость, fibula, развивается из 3 точек окостенения: первичной, возникающей в середине 2-го месяца внутриутробного периода (из него образуются тело и участки эпифизов), и двух вторичных, эпифизарных, которые появляются на 1-м году жизни – нижняя и на 3-5-м – верхняя. Сращение эпифизов с телом малоберцовой кости происходит в разное время: нижнего – в 17-20 лет, верхнего – в 19-21 год.
Кости предплюсны, ossa tarsi, развиваются следующим образом: таранная кость, talus, формируется из одной точки окостенения, которая появляется в последние месяцы внутриутробного периода; процесс окостенения длится до 8 лет.
Пяточная кость, calcaneus, образуется из двух точек окостенения: первичной, появляющейся на 6-м месяце внутриутробного периода, и вторичной точки, возникающей к 9 годам; из нее образуется бугор пяточной кости. Сращение частей кости заканчивается к 16-18 годам.
Ладьевидная кость, os naviculare, развивается из одной точки окостенения, которая появляется на 3-5-м году жизни.
Клиновидные кости, ossa cuneiformia, формируются каждая из одной точки окостенения, при этом III начинает окостеневать к концу 1-го года, II – к 3 годам и I – к 3-4 годам.
Кубовидная кость, os cuboideum, развивается из одной точки окостенения, которая чаще появляется в конце внутриутробного периода, реже – в возрасте 3-6 мес.
Плюсневые кости, ossa metatarsalia, числом 5, развиваются каждая из двух точек окостенения – первичной и вторичной. Первичная точка появляется во II-V костях в начале, в I кости – в конце 3-го месяца внутриутробного периода. Вторичные точки окостенения возникают к 4-му году, и части кости срастаются к 17 годам у девушек и к 20 – у юношей.
Фаланги, phalanges, развиваются из двух точек окостенения: первичной, которая появляется в период от 3-го до 9-го месяца внутриутробного периода, и вторичной, возникающей к 4-му году. Сращение фаланги происходит в период от 15 до 20 лет.
Медицинский эксперт статьи

Лопатка. В области шейки лопатки в конце 2-го месяца внутриутробной жизни закладывается первичная точка окостенения. Из этой точки окостеневают тело и ость лопатки.
8 конце 1-го года жизни ребенка точка окостенения закладывается в клювовидном отростке, а в 15-18 лет - в акромионе. Сращение клювовидного отростка и акромиона с лопаткой происходит на 15-19-м году. Добавочные точки окостенения, возникающие в лопатке вблизи ее медиального края в 15-19 лет, сливаются с основными в 20-21 год.
Ключица окостеневает рано. Точка окостенения появляется в ней на 6-7-й неделе развития в середине соединительнотканного зачатка (эндесмальное окостенение). Из этой точки формируются тело и акромиальный конец ключицы, которые у новорожденного уже почти полностью построены из костной ткани. В грудинном конце ключицы образуется хрящ, в котором ядро окостенения появляется лишь на 16-18-м году и срастается с телом кости к 20-25 годам.
Плечевая кость. В проксимальном эпифизе образуются три вторичные точки окостенения: в головке - чаще на 1-м году жизни; в большом бугорке - на 1-5-м году и в малом бугорке - на 1-5-м году. Срастаются эти точки окостенения к 3-7 годам, а присоединяются к диафизу в 13-25 лет. В головке мыщелка плечевой кости (дистальный эпифиз) точка окостенения закладывается от периода новорожденности до 5 лет, в латеральном надмыщелке - в 4-6 лет, в медиальном - в 4-11 лет. Срастаются все части с диафизом кости к 13-21 году.
Локтевая кость. Точка окостенения в проксимальном эпифизе закладывается в 7-14 лет. Из него возникают локтевой и венечный отростки. В дистальном эпифизе точки окостенения появляются в 3-14 лет. Костная ткань разрастается и образует головку и шиловидный отросток. С диафизом проксимальный эпифиз срастается в 13-20 лет, а дистальный - в 15-25 лет.
Лучевая кость. В проксимальном эпифизе точка окостенения закладывается в 2,5-10 лет, а прирастает она к диафизу в 13-21 год. Образовавшаяся в дистальном эпифизе в 4-9 лет жизни ребенка точка окостенения сливается с диафизом кости в 13-25 лет.
Кости запястья. Окостенение хрящей, из которых развиваются кости запястья, начинается после рождения. На 1-2-м году жизни ребенка точка окостенения появляется в головчатой и крючковидной костях, на 3-м (6 мес - 7,5 года) - в трехгранной, на 4-м (6 мес - 9,5 года) - в полулунной, на 5-м (2,5-
9 лет) - в ладьевидной, на 6-7-м (1,5-10 лет) - в многоугольной и трапециевидной костях и на 8-м (6,5-16,5 года) - в гороховидной кости.
Кости пясти. Закладка пястных костей происходит значительно раньше, чем запястных. В диафизах пястных костей точки окостенения закладываются на 9-10-й неделе внутриутробной жизни, кроме I пястной кости, в которой точка окостенения появляется на 10-11-й неделе. Эпифизарные точки окостенения появляются в пястных костях (в их головках) в сроки от 10 мес до 7 лет. Срастается эпифиз (головка) с диафизом пястной кости в 15-25 лет.
Фаланги пальцев. Точка окостенения в диафизах дистальных фаланг появляется в середине 2-го месяца внутриутробной жизни, затем в проксимальных фалангах - в начале 3-го месяца и в средних - в конце 3-го месяца. В основании фаланг точки окостенения закладываются в возрасте от 5 мес до 7 лет, а прирастают к телу на 14-21-м году. В сесамовидных костях I пальца кисти точки окостенения определяются на 12-15-м году.
Тазовая кость. Хрящевая закладка тазовой кости окостеневает из трех первичных точек окостенения и нескольких дополнительных. На 4-м месяце внутриутробной жизни появляется точка окостенения в теле седалищной кости, на 5-м - в теле лобковой и на 6-м месяце - в теле подвздошной кости. Хрящевые прослойки между костями в области вертлужной впадины сохраняются до 13-16 лет. В 13-15 лет появляются вторичные точки окостенения в гребне, остях, в хряще вблизи ушковидной поверхности, в седалищном бугре и лобковом бугорке. С тазовой костью они срастаются к 20-25 годам.
Бедренная кость. В дистальном эпифизе точка окостенения закладывается незадолго до рождения или вскоре после рождения (до 3 мес). На 1-м году появляется точка окостенения в головке бедренной кости (от периода новорожденности до 2 лет), в 1,5-9 лет - в большом вертеле, в 6-14 лет - в малом вертеле. Срастание диафиза с эпифизами и апофизами бедренной кости происходит в период от 14 до 22 лет.
Надколенник. Окостеневает из нескольких точек, появляющихся в 2-6 лет после рождения и сливающихся в одну кость к 7 годам жизни ребенка.
Большеберцовая кость. В проксимальном эпифизе точка окостенения закладывается незадолго до рождения или вскоре после рождения. В дистальном эпифизе точка окостенения появляется до 2 лет жизни. Он срастается с диафизом в 14-24 года, проксимальный эпифиз - в возрасте от 16 до 25 лет.
Малоберцовая кость. Точка окостенения в дистальном эпифизе закладывается до 3-го года жизни ребенка, в проксимальном - на 2-6-м году. Дистальный эпифиз срастается с диафизом в 15-25 лет, проксимальный - в 17-25 лет.
Кости предплюсны. У новорожденного в костях предплюсны уже имеется 3 точки окостенения: в пяточной, таранной и кубовидной костях. Точки окостенения появляются в таком порядке: в пяточной кости - на 6-м месяце внутриутробной жизни, в таранной - на 7-8-м, в кубовидной - на 9-м месяце. Остальные хрящевые закладки окостеневают после рождения. В латеральной клиновидной кости точка окостенения образуется в 9 мес - 3,5 года, в медиальной клиновидной - в 9 мес - 4 года, в промежуточной клиновидной - в 9 мес - 5 лет; ладьевидная кость окостеневает в период от 3 мес внутриутробной жизни до 5 лет. Добавочная точка окостенения в бугре пяточной кости закладывается на 5-12-м году и срастается с пяточной костью в 12-22 года.
Плюсневые кости. Точки окостенения в эпифизах возникают в 1,5-7 лет, срастаются эпифизы с диафизами в 13-22 года.
Фаланги пальцев. Диафизы начинают окостеневать на 3-м месяце внутриутробной жизни, точки окостенения в основании фаланг появляются в 1,5-7,5 года, прирастают эпифизы к диафизам в 11-22 года.
Варианты и аномалии развития костей конечностей
Варианты и аномалии развития скелета конечностей многочисленны.
Лопатка. Глубина вырезки лопатки варьирует, иногда ее края срастаются и вместо вырезки образуется отверстие. В редких случаях точка окостенения в акромионе не прирастает к ости лопатки. В результате между акромионом и остью в течение всей жизни сохраняется хрящевая прослойка.
Ключица. Изгибы ее могут варьировать. Конусовидный бугорок и трапециевидная линия на ключице не всегда определяются.
Плечевая кость. Над медиальным надмыщелком может быть отросток - processus supracondylaris. Иногда он очень длинный и, загибаясь, образует отверстие.
Локтевая и лучевая кости. Локтевой отросток не всегда срастается с телом лучевой кости. Лучевая кость может отсутствовать (редкая аномалия).
Кости кисти. В редких случаях развиваются добавочные кости запястья, в частности центральная кость (os centrale). Возможно развитие добавочных пальцев (полидактилия). Добавочный палец обычно располагается со стороны мизинца, реже - со стороны большого пальца.
Тазовая кость. В центре подвздошной ямки может быть отверстие. В отдельных случаях подвздошные кости сильно удлинены.
Бедренная кость. Ягодичная бугристость может быть сильно выражена, на ее месте образуется бугор - третий вертел.
Кости голени. Форма тела большеберцовой кости может быть не трехгранной, а уплощенной.
Кости стопы. Возможно развитие добавочных костей предплюсны. Так, задний отросток таранной кости превращается в самостоятельную треугольную кость (os trigonum); медиальная клиновидная кость разделяется на две самостоятельные кости и др.
У стопы, как и у кисти, могут быть добавочные пальцы.

[1], [2], [3], [4], [5], [6]
Тазовая кость. Тазовая кость имеет три главные точки окостенения: одна появляется в подвздошной кости на 6-м месяце внутриутробной жизни, другая - в седалищной кости на 4-м, третья - в лобковой кости на 5-м месяце
Бедренная кость. Костная точка в диафизе кости появляется на 7-й неделе внутриутробной жизни, в нижнем ее эпифизе — незадолго до рождения. Проксимальный эпифиз хрящевой при рождении
Большеберцовая кость. Точка окостенения в ее диафизе появляется у зародыша на 7—8-й неделе, в верхнем эпифизе — перед рождением или вскоре после него, в нижнем эпифизе — на 2-м году жизни.
Малоберцовая кость. Точка окостенения в диафизе кости появляется на 8-й неделе, в нижнем эпифизе — на 2-м году, в верхнем — на 3—5-м году.
Предплюсна стопы. В каждой из костей предплюсны появляется по одной точке окостенения в следующем порядке: в пяточной — на 6-м месяце внутриутробной жизни, таранной — на 7—8-м месяце, кубовидной — на 9-м месяце, латеральной клиновидной — на 1-м году жизни, медиальной клиновидной — на 2—4-м, промежуточной клиновидной — на 3—4-м, ладьевидной — на 4— 5-м году (рис.1.11).
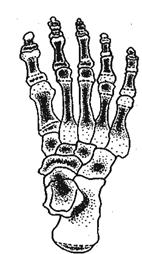
Плюсна и фаланги пальцев стопы развиваются, как соответствующие кости верхней конечности, с той лишь разницей, что процесс окостенения здесь заканчивается несколько позже. Кроме того, точки окостенения в диафизах дистальных фаланг появляются также, как и в плюсневых костях (в начале 3-го месяца).
Рис. 1.11. Ядра окостенения предплюсны, плюсны и фаланг пальцев стопы.
ПОСТНАТАЛЬНОЕ РАЗВИТИЕ СИСТЕМЫ СКЕЛЕТА
Грудной возраст
(от 10 дней до 1 года)
Череп новорожденного значительно отличается от черепа взрослых по величине, строению и пропорциям отдельных частей. В костях черепа имеются мягкие, неокостеневшие участки. У новорожденного швов еще нет, но имеются довольно значительные прослойки соединительной ткани между краями костей. Начинают развиваться швы постепенно, с 1-го года жизни.
Наличие родничков и отсутствие швов позволяет костям черепа смещаться. Кости черепа тонкие. Например, лобная кость в 8 раз тоньше, чем у взрослых. Все это увеличивает опасность травм черепа.
Кости черепа ко времени рождения еще далеко не заканчивают своего развития. Например, из костей основания черепа затылочная представляет четыре отдельные части, соединенные хрящом. Большие крылья клиновидной кости еще не срослись с телом. Лабиринты решетчатой кости соединены между собой хрящом. Ярко выражены щели между частями височной кости, нижняя челюсть состоит из двух половин. Лобные и теменные бугры выражены очень сильно, поэтому череп при рассматривании сверху кажется четырехугольным. Чешуя лобной кости разделена пополам, лобные пазухи еще не развились. Из всех пазух едва намечены только гайморовы в верхних челюстях.
Соотношение между мозговым черепом и лицевым новорожденного отличается от такового у взрослого. Вследствие того, что мозг и органы чувств развиваются раньше, чем жевательные мышцы, мозговой череп новорожденного развит сильнее, по сравнению с лицевым. Мозговой череп составляет 65% окончательного его размера, а лицевой только 35%. Лицо короткое и широкое по сравнению с черепом. В процессе постнатального развития оно увеличивается в большей степени, и соотношение изменяется (рис. 1.12). Так, у новорожденного соотношение череп - лицо равно 1:8, у 2-летнего ребенка -1: 6, у взрослой женщины - 1: 2,5; у взрослого мужчины - 1:2. Череп на первом году жизни очень быстро растет. За первый год жизни окружность черепа увеличивается на 30%.
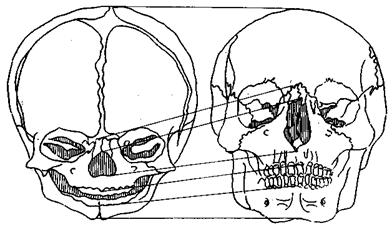
Рис. 1.12.Соотношение между черепом и лицом: А — новорожденный; Б — взрослый.
У новорожденного также идет интенсивный рост позвоночника. В телах позвонков наблюдается по 6 точек окостенения, которые начинают сливаться только к концу года. Тела позвонков на протяжении всего первого года жизни остаются еще хрящевыми. Межпозвоночные хрящи относительно толстые, упругие, в результате этого подвижность позвоночника больше, чем у взрослых. У новорожденного нет физиологических изгибов позвоночника. К 2-3 месяцам, когда ребенок начинает держать голову, появляется шейный лордоз. К 6 месяцам, когда ребенок начинает сидеть, появляется грудной и крестцовый кифозы. К концу года, когда ребенок начинает стоять, появляется поясничный лордоз. Однако физиологические изгибы позвоночника на первом году жизни непостоянны - утром после сна они меньше, а к вечеру несколько увеличиваются (рис.1.13.).

Рис.1.13. Формирование изгибов позвоночника в онтогенезе ребенка
Кости плечевого пояса, свободных верхней и нижней конечностей имеют костные диафизы и хрящевые эпифизы.
В плечевой костив проксимальном эпифизе от рождения до 7-8 месяцевпоявляются 3 вторичных ядра окостенения. В большом бугорке ядро окостенения появляется от 8 месяцев до 2,5 жизни, в малом бугорке от 2,5 до 6 лет. (рис.1.13). В 5—6 лет эти два ядра сливаются между собой, образуя костную дугу, и начинает появляться межбугорковая борозда .
Лучевая и локтевая кости. У новорожденного диафиз обычно уже претерпел процесс окостенения. Эпифизы хрящевые.
Кости запястья у новорожденного полностью хрящевые.
Тазовые кости состоят из 3 отдельных костей (подвздошной, лобковой и седалищной), соединенных между собой прослойками хряща в области вертлужной впадины. Кроме того, почти целиком из хряща состоят нижние ветви седалищной и лобковой костей.
В бедренной кости к рождению появляется нижнее эпифизарное ядро окостенения. На 1-м году окостеневает головка бедренной кости.
В большеберцовой костипоявляется верхнее эпифизарное ядро из которого образуется верхняя поверхность сустава и межмыщелковый выступ. Эпифизы малоберцовой кости на этом этапе еще хрящевые.
В костях стопы от рождения до года новых точек окостенения не появляется. Кости предплюсны, в отличие от костей запястья, имеют точки окостенения уже у новорожденного.
Рессорные и опорные свойства стопы появляются впервые с того момента когда ребенок начинает принимать вертикальное положение. Свод стопы, удерживаемый пассивными и активными затяжками, формируются еще до рождения. Стопа новорожденного плоская, так как на ней хорошо развит слой подкожной жировой клетчатки. Формированию свода стопы способствует преобладание тонуса мышц-сгибателей.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Читайте также:


