Сколько может держаться температура при бурсите
Бурсит – это воспаление синовиальной сумки сустава. Признаки бурсита локтевого сустава имеют различия, в зависимости от причины и динамики развития воспалительного процесса.

Клиническая картина бурсита локтевого сустава
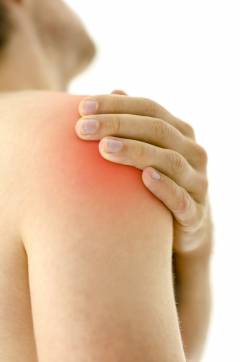
Бурсит локтевого сустава – заболевание, которое характеризуется развитием воспалительного процесса в суставной синовиальной сумке сочленения. Патологии подвержены люди, занимающиеся физическим трудом и спортсмены, локоть у них часто травмируется.
Для бурсита локтевого сустава характерна следующая клиническая картина:
- больной жалуется на появление боли в локте при движении;
- болезненная опухоль локтя в области проекции синовиальной сумки;
- ограниченная подвижность в сочленении по причине боли;
- повышение местной температуры повышается в области локтя;
- высокая температура тела в случае острого гнойного бурсита.
Важно установить причину воспаления синовиальной сумки. Это позволит предположить характер экссудата. В зависимости от этого фактора клиническая картина будет иметь особенности. Характером экссудата определяется тяжесть патологии и тактика дальнейшего лечения, время реабилитации.
Симптоматика заболевания

Степень проявления симптоматики зависит от формы заболевания: серозной, геморрагической или гнойной. В случае серозного бурсита говорят о легкой тяжести заболевания. При пункции сумки полученная жидкость будет светло-желтого цвета без гноя или крови. Если пунктат содержит эритроциты в большом количестве, то говорят о геморрагической форме. Большое количество лейкоцитов говорит о присоединении инфекционного агента (бактерий), а в полости находится гной. В таком случае – это острый гнойный бурсит локтевого сочленения. Тяжелее перенести организму удается гнойную форму, она сопровождается интоксикацией, системным поражением, а не местным. Серозная форма наиболее благоприятная в плане лечения и восстановления.
Выделяют местные и общие симптомы, характерные для бурсита локтевого сустава.
К местным симптомам относятся:
- покраснение — гиперемия;
- суставной отек;
- боль;
- местное повышение температуры;
- ограничение подвижности.
Механизм формирования бурсита:

Выраженная общая симптоматика характерна для острого гнойного бурсита. Наблюдается подобное в случае присоединения инфекции. Обычно возбудителями являются гноеродные микробы: стафилококк, стрептококк – наиболее распространенная причина. Иными причинами могут быть: гонококки, пневмококки, микобактерии туберкулеза, риккетсии, хламидии, кишечная палочка. Бактерии не обязательно попадают в полость сустава по причине повреждения. Они могут гематогенным путем сюда попасть с током крови из другого очага воспаления. Часто такое встречается при ангине, ревматизме, гриппе и др.
К системным симптомам относятся:
- повышение температуры;
- общая слабость.
Общая слабость и недомогание – результат интоксикации организма. Интоксикацию вызывают бактерии. Отравляющими агентами являются продукты их жизнедеятельности, распада тканей. Бактерии способны образовывать экзо- и эндотоксины. Экзотоксины выделяются живыми бактериями в окружающую их среду, а эндотоксины – после разрушения самой микробной клетки. Всасываясь в кровь, токсины вызывают повреждение тканей организма, повышение температуры.
В результате присоединения инфекции в очаг воспаления активно начинают проникать лейкоциты. В защите организма принимают участие тканевые макрофаги, лимфоциты.
В результате поглощения макрофагами микробов происходит презентация бактериальных антигенов лимфоцитам, что вызывает выделение веществ, способствующих миграции лейкоцитов.
В ответ на взаимодействие с антигеном, В-лимфоциты преобразуются в плазмоциты и начинают продуцировать антитела против возбудителя.

Вначале в воспаленную ткань входят фагоциты, в частности нейтрофилы. Они уничтожают микробы, вызвавшие повреждение ткани. Затем в очаг проникают моноциты, фагоцитирующие (поглощающие) погибшие клетки, тканевой детрит. На конечных этапах проникают лимфоциты.
Механизм повышения температуры следующий:
- Лейкоциты (нейтрофилы и макрофаги) в процесс поглощения и уничтожения микроорганизмов высвобождают интерлейкин-1.
- Интерлейкин-1 влияет на центр терморегуляции и перестраивает его работу.
- Интерлейкин-1 взаимодействует со специфическими рецепторами на поверхности нейронов центра терморегуляции.
- Активация рецепторов приводит к повышению активности фосфолипазы А2 – фермента, сопряженного с этими рецепторами.
- Под действием фосфолипазы распадаются фосфолипиды плазматических мембран нейронов с образованием арахидоновой кислоты.
- Арахидоновая кислота представляет собой источник для синтеза простагландинов группы Е.
- Простагландины повышают исходную точку центра терморегуляции. Он начинает воспринимать нормальную температуру тела за сниженную.
- В ответ центр терморегуляции активизирует процессы теплообразования.
- Снижается теплоотдача за счет сокращения сосудов кожи. Повышается обмен веществ в тканях, разобщение процессов тканевого дыхания и окислительного фосфорилирования.
О чем свидетельствует температура при бурсите локтевого сустава
Температура, возникающая при бурсите локтевого сустава, может быть общей и локальной. Локальное повышение объясняется следующими факторами:
При каких симптомах следует немедленно обратиться к врачу
В случае любой травмы локтевого соединения суставных концов плечевой, лучевой и локтевой костей стоит обратиться к врачу. Это считается профилактикой. Тщательное исследование (рентген, общий осмотр) позволит найти дефекты своевременно и принять меры по их ликвидации.
Обращаться к врачу следует при малейшем подозрении на воспаление, сопровождаемое ощущением дискомфорта и болью. В таком случае начальную форму заболевания можно попытаться вылечить дома, благодаря своевременному приему нестероидных противовоспалительных препаратов, иммобилизации конечности, различных компрессов и примочек.
Однако воспаление и развитие гнойного процесса может иметь молниеносный характер, если в ослабленный организм попадает патогенный микроорганизм. Симптомами острого гнойного бурсита является:
- резкий сильный отек в области локтя;
- сильное покраснение;
- локальное и общее повышение температуры до 38 ℃ и выше;
- образование гноя. Это можно предположить по симптому флюктуации и установить точно путем пункции.
Обращение к врачу — обязательная мера, позволяющая сохранить функцию конечности в дальнейшем, которая может быть нарушена в результате осложнений.

- Лечим острый бурсит без НПВС и гормонов
- Снятие боли уже через 1-2 сеанса!
- Без операции. Без рицидивов.
Дата публикации: 14.11.2018
Дата обновления: 13.02.2020
Все врачи клиники
- Почему и как развивается острый бурсит
- Когда уже точно пора бежать к врачу
- Острый бурсит локтевого сустава
- Острый бурсит коленного сустава
- Как продержаться до приема врача
- Что будет если не лечить
- Чем опасно самолечение
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.
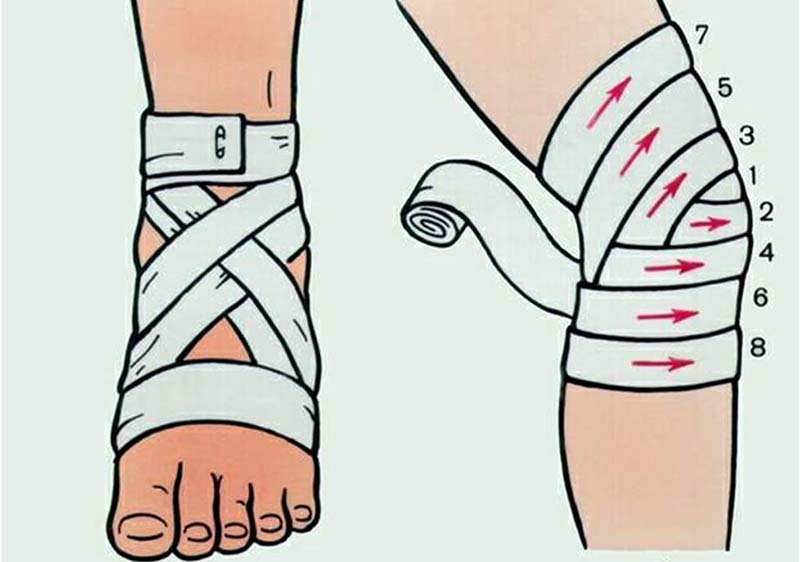
Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) – Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
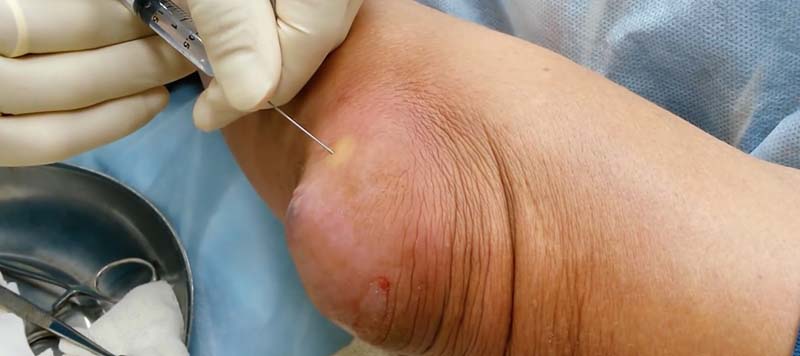
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
- Клиническая картина бурсита локтевого сустава
- Разновидности болезни
- Развитие заболевания и симптомы
- Характерные признаки заболевания
- Симптомы болезни
- Местные симптомы
- Системные симптомы
- Методы диагностики гнойного бурсита
Клиническая картина бурсита локтевого сустава
Бурсит локтевого сустава – заболевание, которое характеризуется развитием воспалительного процесса в суставной синовиальной сумке сочленения. Патологии подвержены люди, занимающиеся физическим трудом и спортсмены, локоть у них часто травмируется.
Для бурсита локтевого сустава характерна следующая клиническая картина:
- больной жалуется на появление боли в локте при движении;
- болезненная опухоль локтя в области проекции синовиальной сумки;
- ограниченная подвижность в сочленении по причине боли;
- повышение местной температуры повышается в области локтя;
- высокая температура тела в случае острого гнойного бурсита.
Важно установить причину воспаления синовиальной сумки. Это позволит предположить характер экссудата. В зависимости от этого фактора клиническая картина будет иметь особенности. Характером экссудата определяется тяжесть патологии и тактика дальнейшего лечения, время реабилитации.
Разновидности болезни
Симптомы бурсита могут разниться в зависимости от разновидности этой проблемы.
Если основываться на характере, который принимает заболевание, то выделяют острую форму (она развивается стремительно, за несколько дней) и хроническую (тянется долго, время от времени обостряется).
Если же сосредоточиться на причинах, то бурсит может быть септическим, инфекционным (то есть занесенным извне) или же асептическим, а также травматическим (развивается изнутри, приходит с лимфой).
Можно различать болезнь и по типу возбудителей: бывает неспецифический бурсит или специфический (вызывается гонококками, стафилококками, пневмококками, туберкулезной палочкой и другими возбудителями).
Важно и то, какая область поражена болезнью. Обычно ее тогда разделяют на бурсит плечевой, тазобедренный, локтевой, коленный, пяточный, лучезапястный или бурсит лодыжки. Кроме того, необходимо различать вид воспаления: они бывают серозными, геморрагическими или гнойными. В зависимости от всех вышеперечисленных факторов больной будет чувствовать себя по-разному, лечение тоже может различаться.
Различные виды бурсита имеют свои особенности.
Наиболее частым видом этого заболевания является плечевой бурсит, или бурсит плечевого сустава.
Плечевой бурсит проявляется болью в плече при отведении руки назад, одевании, вращательных движениях руками.
При диагнозе надключичный бурсит симптомы могут быть ошибочно приняты за плечелопаточный периартрит, что требует дифференциальной диагностики.
Развитие заболевания и симптомы
Обычно бурсит проходит три стадии. Сначала повреждаются клетки, затем выделяется жидкость, способная привести к заражению не только сустава, но и иных органов (ведь воспаление быстро разносится кровью), потом происходит восстановление целостности. Узнать заболевание не слишком трудно, нужно лишь обратить внимание на симптомы, чтобы поставить верный диагноз:
- У травмированного сустава появляется довольно большая припухлость (может достигать десяти сантиметров в диаметре). На ощупь она упругая мягкая.
- Появление достаточно сильных, ноющих или, наоборот, стреляющих болей, которые могут даже отдаваться в конечности. Ночью неприятные симптомы усиливаются, как и после долгого нахождения в неподвижном положении.
- В бурсе постепенно откладываются известковые соли, что не дает суставу нормально двигаться. Такое ограничение движений – важный симптом.
- Заболевание вызывает отеки, покраснение кожи.
- Может повышаться как местная, так и общая температура (вплоть до сорока градусов).
- Человек страдает от слабости, тошноты, общего недомогания – это тоже симптомы бурсита.
- Увеличиваются ближайшие к суставу лимфатические узлы.
Характерные признаки заболевания
Чаще всего гнойный бурсит поражает синовиальные полости локтевого, плечевого или коленного сустава. Симптомы несколько отличаются в зависимости от характера воспалительного процесса.
- При воспалении серозного характера в синовиальной полости скапливается жидкость, вследствие чего суставная сумка увеличивается в размерах. Визуально заметна припухлость сустава, сглаженность его контуров. Эта опухоль обычно безболезненна, на ощупь упругая, движения сустава она не затрудняет.
- Если серозное или катаральное воспаление переходит в гнойное, кожа над припухлостью становится красной и горячей. Отек сильнее и может распространяться на соседние органы – это говорит о том, что воспалительные процесс распространился за пределы сустава. При открытой ране на суставе может отмечаться скопление гнойного экссудата.
Симптомы болезни
В зависимости от локализации и характера течения бурсит сопровождается следующими симптомами:

Степень проявления симптоматики зависит от формы заболевания: серозной, геморрагической или гнойной. В случае серозного бурсита говорят о легкой тяжести заболевания.
При пункции сумки полученная жидкость будет светло-желтого цвета без гноя или крови. Если пунктат содержит эритроциты в большом количестве, то говорят о геморрагической форме.
Большое количество лейкоцитов говорит о присоединении инфекционного агента (бактерий), а в полости находится гной. В таком случае – это острый гнойный бурсит локтевого сочленения.
Тяжелее перенести организму удается гнойную форму, она сопровождается интоксикацией, системным поражением, а не местным. Серозная форма наиболее благоприятная в плане лечения и восстановления.
Выделяют местные и общие симптомы, характерные для бурсита локтевого сустава.
К местным симптомам относятся:
- покраснение — гиперемия;
- суставной отек;
- боль;
- местное повышение температуры;
- ограничение подвижности.
Механизм формирования бурсита:
Выраженная общая симптоматика характерна для острого гнойного бурсита. Наблюдается подобное в случае присоединения инфекции.
Обычно возбудителями являются гноеродные микробы: стафилококк, стрептококк – наиболее распространенная причина. Иными причинами могут быть: гонококки, пневмококки, микобактерии туберкулеза, риккетсии, хламидии, кишечная палочка.
Бактерии не обязательно попадают в полость сустава по причине повреждения. Они могут гематогенным путем сюда попасть с током крови из другого очага воспаления.
Часто такое встречается при ангине, ревматизме, гриппе и др.
К системным симптомам относятся:
- повышение температуры;
- общая слабость.
Общая слабость и недомогание – результат интоксикации организма. Интоксикацию вызывают бактерии.
Отравляющими агентами являются продукты их жизнедеятельности, распада тканей. Бактерии способны образовывать экзо- и эндотоксины.
Экзотоксины выделяются живыми бактериями в окружающую их среду, а эндотоксины – после разрушения самой микробной клетки. Всасываясь в кровь, токсины вызывают повреждение тканей организма, повышение температуры.
В случае любой травмы локтевого соединения суставных концов плечевой, лучевой и локтевой костей стоит обратиться к врачу. Это считается профилактикой. Тщательное исследование (рентген, общий осмотр) позволит найти дефекты своевременно и принять меры по их ликвидации.
Обращаться к врачу следует при малейшем подозрении на воспаление, сопровождаемое ощущением дискомфорта и болью. В таком случае начальную форму заболевания можно попытаться вылечить дома, благодаря своевременному приему нестероидных противовоспалительных препаратов, иммобилизации конечности, различных компрессов и примочек.
Однако воспаление и развитие гнойного процесса может иметь молниеносный характер, если в ослабленный организм попадает патогенный микроорганизм. Симптомами острого гнойного бурсита является:
- резкий сильный отек в области локтя;
- сильное покраснение;
- локальное и общее повышение температуры до 38 ℃ и выше;
- образование гноя. Это можно предположить по симптому флюктуации и установить точно путем пункции.
Обращение к врачу — обязательная мера, позволяющая сохранить функцию конечности в дальнейшем, которая может быть нарушена в результате осложнений.
При диагнозе бурсит симптомы определяются характером и степенью воспалительного процесса. Основные, наиболее характерные симптомы бурсита – это отек и припухлость в области сустава, ноющие или стреляющие боли в области сустава, ограниченная подвижность сустава, покраснение (гиперемия), повышение температуры, болезненность при пальпации (нажатии).
Первым признаком развивающегося бурсита является отек, не приносящий ни чувства боли, ни трудностей в подвижности сустава. На первый взгляд, состояние безобидное, поэтому зачастую люди не торопятся на консультацию к хирургу.
Но со временем, когда околосуставная сумка наполняется жидкостью и увеличивается, появляется резкая боль при движении локтя, кожа краснеет, температура растет. Дополнительные симптомы воспаления локтевого сустава — озноб, лихорадка и головные боли.
Гнойный бурсит (при отсутствии лечения) может привести к гнойному артриту. Основное отличие бурсита от артрита, подагры и псевдоподагры заключается в сохранении подвижности самого сустава.
При подозрении на бурсит разумно поскорее обратиться к хирургу для проведения диагностики, чтобы не допустить неприятных осложнений. Острый бурсит при неоказании медицинской помощи может со временем перейти в хроническую форму, характеризующуюся частыми обострениями и непростым лечением (вплоть до хирургического вмешательства).
Методы диагностики гнойного бурсита
Врач всегда сможет правильно поставить диагноз и назначить верное лечение. Ведь бурсит очень схож по своим симптомам с артритом, поэтому при появлении боли в суставе необходимо обратиться к специалисту.
Диагностика заболевания не предоставляет трудностей. Доктор проводит осмотр больного сустава, проверяет его подвижность.
Синовиальная сумка – что это такое?
Всего в организме человека находится около 160 синовиальных сумок.
Выделяют четыре их разновидности, в зависимости от расположения:
- Подкожные: находятся под кожей в местах костных выступов на разгибательных поверхностях суставов. Например, синовиальная сумка имеется на задней поверхности локтевого сустава. Они имеют одну или много камер. Подкожная бурса играет роль амортизатора, уменьшает трение между кожей и суставом, обеспечивает нормальную смещаемость кожи.
- Подфасциальные. Расположены под фасциями – оболочками из соединительной ткани, покрывающими мышцы. Играют ту же роль, что и подкожные.
- Подсухожильные. Расположены под сухожилиями – пучками соединительной ткани, при помощи которых мышцы прикрепляются к костям. Часто подсухожильные синовиальные сумки соединяются с суставами. Они могут охватывать сухожилия, и в этом случае называются синовиальными влагалищами сухожилий.
- Подмышечные. Располагаются между мышцей и костью, между мышцей и суставом. Способствуют амортизации и снижению силы трения.
В каких местах чаще всего возникают бурситы?
Наиболее частые места возникновения бурситов (расположены по убыванию частоты):
- плечевые суставы;
![]()
- локтевые суставы;
![]()
- коленные суставы;
- тазобедренные суставы;
![]()
- область пятки (воспаление синовиальной сумки, которая находится между ахилловым сухожилием* и пяточной костью).
![]()
*Ахиллово сухожилие – сухожилие икроножной мышцы, которое прикрепляется к пяточной кости.
Каковы причины возникновения бурсита?
Чаще всего к развитию бурсита приводит хроническая травма, когда многократно повторяется одно и то же движение. При прямом травмирующем воздействии наиболее подвержены заболеванию синовиальные сумки в области локтя и надколенника, которые находятся практически прямо под кожей.
Бурсит может развиваться при инфицировании синовиальной сумки.
Причины инфекционного бурсита:
- Попадание инфекции в сумку во время травмы (пореза). Наиболее распространенная причина. Чаще всего страдает синовиальная сумка локтевого сустава, так как она находится прямо под кожей.
- Ослабление иммунитета. При снижении защитных сил организма инфекция может попадать в бурсы с током крови или лимфы. Состояния, при которых ослабляется иммунитет:
- частые, постоянно рецидивирующие инфекционные заболевания;
- синдром приобретенного иммунодефицита (СПИД);
- злокачественные новообразования, лучевая терапия, химиотерапия;
- цирроз печени;
- алкоголизм, наркомания.
Классификация бурситов
Симптомы бурсита
Бурсит может протекать в острой, подострой и хронической форме.
Признаки бурсита характерны для воспалительного процесса.
Общие симптомы острого бурсита:
- Отечность. В области пораженного сустава определяется припухлость. Она обусловлена увеличением синовиальной сумки, скоплением в ней жидкости, застоем крови в сосудах в результате воспалительного процесса.
- Покраснение кожи. Кожа в области сустава становится горячей на ощупь за счет застоя крови.
- Боль. В результате развития воспалительного процесса и увеличения в размерах синовиальной сумки происходит раздражение нервных окончаний в области сустава. Возникают болевые ощущения, которые усиливаются во время движений, ощупывания.
- Нарушение функции сустава. Из-за боли и отека становятся ограничены движения в определенных направлениях.
- Нарушение общего состояния. Отмечается вялость, повышенная утомляемость, иногда – повышение температуры тела.
Особенности симптомов заболевания в зависимости от пораженного сустава
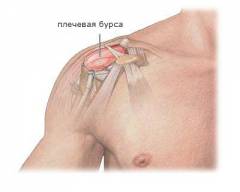
При остром плечевом бурсите отмечается припухлость и покраснение в области плечевого сустава. Боли обычно не очень сильные, общее состояние не страдает (если только бурсит не вызван инфекцией). Характерно то, что больной не может завести руку за спину и за голову. Она быстро устает. Иногда в области сустава ощущается онемение и покалывание.
При инфекционном поражении плечевого сустава возникает более сильная припухлость и покраснение, сильные боли. Повышается температура тела, возникает озноб, головные боли, общая слабость, разбитость, тошнота, рвота.
Возможные осложнения гнойного плечевого бурсита:
- абсцесс (гнойник) в области плечевого сустава;
- переход инфекционного процесса на сустав и развитие плечевого артрита;
- переход инфекционного процесса на плечевую кость и находящийся в ней костный мозг, развитие остеомиелита.
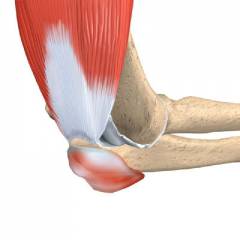
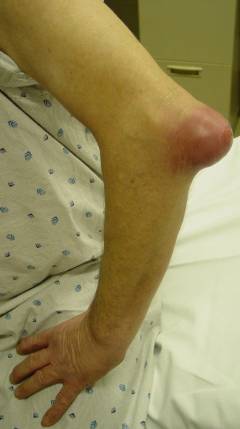
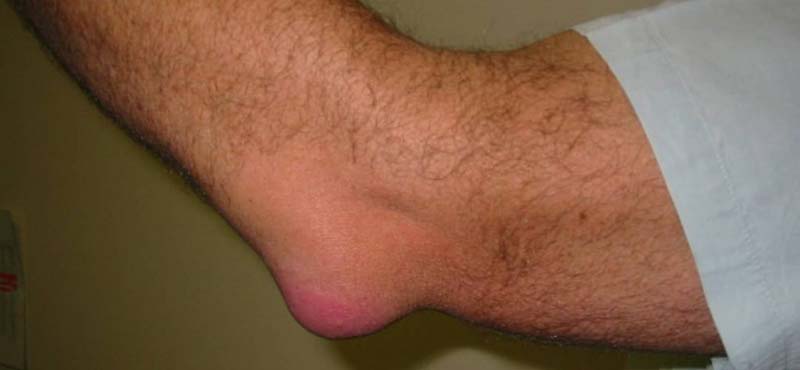
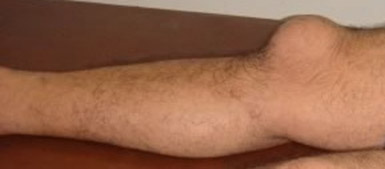
Проявления острого локтевого бурсита типичны: припухлость (особенно хорошо выражена на задней поверхности сустава), покраснение, боль, нарушение сгибания и разгибания. Под кожей можно прощупать мягкое образование – увеличенную синовиальную сумку, внутри которой скопилась жидкость. Острая форма может переходить в хроническую, которая протекает с периодами улучшения состояния и обострения.
При гнойном локтевом бурсите все симптомы выражены сильнее, отмечается повышение температуры тела, нарушение общего состояния. Увеличиваются расположенные под кожей в области локтевого сустава лимфатические узлы.
Возможные осложнения:
- гнойный локтевой артрит;
- остеомиелит (гнойное воспаление) плечевой, локтевой или лучевой кости;
- абсцесс (гнойник) в области локтевого сустава;
- образование свища – тоннеля, который соединяет полость гнойника с поверхностью кожи.
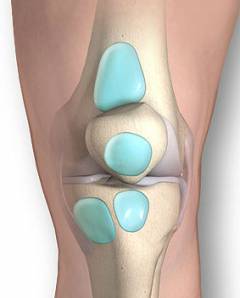
Выделяют три разновидности коленного бурсита:
- Воспаление синовиальной сумки, расположенной в подколенной ямке, то есть на задней стороне сустава.
- Воспаление синовиальной сумки, расположенной в области надколенника, то есть на передней поверхности сустава.
- Воспаление синовиальной сумки, расположенной кнутри от сустава.
Инфекционный коленный бурсит может осложняться гнойным артритом. Это чревато повреждением коленного мениска или расположенных внутри сустава крестообразных связок. Также может развиваться остеомиелит бедренной, большеберцовой, малоберцовой кости.
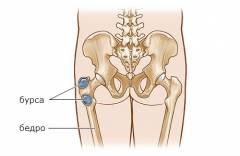
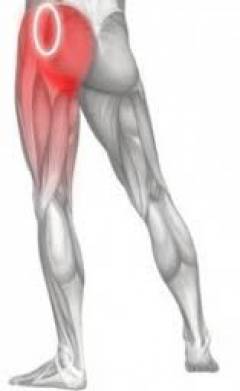
В области тазобедренного сустава находятся три крупных синовиальных сумки:
- Над вертелом бедренной кости – выступом, к которому прикрепляются мышцы.
- С внутренней стороны бедренной кости.
- В толще ягодичной мышцы.
Со временем боль притупляется, становится слабой. Она ощущается не в тазобедренном суставе, а как бы во всем бедре. У некоторых больных болевые ощущения возникают после длительного сидения на твердой поверхности.
При гнойном воспалении в синовиальной сумке возникает сильная боль. Из-за нее больной не может разогнуть бедро, повернуть его внутрь или наружу, отвести. Нога находится в полусогнутом и немного отведенном положении.
Нарушается общее состояние, повышается температура тела. Припухлость может быть заметна плохо, так как сустав окружен мощными мышцами.
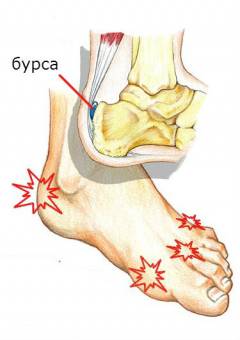
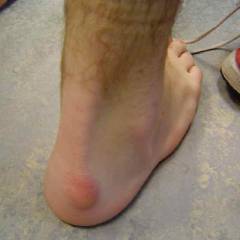
Наиболее распространенная причина неинфекционного пяточного бурсита – ношение обуви на высоких каблуках с жестким задником. Поэтому симптомы чаще всего развиваются у женщин. На задней поверхности пятки возникает припухлость, которая со временем увеличивается. Беспокоят боли. Подвижность в голеностопном суставе ограничена. При вставании на носки болевые ощущения значительно усиливаются.
Гнойный пяточный бурсит сопровождается характерными симптомами инфекционного процесса.
Возможные осложнения:
- образование гнойника (абсцесса);
- гнойный артрит голеностопного сустава;
- нарушение подвижности в результате повреждения связок и ахиллова сухожилия;
- остеомиелит костей голени.
Диагностика бурсита
Диагностикой и лечением бурсита занимается травматолог-ортопед. Этот специалист есть практически в каждой поликлинике и многопрофильной клинике.
Гнойный бурсит является хирургической патологией и ее лечением занимается, соответственно, хирург. Туберкулезный бурсит лечится во фтизиатрической клинике. Бурситами, вызванными инфекциями, передающимися половым путем, занимаются венерологи.
Лечение бурсита
| Метод лечения | Описание | Как применяется |
| Покой пораженной конечности, противовоспалительные препараты, пункции – как и при остром неинфекционном бурсите. | ||
| Антибиотикотерапия | Антибактериальные препараты непосредственно оказывают влияние на причину инфекционного бурсита – они уничтожают болезнетворные микроорганизмы. | Антибиотики выбирают в зависимости от вида возбудителя. Их применяют в таблетках или инъекциях. |
| Хирургическое лечение | Требуется при тяжелом течении бурсита, когда синовиальная сумка превращается в гнойник. | Хирург полностью иссекает бурсу. После операции заживление происходит медленно, проводят перевязки с мазями, курс антибиотиков. |
Самый надежный способ лечения хронического бурсита – хирургическое удаление синовиальной сумки. Операцию проводят в плановом порядке: врач назначает пациенту обследование и дату хирургического вмешательства. Если бурса не была инфицирована, то заживление после операции происходит в течение 10 суток.
Хронический инфекционный бурсит часто осложняется свищом: он представляет собой узкий ход, один конец которого открывается в полости синовиальной сумки, а другой – на поверхности кожи. Во время стихания патологического процесса свищ как будто закрывается, а во время обострения их него снова начинает выделяться гной, состояние больного ухудшается. Во время операции свищ должен быть полностью иссечен.
Рецидивы после хирургического лечения возникают редко: не более чем у трех из ста прооперированных.
В народной медицине существует немало рецептов для лечения бурсита и воспаления суставов. Ниже приведены наиболее распространенные. Перед тем, как применять ту или иную методику, обязательно проконсультируйтесь с врачом.
Народное лечение бурсита при помощи прополиса

Необходимые ингредиенты:
- прополис – 10 г;
- водка – 100 мл.
**Согревающие компрессы можно делать только после того, как снизится температура тела и утихнет боль.
Народное лечение бурсита листьями капусты и лопуха

Необходимо взять лист капусты или лопуха, сбить при помощи скалки. Кожу в области пораженного сустава смазать растительным маслом. Приложить лист на место поражения, прибинтовать и обмотать теплой тканью. Ходить так в течение дня, на ночь повязку сменить. Лечиться до тех пор, пока не исчезнет опухоль и боль.
Народное лечение бурсита при помощи меда и лука

Ингредиенты:
- стружки хозяйственного мыла 1 часть;
- мед – 1 часть;
- луковица – 1 штука.

Народное лечение бурсита при помощи хвойного настоя
Необходимы веточки, иглы и шишки сосны. Их нужно залить холодной водой, поставить на газовую плиту и прокипятить в течение 30 минут. Затем снять, закрыть кастрюлю, укутать ее в теплую ткань и настаивать в течение 12 часов.
Полученный настой добавлять в ванну:
- для общей ванны – 1,5 кг;
- для ножной ванны – 250 г.
Необходимо несколько столовых ложек измельченного лопуха залить литром воды, поставить на плиту, довести до кипения и прокипятить в течение 15 мин. Затем в течение 15 минут настоять и остудить так, чтобы настой был теплым. С ним можно делать компрессы. Лопух снимает воспаление и способствует заживлению.
Читайте также: