Заболевания костно суставного аппарата
МЕЖПОЗВОНКОВЫЙ ОСТЕОХОНДРОЗ
- дегенерация межпозвоночного диска со значительным снижением его высоты, склерозированием дисковых поверхностей позвонков и реактивным разрастанием краевых поверхностей остеофитов.
Этиология: имеет значение механическая перегрузка позвоночника, его постоянная травматизация в связи с неблагоприятными условиями труда и быта, занятий некоторыми видами спорта (тяжелая атлетика, акробатика).
Клиника: тупые боли и скованность в соответствующем участке позвоночника, быстрая утомляемость мышц спины.
При шейном остеохондрозе – боль от умеренной до мучительной в шее, отдающая в затылок и руки, усиливающаяся при поворотах и наклонах головы. Головная боль, шум в голове или ушах, головокружение, двоение в глазах, повышение АД, тошнота, рвота.
Остеохондроз грудного отдела – боли по ходу позвоночника, грудной клетки, опоясывающие, сковывающие грудь, либо в левой половине грудной клетки, что формирует картину псевдокоронарного синдрома, но в отличие от ИБС боль в груди не связана с ходьбой, а бывает при ротации, наклонах позвоночника, в покое.
Остеохондроз поясничного отдела – боли в области крестца тупые или острые.
Рентген-исследование позвоночника – частичное или на всем протяжении уменьшение высоты диска, сужение межпозвоночного пространства.
Лечение: в период обострения – постельный режим, с щитом под матрацем для разгрузки позвоночника. Легкая гимнастика, массаж.
Анальгетики (анальгин, аспирин, индометацин), новокаиновая блокада, витамины группы В, никотиновая кислота.
Физиолечение – УЗ, электрофорез с новокаином, УФО, хвойные ванны. Хирургическое лечение – при межпозвоночной грыже.
ДЕФОРМИРУЮЩИЙ ОСТЕОАРТРОЗ (ДОА)
- хроническое заболевание суставов, в основе которого лежит дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, деформация суставов. Страдают около 10% населения, чаще женщины 40-60 лет, после 60 лет – почти у 100% населения.
Этиология: не известна.
Различают первичный ДОА - в основе преждевременное старение и дегенерация суставного хряща
вторичный ДОА - в результате различных заболеваний
суставов (артриты, травмы).
Рентгенография сустава – сужение суставной щели, деформация эпифизов костей, образующих сустав.
Исследование синовиальной жидкости: жидкость прозрачная или слабо мутная, высокой вязкости.
1) Разгрузка пораженных суставов: запрещается длительная ходьба, длительное стояние, ношение тяжести, не ходить по лестнице, пользоваться костылями и палками.
2) Нормализация массы тела – разгрузочные дни, уменьшение калорийности пищи.
3) Улучшение микроциркуляции в костной ткани: рибоксин, АТФ, ретаболил, калия оротат, курантил, трентал, витамин Е, хондроитин сульфат.
Физиолечение: УЗ-лечение, ДДТ, электрофорез с новокаином, анальгином. При болях в суставах и синовите – НПВС – ибупрофен, индометацин, вольтарен.
РЕВМАТОИДНЫЙ АРТРИТ
- хроническое аутоиммунное системное воспалительное заболевание соединительной ткани с преимущественным поражением суставов по типу прогрессирующего полиартрита с последующей деформацией суставов и развитием анкилозов.
Распространенность 0,5-1% населения, чаще женщины.
Этиология – неизвестна. Имеется генетическая предрасположенность к заболеванию (частота заболеваний среди родственников повышена), важную роль играют инфекционные агенты (вирусы).
В основе патогенеза – аутоиммунная реакция – повреждение сустава (синовит) - повреждение хряща и костей (паннус) – анкилоз (замещение грануляционной тканью хрящевой ткани).
В крови – обнаруживается ревматоидный фактор.
Рентгенография суставов – остеопороз, сужение суставной щели.
Лечение: НПВС – аспирин 1г × 4 р/д после еды.
Диклофенак натрия (вольтарен, ортофен), индометацин.
ГКС – преднизолон, кеналог.
Иммунодепрессанты – азатиоприн, метатрексат, купринил.
Иммуномодуляторы – гемосорбция, плазмоферез, тималин,
Физиолечение – УФО суставов, УВЧ.
Санаторно – курортное лечение.
Хирургическое лечение – протезирование суставов.
Скелет — это универсальная конструкция, состоящая из очень твердого материала — костей. В организме взрослого человека 206 костей, которые с помощью суставов, хрящевой или соединительной ткани составляют каркас для тела человека. Мышечная система вместе с костно-суставной формируют опорно-двигательный аппарат, то есть обеспечивают опору телу, дают возможность людям двигаться, защищают внутренние органы.

Скелет человека подразделяется на осевой (голова, шея, позвоночник, грудная клетка) и добавочный отдел (ключицы, лопатки, верхние и нижние конечности).
Распространенные заболевания костно-суставной системы
| Болезнь | Виды | Симптомы | Главные причины |
| Артрит | Ревматоидный | Онемение конечностей | Аллергия |
| Инфекционный | Тошнота, рвота, повышение температуры тела | Инфицирование микроорганизмами | |
| Остеоартрит | Боль и хруст в суставах | Неправильное питание, в т. ч. употребление алкогольных напитков | |
| Артроз | Тазобедренного сустава | Ограничение двигательной активности | Врожденный вывих бедра |
| Коленного сустава | Болезненная подвижность в пораженном суставе | Разрыв связок, перелом бедра | |
| Спондилоартроз | Припухлость сустава | Большая нагрузка на позвоночник | |
| Плоскостопие | Статическое | Нарушения осанки и походки | Избыточный вес |
| Травматическое | Отечность в области лодыжки | Последствие перелома стопы | |
| Остеопороз | Гормональный | Значительная утомляемость | Сбои в работе гормональной системы |
| Старческий | Судороги в ногах | Неусвояемость кальция в кишечнике | |
| Подагра | Подагрический | Отек в области пораженного сустава, появление своеобразных наростов | Нарушение функций почек, повышенный уровень мочевой кислоты в крови |
Диагностика костно-суставной системы
Эффективным методом изучение костей и суставов считается лучевое исследование, а именно рентгенодиагностика. Рентгенологическая диагностика — надежный, быстрый и доступный способ анализа состояния суставов и костно-мышечной системы. Этот метод осуществляется с помощью получения изображений нужных отделов скелета, полезен для определения и лечения неотложных состояний. При анализе лучевых исследований отмечают все костно-мышечные изменения, деформации суставных щелей.
- Компьютерная томография. Методика исследования, которая позволяет диагностировать сложные заболевания опорно-двигательного аппарата, в том числе позвоночного столба. С помощью КТ исследований можно выявить костно-деструктивные процессы, наличие внутрисуставных повреждений, опухолевых процессов.
- Рентгенограмма. Метод, основанный на способности рентгеновских лучей проходить через анатомические структуры организма человека, и регистрации степени ослабления рентгеновского излучения на специальной пленке. С его помощью диагностируются травмы, переломы, наличие вывихов в суставах, деформации костей и суставов человека.
- Магнитно-резонансная томография. Один из самых эффективных методов диагностики костно-мышечной системы. Подходит при обследовании суставов, позвоночника, межпозвоночных дисков, мягких тканей, костей конечностей. Дает намного больше сведений, чем если было проведено несколько других обследований.
- Ультразвуковое исследование. Безопасный метод, который покажет все возможные костно-мышечные заболевания на любой стадии развития как у взрослых, так и у детей.
- Флюорография. Используется для массовых профилактических исследований в основном для органов грудной клетки.
Лечение болезней
При плоскостопии результативное тепловое лечение, например, ванны с травами, ортопедическая обувь, лечебная физкультура.
Заботиться о здоровье костно-суставной системы нужно с детства. Для профилактических целей, в первую очередь нужно соблюдать правильный режим питания, вести активный образ жизни, заниматься спортом. Важно помнить о витаминах и минералах, которые поддерживают и укрепляют кости и суставы, это кальций, витамин D, фосфор.
Человек, как вид, достиг эволюционного успеха благодаря совершенствованию не только высшей нервной деятельности. Без хорошей подвижности, даже самый умный организм не смог бы выстоять в борьбе за выживание. Поэтому заболевания костей и суставов очень сильно сказываются на качестве жизни больного человека.
Анатомо-физиологические изменения при патологии
Человек способен к двигательной активности благодаря подвижным соединениям между костями скелета – суставам. Именно они позволяют ходить, бегать, прыгать, разговаривать, поднимать ложку и жевать. Кроме мимических, любые движения возможны только благодаря им.
В норме все части сустава (покрытая гиалиновым хрящом поверхность кости, связки и внутрисуставные элементы), слаженно участвуют в акте движения.
При заболевании, патологические изменения могут развиваться в любой структуре, однако, почти всегда приходится иметь дело с одновременным поражением нескольких элементов.
Преобладающий механизм патологии – воспалительная реакция с характерными для неё симптомами:
- боль;
- покраснение кожи над очагом воспаления (гиперемия);
- отёк;
- местное, ограниченное повышение температуры в зоне воспаления.
Суммируясь, эти проявления приводят к пятому признаку классической воспалительной реакции – нарушению функции.
Разнообразие диагнозов

Основные категории, выделенные среди всех болезней опорно-двигательной системы, рассмотрим подробнее.
К этой группе относятся заболевания, в силу тех или иных причин, приводящие к нарушению двигательной функции сустава. Название в некоторой мере отражает сущность происходящих изменений:
- деструкции компонентов сустава, связанные с инфекционным агентом (как напрямую, так и опосредованно);
- снижение функциональности из-за воспалительных изменений (здесь – ревматические болезни, кристаллические артропатии и т. д.);
- артрозы (подкатегории поделены по локализации поражения – колено, локоть, тазобедренный сустав);
- сюда также отнесли разрушения суставных структур, не описанные в предыдущих рубриках.
Отдельно от этой категории следует рассматривать вторичные артропатии суставов, которые сопутствуют онкологическим и эндокринным болезням.
Иногда встречается название – диффузные болезни мягких тканей. Речь ведётся об аутоиммунных ревматических болезнях, похожих по синдромальным проявлениям, имеющих сходный механизм развития и общие подходы к лечению.
Названия этих болезней:
- системная красная волчанка;
- системная склеродермия;
- дерматополимиозит;
- болезнь Шегрена;
- васкулиты.
Нередко сопровождаются патологией со стороны связок, синовиальной капсулы, сухожилий.
Эта категория отражает болезни позвоночника. Сюда внесены: остеохондроз, спондилёз, нарушения осанки и разнообразная патология межпозвоночных дисков.
В причинах лидируют воспалительные процессы. В других случаях, нарушения происходят на фоне механических факторов. Так, в последнее время отмечается тенденция к росту числа врождённых аномалий позвоночника.
Включает заболевания, при которых патологическим изменениям подвергаются прилежащие к суставу мышцы, синовиальная оболочка и сухожилия.
К болезням мышц отнесены миозиты, отложения солей кальция в ткани, и некоторые другие состояния (инфаркт, разрыв, паралич и т. д.).
Заболевания синовиальной оболочки и сухожилий подразумевают воспалительные процессы, кальцификацию. Щёлкающий палец вынесен в отдельную подкатегорию.
По названию, можно догадаться, что сюда внесены поражения кости и хрящевой ткани. Это остеопороз, остеомиелиты (снижение плотности и размягчение кости, соответственно), болезнь Педжета, остеохондрозы суставов (плеча, кисти и т. д.), случаи асептического некроза, остеолиза (полного рассасывания кости).
Дифференциальная диагностика
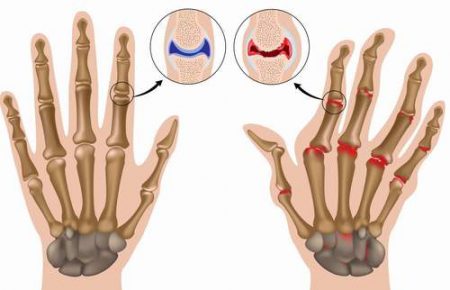
Симптомы и внешние проявления многих суставных болезней во многом сходны (воспалительная реакция, помните?). Но различия всё-таки есть. И если их знать, то можно не пропустить заболевание, чреватое серьёзными последствиями для суставов и костей.
В таблице рассмотрим ведущие признаки самых распространённых заболеваний опорно-двигательного аппарата.
Механизм поражения и причины развития
Ведущие симптомы и прогноз
Чрезмерная нагрузка, срыв компенсаторных механизмов. Нельзя рассматривать, как изолированное поражение суставного хряща – это заболевание всего сустава.
Чаще всего страдают крупные опорные суставы (коленный, тазобедренный).
Чаще всего болеют пожилые люди.
Боль при ходьбе или после неё, похрустывание при движениях, ограничение подвижности и деформация за счёт разрушения костных структур.
Своевременное и полноценное лечение помогают долго сохранять физиологический объём движений.
Болезни подвержены люди среднего возраста
Отёк, скованность, боль не связаны с нагрузкой. Более часто обнаруживается скопление жидкости, вовлечение в процесс суставной капсулы и связок. Деформация развивается медленнее, обусловлена поражением мягкотканных структур и хряща.
Прогноз в ряде случаев серьёзный.
Объединяет целую группу заболеваний. Причина и пусковой фактор не изучены, однако, в развитии доказана роль наследственности.
Чаще болеют дети и подростки.
Боль, припухлость в очаге поражения. В большинстве своём, течение благоприятное.
Системные поражения соединительной ткани
Развиваются по аутоиммунному механизму. Начинается выработка антител к тканям собственного организма. Пусковой фактор не выявлен. Суставная патология часто служит первым проявлением.
Ведущие симптомы – артралгия и скованность, боли в мышцах. Значительно повреждаются сухожилия (уплотняются, укорачиваются).
Сопровождаются специфическими изменениями в показателях крови. Прогноз серьёзный.
Означают дегенеративные проблемы с суставами позвоночника. Причины разные. Чаще всего – остеохондроз. Но встречаются и вторичные, вследствие других заболеваний. Отдельно стоят инфекционные и онкологические дорсопатии.
Воспалительные – чаще начинаются в возрасте до 40 лет.
По МКБ Х не включены в эту категорию болезни позвоночника (артриты и спондилиты), сопровождающие некоторые воспалительные болезни желудочно-кишечного тракта:
- при болезни Крона;
- бактериальных инфекциях ЖКТ;
- гельминтозах;
- глютенчувствительная энтеропатия и др.
Естественно, что боль в костях и суставах при таких болезнях возникает, как проявление основного заболевания, источник которого несколько отстоит от опорного аппарата.
Клиническая значимость

Представленная информация, призвана показать, что совершенно различные по причине и лечению болезни, сходны в своих проявлениях. Костно-суставной аппарат даёт почти одинаковые симптомы, которые могут отличаться лишь по степени выраженности, хронологии появления.
Разница – в нюансах: в отдельных случаях патлогии сильнее боль, больше отёк, болеть начинает только после нагрузки и т. п. Даже эффективность назначенного лечения может стать диагностическим критерием.
Болезни суставов и костей, должен лечить не только врач-ортопед или травматолог. Разнообразие механизмов развития и патологических процессов, делает патологию мультидисциплинарной. Среди названий медицинских профессий, занимающихся лечением таких больных, встречаются и ревматологи, и терапевты, и физиотерапевты и мануальщики.
Cамостоятельная диагностика, не говоря уж о самолечении, может быть опасна.

Заболевания суставов и костей, позвоночника и пародонта являются звеньями единой патогенетической цепи, имя которой – нарушение минерального обмена. Без коррекции метаболизма кальция добиться стойкой ремиссии при лечении этих и других костно-суставных патологий невозможно.
Зри в корень – ищи общую причину родственных заболеваний!
Болезнью современной медицины является отсутствие комплексного подхода. Специалисты лечат исключительно заболевания своей сферы. С пародонтитом пациент идёт к стоматологу, с болями в позвоночнике – к неврологу, с артритом – к ревматологу, с переломами – к травматологу. И каждый врач назначает узконаправленную терапию, призванную облегчить болезненные симптомы. Но, увы, глубинная причина нарушений здоровья костно-суставной системы зачастую остаётся за бортом внимания практикующих медиков.
А заболевания суставов и костей, позвоночника и пародонта – плоды одного древа, созревающие обычно синхронно. И сезон их созревания печально известен как приближение биологической старости. Границы анатомо-физиологического старения подвижны, и многие болезни сегодня значительно помолодели. Например, заболевания суставов и костей, позвоночника и пародонта перестали быть редкостью у 30-летних, так что считать эти недуги уделом только пожилых людей неправильно.
Почему прекрасный пол всё-таки является слабым?
Женщины вступают в полосу повышенного риска развития артритов и артрозов, пародонтита, остеохондроза и остеопороза с началом менопаузы. С уменьшением выработки половых гормонов будто бы лопается тот волшебный защитный купол, который охранял кости, суставы , зубы, а также красоту волос и зубов женщины.
Гормоны, или Кто правит бал на внутренней сцене?
Не только синхронность возникновения и развития костно-суставных заболеваний указывает на их общую причину, но и прямая связь с гормональным статусом. Гормоны – главные действующие лица на внутренней сцене человеческого организма, они и определяют час икс, когда наши кости, суставы, зубы дадут слабину. В чём это выразится? В первую очередь, в одряхлении всех видов соединительной ткани , к которой как раз и относятся кость, хрящ, пародонт. Тут и не медлят явиться незваные гости – заболевания суставов и костей, позвоночника и пародонта.
Дело в том, что мужской тестостерон и женские эстрогены отвечают не только за репродуктивные функции – без них невозможно обновление тканей, рождение клеток. Главным анаболическим гормоном является всё-таки тестостерон, которым не богат женский организм, отчего скелет женщин изначально более хрупок. При климаксе до критических уровней падают не только эстрогены, но и тестостерон, что и ведёт к резкой потере костной массы – остеопорозу.
Рассмотрим примерную схему развития остеопороза. Гормональный дефицит снижает образование костных клеток остеоцитов, участвующих в минерализации кости, поэтому кальций из крови не поступает в костную ткань. В кости образуются поры и пустоты, так как процесс костной резорбции (разрушения) при недостатке половых гормонов наоборот усиливается, остатки минерального матрикса (в котором преобладает кальций) поступают в кровь. Кровь в принципе способна содержать крайне малое количество кальция (в норме 99 % этого минерала должно быть сконцентрировано в скелете). Но поскольку костная ткань его не принимает, как раньше, начинается минеральный дисбаланс – нарушение кальциево-фосфорного обмена.
Заболевания суставов и костей, позвоночника и пародонта как следствия нарушения минерального обмена
Нарушение минерального обмена лежит в основе болезней тканей пародонта. При пародонтозе в челюстных тканях начинаются дегенеративно-дистрофические процессы, в связи с чем зазоры между зубами становятся всё больше. При пародонтите (который встречается у 90 % людей) разрушение структуры челюстной кости сопровождается воспалением тканей пародонта, нагноением зубодесневых карманов. Исследования свидетельствуют о прямой зависимости тяжести пародонтита от степени утраты минеральной плотности костями.
На связь артроза и артрита с костной системой указывают их альтернативные названия – остеоартроз и остеоартрит. В обоих случаях имеют место дегенеративно-дистрофические изменения в суставах, разрушение хряща, однако при остеоартрите они происходят на фоне воспаления. Термин остеохондроз также объединяет два древнегреческих корня (кость + хрящ), указывающих на связь заболевания с тканями как кости, так и хряща.
Хотя заболевания суставов и костей, позвоночника и пародонта протекают обычно параллельно, разрушение костной ткани распознать на начальном и срединном этапах проблематично. Но на подспудно идущую деминерализацию и резорбцию костей указывают проявления деструктивных процессов:
- в пародонте (налёт, зубной камень, кровоточивость дёсен, подвижность зубов, нагноение в зубо-десневых карманах);
- в суставах (боль, скованность, появление краевых разрастаний кости – остеофитов, хруст при нагрузке, воспаление при артрите).
Это позволяет называть пародонтоз и пародонтит, артроз и артрит, а также остеохондроз заболеваниями-маркерами, спутниками остеопороза.
Кальций, знай своё место!
Кальций очень важен не только для костей, зубов, волос, ногтей, но и для суставов, так как входит в состав хряща и связок. Однако, вопреки громким обещаниям рекламодателей – крупных фармкомпаний, лечить заболевания суставов и костей, позвоночника и пародонта обычными кальцийсодержащими препаратами бесперспективно. Ведь при нарушении кальциевого обмена задача состоит не просто в том, чтобы ввести в организм как можно больше кальция – это как раз опасно в связи с риском развития гиперкальциемии и кальцификации сосудов, органов и мягких тканей!
При коррекции минерального обмена необходима целенаправленная доставка кальция в его основное депо – кость, для чего необходимо восстановить костеобразование, т.е рождение новых остеоцитов! А это возможно лишь путём воздействия на эндокринную систему, через увеличение уровня тестостерона.
Собственно, медицина давно пришла к такому решению, пытаясь лечить костно-суставные патологии введением дополнительных гормонов. Однако гормонозамещение, давая быстрый лечебный эффект, оказывает массу разрушительных побочных действий, а также окончательно подавляет естественное производство гормонов организмом.
Безопасный, согласующийся с физиологией человека способ направить кальций по пути истинному был найден российскими учёными, открывшими уникальные свойства апипродукта гомогената трутнево-расплодного. Содержащиеся в нём энтомологические гормоны оказались для человека предшественниками гормонов, которые стимулируют синтез собственного тестостерона, а тот в свою очередь – остеосинтез и минерализацию кости.
Индивидуализированный подход к профилактике и терапии костно-суставных заболеваний
На основе гомогената трутнево-расплодного как ключевого анаболического компонента были созданы не имеющие аналогов остеопротекторы:
- Остеомедвключает в состав, кроме гомогената, 200 мг цитрата кальция – наиболее безопасной, эффективной, легкоусвояемой соли Са. В пересчёте на элементарный макроэлемент это всего 40 мг Са, однако с учётом обеспечения его точного попадания в цель (кости), большего и не надо во избежание гиперкальциемии и кальцификации. Остеомед отлично подойдёт как средство профилактики остеопороза и сопутствующих заболеваний, а так же для укрепления зубов, волос, ногтей.
- Остеомед Форте содержит, кроме гомогената, 250 мг цитата кальция, полезные для костно-суставной системы витамины Д3 и В6 (в трутневом гомогенате они также содержатся в естественном виде). Увеличение количества Са и витаминов Д3 и В6 делает этот препарат эффективным при тяжёлых переломах , сильной деминерализации костей и гипокальциемии (подтверждённых денситометрией и анализами).
- Остео-Вит с трутневым гомогенатом обогащён витаминами Д3 и В6, но не содержит кальция. Это средство поможет наладить минеральный обмен тем, у кого выявлены гиперкальциемия и кальцификация (например, камни в почках или обызвествление сосудов). Остео-Витспособствует правильному перераспределению уже имеющегося в организме кальция, укреплению и восстановлению костной ткани, а также стимулирует иммунитет, препятствует развитию воспалительных процессов.
В зависимости от специфики протекания костно-суставных патологий, от концентрации Са в организме следует отдать предпочтение одному из названных препаратов. Заболевания суставов и костей, позвоночника и пародонта требуют индивидуализированного подхода к своей профилактике и терапии, что и учли разработчики данной серии остеопротекторов.
- Одуванчик П — хондропротектор (защитник хрящевой ткани), стимулирующий образование новых хондроцитов – клеток хряща;
- Апитонус П, улучшающий кровообращение и питание околосуставных тканей и костей;
- Дигидрокверцетин Плюс, нормализующий состояние сосудов, кровоток и питание соединительных тканей.
Лечение остеопороза, артрита, пародонтита, пародонтоза, остеохондроза и других костно-суставных патологий натуральными, безопасными и одновременно эффективными средствами возможно. Это лучшая альтернатива высокодозированным препаратам кальция, химиопрепаратам и гормонозамещению, побочные эффекты которых бьют по жизненно важным органам и системам и в конечном итоге только ухудшают положение вещей.
Ревматоидный артрит
Стопа входит в число частых локализаций патологического процесса при данном заболевании. Изменения в суставах стопы развиваются обычно на фоне развернутой клинической картины заболевания, когда к уже пораженным суставам добавляются новые суставы, как крупные, так и мелкие.
Характерным для заболевания является симметричный характер поражения суставов. Заболевание развивается постепенно, особенностью его является преимущественное поражение соединительной ткани суставной капсулы и мелких сосудов с преобладанием фиброзного некроза. В абсолютном большинстве случаев поражаются суставы кисти, затем идут голеностопные суставы, к которым позже присоединяются другие суставы, в том числе стопы. Болеют преимущественно женщины в возрасте от 17 до 50 лет, но обычно после 40 лет. Заболевание имеет длительное течение, сопровождается частыми рецидивами, дает преждевременную инвалидность.
Суставные изменения при ревматоидном полиартрите характеризуются определенной цикличностью. Различают экссудативный, пролиферативный и фиброзно-склеротический варианты. Развернутой клинической картине диффузного заболевания соединительной ткани суставной капсулы зачастую предшествуют стертые малопроявляющиеся формы, своевременная диагностика которых имеет большое практическое значение, так как в этот период профилактические и лечебные мероприятия наиболее эффективны.
Ранним признаком ревматоидного полиартрита считается поражение суставов пальцев рук и голеностопного сустава с последующим развитием характерного симптомокомплекса (постоянные боли, припухлость, утренняя скованность, гипотония, пигментация кожи). Процесс локализуется преимущественно в проксимальных межфаланговых, пястно-фаланговых суставах пальцев и синовиальных влагалищах.
Существенное значение в диагностике ревматоидного полиартрита имеют характерные для заболевания отклонения от нормы ряда биохимических показателей (протеинемия с гипергаммаглобулинемией, увеличенная СОЭ, высокая дифениламиновая реакция, положительная проба Ваалера—Роуза). Развитие болезни и вовлечение в патологический процесс суставов стопы на фоне указанных изменений облегчают диагностику заболевания. Значительные затруднения встречаются в тех случаях, когда наиболее характерные проявления заболевания со стороны суставов кисти отсутствуют, а имеется только клиника изолированного поражения суставов стопы.
У больных с указанной формой в отличие от поражения других суставов отмечаются ускоренное развитие и более выраженная активность патологического процесса, что можно объяснить, по-видимому, наличием на стопе множества синовиальных сумок и влагалищ, находящихся в условиях повышенной механической нагрузки. Статические нагрузки и перегрузки стопы, по всей вероятности, играют роль разрешающего фактора, так же как охлаждение, неблагоприятные условия труда и быта, психоэмоциональное перенапряжение и др.
Процесс с самого начала локализуется в синовиальных сумках и влагалищах, где под влиянием воспалительных изменений происходит дезорганизация соединительнотканной структуры этих образований, развивается синовит пролиферативного типа. Постепенно при прогрессировании заболевания экссудативный компонент воспаления сменяется пролиферативнодеструктивным артритом, что рентгенологически проявляется выраженным остеопорозом, сужением суставной щели, поражением хряща, другими признаками обезображивающего остеоартроза. В этой стадии мягкие ткани пораженных суставов уплотнены, ригидны, болезненны, в процесс вовлекаются слизистые сумки, развиваются бурситы, тендовагиниты. Все суставы, особенно пальцев, делаются тугоподвижными, нередко они анкилозированы в порочном положении, приобретая вычурную форму.
Прогноз заболевания неблагоприятный, процесс и в наше время приводит к инвалидности. Однако в отличие от острого ревматического полиартрита при нем почти никогда не страдает сердце.
В настоящее время отсутствуют достаточно эффективные методы лечения, обеспечивающие выздоровление больных. Необходимость проведения операций на стопе возникает обычно в случае порочных деформаций пальцев, мешающих пользоваться обувью и вызывающих функциональные нарушения. В таких случаях прибегают к корригирующим операциям.
При ревматоидном полиартрите с хроническим рецидивирующим течением с наибольшим успехом применяют физиои бальнеотерапевтические процедуры, грязелечение, лечебную гимнастику, массаж, новокаиновые блокады с введением лекарственных веществ (лидаза, гепарин, трипсин, иногда кеналог) при одновременном проведении общего лечения (метиндол, делагил, бутадион и др.).
В последние годы появились сообщения о хороших перспективах использования криотерапии в лечении данного заболевания, однако этот метод пока в стадии разработки. Деформирующий артроз первого плюснефалангового сустава. По частоте заболевание стоит на третьем месте после деформирующего артроза коленного и тазобедренного суставов и нередко сопутствует им.
Развитие деформирующего артроза первого плюснефалангового сустава приводит к формированию болезненного ригидного пальца, следствием чего являются нарушения статико-динамической функции стопы из-за перераспределения нагрузки на ее наружные отделы. Боль резко усиливается во время ходьбы и быстро возвращается к прежнему уровню интенсивности по прекращении нагрузки. Вьщеляют три стадии заболевания, отражающие динамику развития патологического процесса.
I стадия — периодические боли в переднем отделе стопы при длительной ходьбе, быстрая утомляемость, рентгенологически — незначительное сужение суставной щели и некоторое уплотнение костной ткани суставных концов. II стадия — постоянные боли при длительной нагрузке, ограничение движений в суставе, главным образом в тыльную сторону, утолщение головки I плюсневой кости; рентгенологически — выраженное сужение суставной щели, склероз суставных концов с наличием небольших костных разрастаний, чаще с латеральной стороны. III стадия — появление болей в состоянии покоя, выраженная деформация сустава, ограничение пассивных движений в тыльную сторону и отсутствие их в подошвенную, перенос нагрузки при ходьбе на передненаружный отдел стопы, образование на подошвенной поверхности в области головок IV—V плюсневых костей болезненных омозолелостей. Рентгенологически — полное замыкание сустава, выраженная деформация и склероз суставных концов, обширные костно-краевые разрастания.
В начальных стадиях заболевания хорошие результаты лечения обеспечивают консервативные методы (лечебная гимнастика, массаж мышц стопы и голени, теплые ножные ванночки с содой или морской солью по 10—15 мин, ортопедическая обувь с поперечной и продольной выкладкой сводов). Физиотерапевтическое лечение назначают при сильных болях (парафино-озокеритовые аппликации, фонофорез гидрокортизона). В ряде случаев прибегают к параартикулярному введению кеналога, гидрокортизона. При далеко зашедшем или прогрессирующем процессе и неэффективности консервативного лечения в течение 4—6 мес показано оперативное вмешательство. Без предварительного консервативного лечения операции выполняют больным с выраженными клиническими проявлениями (сильные боли, выраженная деформация, ригидность пальца). В случае двустороннего поражения суставов последовательно выполняют операции вначале на одной, а затем на другой стопе. Благодаря этому в послеоперационном периоде исключается излишняя статическая нагрузка на оперированную стопу, которая может привести к отеку и тугоподвижности оперированного сустава.
Классическая методика операции заключается в резекции проксимальной фаланги I пальца, капсулярной артропластике и последующем вытяжении за I палец. Некоторые хирурги [Баулина Е.Н., 1979; Аренберг А.А., 1987] выполняют операцию по упрощенной методике, отказавшись от артропластики и вытяжения за палец. По мнению авторов, данная методика операции типа Шеде — Брандеса при артрозе первого плюснефалангового сустава имеет определенные преимущества перед общепринятой (упрощение техники операции, возможность раннего начала движений в оперированном суставе, исключение осложнений, связанных с вытяжением за I палец). В пользу операции свидетельствуют отдаленные результаты.
Техника операции следующая
Операцию выполняют под местной инфильтрационной или внутрикостной анестезией. Полуовальным разрезом длиной 6—8 см, выпуклостью обращенным в подошвенную сторону, обнажают капсулу первого плюснефалангового сустава. После отсепаровывания кожи с подкожной жировой клетчаткой и продольного рассечения капсулы выделяют и отводят кнаружи сухожилие длинного разгибателя большого пальца.
Следующий этап — раскрытие сустава и резекция на протяжении 8—10 мм суставного конца проксимальной фаланги. Для этого продольно — до кости —рассекают мягкие ткани, расположенные над внутреннебоковой поверхностью проксимальной фаланги I пальца, суставом и головкой I плюсневой кости, и с помощью распатора производят их поднадкостничную мобилизацию. Нормальные размеры и форму головки I плюсневой кости восстанавливают, удаляя костно-хрящевые разрастания. Если сесамовидная кость спаяна с головкой I плюсневой кости, ее не удаляют, а тупо отделяют от деформированного края головки. Диастаз в плюснефаланговом суставе создают за счет резекции основания проксимальной фаланги I пальца. Для этого суставной конец фаланги при согнутом положении I пальца выделяют из мягких тканей и вывихивают в тыльную сторону. В этом положении пилой Джильи производят резекцию суставного конца фаланги на протяжении 6—8 мм.
В общепринятом варианте операцию заканчивают выполнением капсулярной артропластики: головку I плюсневой кости окутывают лоскутом, выкроенным заранее из капсулы сустава. Если отказаться от выполнения указанного этапа операции, то отпадает необходимость в вытяжении пальца на шине Белера, которая для этих целей вгипсовывается в заднюю гипсовую лонгету. Операцию заканчивают послойным зашиванием раны при правильном положении I пальца.
В послеоперационном периоде основное внимание уделяют разработке движений в пальце. Движения начинают на 2-й день после операции, постепенно увеличивая их продолжительность до 5 мин. Занятия лечебной гимнастикой ежедневные, по 5—6 раз в день. Полную нагрузку на оперированную стопу разрешают через 3 нед.
После снятия швов (на 10—12-е сутки) больных выписывают на амбулаторное лечение, рекомендуют теплые ванны для стоп, массаж, лечебную физкультуру. До 1,5—2 лет после операции рекомендуют носить ортопедическую обувь с выкладкой продольного и поперечного сводов. Можно пользоваться индивидуальными стельками (лучше пробковыми) с мягкой прокладкой под головками плюсневых костей. Стельки вкладывают в свободную для больных обувь типа полуботинок.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Читайте также:


