Склеродермия бушке что это
Склередема Бушке – это редкое склеродермоподобное заболевание, характеризующееся индуративно-фиброзными изменениями кожных покровов. Клинически проявляется утолщением, уплотнением кожи лица, шеи, верхней части туловища, приводящим к ограничению движений. Диагноз ставится на основании гистологического исследования пораженного участка кожи. В ряде случаев лечение не требуется, склередема регрессирует самостоятельно. При длительном упорном течении используются разные методы терапии – глюкокортикостероиды, антифиброзные средства, фототерапия. Также эффективно применение факторов свертывания крови, лучевой терапии.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы склередемы Бушке
- Осложнения
- Диагностика
- Лечение склередемы Бушке
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Склередема Бушке (СБ, син. ‒ отечная склеродермия, прогрессирующая доброкачественная подкожная индурация, склередема взрослых) – патология, по симптоматике сходная с очаговой склеродермией и кожными проявлениями системной склеродермии. Впервые данная болезнь была описана немецким дерматологом А.Бушке в 1902 году. Существует 2 возрастных пика заболеваемости – от 1 года до 20 лет, от 41 до 50 лет. Женщины страдают чаще, чем мужчины. Склередема нередко ассоциирована с другими аутоиммунными ревматическими заболеваниями (ревматоидным артритом, анкилозирующим спондилоартритом, синдромом Шегрена), злокачественными новообразованиями, особенно из области онкогематологии.

Причины
На сегодняшний день точная причина склередемы Бушке неизвестна. Однако прослеживается четкая связь между развитием склередемы и перенесенной стрептококковой инфекцией верхних дыхательных путей, вирусными инфекциями (краснухой, эпидемическим паротитом, ветрянкой). Имеются сведения о возникновении склередемы после туберкулезного лимфаденита. Также фоном для появления СБ служат эндокринные болезни – сахарный диабет, тиреотоксикоз, инсулинома. Предполагается роль наследственной предрасположенности. Были описаны семейные случаи СБ.
Патогенез
Механизм патологических процессов при склередеме Бушке остается не до конца изученным. Некоторые авторы утверждают, что под влиянием различных триггеров нарушается вегетативная иннервация дермы, вырабатываются медиаторы воспаления. В результате в дерме и подкожной клетчатке происходит избыточное накопление мукоидоподобных веществ (гиалуроновой кислоты, мукополисахаридов), разрастание коллагеновых и эластических волокон.
Склередема после стрептококковой ангины обусловлена молекулярной мимикрией, т. е. сходством антигенной структуры стрептококка и клеток дермы, что приводит к выработке антител и перекрестной иммунной реакции. При сахарном диабете важное значение отводится длительной гипергликемии и инсулинорезистентности, стимулирующим синтез коллагена и его неферментативное гликозилирование, из-за чего волокна коллагена становятся менее эластичными и более жесткими.
Классификация
В клинической ревматологии существует классификация, выделяющая три типа склередемы Бушке (в зависимости от предшествующего заболевания), различающихся по течению, прогнозу и требуемым методам лечения:
- ТипI(классический, постинфекционная СБ). Возникает после перенесенного стрептококкового тонзиллофарингита, а также вирусных инфекций. Наиболее частый и благоприятный вариант.
- ТипII(СБ, ассоциированная с парапротеинемией). Развивается при заболеваниях, при которых в крови обнаруживаются патологические белки-парапротеины – гемобластозах, множественной миеломе, макроглобулинемии Вальденстрема. Самый тяжелый тип течения.
- ТипIII(диабетическая СБ). Эта разновидность характерна для людей с плохо контролируемым сахарным диабетом 2 типа. Чаще встречается у мужчин.
Симптомы склередемы Бушке
Начало обычно острое, внезапное. На лице и шее появляются мелкие участки уплотнения. Кожные складки и морщины лица сглаживаются. Процесс очень быстро распространяется на верхнюю часть груди и спины. Может быть затронута кожа рук, ног, поясницы, но кисти и пятки всегда остаются интактными. Кожа приобретает бледный или слегка синюшный оттенок. По плотности и напряженности кожу можно сравнить с парафином, ее не удается собрать в складку. Поражение всегда симметричное.
Больной ощущает стягивание, скованность и затруднения движений. Нарушается мимика лица. При этом пациент не испытывает боли, чувство зуда или покалывания. Иногда наблюдается увеличение языка и сухость слизистой оболочки глаз (ксерофтальмия). Может страдать регуляция потоотделения, как в сторону повышения, так и понижения. Атрофия, характерная для системной и очаговой склеродермии, отсутствует. В результате сильного уплотнения кожи груди ограничивается дыхательная экскурсия грудной клетки - пациенту становится трудно дышать. Возможен перикардит, сопровождающийся сдавливающей болью в области сердца, отечностью ног и тяжестью в правом подреберье.
Осложнения
Склередема Бушке редко вызывает серьезные осложнения. Описаны лишь единичные случаи инвалидизации больных из-за выраженного затруднения движений, снижающего работоспособность и лишающего возможности самообслуживания. Ксерофтальмия может привести к кератиту, изъязвлению и прободению роговицы. При перикардите есть риск возникновения жизнеугрожающих нарушений ритма сердца и тяжелой сердечной недостаточности. В основном неблагоприятные последствия, представляющие опасность для пациента, связаны с патологией, на фоне которой развилась СБ – сахарный диабет, новообразования.
Диагностика
Курацией пациентов со СБ занимаются врачи дерматологи и ревматологи. В постановке диагноза важную роль играют анамнестические данные, а именно ‒ перенесенные и сопутствующие заболевания. При осмотре кожа гладкая, блестящая и плотная. При перикардите в сердце выслушиваются глухие тоны, также отмечаются признаки недостаточности кровообращения – увеличение печени, разбухание яремных (шейных) вен. Проводятся следующие виды обследования:
- Лабораторно-инструментальная диагностика. В общем и биохимическом анализах крови обнаруживаются маркеры воспаления – увеличение лейкоцитов, ускоренная скорость оседания эритроцитов, повышенная концентрация С-реактивного белка. На эхокардиографии выявляются утолщение листков перикарда, выпот в перикардиальную полость.
- Биопсия кожи. Гистологическое исследование уплотненного участка кожи - главный диагностический метод, достоверно подтверждающий склередему Бушке. Отмечаются следующие изменения – диффузный склероз, гиалиноз дермы, атрофия волосяных фолликулов, сальных, потовых желез, скопление большого количества муциноподобного вещества. В подкожной клетчатке ‒ разрастание эластических, коллагеновых волокон.
Помимо диагностики СБ, обследование должно быть направлено на поиск болезни, которая могла послужить пусковым фактором. Особенно это касается II и III типов. Для этого определяется содержание антистрептолизина-О, гликированного гемоглобина, парапротеинов в крови. В моче исследуется уровень общего белка, наличие белка Бенс-Джонса. При необходимости проводится иммунофенотипирование клеток крови, трепанобиопсия – взятие образца костного мозга для микроскопии.
СБ в первую очередь нужно дифференцировать с очаговой и системной склеродермией. С этой целью производится анализ на специфические антитела – антинуклеарный фактор, антитела к топоизомеразе, антицентромерные антитела. Также склередему следует отличать от диффузного эозинофильного фасциита, поздней кожной порфирии, синдрома Вернера (прогерии взрослых).
Лечение склередемы Бушке
Пациенты подлежат обязательной госпитализации в ревматологическое или дерматологическое отделение. Этиотропной терапии не существует. Однако чаще всего, например, во многих случаях I типа склередемы, никакого лечения не требуется. Заболевание регрессирует самостоятельно через несколько недель. Нередко достаточно проведения терапии причинной патологии (антибиотики, сахароснижающие препараты, химиотерапия и т. д.), спровоцировавшей СБ. При тяжелом и упорном течении склередемы применяются различные методы патогенетического воздействия:
- Медикаментозные. Для замедления разрастания соединительной ткани в коже и подкожной жировой клетчатке используются антифиброзные препараты (пеницилламин, колхицин). Иногда назначаются инъекции фермента гиалуронидазы. Также применяются лекарственные средства, подавляющие воспалительный процесс – топические и системные глюкокортикостероиды (преднизолон), цитостатики (метотрексат).
- Немедикаментозные. К нелекарственным способам относится ПУВА-терапия, которая заключается в наружном или пероральном приеме лекарства, повышающего чувствительность к ультрафиолету (УФ) с последующим облучением кожи УФ-волнами длинного спектра. Имеются данные об эффективности локальной лучевой терапии, внутривенного переливания XIII фактора свертывания крови.
Прогноз и профилактика
Склередема Бушке – доброкачественное заболевание, очень редко приводящее к серьезным осложнениям. Примерно у половины всех пациентов наступает самостоятельный регресс симптомов. В единичных случаях возможны выраженные затруднения движений. Прогноз главным образом определяется болезнью, послужившей фоном для склередемы. В качестве профилактики может быть рекомендован грамотный контроль гликемии людям с сахарным диабетом, ранняя диагностика злокачественных новообразований, общие меры по укреплению иммунитета для предотвращения вирусных инфекций и стрептококковой ангины – регулярные физические упражнения, сбалансированное питание, закаливание и пр.

Несмотря на разное происхождение склеродермических заболеваний, почти все они в начале своего развития могут иметь сходную клиническую картину, что затрудняет их раннюю диагностику, требует от врача знаний клинических проявлений, умения тщательно собирать анамнез, детально обследовать больных, используя современные методы диагностики.
Учитывая, что при диффузных заболеваниях соединительной ткани поражения кожи относятся к числу постоянных симптомов и чрезвычайно многообразны, а специфических нозологических признаков крайне мало, в диагностическом плане особый интерес представляет склеродермоподобное заболевание "склеродерма Бушке" (отечная склеродермия, прогрессирующая доброкачественная подкожная индурация, склеродерма взрослых) – редкое заболевание кожи неясной этиологии, характеризующееся плотной диффузной отечностью дермы и подкожной клетчатки.
В литературе указано два пика заболеваемости: в возрасте от одного года до двадцати лет и от сорока одного года до пятидесяти; женщины болеют в два раза чаще, чем мужчины. Начало заболевания почти всегда связано с какой-либо инфекцией верхних дыхательных путей (ангина, тонзиллит, фарингит, скарлатина, корь, коклюш, грипп, пневмония). У некоторых больных заболевание возникает после тяжелой травмы. Ряд авторов считают, что в развитии склеродермы Бушке важную роль играет инфекционно-токсический и ли инфекционно-аллергический процесс.
Представляем случай диагностики склеродермы Бушке.
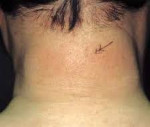
Пациент М., мужчина, 69 лет, пенсионер. Поступил в ревматологическое отделение Луганской городской клинической многопрофильной больницы № 1 в марте 2011 года с уплотнением кожи и чувством стягивания в области верхней части спины, передней брюшной стенки (рис. 1), скованностью в области шеи. Заболел в октябре 2010 года, когда впервые отмечены гиперпигментация и уплотнение участка кожи в области правой лопатки диаметром около 15 см. За медицинской помощью не обращался, применял парафиновые аппликации. Постепенно (в течение нескольких месяцев) уплотнение распространилось на верхнюю часть спины, боковые поверхности живота. В марте 2011 года при обращении к дерматологу была заподозрена системная склеродермия, в связи с чем больной был направлен к ревматологу. Уточнить причины возникновения данного заболевания не удалось.

В анамнезе:туберкулез легких с 2005 года, коралловидный камень левой почки. Аллергологический и наследственный анамнез не отягощен. На протяжении 20 лет работал проходчиком в шахте.
Данные объективного обследования.Общее состояние удовлетворительное. Сознание ясное.

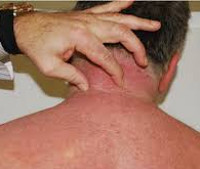
Температура тела 36,7°С. Кожа в области верхней части спины и задней поверхности шеи значительно уплотнена, в складку не берется, лишена своего нормального рисунка. Поражение симметричное. Кожа натянута, гиперемирована (рис. 2). Участки уплотнения кожи в области передней брюшной стенки бледные с участками гиперемии. Кожа лица не поражена, мимика сохранена, открытие рта свободное. Участков атрофии нет, чувствительность кожи не нарушена. Волосяной покров на участках с измененной кожей отсутствует.
Анализ результатов дополнительных методов исследования подтвердил отсутствие системности поражения и позволил провести дифференциальную диагностику настоящего заболевания с эозинофильным фасциитом и синдромом Вернера.
Диагностика. Учитывая характерные симметричные изменения кожи в виде значительного ее уплотнения, натянутости и гиперемии в области верхней части спины, задней поверхности шеи и передней брюшной стенки, отсутствие нормального рисунка кожи и возможности образования ее складки при нормальной коже лица, сохраненной мимике, а также отсутствие признаков системности процесса, принимая во внимание данные гистологического исследования кожного лоскута (утолщение дермы, умеренный гиалиноз коллагеновых волокон, волосяные фолликулы, потовые и сальные железы атрофированы, в подкожной клетчатке – разрастание гиалинизированных коллагеновых волокон, незначительные воспалительные инфильтраты – вокруг сосудов, стенки сосудов дермы склерозированы) и опираясь на результаты дифференциального диагноза с другими склеродермоподобными заболеваниями, больному был выставлен диагноз склеродермы Бушке области шеи, спины, боковых поверхностей живота.
Лечение. Основой терапии склеродермы Бушке являются глюкокортикоиды, антифиброзные препараты, при необходимости используют симптоматическое лечение. После постановки диагноза больному был назначен метилпреднизолон в суточной дозе 16 мг в течение месяца, с последующим снижением дозы по 2 мг каждые 10 дней.
Через месяц отмечена положительная динамика, которая проявлялась в уменьшении плотности кожи в области шеи, спины, боковой поверхности живота, улучшилась подвижность в шее и спине. Пациент находится под динамическим наблюдением и продолжает лечение метилпреднизолоном в дозе 8 мг в сутки.
Обсуждение. Прогноз для жизни при склеродерме Бушке благоприятный. Исследователи этой проблемы отмечают возможное самопроизвольное разрешение болезни в течение нескольких лет. Пациенты со склеродермой Бушке подлежат наблюдению у ревматолога с динамическим контролем клинических, лабораторных и инструментальных данных.
Представляя этот клинический случай, мы надеемся обратить внимание врачей различных специальностей на разнообразие склеродермоподобных заболеваний и особенности кожных проявлений при отсутствии системных поражений. Настороженность специалистов в отношении этой группы заболеваний будет способствовать своевременному направлению данных пациентов к ревматологу, ранней постановке диагноза и качественному лечению их базисными препаратами.
Псориаз относят к неинфекционным заболеваниям дермы. Точные причины прогрессирования недуга остаются неизвестными по сей день. Псориаз опасен тем, что на его фоне могут развиться тяжелые аутоиммунные патологии.
Так, на фоне чешуйчатого лишая часто прогрессирует так называемая бляшечная склеродермия. Данная патология характеризуется поражением кожного покрова и соединительной ткани. Болезнь нередко приводит к инвалидизации человека.
Чтобы избавиться от склеродермии, нужно снизить синтез коллагена, а также воспользоваться препаратами для подавления работы иммунной системы. Дополнительно могут использоваться НПВС и антибиотики широкого спектра действия.
Рассмотрим подробнее патогенез, причины, виды и способы лечения склеродермии.
О чем в этой статье?
Определение и причины патологии

Склеродермия является одной из наиболее распространенных аутоиммунных патологий. Код по МКБ-10 – М34. Болезнь имеет хронический характер. Для склеродермии характерно медленное прогрессирование.
Под данным термином подразумевают патологию, при которой соединительная ткань подвергается рубцеванию. Под воздействием патологических изменений нарушается тканевой обмен и кровообращение в мелких капиллярах/сосудах.
При развитии склеродермии начинает усиленно вырабатываться коллаген. Данное вещество склерозируется и затвердевает. Если не лечить недуг своевременно, внутренние органы поражаются и в них начинают прогрессировать необратимые изменения.
По статистике, женщины страдают от склеродермии чаще. Причем недуг чаще всего возникает у пациентов в возрасте 45-50 лет. Отметим, что склеродермия бывает очаговой и системной.
Основными причинами заболевания являются:
Также к склеродермии предрасполагают вредные привычки (алкоголизм, курение), несбалансированное питание, плохая наследственность.
Виды склеродермии

Бляшечная склеродермия для жизни опасна или нет? По словам медиков, все будет зависеть от типа недуга. К примеру, очаговая склеродермия является не столь опасной, как системная (многоочаговая).
Мелкоочаговый тип недуга встречается гораздо чаще. Обычно при данном заболевании поражены лишь отдельные участки кожи, а внутренние органы остаются здоровым. Тем не менее, при несвоевременном лечении существует вероятность развития спазма сосудов, синдрома Рейно, поражения костно-мышечной ткани.
Очаговая склеродермия, в свою очередь, тоже подразделяется на несколько видов:
Очаговая склеродермия имеет положительный прогноз.

Системная склеродермия представляет огромную опасность для здоровья и жизни пациента в целом. Недуг встречается достаточно часто у женщин в период климакса, но заболевание может быть и врожденным.
Для системной склеродермии характерно поражение не только кожного покрова и костно-мышечной ткани, но и внутренних органов. В частности, могут поражаться легкие, органы ССС, почки.
Системная склеродермия тоже бывает нескольких типов:
При системной склеродермии прогноз неблагоприятный.
Симптоматика болезни

Очаговая и системная склеродермия сопровождаются нарушениями со стороны кожи и костно-мышечной ткани. На первоначальных этапах недуг может протекать бессимптомно. Первым признаком заболевания является появление плотного отека на дерме.
Обычно отечность возникает на коже лица, рук или ног. Со временем отек увеличивается в размере. Он может быть болезненным при пальпации. При несвоевременном лечении кожа постепенно утолщается.
Помимо отека, характерными признаками склеродермии являются:
- Синдром Рейно. У пациента появляется покалывание и жжение в кистях, конечности могут неметь. Кожа на руках и ногах изменяет свой цвет, спазмируются мелкие капилляры и сосуды.
- Рубцевание кожного покрова. Кожа огрубевает, пальцы на руках и ногах утолщаются. При несвоевременном лечении развивается ревматоидный артрит.
- Появление кисетообразных складок вокруг рта.
- Повышение восприимчивости к холоду.
- Белые пигментные пятна на коже лица.
- Нарушение мимики. Бляшечная склеродермия может привести к необратимым изменениям в области носогубной складки.
Также пациенты постоянно жалуются на повышенную утомляемость, головные боли и потерю аппетита.

Системная склеродермия сопровождается поражением внутренних органов. Как правило, патология затрагивает почки, органы пищеварительной системы, сердечно-сосудистую систему и легкие.
Зачастую в патологические изменения вовлекаются органы пищеварительной системы. В таких случаях склеродермия сопровождается метеоризмом, изжогой, диареей, нарушением перистальтики кишечника. На фоне недуга могут развиться язвенная болезнь желудка и 12-перстной кишки, панкреатит, гастрит, гастродуоденит и пр.
Как уже отмечалось выше, помимо пищеварительной системы, могут поражаться:
- Почки. В таких случаях повышается артериальное давление, нарушается процесс опорожнения мочевого пузыря, появляются белки и эритроциты в моче. Нередко развивается почечная недостаточность.
- Сердечно-сосудистая система. Если склеродермия затрагивает сердце, то нарушается функция левого желудочка, деформируется миокард, воспаляется мышечная оболочка сердца. Также недуг сопровождается одышкой, повышением частоты сердечных сокращений. В запущенных случаях развивается сердечная недостаточность. В значительной мере повышается вероятность развития инфаркта.
- Легкие. При поражении легких у человека возникает хронический сухой кашель (мокрота не отделяется), сильная одышка во время физических нагрузок, воспаление плевры. Также на легких могут образовываться рубцы и уплотнения.
Если склеродермия поражает дополнительно периферические нервы, то у человека болят и немеют конечности, нарушается чувствительность кожи на руках и ногах.
Диагностика и лечение бляшечной склеродермии

Терапия начинается с диагностических мероприятий. Сначала врач проводит устный опрос, изучает историю болезни пациента, уточняет жалобы. Далее прослушивается сердце и легкие при помощи фонендоскопа.
Диагностика предусматривает сдачу общего анализа крови и мочи, сдачу анализа крови на антитела к склеродермии, капилляроскопию. Также может проводиться биопсия пораженных тканей, рентген внутренних органов, ЭКГ, исследование дыхательной функции, компьютерная томография легких.
После прохождения вышеперечисленных процедур врач ставит диагноз. Тактика терапии предопределяется стадией и видом склеродермии. Традиционно лечение предусматривает:
- Использование антифиброзных препаратов. Лучшим медикаментом данного сегмента считается Купренил. Также неплохо себя зарекомендовала Лидаза.
- Применение антибиотиков, относящихся к группе пенициллинов. Как они действуют на организм человека, страдающего от бляшечной склеродермии, неизвестно. Но на практике доказано, что пенициллины позволяют купировать воспалительный процесс и предотвратить переход патологических изменений на внутренние органы.
- Нестероидные противовоспалительные средства. Они не помогают локализовать патогенный процесс, но при помощи НПВС удается устранить неприятные симптомы склеродермии. Обычно назначаются Найз, Диклофенак, Ибупрофен или Индометацин.
- Использование гормональных препаратов (Преднизолон, Метипред). Способствуют купированию неприятных симптомов недуга.
- Назначение цитостатических средств. Они уменьшают синтез лимфоцитов Т и В, которые сами по себе являются аутоагрессивными.
- Применение препаратов для улучшения циркуляции крови (Пентоксифиллин, Дипиридамол) и сосудорасширяющих средств (Амлодипин, Бисопролол, Верапамил). Эти лекарства назначаются при поражении органов ССС.
Отдельно стоит отметить, что существуют противопоказания при склеродермии бляшечной. Так, пациентам категорически противопоказаны переохлаждение, курение, алкогольные напитки, стрессы, длительное принятие солнечных ванн, посещение соляриев.
Также пациентам не рекомендуется все время находиться в статическом положении. Следует заниматься ЛФК, йогой, скандинавской ходьбой или плаванием, чтобы поддерживать костно-мышечную ткань в тонусе.
Склередема взрослых Бушке — отечная склеродермия, прогрессирующее доброкачественное подкожное индурирование, склеродерма взрослых.

Такой патологический процесс наблюдается и в детском организме. Женщины в 2 раза болеют чаще (в 20-25 лет), чем мужчины.
Течение процесса
Патология зачастую возникает после какой-то перенесенной инфекционной болезни, преимущественно в ротовой полости, зеве, верхних дыхательных путей и пр. Она развивается сразу за ангиной, тонзиллитом, фарингитом, скарлатиной, коревой инфекцией, коклюшем, гриппом, пневмонией, паротитом, рожей и др. У части заболевших патология возникала спустя некоторый период после травмирования.
Болезнь начинает внезапно, с формирования крайне плотного отека дермы и подкожной клетчатки. В начале в основном шейной и лицевой части. Уплотнения достаточно быстро генерализуется на плечевую, грудную поверхность, верхнюю область спины, реже на нижние конечности. На последних процесс имеет гораздо меньшую выраженность. Кисти и стопы не вовлекаются в процесс, и если наблюдается поражение их, то это как редкость с минимальным проявлением.
Плотность и напряженность сравнима с парафиновым инфильтрированием кожи и подкожной клетчатки. Кожные покровы при этом гладкие, отсутствует нормальный рисунок. Мимика скудная, складки кожи и морщины сглажены. Атрофические явления отсутствуют. Поврежденная кожа натянута, ей характерна бледность или легкая синюшность, часто можно увидеть интенсивную гиперемию. Больные предъявляют жалобы на скованность во время движения шеей, в плечевом поясе и на ощущения стягивания. Слизистые оболочки не подвергаются повреждению. По Шуману (Schuermann) этой патологии характерна макроглоссия при отсутствии субъективных ощущений в отличие от диффузной склеродермии, которой свойственна микроглоссия. Чувствительность сохранена. Наблюдается красный либо белый дермографизм. У некоторых больных отмечается расстройство. Отсутствуют пигментирование, депигментирование и телеангиоэктазии.
Патпроцесс прогрессирует в течение двух-трех недель, а потом остается на одном уровне. По сведениям одних авторов патология продолжается от восьми месяцев до полутора лет, других авторов — от трех месяцев до года, либо вообще до восьми и более лет. Патология подвергается излечиванию, даже в тех вариантах, когда на протяжении продолжительного периода медикаментозная терапия безрезультативная, то есть происходит самоизлечение.
Этиология и патогенетический механизм
Причины и механизм развития до конца не изучены. Поскольку патология развивается после перенесенного инфекционного заболевания, то можно предполагать наличие инфекционно-токсического либо инфекционно-алергического процесса. Некоторые авторы предполагают воздействие инфекции на вегетативную нервную систему либо расстройство периферического кровообращения, обуславливающее накопление в межуточной ткани мукоидного вещества. Другие же утверждают, что происходит нарушение кожной проницаемости. Не исключается и патогенетическая роль эндокринного нарушения, преимущественно щитовидной и половых желез.
Диагностирование и дифдиагностика
На начальном этапе кране трудно отдифференцировать от диффузной склеродермии. Острое начало, локализация верхней части туловища и без затрагивания конечностей, неизмененное общее состояние, а также патогномоничная глубокая “парафиновая” плотность дают возможность различить эти патологии между собой в начале развития. В сомнительных вариантах вопрос разрешается методом наблюдения.
Склередему Бушке достаточно легко отдифференцировать от отеков почечного либо сердечного генеза (отсутствует ямка при давлении и пр.), от микседемы, дерматомиозита (нет истинных отеков на шейной и лицевой части и воспалительных изменений и пр.), заболевания Dercum (отсутствуют ограниченных, болевых уплотнений во время придавливания и пр.), склередемы и отека новорожденных, трихинеллеза и прочее.
Прогноз и лечение
Жизненный прогноз благоприятный. Очень редко пациенты с таким диагнозом умирают от интеркуррентной инфекционной патологии.
При склередеме взрослых Бушке наблюдается самопроизвольное излечение, но продолжительность патологического процесса может быть значительной. Таким образом, применяются попытки ускорения разрешения патологического процесса рядом медикаментозных препаратов.
Рекомендовано скрупулезное обследование пациента с целью дальнейшего осуществления патогенетической терапии (эндокринные средства, ликвидация очагов фокальной инфекции и пр.). В основном назначается тепло (ванны и пр.) и массаж. Целесообразным считается прием витамина Е.
Некоторые авторы утверждают о целесообразности применения кортикостероидной терапии. Однако, прием глюкокортикостероидных препаратов на сегодняшний день остается до конца неизученным.
Антибиотиковая терапия малоуспешна. Иногда назначается общее ультрафиолетовое облучение.
Профилактически пациентам следует остерегаться переохлаждения, травмирования и каких либо инфицирований организма.
Читайте также:


