Синдром прямой и косой мышц живота
Мышечно-тонические синдромы области брюшной стенки – абдоминальгии, могут возникнуть в ответ на патологическую импульсацию из рецепторов органов брюшной полости или позвоночника.
Например, висцерогенный мышечный дефанс Блюмберга-Щеткина и симфизо-стернальный синдром Брюггера.
В этотой статье будет рассмотрена абдоминалгия вертебральной этиологии и абдоминалгия, возникающая на фоне миофасциальной дисфункции мышц брюшной стенки.
Чтобы далее рассматривать клинические появления псевдовисцеральной (вертеброгенной, миофасциальной) абдоминалгии и симфизо-стернального синдрома в частности, необходимо кратко остановиться на анатомии мышц упоминаемых в данной статье.
М. rectus abdominis, прямая мышца живота, лежит на обеих сторонах сбоку от средней линии и состоит из продольных мышечных пучков, идущих в вертикальном направлении. Она начинается от передней поверхности V, VI и VII реберных хрящей и от мечевидного отростка грудины, затем, постепенно суживаясь, направляется вниз иприкрепляется крепким сухожилием к лобковой кости на пространстве между симфизом и tuberculum pubicum. Низкое начало прямой мышцы в сравнении с животными, как уже говорилось, обусловлено расширением у антропоморфных обезьян и у человека грудной клетки, ставшей опорой для развившейся мускулатуры верхней конечности в связи с брахиацией (у обезьян) и трудом (у человека). На своем протяжении мышца прерывается идущими поперечно (3—4) сухожильными перемычками, intersectibnes tendineae. Перемычки срастаются с передней стенкой влагалища, в котором расположен m. rectus. Intersectiones tendineae представляют следы бывшего сегментарного развития вентральной мускулатуры. Они имеют и функциональное значение: разделяя мышцу на отдельные сегменты, они дают возможность каждому из них сокращаться самостоятельно.
М. obliquus externus abdominis, наружная косая мышца живота, — самая поверхностная из всех трех широких мышц живота. Она начинается на боковой поверхности грудной клетки от восьми нижних ребер восемью зубцами, причем волокна идут сверху вниз и медиально. Такая широкая площадь начала мышцы и вместе с тем более низкое в сравнении с четвероногими расположение ее обусловлены усилением мускулатуры верхней конечности, которая у антропоморфных обезьян служит средством для перебрасывания тела с дерева на дерево (брахиация), а у человека — органом труда. Необходимость большой опоры для мышц верхней конечности вызывает расширение и удлинение грудной клетки и оттеснение книзу прикрепляющихся на ней брюшных мышц — косых и прямой. Волокна наружной косой мышцы представляют как бы продолжение наружных межреберных мышц и идут в таком же направлении косо сверху вниз и сзади наперед. Это объясняется тем, что в процессе филогенеза по мере исчезновения ребер межреберные мышцы срастались между собой и образовали сплошные мышечные пласты. Задние пучки прикрепляютсяк подвздошному гребню. Остальные волокна мышцы переходят в широкий апоневроз, который проходит впереди m. rectus и по средней линии живота, linea alba, соединяется с апоневрозом другой стороны. Нижний свободный край апоневроза наружной косой мышцы перекидывается между spina iliaca anterior superior и tuberculum pubicum, подворачиваясь внутрь в виде желоба. Этот край, выделяемый искусственно от остальной части сухожильного растяжения, носит название паховой связки, lig. inguinale. У приматов паховая связка поддерживает нижнюю стенку живота и паховый канал, а также имеет значение для эрекции. У человека она выделяется лишь как нижняя стенка пахового канала. У места медиального прикрепления паховой связки ее фиброзные волокна заворачиваются книзу, к гребню лобковой кости, образуя так называемую лакунарную связку, lig. lacunare. Над медиальным отделом паховой связки в апоневрозе наружной косой мышцы находится треугольная щель — поверхностное паховое кольцо, annulus inguinalis superficialis. Позади заднего края мясистой части m. obliquus externus abdominis, между ним и началом m. latissimi dorsi, образуется небольшой треугольный промежуток, trigonuum lumbale, ограниченный снизу подвздошным гребнем. Дно этого треугольника состоит из внутренней косой мышцы живота. Наружная поверхность m. obliquus externus abdominis покрыта тонким фасциальным листком, который продолжается на апоневроз мышцы, плотно с ним срастаясь. Поверх этого листка в подчревной области встречается еще fascia superficialis, относящаяся к глубокому слою подкожной клетчатки: она внизу прирастает к паховой связке.
М. pyramidalis, пирамидальная мышца, небольшой мышечный треугольник, залегающий под передней стенкой влагалища прямой мышцы над лобковым симфизом.Начинается от верхнего гребня лонной кости, идет далее косо вверх и вплетается в белую линию живота. У некоторых людей может отсутствовать. Она представляет собой рудимент мышцы, которая у однопроходных и сумчатых окружает сумку для ношения детенышей.
M. iliopsoas, подвздошно-поясничная мышца, состоит из двух головок. Одна — m. psoas major, большая поясничная мышца, берет начало от боковой поверхности тел и межпозвоночных дисков XII грудного и четырех верхних поясничных позвонков, а также от поперечных отростков поясничных позвонков. Спускаясь вниз и несколько лате-рально, подходит к m. iliacus. Вторая — m. iliacus, подвздошная мышца, начинается от fossa iliaca подвздошной кости и spina iliaca anterior superior и inferior. С медиальной стороны она несколько прикрывается m. psoas, причем между краем последнего и ею образуется глубокая бороздка, в которой лежит бедренный нерв. Волокна подвздошной мышцы, сходясь книзу, присоединяются к m. psoas major, срастаясь в единый m. iliopsoas; последний располагается на передней поверхности тазобедренного сустава, выходит из-под паховой связки через lacuna musculorum и прикрепляется к trochanter minor. Функция. Производит сгибание и супинацию бедра в тазобедренном суставе. При укрепленной нижней конечности может сгибать поясничный отдел позвоночного столба.
Абдоминалгический синдром на фоне напряжения и нейродистрофических изменений предней брюшной стенки у больных с патологией нижнегрудного и поясничного отдела позвоночника.
Различают три варианта абдоминалгии:
1.грудной
2.поясничный
3.пояснично-грудной
При грудном варианте больных беспокоят боли в верхних и средних отделах передней брюшной стенки. Миофасциальные триггерные точки определяются в прямых и наружных косых мышцах живота, преимущественно на уровне эпи- и мезогастрия.
При поясничном варианте жалобы сводятся к болям в нижней половине живота. Экстравертебральные нейромиодистрофические проявления локализуются в подвздошно-паховой, надлобковой и околопупочной областях.
Больных с пояснично-грудным вариантом беспокоят диффузные, разлитые боли в различных областях передней брюшной стенки и часто нерезко выраженные вегетативные нарушения (тошнота, нарушение мочеиспускания, стула и т.д.). Висцеральные проявления обусловлены вертебро-висцеральными и моторно-висцеральными реакциями. Течение этого варианта абдоминалгии характеризуется более частыми и длительными обострениями по сравнению с грудным и поясничным вариантом. Локальные мышечные гипертонусы и зоны нейромиодитрофии, как правил, множественны и обнаруживаются в различных участках мышц брюшного пресса.Наиболее болезненные участки уплотнений локализуются в прямых мышцах живота: в верхней порции(особенно у верхней трети реберной дуги), у пупка и в месте прикрепления мышц к лобковому гребню. Зоны нейромиодистрофии обычно располагаются симметрично, хотя клинические проявления больше выражены с одной стороны.
Поражение косых мышц живота преимущественно бывает односторонним, чаще справа. При вовлечении в процесс периферических неавральных структур выявляются гипестезия пупочной, боковой или подвздошно-паховой областей, а также изменение брюшных рефлексов. При этом тонус и сила брюшных мышц снижены.
Иногда вышеуказанная патология формирует симфизо-стернальный синдром Брюггера.
Субъективные появления симфизо-стернального синдрома Брюггера: обычно после нескольких люмбальгических эпизодов часто в момент физического перенапряжения или исподволь появляются боли в области брюшной стенки. Вначале эпизодические, они затем становятся постоянными, усиливаются при кашле, чихании, резких поворотах туловища. Оценка мышечной болезненности различных зон брюшной полости и стенок требует дифференцировки с болезненностью внутрибрюшных органов.
• Больному, лежащему на спине, предлагают напрячь брюшную мускулатуру. Напряжение прямых и пирамидальных мышц достигается приподниманием сгибанием головы, а косых приподниманием всего плечевого пояса. В этих условиях определяемая болезненность относится не к внутренним органам, а к брюшной стенке.
Так как первоначальной пробой на наличие зон нейроостеофиброза в тканях является их растяжение, последнее можно провести еще до пальпации, ориентировочно определив мышцу, ответственную за боль.
• Если подозревается патология прямых и пирамидальных мышц, больному в положении на животе предлагают приподнять и прогнуть туловище с опорой на локти, совершая при этом глубокий вдох и надувая живот. Эту пробу можно тем же путем выполнить в положении стоя.
• При поиске патологии больному в положении сидя предлагают скрестить пальцы рук за головой и поворачивать туловище вокруг вертикальной оси в одну и другую стороны. Врач при этом оказывает дополнительное давление рукой на плечо обследуемого.
• Упрощенный вариант - кашлевая проба.
Больной должен при всех этих вариантах показать место, где появляется боль. Последующая пальпация этой зоны иногда выявляет наличие мышечного узелка, нередко с иррадиацией боли. Как правило, при поясничном остеохондрозе боли в брюшной стенке локализуются в нижних отделах.
Поэтому она компенсаторно откидывается назад. Одновременно с разгибанием средней и верхней частей поясницы происходит легкая абдукция бедер и незначительная наружная ротация их: повышается тонус в подвздошно-поясничной мышце, мышцах, прикрепляющихся к большому вертелу, в абдукторах. Нарушается тонус в антагонистах аддукторов в средней ягодичной и мышце, напрягающей широкую фасцию. Может измениться тонус и в перонеальных мышцах. Длительное напряжение всех этих мышц неблагоприятно влияет на суставные оверхности тазобедренного сустава, могут развиться коксартроз, синдром скользящего ребра.
Вертеброгенные боли в области начала прямых мышц живота и пирамидальных мышц лонного сочленения – пубальгию, следует отличать от отраженных пубальгий при висцеральных и других очагах, при нестабильности крестцово-подвздошного сочленения.
Абдоминалгия и пубалгия может развиваться также при патологии невральных структур в связи с тем, что лобковая зона иннервационно связана с корешками - D12, L1, с нервами - подвздошно-паховым, подвздошно-подчревным, половым.
Описывают пубальгию спортсменов, особенно футболистов, бегунов вследствие перегрузок и дисбаланса в функции мышц, прикрепляющихся к лонной кости, включая аддукторы бедра и их синергисты или антагонисты: подвздошно-поясничную, грушевидную, двуглавую бедра и др.
Симфизо-стернальный нейроостеофиброз может сопровождать ортостатический спазм - насильственный наклон туловища вперед при стоянии и ходьбе.
Лечение основано на общих принципах терапии пациентов с вертеброгенной патологией: деактуализация вертебрального процесса, восстановление нормального двигательного стереотипа, лечебная физкультура, физиотерапия, иглорефлексотерапия, постизометрическая релаксация, медикаментозная терапия (миорелаксанты, НПВС, анальгетики и т.д.), внутримышечные блокады триггерных зон (точек), мануальная терапия, при необходимости психотерапия и т.д.
Мышечно-тонические синдромы области брюшной стенки — абдоминальгии могут возникнуть в ответ на патологическую импульсацию из рецепторов органов брюшной полости или позвоночника. Яркие примеры: висцерогенный мышечный дефанс Блюмберга-Щеткина и симфизо-стернальный синдром Брюггера.
Субъективные проявления последнего: обычно после нескольких люмбальгических эпизодов часто в момент физического перенапряжения или исподволь появляются боли в области брюшной стенки. Вначале эпизодические, они затем становятся постоянными, усиливаются при кашле, чихании, резких поворотах туловища. Оценка мышечной болезненности различных зон брюшной полости и стенок требует дифференцировки с болезненностью внутрибрюшных органов. Чтобы в момент пальпации выключить внутренние органы, надо отделить от них переднюю брюшную стенку, повысив внутрибрюшное давление. Больному, лежащему на спине, предлагают напрячь брюшную мускулатуру.
Напряжение прямых и пирамидальных мышц достигается приподниманием и сгибанием головы, а косых — приподниманием всего плечевого пояса. В этих условиях определяемая болезненность относится не к внутренним органам, а к брюшной стенке. Т.к. первоначальной пробой на наличие зон нейроостеофиброза в тканях является их растяжение, последнее можно провести еще до пальпации, ориентировочно определив мышцу, ответственную за боль. Если подозревается патология прямых и пирамидальных мышц, больному в положении на животе предлагают приподнять и прогнуть туловище с опорой на локти, совершая при этом глубокий вдох и надувая живот. Эту пробу можно тем же путем выполнить в положении стоя.
Рис. 4.23. Симфизо-стернальная осанка (а) и антисимфизо-стернальная осанка (б).
При поиске патологии косых мышц живота больному в положении сидя предлагают скрестить пальцы рук за головой и поворачивать туловище вокруг вертикальной оси в одну и другую стороны. Врач при этом оказывает дополнительное давление рукой на плечо обследуемого. Упрощенный вариант — кашлевая проба. Больной должен при всех этих вариантах показать место, где появляется боль. Последующая пальпация этой зоны иногда выявляет наличие мышечного узелка, нередко с иррадиацией боли. Как правило, при поясничном остеохондрозе боли в брюшной стенке локализуются в нижних отделах (Ильин В.П., 1987).
Вертеброгенные боли в области начала прямых мышц живота и пирамидальных мышц у лонного сочленения — пубальгию следует отличать от отраженных пубальгий при висцеральных и других очагах (Maigne R., 1981; Brunet В., 1985), при нестабильности крестцово-подвздошного сочленения. Лобковая зона иннервационно связана с нервами: Тп, подвздошно-паховым, подвздошно-подчревным, половым, половых органов и бедра. Описывают пубальгию спортсменов, особенно футболистов, бегунов вследствие перегрузок и дисбаланса в функции мышц, прикрепляющихся к лонной кости, включая аддукторы бедра и их синергисты или антагонисты: подвздошно-поясничную, грушевидную, двуглавую бедра и др. (Huguenin F., 1989).
Симфизо-стернальный нейроостеофиброз может сопровождать описанный нами еще в 1979 г. ортостатический спазм — насильственный наклон туловища вперед при стоянии и ходьбе. Приведем пример.
Больной X. , 43 лет, поступил 3.04.75 г. по поводу мозжащих болей, появляющихся при ходьбе после первых двух-трех шагов и распространяющихся из области лобка вверх по эпигастральной области. При этом испытывал ощущение стягивания во всем теле, боль в области сердца. В начале заболевания беспокоили ноющие боли в задних отделах бедер, мог ходить лишь с широко расставленными ногами, а через полгода появилась потребность ходить, прогрессивно наклоняя туловище вперед. В отделении ходил, чуть припадая на левую ногу. Уже после второго-третьего шагов появлялось напряжение мышц передней брюшной стенки, туловище наклонялось вперед.
Через 15-20 шагов останавливался, выпрямлялся и пытался вновь начать ходьбу. В неврологическом статусе выявлялось симметричное повышение коленных и ахилловых рефлексов с незначительным снижением силы мышц голеней. Объем разгибания в пояснице был слегка ограничен (по курвиметру 23 мм). При наклоне назад испытывал боль в нижнепоясничном отделе, в нижней части живота и эпигастральной области. Болезненность определялась в зоне двух каудальных межостистых связок, тела и верхушки мечевидного отростка грудины. Лобковый симфиз был безболезнен. На рентгенограммах поперечно-реберный артроз Tvn, Tvm, переходный пояснично-крестцовый позвонок (сакрализация l_v), начальные явления остеохондроза UU-N-
Здесь не обсуждается характер данного типа мышечной дистонии, которую мы считаем координаторным неврозом ожидания, подобным писчему спазму. В приведенном примере имеют место картина напряжения прямой мышцы живота, болезненность места прикрепления ее к грудине, боль в верхних отделах мышцы и поза, которая в гипертрофированном виде представляет антисимфизо-стернальную установку.
При оценке болевых ощущений в нижних отделах брюшной стенки в зоне лобка следует иметь в виду также и место прохождения подвздошно-поясничной мышцы в латеральном мышечном пространстве паховой области.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Боль в паху – это распространенное явление среди спортсменов, особенно тех, кто занимается футболом, хоккеем и австралийским футболом – то есть теми видами спорта, в которых большому, а иногда и чрезмерному напряжению подвергаются мышцы живота и проксимальные крепления мышц бедра.
Пубалгия – это хроническое повреждение паха. У спортсменов с данной патологией имеется дисбаланс между аддукторами бедра и мышцами брюшного пресса в области лобковой кости, что приводит к ослаблению задней стенки пахового канала и как следствие – боли, локализующейся глубоко в паху.
Клинически значимая анатомия
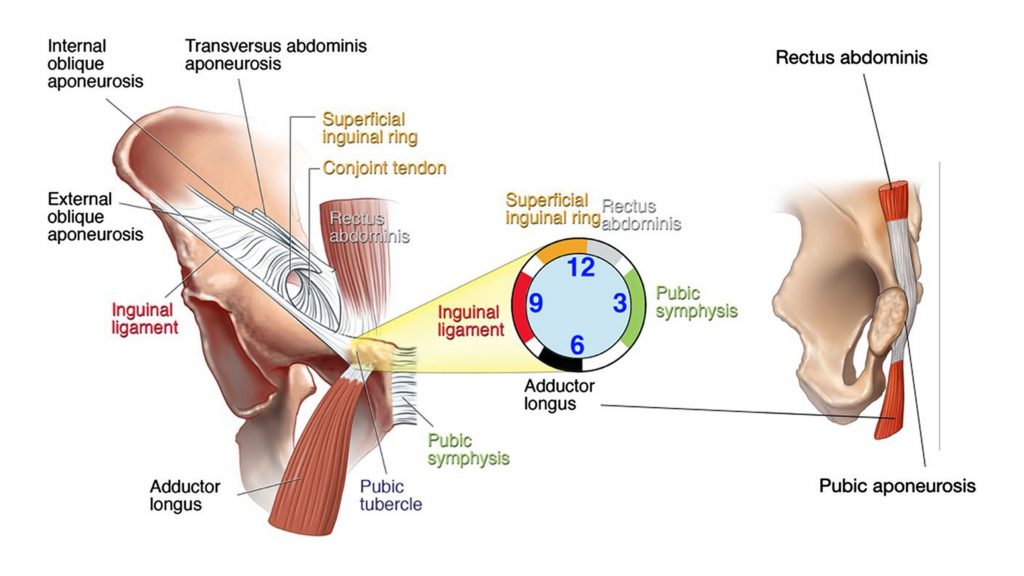
Затрагивая тему пубалгии, необходимо сделать небольшое отступление и вспомнить анатомию. В первую очередь мы должны вспомнить кости и мышцы: две бедренных кости, крестец и копчик, а также все мышцы, которые прикрепляются к лобковому симфизу – переднебоковые мышцы брюшного пресса (наружные и внутренние косые мышцы, поперечная мышца и прямая мышца живота), а также приводящие мышца бедра (гребенчатая, тонкая, длинная, короткая и большая приводящие мышцы).
Среди всех мышц, которые прикрепляются к симфизу, наибольшую роль в поддержании стабильности переднего наклона таза в сагиттальной плоскости играют прямая мышца живота и длинная приводящая мышца.
Эпидемиология/Этиология
Вторая причина заключается в том, что у женщин, в отличие от мужчин, более прочно фиксируется прямая мышца живота на лобковом симфизе. Третья причина – это то, что у женщин более широкий таз, и, соответственно, более широкий подлобковый угол, что позволяет лучше защищать область лобка. Иными словам, анатомические и биомеханические особенности женского таза позволяют стабилизировать область лобка и снизить риск развития пубалгии.
Существует целый ряд причин, вызывающих пубалгию:
Лобковый симфиз играет роль своеобразной точки опоры для таза, и структуры, которые повреждаются при развитии спортивной грыжи/атлетической пубалгии, имеют с ним тесную связь. Волокна прямой мышцы живота, соединенного сухожилия (слияние внутренней косой и поперечной мышцы живота), а также наружной косой мышцы соединяются, образуя лобковый апоневроз. Данная структура, которую еще называют апоневрозом прямой мышцы живота, соединяется с приводящими мышцами и тонкой мышцей.
Во время занятий спортом передняя часть таза, центром которого выступает лобковый симфиз, испытывает большую нагрузку. Противодействие длинной приводящей мышцы и прямой мышцы живота в точке опоры лобкового симфиза, как полагают, лежит в основе происхождения атлетической пубалгии.
Прямая мышца живота и длинная приводящая мышца являются относительными антагонистами во время ротации и экстензии. Сокращение прямой мышцы живота, при наличии нормального тонуса брюшной стенки, перераспределяет нагрузку на лобок, идущую спереди и сзади, и приподнимает эту область.
Исследования на трупах показали, что рассечение прямой мышцы живота ведет к чрезмерному заднему наклону таза и увеличению давления на область приводящих мышц. А длинная приводящая мышца, в свою очередь, имеет передне-нижний вектор силы. Травма одного из сухожилий указанных мышц приводит к поражению противоположного сухожилия как за счет изменения биомеханики, так и за счет нарушения анатомических связей между тенопериостальными точками крепления мышц.
В свою очередь, такое нарушение ведет к нестабильности лобкового симфиза. Поэтому, когда прямая мышца живота ослаблена, длинная приводящая мышца не находит сопротивления и беспрепятственно натягивается. Как правило, это происходит из-за хронических или резких интенсивных сокращений мышц у атлетов во время гиперэкстензии и/или скручивания туловища. Неравенство сил, действующих на переднюю часть таза, приводит к разрыву в месте прикрепления прямой мышцы живота.
- Энтезопатия приводящих мышц.
- Патология/асимметрия лобкового симфиза.
a) Мышечно-апоневротический париетальный дефект:
- пучка поперечной мышцы живота;
- задней стенки пахового канала;
- передней стенки пахового канала.
b) Грыжа брюшной стенки неизвестного происхождения.
a) Сдавление нерва:
- подвздошно-пахового нерва;
- запирательного нерва;
- кожного нерва бедра;
- бедренно-полового нерва.
b) Мышечные нарушения:
- подвздошно-поясничной мышцы;
- хамстрингов;
- подвздошно-поясничный бурсит.
c) Нарушения работы суставного аппарата:
- коксит;
- сакроилеит.
d) Расстройства мочеполовой системы:
- придатков;
- уретры;
- тестикул и мошонки;
- простаты.
Клиническая картина
К пубалгии могут привести такие виды активности как бег, удары ногами, режущие и скручивающие движения, резкие повороты и изменения направления движения. В США чаще всего подвержены заболеванию игроки в футбол, хоккей на льду и американский футбол. Многие пациенты до получения клинического диагноза в течение многих месяцев или даже лет страдают от симптомов пубалгии.
Спортсмены обычно предъявляют жалобы на одностороннюю боль в нижней части живота и передней части паха, которая появляется во время выполнения упражнений. Это глубокая острая боль, которая может отдавать в бедро, поясницу, низ живота, промежность и мошонку. Больше всего пациентов беспокоит односторонняя боль в паху, которая проходит во время отдыха и вновь появляется при возобновлении тренировок. Они также жалуются на боль при чихании или кашле. При этом односторонняя боль может перерасти в двустороннюю боль.
Иногда боль возникает постепенно, но 71% спортсменов отмечают, что она наступает резко и после определенного события. Таким событием может стать гиперэкстензия туловища и/или гиперабдукция, которая приводит к повышенному напряжению в области лобка.
Kachingwe и Grech описали 5 признаков и симптомов атлетической пубалгии. К ним относятся:
Дифференциальный диагноз
Диагностировать пубалгию довольно трудно из-за сложной анатомии, а также из-за того, что симптомы разных повреждений паха нередко дублируют друг друга. Клиницисту также следует принять во внимание, что у спортсменов с болью в паху могут быть сразу несколько диагнозов и наличие одного из них автоматически не исключает пубалгию. Из-за схожих симптомов между спортивной грыжей и другими болями в паху очень полезным представляется использование визуализирующих методов исследования, чтобы точно понимать причину боли.
Пубалгию дифференцируют с разрывом вертлужной губы тазобедренного сустава, травмами приводящих мышц, синдромом щелкающего бедра, тендинитом подвздошно-поясничной мышцы, остеитом лобковой кости, импинджмент-синдромом тазобедренного сустава. Также необходимо исключить истинную паховую грыжу, мочеполовые и гинекологические расстройства, а также внутрибрюшные источники боли, которые могут имитировать симптомы спортивной пубалгии.
Диагностика
Визуализирующие методы исследования очень важны для такого сложного диагноза как пубалгия. Помочь с постановкой диагноза могут УЗИ, МРТ, КТ, контрастная рентгенография грыжи и лапороскопия.
Ультразвкуовые исследования имеют показатель точности 92% при выявлении грыжи в паху. Динамическое УЗИ способно обнаружить дефект задней стенки пахового канала у молодых мужчин без клинических симптомов паховой грыжи.
МРТ может показать патологические изменения в миофасциальных слоях брюшной стенки, что тесно коррелирует с данными, полученными в результате хирургического вмешательства. МРТ также может обнаружить отек в области лобкового симфиза, вызванный дисбалансом сил и искаженным движением сустава.
КТ помогает обнаружить дефекты задней стенки пахового канала и грыжи.
Другой метод диагностирования спортивной грыжи – лапароскопия. Это инвазивная техника, очень эффективная для выявления данного заболевания. Плюс эндоскопии в том, что кроме диагностики она в то же время позволяет провести операцию для лечения грыжи.
Обследование
Физикальное обследование пациента со спортивной грыжей/атлетической пубалгией начинается с пальпации потенциальных мест повреждения. Для спортсменов характерна боль в нижней части живота, области приводящих мышц, а также симфизарная боль при пальпации. Осмотр пациента может выявить болезненную чувствительность в области лобкового бугорка или чуть выше него, рядом с местом прикрепления прямой мышцы живота или приводящих мышц бедра. Также необходимо пропальпировать прямую и косые мышцы живота, поперечную мышцу и соединенное сухожилие. Проба Вальсальвы с чиханием или кашлянием может помочь воспроизвести симптомы.
Чувствительные нарушения и дизестезия в нижней части живота, области паха, переднемедиальной области бедра и области половых органов могут возникнуть при защемлении ветвей подвздошно-подчревного, подвздошно-пахового и бедренно-полового нервов.
Ограниченная внутренняя ротация бедра, сгибание и отведение могут указывать на импинджмент-синдром тазобедренного сустава. Различные тесты, в частности – тест на передний импинджмент-синдром, проявляющийся болью при сгибании, приведении и внутренней ротации бедра, также способны указать на наличие патологий тазобедренного сустава. У пациента может наблюдаться слабость приводящих мышц и сгибателей бедра во время движения. Анализ ходьбы может помочь выявить двигательные нарушения в области таза и отклонение оси нижних конечностей.
Обследование пациентов с пубалгией может включать 4 болевых провокационных теста: односторонний тест на приводящие мышцы, проба на сжатие, на приводящие мышцы с обеих сторон и выполнение ситапов с сопротивлением.
При выполнении одностороннего теста на приводящие мышцы пациент должен лежать на спине (бедра отведены и согнуты под углом 80 градусов). Тест считается положительным, если при попытке свести ноги, преодолев сопротивление, пациент чувствует глубокую острую боль в паху на противоположной стороне.
Пациенты с пубалгией также будут чувствовать боль при выполнении пробы на сжатие в положении лежа на спине с согнутыми на 90 градусов бедрами. Выполнение ситапов с сопротивлением или кранчей с пальпацией нижнебокового края дистального отдела прямой мышцы живота может воссоздать симптомы.
Консервативное лечение
Как правило, консервативное лечение пубалгии должно продолжаться не менее трех месяцев, после чего может быть поставлен вопрос об операции. В сезон спортсмены могут прибегнуть к 4-недельному отдыху для восстановления. Фармакологическое лечение включает применение НПВС и оральных стероидов (с постепенным снижением дозы). Также выполняются инъекции селективными кортикостероидами или обогащенной тромбоцитами плазмой непосредственно в место прикрепления прямой мышцы живота или длинной приводящей мышцы. После отдыха пациент может вернуться к спорту.
Если пациент продолжает чувствовать боль после физиотерапевтического лечения, то показаны эксплоративная операция и хирургическое восстановление.
Существует большое количество типов хирургических операций, из-за чего сравнивать их результаты оказывается сложно. Большинство техник имеют убедительные результаты, которые отражены в специальной литературе. Принципы оперативного вмешательства включают укрепление задней стенки пахового канала и укрепление прямой мышцы живота или соединенного сухожилия. Другой вид хирургического лечения – лапароскопия. В данной методике используется эндоскоп, с помощью которого проводится операция по реконструкции поврежденных тканей за лобковой костью и/или задней стенки пахового канала.
По данным Paajanen и соавт., лапороскопическая операция по поводу пубалгии у спортсменов является более эффективной, нежели консервативное лечение. После операции боль снижается в течение 1 месяца и 90% спортсменов, перенесших ее, полностью возвращаются к своему режиму тренировок спустя 3 месяца.
При наличии боли и дисфункции приводящих мышц рекомендуется проведение тенотомии. Также может рассматриваться проведение операции на тазобедренном суставе, если у спортсмена имеются патологии данной области. Считается, что при наличии у спортсмена только пубалгии, полное восстановление и возвращение в спорт возможно в течение 6-8 недель. Если кроме пубалгии пациент перенес операцию по поводу феморо-ацетабулярного импинджмента, то восстановление займет 4 месяца.
Физическая терапия
Реабилитация с помощью физической терапии – это первая линия терапии для большинства пациентов с атлетической пубалгией. Однако, программа восстановления должна быть строго индивидуальной и учитывать уровень спортсмена, время, за которое он ожидает вернуться к игре, а также особенности периода соревнований.
Лечение пубалгии включает применение НПВС, физическую терапию, отдых, активные мобилизации мягких тканей при мышечном напряжении. Манипуляции с тазобедренным суставом, тазом, крестцово-подвздошным сочленением могут помочь снизить боль, обусловленную дисфункцией. Также могут оказаться полезны ультразвуковая терапия, криотерапия и глубокий массаж области паха.
Прежде всего должен быть восстановлен и улучшен объем движений. После этого можно переходить к упражнениям на укрепления мышц кора, делая особый акцент на мышцы пресса, поясницы и бедер, а также упражнениям на растяжку, прежде всего ротаторов бедра, приводящих мышц и хамстрингов. Цель терапии – откорректировать дисбаланс между стабилизаторами бедра и таза.
Другая ключевая задача – это нейромышечное переобучение, заключающееся в том, чтобы научить пациента вначале сокращать поперечную мышцу живота и только после этого – мышцы пресса и приводящие. После того, как этот этап освоен, можно переходить к упражнениям на мышцы таза, ягодичные мышцы и разгибатели позвоночника, выполняющих роль постуральных стабилизаторов.
Очень важно тренировать приводящие мышцы с помощью упражнений как открытой, так и закрытой кинетической цепи. Это позволяет улучшить проприорецепцию, а также совместную работу приводящих мышц с постуральными мышцами для восстановления устойчивого равновесия. Аутогенная растяжка одинаково полезна как для расслабления зажатых мышц, так и для улучшения проприорецепции. Координация и стабилизация – важнейшие составляющие программы по возвращению пациента в мир спорта и каждодневной активности.
Выносливость сердечно-сосудистой системы важна для любого пациента, особенно для спортсмена, поэтому каждое занятие мы рекомендуем начинать с кардиотренировки. Также стоит отметить, что программа с активными тренировками предпочтительнее терапии без активных нагрузок.
Читайте также:


