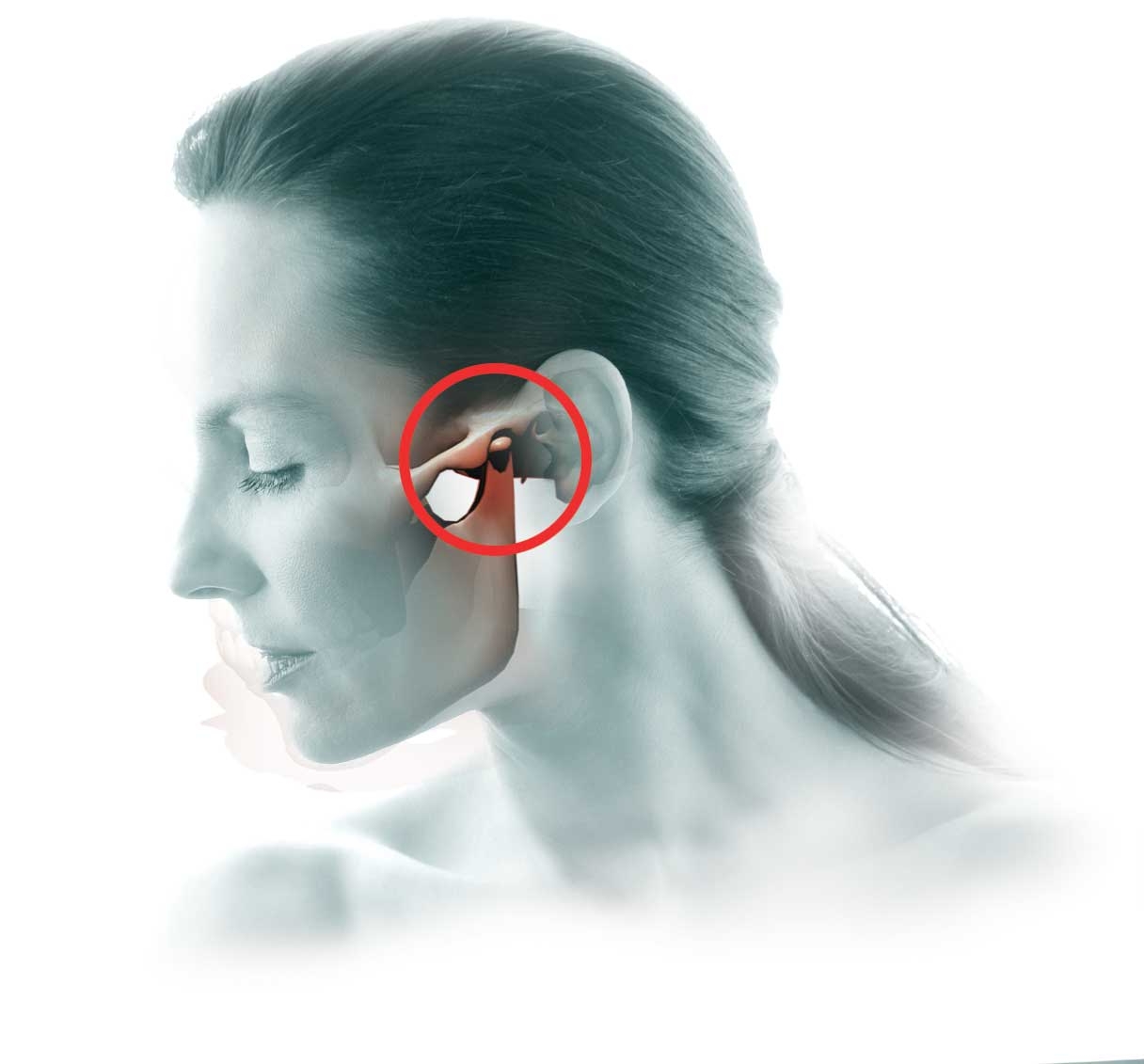
Шишка на височно-нижнечелюстном суставе
Болит челюстной сустав: выясняем причину и устраняем
Боль в области челюсти вызывает большое количество причин. Не стоит откладывать визит к врачу или ждать, когда она пройдет самостоятельно. Рекомендуется как можно раньше посетить специалиста. Это серьезный симптом, требующий обязательного лечения, а в запущенных случаях и оперативного вмешательства.
Почему челюстной сустав болит? Боли могут спровоцировать различные факторы.
Болит височнонижнечелюстной сустав из-за травмы. К травмированию челюстного сустава приводит в большинстве случаев нарушение прикуса. Также боль может появиться, если:
- был ушиб в районе челюсти с появлением гематом;
- перелом челюсти, который вызывает у человека острую боль с невозможностью двигать челюстью;
- вывих, который сопровождается болью во время открывания или закрывания рта.
Полное название заболевания: синдром болевой дисфункции височно-нижнечелюстного сустава. Боль появляется по причине нарушения симметрии. В одном из суставов происходит деформация и как следствие смещение челюсти. Несвоевременное лечение приводит к асимметрии и нарушениям движения челюстей в других направлениях. 
Болевая дисфункция височно-нижнечелюстного сустава появляется из-за:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- перенапряжение мышц;
- злоупотребление твердой пищей;
- нарушения прикуса;
- высокая стираемость зубной ткани;
- травмы;
- ошибки врачей при протезировании или пломбировании зубов;
- миозит;
- контрактура;
- миалгия.
Височно-нижнечелюстной сустав болит из-за остеоартроза. Болезнь диагностируется у людей пожилого возраста, когда наблюдается изношенность суставов челюсти. Спровоцировать остеоартроз могут артрит или некачественный зубной протез. У человека на начальной стадии недуга при движении челюстью наблюдаются щелчки или небольшой хруст. Есть скованность по утрам. Через 6 месяцев болезнь охватывает весь сустав, вызывая частые головные боли, болезненность в области глаз, покалывание и небольшое онемение кожи лица, значительное снижение слуха.
Недуг провоцирует гнойный воспалительный процесс, который происходит в ВНЧС. Конечно же, болит сустав челюсти. Чаще всего причиной болезни являются пульпит или кариес, когда в больных зубах имеются инфекционные очаги. У человека наблюдается отечность, сильнейшая боль, воспаление на шее лимфатических узлов. Появляется зубная боль, отдающая во всю челюсть. При остеомиелите необходима безотлагательная медицинская помощь, т. к. есть высокий риск развития абсцесса и сепсиса. Врач проводит удаление больного зуба и назначает прием курсом антибактериальных препаратов.
Подробнее об этом заболевании, его лечении и предупреждении читайте в нашей статье.
Боль в челюстном суставе при жевании можнт возникать из-за артрита. Артрит челюстного сустава подразделяют на несколько видов:
- травматический, для которого характерны механические повреждения;
- ревматоидный, который носит аллергический характер и появляется при инфицировании стафилококком и стрептококком;
- гнойный, появляющийся из-за переохлаждения, гриппа и тонзиллита.
![]()
Если болит челюстно-лицевой сустав, то чаще это бывает артроз. Происходит поражение ВНЧС, для которого характерная сильная, ноющая боль. Также артроз имеет следующие симптомы:
- при движении челюстями слышен хруст;
- при жевании пищи ощущается сильная боль;
- человек жалуется на скованность по утрам в области челюсти.
![]()
Боль в височно-нижнечелюстном суставе появляется из-за нарушений качественного функционирования периферических нервов и кровеносных сосудов в челюсти. По этой причине во время движения ртом возникают болезненные ощущения. Боль отдает в гортань, язык, глотку.
При падении, ударе и прочих травмах может быть перелом челюсти и, как следствие, затем болят челюстные суставы. Главным симптомом является сильнейшая боль, невозможность двигать челюстью, говорить и жевать пищу. При переломе возможно западение языка. Если не начать своевременное лечение, есть риск смещения зубного ряда. При травме проводят хирургическую операцию, фиксируя кости в нормальном состоянии.
Когда болит верхнечелюстной сустав или нижний, это сигнализирует о невралгии в том числе. Появление заболевания провоцирует воспалительные процессы в нервах черепной коробки. Для болезни характерна сильная дергающая боль, местом локализации которой является нижняя челюсть, языкоглоточный нерв, область от подбородка до области висков.
Если болят суставы челюсти, то неисключено, что что-то на них давит. Боль могут спровоцировать доброкачественные опухоли:
- остеобластокластома;
- адамантинома;
- остеома.
- саркома;
- рак.
При болезненных ощущениях ВНЧС выделяют основные дополнительные симптомы, указывающие на заболевание:
- хруст;
- щелчки;
- скрежет зубами;
- смещение челюсти;
- боли в ушах, в шее, в мышцах лица;
- головокружения;
- проблемы со слухом;
- зрительные нарушения;
- дезориентация в пространстве.
В случае, когда болит нижнечелюстной сустав, ищут причину и лечат ее, а не симптом. 
Перед назначением лечения врач проводит диагностические процедуры:
- общий анализ крови и мочи;
- тест на уровень мочевины и белка;
- КТ;
- рентгенографию;
- МРТ;
- артроскопию;
- диагностику синовиальной жидкости.
Каждую причину нужно лечить индивидуально. Приведем пример самой распространенной причины боли в челюстном суставе — дисфункция. При дисфункции ВНЧС врач назначает комплексное лечение, состоящее из следующих этапов:
- Иммобилизация. Врач при травмировании челюсти проводит вправление вывиха или обездвиживание челюсти при подозрениях у больного перелома.
- Лекарственная терапия. Врач подбирает пациенту комплекс лекарственных препаратов.
- Анальгетики: Парацетамол, Нурофен, Спазмалгон.
- Противовоспалительные средства: Нимесил, Диклофенак, Преднизолон.
- Антибактериальные препараты: Тетрациклин, Амоксициклин.
- Противогрибковые средства: Флуконазол, Нистатин.
- Цитостатики: Сульфасазалин, Метотрексат.
- УВЧ;
- фонофорез;
- электрофорез;
- диадинамотерапию.
В запущенных случаях, когда боль в суставе челюсти оказывается чем-то очень серьезным, прибегают к хирургической операции. Она необходима при переломах, если наблюдается смещение челюсти, выявлены множественные осколки, при гнойном артрите.
Рекомендуется соблюдать следующие профилактические меры:
- своевременно лечить вирусные и инфекционные заболевания;
- раз в год посещать лор-врача;
- регулярно обследоваться у стоматолога;
- проводить своевременно диагностику при травмировании челюсти;
- врачи обязаны тщательно исследовать состояние зубов пациента перед протезированием или перед проведением реставрационных работ в полости рта.
В этом видео вам расскажут, как устранить боль при дисфункции при помощи коррекции костей черепа.
Если болит челюстной сустав, не стоит затягивать с посещением врача. Несвоевременное лечение приводит к серьезным осложнениям. Заниматься самолечением запрещено. Только врач может поставить диагноз и подобрать адекватное лечение.
Опухоли
Начальные проявления опухолей височно-нижнечелюстного сустава аналогичны клиническим проявлениям хронических артритов, артрозов, фиброзных анкилозов. Больные жалуются на Чувство неловкости в суставе при движениях нижней челюсти, некоторое смещение челюсти в сторону, щелканье, незначительную боль. Деформация лица, тризм, увеличение лимфатических узлов, резкое боковое смещение нижней челюсти могут появиться позднее, что нужно учитывать в дифференциальной диагностике.
Изолированные поражения височно-нижнечелюстного сустава наблюдаются крайне редко. Чаще опухоли распространяются на сустав с ветви нижней челюсти и с окружающих тканей (например, с околоушной слюнной железы). Встречаются также метастатические опухоли.
Доброкачественные опухоли
Доброкачественными опухолями являются хондромы, остеохондромы, остеомы, адамантиномы, остеобластокластомы, миксомы, гигромы.
Хондрома — хрящевая опухоль, относится к редким опухолям челюстно-лицевой области. Предполагают, что возникновение их связано с остатками меккелева хряща, существующего в эмбриональном периоде.
Локализуется хондрома в центральном отделе верхней челюсти, реже в области венечного и суставного отростка. При расположении в суставном отростке опухоль как бы вздувает кость изнутри, оставляя неизмененным кортикальный слой. Растет медленно (десятки лет), безболезненна. При достижении значительного размера происходит заметное на глаз смещение нижней челюсти в здоровую сторону, появляются незначительные боли, усиливающие при движении нижней челюсти, щелканье в. больном суставе, деструкция диска. Движения нижней челюсти сопровождаются скачкообразными перемещениями ее в одну и другую сторону. Рентгенологическая картина характеризуется наличием неправильно округлого очага просветления, имеющего четкие контуры. На светлом фоне опухоли видны точечные затемнения или тонкие линейные тени, являющиеся отображением известковых включений и элементов бесструктурного костного вещества.
Следует проводить дифференциальную диагностику хондромы и хондросаркомы. Толчком к озлокачествлению может быть травма или нерадикальная операция.
Остеома является доброкачественной опухолью, развивающейся из зрелой костной ткани. Крайне редко встречается в суставных отростках нижней челюсти.
Клиника остеом суставного отростка всецело зависит от размера и роста опухоли. Поскольку остеомы обладают медленным ростом, симптоматика нарастает медленно. Первоначальные проявления характеризуются чувством возникшей неловкости в суставе, незначительным смещением челюсти в сторону, щелканьем. Болевая симптоматика в сочетании с резким смещением нижней челюсти в здоровую сторону с нарушением функции сустава возникает при достижении опухолью значительных размеров. При осмотре такого больного отчетливо выявляется обезображивающая деформация контуров лица в околоушной области. Пальпаторно в области суставной головки можно обнаружить плотное образование, подчас достигающее 1,5—2 см в диаметре. Прикус может быть открытым. Нередко возникают нарушения речи и глотания, боль в ухе. Ренгенологически остеома представляет собой образование, по плотности идентичное окружающей кости, имеющее разнообразную форму (шаровидную, грибовидную), чаще широкое основание. Течение длительное, доброкачественное. Прогноз благоприятный, поскольку опухоль не обладает возможностью озлокачествления.
Остеохондрома по строению имеет много общего с остеомой, на рентгенограмме дает картину плотной полупрозрачной мягкотканной опухоли, в толще которой выявляются тяжи костной ткани. Контур опухоли ровный, гладкий, кортикальная пластинка истончена.
Остеобластокластома (гигантоклеточная опухоль, гиганте клеточная фиброзная остеодистрофия, гигантоклеточная гранулема) растет медленно, годами, не метастазирует. Наблюдается чаще у лиц женского пола в возрасте 20—40 лет. Рентгенологическая картина создает впечатление как бы вздутой кости челюсти. Различают ячеистую, литическую и кистозную формы. При литической форме отмечается однородный дефект кости. Дифференцировать следует от кист, адамантином и сарком. Отличием от сарком является значительная длительность развития остеобластокластомы и резорбция костей.
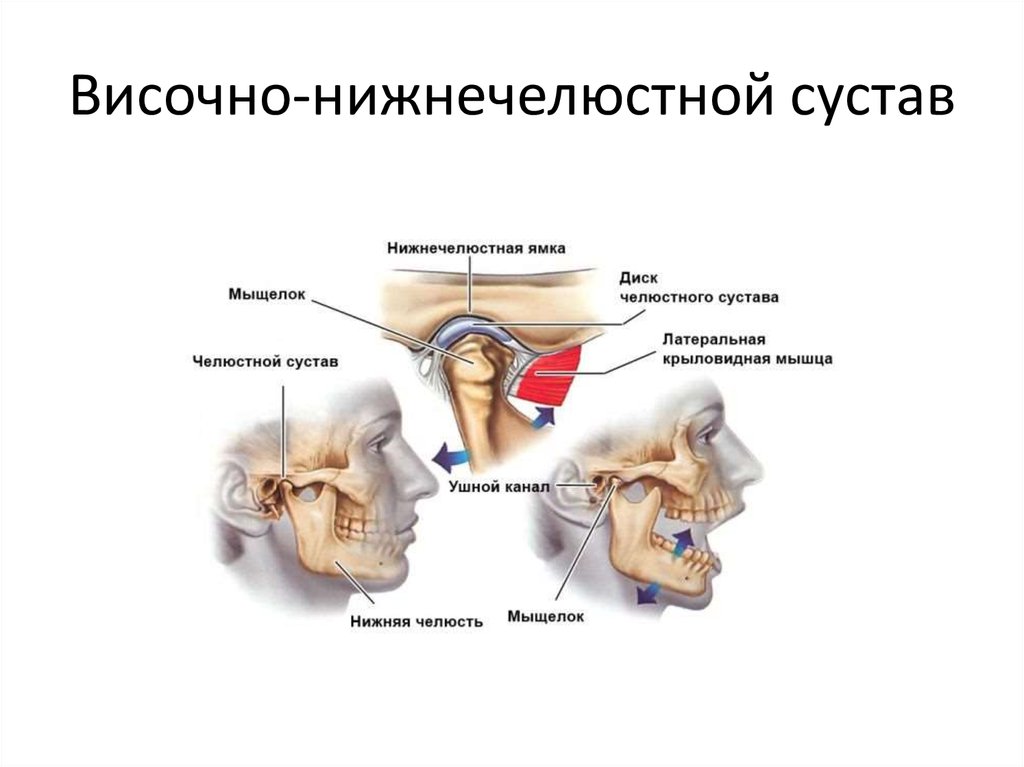
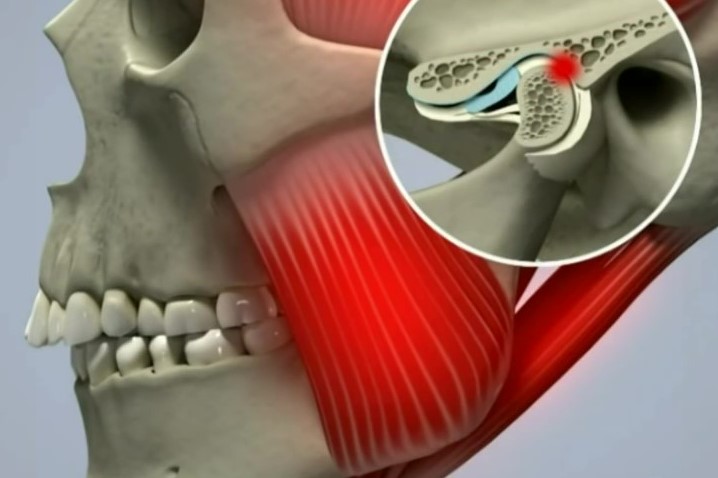
Височно-нижнечелюстной сустав (ВНЧС) – парный сустав, образуется головкой нижней челюсти, нижнечелюстной ямкой и суставным бугорком височной кости. Головки нижней челюсти сходятся под тупым углом у переднего края большого затылочного отверстия. ВНЧС обеспечивает движение нижней челюсти и представляет собой комплексную деятельность организма в виде, жевания, глотания, разговора, зевания. Жевательные мышцы обеспечивают точное движение сустава безошибочным образом, если нет нарушения функции (дисфункция ВНЧС)
По данным ВОЗ около 40% населения в возрасте от 20-50 лет страдают дисфункцией ВНЧС. Но далеко не каждый человек обращается за помощью к врачу-гнатологу или остеопату с жалобами на сустав, предпочитая посещать других врачей с головными болями, утомлением, приступами страха, давлением… Дисфункция проявляет себя в виде неврологической клиники: головная боль, головокружение, щелчки и хруст сустава, напряжение мышц, спазмы в области головы шеи, горла. Отологическая клиника: шум, звон, заложенность ушей, снижение слуха. Но существуют и другие, скрытые и отдалённые последствия дисфункции ВНЧС:
- Шейный лордоз. Нарушение осанки, когда шея чрезмерно выпрямляется или наоборот голова заметно выступает относительно тела человека.
- Искривление в крестцово-подвздошном сочленении (кости таза) как следствие, изменение длины конечностей.
С болями и головокружениями казалось бы, понятно: голова, ухо, сустав. Всё близко, всё взаимодействует. Но какое влияние оказывает ВНЧС на весь опорно-двигательный аппарат, тем более на длину конечностей?
ВНЧС является структурой одного комплекса - СТОМАТОГНОСТИЧЕСКОЙ системы. Стоматогностическая система - комплекс взаимодействий структур и функций головы и шеи. Включает компоненты костей черепа, нижней челюсти, подъязычной кости, ключицы и грудины, мышцы и связки, суставы, сосудистую, лимфатическую и нервную систему обеспечения, а также мягкие ткани головы и зубы. Кроме того она имеет связь с крестцом и копчиком через твёрдую мозговую оболочку. В системе всё взаимосвязано и зависит от нормального функционирования всех её частей.*
Основные функции стоматогностической системы:
- Обеспечение основных функций организма: жевание, глотание, кусание, речь, дыхание.
- Участие в поддержании статики: механизм походки, шейный, позвонковый и мышечный баланс, баланс таза, равновесие.
- Влияние на краниальную (черепную) функцию - особенно височной кости.
- Влияние на функции нервной, эндокринной, лимфатической систем.
Рассмотрим основные функции организма: жевание, глотание, речь, дыхание. Эти основные функции организма производятся с помощью движения нижней челюсти. Движение нижней челюсти обеспечивается перемещением головки нижней челюсти в суставной ямке ВНЧС, с помощью височной, жевательных, крыловидных, подъязычных и других мышц. Линия смыкания зубов - окклюзионная плоскость, или просто прикус, в норме должны находиться параллельно плоскостям всего опорно-двигательного аппарата. Основные плоскости которого проходят через зрачки, линию смыкания зубов, второй и третий шейный позвонок, лопатки, гребни подвздошных костей, колени и лодыжки. Параллельность линий свидетельствует о здоровье опорно-двигательного аппарата и зубочелюстной системы. Изменение в любой из плоскостей приводит к изменениям в других плоскостях. Поэтому нарушение окклюзионной плоскости относительно других может вызывать боли и негативные изменения в совершенно неожиданных частях организма.
Нарушения окклюзии в результате стираемости зубов, врождённых патологий прикуса, а чаще, неадекватного стоматологического лечения или протезирования, неумелого использования брекет-системы, неправомерного удаления здоровых зубов, приводят к ответным нарушениям в шейном отделе позвоночника и спазму мышц задней поверхности шеи. Длительный спазм приводит к структурным изменениям в мышце, укорачивая ее, и она теряет свою способность сокращаться и расслабляться. Спазм мышцы приводит к спазму жевательной и мимической мускулатуры. Таким образом, для организма спазм мышц с одной стороны является патологическим процессом, который приводит к спазму в другой области. Например, в поддержке статики участвует височная мышца, её синергистом являются жевательные мышцы. Эти мышцы содержат большое количество проприорецепторов (чувствительных волокон). Постоянный поток нервных импульсов от проприорецепторов участвует в регуляции вертикального положения тела. Нарушение окклюзии (прикуса) приводит к несбалансированному движению нижней челюсти и челюстно-лицевой мускулатуры, в т.ч. жевательной и височной мышц. Изменение потока нервных импульсов, вследствие дисфункций ВНЧС, вызывает искривления позвоночника в шейном отделе и крестцово-подвздошном сочленении, что приводит к скручиванию таза и изменению длинны конечностей.
Дисбаланс в ВНЧС посылает негативный стимул и в нервную систему 24 часа в сутки, 7 дней в неделю. Любая аномалия прикуса изменяет направление действия силы в черепе. Например, преждевременный контакт на боковых зубах вызывает нескоординированное движение мышц и извращение передачи нервного импульса в мозг. Нескоординированные движения мышц часто вызывают напряжение фасций шеи. Узлы симпатического ствола вегетативной нервной системы лежат кпереди от предпозвоночной фасции шеи. Так дисфункция ВНЧС, вызывая напряжение фасций шеи, может раздражать шейные симпатические коммуникации, провоцируя рефлекторный спазм сосудов головы. Спазм сосудов головы вызывает нарушение кровоснабжения мозжечка, что проявляется нарушением координации, головокружениями – как следствие тревожные состояния. Дисфункция ВНЧС вызывает торсию (torsio; лат. "вращение, скручивание") височной кости, в которой располагается лабиринт с вестибулярным аппаратом. Изменения в вестибулярном аппарате приводит к нарушению равновесия и головокружениям. Заложенность носа может так же быть взаимосвязана с дисфункцией ВНЧС. Вследствие укорочения фасций мышц шеи происходит нарушение лимфооттока и оттока венозной крови от головы. Проявлятся это может в виде тканевого отёка в области носовых ходов, так как эта область богата кровеносными сосудами. Заболевания височно-нижнечелюстного сустава имеют следующие причины:
- Неправильный прикус (окклюзия) - смыкание зубов, при котором происходит нарушение формы и функции зубочелюстной системы. Это проявляется в виде деформации окклюзионной поверхности зубов с блокадой движения нижней челюсти. Что может привести к патологической стираемости зубов, функциональной перегрузке ВНЧС и жевательной мускулатуры. Наиболее распространённая проблема ВНЧС-это снижение высоты прикуса. Что обусловлено несколькими факторами: нарушение прорезывания зубов, бруксизм, преждевременная утрата молочных или постоянных зубов, врождённое отсутствие группы зубов, микродонтиия (мелкие зубы), патологическая стираемость эмали, нарушение вертикального размера зубов вследствие работы стоматолога. Изменение положения ВНЧС при неграмотном ортодонтическом лечении, неправомерное или вынужденное удаление, разрушение зубов.
- Стресс (перенапряжение, сильное сжатие зубов).
- Травма челюсти (переломы лицевых костей и челюсти) .
- Эндокринные, обменные нарушения, инфекционные заболевания.
- Чрезмерные физические нагрузки.
- Вредные привычки (грызть ногти, неправильно держать телефон и т.п.)
Симптомы заболеваний височно-нижнечелюстного сустава:
- Головная боль, спазмы в лицевых мышцах и области челюсти.
- Щелчки, хруст, скрежет при движении челюсти.
- Боль, заложенность и звон в ушах.
- Увеличение подчелюстных лимфатических узлов.
- Головокружение.
Влияние заболеваний ВНЧС на здоровье человека далеко не изучены, в отличие от методов диагностики, лечения и восстановления ВНЧС врачом-гнатологом. В большинстве случаев достаточно прозрачной корректирующей каппы чтобы избавить себя от множества настоящих и будущих проблем со здоровьем.
Опухоли в височно-нижнечелюстном суставе встречаются весьма редко. В доступной литературе имеются лишь единичные сообщения о злокачественных и доброкачественных опухолях и опухолеподобных образованиях ВНЧС, которые описаны как хондрома, остеома, синовиальный хондроматоз, остеохондрит, хондросаркома.
По данным литературы, синовиальный хондроматоз представляет доброкачественную опухоль.
Клинически проявляются появлением небольшой подвижной опухоли. Заболевание протекает без ограничения подвижности в суставе с симптомом хруста и незначительной тупой боли.
Рентгенологически возможна деформация суставной ямки, наличие рентгенонепроницаемых свободных тел. Окончательный диагноз ставится после гистологических исследований синовиальной мембраны и свободных тел. По данным Murphy с соавторами (1962), фибропласты теряют свои функциональные свойства, клетки становятся круглыми, происходит отложение хондромуцина. Эти хондроциты продолжают усиленно размножаться и разрастаться путем новообразований. Затем образуются скопления хондроцитов одноядерных, двуядерных, многоядерных, округлой или неправильной формы. В дальнейшем эта хондроидная ткань постепенно подвергается окостенению.
При активной стадии синовиального хондроматоза происходит разрастание синовиума с образованием многочисленных складок с хрящевыми островками. Последние в последствии выделяются в суставную полость в виде многочисленных свободных внутрисуставных тел. Отдельные хрящевые образования продолжают усиленно расти, питаясь синовиальной жидкостью. Внутри их образуется костная ткань.
Точный диагноз синовиального хондроматоза, по данным Jafle (1958), можно поставить при гистологическом выявлении хрящевой метаплазии в синовиальной мембране.
Лечение хирургическое, заключающееся в удалении свободных тел и пораженной суставной сумки в пределах здоровой ткани.
Хондрома относится к доброкачественной опухоли. Чаще поражается суставная головка. Случай, наблюдаемый нами, представляет интерес.
Больная С, 17 лет, поступила 18 сентября 1978 года на кафедру ортопедической стоматологии Кубанского медицинского института с жалобами на боль в левом ВНЧС и на выраженную асимметрию лица. Заболела в 1969 году. Заболевание связывает с сильной травмой нижней челюсти. После травмы ощущала боль в левом ВНЧС. Спустя две недели боль прекратилась. Больная за медицинской помощью не обращалась. Через 6—7 лет окружающие стали замечать асимметрию лица. С 1976 по 1978 год асимметрия лица заметно прогрессировала, появилась боль в левом ВНЧС, и больная вынуждена была обратиться на кафедру.
При внешнем осмотре с сомкнутыми зубными рядами отмечается асимметрия лица за счет смещения подбородка вправо. Тело нижней челюсти слева массивнее, чем справа. При пальпации в области ВНЧС отмечается боль в левом суставе при максимально открытом рте. Мыщелки движугся асинхронно. Правый мыщелок имеет большую экскурсию, чем левый. При широко открытом рте асимметрия лица не отмечается. Выравнивание конфигурации лица при открытом рте происходит в результате ограничения подвижности деформированного увеличенного в размере левого мыщелка и чрезмерной экскурсии здорового правого мыщелка. Пальпаторно левый мыщелок выступает кнаружи от суставной ямки, а правый мыщелок, наоборот, проваливается медиально в суставную ямку. Подбородок резко смещен вправо. Лимфоузлы и слюнные железы в пределах нормы. Слизистая оболочка полости рта без видимых патологических изменений. Зубы все интактные и плотно контактируют в правильном соотношении.
Ротовая щель несколько скошена. Подобная асимметрия лица с правильным соотношением зубных рядов объясняется тем, что левый мыщелок, как это будет отмечено рентгенологически, в результате экспансивного роста достиг больших размеров и в положении центральной окклюзии располагался на вершине суставного бугорка. В результате удлинения мыщелкового отростка тело нижней челюсти на стороне поражения сместилось вниз. Вследствие чего справа на верхней челюсти возникло зубоальвеолярное внедрение, а слева на верхней челюсти — зубоальвеолярное удлинение.
На томограммах височно-нижнечелюстного сустава левый мыщелок имеет квадратную форму, головка сверху уплощена, при сомкнутых зубных рядах находится на уровне суставного бугорка. Шейка суставного отростка удлинена. Справа мыщелок нормального размера, округлой формы, располагается в центре суставной ямки. При широко открытом рте мыщелки находятся на вершине суставных бугорков.
Предварительный диагноз: левосторонний деформирующий артроз височно-нижнечелюстного сустава, правосторонняя микрогения. Исходя из того, что ортопедическое лечение в данном случае не даст положительного результата, было предложено комплексное лечение.
В феврале 1980 года больная оперирована на кафедре хирургической стоматологии. Под общим наркозом была произведена кондилэктомия левого мыщелка в пределах основания мыщелкового отростка. В последующем лечение проводилось на кафедре ортопедической стоматологии с помощью модифицированной нами шины Вебера с наклонной плоскостью.
Удаленный мыщелок фиксировали в 10% р-ре формалина, затем декальцинировали в 10% р-ре муравьиной кислоты. После декальцинации проводили через спирты восходящей концентрации, заключили в целлоидин и готовили срезы в сагиттальной плоскости с последующей окраской гистопрепаратов гемотоксилин-эозином и по Ван-Гизону.
Морфологические исследования удаленного мыщелка показали отсутствие покровной фиброзной пластины в области сочленовной поверхности, резкое уголщение хрящевого слоя, миксоматоз основного вещества хряща и гипертрофию отдельных хрящевых клеток. В участках разрастания хондроиднои ткани отмечалось появление крупных хрящевых клеток, образующих скопления. Межуточное вещество имеет базофильную окраску. Хондроидная ткань в виде языков вдается в костное вещество спонгиозы на большом расстоянии.
На основании морфологических исследований был поставлен окончательный диагноз: хондрома мыщелка левого ВНЧС.
С целью предупреждения деформаций челюстно-лицевой области следует проводить профилактические осмотры детей, подростков и взрослых для своевременного выявления патологии височно-нижнечелюстного сустава и своевременного рационального ортопедического и комплексного лечения.
За 30 лет мы наблюдали лишь два случая с доброкачественной опухолью височно-нижнечелюстного сустава: с остеохондромой внутрисуставного мениска и с хондромой мыщелка. Ввиду чрезвычайной редкости поражения суставов вышеуказанными формами доброкачественной опухоли и различием клинико-рентгенологической картины мы считаем необходимым подробно изложить выписку из истории болезни второго случая.
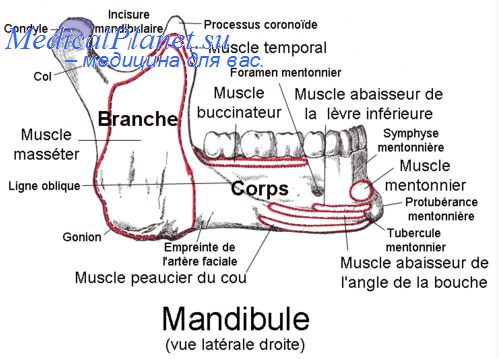
Кости черепа человека соединены между собой практически неподвижно. И лишь одно сочленение в лицевой части обладает большим объемом движений. Это височно-нижнечелюстной сустав. Благодаря его работе человек может открывать рот, есть, говорить, зевать. Строение сустава достаточно сложное. Образован он хрящевой и костной частями, связками, мышцами.
Строение, функции сочленения
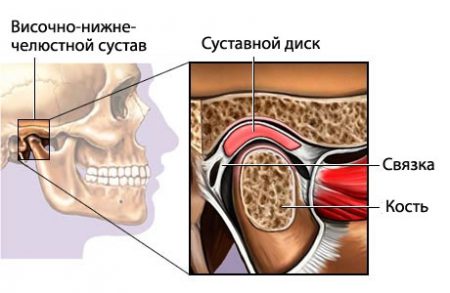
В образовании височно-нижнечелюстного сустава участвуют височные кости и нижняя челюсть. Ее головка соприкасается с ямкой и бугорком височных костей. Укрепляется сочленение суставной капсулой, развитыми связками и мышцами. Для наибольшей подвижности в его состав входит специальное образование – суставной диск.
К особой характеристике височно-нижнечелюстного сустава относят его парность и комбинированность – движения в парных сочленениях синхронизированы.
Сложная анатомия делает возможными движения в трех различных направлениях:
- горизонтальном;
- вертикальном;
- назад и вперед.
Основная функция этого сочленения – обеспечение подвижности нижней челюсти.
Жалобы при поражении сочленения

Месторасположение височно-нижнечелюстного сустава и его анатомия приводят к разнообразию жалоб при заболевании:
- Болевой синдром. Боль в челюстном суставе может отмечаться в покое или только при открывании рта, жевании. По характеру она бывает ноющей и острой. Часто встречается стреляющий вид боли, особенно при воспалении челюстного сустава. Иногда пациенты отмечают и другие симптомы – боль в области уха или головы.
- Нарушения движений в суставе. Эти симптомы могут проявляться по-разному в зависимости от болезни. Часто наблюдаются затруднения при открывании и закрывании рта – тугоподвижность сустава. Также нередко можно услышать, что сустав щелкает при движении. Хруст около уха отмечается при развитии дегенеративных процессов в сочленении. Двигательная дисфункция височно-нижнечелюстного сустава приводит к затруднениям при жевании, разговоре.
- Отек. Воспалительные процессы в этой части головы сопровождаются припухлостью. Анатомия височно-нижнечелюстной области такова, что отек виден невооруженным взглядом. Иногда он достигает области уха. Пальпация при осмотре может быть болезненной. При выраженном воспалении кожа над суставом краснеет, местно может повышаться температура.
- Жалобы со стороны других органов. Тесная взаимосвязь височно-нижнечелюстного сочленения с другими структурами головы и шеи приводит к возникновению специфических жалоб. К ним можно отнести снижение слуха, заложенность уха из-за отека евстахиевой трубы, жжение в полости рта и языка, ощущение сухости во рту.
- Бруксизм. Иногда родственники пациентов отмечают, что те сильно скрежещут зубами во сне. Это носит название бруксизм. Если же скрежет, особенно приступообразный, отмечается и в период бодрствования, это называется бруксоманией и тоже говорит о заболевании нижнечелюстного сустава. Причины бруксизма – чрезмерное напряжение мускулатуры, а иногда и воспаление челюстного сустава.
Болезни нижнечелюстного сустава
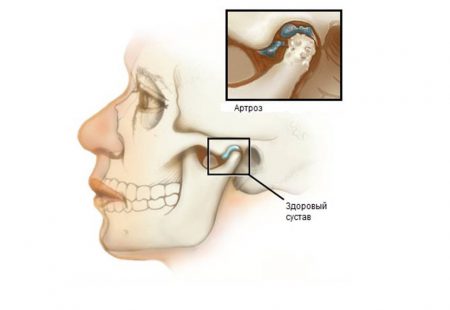
Заболевания височно-нижнечелюстного сустава встречаются нередко и в любой возрастной группе. Для пожилых пациентов характерны дегенеративно-дистрофические патологии – артрозы, деформирующие остеоартрозы, анкилозы. Но могут наблюдаться и артриты.
В молодом и среднем возрасте преимущественно встречаются подвывих, вывих сочленения и его воспаление. То, что сустав образован не только костями и связками, но и мышцами, приводит к развитию отдельной группы болезней – нервно-мышечных.
В детском возрасте заболевания этих парных суставов из-за особенностей их строения также многообразны. Даже незначительная дисфункция височно-нижнечелюстного сустава у детей может приводить к серьезным проблемам при жевании, открывании рта, разговоре в дальнейшем.
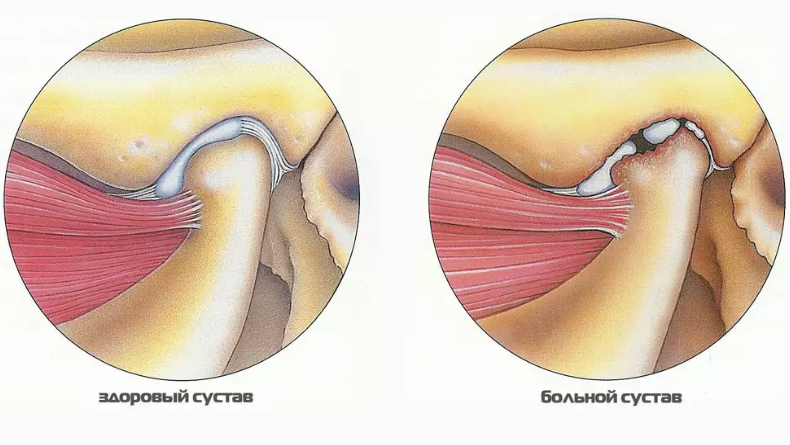
Артроз – это хроническая болезнь, в основе которой лежат дистрофические изменения сочленения. Постепенному разрушению подвергаются его хрящевая, костная и соединительно-тканная части, при помощи которых сустав образован.
Причинами развития артрозов могут служить перенесенные воспалительные процессы или травмы в области рта и уха, отсутствие зубов в течение длительного времени.
Часто к развитию суставных дистрофических изменений приводят неправильно подобранные зубные протезы. Иногда пациенты указывают на связь с перенесенным гриппом или ангиной.
Основными симптомами артроза становятся тупая боль и тугоподвижность. Часто отмечается жалоба на то, что сустав щелкает или хрустит. При тяжелых формах заболевания может наблюдаться смещение нижней челюсти в сторону поражения. Там же заметны углубление носогубных складок, выраженные мимические морщины около рта.
Артриты характерны для молодых пациентов и средней возрастной группы. Это воспалительный процесс в челюстной области. В отличие от артроза он обычно начинается резко, с выраженными симптомами – сильными болями в челюсти и области уха, рта. При движениях челюстью боль усиливается. Если артрит гнойного характера, то в пораженной области можно будет заметить припухлость с покраснением. Может быть болезненной пальпация точек выхода лицевого нерва, самого сочленения и козелка уха.
Гнойные артриты тяжело переносятся из-за повышения общей температуры и выраженного недомогания, симптомов интоксикации.Движения в суставе резко нарушены, вплоть до их отсутствия.
Воспалительные процессы, особенно гнойные, всегда имеют четкую причину возникновения. В височно-нижнечелюстной сустав инфекция обычно попадает из среднего уха, воспаленных слюнных желез или костей черепа при остеомиелите.
Артриты по своему течению бывают и хроническими. В этом случае жалобы заболевшего не будут отличаться от таковых при артрозе. Но для хронических артритов характерны периоды обострения с резким ухудшением состояния и функции сустава.

Синдром болевой дисфункции нижнечелюстного сустава относится к нервно-мышечным заболеваниям. Встречается он чаще в молодом и среднем возрасте.
Пациенты отмечают, как щелкает поврежденный нижнечелюстной сустав. Щелканье носит практически постоянный характер. Кроме этого, для синдрома болевой дисфункции характерны и боли в жевательной мускулатуре. Могут наблюдаться приступы лицевой и головной боли, невралгии, повышение тонуса мышц.
Именно из-за гипертонуса мускулатуры (крыловидной мышцы) при этом синдроме возникает ощущение, что поврежденный сустав щелкает.
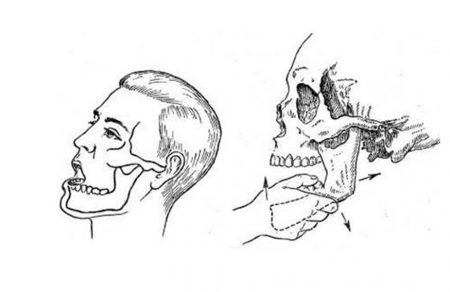
Вывих нижней челюсти – очень неприятное состояние. Движения челюстью блокируются. Рот человека при нижнечелюстном вывихе открыт. Самостоятельно закрыть его невозможно. Отмечается слюнотечение, речь становится невнятной.
Если попытаться закрыть рот или вправить вывих самостоятельно, возникает резкая боль.
Кроме острых, бывают и хронические вывихи нижней челюсти. Их еще называют привычными. С привычным вывихом человек может справиться и самостоятельно. Но постоянное их возникновение (при кашле, зевоте, кусании) действует угнетающе на психику.
Причины острых и хронических вывихов:
- Травмы этой области.
- Воспалительные и дегенеративные процессы.
- Нервно-мышечные нарушения лицевого сегмента.
- Врожденные пороки нервной системы.
Кроме нижней челюсти, вывихнуться может нижнечелюстной диск. Этот процесс сопровождается резкой болью и полной блокадой сочленения. Вывихи диска наиболее тяжело диагностируются.
Подвывих нижнечелюстного сустава – это неполное смещение нижнечелюстной головки за верхнюю часть суставного бугорка. Самопроизвольного вправления обычно не происходит. Нижнечелюстной подвывих может быть одно – или двусторонним, острым и привычным.
Симптомы подвывиха не настолько тяжелые, как в случае вывиха. Обычно челюсть фиксируется при резком открывании рта, при жевании, травме. Подвывих можно вправить самому, если делать это аккуратно, не прикладывать слишком усилий.
Подвывих чаще бывает привычным и распространен у женщин, что объясняется особенностями их анатомии.
У людей с привычным подвывихом можно услышать, как щелкает сустав при движении рта.
Заболевания височно-нижнечелюстного сустава у детей имеют свои особенности. Учитывая анатомию и физиологию детского возраста, патологию нижнечелюстного сустава можно разделить на две группы:
- Первично-костная. Она связаны с родовой травмой, пороками развития костей черепа.
- Функциональная. Длительное нарушение функции приводит к ее утрате во взрослом возрасте.
У девочек-подростков в возрасте 13–14 лет может встречаться привычный подвывих нижней челюсти. Обычно этому предшествуют ощущения, что сустав щелкает, которые отмечаются на протяжении нескольких лет.
Кроме подвывиха и вывиха, в детском возрасте могут возникать артрозы и артриты нижнечелюстного сустава.
Диагностика
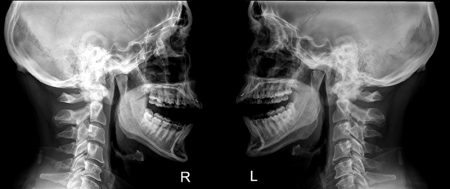
Обследование при болезнях височно-нижнечелюстной области проводит врач-стоматолог. Это сочленение доступно осмотру и пальпации. Во время ощупывания сустава определяются точки наибольшей болезненности, смещение суставных элементов, их тугоподвижность или избыточная мобильность.
Вспомогательным методом обследования является аускультация – выслушивание при помощи фонендоскопа. При дегенеративных поражениях, разрушении кости или хряща, подвывихах врач может услышать щелчки, хруст, крепитацию (звук, похожий на шуршание бумаги).
При нарушении выработки синовиальной жидкости фонендоскопом отчетливо будет слышаться звук трения суставных поверхностей.
Подтверждается диагноз при проведении рентгенографии или артрографии. Магнитно-резонансная томография и артроскопия височно-нижнечелюстного сочленения – более информативные методы исследования. Применяется и компьютерная томография этой области.
Лечение

В лечении заболеваний височно-нижнечелюстного сустава используются разнообразные методы. К ним относятся:
- Противовоспалительная и хондропротективная терапия.
- Антибактериальное лечение.
- Ортопедическая коррекция.
- Хирургическое вмешательство.
- Физиотерапевтическое воздействие.
Консервативное лечение артрозов височно-нижнечелюстной области включает в себя медикаментозные и физиотерапевтические методы.
Из лекарственных средств чаще применяются противовоспалительные и хондропротективные препараты, анальгетики. Дополняется такое лечение гимнастикой нижней челюсти, фонофорезом, гальванизацией, массаж.
Но основным методом лечения остается ортопедическое. Его основной задачей является снижение нагрузки на пораженную область. Оперативные методы используются реже.

Острые гнойные артриты лечатся с обязательным применением антибактериальных препаратов. Вначале используются антибиотики широкого спектра действия с избирательным накоплением в костной ткани – группа линкомицина. При их неэффективности выполняется бактериальный посев, и лечение назначается с учетом чувствительности возбудителей к антибиотикам.
Антибактериальная терапия дополняется противовоспалительными препаратами и анальгетиками. В случае сильного воспаления применяют гормональную терапию.
Хронические артриты в стадии обострения лечатся как острые.
Учитывая, что в основе развития этого синдрома лежит спазм и повышенный тонус жевательной мускулатуры, из лекарственных средств широко применяются миорелаксанты (препараты, расслабляющие мышцы).
В случае сильной боли назначаются анальгетики с противовоспалительными средствами.
При синдроме болевой дисфункции важным является и ортодонтическое лечение – коррекция неправильного прикуса. При необходимости проводится фиксация нижней челюсти. Хорошо помогает при синдроме височно-нижнечелюстного сустава и физиотерапевтическое лечение – тепловые процедуры.
Если нужного результата не достигают консервативными методами, лечить синдром болевой дисфункции начинают с использованием оперативной коррекции пораженного суставного диска.
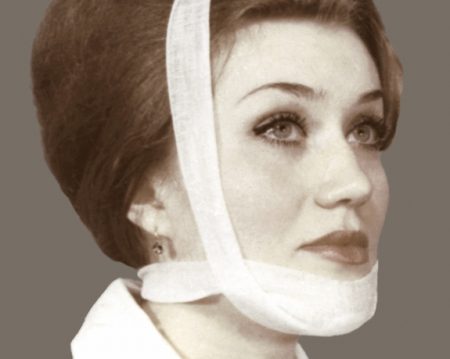
В случае острой патологии вывих или подвывих вправляется, подвижность сустава ограничивается шиной или при помощи пращевидной повязки. Обычно иммобилизация (обездвиживание) требуется в течение двух недель. В случае привычного вывиха основную роль играет правильное открывание рта. Для этого используются несъемные или съемные ограничители открывания.
Дополняется лечение лекарственными средствами и физиотерапевтическими методами. Наилучший эффект достигается при оперативном вмешательстве – фиксации или перемещении суставного диска, укреплении связок сочленения.
Особенности анатомии нижнечелюстного сустава требуют комплексной терапии. Лечить эту патологию нужно не только медикаментозными средствами, но и при помощи хирургической и ортопедической коррекции, которая дополняется методами физиотерапии и ЛФК.
Читайте также:




