Шишка на кости после операции
Образование в виде шишки может возникнуть практически на любой кости, будь то голень или кисть. Даже в том случае, если она не влечет за собой определенные неудобства, это является поводом к обращению к специалисту. И если у вас появилась на кости шишка, то ее не следует оставлять незамеченной, поскольку, по всей вероятности, она является костным наростом. А это уже не является нормой.
Причины возникновения шишек
Многообразие причин позволяет говорить об их разносторонности. Несмотря на это, среди них можно выделить главные моменты, по которым чаще всего появляются подобные образования:
- Самой распространенной причиной является травма. Необязательно, что она должна случиться вчера. Травмы могут быть застарелые, о которых уже давно забыли. Но в какой-то момент определенный фактор дает толчок к началу появления костного нароста. При ушибе образуется кровоподтек и формируется припухлость. Сами по себе эти проявления опасности не представляют.
- Другой причиной служит наличие тромбофлебита. При нем имеет место образование кровяных сгустков.
- Определенную роль в образовании костных наростов играют атеромы (кистозные образования на сальной железе) и жировики (липомы), которые относятся к доброкачественным опухолям из жировой ткани.
- Причиной может послужить ситуация, при которой растягиваются сухожилия или что-то постоянно давит на кость. Чаще всего, при таких факторах, образуется шишка на кости запястья.
- Абсцесс является более серьезной причиной возникновения костных наростов. Подобная ситуация может возникнуть тогда, когда в поврежденный участок кожи проникает инфекция. Отмечается выраженная локализованная болезненность с общим изменением состояния организма в виде подъема температуры.
- Наследственный фактор.
- Варикозная болезнь.
- Бурситы, артрозы.
- Нарушение обмена веществ. У отдельных больных в крови может отмечаться повышенная концентрация мочевой кислоты. Это возникает из-за нарушения пуринового обмена. В результате на поверхности суставов и хрящах откладываются кристаллы.
Факторы, способствующие появлению шишки
Появлению шишек могут способствовать различные факторы. К их числу можно отнести следующие моменты:
- человек ведет такой образ жизни, при котором приходится часто переутомляться;
- постоянный прием отдельных лекарственных препаратов;
- наличие повышенных физических нагрузок;
- погрешности в питании;
- избыточная масса тела;
- наличие вредных привычек;
- возрастной фактор (наиболее подвержены появлению шишек лица старше 30 лет);
- гормональный сбой;
- дефицит отдельных минералов.
Клинические проявления
Клиника характеризуется разнообразием, но на первый план выступают следующие симптомы:
- болезненные ощущения в пораженной области (естественно, это приносит пациенту явный дискомфорт);
- развитие локального отека;
- кожные покровы пораженного участка гиперемированы;
- наблюдается скованность движений в месте патологического очага;
- кожа, покрывающая пораженный сустав, утолщается;
- общая реакция организма в виде подъема температуры.
Могут иметь место и другие симптомы, что определяется локализацией и тяжестью процесса.
Диагностика болезни
Определить наличие шишки на кости у взрослого несложно, поскольку она заметна, и сделать это может даже сам больной. Гораздо сложнее установить причину, по которой она появилась. Необходимо, не откладывая в долгий ящик, нанести визит к врачу. Он осмотрит больного, соберет анамнез, назначит ряд дополнительных исследований.
Помощь в постановке диагноза окажет допплерография сосудистого аппарата, рентгенологические исследования. Определенную информативность несут результаты общего анализа крови. Может быть назначено УЗИ щитовидной железы, поскольку именно патология с ее стороны обусловливает возникновение ситуаций, при которых появляются различные уплотнения.
Особое внимание должно уделяться детям. При появлении и росте у ребенка на кости шишки следует немедля обращаться к врачу, дабы исключить развитие онкологических заболеваний.
Особенности лечения
Категорически запрещается самостоятельное лечение и постановка диагноза. Это является компетенцией только врача.
Наибольший эффект при лечении дает хирургическое удаление шишки. Если процесс находится в самом начале своего развития, то можно предпринять попытки избавления от шишки консервативным путем.
Если шишка на кости ноги, то можно пользоваться специальными ортопедическими стельками, супинаторами. Консервативные методы лечения не избавят от проблемы радикально. Они лишь могут улучшить состояние больного. При этом исчезнет боль и устранится отечность. Наряду с приемом медикаментозных препаратов используются методы народной медицины. Хорошим дополнением является физиотерапевтическое лечение. Обычно все используется в комплексе.
Оперативное лечение
При неэффективности консервативного лечения прибегают к оперативному вмешательству. На сегодняшний день существует большое количество методик, с помощью которых удаляются шишки на кости.
Следует иметь в виду, что любая операция предполагает послеоперационный период и реабилитацию. Иногда они могут затянуться, что является не слишком удобным для больного. К тому же, после любой операции возможны осложнения.
Народная медицина в лечении шишек
Необходимо четко запомнить, что методы нетрадиционной медицины нельзя относить к основному лечению. Они лишь дополняют его. Можно использовать следующие народные средства.
В лечении шишек помогут мыло и йод. Эти бесхитростные средства отлично помогают избавиться от шишек на костях. Необходимо взять небольшой кусок мыла, измельчить его с помощью терки и добавить немного воды. Полученный состав следует втирать в больной участок, используя при этом легкие массажные движения. После этого мыльный раствор смывается водой, а на кожу наносится йод в виде сетки. Длительность применения составляет один месяц. В результате исчезнут воспалительные явления и болевые ощущения.
Можно на больное место нанести камфорное масло, а после него йод. Перед этим участок нанесения хорошо распаривается.
Можно прикладывать к больному месту прополис. Предварительно его необходимо размягчить. На больном месте прополис фиксируется повязкой. Для этой цели можно воспользоваться спиртовой настойкой прополиса, которую можно приобрести в обычной аптеке.
Используя обычное куриное яйцо и уксус, можно приготовить мазь. Ей отлично лечится вальгусная деформация голени. Яйцо заливают уксусом и оставляют в темном месте настаивается. Там оно должно простоять 2-3 недели. Скорлупа растворяется, а оболочка подлежит удалению. В состав необходимо ввести немного топленого свиного сала или скипидар в количестве 10 г. Мазь наносится на больной участок через день. В промежутках между нанесениями выполняется сетка из йода.

Профилактические мероприятия
От появления шишек на костях не застрахован никто. Почему-то каждый считает, что его это не коснется. Но в определенный момент они все же появляются. Чтобы этого не произошло, необходимо находить время для выполнения профилактических мероприятий:
- Обувь для повседневного ношения должна быть удобной и комфортной, не стеснять движения при ходьбе. Туфли на высоких каблуках следует надевать только по особым случаям.
- Носить обувь следует только из натуральных материалов высокого качества.
- Необходимо ежедневное выполнение несложных упражнений для стоп.
- Летом необходимо находить время для того, чтобы немного походить просто босиком.
- Следует навсегда распрощаться с вредными привычками.
- Полезно соблюдение режима, без отступления от него даже в праздники и выходные дни.
- Достаточный сон.
- Рациональное питание.
- Постоянная дозированная физическая активность.
Соблюдая эти нехитрые правила, можно избежать появления шишек на костях.
Небольшое заключение
Появление шишки на кости головы или в любом другом месте, вне зависимости от локализации и характерных особенностей, серьезный повод для беспокойства. И на это существует достаточно большое количество причин. Ведь шишка может быть совсем безобидной, а может это начало серьезного заболевания.
И если от появления шишек застраховаться не удалось, следует незамедлительно обратиться к врачу. Ранняя постановка диагноза и грамотное лечение обеспечат благоприятный прогноз.
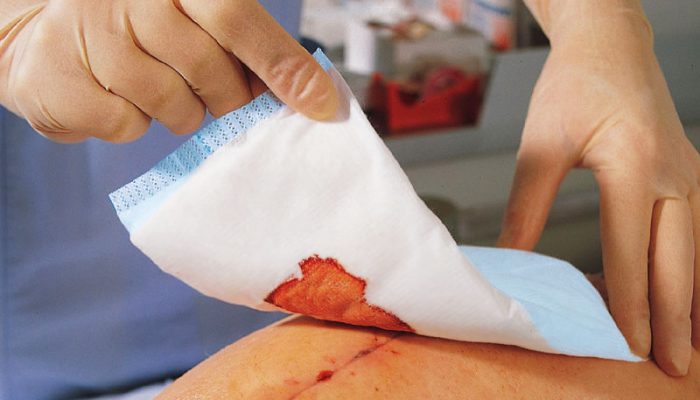
Пациенты хирургических отделений часто отмечают неудовлетворительное состояние послеоперационного шва. Уплотнения, которые наблюдаются в первые дни и недели после хирургического вмешательства, обычно проходят самостоятельно и не требуют дополнительного лечения. Чаще всего такое временное осложнение выглядит, как шишка на шве.
Причины
Чтобы понять, по какой причине появилось уплотнение под швом после операции, следует показаться лечащему врачу. Если шишка не болит и из нее не выделяется гной, нужно просто следовать рекомендациям по уходу за швом и не пытаться заниматься самолечением. При обнаружении даже скудных гнойных выделений обращение к врачу необходимо. Несвоевременное принятие мер или попытки решить вопрос самостоятельно могут привести к серьезным осложнениям, устранить которые можно будет лишь хирургическим путем.
Основные причины нагноений послеоперационных швов:
- Неправильный уход за швом, из-за чего может присоединиться бактериальная инфекция.
- Несоблюдение рекомендаций, данных врачом при выписке из больницы.
- Некачественное наложение швов.
- Отторжение организмом нитей, использованных при сшивании разреза.
- Применение некачественных материалов.
Какой бы ни была причина появления шишки после операции, нельзя затягивать с посещением хирурга в надежде на то, что все пройдет само. Нагноение может привести к сепсису и летальному исходу.
Послеоперационные осложнения
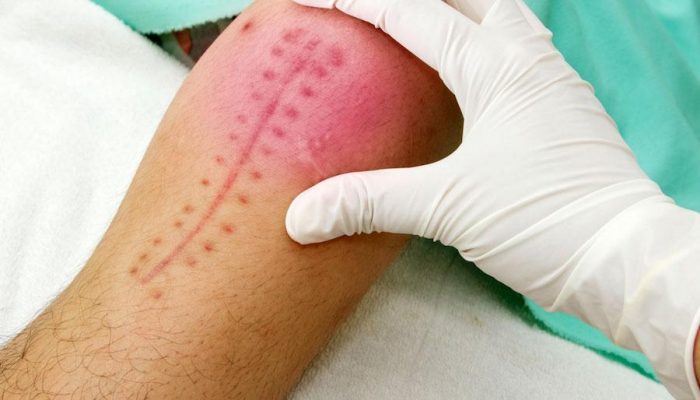
Возникают после любого оперативного вмешательства и бывают различной степени тяжести. Все зависит от того, насколько аккуратно были наложены швы и какие при этом использовались материалы. Легкие осложнения проходят самостоятельно, но если в процессе заживления присоединилась бактериальная инфекция, необходима помощь хирурга. Самолечение категорически противопоказано ввиду сложности раны и риска возникновения сепсиса.
Наиболее часто встречающиеся послеоперационные осложнения:
- спаечный процесс,
- серома,
- лигатурный свищ.
Так называется срастание тканей во время заживления послеоперационного шва. Спайки состоят из рубцовых тканей и во время пальпации ощущаются под кожей как небольшие уплотнения. Они сопровождают процесс заживления и рубцевания швов, являясь неотъемлемым, естественным этапом на пути к восстановлению тканей и кожных покровов после разреза.
При наличии патологии при заживлении раны наблюдается излишнее разрастание соединительных тканей, шов утолщается. Чаще всего это происходит, если рана заживает вторичным натяжением, когда процесс восстановления тканей после операции сопровождался нагноением из-за присоединившейся бактериальной инфекции. В таких случаях в месте наложения швов образуются келоидные рубцы. Опасности для здоровья они не представляют, но считаются косметическим дефектом, который при желании позже можно устранить.
Еще одно осложнение, которое встречается после наложения швов. Серома – это заполненное жидкостью уплотнение на шве. Возникнуть может как последствие кесарева сечения, так и после лапароскопии или любой другой операции. Такое осложнение проходит, как правило, самостоятельно и не требует дополнительной терапии. Возникает в месте повреждения лимфатических сосудов, соединение которых после разреза невозможно. В результате образуется полость, которую заполняет лимфа.
Если нет признаков нагноения, серома на шраме не несет угрозы здоровью, но чтобы убедиться в том, что воспалительный процесс отсутствует, стоит посетить хирурга, который сможет поставить точный диагноз.
Такое осложнение чаще всего возникает на шве после кесарева сечения. Для наложения швов используется специальная нить – лигатура. Этот материал бывает саморассасывающийся и обычный. От качества нити зависит срок заживления раны. Если при наложении швов применялась лигатура, отвечающая всем требованиям, осложнения появляются крайне редко.
Если же был использован материал с истекшим сроком годности или при наложении швов в рану проникла инфекция, вокруг нити развивается воспалительный процесс. Вначале появляется уплотнение под швом после кесарева или другой операции, а через несколько месяцев на месте уплотнения образуется лигатурный свищ.
Обнаружить патологию просто. Свищ – это незаживающий канал в мягких тканях, из которого периодически сочится гной. В зависимости от того, какая инфекция вызвала воспаление, выделения могут быть желтого, зеленоватого или бордово-коричневого цвета.
Время от времени ранка может затягиваться корочкой, которая периодически вскрывается. Гнойные выделения могут менять свой цвет раз от раза. Также воспалительный процесс нередко сопровождается повышением температуры и ощущением озноба, слабости, сонливости.
Лигатурный свищ может устранить только хирург. Специалист найдет и извлечет инфицированную нить. Только после этого возможно заживление. Пока лигатура находится в теле, свищ будет только прогрессировать. После того как нить удалена врач обработает рану и даст указания по дальнейшему уходу за швом в домашних условиях.
Встречаются случаи, когда при несвоевременном обращении за медицинской помощью вдоль шва образовалось несколько свищей. В подобной ситуации хирург может принять решение о проведении операции по удалению рубца и наложению повторных швов.
Меры предосторожности

Вернувшись из больницы, пациент должен помнить и соблюдать несколько несложных правил, которые помогут ему быстрее восстановиться после операции. Основные меры предосторожности:
- Не принимайте контрастный душ. Резкие перепады температуры воды замедляют процесс регенерации кожи.
- Время принятия душа не должно превышать 10 минут.
- Ванну принимать можно не раньше чем через месяц после хирургического вмешательства. Лучше всего дополнительно спросить у врача о возможности этой водной процедуры.
- Если над швом появилась шишка, немедленно сообщите об этом своему лечащему врачу.
В период нахождения больного в стационаре обработку его швов проводят медработники, но к моменту выписки пациент должен научиться обрабатывать их самостоятельно. В случае труднодоступности шрама врачи рекомендуют воспользоваться помощью родственников или медработников поликлиники.
Любого осложнения проще избежать, чем лечить. Для этого необходимо соблюдать все предписания хирурга, тщательно ухаживать за послеоперационной раной. Как правило, без осложнений заживление швов проходит примерно за месяц.
Реабилитация после удаления косточки на большом пальце ноги – это процесс, требующий особого внимания больного. Правильное проведение во многом определяет успех лечения.

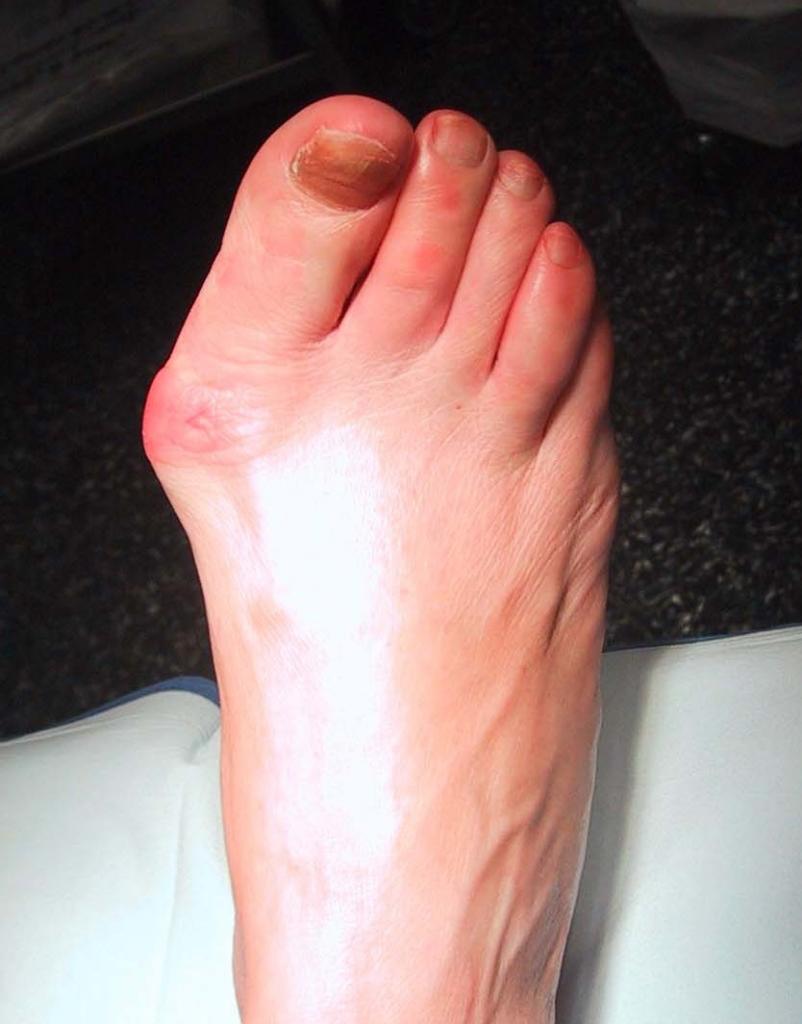
Халюс вальгус (лат. hallux – большой палец ноги, valgus – выгнутый колесом дугой кнаружи) – деформация стопы, выражающаяся в отклонении большого пальца стопы наружу, в направлении других пальцев, поперечным плоскостопием. В просторечии, косточка или шишка на ноге. Развитие состояния в большинстве своем связано с плоскостопием, артрозом первого плюснефалангового сустава или плосковальгусной установкой стоп (ортопедической аномалией).
Болезнь носит хронический характер. При прогрессировании заболевания большой палец надавливает на остальные пальцы ноги. Происходит разрастание головки первой плюсневой кости, приводит к несовпадению суставных поверхностей костей, соскальзыванию основной фаланги пальца с головки первой плюсневой кости. Прилегающие мышцы, связки, сухожилия раздражаются костным выступом, слизистая сумка сустава может воспалиться.
Прогнозы после операции
Халюс вальгус выглядит как дефект строения ноги, уродство стопы, доставляет человеку постоянный дискомфорт, сильную боль. Современной медициной разработаны способы исправления деформации ступни (малоинвазивный, реконструктивный, лазерное удаление ткани). Лечение направлено на достижение результата:
- Избавление пациента от боли.
- Возврат подвижности и анатомического положения пальцам ноги.
- Реконструкция ступни, исчезновение выпирающих наростов.
- Исчезновение искривления пальцев.
Исходя из стадии заболевания, индивидуальных особенностей больного, на восстановление может понадобиться от месяца до года. При выполнении после операции всех рекомендаций врача, своевременном проведении назначенных мероприятий, соблюдении режима, можно говорить о постепенном полном восстановлении внешнего вида, состояния ступни.
Если заболевание было выявлено поздно, процесс приобрел запущенный характер, в организме наступили необратимые изменения, прогноз послеоперационного лечения становится условно-неблагоприятным. Хирургическое вмешательство приостановит скелет ступни, не избавит полностью от причины. Последствием запущенной болезни являются невозможность самостоятельного передвижения, инвалидность.
Когда происходит удаление винтов, спиц
Традиционным, наиболее эффективным средством исправления вальгусной деформации стопы является хирургическое вмешательство.
- сахарный диабет;
- избыточная масса тела;
- гемофилия;
- тромбофлебит;
- заболевания сердца и сосудов.
Чтобы вернуть суставу, головке первой плюсневой кости правильные размер и положение, во время операции выполняется экзостозэктомия (удаление костной мозоли) и остеотомия — перепиливание первой плюсневой кости. В хирургии, исходя из особенностей приема разделения костной ткани, выделяют следующие виды: шевронная, скарф (SCARF-остеотомия), проксимальная клиновидная или же циркулярная остеотомия.
Получившиеся сегменты костей фиксируются специально предназначенными приспособлениями – титановыми винтами, шурупами, скобами, спицами, или сложной конструкцией из нескольких видов креплений. Создаваемое натяжение способствует выравниванию деформированных костей. Крепление должно поддерживать ступню в анатомически верном положении до восстановления костной, суставной ткани. Если процесс заживления протекает нормально, по истечении определенного времени элементы крепежной конструкции извлекаются из тела. Спицы вынимают обычно через три-четыре недели, повторно делается рентгеновский снимок, чтобы оценить степень исправления. Удаление винтов после операции на халюс вальгус производится через один-два месяца.
Внезапное появление колющей боли при совершении движений ступней — признак смещения или неправильного расположения крепления внутри костной ткани. Тогда хирург вынужден произвести повторную операцию для его извлечения.

Реабилитация после операции на косточке
Непосредственно по завершении операции должна быть обеспечена неподвижность поврежденной конечности, исключена всякая нагрузка. Нужно расположить, чтобы возвышалась относительно уровня остального тела — поможет избежать кровотечения.
Конкретные сроки реабилитации после операции на стопе халюс вальгус зависят от вида проведенной операции. При малоинвазивном методе повреждение тканей меньше, восстановление идет быстрее, больного переводят на амбулаторное лечение через три дня. Реконструктивная операция выполняется с большими разрезами, заживление требует больше времени, квалифицированного ухода, больной остается в стационаре на 10 – 15 дней.
Боли, воспаления, отеки могут проявляются на протяжении восстановительного периода, нагрузка на прооперированную конечность возрастает. Нормальное явление. Для снятия симптомов принимают назначенные врачом лекарства: обезболивающее, противовоспалительное, рубец от разреза обрабатывают мазью с местным действием.
После выписки из стационара рекомендуется находиться под амбулаторным наблюдением 4–6 месяцев. Необходимо принимать назначенные медикаменты, пройти физиотерапевтические процедуры:
- Массаж. Чтобы улучшить кровообращение, отток лимфы от поврежденной области, массируется полностью вся нога. Способствует снятию и профилактике отеков стопы, стимулирует процессы заживления. Выполняют самостоятельно в домашних условиях.
- УВТ. Метод ударно-волновой терапии применяет для стимуляции сращивания поврежденных костей влияние магнитных, пневматических, электрогидравлических волн.
- Электрофорез. Доставляют через кожу лекарства к поврежденным тканям (обезболивающее, хондропротекторы, противовоспалительное).
- Лечебная гимнастика. Через сутки после операции начинают разрабатывать ногу, осторожно шевелить пальцами, через три недели — переходят к упражнениям лечебной физкультуры (ЛФК). Целью гимнастики является возвращение подвижности суставу большого пальца и всей ступне, укрепление мышц и связок.
Все приемы ЛФК повторяют несколько раз в день:
- Вытягивание большого пальца. В положении сидя на полу потянуть рукой большой палец в противоположной стопе сторону.
- Осторожно вытягивать большой палец к подошве, затем в противоположную сторону.
- В положении лежа на полу сгибать, разгибать голеностопный сустав, одновременно тянуть большой палец.
- На полу расстелить кусок тонкой ткани, поставить ногу, шевеля большим пальцем, собрать ткань в комок под стопой. Полезно собирать разбросанные на полу игрушки, мелкие предметы, перекатывать небольшой мячик.
При малоинвазивном вмешательстве сразу надевают специальный фиксатор — ортез, большой палец и стопа удерживаются в анатомически верном положении. Опора на пальцы не осуществляется, давление на плюсну максимально снижается, полностью исключается возможность смещения восстановленного соединения костей.
При реконструктивной операции такую же функцию выполняет башмак Барука. Специальная послеоперационная обувь, надевают поверх бинтования или гипса, застежки-липучки позволяют регулировать размер и степень фиксации.
Через 30-40 дней носят обычную обувь, выбирая по признакам:
- Широкий, мягкий носок, не сжимает пальцы, легко сгибается;
- низкий каблук, не выше 5 сантиметров;
- изготовленная из дышащих материалов, вентилирующих стопу, удаляющих пот, не натирающих (натуральная кожа, ткань из природных волокон);
- анатомический супинатор, выпуклость под подъем стопы;
- в обычную обувь вкладывают специальные ортопедические стельки.

Чтобы реабилитация шла лучше, быстрее, необходимо следить за рационом. Обмен веществ в организме необходимо нормализовать, поддерживать. Питание должно быть легким, сбалансированным, с повышенным содержанием кальция, витаминов А, Е, С.
Необходимо отказаться от продуктов с высоким содержанием жиров, быстрых углеводов: мучное, жирная пища, особенно жареная, сливочное масло, газированные напитки, фастфуд, алкоголь, кофе, крепкий чай, острые приправы. Некоторые продукты (сладкое, бобовые) влияют на воспалительные процессы в суставах.
Нужно следить за количеством употребляемой пищи. Лишние килограммы будут создавать повышенную нагрузку на поврежденную конечность. Диета поможет в борьбе с лишним весом. Суточную норму питания стоит разделить на 5-6 приемов пищи, есть небольшими порциями каждые 3-4 часа.
Для ухода за послеоперационными рубцами, чтобы уменьшить образование шрамов, используют специальные кремы с рассасывающим действием. Применяют рекомендации народной медицины. Мед является природным антисептиком, сок столетника (алоэ древовидное) снимает воспаление. Обрабатывают послеоперационную область без добавок. Капуста содержит витамин Е, способствует быстрому заживлению раны, регенерации кожи, снимает воспаление.
Рецепты против рубцов:
- В теплое молоко добавить гороховую муку до консистенции сметаны, намазать на послеоперационную область, оставить на час.
- Капустные листья измельчить в кашицу, добавить немного меда, тщательно перемешать, завернуть в салфетку, приложить как компресс на несколько часов.
- Две столовые ложки сухих цветов календулы залить стаканом кипятка, настаивать 15 минут, процедить, смочить марлю или ватный диск, приложить к шраму.
- Льняную салфетку смочить камфорным маслом, приложить к проблемной области, обернуть полиэтиленом, оставить на ночь.
Осложнения после операции халюс вальгус
Осложнения после операции на стопе халюс вальгус возникают редко. Относятся:
- воспалительный процесс;
- рецидив заболевания;
- плохое срастание костей;
- рассечение нервных окончаний;
- передаточная метатарзалгия — боль в стопе.
Следование рекомендациям врача в период реабилитации снижает вероятность рецидива заболевания. В течение года после операции стоит беречь ногу от чрезмерных нагрузок, не опираться, не прыгать.

Удаление косточки на большом пальце ноги
Показания к хирургической операции
Проведение оперативного лечения на ранних этапах развития заболевания в основном не проводится. Искривление при вальгусной деформации 1 пальца стопы лечится оперативно на запущенных сроках, когда угол наклона превышает 35 градусов. Также показаниями к операции являются:
- постоянно болит косточка на ноге – и во время передвижения, и во время покоя;
- в разрастающемся выросте (экзостозе) хрящевая субстанция переходит в костную, поэтому она плотная при ощупывании;
- есть воспалительные реакции;
- на поверхности кожи в пораженной зоне появились мозоли.
Сделать операцию по удалению косточек на ногах на первоначальном этапе следует в том случае, когда иные способы терапии не дали ожидаемых эффектов.
Противопоказания
Удаление косточки на большом пальце ноги методом хирургической операции рекомендовано не всем. Существуют определенные противопоказания:

Шишки на ногах у ребенка: возникновение и лечение
- не делают операцию при диагнозе сахарный диабет;
- у пациентов с неправильным процессом свертываемости крови;
- при имеющихся сердечных патологиях;
- у людей с избыточной массой тела;
- при заболевании тромбофлебитом;
- удаление шишки на большом пальце ноги не делают при неправильной циркуляции крови и при нарушенной чувствительности стоп;
- тем, у кого есть патология опорно-двигательного аппарата.
Хирургическая операция на выросшей косточке на ноге преследует такие цели:
- Первоначально – это избавление от болезненных приступов. Исчезновение болей наблюдается на второй день после хирургического вмешательства.
- Возвращение деформированному суставу двигательной активности. Проверить подвижность сустава удастся, когда закончится период восстановления.
- Операция на шишке на ногах предусматривает и достижение косметического результата. Возвращается прежний вид стоп, а психика человека освобождается от депрессии и негативных мыслей.

Исчезновение болей наблюдается на второй день после хирургического вмешательства.
Где выполняют операции
Операция по избавлению от шишки на ноге возле большого пальца осуществляется в стационарном отделении муниципальной больницы. Для оформления в стационар необходимо взять у врача-ортопеда направление, но придется долго дожидаться своей очереди.
Есть другой вариант – операция по удалению косточек на ногах выполняется во всех частных платных московских медучреждениях и в регионах.
Как проводится избавление от косточек на ногах
Операция по хирургическому удалению появившейся косточки на большом пальце, проводимая ранее, нередко приводила к осложнениям, так как являлась не совсем совершенной и достаточно травматичной. После таких вмешательств на восстановление требовалось долгое время, а иногда возникало повторное развитие патологии, и необходимой становилась ещё одна операция.

Операция по хирургическому удалению появившейся косточки на большом пальце
Современные достижения в медицинской науке позволили устранить недочеты прошлого. Теперь операция по удалению шишек на ногах предусматривает несколько разных способов.
- Малоинвазивные вмешательства проводятся через небольшой надрез (до 3 мм). Все действия проводятся через это отверстие, помогает при такой операции рентген. После операции остаются малозаметные шрамы, почти нет болезненности и осложнений. Быстро проходит восстановление. Малоинвазивные операции проводятся под местным наркозом и применяются лишь в случае небольшой деформации пальцев.
- Лазерная коррекция убирает костный нарост у основания большого пальца слой за слоем, как бы шлифуя кость до ее первоначального размера, при этом суставы остаются подвижными. Операцию лазером делают, когда у пациента нет каких-либо осложнений вальгуса или дополнительных патологий стоп.
Оперативное вмешательство может быть открытое, когда делается разрез хирургическим инструментом, и закрытое, с минимальным надрезом, а визуальный контроль обеспечивается рентгеном.

Оперативное вмешательство может быть открытое
Вне зависимости от способа выполнения, всякая операция по удалению шишки на ноге проводится в такой последовательности:
- на боковой части первого пальца производится разрез;
- рассекается капсула первой фаланговой кости;
- убирается нарост;
- идет распиливание 1-й кости плюсны;
- части косточки плюсны размещаются в необходимом положении;
- косточка закрепляется;
- накладываются швы на всех рассечениях;
- поверхность бинтуют стерильными материалами;
- все фиксируется повязками или гипсом.
Как готовят к операции
Подготовительный период до операции предполагает полное исследование больной области, включая всю нижнюю часть ноги. Пациента направляют на рентген или МРТ. Снимки низа конечности делают в разных проекциях, чтобы выявить имеющиеся дефекты.

Шишка на ноге возле большого пальца
Помимо шишки у основания пальца на ногах, операция также выполняется и по поводу молоткообразного расположения фаланг и иных повреждений стоп.
Понадобятся лабораторные анализы крови, мочи, на ВИЧ-инфекцию, результаты кардиограммы и флюорографии.
Полученные данные позволяют определить способ хирургической операции и выяснить, нет ли противопоказаний.
Разновидности хирургического лечения
Существуют разновидности оперативной терапии. Операции по избавлению от вальгусной деформации первого пальца стопы проводят многочисленными способами, которых существует на сегодня около сотни. На его подбор оказывают влияние несколько факторов:
- насколько сильно сустав поврежден деформированием;
- при вальгусной деформации большого пальца стопы — степень запущенности патологии;
- есть ли соматические заболевания.

Операции по избавлению от вальгусной деформации первого пальца стопы проводят многочисленными способами
При выборе не берется во внимание возраст больного, так как травматичность операций минимизирована.
Известны следующие методы оперативных вмешательств:
- остеотомия – считается одной из самых результативных методик;
- резекционная артропластика;
- экзостектотомия;
- артродез;
- исправление поперечного свода стоп.
Выполнение этой операции на выпирающую косточку на самом крупном пальце ноги обходится без пребывания пациента в стенах клиники, делают ее амбулаторно.
Для стерилизации применяют йод, им обрабатывается вся поверхность стопы. Обезболивание – местное.
Порядок операции такой:

Для стерилизации применяют йод, им обрабатывается вся поверхность стопы
- Делается надрез вдоль больного участка примерно 5 см, обнажают косточку. Излишнюю ее поверхность снимают при помощи долота, а верх отполировывают.
- Кость закрывают тканями и накладывают швы ниткой из шелка.
- В межпальцевое пространство 1-й и 2-й фаланги кладется ватный тампон, который крепится клеящим средством. Стопу фиксируют шиной.
Обезболивание здесь такое же, как и при резекции.
Далее:
- Выполняется разрезание вдоль двух первых косточек на большом пальце.
- Осуществляется удаление слизистой сумки в больном месте.
- Отрезается сухожилие, расположенное около первой фаланги.
- Из плюсны вырезают часть в виде клина. Так легче выравнивается косточка.
- Кусочки костного сустава соединяют один с другим с помощью пластинки или проволоки. Нарост отпиливается.
- Отрезанное сухожильное окончание располагают на нужном месте и пришивают, обеспечивая натяжение для закрепления косточки и ее правильного размещения.
- На поверхность тканей накладывают швы, а стопу гипсуют.
Начинается данная операция по удалению выросшей косточки на большом пальце с применения местного обезболивания. Разрезание тканей производится в области поражения снизу стопы. Отсекается мышца, закрепленная на первом фаланговом суставе, она укорачивается и перемещается к плюсневой фаланге большого пальца, там она и пришивается.
За счет укорачивания мышцы происходит выравнивание сустава. Разрез сшивают, и стопу помещают в гипс.
Начинается такое хирургическое вмешательство на вальгусной косточке с местной анестезии. Разрезание тканей производится в виде дуги. Проходит иссечение тканевой поверхности, достается проблемная косточка, пилой отсекается лишняя субстанция. Острые концы шлифуют. Далее идет сшивание тканей и наложение шины.
Отличается от операции по Хохману большим костным участком, который обрезают. Данное оперативное вмешательство известно малым количеством рецидивов. Но высокий уровень резекции может сказаться на опорной деятельности прооперированной ноги.

Удаление косточки на ноге лазером
Методика ЦИТО сочетается с одновременным применением остеотомии. Выполняется с использованием местного обезболивания. Из части сухожилия оперируемого производят имплантат, делается это для того, чтобы участок лучше прижился и ткани его не отторгали.
Разрезается поверхность тканей, осуществляется остеотомия 1-й кости плюсны, иссекают клиновидную часть, а вместо неё располагается имплантат. Закрепляется он спицами, которые позже извлекают. Для поддержания сустава в нормальном расположении укорачивают сухожилие. По окончании манипуляций зашивают разрезанные ткани и гипсуют стопу.
Данная разновидность операции для избавления от шишки на ногах у большого пальца стала популярной в российской медицине не так давно. Хирурги по заслугам ее оценили. Что же привлекает в этом методе?

Разрезается поверхность тканей, осуществляется остеотомия 1-й кости плюсны
- Болезненные приступы проявляются слабо и легко купируются.
- Послеоперационные шрамы практически незаметны.
- Реабилитация после хирургического вмешательства проходит намного быстрее.
- Отличается минимальным риском тромбозной закупорки вен в процессе оперирования и после него.
Наркоз применяется местный либо средство для анестезии вводят в позвоночный столб. Выполняется прокол мягких тканей, тем самым получается отверстие для хирургических манипуляций. С помощью бура просверливается отверстие в кости (около 2 мм в диаметре). Внутрь вставляют спицу, на противоположной стороне ставится спица, на конце которой есть винт. Манипулируя ими, придают костям правильное положение. Позже спицы удаляют, а винтом фиксируется положение кости на протяжении всего времени.
При потребности кости (плюсневую или фаланговую) могут укорачивать. При очень большом угле наклона диаметр разреза увеличивают (10 мм). Маленький разрез не требует наложения швов, только стерильная повязка на несколько дней.
Операция лазером на косточку на большом пальце ноги минимизирует травмоопасность манипуляций и сокращает время реабилитации. При лазерном оперировании не нужно накладывать гипс или применять шину.

Маленький разрез не требует наложения швов, только стерильная повязка на несколько дней.
Выписаться из отделения хирургии после операции на косточке большого пальца ноги лазером больной может через несколько часов. При ходьбе допускается опора на прооперированную стопу. После трех недель рекомендуется начать двигательные упражнения пальцем для восстановления его функций.
Лазерная хирургия ограждает пациента от болезненности при оперировании.
Стоимость операции
Если проведение операции предполагается по государственной квоте, то она обойдется бесплатно. Для ее выполнения нужно только направление врача- ортопеда или врача-травматолога. Но чтобы попасть в стационар, придется ожидать очереди, это может занять немало времени.
Но если выполнять оперативное вмешательство, чтобы убрать выпирающую косточку на ноге в частной клинике, то стоимость его зависит от различных моментов. На цену влияют:
- вид анестезии;
- методика проведения хирургического вмешательства;
- количество перевязок;
- консультации доктора;
- пребывание на стационарном лечении.

Если проведение операции предполагается по государственной квоте, то она обойдется бесплатно
Стоимость операций по поводу вальгусной деформации в столице обойдется дороже, чем в региональных клиниках. Перед операцией нужно уточнять цены в каждом конкретном лечебном заведении.
Возможные осложнения
Хотя при проведении операции применяют инновационные методики, все равно есть риски появления осложнений. После операции шишки на ногах чаще всего могут возникнуть такие побочные эффекты:
- Уменьшается чувствительность поверхности в зоне проведения операции. В большинстве случаев это временно, все функции возвращаются спустя 9-10 месяцев. Объясняется затрагиванием при операционных действиях нервных окончаний. Если они полностью оказываются перерезанными, то чувствительные функции не вернутся.
- При некоторых движения стопы появляются внезапные боли, отмечающиеся резким характером. Вызывается сползанием винта в сторону, в такой ситуации его извлекают.
- Долго заживают разрезы. Происходит, если рядом с разрезом повреждаются ткани. Это чревато воспалительным процессом. Лечение заключается в приеме медикаментов с противовоспалительным действием.
- Развитие некроза косточки. Возникает при нарушении питания кости вследствие повреждения сосудов.
- Нарушение двигательной активности сустава. Малоподвижность устраняют разработкой пальца гимнастическими упражнениями.
- Наступают рецидивы патологии. Наибольшее количество случается после малоинвазивных вмешательств.
Восстановительный период
Восстановление после вальгусной операции различное. Время реабилитационного восстановления зависит от того, какое произведено количество иссечения ткани. Может варьироваться в пределах от 1 месяца до 2 с лишним месяцев.
При реабилитации важно обеспечить как можно меньше давления на стопу. Для этого пользуются костылями, желательно находиться в положении лежа как можно больше.
Врач может назначить ходьбу в ортопедической обуви (например, в ботинках Бурка), чтобы разгрузить прооперированный сустав.
Также назначается лечение для снятия болей, против воспалительных процессов и антибактериальное. Часто выписывают для этих целей таблетки и гели Найз.
Рекомендуется выполнение специально подобранных врачом гимнастических упражнений. Но начинать их делать нужно после исчезновения отечности, примерно к концу 3-й недели. Гимнастикой не стоит пренебрегать, чтобы не допустить скованности пальца.
Читайте также:


