Лекарственная красная волчанка что это такое
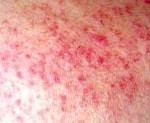
Лекарственная волчанка – обратимый волчаночноподобный синдром, вызванный приемом лекарственных препаратов. Клинические проявления лекарственной волчанки сходны с СКВ и включают лихорадку, артралгии, миалгии, полиартрит, плеврит, пневмонит, гепатомегалию, гломерулонефрит. Диагноз основывается на характерных лабораторных критериях (определении в крови антинуклеарного фактора, антинуклеарных антител, LE-клеток) и связи симптоматики с приемом определенных лекарственных медикаментов. Обычно проявления лекарственной волчанки исчезают после отмены причинно значимого препарата; в тяжелых случаях назначаются кортикостероидные препараты.
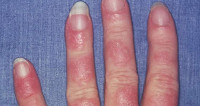
- Причины лекарственной волчанки
- Симптомы лекарственной волчанки
- Диагностика лекарственной волчанки
- Лечение лекарственной волчанки
- Цены на лечение
Общие сведения
Лекарственная волчанка (лекарственный волчаночный синдром) – симптомокомплекс, обусловленный побочным действием лекарственных средств и регрессирующий после их отмены. Лекарственная волчанка по своим клиническим проявлениям и иммунобиологическим механизмам сходна с системной красной волчанкой. В ревматологии лекарственная волчанка диагностируется примерно в 10 раз реже, чем идиопатическая СКВ. В большинстве случаев лекарственно-индуцированный волчаночноподобный синдром развивается у пациентов в возрасте старше 50 лет, практически с одинаковой частотой у мужчин и женщин.

Причины лекарственной волчанки
Развитие лекарственной волчанки может провоцироваться длительным применением или высокими дозировками большого круга лекарственных препаратов. К медикаментам с известным побочным эффектом относятся антигипертензивные (метилдопа, гидралазин, атенолол), противоаритмические (новокаинамид), противотуберкулезные (изониазид), противосудорожные средства (гидантоин, фенитоин), сульфаниламиды и антибиотики (пенициллин, тетрациклин), нейролептики (хлорпромазин), соли лития, золота и другие препараты. Чаще всего лекарственная волчанка возникает у пациентов, страдающих артериальной гипертензией, аритмией, туберкулезом, эпилепсией, ревматоидным артритом, инфекционными заболеваниями и принимающих перечисленные препараты. Возможно развитие волчаночноподобного синдрома у женщин, длительно применяющих оральные контрацептивы.
Патогенез лекарственной волчанки связывается со способностью названных лекарственных препаратов вызывать в организме образование антинуклеарных антител (АНА). Большую роль в предрасположенности к патологии играет генетическая детерминация, а именно – ацетилирующий фенотип пациента. Медленное ацетилирование данных препаратов ферментами печени сопровождается выработкой более высоких титров AHA и более частым развитием лекарственной волчанки. Вместе с тем, у больных с волчаночным синдромом, индуцированным новокаинамидом или гидралазином, выявляется медленный тип ацетилирования.
В целом вероятность развития лекарственной волчанки зависит от дозы препарата и длительности фармакотерапии. При продолжительном приеме лекарственного средства у 10-30% пациентов, имеющих в сыворотке крови антинуклеарные антитела, развивается волчаночноподобный синдром.
Симптомы лекарственной волчанки
В клинике лекарственной волчанки преобладают общие проявления, суставной и кардио-пульмональный синдромы. Заболевание может манифестировать остро или постепенно с таких неспецифических симптомов, как недомогание, миалгия, лихорадка, незначительная потеря массы тела. 80% пациентов беспокоят артралгии, реже – полиартриты. У пациентов, принимающих противоаритмические средства (прокаинамид) наблюдаются серозиты (экссудативный плеврит, перикардит), тампонада сердца, пневмонит, асептические инфильтраты в легких. В ряде случаев возможно развитие лимфаденопатии, гепатомегалии, появление эритематозных высыпаний на коже.
В отличие от идиопатической системной красной волчанки, при лекарственно индуцированном синдроме редко встречаются бабочковидная эритема на щеках, язвенный стоматит, синдром Рейно, алопеция, нефротический синдром, неврологические и психические расстройства (судорожный синдром, психозы). Вместе с тем, для лекарственной волчанки, вызванной приемом апрессина, характерно развитие гломерулонефрита.
Диагностика лекарственной волчанки
От момента появления первых клинических симптомов лекарственной волчанки до постановки диагноза нередко проходит от нескольких месяцев до нескольких лет. В течение этого времени пациенты могут безрезультатно обследоваться у пульмонолога, кардиолога, ревматолога по поводу отдельных проявлений синдрома. Правильная постановка диагноза возможна при всесторонней оценке клинической симптоматики, сопоставлении признаков болезни с приемом определенных лекарственных средств, проведении иммунологических тестов.
Наиболее специфичными лабораторными критериями, указывающими на лекарственную волчанку, служит наличие в крови антинуклеарных антител (антител к гистонам), антинуклеарного фактора, антител к односпиральной ДНК, LE-клеток, снижение уровня комплемента. Менее специфичны для волчаночного синдрома, но высокоспецифичными для СКВ, являются антитела к ds ДНК, анти-Ro/SS-A, Ат к Sm-антигену, анти-La/SS-B. Дифференциальную диагностику лекарственной волчанки необходимо осуществлять с идиопатической СКВ, злокачественными опухолями легких и средостения.
Лечение лекарственной волчанки
Отмена лекарственного препарата, вызвавшего лекарственную волчанку, приводит к постепенному регрессу клинико-лабораторных признаков синдрома. Исчезновение клинической симптоматики обычно происходит в течение нескольких дней или недель после прекращения приема лекарственного средства. Антинуклеарные антитела исчезают медленнее - в течение нескольких месяцев (иногда до 1 года и дольше). С целью купирования суставного синдрома возможно назначение нестероидных противовоспалительных средств. При тяжелом течении лекарственной волчанки, длительной персистенции клинических симптомов обосновано назначение глюкокортикоидов.
Во избежание развития лекарственной волчанки не следует самопроизвольно и бесконтрольно принимать медикаменты; назначение фармакологических средств должно быть обоснованным и согласованным с лечащим врачом. Для предотвращения рецидива волчаночного синдрома необходима адекватная замена причинно значимого препарата альтернативным лекарственным средством.
Высыпания в форме бабочки на лице, покрывающие переносицу и щёки, боли в суставах, слабость – первичные симптомы тяжёлого аутоиммунного заболевания красная волчанка. По справочнику МКБ-10 классифицируется под кодом 32.
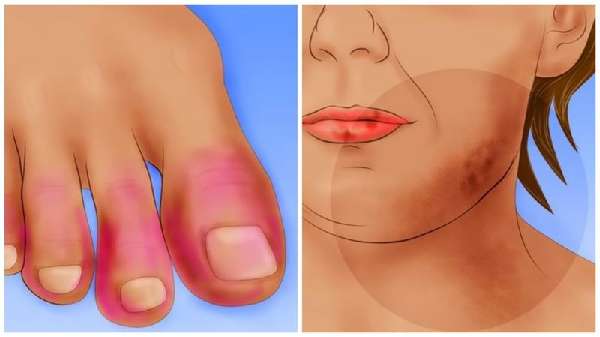
Волчанка — высыпания в форме бабочки на лице и других участках тела
- Причины возникновения красной волчанки у людей
- Классификация волчанки
- Симптомы заболевания
- К какому врачу обратиться?
- Диагностика
- Лечение красной волчанки
- Лекарства
- Питание при аутоиммунном заболевании
- Когда нужна госпитализация?
- Прогноз
Причины возникновения красной волчанки у людей
Какие конкретные причины вызывают сбои в работе иммунного аппарата человека – неизвестно.
СКВ не является заразным заболеванием, она не передаётся бытовым, контактным или половым путём.
Факторы, увеличивающие вероятность развития волчанки:
- длительное пребывание под ультрафиолетовым излучением;
- нарушение гормонального баланса;
- некоторые группы медицинских препаратов (например, сердечные – бесконтрольное длительное употребление, передозировка);
- перенесённые вирусные или инфекционные заболевания, подавляющие иммунитет;
- продолжительный контакт с токсичными химическими веществами;
- вредные бытовые или профессиональные условия;
- наследственность по генетическому типу;
- никотиновая зависимость.
В группу риска попадают:
- представительницы женского пола;
- возрастная категория от 15 до 45 лет;
- афро-американцы;
- наличие заболевания волчанкой у членов семьи;
- постоянное применение лекарств при лечении хронических болезней.
Классификация волчанки
Особенность красной волчанки: восприятие и поражение иммунной системой организма своих клеток, как чужеродных.
90% от общего количества больных – женщины, заболевание проявляется преимущественно в возрасте 25 – 40 лет. Красную волчанку у мужчин встречают намного реже (4%), у детей – зарегистрирован 1 больной на 100000 человек. В основном это девочки 12 -14 летнего возраста.
Определено 2 направления болезни: кожная форма и системная. 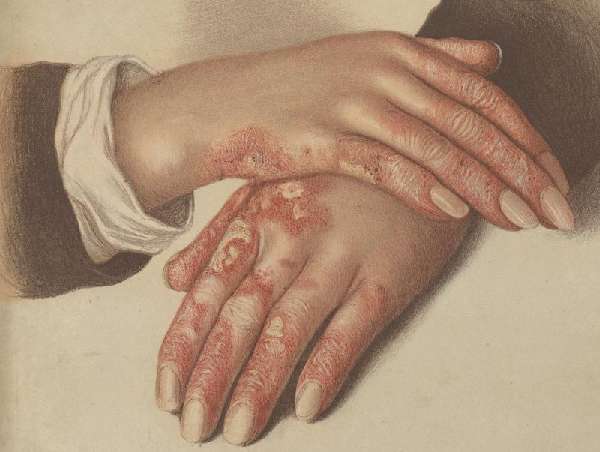
Дискоидная волчанка характерна появлением шелушащихся бляшек на коже
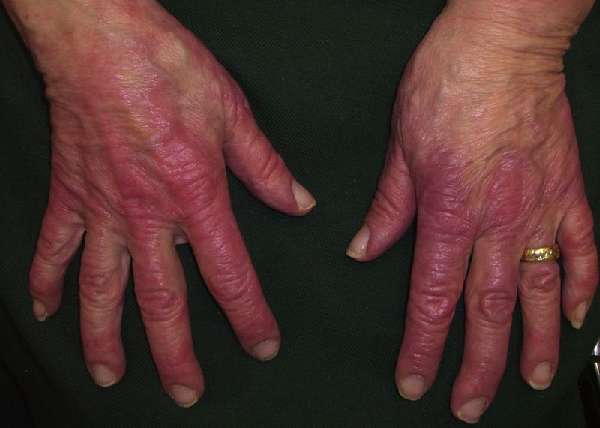
Диссеминированная красная волчанка имеет обширную область высыпаний и яркий цвет
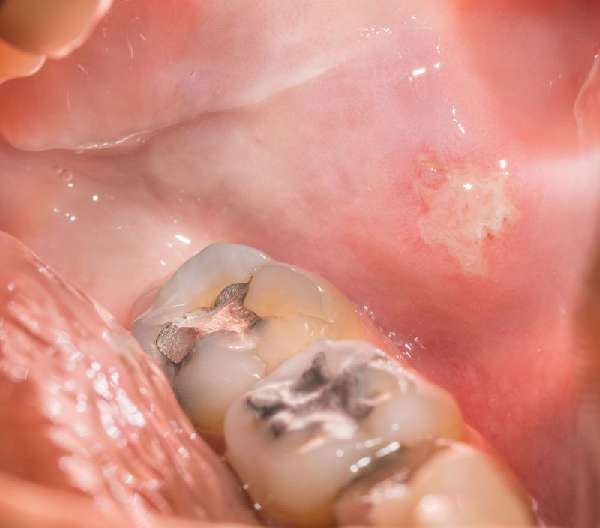
Эрозивно-язвенная волчанка поражает преимущественно слизистые оболочки рта
Системная красная волчанка характерна появлением деформаций кожи и внутренних органов
По локализации воспаления различают 4 вида заболевания:
- Дискоидная волчанка. Самая простая форма болезни, проявляется образованием на участках кожи, попадающих под солнечный свет, шелушащихся рубцующихся красных бляшек (дискоидной сыпи) – воротниковой зоне, груди, руках, шее, лице. Высыпания занимают незначительную область, других симптомов не наблюдают. Такая форма волчанки не затрагивает внутренние органы.
- Диссеминированная красная волчанка. От дискоидной формы отличается выраженностью высыпаний, которые располагаются на любых участках тела и занимают обширные площади. При осложнениях существует вероятность развития системной формы с поражением внутренних органов.
- Эрозивно-язвенная волчанка. Высыпания покрывают слизистую оболочку полости рта и губ. На поверхности поражённой области образуются трещины, которые переходят в язвы или эрозии.
- Системная красная волчанка. Считается наиболее тяжёлой и сложной формой заболевания. Вызывает деформацию суставов, поражает мышцы, нервную систему, внутренние органы (лёгкие, печень, почки, сердце). СКВ переходит в хроническую форму.
Первые 3 вида относят к кожной форме болезни.
По этиологии выделяют:
- Лекарственную волчанку. Волчаноподобный синдром формируется при длительном приёме медикаментозных препаратов (чаще для лечения аритмии сердечной деятельности), или значительной их передозировке. Симптомы: характерные красные пятна на коже, артрит, патологические изменения в тканях лёгких.
- Туберкулёзную волчанку. Люпус кожных покровов – прогрессирующий вид заболевания, разрушающий ткани. Тёмные красные бугорки, с гладкой поверхностью, располагаются на носогубном треугольнике лица, скулах, шее, могут быть разбросаны по туловищу и конечностям. Известны случаи перехода болезни в рак кожи.
- Неонатальную волчанку. Передаётся новорождённому ребёнку от матери, у которой выявлена красная волчанка или серьёзные нарушения иммунной функции. Редкий вид заболевания, сопровождается дисфункцией сосудов и сердца, кровеносной системы.
Лекарственная волчанка возникает после длительного приёма медикаментов
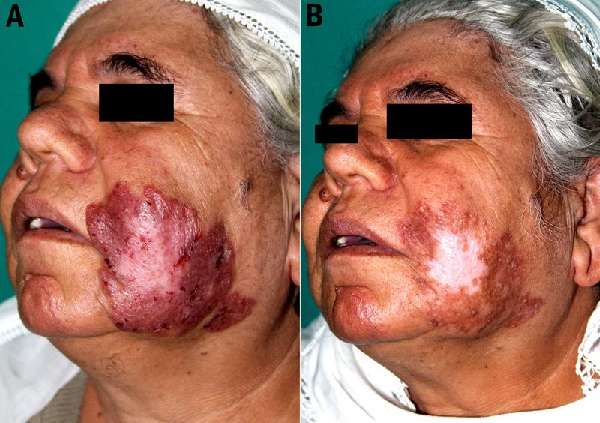
Туберкулёзная волчанка разрушает ткани, часто перерастает в рак кожи
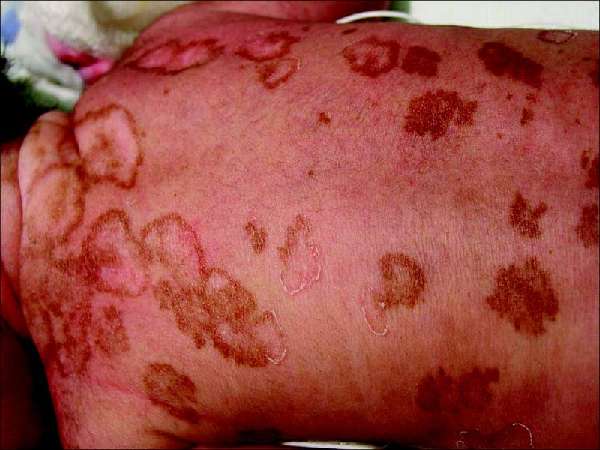
Болезнь передаётся от матери к ребёнку
По выраженности течения болезни различают:
Симптомы заболевания
В случае преимущественного распространения заболевания на коже (дискоидная, диссеминированная формы), симптомы проявляются в основном на лице, которое покрывается красными пятнами.
Кожная болезнь имеет несколько стадий развития:
- сначала высыпания соединяются в бляшки;
- затем шелушатся, образуя струпья;
- после чего наступает период заживления.
Кожа поражённой зоны атрофируется, бледнеет, становится тонкой и чувствительной. На месте воспаления остаются рубцы. Если очаги располагались на волосистой части головы, в этой области образуется проплешина.
Основными симптомами системной волчанки являются:
- бессилие, быстрая утомляемость, слабость;
- суставные, головные и мышечные боли, судороги;
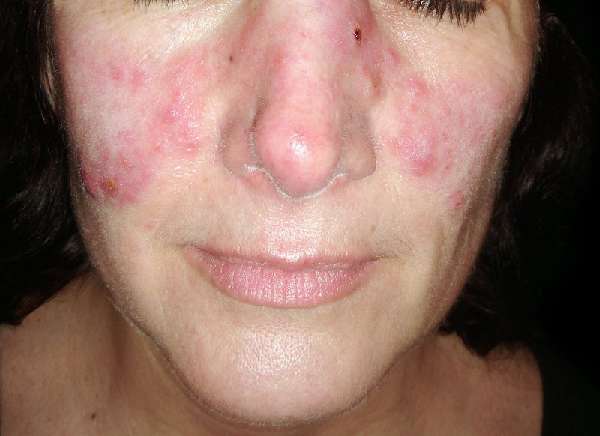
- сыпь в области лица (щёки, подбородок, нос), по форме напоминающая бабочку;
- скачки температуры тела;
- гиперемия кожи декольте, возникающая при нервном перевозбуждении;
- отёчность нижних конечностей, зоны лица;
- увеличение лимфоузлов;
- обострённая реакция на ультрафиолетовые лучи;
- побледнение или посинение кожи пальцев конечностей при снижении температуры;
- ухудшение состояния волос, их выпадение;
- язвенные высыпания во рту;
- боль за грудной клеткой при дыхании с большой амплитудой;
- перепады настроения, эмоциональная нестабильность, депрессия.
Как выглядит волчаночная сыпь на лице и теле человека на разных стадиях, можно увидеть на фото.

Волчанка на лице в начальной стадии
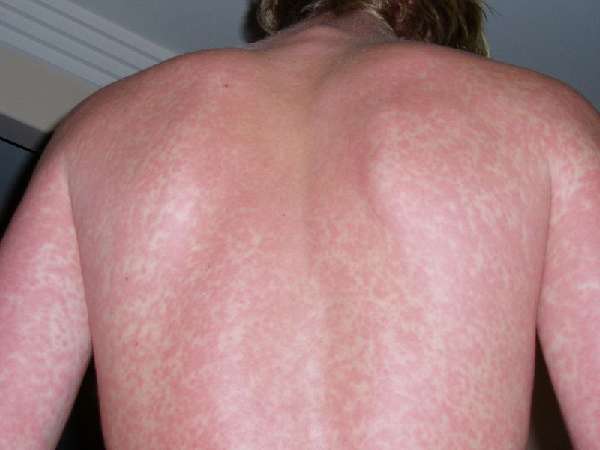
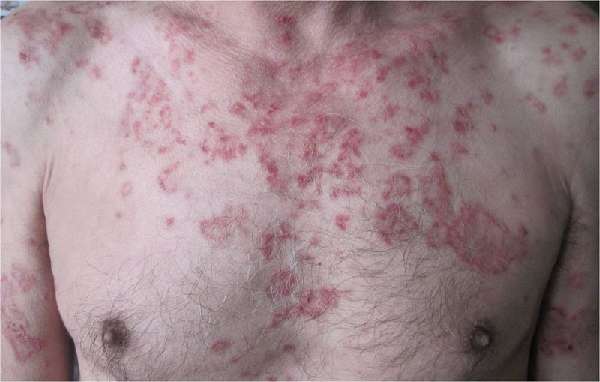
Прогрессирующая волчанка на спине
Наряду с внутренними изменениями появляются отклонения в составе крови: снижается уровень эритроцитов, уменьшается количество лейкоцитов, обнаруживаются клетки волчанки, специфические для этого заболевания.
К какому врачу обратиться?
На лечении красной волчанки специализируется врач-ревматолог. Дополнительно может понадобится консультация других специалистов:
- дерматолога;
- инфекциониста:
- нефролога;
- иммунолога;
- кардиолога;
- невролога;
- пульмонолога.
Диагностика
При подозрении аутоиммунного нарушения у пациента, врач-ревматолог проводит первичный осмотр и назначает исследования, помогут определить диагноз:
- клинический анализ сыворотки крови;
- анализ биохимических показателей крови;
- ревматические пробы;
- общий анализ мочи;
- исследование на иммунологические изменения.
Для диагностики проводят биохимический анализ крови
Обнаружив серьёзные изменения в организме, проходят дообследование:
- рентген области грудины;
- кардиограмму сердца;
- биопсию тканей почек;
- КТ или МРТ необходимых органов.
Лечение красной волчанки
Терапия заболевания заключается в комплексном подходе, который включает лекарства, исключения провоцирующих факторов и диету.
Важно!Лечение красной волчанки нуждается в постоянном контроле и наблюдении за клинической картиной и развитием новых симптомов.
При появлении отрицательной реакции организма на применяемые препараты, их заменяют, корректируют дозы или комбинируют.
Основным направлением лекарственной терапии является противовоспалительный эффект и подавление нежелательных иммунных действий организма.
Диклофенак — препарат для снятия боли
| Группа препаратов | Название | Действие |
| Нестероидные противовоспалительные | Диклофенак, Делагил, Бруфен, Плаквенил | Снижают болевые ощущения в суставах, снимают мышечные спазмы. |
| Кортикостероиды | Преднизалон, Бетаметазон, Урбазон, Дексазон | Искусственно заменяют гормоны, недостаточно вырабатываемые надпочечниками. Снимают воспаление, нормализуют иммунные функции, восстанавливают обменные процессы. |
| Иммунодепрессанты | Азатиофрин, Циклоспорин, Циклофосфан, Метотрексат, Циклофосфамид | Снижают активность иммунной системы, предупреждают атаку на здоровые клетки. |
| Аминохинолиновая группа | Хлорохин, Плаквенил, | Обладают антиоксидантным, анальгетическим, антипаразитным, противовирусным, противовоспалительным действием. |
| Препараты стволовых клеток | Пептид, Новостем, Холоклар | Восстанавливает повреждённые соединительные ткани, тормозит повреждение органов, нормализует их функциональные способности. |
| Цитостатические препараты | Циклофосфамид, Азатиоприн | Назначают при сложных формах волчаночного нефрита, поражениях нервной системы. |
Продуктов, способных вызвать красную волчанку или излечить от неё, не существует. Питание организуют, учитывая вид заболевания, его форму и наличие пострадавших систем или органов. Чтобы помочь организму в борьбе с болезнью, питайтесь разнообразно, включая в рацион продукты, богатые витаминами и полезными микроэлементами.

В рационе больного должны быть самые разнообразные витамины
Основные принципы питания при красной волчанке:
- пищу принимать мелкими порциями, распределив на 5 – 6 приёмов за день;
- готовить еду на пару, отваривать или запекать, жарку продуктов исключить;
- не переедать, заканчивать приём пищи с лёгким чувством голода;
- выпивать за сутки 1,5- 2 литра чистой воды без газа;
- использовать свежие продукты, соблюдать сроки и условия хранения;
- сократить потребление чистого сахара.
Полезные продукты в рационе больного волчанкой:
- фрукты: все виды цитрусовых, абрикосы, персики, киви, манго, папайя, красный виноград
- овощи: брокколи, кабачки, свёкла, болгарский перец, морковь, огурцы, репа, бобовые, зелёный горошек, помидоры;
- морская рыба и морепродукты;
- куриные яйца;
- молоко, сыр, творог, йогурт с низким жировым содержанием;
- цельнозерновой хлеб;
- зелень;
- орехи;
- куриное мясо, индюшатина, крольчатина.
Исключите жареную, острую, копчёную и маринованную пищу. Откажитесь от сладких газированных напитков и консервированных соков. Выбирайте нежирные сорта мяса, не употребляйте колбасные изделия, сосиски.
Когда нужна госпитализация?
При подозрении на развитие у человека признаков красной волчанки, незамедлительно обратитесь в медицинское учреждение для подтверждения или исключения диагноза. Обследование проводят в условиях стационара.

Госпитализация несколько раз в год необходима, если наблюдается острая форма болезни
Острое течение болезни требует госпитализации 1 – 2 раза в год. При хронической и подострой форме волчанки большое внимание уделяют профилактике – соблюдению графика приёма лекарств, специальной диеты, ограничению времени нахождения под ярким солнечным светом.
Для своевременного выявления новых патологических изменений в организме, пациенты проходят стационарное лечение 1 раз в год.
Прогноз
Системная красная волчанка – хроническое заболевание, которое лечится на протяжении всей жизни пациента, требует постоянного контроля и наблюдения у специалиста.
Клиническая картина волчанки для каждого человека индивидуальна. Болезнь может носить агрессивный характер с резкими обострениями и тяжёлыми осложнениями (волчаночный нефрит). Состояние больного ухудшается из-за поражения выделительной системы и возникших по этой причине почечной недостаточности, остропротекающих плевритов.
Нередко болезнь вызывает нарушение деятельности сердечной системы – неконтролируемые сбои сердечного ритма, аутоиммунные перикардиты, эндокардиты, флебиты.

Волчанка часто приводит к развитию болезней сердца
Прогнозы продолжительности жизни больного, устанавливают, исходя из характера протекания болезни и активности воспалительного процесса. Определить такой срок точно – невозможно.
Важно!В большинстве случаев, после выявления заболевания, правильное лечение позволяет прожить людям с красной волчанкой 20 – 30 лет.
Не игнорируйте подозрительные высыпания на лице и теле у человека. Своевременно обращайтесь за консультацией к специалистам, чтобы исключить развитие опасных болезней. Последствия промедления могут привести к смерти больного. Поддержка близких, ответственное отношение к лечению, питанию, режиму дня, и отказ от вредных привычек – помогут облегчить жизнь больному.
Читайте также:


