Проблема реабилитации больных СКВ весьма актуальна, смотря на относительно низкую заболеваемость волчанкой сравнению с другими ревматическими болезнями. Заболевают в основном девушки и молодые женщины детородного возраста.
Учитывая своеобразное течение СКВ, склонность болезни к обострениям и прогрессированию, реабилитационные мероприятия следует проводить на протяжении всей жизни больных с момента заболевания, причем комплекс реабилитационных мероприятий меняется в зависимости от течения болезни, так что, вероятно, следует согласиться с мнением J. Decker (1982), что лечен больных СКВ — это не только наука, но и искусство.
В реабилитации больных СКВ, как и больных другими ревматическими заболеваниями, следует выделить 3 аспекта: медицинский, профессиональный и психологический.
Медицинский аспект занимает ведущее место и подразумевает возможно раннюю диагностику, своевременное и адекватное лечение острой фазы болезни, подбор медикаментозно] комплекса, поддерживающего достигнутую ремиссию, корригирование медикаментозного лечения в зависимости от фаз болезни, устранение факторов, провоцирующих заболевание, т.е. разработку мер вторичной профилактики.
Психологический аспект играет важную роль с первых дней контакта больного СКВ с лечащим врачом. Важно сделать больного союзником в борьбе с болезнью, убедить его в необходимости длительного лечения, регулярного наблюдения, соблюдения рекомендованных правил лечения и поведения.
Важным звеном реабилитации является хорошо организованная этапность лечения: стационар — поликлиника — санаторий.
При диспансерном наблюдении своевременно распознается обострение болезни, определяются необходимость повторной госпитализации и организации трудоустройства, показания к санаторному лечению, проводится ряд мер, способствующих предотвращению обострении болезни, в частности коррекция поддерживающих доз кортикостероидов с учетом различных стрессовых ситуаций, решается вопрос об объеме физических упражнений, о возможности заняться подходящим видом спорта. В поликлинических условиях нами велось наблюдение за больными в период беременности, что позволило многим больным иметь нормального ребенка и при этом избежать обострения СКВ.
Задачи каждого этапа лечения больных СКВ были сформулированы нами еще в 60-е годы [Иванова М. М., 1969], и мы придерживаемся их выполнения до настоящего времени.
Наблюдение больного после острой фазы болезни продолжается в Институте ревматологии РАМН, и лечение в амбулаторных условиях проводится по возможности в контакте с ревматологом районной поликлиники.
Все больные СКВ подлежат диспансерному наблюдению. Особенно важный контингент для длительного наблюдения — больные с поражением почек и ЦНС, поскольку терапия, подавляющая активность болезни, продолжается в этом случае 8—12 мес и, естественно, после стационара больные должны находиться под наблюдением компетентного специалиста. Кроме того, при регулярном многолетнем наблюдении можно выявить вялотекущее поражение ЦНС, начальную стадию почечной недостаточности и своевременно назначить соответствующее лечение.
Подлежат длительному наблюдению и больные СКВ без нефрита. В этой группе также требуется соответствующая коррекция в лечении из-за частых обострении полисерозита, кардита, полиартрита, поражения мышц и связочного аппарата с развитием ревматоидоподобной деформации кисти. Регулярное наблюдение этой группы больных необходимо для своевременного диагностирования синдрома карпального канала, требующего оперативного вмешательства, почечной патологии, которая может развиться на любом этапе болезни.
Важность диспансеризации подчеркивается и тем фактом, что все 115 наблюдавшихся нами больных, несмотря на отсутствие нефрита, получали в активную фазу болезни преднизолон по 30—60 мг в день и в последующем длительное поддерживающее лечение кортикостероидами, аминохинолиновыми производными, НПВП, а также хирургическое лечение по поводу поражения околосуставных мягких тканей и асептических некрозов костей.
Санаторно-курортное лечение больным системной красной волчанкой, как правило, не показано. Больным нужно избегать инсоляции, переохлаждения, введения различных вакцин и сывороток, физиотерапевтических процедур. Лечение красной волчанки проводится в зависимости от клинической картины заболевания.
При любой форме эритематоза больные должны избегать инсоляции, высоких и низких температур воздуха, химического и механического раздражения кожи. Категорически запрещается лучевая терапия. Больных эритематозом, по роду профессии вынужденных подвергаться солнечному облучению, влиянию холода или ветра, необходимо переводить на работу в закрытых помещениях.
Больные системной красной волчанкой должны находиться под постоянным диспансерным наблюдением.
Методы лечения волчанки зависят от остроты симптомов, состояния внутренних органов, а также от того, насколько симптомы влияют на повседневную жизнь пациента. План лечения должен быть своего рода индивидуальной программой, которая будет изменяться в зависимости от остроты проявления симптомов. На сегодняшний день волчанка является неизлечимым заболеванием.
Пациент может контролировать симптомы при условии, что он придерживается советов врача и принимает соответствующие препараты регулярно. Очень важно при этом, чтобы пациент научился максимально заботиться о своем здоровье; это означает, что ему необходимо получить максимум информации о заболевании, регулярно посещать врача, вести здоровый образ жизни. Среди препаратов, которые используются для лечения волчанки, - нестероидные противовоспалительные препараты, кортикостероиды, противомалярийные препараты, иммунодепрессанты.
Целью лечения неострой волчанки является предотвращение обострения симптомов – слабости, боли в суставах, сыпи. Не следует ждать, пока симптомы дадут о себе знать, - наилучшим решением является регулярные встречи с лечащим врачом. Когда же симптомы обостряются, лечить их следует как можно быстрее, чтобы избежать повреждения внутренних органов.
Лечение неострой волчанки включает:
Избегание контакта с солнцем. Если контакта избежать невозможно, следует надевать ту одежду, которая прикроет ноги и руки, головной убор и наносить солнцезащитное средство, защищающее от UVA и UVB (не менее SPF 50).
Нанесение кортикостероидного крема на участки кожи, пораженные сыпью.
Прием нестероидных противовоспалительных препаратов, а также отдых при появлении боли в мускулах и суставах, температуры.
Прием противомалярийных препаратов для лечения слабости, боли в суставах, кожной сыпи, воспаления легких.
Прием небольших доз кортикостероидов в случае, если НПВП не помогают контролировать симптомы.
При более острых проявлениях заболевания лечение может включать:
Увеличение доз кортикостероидов – в форме таблеток или инъекции.
Прием иммунодепрессантов (препаратов, снижающих активность иммунной системы).
Поддержание здорового образа жизни является важным аспектом борьбы с симптомами волчанки, поскольку помогает снизить частоту обострений симптомов. Советы, которые помогут справиться с симптомами волчанки:
Регулярные физические упражнения.
Информированность пациента об особенностях заболевания.
Отказ от курения.
Сбалансированная диета.
Поддержка со стороны членов семьи, друзей, коллег и лечащего врача.
Советы для больных волчанкой.
Если вы страдаете волчанкой, можно предпринять несколько шагов, чтобы помочь себе. Простые меры могут сделать обострения реже, а также повысить качество вашей жизни.
1. Адекватный отдых.
Люди с волчанкой испытывают постоянную усталость, которая отличается от усталости у здоровых людей и не проходит после отдыха. По этой причине вам может быть тяжело судить, когда стоит приостановиться и отдохнуть. Выработайте для себя щадящий режим дня и следуйте ему.
2. Берегитесь солнца.
Ультрафиолетовые лучи могут провоцировать обострения волчанки, поэтому вам стоит носить закрытую одежду и избегать прогулок под палящими лучами. Выберите себе солнцезащитные очки потемнее, и крем с SPF не менее 55 (для особо чувствительной кожи).
3. Придерживайтесь здорового рациона.
Здоровая диета должна включать фрукты, овощи, цельные злаки. Иногда вам придется терпеть ограничения в диете, особенно если у вас повышается давление, возникли проблемы с почками или желудочно-кишечным трактом. Отнеситесь к этому серьезно.
4. Регулярно тренируйтесь.
Физические упражнения, разрешенные вашим врачом, помогут вам улучшить свою форму и быстрее поправляться после обострений. В далекой перспективе тренированность – это снижение риска сердечного приступа, ожирения и диабета.
5. Откажитесь от курения.
Кроме всего прочего, курение может ухудшать поражение сердца и сосудов, вызываемое волчанкой.
Медицинским центром иммунокоррекции им. Р.Н. Ходановой накоплен немалый опыт в лечении системной красной волчанки. Современные технологии, ответственность и профессиональные качества специалистов помогли справиться с этой болезнью не одной сотне пациентов. Настоящий справочный материал представляет течение болезни и проверенные временем методы профилактики и лечения СКВ.
Кр а сная волч а нка (lupus erythematodes, lupus erythematosus) — группа заболеваний, объединяющая системную, кожную и лекарственную красную волчанку. Перечисленные заболевания имеют ряд общих черт: болеют преимущественно женщины, наблюдаются кожные эритематозные высыпания и энантема на слизистых оболочках, повышенная чувствительность к солнечному и УФ-облучению. Известны случаи, когда у отдельных больных кожной К. в. со временем появляются признаки системной К. в. Однако различий между этими двумя заболеваниями (клинических, в т.ч. в характере кожных высыпаний, иммунологических и иммуногенетических) все же значительно больше, чем черт сходства. При кожной К. в. наблюдается изолированное или преимущественное поражение кожи; для лекарственной и системной К. в. характерна многосиндромность, а для последней также тяжелое прогрессирующее течение.
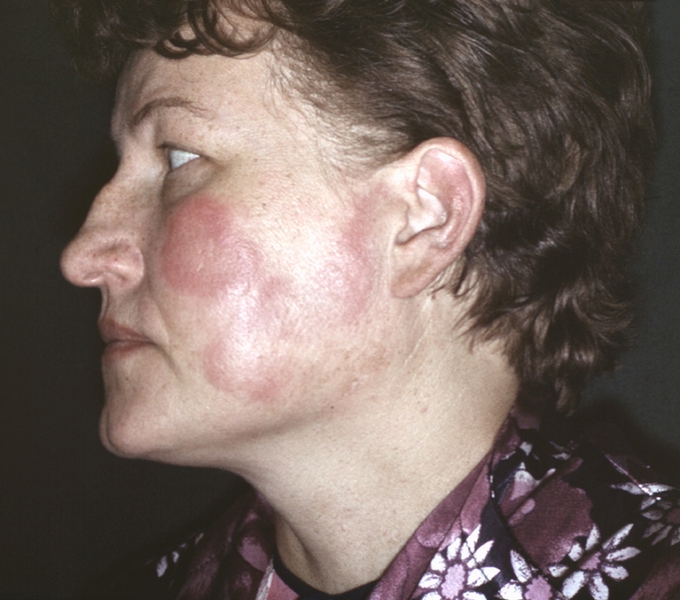
Кожная красная волчанка наиболее часто представлена дискоидной К. в., центробежной эритемой Биетта и так называемой глубокой К. в. Для дискоидной К. в. характерны три кардинальных клинических симптома: эритема, гиперкератоз и атрофия. В начале заболевания появляется небольшое розовое или красное пятно с четкими границами, которое постепенно покрывается в центре мелкими плотными серовато-белыми сухими чешуйками. Чешуйки крепко держатся в связи с наличием на их нижней поверхности шипообразных выступов погруженных в расширенные фолликулярные устья (фолликулярный гиперкератоз). При снятии чешуек появляется боль (симптом Бенье — Мещерского). Постепенно в центре очага начинает выявляться рубцовая атрофия, и очаг принимает патогномоничный для дискоидной К. в. вид: в центре — гладкий нежный белый атрофический рубец, далее к периферии — зона гиперкератоза и инфильтрации, снаружи — венчик гиперемии, типична локализация очага — на открытых участках кожи: лице, особенно на носу и щеках с образованием фигуры бабочки (так называемая волчаночная бабочка), ушных раковинах, шее (рис. 1):
![]()
Рис. 1. Волчаночная бабочка у больной с дискоидной красной волчанкой.
Нередко поражается волосистая часть головы и красная кайма губ. Возможно расположение очагов на слизистой оболочке полости рта, где они могут эрозироваться.
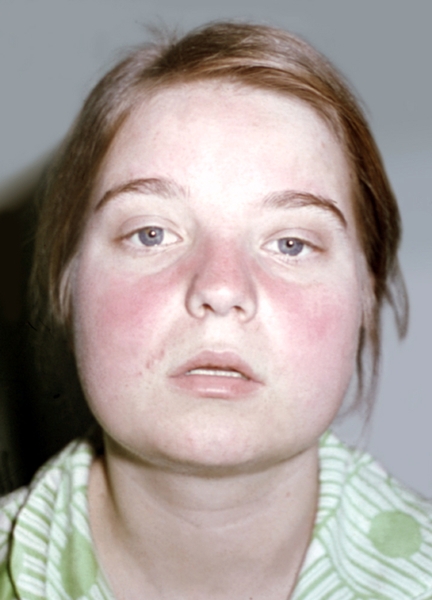
При центробежной эритеме Биетта (так называемой поверхностной форме кожной К. в.) из трех основных кожных симптомов, свойственных дискоидной К. в., отчетливо выражена только гиперемия, в то время как чешуйки и рубцовая атрофия почти или полностью отсутствуют. Очаги обычно располагаются на лице и часто напоминают фигуру бабочки (рис. 2):
![]()
Рис. 2. Волчаночная бабочка у больной с центробежной эритемой Биетта.
Множественные, рассеянные по различным участкам кожи очаги дискоидной К. в. или центробежной эритемы Биетта обозначают как диссеминированную красную волчанку (рис. 3):
![]()
Рис. 3. Диссеминированная красная волчанка.
Среди редких форм кожной К. в. выделяют глубокую красную волчанку Капоши — Ирганга, при которой наряду с обычными очагами имеется один или несколько резко отграниченных плотных подвижных узлов, покрытых нормальной кожей.
Для кожной К. в. характерно многолетнее непрерывное течение с ухудшением в весенне-летний период вследствие фотосенсибилизации.
Лечение вне обострений проводят амбулаторно. Длительно повторными курсами назначают хинолиновые препараты (делагил, плаквенил) в сочетании с поливитаминами и кортикостероидными мазями (флуцинар, фторокорт, лоринден). В периоды обострений процесса лечение проводят в дерматологическом стационаре. При дискоидной К. в. используют также внутриочаговое введение хингамина (делагила), в упорных случаях — криодеструкцию. После выписки из стационара больные должны находиться под диспансерным наблюдением дерматолога, а в случаях перехода заболевания в системную К. в. — также и ревматолога. В профилактических целях необходимо постоянное применение фотозащитных кремов или аэрозолей.
Прогноз обычно благоприятный, однако возможна трансформация в системную К. в. и малигнизация длительно существующих очагов поражения обычно с развитием плоскоклеточного рака, (рис. 4):
![]()
Рис. 4. Плоскоклеточный рак кожи спинки носа, развившийся на фоне кожной красной волчанки.
чему способствуют обильная инсоляция и раздражающая местная терапия.
Системная красная волчанка (lupus erythenatosus systemicus) представляет собой хроническое прогрессирующее полисиндромное заболевание, которое характеризуется генетически обусловленным несовершенством иммунорегуляторных процессов, развитием аутоиммунных нарушений и иммунокомплексного хронического воспаления. Болеют преимущественно женщины в возрасте 20—30 лет (соотношение с заболеванием мужчин составляет 10:1), нередко — подростки.
Этиология и патогенез окончательно не выяснены. Предполагается вирусный генез болезни (в частности, участие ретровирусов) в сочетании с семейно-генетическим предрасположением. Обсуждается также роль половых гормонов (начало менструаций, аборты, роды), общая связь болезни с полом и возрастом. Системная К. в. — классическая аутоиммунная болезнь, при которой наблюдается развитие гипериммунного ответа в отношении неизменных компонентов собственных клеток (ядерных и цитоплазматических), особенно нативной ДНК. Циркулирующие антиядерные антитела могут образовывать иммунные комплексы, которые, откладываясь в различных органах, вызывают хроническое воспаление и локальное или системное повреждение тканей.
Клиническая картина . Болезнь чаще начинается с рецидивирующего артрита, недомогания, повышения температуры тела, кожных высыпаний, быстрого похудания, реже с высокой лихорадки, острого артрита и выраженного характерного кожного синдрома. В последующем развивается прогрессирующая патология со стороны различных органов.
Артрит наблюдается у 80—90% больных. Характерен неэрозивный хронический полиартрит мелких суставов кистей, лучезапястных и голеностопных суставов, реже более крупных суставов, часты миалгии, реже встречается миозит.
Кожные поражения разнообразны и имеют важное диагностическое значение. Лишь у 10—15% больных они могут отсутствовать (lupus sine lupo), однако подобное состояние имеет временный, преходящий характер.
![]()
Рис. 5. Васкулитная бабочка у больной системной красной волчанкой.
![]()
Рис. 6. Синдром Роуэлла у больной системной красной волчанкой: множественные высыпания, характеризующиеся сильной отечностью, симулирующие многоформную экссудативную эритему.
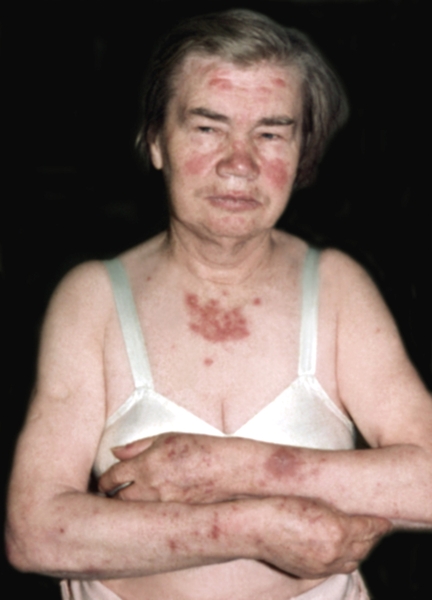
Типичные для кожной К. в. очаги дискоидного характера встречаются редко, в основном при хроническом течении процесса. Среди других поражений кожи и слизистых оболочек следует отметить: люпус-хейлит — застойную гиперемию с плотными сухими сероватыми чешуйками, иногда корочками и эрозиями с исходом в атрофию на красной кайме губ; так называемые капилляриты в виде отечной эритемы с телеангиэктазиями и атрофией на подушечках пальцев, ладонях и подошвах (рис. 7):
![]()
Рис. 7. Капиллярит пальцев кисти у больной системной красной волчанкой: определяется отечная эритема в области дистальных фаланг.
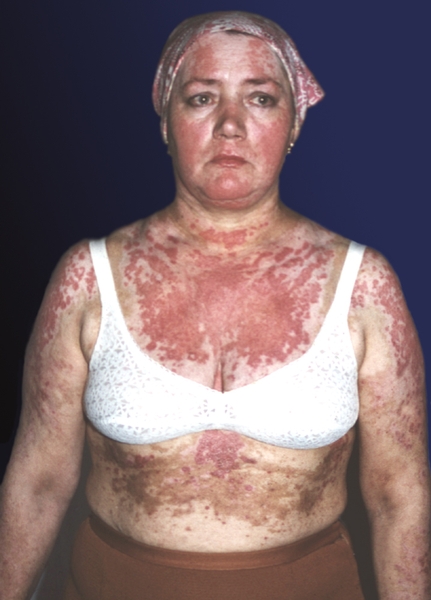
энантему в виде эритематозных участков с геморрагическими вкраплениями и эрозированием на слизистой оболочке рта. К более редким относят поражения кожи наподобие озноблении на тыле пальцев рук, а также буллезные, узловатые, геморрагические и папулонекротические высыпания, сетчатое и ветвистое ливедо с изъязвлениями и другие формы васкулитов. У больных системной К. в. часты трофические нарушения (общая сухость кожи, диффузное выпадение волос, деформация и ломкость ногтей). Наиболее распространенные и разнообразные изменения кожи наблюдаются при остром и подостром течении заболевания.
Поражение серозных оболочек наблюдается в ходе течения болезни практически у всех больных в виде сухого или выпотного плеврита и перикардита, реже перитонита, периспленита и перигепатита. Для системной К. в. характерен полисерозит.
Патологический процесс часто распространяется на сердце (люпус-кардит), поражая все его оболочки. Эхокардиография позволяет обнаружить перикардит у подавляющего большинства больных. Появление грубого систолического шума на верхушке сердца и в проекции митрального клапана в сочетании с ослаблением I тона в этих же точках и усилением II тона на легочной артерии даст основание заподозрить эндокардит (эндокардит Либмана — Сакса). На фонокардиограмме указанный шум регистрируется как динамичный высокочастотный, связанный с I тоном, продолжительностью до 2 /3— 3 /4 систолы, убывающий по форме.
Синдром Рейно (см. Рейно синдром) отмечается у 15—20% больных и является ранним признаком системной К. в., одним из проявлений системного васкулита. Часто этот симптом сочетается с тиреоидитом Хашимото (см. Тиреоидит, цитопениями и синдромом Шегрена (см. Шегрена болезнь.
При системной К. в. развивается своеобразное поражение легких — пневмонит. Он проявляется одышкой, болями в грудной клетке при дыхании, невозможностью глубокого вдоха и сухим постоянным кашлем, а при аускультации — ослабленным дыханием, незвонкими влажными хрипами в нижних отделах легких, ограничением подвижности диафрагмы. Особенно характерна рентгенологическая картина пневмонита: высокое стояние диафрагмы, стойкое усиление и деформация легочного рисунка в нижних и средних отделах легких, дисковидные ателектазы (одно- или двусторонние), располагающиеся параллельно диафрагме.
При волчаночном гломерулонефрите (люпус-нефрите) наблюдаются различные поражения почек — от изолированного мочевого до нефротического синдрома. Методы функциональной диагностики и особенно гистоморфологическое (иммуноморфологическое) исследование биоптата почки выявляют эти изменения у большинства больных.
Уже и самом начале болезни можно отметить астеновегетативный синдром (слабость, быструю утомляемость, (адинамию) раздражительность) подавленное настроение, головную боль или ощущение тяжести в голове, нарушение сна) повышенную потливость и т.д.). В разгар болезни наблюдается полиневрит, чаще с нарушениями чувствительности (см. Полиневропатии, изредка поперечный миелит с расстройством функций тазовых органов, менингоэнцефалополирадикулоневрит. Нередко бывают неустойчивое настроение, бессонница, снижение памяти. Но могут быть более выраженные признаки поражения ц.н.с.: слуховые или зрительные галлюцинации, эпилептические припадки, нарушение критики, делириозный синдром, онейроидный синдром, аффективные расстройства и др.
Делириозный синдром начинается с появления в период засыпания ярких кошмарных сновидений. В последующем возникают множественные яркие цветные зрительные галлюцинации угрожающего содержания, сопровождающиеся чувством страха и в отдельных случаях слуховыми галлюцинациями.
Онейроидный синдром отличается чрезмерной изменчивостью; на первый план выступают то расстройства сна с фантастической или обыденной тематикой сновидений, то обильные красочные сноподобные зрительные галлюцинации; нередко наблюдается растерянно-суетливое возбуждение.
Аффективные расстройства проявляются состоянием тревожной депрессии, а также маниакально-эйфорическими состояниями. Тревожные депрессии могут сопровождаться вербальными галлюцинациями осуждающего содержания, нигилистическим бредом. Последний отличается нестойкостью и изменчивостью содержания. Маниакально-эйфорические состояния сопровождаются беспечностью, довольством собой, эпизодами психомоторного возбуждения. Характерна упорная бессонница; во время коротких периодов сна наблюдаются яркие сновидения, содержание которых нередко смешивается в сознании больного с реальными событиями.
Интенсивность психических расстройств коррелирует обычно с активностью патологического процесса; появление описанных выше симптомов свидетельствует о высокой степени активности волчаночного процесса. Следует, однако, иметь в виду возможность развития нарушений психики вследствие применения больших доз кортикостсроидов.
При наиболее частом подостром течении болезнь начинается с артралгий, рецидивирующих артритов, разнообразных поражений кожи. При последующих обострениях в патологический процесс вовлекаются новые органы и системы и в течение 2—3 лет развивается полисиндромность, часто отмечаются люпус-нефрит с нередким исходом в хроническую почечную недостаточность и энцефалит.
При хроническом течении длительное время рецидивируют как моносиндром полиартрит и (или), реже, полисерозит, дискоидная волчанка, синдром Рейно, тромбоцитопеническая пурпура и только через 5—10 лет присоединяются люпус-нефрит и (или) пневмонит. Тяжелые формы люпус-нефрита и поражение ц.н.с. развиваются редко.
Диагноз . Применяемые при системной К. в. лабораторные исследования позволяют определить воспалительную и иммунологическую активность. Более чем у половины больных наблюдается лейкопения, достигающая в ряде случаев 1,2 × 10 9 /л, в сочетании с лимфопенией (5—10% лимфоцитов). Весьма часто обнаруживается гипохромная анемия, обусловленная различными причинами, в т.ч. желудочным кровотечением вследствие развития язв при лечении кортикостероидами, почечной недостаточностью. При развитии гемолитической анемии отмечается положительная реакция Кумбса, умеренная тромбоцитопения, крайне редко развивается тромбоцитопеническая пурпура.
Большое диагностическое значение имеет обнаружение в крови LE-клеток, представляющих собой зрелые нейтрофилы, в цитоплазме которых находятся крупные включения — фагоцитированные остатки ядер распавшихся нейтрофилов. LE-клетки находят у 2 /3 больных, в количестве 5 и более на 1000 лейкоцитов. Единичные LE-клетки могут наблюдаться и при других заболеваниях. Важно для диагностики обнаружение антинуклеарных антител в высоких титрах — антинуклеарного фактора, антител к нативной ДНК и др.
В случаях моносиндромного начала системной К. в. необходим дифференциальный диагноз с другими диффузными заболеваниями соединительный ткани или другими ревматическими заболеваниями, такими как ревматизм, ревматоидный артрит, ювенильный хронический артрит и др.
Для определения тяжести течения болезни и дальнейшей тактики лечения важна дифференцированная оценка степени активности патологического процесса (табл.), которая учитывает особенности проявления тех или иных общих и органных изменений в совокупности с лабораторными показателями активности воспалительных и иммунологических изменений.
Клиническая и лабораторная характеристика степеней активности патологического процесса при системной красной волчанке
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.