Риск возникновения остеопороза связан с избыточным поступлением
Рассказывает Ольга Яцишина,
эндокринолог, к.м.н.

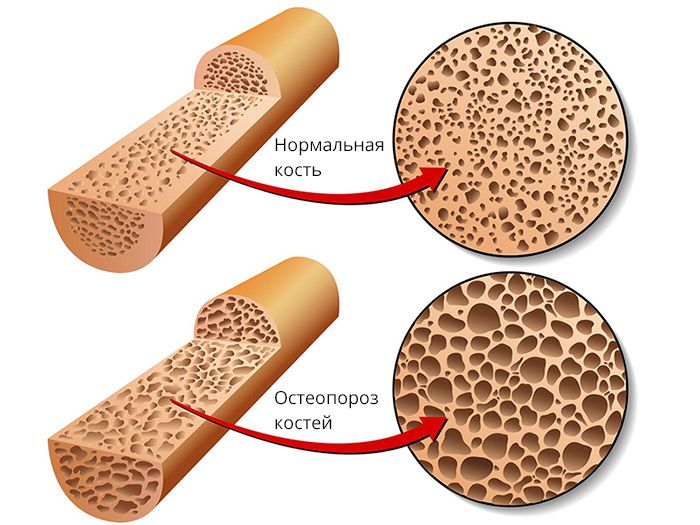
Остеопороз – заболевание, при котором кости теряют свою прочность, становятся более хрупкими и могут легко ломаться.
Для остеопороза наиболее характерны переломы шейки бедра, позвонков, области запястья, однако переломы в других областях также могут свидетельствовать о наличии этого заболевания. У пациентов с остеопорозом переломы костей могут произойти даже во время таких простых действий как подъём тяжестей, незначительные по силе удары о твёрдый предмет, тряска при езде, падение с высоты собственного роста.
Наиболее опасным является перелом шейки бедра. Именно остеопороз является основной причиной переломов шейки бедра, часто встречающихся у женщин старше 65 лет.
Остеопороз часто считают болезнью людей пожилого возраста. Однако это не так. Снижение минеральной плотности кости может происходить и в молодом, и в более старшем возрасте. Физиологические потери минеральной плотности костной ткани начинаются у женщин в 30-35 лет – ежегодные потери костной массы составляют 1%. Поэтому очень важна профилактика этого заболевания уже в этом возрасте. Потеря костной ткани обычно ускоряется в середине жизни, как у женщин, так и у мужчин. Женщины теряют до 20% костной плотности в первые 5 -7 лет после менопаузы.
Причины остеопороза
Основные факторы риска развития остеопороза:
сахарный диабет 1 и 2 типа;
патология щитовидной железы;
прием глюкокортикоидных гормонов более 3 месяцев;
любой перелом в прошлом;
хроническая патология желудочно-кишечного тракта;
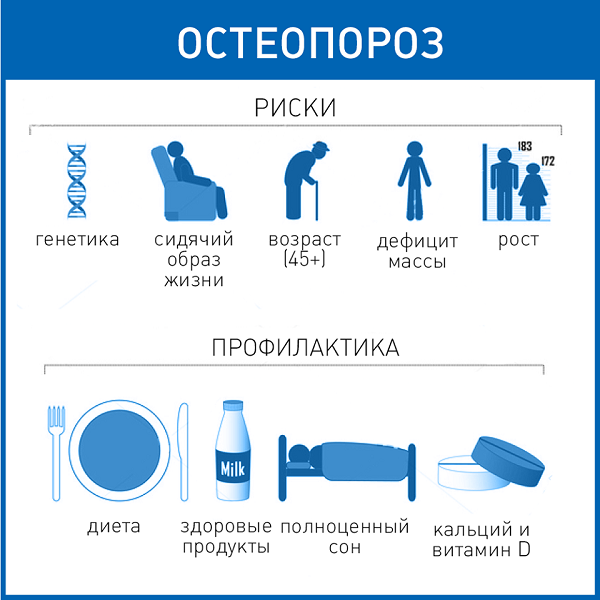
возраст старше 65 лет;
постменопауза; ранняя, в том числе хирургическая менопауза (до 45 лет);
случаи переломов у близких родственников в возрасте старше 50 лет (наследственность – важный фактор риска);
раса – у белых людей риск развития остеопороза выше, так в группу риска попадают голубоглазые блондинки.
Факторы риска, которые можно устранить:
низкое потребление кальция и витамина D;
низкая физическая активность;
низкая масса тела (менее 57 кг) или низкий индекс массы тела (менее 20 кг/м2);
курение, так как никотин стимулирует разрушение женских половых гормонов, которые, как известно, защищают кость от разрушения;
алкоголь, так как он подавляет работу клеток, участвующих в образовании костных клеток, нарушает всасывание кальция в кишечнике;
Поэтому если какой-то из этих факторов риска есть у вас – это повод обратиться к врачу и пройти соответствующее обследование.
Диагностика остеопороза

Основным методом диагностики остеопороза является денситометрия. Денситометрия позволяет определить минеральную плотность костной ткани и предсказать риск развития переломов. Это исследование играет важную роль в выявлении остеопороза на ранней стадии, когда переломов еще нет. Врач подскажет, какие еще дополнительные исследования необходимо провести для диагностики состояния вашего здоровья. Даст вам рекомендации об индивидуальных мерах профилактики или лечения остеопороза.
Позвоните нам +7 495 933-66-55 или
Лечение остеопороза
Физическая активность способствует укреплению костей и позволяет снизить риск переломов. При постоянных нагрузках в кости выделяются факторы роста, которые способствуют ее наращиванию. Наиболее оптимальным вариантом является ходьба: 4 раза в неделю по 40-60 минут.
Оптимизация кальциевого обмена. Чтобы замедлить развитие остеопороза и усилить действие назначенных препаратов, крайне важно нормализовать обмен кальция, чтобы устранить его недостаток в организме.
Прием остеотропных препаратов. Их эффект основан на замедлении и процесса разрушения, и процесса формирования новой костной ткани. Но разрушение кости блокируется в большей степени, чем образование новой.
Ежегодный мониторинг состояния кальциевого обмена. Необходимо регулярно поддерживать баланс обмена кальция и наблюдать за изменениями показателей, чтобы вовремя скорректировать лечение.
Профилактика остеопороза
Очень важно, чтобы в вашем рационе присутствовали продукты, богатые кальцием. Необходимо получать достаточное количество кальция и витамина Д каждый день.
К продуктам, богатым кальцием, относятся:
различные типы сыров,
зеленые овощи: брокколи, китайская капуста, листовая капуста, петрушка,
Полезно съедать 5 или более фруктов и овощей ежедневно.
Витамин D содержится в некоторых продуктах, например, в жирной рыбе. Если вы употребляете в пищу мало таких продуктов, нужно принимать дополнительно препараты кальция и витамина Д, но не больше, чем это вам необходимо. Перед началом приёма посетите врача и пройдите соответствующие исследования, после чего специалист порекомендует, какое количество кальция и витамина Д необходимо получать.
Сохранению здоровья и прочности костей способствует любая физическая активность. Это может быть даже небольшая прогулка. Гимнастика, укрепляющая мышцы, танцы, плавание также помогут сохранить прочность костей.
Старайтесь вести здоровый образ жизни. Откажитесь от курения. Если вам трудно это сделать, обратитесь за помощью к специалисту. Сведите употребление алкоголя к минимуму, ограничьте потребление соли. Не досаливайте уже приготовленную пищу.
Если у вас или ваших близких диагностирован остеопороз, следует принимать медицинские препараты, нормализующие костный обмен. При их приеме кости будут становиться более плотными и прочными.
Остеопороз - системное заболевание скелета, характеризующееся уменьшением костной массы и нарушением микроархитектоники костной ткани, ведущими к повышению хрупкости кости и появлению переломов (Международная конференция по остеопорозу, Амстердам, 1996).
Проблема остеопороза чрезвычайно актуальна и по значимости занимает четвертое место среди неинфекционных заболеваний после сердечно-сосудистых, онкологических заболеваний и сахарного диабета.
В США, Европе и Японии страдают остеопорозом 75 млн. человек, из них 1/3 составляют женщины в постменопаузальном периоде. В последние годы наметилась тенденция к увеличению количества больных, страдающих остеопорозом. Переломы шейки бедра, связанные с остеопорозом, наряду с ИБС, раком матки, раком молочной железы являются наиболее частыми причинами смерти женщин.
Факторы риска развития остеопороза
Риск развития остеопороза определяется двумя важнейшими обстоятельствами: величиной массы костной ткани, накопленной к 30-40 годам, и скоростью ее последующего снижения.
В свою очередь, эти две важнейшие детерминанты находятся под воздействием большого количества факторов риска, которые можно разделить на следующие группы.
Факторы риска развития первичного (идиопатического) остеопороза
I группа - генетические и индивидуальные факторы риска
Генетический фактор и семейный анамнез
Генетический фактор играет определенную роль в развитии остеопороза. Известно, что максимальная костная масса, т. е. количество костной ткани к моменту прекращения линейного роста, обусловливается генетически. При оптимальном количестве костной массы к моменту окончания роста риск развития остеопороза значительно меньше, чем при недостаточном ее количестве. По наследству могут передаваться мутации генов, обусловливающих недостаточное количество костной массы. Возникновению генетических мутаций могут способствовать ионизирующая радиация, различные химические сбединения и другие факторы. Системный остеопороз может прослеживаться в нескольких поколениях.
Белая раса и азиатское происхождение
Установлено, что лица, принадлежащие к белокожей расе или имеющие азиатское происхождение (японцы, китайцы, вьетнамцы и др.), в гораздо большей мере предрасположены к развитию остеопороза, чем лица черной расы. Известно, что костная масса у негров на 5% у мужчин и на 6% у женщин больше, чем у лиц белокожей расы.
Низкорослостъ и малая масса тела
Пожилой и старческий возраст
По мере старения костная масса снижается во всех участках скелета у представителей всех рас как у женщин, так и у мужчин. Это является результатом уменьшения функции остеобластов и активации - остеокластов. Остеобласты все хуже заполняют полости резорбции, созданные остеокластами. С возрастом в постменопаузальном периоде активность остеокластов резко возрастает, уменьшается количество трабекул и истончается корковый слой.
Кости созидаются у обоих полов до 25 летнего возраста (по некоторым данным - до 18-20 лет). Затем до 40 лет жизни костная компактная масса сохраняется на том уровне, который достигнут в 25 лет. После этого у лиц обоих полов происходит незначительная ее убыль (0.34-0.4% в год), которая продолжается у мужчин на уровне 0.4% в год и к 90 годам достигает в итоге 18.9%.
У женщин ежегодная убыль кортикальной массы в возрасте от 50 до 80 лет жизни составляет 0.9-1.1% и к 90 годам достигает 32.4%.
Потеря губчатого вещества начинается с 20-30 лет у лиц обоего пола и составляет 1% в год. К 70 годам общая потеря губчатого вещества достигает 35-40%.
У женщин процесс уменьшения компактного вещества с возрастом идет более выраженно, чем у мужчин. Это обстоятельство, а также наступление менопаузы обусловливает большую частоту остеопороза у женщин.
У женщин после менопаузы в возрасте 50-80 лет происходит большая потеря компактного вещества костной массы, чем у мужчин. Потеря губчатого вещества в постменопаузальном периоде также значительно увеличена по сравнению с нормальной возрастной потерей в периоде с сохраненной менструальной функцией. Указанные обстоятельства обусловливают значение постменопаузального периода как важнейшего фактора риска развития остеопороза.
Возраст 50 лет - это своего рода возрастной пик женщин, после которого начинается выраженное развитие остеопороза.
Преждевременное наступление менопаузы
У женщин с преждевременной менопаузой потеря костного вещества и развитие остеопороза происходит значительно быстрее по сравнению с женщинами, у которых менопауза наступает в физиологические сроки.
Длительность грудного вскармливания более 6-8 месяцев
При грудном кормлении ребенка женщина теряет значительное количество кальция. За период грудного вскармливания потеря костной массы кормящей матери может составить от 2 до 6% (Myers, 1980). Потеря кальция с грудным молоком приводит к увеличению секреции паратгормона (вторичный гиперпаратиреоз) с компенсаторной целью, чтобы увеличить реабсорбцию кальция из кишечника, а также поступление его в кровь из костной ткани, и, таким образом, стабилизировать содержание кальция в крови и в грудном молоке. В то же время, избыток паратгормона способствует развитию остеопороза.
Большое количество беременностей
Количество беременностей более 3 способствует более быстрому наступлению остеопороза.
Бесплодие, нерегулярные менструации, позднее появление первой менструации, удаление яичников до наступления естественной менопаузы
Указанные факторы в значительной мере способствуют развитию остеопороза и являются, таким образом, существенным фактором риска.
II группа факторов риска, связанных с образом жизни
Ко II группе относятся малоподвижный образ жизни, курение (никотин способствует кальциурии).
III группа факторов риска, связанных с питанием
Недостаточное поступление кальция с пищей
Установлено, что употребление кальция в количестве менее 1000 мг в сутки способствует развитию остеопороза. В периоде менопаузы и с увеличением возраста потребность в кальции возрастает.
Повышенное употребление с пищей белка
Избыточное употребление белка ведет к ацидозу и высвобождению фосфора и кальция из костей. Вегетарианцы с многолетним стажем в возрасте старше 60 лет имеют повышенное до 40% содержание минеральных веществ в лучевой кости по сравнению с лицами, употребляющими разнообразную пищу. Костная масса последовательно возрастает в следующем ряду: лица, питающиеся рыбой, лица, употребляющие разнообразную пищу, вегетарианцы.
Повышенное употребление с пищей жиров и пищевой клетчатки
Жиры и пищевая клетчатка уменьшают всасывание в кишечнике кальция. Поэтому чрезмерное употребление этих продуктов способствует развитию остеопороза.
Повышенное употребление кофе
Употребление кофе больше 5 чашек в день способствует развитию остеопороза путем усиления кальциурии.
Злоупотребление алкоголем постепенно снижает костную массу, угрожает развитием остеопороза.
Виды травм
Минимальная травма – падение с высоты собственного роста на ту же поверхность или еще меньшая травма.
Низкотравматический (низкоэнергетический) или остеопоротический перелом – перелом кости, произошедший при минимальной травме, в подавляющем большинстве случаев резвившихся вследствие остеопороза.
Некоторые эксперты используют термин патологический перелом – перелом вследствие заболевания, а не травматического воздействия.
Остеопороз – данные заболевания
В России среди лиц в возрасте 50 лет и старше остеопороз выявляется у 34 % женщин и у 27% мужчин. Частота остеопороза увеличивается с возрастом. По данным Всемирной Организации Здравоохранения ( ВОЗ) остеопорозом страдают около 14 млн человек и еще 20 млн имеют снижение минеральной плотности костной ткани (МПК), соответствующее остеопении.
Социальная значимость остеопороза определяется его последствиями – переломами тел позвонков и костей периферического скелета, приводящими к большим материальным затратам на лечение и обуславливающий высокий уровень нетрудоспособности, включая инвалидность и смертность.
Классификация остеопороза
По классификации остеопороз может быть первичным и вторичным.
Первичный остеопороз развивается как самостоятельное заболевание, без выявления других причин снижения прочности костей и встречается чаще всего.
Вторичный остеопороз развивается вследствие различных заболеваний или приема определенных лекарственных средств (т.е. для развития остеопороза имеется конкретная причина). Чаще всего к вторичному остеопорозу приводят следующие заболевания:
- нарушение питания – низкое потребление кальция, дефицит витамина Д;
- эндокринные нарушения – сахарный диабет, гипогонадизм, акромегалия, гиперкортицизм, гиперпаратиреоз, тиреотоксикоз;
- заболевания желудочно-кишечного тракта – синдром мальаббсорбции, заболевания поджелудочной железы и печени (панкреатит, цирроз), воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит);
- ревматологические и аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка);
- неврологические заболевания (эпилепсия, болезнь Паркинсона, мышечная дистрофия, нарушение мозгового кровообращения), а так же:
- СПИТД/ВИЧ,
- амилоидоз,
![]()
- хроническая обструктивная болезнь легких,
- алкоголизм,
- сердечная и почечная недостаточность,
- саркоидоз.
Лекарственные средства, влияющие на плотность костной ткани приводящие к развитию остеопороза:
- антицидные стредства,
- антикоагулянты (гепарин),
- антиконвульсанты ,
- противоопухолевые препараты,
- барбитураты,
- глюкокортикоиды,
- метотрексат,
- ингибиторы протонной помпы,
- тамоксифен и др.
Факторы, влияющие на плотность костной ткани и увеличивающие риск остеопороза (факторы риска):
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Наследственная предрасположенность.
- Предшествующие переломы в анамнезе.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
Как заподозрить остеопороз
Жалобы:

Если у Вас есть факторы риска, а так же какие-нибудь из вышеперечисленный жалоб и симптомов – рекомендовано немедленное обращение к врачу для дальнейшего обследования с целью исключения остеопороза.
Лечащим врачом будет назначено необходимое обследование, включающее в себя лабораторные исследования (крови и мочи), а так же инструментальные исследования (рентгеновская денситометрия костей , рентгенография (малоинформативен, в настоящее время не используется для постановки диагноза остеопороз), сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине), биопсия кости (при нетипичных случаях остеопороза), МРТ (диагностика переломов, отека костного мозга).
По результатам обследования, при выявлении снижении плотности костной ткани (остеопения или остеопороз) лечащим врачом будет назначено соответствующее лечение.
Профилактика остеопороза
Остеопороз – это то заболевание, развитие которого мы может предупредить самостоятельно и заниматься профилактикой необходимо на протяжении всей жизни.
Что же входит в профилактику остеопороза:
Для того чтобы снизить риск падений необходимо (особенно это важно для людей пожилого возраста):
Находясь на улице:
В домашних условиях:
- все ковры или коврики должны иметь не скользкое основание, или прикреплены к полу
- дома лучше ходить в не скользящих тапочках
- поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение, так же свободные провода, шнуры за которые можно зацепиться (их необходимо убрать)
- положите резиновый коврик на кухне рядом с плитой и раковиной
- освещение в помещение должно быть хорошим. Прорезиненный коврик в душевой также необходим.
Резиновые подстилки на присосках в ванной помогут предотвратить падение. Полы в душевой должны быть сухими.
все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение.
Обсудите с врачом замену их на более безопасные аналоги.
регулярно наблюдайтесь у офтальмолога, если есть проблемы со зрением, используйте очки/линзы.
При остеопорозе используются три вида упражнений: аэробные, силовые и на тренировку равновесия, а также их различные комбинации:
- аэробика для укрепления мышцы ног – подъем по лестнице, танцы, ходьба;
- силовой тренинг, позволяющий укрепить спину, а также висение на турнике;
- плавание и водная гимнастика, которые благоприятно воздействуют на все группы мышц;
- упражнения для гибкости – йога, растяжка.
В идеальном варианте недельная физическая активность непременно должна включать попеременно упражнения из всех вышеупомянутых 4-х групп. Самое важное при любой физической активности— регулярность. Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
Необходимо придерживаться следующих правил:
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль,
уменьшите физическое усилие, или амплитуду движения; - Постепенное увеличение нагрузки (первые занятия должны включать в себя минимальное количество
упражнений); - Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество
подходов по возможности; - Постепенное увеличение нагрузки (первые занятия должны включать в себя минимальное количество
упражнений); - Результаты становятся ощутимы со временем, а не сразу;
- Дышите равномерно, не задерживая дыхание;
- Нельзя выполнять упражнения с приседаниями, бегом или прыжками (возрастает риск получения травм);
- Тяжелые предметы во время гимнастики использовать запрещено (искусственные утяжелители со слишком большой массой);
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену;
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви;
- При выполнении упражнений учитывается психологический фактор (пациент должен настроиться на выздоровление).
1. Одна нога к груди. В положении лежа на спине подтянуть согнутую в колене ногу к груди. Вторая нога вытянута параллельно полу. Держать 5-10 секунд. Поменять ногу. Повторить от 2 до 10 раз.
2. Растяжение спины. Исходное положение — сидя на коленях. Наклонять грудную клетку к полу с вытянутыми руками как можно ниже. Держать 5-10 секунд. Повтор 2-10 раз.
3. Лежа на животе, руки согнуты в локтях, параллельно полу. Напрячь туловище. Немного поднять руки и верхнюю часть туловища. Перемещать корпус медленно направо и налево, затем расслабиться. Повтор 2-10 раз
4. Лежа на спине. Ноги согнуты в коленях. Стопы на ширине плеч. Медленно поднять бедра и таз. Напрячь мышцы живота и ягодиц. Повтор 5-10 раз.
5. Лежа на спине, выпрямите ноги, поясницей прижмитесь к полу. Одну ногу поднимите на 10-15 см от пола, носок тяните на себя. Удерживайте 10-15 секунд. 2-5 повторов каждой ногой.
6. Лежа на спине, выпрямите ноги, поясницей прижмитесь к полу. Одну ногу поднимите на 10-15 см от пола, носок тяните на себя. Удерживайте 10-15 секунд. 2-5 повторов каждой ногой.
7. Встаньте правым боком к спинке стула. Правая рука — на спинке стула. Левая рука вытянута вперед, левая нога отведена назад на носок. Выполняйте махи расслабленной ногой. Повторите 3-8 раз. То же – другим боком.
8. Лежа на спине, притяните колени к животу, прижмите, обхватите руками. Держать 10-15 секунд. Отдохните 10 секунд. Повторы 2-5 раз.
Действия, вызывающие осложнения при остеопорозе

Диета при остеопорозе позвоночника
Рацион питания должен включать продукты, обеспечивающие норму суточного поступления кальция в организм человека с учетом его возраста, пола и состояния костного аппарата. Средняя потребность в кальции варьирует в пределах 800-1100 мг/сутки, при этом, для женщин в период постменопаузы (не получающие эстрогены) и людей пожилого возраста (после 65 лет) потребность возрастает до 1500 мг/сутки.
- Обязательное включение в рацион продуктов, богатыми витаминами D (около 600 МЕ /сутки), A, группы B, K, C, фолиевой кислотой и микроэлементами (цинк, магний, медь).
- В рационе важно соблюдать количество содержания животного белка. При избыточном их содержании (более 100-150 г) нарушаются процессы всасыванию кальция, поскольку в кишечнике активизируются процессы брожения.
- Достаточного употребления свободной жидкости (1,5-2,0 л в сутки).
- Вид кулинарной обработки продуктов не столь важен, однако, не менее 50 % суточного объема овощей/фруктов рекомендуется употреблять свежими или в виде фреш-соков.
- Режим питания — дробный (4-5 раз в сутки).
- Исключение из рациона алкоголь содержащих напитков и минимизация употребления поваренной соли.
К продуктам, содержащим большое количество кальция относятся:
- молочная продукция, при этом, предпочтительно употреблять кисломолочные продукты с низким содержанием жира (кефир 1%, йогурт, ряженка, нежирная сметана, сыры без консервантов, творог 0,5%) поскольку жиры замедляют процесс усвоения кальция;
- хлеб (ржаной/пшеничный и грубого помола);
- рыба белая (сардина, тунец, судак, форель) и морепродукты (креветки, мидии, кальмары, осьминоги);
- мясо: нежирная свинина, телятина, курица отварная;
- овощи, фрукты и зелень как в свежем, так и обработанном виде (перец, морковь, капуста брокколи, цуккини, фасоль,
![]()
кабачки, оливки, зеленый горошек, тыква, абрикосы, апельсины, финики, зеленый салат, петрушка, укроп), семена, орехи и ягоды (фисташки, кунжут, курага, орехи лесные и грецкие, мак, малина, миндаль).
Правильное питание обеспечивается и за счет включения в рацион питания:
- Продуктов, содержащих витамин D: яичные желтки, икра рыб, жирные виды морской рыбы (палтус, лосось, тунец), масло сливочное.
- Продуктов с высоким содержанием магния: все виды орехов, бананы, морская капуста, телятина, зерновые крупы, зеленые листовые овощи, бобовые, овсянка, гречневая крупа.
- Цинксодержащих продуктов: сельдь, пшено, овес, сельдерей (корень и листья), семена тыквы и подсолнуха, морепродукты, бобовые культуры.
- Продуктов с высоким содержанием витаминов А, В, С и К: цитрусовые (апельсины, грейпфруты, лимоны), перец салатный, черная смородина, ежевика, шиповник, гречка, капуста, бананы, морковь, овес, бобовые, растительные масла.
- Следует минимизировать употребление продуктов с содержанием насыщенных жирных кислот – это связано с тем, что подобная пища снижает усвоение кальция. Поэтому по возможности стоит отказаться от маргарина, майонеза, бараньего и говяжьего жира.
- Нужно исключить из рациона кофеин, поскольку этот элемент стимулирует выведение кальция из организма. Поэтому лучше отказаться от крепкого чая, кофе, какао, шоколада.
- Следует исключить алкогольные напитки и ограничить употребление мочегонных препаратов – подобные вещества стимулируют выведение кальция с мочой.
- Рекомендуется исключить из рациона сладкие газированные напитки.
- Стоит ограничить употребление мясных продуктов. Дело в том, что в них присутствует фосфор – он может формировать в кишечнике соединения с кальцием, которые не усваиваются организмом.
Лечение остеопороза
Лечение остеопороза всегда проводится под контролем и назначением врача!
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление.
Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию. Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением. Одна группа препаратов для лечения остеопороза – антирезорбтивные средства.
Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности. Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Так же в обязательном порядке пациентами назначают препараты кальция на длительной основе с целью поддержания необходимого уровня кальция в крови, с целью профилактики и минимизации костных потерь, а так же повышения эффективности лечения.
Лечение для каждого человека индивидуально, зависит от тяжести остеопороза, сопутствующих заболеваний и многих других факторов. Поэтому такие препараты должны назначаться только врачом.
С целью контроля лечения и оценки его эффективности, лечащим врачом будет рекомендовано проведение определенных лабораторных тестов, а так же один раз необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение.
Успех лечения остеопороза — в регулярности и длительности лечения и профилактики!

Наша справка
Остеопороз – это заболевание, вызванное снижением плотности костной ткани и нарушением ее структуры. Вследствие этого возрастает риск переломов костей даже при незначительных нагрузках.
Важно
При остеопорозе нарушается равновесие при разрушении и формировании костной ткани. Наша костная ткань постоянно обновляется.
В этом процессе участвуют клетки остеокласты и остеобласты. При повышенной активности остеокластов разрушение костной ткани происходит быстрее, чем ее формирование. Пик набора костной массы приходится на 16 лет. В 30–50 лет разрушение и формирование происходит примерно одинаковыми темпами. Но с возрастом процессы разрушения ускоряются. И если до 50 лет мы теряем 0,5–1% костной массы в год, то женщины в первый год менопаузы теряют до 10%, а далее по 2–5% ежегодно.
Интересно
Один остеокласт разрушает столько костной ткани, сколько формирует 100 остеобластов.
Проверьте себя
Очень часто человек узнает о том, что у него остеопороз, только когда происходит перелом. Заметить это заболевание на ранней стадии действительно довольно сложно. Но существует несколько его косвенных признаков:
Из-за дефицита кальция остеопорозу часто сопутствуют:
- хрупкость ногтей и ломкость волос
- разрушение зубов, пародонтоз, избыточный зубной налет
- ночные судороги в ногах.

Факторы риска
Факторы риска развития остеопороза делятся на неуправляемые, то есть на те, на которые мы не можем повлиять, и на управляемые, их можно избежать.
К неуправляемым относятся:
- Принадлежность к европеоидной или монголоидной расе.
- Женский пол. Риск развития остеопороза у мужчин в 3 раза меньше, это связано с тем, что в середине жизни у женщин падает уровень эстрогенов, кроме того, у женщин кости обычно тоньше. Но после 70 лет риск становится одинаковым для обоих полов.
- Наследственность (наличие этого заболевания или случаи переломов костей у близких родственников). Медицинские исследования идентичных близнецов и дочерей женщин, страдающих остеопорозом, показывают, что пиковое количество костной массы предопределено генетически.
- Пожилой возраст – снижение плотности костей с возрастом – естественный и неизбежный процесс.
- Нарушение менструального цикла у женщин: ранняя менопауза, позднее начало менструаций, все виды бесплодия… Риск остеопороза повышен у женщин, у которых менструации начались после 16 лет, а менопауза наступила раньше 45 лет (все равно, естественным образом или в результате операции). Чем меньше в течение жизни вырабатывалось эстрогенов, тем выше риск остеопороза.
- Высокий рост – выше 172 см для женщин и 183 см для мужчин.
- Хрупкое телосложение.
- Низкий вес – до 56 кг у европеоидных женщин, до 50 кг у азиаток, до 70 кг у мужчин обеих рас.
К факторам, поддающимся влиянию, относят:
- Курение. Никотин и кадмий, содержащиеся в табачном дыме, оказывают токсичное действие на костные клетки. Кроме того, курение снижает уровень эстрогенов, ведет к ранней менопаузе, нарушает усвоение кальция в кишечнике.
- Злоупотребление алкоголем. Спирт токсичен для остеобластов – клеток, синтезирующих костную массу. А еще он повреждает печень и поджелудочную железу, нарушая способность организма усваивать кальций. Хроническое пьянство сопровождается снижением уровня эстрогенов у женщин и тестостерона у мужчин.

Остеопороз может развиться также вследствие других заболеваний: воспалительных болезней кишечника; болезни Крона; хронических заболеваний печени, почек, легких; синдрома Кушинга (чрезмерного производства кортикостероидов надпочечниками); нервной анорексии и булимии; ревматоидного артрита; рассеянного склероза; эндометриоза… Операции на желудке тоже повышают риск остеопороза.
Диагностика
Стандарт диагностики остеопороза – костная денситометрия. Во время нее измеряется костная масса и минеральная плотность кости. Рентген для диагностики не годится, потеря костной массы до 25–30% на рентгенограммах не видна.
Ранний остеопороз выявляют при компьютерной томографии или на магнитно-резонансном томографе в виде очагов снижения плотности костной ткани в губчатой кости (пятнистый остеопороз).
Лечение
Лечение направлено на замедление потери костной массы, предотвращение переломов, уменьшение болевого синдрома и расширение двигательной активности. Используются препараты, тормозящие разрушение костной ткани, их принимают длительно, годами, а также препараты, стимулирующие насыщение костей кальцием.

Если остеопороз спровоцирован другими заболеваниями, надо в первую очередь заняться их лечением у врача соответствующей специальности: гинеколога, гастроэнтеролога, эндокринолога и др.
По данным ВОЗ, переломы бедренной кости ставят остеопороз на 4‑е место среди всех причин инвалидности и смертности. Остеопороз уменьшает ожидаемую продолжительность жизни на 12–20%. Первый перелом позвоночника в 4 раза увеличивает риск повторных переломов позвоночника и в 2 раза переломов бедра. А длительный постельный режим после переломов ведет к развитию пневмоний, пролежней, тромбоэмболий.
Только цифры
- Каждая 3‑я женщина пожилого возраста переживала перелом в связи с остеопорозом.
- Суточная потребность человеческого организма в кальции составляет 1000 мг. Получить всю эту дозу из какого-то одного продукта весьма проблематично. Для этого надо, к примеру, съесть за день 1 кг творога, 300 г консервированных сардин с костями или 400 г миндаля.
Памятка пациенту
Людям, склонным к остеопорозу или уже имеющим это заболевание, надо пересмотреть образ жизни. Больше двигайтесь – особенно полезна ходьба по лестнице вверх, она дает нагрузку на скелет.

Ешьте больше кисломолочных продуктов, творога, нежирных сыров, содержащих кальций и витамин D, а также рыбы, зелени, яиц, капусты, орехов… Полезны продукты, богатые кремнием, бором, цинком, марганцем, медью, витаминами С и Е. Есть смысл добавить в рацион сою. Она содержит растительные аналоги эстрогенов, помогающие замедлить снижение плотности костей.
Профилактика
По назначению врача для профилактики остеопороза рекомендуется регулярный прием препаратов или пищевых добавок с минералами и витаминами.
Также профилактикой остеопороза являются здоровый образ жизни, регулярные посильные физические нагрузки. После 40 лет всем женщинам без исключения следует проверить работу щитовидной железы и при необходимости провести лечение.
На заметку
| Препараты | |
| Препараты для лечения остеопороза | Препараты кальция и витамина D3 |
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Читайте также:




