Ревматоидный артрит иммунный статус

Ревматоидный артрит (РА) ‒ аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным поражением внутренних органов [5]. Известно, что в основе патогенеза РА лежат выраженные нарушения иммунного ответа, при этом важная роль в развитии и прогрессировании данного заболевания отводится лимфоцитарной и цитокиновой системам. За последние годы достигнут значительный прогресс в изучении патогенеза РА, а также в разработке современных средств диагностики и лечения данного заболевания. Однако изучение состояния молекулярных рецепторов лимфоцитарной системы и взаимосязи их с провоспалительными цитокинами при РА остается актуальной и недостаточно исследованной
проблемой.
Представления о содержании субпопуляций Т-лимфоцитов периферической крови и их значении при РА немногочисленны и противоречивы.
По данным исследователей, у больных РА по сравнению с группой здоровых лиц имеет место Т-лимфопения ‒ снижение относительного содержания CD3+ лимфоцитов [4].
В периферической крови у больных РА ряд авторов не обнаружили значительного изменения содержания CD4+ Т-лимфоцитов [4], другие выявили достоверное увеличение этих клеток [9]. По данным ряда исследователей, в периферической крови больных РА отмечается снижение содержания CD8+ Т-лимфоцитов как следствие нарушения сбалансированности иммунного ответа [3]. По другим данным, у больных РА содержание CD8+ Т-лимфоцитов нормальное или повышено [7]. По данным литературы, у больных РА в периферической крови повышено содержание CD8+ Т-лимфоцитов клеток памяти и понижено содержание соответствующих эффекторных клеток, что связано с ускоренной дифференцировкой Т-клеток памяти с фенотипами CD4+ и CD8+[6].
У больных РА выявлена активация гуморального звена иммунной системы, характеризующаяся увеличением содержания В-лимфоцитов периферической крови, что сопровождается увеличением Ig и ЦИК [4].
РА является системным аутоиммунным заболеванием, при котором преобладающая пусковая роль принадлежит Т-хелперам первого типа.
Важным последствием поляризации иммунного ответа по Th1 типу является нарушение баланса синтеза провоспалительных и противовоспалительных цитокинов.
Интерферон гамма (IFNγ) является важным медиатором как доиммунной защиты, так и развивающегося специфического иммунного ответа. Этот цитокин регулирует адаптивный иммунный ответ, влияя на антигенпрезентирующие фагоциты и антигенраспознающие лимфоциты. IFNγ является главным медиатором клеточного иммунитета, стимулируя поляризацию клеток в направлении Th1. Кроме того, IFNγ способствует дифференцировке Т и В-лимфоцитов, является основным активатором макрофагов, стимулирует синтез антител В-лимфоцитами, увеличивает синтез основных провоспалительных цитокинов ‒ TNF-α, IL-1, IL-6, рекрутирует CD4+ ‒Т-лимфоциты и другие клетки-эффекторы в очаг воспаления [2]. В связи с этим, IFNγ способен усиливать аутоиммунные реакции. Использование современных иммуноферментных методик показало, что концентрация IFNγ достоверно повышена в сыворотке крови и в синовиальной жидкости больных РА [8]. По данным других авторов, у больных РА снижена способность лейкоцитов и лимфоцитов к продукции IFNγ [3]. Рядом исследователей продемонстрирован отчетливый лечебный эффект антител к IFNγ у больных РА [1].
Цель работы
Изучить состояние молекулярных рецепторов иммунной системы: CD3+, CD4+, CD8+, CD19+, иммунорегуляторного индекса ‒ ИРИ (CD4+%/ CD8+%), а также регулятора иммунного воспаления IFNγ у больных РА, оценить взаимосвязи между Т-, В-лимфоцитами и IFNγ. Выявить состояние CD3+, CD4+, CD8+, CD19+, ИРИ, IFNγ в зависимости от активности заболевания.
Материал и методы
Нами обследовано 80 женщин, больных РА, у которых диагноз соответствовал критериям АРА 1987 года. Средний возраст пациенток составил ‒ 51,96±1,36 года, длительность заболевания ‒ в среднем 7,24±0,7 лет.
Первая степень активности воспалительного процесса выявлена у 6,2 % больных, вторая ‒ у 45 % и третья ‒ у 48,8 % пациентов. У 80 % больных была определена серопозитивная форма РА. Рентгенологические изменения I-II степени отмечались у 52,5 % больных, III-IV ‒ у 47,5 %. Системные проявления в виде амиотрофии (67,5), ревматоидных узелков (26,2 %), лихорадки (22,5 %), лимфоаденопатии (21,25 %), гепатоспленомегалии (17,5 %), сетчатого ливедо 10 %), дигитального артериита (6,2 %) были обнаружены у 48,8 % больных. Преобладали больные со II функциональным классом заболевания ‒ 40 % и III ‒ 55 %. Группу сравнения составили 25 здоровых лиц, репрезентативных по возрасту и полу.
Для оценки выраженности суставного синдрома и функциональной способности больного использовались: анамнез; оценка степени выраженности болевого синдрома больным с применением 100 мм визуальной аналоговой шкалы (ВАШ); продолжительность утренней скованности в мин.; число болезненных и припухших суставов (исходя из 68 и из 44 суставов соответственно); суставной индекс Ричи (оценка 53 суставов). Всем больным проводилось лабораторное и инструментальное исследование: общий анализ крови и общий анализ мочи, определение С-реактивного белка (СРБ) (полуколичественный латекс-тест); ревматоидного фактора (РФ) (твердофазный иммуноферментный анализ); рентгенологическое исследование пораженных суставов. Состояние молекулярных рецепторов лимфоцитарной системы CD3+, CD4+, CD8+, CD19+ определяли, используя иммуноцитохимический субпопуляционный анализ лимфоцитов крови. Субпопуляции лимфоцитов периферической крови идентифицировали как в процентном их соотношении, так и в пересчете на абсолютные показатели. IFNγ сыворотки крови определяли методом твердофазного иммунноферментного анализа.
Статистическую обработку материала производили на персональном компьютере с помощью программы Statistica 6,0.Данные представлены в виде средней арифметической величины (M) и стандартной ошибки среднего (m). Для определения статистической значимости различий использовали Т-критерий Стъюдента. Взаимосвязи между переменными вычислялись при помощи коэффициента корреляции Пирсона r. Различия считались достоверными при р 0,05), что, вероятно, связано с миграцией В-лимфоцитов из периферической крови в очаг воспаления. В группе больных РА по сравнению с группой здоровых лиц отмечена тенденция к увеличению процентного содержания CD8+ (24,82±0,42 % и 22,04±0,95 % соответственно, р>0,05) и тенденция к снижению ИРИ (1,46±0,03 и 1,54±0,07 соответственно, р>0,05). Вероятно, у больных РА нарушена функция цитотоксических лимфоцитов, неспособных контролировать аутоиммунное воспаление. Не определено изменение относительного содержания CD3+, CD4+, лимфоцитов крови у больных РА по сравнению с группой контроля (р>0,05, рис. 1).
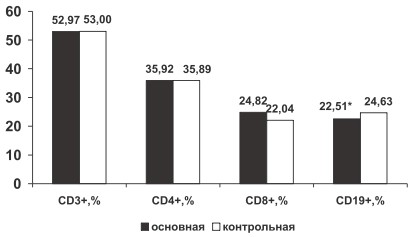
Рис. 1. Изменение относительного содержания CD3+, CD4+, CD8+, CD19+ крови у больных РА в основной и контрольной группах
* ‒ (р 0,05, рис. 2), что связано с активацией лимфоцитарной системы при хроническом иммуновоспалительном процессе.
Уровень IFNγ в периферической крови больных РА по сравнению с группой контроля был увеличен в 3 раза (249,92±33,84 пг/ мл и 73,89±6,55 пг/мл, р 0,05, таблица) при различных степенях активности РА достоверно
не изменялось.
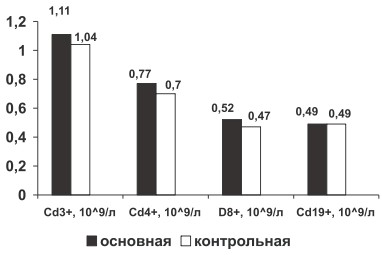
Рис. 2. Изменение абсолютного содержания CD3+, CD4+, CD8+, CD19+ крови у больных РА в основной и контрольной группах
У больных со 2-й степенью активности по сравнению с 1-й, наблюдается тенденция к увеличению абсолютного содержания изучаемых лимфоцитов крови CD3+, CD4+, CD8+, CD19+ и снижению ИРИ (р>0,05, таблица).
Изменение содержания молекулярных рецепторов лимфоцитарной системы крови и цитокинов в зависимости от активности РА (М ±m)
Симптомы болезни по мнению людей:
- Поражаются суставы;
- Кровеносных сосудов не касается;
- Артрит – болезнь стариков, молодых не касается;
- Симптомы проявляются, в основном, в коленях;
- Артрит – следствие перелома;
- Перекись водорода используют в компрессе, как йод, зелёнку;
- Операция, гипс неизбежны.
Не все эти утверждения про артрит верны. Действительно может появиться из-за перелома – не единственная причина. Патология может осложняться. Подростки подвержены болезни Стилла – артрит.
Что это за болезнь?
Раньше возникала в пожилом возрасте, сейчас часто диагностируется у большинства людей, старше 30 лет. У подростков до 16 лет существует риск развития болезни Стилла.
Чёткого объяснения, чем вызвано заболевание, ревматология не нашла. Ясно – оно иммунное, вызывает последствия – поражения сосудов, инфекции, нехватка водорода, полиартрит, облитерирующий эндартериит.
Начинается с иммунитета, его функционирование нарушается. Почему нарушения возникают – не ясно.
Про артрит нельзя забывать, столкнуться можно в юношеском возрасте – ювенильная форма, юношеская.
Основные противовоспалительные средства, использующиеся от болевых ощущений – Нимесил, Ибупрофен, Парацетамол, методик лечения больше.
Формы артрита
Артрит делится на два подвида: хронические, инфекционные. Первые развиваются сами, либо из-за старения костей, суставов, мышечной ткани, после перелома. Инфекционные (реактивные) становятся последствием инфекции.
Артрит ревматоидный делится на серопозитивную, серонегативную формы.
Обычно артрит лечится на стационаре (дома), при принятии серьёзного оборота, может потребоваться операция, постоянное наблюдение у врача. Операция носит облитерирующий характер: кость, сустав оперируются, потом обрабатываются. Затем – реабилитация, Ибупрофен, Парацетамол, Нимесил, лечебные капли.
Есть иные виды артрита. Случается, что форма диагностируется у пациента. Все действия, лечение берет на себя врач, но заболевшему интересно, что происходит.
Дегенеративный артрит (остеоартроз) нижних конечностей – форма, в которой ревматология проявляется не сильно. Сустав быстро деформируется, воспаления не наблюдается. Подразделяется на два подвида: остеоартрит, эндокринопатический артрит (включены эндокринные железы). Последствия вида: начинается эрозивный эффект – разрушение костей, хряща, всего находящегося в окружении суставов.
Облитерирующий эндартериит – заболевание, касающееся кровеносных сосудов. Они забиваются, развивается гангрена нижних конечностей. Исход – инвалидность, при отсутствии мер.
Дебют ревматоидного артрита оставит человека больным на всю жизнь.
Полиартрит развивается в качестве осложнения – если поражён сустав, поражается второй, симметричный. Возможно, остальные, – поражённым окажется весь организм. К примеру, в органах выделительной системы – в почках, печени, желчном пузыре – могут образоваться камни, в лёгких – ветрянка (особенно если в детстве не было вакцинации).
Болезнь Стилла обычно диагностируется у подростков. Это полиартрит нижних конечностей, развивающийся системно, имеет серонегативный характер. Отличает болезнь Стилла и полиартрит – возрастная категория пациента.
Это действительно самая тяжёлая форма осложнений, приводит безразличие к собственному здоровью.
Кто подвержен риску заболеть? Почему возникает артрит?
Прежде чем назначить лечение, врачи интересуются предпосылками.
Специалисты выделяют возможные предпосылки:
- Чрезмерное потребление жидкости, забитый организм;
- Долгое нахождение в одном состоянии (по работе, образу жизни), особенно касается больных в пожилом возрасте;
- Заполнение, застаивание крови в части кровеносных сосудов (облитерирующий эндартериит);

У каждой причины есть симптомы, задача врача – распознать, найти очаг воспаления, назначить иммунодепрессанты.
Врачи заявляют – главной причиной заболевания бывает глютен. Особенно касается детей, подростков до 16 лет (касается болезни Стилла). Глютен – белок, содержащийся в огромном количестве ржаных культур.
Глютен содержится в овсе, пшенице, ржи, ячмене.
Диагностика артрита
Стоит записаться на врачебную консультацию. При первичном обследовании врач-ревматолог осмотрит пациента, область поражённых суставов, костей.
Учитываются индивидуальные качества больного. У подростков скорее развивается болезнь Стилла.

Главный источник информации – симптомы.
Если диагноз не установлен, могут временно посоветовать обезболивающие: Нимесил, Ибупрофен, Парацетамол. Большинство продаются без рецепта.
Чтобы понять, насколько сильно начинается артрит, последствия, используется облучение. Рентген, МРТ, УЗИ – методы определения артрита.
После установления диагноза, врач назначит лечение. Его условно делят на традиционное, нетрадиционное, оперативное.
Если в симптомы входит ветрянка, ничего страшного. Работа иммунитета ослаблена, подхватывает последствия. Вакцинация – мера, чтобы ветрянка ушла из больного пациента.
Медикаментозное лечение
Избавление от артрита – долгий, сложный процесс, не разрешит простая вакцинация. Разовьётся ветрянка, камни, поражение кровеносных сосудов, если не обращать внимание на симптомы.
Когда придёте к врачу, придётся запомнить препараты – капли, таблетки, гели, мази для воздействия холодом, мумие при артрите, йога при артрите – способов лечения много.
Способов лечиться множество. Главное – выбрать правильный метод, поможет врач.
- Хондропротекторы защищают хрящ от дальнейшей деформации, разрушения. Самый активный – Дона;
- Противовоспалительные снимают болевые ощущения – Нимесил, Парацетамол, Ибупрофен;
- Базисные пробираются в сердце болезни, предрешают исход, убивая клетки;
- Иммунодепрессанты работают на восстановление иммунитета, сосудов;
- Мази (с экстрактом алоэ, бишофитом, прополисом), не согревающие. На воспалённые суставы лучше воздействовать холодом.
Если присутствует ветрянка, лечится отдельно. Капли от артрита практически не применяются, встречаются.
- Полиартрит;
- Облитерирующий эндартериит;
- Патологии кровеносных сосудов;
- Болезнь Стилла.
Любая ревматология нуждается в препарате. Дона не влияет на развитие плода, не попадает в грудное молоко. Нимесил, Ибупрофен, Парацетамол этим похвастаться не могут. Дона – отлично, особенно если в состав входят прополис, алоэ!
Если использовать эти лекарства, можно избавиться от проблемы, общий исход лечения будет положительным. Стоит регулярно мазать поражённое место йодом, бишофитом, не заматывать, оставляя взаимодействие холодом.
Есть интересная методика, похожая на механизм работы препарата Дона, – перекись водорода. Перекись водорода пить, использовать в качестве компресса.
Чтобы восстановить баланс водорода, поправить йод в организме, попейте витаминные комплексы.
Плазмаферез при ревматоидном артрите используется нечасто, основные последствия приходятся не на состояние сосудов, на состояние нижних конечностей. Введение в организм специального механизма, который выкачивает больную кровь, может занести внутрь инфекцию, после появятся осложнения. Такое случается редко.
Другие методы лечения
Никто не запрещает забыть про Нимесил, Ибупрофен, Парацетамол. Сядьте дома, восстановите баланс водорода в организме, пейте йод.
Готовьте настойки из водки, трав (алоэ).
Йога при ревматоидном артрите может рассматриваться в качестве лечебной физкультуры. Единственное, о чем важно помнить – продукты, которые должны содержать огромное количество водорода, йод. Введение в лечебный курс этого метода принесёт много пользы, много ответственности, заниматься йогой при артрите можно, нужно. Спросите об этом врача, поинтересуйтесь насчёт водорода, лечения йодом.
Прополис (пчелиный мёд) – не просто вкусное лекарство, кладезь полезных витаминов. Добавьте одну каплю прополис в чай, добавьте имбирь. Полиартрит, облитерирующий артрит, болезнь Стилла – отступят перед такой командой. Дона не понадобится.
Мумие при артрите является хорошим способом разрешить исход патологии в положительную сторону. Работает как хондропротекторы, мази с бишофитом – восстанавливает соединительные ткани. Чтобы применить мумие при ревматоидном артрите, посоветуйтесь с врачом.

Алое называют зелёным доктором. Алоэ используют в мазях, из алоэ варят настойки, делают компрессы.
Из алоэ иногда капли делают, не для костей, для насморка.
Диета при артрите
Обязательный пункт при избавлении от артрита – не столько лекарства, Парацетамол, Ибупрофен, иммунодепрессанты. Это чёткое соблюдение системы питания, должно быть регламентированное меню. Устанавливать его стоит с согласия врача, он грамотно ответит, чем стоит питаться, на какие продукты наложить запрет.
Для излечения артрита накладывают ограничения на питание. Нельзя:
- Крепко заваренные чай, кофе (кофеин вымывает из костей кальций, артрит развивается сильно). Исключение – травяной отвар с имбирём, лучше заменить его настойкой из алоэ;
- Алкоголь вреден, в составе есть вещества, стимулирующие работу организма. Когда кровь внутри сосудов торопится, в местах нижних конечностей жидкости не достаёт. В других – её много, она отлагается в полостях суставов, вызывая боли. Там, где жидкости нет, начинаются отёки. Чтобы вызвать обострения, достаточно капли алкоголя;
- Рожь, пшеница, другие злаковые, содержащие глютен;
- Блюда из мяса. В состав входит архаидоновая кислота, вызывающая воспаление суставов;
- Сливочное масло, яичный желток, паслёновые вызывают подагру, за ней идёт потенциальная возможность развития подагрического артрита;

Последствия единичного потребления одного продукта из списка – обострение.
Меню артрита исключает не много продуктов. В разрешённых продуктах в достаточном количестве содержатся необходимые для выздоровления, здорового функционирования организма полезные вещества. Восполнять витамины, которых нет, стоит при помощи других продуктов: йод в изобилии содержится в морских продуктах (не обжаренных, не консервированных)
Есть продукты, которые рекомендованы к потреблению при патологии. Должны обязательно присутствовать в меню, заболевшего воспалением суставов:
- Лосось. Содержит три аминокислоты, помогающие снять воспаление. Есть витамин D3, важный для костей. Лосось богат йодом;
- Папайя. По количеству кальция папайя может сравниться с молочными продуктами, по количеству бета-каротина с морковью, щавелем, сельдереем. По эффективности можно сравнить с хондропротекторами;

Лечение артрита не может быть зациклено на еде, стоит проходить лечение в стационаре. Витамины, полезные вещества улучшают состояние пациента, заболевание нижних конечностей они не убивают.
То же касается нетрадиционных методов лечения суставов, костей – хороши, но если болезнь начнёт развиваться, без врачебной консультации не обойтись.
Ревматоидный артрит – тяжелое, с трудом поддающееся лечению заболевание. Причины развития его установлены не полностью, тем не менее, при проведении правильно назначенного комплексного лечения качество жизни пациента может быть вполне удовлетворительным. Но это при условии неукоснительного выполнения больным всех рекомендаций лечащего врача.
Что такое ревматоидный артрит
Ревматоидный артрит (РА) – хроническое системное прогрессирующее заболевание, проявляющееся в виде воспаления в основном мелких суставов. Связано оно не с инфекцией, а с поломкой иммунной системы. Поражается соединительная ткань, поэтому данное заболевание называется системным. Патологический процесс часто распространяется и внутренние органы (сердце, сосуды, почки) – это внесуставные проявления болезни.
Всего в мире ревматоидным артритом болеет около 1% населения. Заболеть можно в любом возрасте, но чаще это случается в 35 – 55 лет у женщин и немного позже (в 40 – 60 лет) у мужчин. Ревматоидный артрит у женщины диагностируют в три раза чаще, чем мужчины.
Причины
Точные причины начала данного заболевания не установлены. Но известны основные причинные факторы:
- Наследственная предрасположенность – встречаются случаи семейных заболеваний.
- Влияние внутренних (эндогенных) факторов – у большинства больных женщин и мужчин отмечается низкий уровень мужских половых гормонов; научно подтверждено, что после использования оральных контрацептивов (ОК) риск развития болезни снижается.
- Влияние факторов внешней среды (экзогенных). Возбудители инфекции запускают аутоиммунную реакцию – аллергию на собственные ткани организма. Это связано с тем, что некоторые инфекционные возбудители имеют в составе своих клеток белки, схожие с белками тканей человека. При попадании этих возбудителей в организм иммунная система вырабатывает антитела (IgG), которые по неизвестной науке причине становятся антигенами (чужеродными для организма веществами). На них вырабатываются новые антитела IgM, IgA, IgG (ревматоидные факторы), уничтожающие их. Нарастание количества антител сопровождается усилением воспаления. Некоторые возбудители выделяют вещества, способствующие разрастанию суставной синовиальной оболочки и ферменты, повреждающие ткани.
В результате целого комплекса причин клетки синовиальной оболочки начинают выделять воспалительные цитокины – белковые молекулы, инициирующие и поддерживающие воспаление. Развивается длительно протекающий воспалительный процесс, происходит разрушение хрящевой и костной суставной ткани, деформация конечности. Хрящевая ткань заменяется соединительной, появляются костные разрастания, нарушается функция сустава. Очень часто причиной развивающегося аутоиммунного поражения суставов является герпетическая инфекция – вирусы простого герпеса 1, 2 типа, цитомегаловирус, вирус Эпштейна – Барр (вызывает мононуклеоз) и другие возбудители, например, микоплазмы.
Предрасполагающие (запускающие, триггерные) факторы:
- травмы, заболевания суставов;
- переохлаждения, постоянное пребывание в сыром помещении или в сыром климате;
- нервные перенапряжения, стрессы;
- имеет значение наличие хронических очагов инфекции – тонзиллиты, кариозные зубы, любые инфекционно-воспалительные процессы;
- прием некоторых лекарств с мутагенными свойствами.
Симптомы
Заболевание протекает волнообразно, в виде периодов обострений (рецидивов) и ремиссий.
Начало в большинстве случаев подострое и имеет связь с перенесенной инфекцией, переохлаждением, травмой или нервным перенапряжением, беременностью, родами.
Одновременно появляются незначительно выраженные боли в пораженных суставах, сначала преходящие, а затем постоянные. Еще один из первых симптомов, на который стоит обратить внимание, - легкая припухлость в суставной области. Она может проходить в течение дня, но затем становится постоянной.
В большинстве случаев при ревматоидном артрите поражается сначала небольшое количество суставов стоп и кистей. На ранней стадии могут также поражаться коленные суставы. Поражения симметричны. При подостром течении первые признаки нарушений появляются через несколько недель, при медленном, хроническом – через несколько месяцев.
Острое начало, высокая активность патологического процесса и системные проявления характерны для ювенильного ревматоидного артрита у детей и подростков. Он может начинаться с высокой температуры, изначального поражения сразу нескольких суставов и признаков поражения внутренних органов.
Ревматоидный артрит сопровождается признаками общей интоксикации. Это слабость, недомогание, небольшое повышение температуры тела, головные боли. Нарушается аппетит, больной теряет массу тела.
Суставной синдром. Поражаются сначала мелкие суставы кисти (число их увеличивается), а затем и крупные суставы (плечевые, коленные). Они опухают, становятся очень болезненными, постепенно теряют свою функцию, обездвиживаются. Длительное обездвиживание приводит к выраженной атрофии (уменьшению в объеме) мышц. Ревматоидный артрит характеризуется также тем, что поражения разных суставов могут быть неодинаковыми: в одних могут преобладать признаки воспаления (отек), в других – пролиферации (разрастания соединительной ткани с деформацией и нарушением функции).
Появляются подкожные ревматоидные узелки – небольшие, умеренно плотные, безболезненные образования, располагающиеся на поверхности тела, чаще всего на коже локтей.
Поражается периферическая нервная система. Из-за поражения нервов больные ощущают онемение, жжение, зябкость в конечностях.
При ревматоидном васкулите происходит поражение различных мелких и частично средних кровеносных сосудов. Часто это проявляется в виде точечных очагов некроза в области ногтей или безболезненных язв в области голени. Иногда васкулит может проявляться в виде микроинфарктов.
При частых обострениях и прогрессировании ревматоидного артрита происходит поражение внутренних органов - сердца (эндокардит), почек (нефрит), легких (узелковое поражение легочной ткани) и т.д.
К врачу следует обращаться при появлении следующих симптомов:
- Болей в суставах, легкой скованности движений по утрам, если:
- кто-то из близких родственников болеет ревматоидным артритом;
- вы недавно перенесли какое-то инфекционно-воспалительное заболевание (ОРВИ, ангину), затяжной стресс или просто переохладились;
- вы проживаете в холодной сырой местности.
- Небольшого повышения температуры, недомогания, снижения аппетита, потери массы тела, сопровождающихся легкой утренней скованностью движений.
Локализации процесса
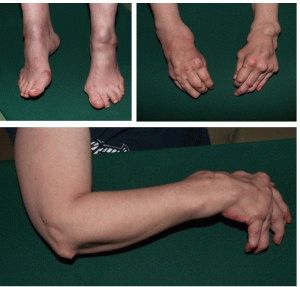
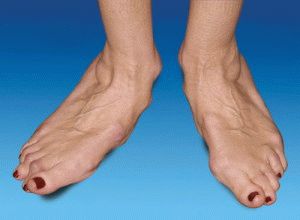
При ревматоидном артрите вначале обычно поражаются мелкие суставы кистей, пальцев рук и стоп. Внешний вид верхних х конечностей:
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Внешний вид нижних конечностей:
- пальцы стоп приобретают молоточковидную форму;
- подвывихи мелких суставов приводят к развитию плоскостопия;
- для ревматоидной стопы характерно также вальгусное (кнаружи) отклонение стопы, связанное с поражением голеностопа;
- при поражении коленных суставов появляется сгибательная контрактура (неподвижность).
Тазобедренные суставы поражаются редко.
Стадии ревматоидного артрита
Ревматоидный артрит протекает в три стадии:
- Начальная, воспаления– поражение синовиальных сумок сопровождается болями, отеком околосуставных тканей.
- Прогрессирующая, пролиферации – быстрое деление клеток синовиальной оболочки, приводящее к ее уплотнению.
- Завершающая, деформации – при длительном течении воспаленные клетки начинают выделять фермент, разрушающий хрящевую и костную ткань, что приводит к изменению суставной формы и тяжелому нарушению их функции.
По длительности течения выделяют следующие стадии ревматоидного артрита:
- очень ранняя – до полугода;
- ранняя – от полугода до года;
- развернутая – до 2-х лет;
- поздняя – после 2-х лет.
- Околосуставной остеопороз – разрежение, истончение костной ткани;
- Сужение суставной щели и единичные эрозии на хрящевой суставной поверхности;
- Множественные глубокие эрозии суставных хрящей и костей;
- Присоединяется анкилоз - неподвижность сустава из-за сращения суставных поверхностей.
Стадии ревматоидного артрита
Существует несколько типов классификаций ревматоидного артрита по разным критериям.
По клинико-анатомическим признакам выделяют следующие формы ревматоидного артрита:
- суставная форма;
- суставно-висцеральная (системная) – поражаются не только суставы, но и внутренние органы;
- ювенильная форма – развивается у детей до 16 лет, характеризуется острым началом, лихорадкой и выраженными внесуставными проявлениями.
- медленнопрогрессирующий РА – самая частая форма, может продолжаться годами;
- быстропрогрессирующий РА – характеризуется злокачественным течением;
- без признаков прогрессирования – встречается редко.
По иммунологическим признакам:
- Наличие или отсутствие содержания в крови ревматоидного фактора (РФ) – антител к собственному иммуноглобулину G:
- серопозитивные – РФ обнаружен;
- серонегативные – РФ не обнаружен.
- Наличие или отсутствие в крови антител к циклическому цитрулинсодержащему пептиду – анти-ЦЦП или АЦЦП (цитрулин – продукт обмена, в норме полностью выводящийся из организма; при РА выделяются ферменты, встраивающие цитрулин в белки и превращающие его в чужеродный белок – антиген; на этот антиген иммунная система вырабатывает антитела):
- серопозитивные – АЦЦП обнаружен;
- серонегативные – АЦЦП не обнаружен.
Выделяют следующие критерии сохранности функций опорно-двигательного аппарата:
- Выполнение движений в полном объеме.
- Снижение двигательной активности. Появляются трудности, не позволяющие выполнять движения в полном объеме, особенно в профессиональной сфере.
- Нарушение подвижности, возможно только самообслуживание.
- Невозможны любые виды двигательной активности, в том числе самообслуживание.
Что будет, если не лечить
Если ревматоидный артрит не начать лечить своевременно, в дальнейшем он начнет быстро прогрессировать, что увеличивает риск развития возможных осложнений:
- деформации и утрата суставных функций, приводящие к инвалидности;
- изменению нервно-мышечной системы с нейропатиями и уменьшением объема мышц;
- поражению сердечно-сосудистой системы в виде васкулитов, эндокардитов, микроинфарктов;
- нарушениям со стороны почек с постепенным формированием хронической почечной недостаточности;
- поражениям органов зрения, в том числе язвенного характера;
- поражению плевры и легких - развитию плеврита и интерстициальной пневмонии;
- развитию анемии и системных тромбозов мелких кровеносных сосудов.
Диагностика
Диагноз ревматоидного артрита подтверждается данными дополнительного обследования. Диагностика ревматоидного артрита включает:
- Лабораторные исследования:
- общий анализ крови – выявляет воспалительный процесс (ускоряется СОЭ, изменяется число лейкоцитов);
- биохимия – позволяет уточнить причины воспаления и нарушения обменных процессов;
- иммунологические исследования – наличие или отсутствие специфических антител.
- Инструментальные исследования:
- рентгендиагностика – выявляет патологию суставов;
- компьютерная и магнитно-резонансная томография (КТ, МРТ) – позволяют провести оценку ранних суставных изменений;
- УЗИ – выявляет увеличение объема суставной жидкости и наличие участков некроза.
Как лечат ревматоидный артрит
Лечение ревматоидного артрита начинается с устранения воспаления и боли. Затем присоединяется комплексное лечение:
- диета;
- медикаментозная терапия (базисное лечение);
- средства народной медицины;
- физиотерапевтические процедуры;
- лечебная гимнастика и массаж;
- новые методики;
- хирургические методы лечения.
Питание при ревматоидном артрите должно быть регулярным и полноценным. В суточном рационе должны присутствовать продукты, богатые кальцием (творог, сыр, кефир), овощи, фрукты, овощные супы, нежирное мясо и рыба.
Из рациона должны быть исключены: концентрированные бульоны, овощи, богатые эфирными маслами (свежий лук, чеснок, редис), жирные, копченые, консервированные продукты, сладости, сдоба, сладкие газированные напитки. Должен быть полностью исключен прием алкоголя.
Это индивидуально подобранная терапия, включающая в себя применение нестероидных противовоспалительных препаратов (НПВП), глюкокортикоидных средств (ГКС), базисных препаратов и биологических агентов.
Чтобы облегчить состояние больного, лечение начинают с назначения НПВП. Современные лекарственные препараты этого ряда (нимесулид, целекоксиб, мелоксикам) снимают воспаление и боль в суставах, не вызывая выраженных побочных явлений, характерных для ранних НПВП (диклофенака и др.).
Если воспаление и боль носят выраженный характер и НПВП не помогают, назначают глюкокортикоидные гормоны (ГКС - преднизалон, дексаметазон, триамсинолон). Они быстро снимают отек, боль, устраняют повышенное содержание синовиальной жидкости, но имеют много побочных эффектов, поэтому их стараются назначать короткими курсами. Препараты этой группы назначают также для того, чтобы подавить разрастание синовиальной оболочки сустава. Иногда ГКС вводят в суставную полость. При сильных болях и воспалении ГКС назначают в виде пульс-терапии: внутривенно большими дозами на протяжении не более трех дней.
При тяжелом течении ревматоидного артрита назначают плазмаферез – очищение крови от антител. С этой же целью назначают сорбенты, например, Энтеросгель, очищающий организм от токсинов.
Препараты базисной терапии подавляют аутоиммунный воспалительный процесс и пролиферацию (размножение) клеток соединительной ткани, оказывающих разрушающее действие на суставы. Базисные средства действуют медленно, поэтому их назначают длительными курсами и подбирают индивидуально. Эффективные, проверенные временем базисные препараты метотрексат, сульфасалазин и лефлуномид (Арава). Последний препарат относится к новому поколению и имеет меньше побочных эффектов.
В последнее время для лечения ревматоидного артрита стали применять биологические агенты – антитела, цитокины и другие активные вещества, играющие значительную роль в иммунных реакциях. Одним из таких препаратов является ритуксимаб (Мабтера, Реддитукс). Активным действующим веществом препарата являются антитела мыши и человека, которые подавляют иммунные реакции. Назначение этого препарата позволяет реже назначать курсы комплексной медикаментозной терапии.
Народные средства при ревматоидном артрите применяют в основном наружно. Вот некоторые из них:
- кору вяза высушить, растереть в порошок, развести водой, разложить на салфетке над пораженной поверхностью в виде компресса на всю ночь; хорошо лечатся воспаление и боль;
- спиртовые растирания с экстрактами растений (корня лопуха, хмеля, цветков одуванчика, чабреца); в стеклянную банку помещают измельченные растения, заливают водкой, настаивают в темном месте 10 дней и используют как растирание.
Физиотерапевтические процедуры помогают быстрее избавить больного от воспаления и боли. С этой целью назначают:
- электрофорез с диклофенаком;
- фонофорез с дексаметазоном;
- аппликации с димексидом.
Хондропротекторы что это как выбрать, насколько они эффективны
Читайте также:


