Рентгеновский снимок фаланги пальца
Укладки больного для выполнения снимков. Предложен ряд укладок как для рентгенографии запястья в целом, так и для изучения отдельных костей. К типичным укладкам относят рентгенографию запястья в прямой, боковой проекции, косой ульнарной и косой радиальной проекциях; к специальным — укладки для рентгенографии ладьевидной, трехгранной, гороховидной кости и канала запястья. При съемке можно использовать либо кассеты размером 13Х 18 см для каждого снимка, либо кассеты большего размера (18X24 или 24X30 см), перекрывая поочередно неэкспонируемые участки листами просвинцованной резины.
Снимок запястья в прямой проекции может быть выполнен как при ладонном, так и при тыльном прилежании кисти к кассете. Больной сидит боком к столу. Рука согнута в локтевом суставе, лежит на столе.
Кисть в положении пронации или супинации укладывают на горизонтально расположенную кассету.
Пучок рентгеновского излучения направляют перпендикулярно к кассете на середину запястья (рис. 349).
На рентгенограмме хорошо дифференцируются все кости запястья, за исключением гороховидной, которая проекционно наслаивается на трехгранную кость. В проксимальном ряду запястья определяются ладьевидная, полулунная и трехгранная кости, в дистальном ряду — кость-трапеция, трапециевидная, головчатая и крючковатая кости. Между этими двумя рядами костей выявляется щель межзапястного сустава. Между дистальным рядом костей запястья и основаниями пястных костей прослеживаются запястно-пястные суставы (рис. 350). .png)
Снимок запястья в боковой проекции — выполняется при том же положении больного и кассеты. Кисть укладывают на кассету медиальным (ульнарным) краем строго боком. I палец отводят вперед.
Пучок рентгеновского излучения центрируют на ладьевидную кость (рис.351).
На рентгенограмме запястья в боковой проекции кости запястья проекционно наслаиваются друг на друга. Однако можно проследить контуры костей, зная их анатомическое расположение (рис. 352). .png)
Пучок рентгеновского излучения направляют на локтевое возвышение запястья (рис. 353).
На рентгенограмме наиболее четко выявляются гороховидная, трехгранная кость и крючок крючковатой кости, а также основание и тело I пястной кости. При необходимости получить неискаженное изображение V пястной кости применяют именно эту укладку, но пучок рентгеновского
излучения центрируют дистальнее на проекцию тела V пястной кости (рис. 354). .png)
Снимок в косой лодоной( ульнарной ) проекции. Кисть прилежит к кассете ульнарным краем, отклонена кпереди; ладонная ее поверхность образует с поверхностью кассеты угол в 45°.
Пучок рентгеновского излучения направлен на проекцию межзапястного сустава (рис. 355).
На рентгенограмме хорошо прослеживаются кость-трапеция, ладьевидная и трапециевидная кости (рис. 356). .png)
Специальные укладки для выявления отдельных костей запястья.
Для выявления ладьевидной кости применяют два варианта укладок:
1) кисть лежит ладонью на кассете, отведена в локтевую сторону Пальцы выпрямлены или согнуты. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 357, 358); 2) кисть примыкает ульнарным краем к кассете, находится в положении максимального тыльного сгибания. .png)
Пальцы согнуты в кулак. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 359, 360). .png)
Для выявления гороховидной кости. Кисть прилежит к кассете ульнарным краем, отклонена кзади так, что тыльная ее поверхность образует с плоскостью кассеты угол в 60°. Пучок рентгеновского излучения центрируют на проекцию гороховидной кости (рис.361, 362). .png)
Для выявления трехгранной кости. Кисть прилежит к кассете ульнарным краем, наклонена вперед так, что ладонная ее поверхность образует с плоскостью кассеты угол в 60° и согнута в лучезапястном суставе под углом 45°. Пучок рентгеновского излучения направляют на проекцию трехгранной кости (рис. 363, 364). .png)
Снимок передней поверхности костей запястья (канала запястья) осуществляют следующим образом: предплечье передней поверхностью прилежит к поверхности стола. Область лучезапястного сустава соответствует средней линии кассеты. Кисть максимально отогнута кзади так, что плоскость ладони находится под углом 90° к плоскости кассеты. Пучок рентгеновского излучения направляют под углом 45° к плоскости ладони, центрируя на проекцию межзапястного сустава (рис. 365, 366).
.png)
СНИМКИ КИСТИ В ПРЯМОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка — изучение скелета кисти в целом, включая запястье, пястье и фаланги.
Укладка больного для выполнения снимка. Больной сидит боком к краю стола. Рука отведена, согнута в локтевом суставе; кисть находится в положении пронации. Пальцы выпрямлены и сомкнуты.
Кассета размером 18Х 24 см расположена в плоскости стола. Ладонь плотно прилежит к кассете.
Средней поперечной линии кассеты соответствует проекция головок пястных костей.
Пучок рентгеновского излучения направлен отвесно на головку III пястной кости (рис. 367).
.png)
СНИМОК КИСТИ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в боковой проекции сравнительно мало информативен, так как II—V пястные кости и фаланги II—V пальцев проекционно наслаиваются друг на друга; изолированно видны лишь I пястная кость и фаланги I пальца. Поэтому в практической работе боковой снимок кисти часто заменяют снимком кисти в косой проекции.
.png)
СНИМОК КИСТИ В КОСОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в косой проекции значительно более информативен, чем снимок кисти в боковой проекции, и именно его чаще всего вместе со снимком в прямой проекции выполняют при исследовании кисти.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем и отклонена вперед таким образом, что плоскость ладони образует с плоскостью стола угол в 45°. Пальцы слегка согнуты и веерообразно раздвинуты, концы пальцев прилежат к кассете. Пучок рентгеновского излучения направляют на проекцию головки 111 пястной кости (рис.371).
Информативность снимка. На снимке видны дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава.
Из костей запястья лучше всего прослеживаются кость-трапеция, трапециевидная и ладьевидная кости. Пястные кости и фаланги отображены изолированно, доступны анализу их тыльная и ладонная поверхности. На снимке хорошо видны структура костей, рентгеновские суставные щели мелких суставов кисти (рис. 372).
.png)
СНИМКИ ПАЛЬЦЕВ КИСТИ
Назначение снимков. Снимки пальцев выполняют при травме и при воспалительных заболеваниях (костный панариций, артриты и др-).
Укладки при выполнении снимков. Снимки пальцев производят в прямой и боковой проекциях.
Укладки при рентгенографии I пальца и II —V пальцев имеют ряд отличий.
Снимок I пальцакисти в прямой тыльной проекции.
I палец прилежит к кассете тыльной поверхностью. Кисть и предплечье максимально ротированы кнутри. Для фиксации кисти в заданном положении больной удерживает ее здоровой рукой.
Используют кассету размером 13X1 8 см, перекрывая ее поперек листом просвинцованной резины.
Пучок рентгеновского излучения направляют отвесно на проекцию пястно-фалангового сустава (рис. 373).
На рентгенограмме видны фаланги и частично I пястная кость, их медиальные и латеральные поверхности, рентгеновские суставные щели пястно-фалангового и межфалангового суставов, бугристость дистальной фаланги (рис. 374).
Снимок I пальца в боковой проекции. I палец прилежит к кассете лучвым (наружным) краем. .png)
Остальные пальцы слегка согнуты, опираются концами на перекрытую листом просвинцованно резины уже проэкспонированную половину кассеты.
Пучок рентгеновского излучения направлен на проекцию пястно-фалангового сустава (рис. 375).
На рентгенограмме выявляются тыльная и ладонная поверхности фаланг и частично I пястной кости.
Видны наслаивающиеся друг на друга сесамовидные кости рядом с головкой I пястной кости (рис. 376). Снимки необходимо выполнять в двух взаимно перпендикулярных проекциях (рис. 377, а, б).
.png)
.png)
Снимки 11—V пальцев в прямой ладонной проекции .
Исследуемый палец укладывают ладонной поверхностью на неперекрытую половину кассеты размером 13X18 см. Пучок рентгеновского излучения направляют на проекцию проксимального межфалангового сустава (рис. 378).
На рентгенограмме видны фаланги и может быть частично видна I пястная кость, их медиальные и латеральные края, щели межфаланговых суставов (рис. 379). .png)
Снимки 11—V пальцев в боковой проекции. Исследуемый палец укладывают на свободную половину кассеты размером 13X18 см ульнарным или радиальным краем (как удобнее для данного пальца).
Остальные пальцы отгибают, для фиксации удерживают противоположной кистью.
Пучок рентгеновского излучения направляют отвесно на проекцию проксимального межфалангового сустава (рис. 380).
Рентген пальцев ноги или руки
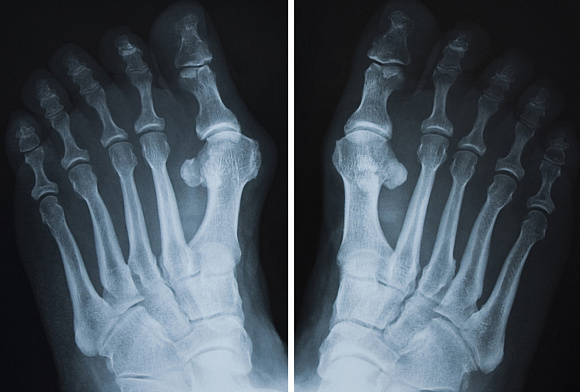
При каких-либо повреждениях пальцев рук или ног (неважно, вызваны они травмой или патологическими изменениями структуры костной ткани) самым эффективным способом диагностики является рентгенография. Такой метод исследования позволяет получать достаточно информативные снимки, на которых изображаются кости конечностей в разных проекциях. Чаще всего рентген пальцев используется в таких областях медицины, как травматология, хирургия, ортопедия.
Что такое рентген пальца?
Рентген пальцев – это диагностический метод, который имеет достаточное количество преимуществ:
- Доступность. Рентген можно пройти практически в любой поликлинике, больнице, травмпункте, частной клинике.
- Информативность. На снимке чётко отображаются кости пальцев рук и ног, а также визуализируются очаги воспалительных заболеваний, переломы и другие патологии.
- Безопасность. Во время съёмки организм человека получает небольшую лучевую нагрузку, благодаря чему рентгенографию разрешено проводить несколько раз в год, если это необходимо.
Показания для проведения
Рентген пальца на руках или ногах могут назначать в следующих ситуациях:
- При сжимании, разжимании кистей рук пациент ощущает боль или дискомфорт. Ему сложно брать предметы, писать и так далее. Что касается ног, то здесь поводом для рентгена станет боль в ступнях и именно в пальцах при движениях ими, долгой ходьбе, физической нагрузке.
- Ощущение хруста в пальцах рук и ног при движениях ими.
- Заметная деформация пальцев рук, ног.
- Механические травмы конечностей, которые могут быть причинами переломов пальцев рук и ног.
- Воспалительные заболевания костной ткани (артрит, артроз, остеомиелит и другие).
Рентген поможет выявить:
- травматические повреждения – переломы разных видов, трещины, вывихи;
- ревматические повреждения (артроз, артрит);
- очаги воспалительных заболеваний (например, остеомиелита);
- новообразования злокачественного и доброкачественного характера;
- врождённые патологии строения костей пальцев.
Подготовка к рентгенографии
Чтобы сделать рентген фаланг большого, указательного пальцев рук или снимок пальцев ног, не требуется предварительной подготовки. Нужно только снять всевозможные металлические украшения и аксессуары, которые могут попасть в зону съёмки.
Для защиты других частей тела от рентгеновского излучения на пациента надевают свинцовый фартук или жилет. Область щитовидной железы могут закрыть специальной накладкой.
Как проводится обследование?
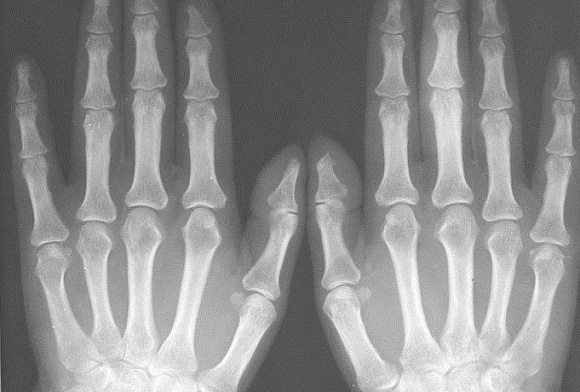
На рабочий стол рентгеновского аппарата кладется подготовленная кассета. На нее укладывается предназначенная для исследования конечность, пальцы по возможности выпрямляются и смыкаются.
При сложных повреждениях делают снимки в двух проекциях (прямой и косой, под углом в 45 градусов). Возможны снимки в нетипичных проекциях, чтобы получить ясный результат. Для изучения мелких структур (фаланг пальцев) делаются снимки с небольшим фокусным расстоянием (близкофокусная рентгенография, или плезиография).
Травмы большого пальца руки – довольно частое явление. Для правильной оценки повреждения рекомендуется делать не просто общий снимок кисти и пальцев рук, а прицельный снимок большого пальца. Для этого ладонь укладывается на специальный стол или подставку, большой палец максимально отводится в сторону. Кроме прямой проекции, могут применять ещё и боковую или аксиальную.
Если для съёмки используется цифровое рентгеновское оборудование, прицельный снимок большого пальца могут и не делать, так как есть возможность увеличения ранее сделанного общего.
Требуемая для исследования конечность – нога – обнажается и ставится на специальную подставку. В некоторых случаях снимок делается с нагрузкой. Для этого пациент поднимает здоровую ногу вверх, сгибая ее в колене, чтобы вес тела приходился на исследуемую ногу.
Рентген пальцев ног или стопы часто проводится в нескольких проекциях, это позволит врачу получить максимальное количество информации о характере повреждения или течении патологического процесса.
Расшифровка результатов
Главным симптомом перелома пальцев является боль в месте повреждения костной ткани. При пальпации зоны повреждения боль усиливается. Также утрачивается полноценная функция руки или ноги. Возникший отёк или гематома на месте повреждения – ещё один симптом перелома.
Для подтверждения перелома пальцев рук или ног делают рентген. На снимке повреждение будет визуализировано как небольшое затемнение с неровными контурами. Если перелом сложный, оскольчатый, снимок покажет, как смещены осколки.
Противопоказания для проведения
Рентген пальцев не рекомендуется делать беременным женщинам (особенно в 1 и 3 триместрах). По возможности эту диагностическую процедуру лучше перенести на послеродовой период.
Также редко назначают рентген пациентам в тяжёлом состоянии, не транспортабельным больным.
С осторожностью стоит выдавать направление на рентген детям в возрасте до 15 лет. Рентген назначается только тогда, когда потенциальный вред от неверно поставленного диагноза значительно превышает вред от влияния ионизирующего излучения.
а) Определения:
• Анатомическое положение кисти - положение супинации:
о Большой палец направлен в противоположную от тела сторону, ладонь смотрит вперед
• Лучевой: в сторону лучевой кости, синоним-латеральный
• Локтевой: в сторону локтевой кости, синоним-медиальный
б) Лучевая анатомия кисти:
1. Положение большого пальца:
• Большой палец отведен и ротирован относительно других пальцев
• Рентгенограмма кисти в передне-задней проекции - практически боковая рентгенограмма большого пальца
2. Пястные кости:
• Имеют основание, диафиз, шейку и головку
• Центр оссификации (эпифиз) находится в основании I пальца
• Центры оссификации II—V пальцев расположены в головках костей
• Суммарная ширина кортикального слоя диафиза должна быть равна ширине костномозговой полости тела пястной кости:
о Истончение коркового слоя наблюдается при хронической остеопении
• I пястная кость сочленяется с костью-трапецией
• II—V пястные кости сочленяются с трапециевидной, головчатой и крючковидной костями (IV и V) соответственно, а также друг с другом
• В поперечном срезе диафиз имеет практически треугольную форму с вершиной, обращенной кпереди:
о Три поверхности: тыльная, медиальная ладонная и латеральная ладонная
• На ладонной поверхности тело кости немного вогнутое (выпуклое в тыльном отделе) по всей длине от проксимального конца до дистального
3. Головки пястных костей:
• На ЗП снимках должны быть видны два отдельных контура кортикального слоя
• Задний кортикальный слой имеет вогнутую форму и тоньше, чем передний
• Передний кортикальный слой имеет выпуклую форму и заостряется у суставного края
• Эрозии, образующиеся в результате инфекционного/воспалитель-ного артрита, в первую очередь можно обнаружить на периферии переднего кортикального слоя
4. Фаланги:
• II—V пальцы имеют по три фаланги
• I палец имеет две фаланги
• Имеют основание, диафиз и головку
• Центр оссификации (эпифиз) расположен в основании фаланги
• Головка имеет два мыщелка, разделенных неглубокой бороздой
• Проксимальные суставные поверхности проксимальных фаланг равномерно вогнутые
• Проксимальные суставные поверхности средней и дистальной фаланг имеют двояковогнутую форму со срединным гребнем, проходящим спереди назад
• От диафиза к головке с медиальной и латеральной сторон проходят питательные борозды:
о Отличить от перелома можно по их гладкому краю и параллельным краям
5. Внешний вид ногтевых бугристостей:
• Размер может варьировать; края кортикального слоя всегда видны раздельно
6. Оценка ширины суставной полости:
• Межфаланговые суставы в норме узкие; косой ход рентгеновских лучей может имитировать расширение щели
• Измерение лучше проводить при боковой рентгенографии, чем при прямой
в) Вопросы лучевой анатомии кисти:
1. Особенности визуализации:
• Нормальный вид большого пальца:
о Небольшой латеральный подвывих в I запястно-пястном суставе считается вариантом нормы
о Небольшой передний подвывих в I пястно-фаланговом суставе считается вариантом нормы
• Нормальное трабекулярное строение:
о В нормальных фалангах трабекулы встречаются относительно редко
о Ищите встречающийся в норме перекрест первичных (вертикальных) и вторичных (горизонтальных) трабекул:
- Утрата вторичных трабекул - признак остеопении
о Концевые трабекулы в некоторых случаях могут быть ошибочно приняты за кальцификаты хондромы
• Локтевой вариант нельзя точно оценить по снимкам кисти:
о Требуется выполнение снимков с центрированием на запястье, отведением плеча до 90°, положением локтевого сустава и запястья на одном уровне с плечевым суставом
2. Оценка относительного расположения:
• Неправильная укладка пациента может имитировать неправильное расположение костей, будьте внимательны при постановке диагноза
3. Питательные борозды:
• Гладкие параллельные края помогают отличить их от перелома
г) Рентгенологические проекции кисти:
1. Серия снимков кисти:
• Правильная укладка имеет ключевое значение
• При стандартной серии снимков кисти используются ЗП, ЗП косая и боковая проекции
2. ЗП косая проекция:
• Вращение на 30-45°, большой палец поднят кверху, мизинец-напротив рентгенографической пластины
• Позволяет визуализировать голые участки головок пястных костей:
о Суставной край расположен интрасиновиально, но не покрыт суставным хрящом
о Участки раннего выявления ревматоидного артрита
3. Боковая проекция:
• Мизинец напротив рентгенографической пластины
• Пальцы расставлены: большой палец контактирует с указательным, остальные пальцы веерообразно расходятся кзади
• С целью правильной визуализации взаимного расположения костей важно избежать тыльного сгибания в запястье
• Лучший метод визуализации щели межфалангового сустава:
о Небольшое сгибание пальца на прямом или косом снимке может имитировать картину сужения суставной щели
• В этой проекции лучше всего визуализируются вывихи и подвывихи
4. ПЗ косая проекция:
• Ладонь обращена кверху, кисть ротирована на 30-45°
• Мизинец напротив рентгенографической пластины
• Используется в качестве дополнительной проекции для пястно-фаланговых суставов:
о Оценка выраженности ревматоидного артрита
• Также используется для обзорного исследования запястья:
о Косой ход луча позволяет выявить изменения, невидимые на других проекциях запястья.
Редактор: Искандер Милевски. Дата публикации: 7.6.2019
Медицинский эксперт статьи

- Показания
- Подготовка
- К кому обратиться?
- Техника проведения
- Противопоказания к проведению
- Уход после процедуры

Рентгенография или рентген пальцев – получение фиксированного черно-белого изображения их костей и мягких тканей – является методом лучевой диагностики, повсеместно применяемой в клинической травматологии, ортопедии и хирургии.
Показания
В большинстве случаев простая рентгенограмма – основное исследование при диагностике травм пальцем и патологий их суставов, которое позволяет точно определить места переломов пальцев кисти или стопы и оценить их морфологию (например, поперечный, косой, спиральный, со смещением, с отломками), а при вывихе – выявить любое смещение, сдавление или отклонение суставов.
Кроме того, показания к проведению рентгенографии пальцев включает диагностику:
- воспаления суставов (артрита);
- воспаления надкостницы – периостита;
- воспаления суставной сумки – бурсита пальца;
- вальгусной деформации большого пальца стопы;
- глубокого (костного) панариция пальца кисти или стопы;
- локального остеопороза;
- костного и фиброзного анкилоза;
- дефектов (неправильного роста) костей и костных новообразований.
В сложных случаях, а также при необходимости хирургического вмешательства прибегают к более современным и информативным методам – компьютерной или магнитно-резонансной томографии.
Подготовка
Предварительная подготовка для проведения рентгена пальцев рук и ног не нужна, но кольца с пальцев рук перед процедурой следует снять.
Однако при невозможности сделать это, например, из-за сильного отека травмированного пальца, рентгенография все равно делается: контур украшения будет виден на рентгеновском снимке, и техник-рентгенолог сделает на нем соответствующую отметку. Если на момент проведения рентгена на конечности имеется фиксирующая гипсовая повязка, то снимок делается через нее.
Детям рентген проводится с усиленной защитой, закрывая определенные части тела свинцовым фартуком.
К кому обратиться?
Техника проведения рентгена пальцев
Обычно рентген пальца на руке делается в проекциях:
- прямая проекция или переднезаднее изображение – снимок с тыльной стороны ладони (кисть укладывается на лежащую на столе рентгенографическую кассету вниз ладонью, пальцы удерживаются разогнутом положении);
- боковая проекция – снимок сбоку (кисть кладется на ребро).
Большой палец обследуют в прямой проекции, для чего кисть поворачивают так, чтобы дорсальная сторона пальца была плоской на рентгеновской пластинке. При боковом снимке другие пальцы отводятся в сторону локтевого сустава – для максимально плоского положения большого пальца.
Если необходимо подтвердить перелом, делается снимок в косой проекции – под углом, что обеспечивает более четкое изображение фаланг пальцев и повышает точность диагноза. Для создания наклона и поддержки пальцы в таком положении их укладывают на подставку с углом 45°. [1]
Стандартный рентген пальцев ног выполняется в прямой и боковой проекциях, а также под углом. Прямая проекция требует укладки пациента на спину, при этом ноги в коленях сгибаются, а стопы стоят на поверхности стола. Боковые снимки пальцев и снимки под углом выполняют аналогично рентгену стопы – при тех же укладках пациента.
Перелом пальца на рентгене имеет вид неровной более светлой полосы (линии или щели) на фоне кости, нередко – со смещением фрагментов или угловым положением отломков.
А вывих пальца на рентгене показывает сдвиг (смещение) поверхностей пястно-фалангового или межфалангового сустава, то есть отхождение его головки от впадины – полное или частичное. В последнем случае диагностируется подвывих. [2]
Рентген пальца – способ функциональной диагностики, позволяющий определить размеры и строение исследуемой области, расположение костной ткани и функциональные особенности. Визуализация состояния пальцев рук или ног наиболее востребована, поскольку эти части тела часто травмируются из-за ударов или резких движений.
Кому назначают рентген кисти
Повреждения пальцев рук, сопровождающиеся болью и другими неприятными симптомами, являются основанием для назначения рентгенологических исследований. При необходимости они могут быть выполнены в нескольких проекциях. Характер повреждения определяет, будет исследован только 1 палец или вся кисть.
Своевременно проведенное рентгенологическое исследование позволит выявить не только повреждения, вызванные механическими травмами, но и наличие патологий на руке или ноге.
Рентгенография проводится при наличии повреждений травматического характера, изменений, вызванных воспалительным процессом, патологических изменениях суставов, при болевом синдроме.
Основанием к проведению процедуры являются:
- переломы, вывихи, трещины и другие повреждения, полученные в результате травм;
- появление отека и гиперемии, деформация;
- ощущение боли в кисти и пальцах, возникающее как во время движения, так и в состоянии покоя;
- поражения, появившиеся в результате развития артрозов и артритов;
- воспалительные процессы, например, развитие остеомиелита;
- врожденные патологии костей, например, брахидактилия;
- развитие новообразований любого характера.

Рентгенологические исследования проводятся для контроля течения воспалений в костной структуре пальцев, а также для того, чтобы оценить эффективность проводимой терапии и быстроту восстановления костей после повреждений.
Рентгеновские снимки отражают все патологические изменения. При повреждении, возникшем в результате травмы, будет виден перелом, трещина, костные отломки и их смещение, структурные изменения костной ткани. При необходимости может быть проведен рентген всей кисти, а не только 1 пальца. Полученные данные лягут в основу схемы дальнейшей терапии.
При ревматических поражениях на снимках будут видны структурные изменения тканей, что располагаются вокруг мелких суставов, их уплотнение, изменение толщины и очертаний. Трансформации внутри сустава проявляются косвенными признаками, например, увеличением суставной щели. Патологии суставов могут вызывать остеопороз расположенных рядом костных поверхностей. На снимке будет видно уменьшение плотности и количества костных пластинок.
Типичный признак артрита – кистозные изменения. Их можно выявить уже на ранних этапах развития патологии. Чаще всего это множественные новообразования округлой формы и небольшого размера. При запущенной форме наблюдается образование костных эрозий.
Рентген пальцев ног и рук не проводят во время беременности и лактации. Исключением может стать тяжелая травма, когда только рентгеноскопия пальца руки или ноги способна облегчить визуализацию проблемы и составление схемы терапии. В такой ситуации пациентка обеспечивается средствами защиты.
Детям, не достигшим 15 лет, а также тяжелобольным рентген назначается только в случае крайней необходимости.
Подготовка к рентгенографии
Проведение рентгена пальца руки или ноги не требует особой подготовки. Перед процедурой необходимо убедиться в отсутствии различных украшений и аксессуаров, а также снять повязки, если таковые имеются. Они могут исказить изображение на рентгеновских снимках. Гипс может быть снят только по указанию врача.
Для защиты пациента от рентгеновских лучей ему будет предложено надеть свинцовый фартук.
Как проводится обследование
При проведении процедуры пациент находится в положении сидя. Исследуемая конечность ровно располагается на столе рентген-аппарата. Правильное расположение конечности обеспечит получение необходимой информации при обследовании, что, в свою очередь, повлияет на выбор схемы терапии.

Изучение состояния пальцев может проводиться несколькими способами. При рентгенографии большого пальца съемка производится в 2 проекциях: прямой и боковой. Прямая проекция предполагает расположение ладони прямо на кассете. Большой палец при этом максимально отводится в сторону. Боковая проекция предполагает укладывание на лучевой край. Подобная методика укладки дает возможность получить максимально точный снимок большого пальца. На нем будут четко видны фаланги, первая пястная кость, межфаланговый и пястно-фаланговый суставы.
Сканирование остальных пальцев кисти производится в прямой и боковой проекции. Больной палец укладывается на кассету со стороны ладони или боковой поверхности. На снимке можно будет рассмотреть фаланги и суставную щель межфалангового сустава.
При исследовании сложных повреждений съемка проводится в 2 проекциях под углом в 45°. Возможно выполнение и другим способом. Чтобы изучить мелкие структуры пальца, снимки выполняются с малым фокусным расстоянием.
Рентген пальцев ног может быть назначен в случае появления жалоб на болезненные ощущения, возникающие при ходьбе. Кроме того, основанием к проведению сканирования является:
- артроз, артрит, подагра;
- вывих и подвывих;
- трещина или перелом разной тяжести.
Чтобы получить максимум информации о характере повреждений, проведение рентгена пальца на ноге осуществляется в нескольких проекциях.
Исследуемая конечность освобождается от одежды и располагается на специальной подставке. В некоторых случаях сканирование большого пальца ноги или всей ступни проводится при дополнительной нагрузке. Пациенту рекомендуется поднять здоровую ногу вверх и согнуть в колене, чтобы исследуемая конечность приняла на себя всю массу тела.
Средняя стоимость рентгенологических исследований пальцев конечностей в 2 проекциях – 1500 руб.
Расшифровка результатов
Трактованием итогов рентгенографии занимается рентгенолог. Повреждения травматической природы характеризуются нарушением целостности костной ткани. Врач проводит описание обнаруженных трещин, переломов, степени смещения и расположения отломков.
Для определения стадии развития ревматоидного артрита врачу необходимо оценить степень разрежения структуры костной ткани, окружающей сустав. При обнаружении изменений выставляется диагноз I стадии патологии. О том, что заболевание переходит во II стадию, свидетельствует наличие кист и эрозий. Эти изменения могут сопровождаться сужением суставной щели. Множественные костные дефекты, обнаруженные возле суставов, являются свидетельством III стадии болезни.
В тяжелых случаях наблюдается полное исчезновение суставной щели, срастание фаланг. Кроме того, врач может обнаружить деформацию костей, отложение солей в области сустава.
Главный симптом перелома – сильные болезненные ощущения в месте повреждения. При исследовании методом пальпации болезненность усиливается. О наличии перелома может свидетельствовать появление отека или гематомы в пораженной области. Наблюдаются нарушения или полная утрата функциональности конечности.
На рентгенологическом снимке перелом будет выглядеть как затемнение с неровными очертаниями. При сложном кольчатом переломе на снимке можно будет рассмотреть степень смещения осколков.
Достоинства и недостатки метода
Диагностирование травм и болезней конечностей при помощи рентгенологического сканирования – популярная процедура. В ее основе ряд преимуществ этого метода:
- низкая цена и легкость проведения исследования;
- возможность быстро получить результаты исследований, их надежность и точность;
- Ввзможность досконально изучить состояние костной ткани.
Однако у этой методики имеются и недостатки, которые должны быть учтены при назначении исследования. Процедура не позволяет получить изображение в динамике и сопоставить снимки в 3D модели. Кроме того, двухмерная картинка ограничивает информативность изображения. По этой причине приходится проводить исследования в нескольких проекциях.
Читайте также:


