Реконструкция вертлужной впадины операция
Дисплазия вертлужной впадины, как правило,наблюдается при врожденном вывихе и врожденой варусной деформации шейки бедра и часто бывает причиной ресублюксаций
Дисплазия вертлужной впадины, как правило, наблюдается при врожденном вывихе и врожденной варусной деформации шейки бедра и часто бывает причиной ресублюксаций. Общепризнанно, что своевременное устранение этого дефекта
является профилактикой прогрессирования коксартроза в детском возрасте. Оперативную коррекцию крыши вертлужной впадины проводят с 3 летнего возраста, так как к этому времени значительно утрачиваются потенции к доразвитию
структур тазобедренного сустава. В настоящее время для лечения недоразвития вертлужной впадины нашли широкое применение различные виды остеотомий таза. Среди операций по реконструкции крыши вертлужной впадины, создающих полноценное хрящевое покрытие головки бедра и не являющихся при этом слишком агрессивными для пациента и технически сложными, следует выделить остеотомию таза по Солтеру. Однако при исползовании традиционных оперативных способов лечения показания к этому вмешательству ограничены возрастом пациента и степенью дисплазии.
Применение аппарата Илизарова расширяет возможности ортопеда в плане применения указанной операции, уменьшает ее травматичность, позволяет щадящим способом восстанавливать правильные пространственные соотношения элементов тазобедренного сочленения,осуществлять управление фрагментами тазовой и бедренной костей и их прочную фиксацию в корригированном положении. Использование аппарата Илизарова обеспечивает необходимую разгрузку тазобедренного сустава, создает условия для ранней мобилизации пациента в послеоперационном периоде.
В основу работы положен анализ результатов лечения 20 детей, которым выполнена остеотомия подвздошной
кости для коррекции дисплазии вертлужной впадины. В 15 случаях отмечен вывих бедра, у четырех пациентов – подвывих бедра, в одном наблюдении – варусная деформация шейки бедра. Вмешательство на тазовом компоненте производили после восстановления взаимоотношений в тазобедренном суставе посредством одномоментной закрытой центрации при подвывихе и постепенной закрытой центрации при вывихе бедра. В случае варусной деформации шейки бедра формирование крыши вертлужной впадины выполняли после коррекции бедренного компонента.
При выполнении оперативного вмешательства на подвздошной кости применяли компоновки аппарата Илизарова, которые включали опору на тазовой кости и одну-две опоры на бедре. Фиксацию остеотомированного фрагмента тазовой кости осуществляли с помощью консольных и сквозных спиц.
Перед выполнением остеотомии подвздошной кости бедро устанавливали в положении отведения и сгибания под углами, величину которых определяли в ходе предоперационного обследования. Через вертельную область, латеральный отдел шейки бедра и задневнутренний отдел крыши вертлужной впадины проводили 3-4 консольные спицы, которые не только обеспечивали фиксацию фрагмента тазовой кости, но и предотвращали давление наклоняемого фрагмента тазовой кости на головку бедра, что, по нашему мнению, является профилактикой развития асептического некроза в послеоперационном периоде. После выполнения остеотомии подвздошной кости через передневнутренний отдел крыши вертлужной впадины проводили две сквозные спицы с упорными площадками,которые дугообразно изгибали и фиксировали к опоре на бедре. Наружный отдел крыши вертлужной впадины фиксировали консольными спицами, которые проводили в косо-
фронтальной плоскости до внутренней кортикальной пластинки. Наклон вертлужной впадины осуществляли посредством приведения и разгибания бедра. В зависимости от возраста пациента, характера и степени недоразвития вертлужной впадины применяли различные варианты остеотомии подвздошной кости.
У детей 3-8 лет с резко уплощенной вертлужной впадиной с АИ более 40, ИТДВ менее 1 ККП более 1,0 применение вышеперечисленных способов не позволяет устранить дефицит покрытия головки крышей. В этих случаях использовали
комбинированную методику двойной остеотомии подвздошной кости . Операция предусматривает выполнение поперечной остеотомии подвздошной кости с частичным наклоном вертлужной впадины и окончательное формирование крыши
вертлужной впадины посредством периацетабулярной остеотомии Фиксацию дистального фрагмента после поперечной остеотомии осуществляли сквозными спицами с упорными площадками. Фиксацию дистального фрагмента после периацетабулярной остеотомии производили консольными спицами. Частичный наклон вертлужной впадины за счет поперечной остеотомии позволяет избежать углообразной деформации крыши впадины, которая наблюдается при использовании периацетабулярной остеотомии . У пациентов 9-12 лет целесообразно применение двойной остеотомии подвздошной кости при овальной и плоской форме вертлужной впадины с АИ более 35, ИТДВ менее 1,5, ККП больше 1.
Ближайшие результаты лечения изучены в срок от трех месяцев до 1,5 лет. В 19 наблюдениях исходы лечения расценены как положительные, из них в семи – хорошие. У одной пациентки 9 лет развился асептический некроз с последующей релюксацей. Причиной этого осложнения считаем нарушение технологии закрытого вправления. Мы не наблюдали асептических некрозов головки бедренной кости после выполнения вмешательства на тазовом компоненте. По данным литературы, при наклоне дистального отдела тазовой кости на угол 20 происходит удлинение оперированной конечности на 1,6 см и увеличение расстояния между лобковыми костями на 1,4 см . При анализе результатов лечения наших пациентов не было отмечено случаев удлинения оперированной конечности более 0,5 см, что, вероятно, связано с отказом от применения трансплантата. Ни в одном наблюдении не зарегистрировано изменение расстояния между лобковыми костями.
В настоящее время большинство ортопедов считают возможным использовать остеотомию подвздошной кости у детей дошкольного возраста при умеренной (АИ 25-30) дисплазии вертлужной впадины. Широкое распространение получили двойные и тройные остеотомии таза, которые, несомненно, являются более травматичными и технически сложными . Анализ рентгеновских снимков показывает, что применение аппарата Илизарова, сочетание остеотомии подвздошной кости с периацетабулярными остеотомиями позволяет избежать отрицательных последствий этих оперативных пособий в виде асептического некроза и деформации крыши впадины,дает возможность ограничиться относительно малотравматичным вмешательством на подвздошной кости у пациентов до 12 лет, независимо от степени недоразвития вертлужной впадины.
В случае ревизионной артропластики тазобедренного сустава, когда уже имеются значительные костные дефектывертлужной впадины, не всегда представляется возможным использовать обычную ауто- и аллоостеопластику. Одной из причин этого является значительная потеря костной ткани вокруг первично установленного эндопротеза. Первоначально остеолиз может наблюдаться уже вокруг установленного эндопротеза. Процесс значительно прогрессирует в случае инфекционных осложнений, а также если имеются ошибки первичного эндопротезирования, ведущие к нарушению биомеханики установленного сустава и раннему проявлению его нестабильности.
Для фиксации компонентов эндопротеза и закрытия образовавшихся дефектов кости может производиться забор собственной кости больного, например из тазовой кости, и установка его взамен разрушенной кости. Но данный метод требует дополнительных разрезов, что повышает травматичность операций, самого аутоматериала зачастую просто недостаточно для проведения операции, а установленные трансплантаты, лишенные питающих сосудов, могут подвергаться лизису, особенно после гнойных осложнений.
Поставленную задачу можно также решать путем аллоостеопластики (деминерализованные, декальцинированные, структурные и неструктурные костные аллотрансплантаты). Однако в этом случае приходится рассчитывать лишь на их остеокондуктивные свойства, которые в отсутствие питающих сосудов в значительной степени ослабевают при увеличении размера трансплантата более 1,2 см.
Существуют и различные искусственные (металлические) конструкции, формирующие вертлужную впадину. Но использование их носит ограниченный характер вследствие отсутствия индивидуальности, дополнительной травматичности при установке, а также невозможности применения в случаях обширных костных дефектов.
Результатом многочисленных испытаний различных способов решения этой проблемы в ситуациях с дефектами вертлужной впадины от 2В типа по W. G. Paprosky (1991) стала разработка метода закрытия дефекта стенки вертлужной впадины при помощи аутотрансплантата из большого вертела бедренной кости на питающей ножке в целях создания во впадине надежного костного ложа для установки вертлужного компонента эндопротеза.
Разработанный способ осуществлялся следующим образом. После удаления эндопротеза, рубцов, патологических грануляций и выявления дефекта дна вертлужной впадины с целью подготовки к пластике с помощью долота и осцилляторной пилы формировался костный фрагмент из большого вертела на питающей ножке, соответствующий по форме и размеру дефекту вертлужной впадины.
Питающая ножка аутотрансплантата в большинстве случаев выкраивалась из пучков средней и малой ягодичных мышц. Оптимальным являлось формирование питающей ножки из части сухожилия одной мышцы - малой ягодичной, поскольку она лежит в самом глубоком слое и позволяет весьма удобно перенести фрагмент большого вертела в вертлужную впадину без натяжения и перегибов. Однако выделение малой ягодичной мышцы зачастую бывает весьма затруднительно, поэтому обычно для формирования питающей ножки использовали пучки сухожилий двух мышц - малой и средней ягодичных. Соответственно, питание осуществляется за счет ветвей первого порядка верхней ягодичной артерии.
Затем трансплантат перфорировался и временно фиксировался к своему ложу. Для адаптации регенерата к новым условиям кровоснабжения рана ушивалась на 3-4 недели.
На втором этапе, после обработки дефекта вертлужной впадины, подготовленный аутотрансплантат перемещали на питающей ножке, укладывали во впадину таким образом, чтобы максимально закрыть дефект, и фиксировали его при помощи 2-3 винтов. Далее впадина обрабатывалась для установки вертлужного компонента эндопротеза, причем в некоторых случаях возникала необходимость использования укрепляющих колец (Мюллера, Ганса) или антипротрузионной системы (Бурх - Шнайдера).
По описанному и запатентованному способу было прооперировано 12 больных с различными дефектами вертлужной впадины. Сроки наблюдения после операции составили от 1 до 7 лет. У 91,9 % + 1,3 % пациентов получены хорошие и отличные результаты (от 84 до 93 баллов по шкале Харриса) - отмечена желаемая функциональная перестройка остеотрансплантатов, вертлужные компоненты эндопротезов за все время наблюдения остаются стабильными, отсутствует их дислокация, больные не жалуются на боли, движения в оперированных суставах не ограничены, ходят без помощи костылей и трости.
Вертлужная впадина, капсула, связочный аппарат, головка бедренной кости составляют тазобедренный сустав. Помимо различных болезней, при которых происходит дегенеративно-дистрофическое поражение тканей, сустав может пострадать и при переломе. Риск возникновения перелома возрастает, если имеются следующие факторы:
- нарушения обменных процессов в тканях костей;
- опухоли;
- инфекции.
При несвоевременном и неграмотном лечении сросшийся даже с незначительным смещением отломков перелом в конечном итоге способен привести к инвалидизации человека, поскольку тазобедренный сустав несет большую нагрузку и отвечает за ее равномерное перераспределение на ноги. В некоторых случаях перелом срастается плохо и медленно, у пожилых людей сращение уже может и не произойти. В таком случае подвижность существенно ограничивается, часто приводит в летальному исходу из-за того, что человек оказывается прикованным к постели. Ситуацию может исправить только замена сустава на искусственный.
Вертлужная впадина: виды переломов и способы лечения
Порядка 20% случаев механического нарушения целостности тазовых костей касаются вертлужной впадины. Травмирование может произойти прямо (например, при боковом столкновении в автоаварии) и косвенно (например, при падении). В анатомическом строении вертлужной впадины выделяют переднюю, а также заднюю колонны. Первую образуют передняя часть подвздошной кости в совокупности с лонной, вторую – задняя часть подвздошной кости и седалищная кость. Задняя колонна более прочная, однако при авариях ломается чаще именно она.
Переломы могут быть:
- Простые. К ним относятся переломы заднего и переднего края, задней колонны, поперечные переломы.
- Сложные. При данном типе происходит одновременный перелом задней стенки и колонны, перелом задней стенки вкупе в поперечным, перелом передней колонны совместно с поперечным переломом задней или повреждение одновременно обеих колонн. Сложные переломы обычно многооскольчатые.
Точно определить тип перелома можно только при помощи обзорной рентгенографии области таза. Часто при поступлении пациента с переломами рентгеновский снимок делается не слишком высокого качества, не всегда можно рассмотреть мелкие детали. Поэтому для наиболее четкой картины рекомендуется КТ (поперечная или трехмерная).
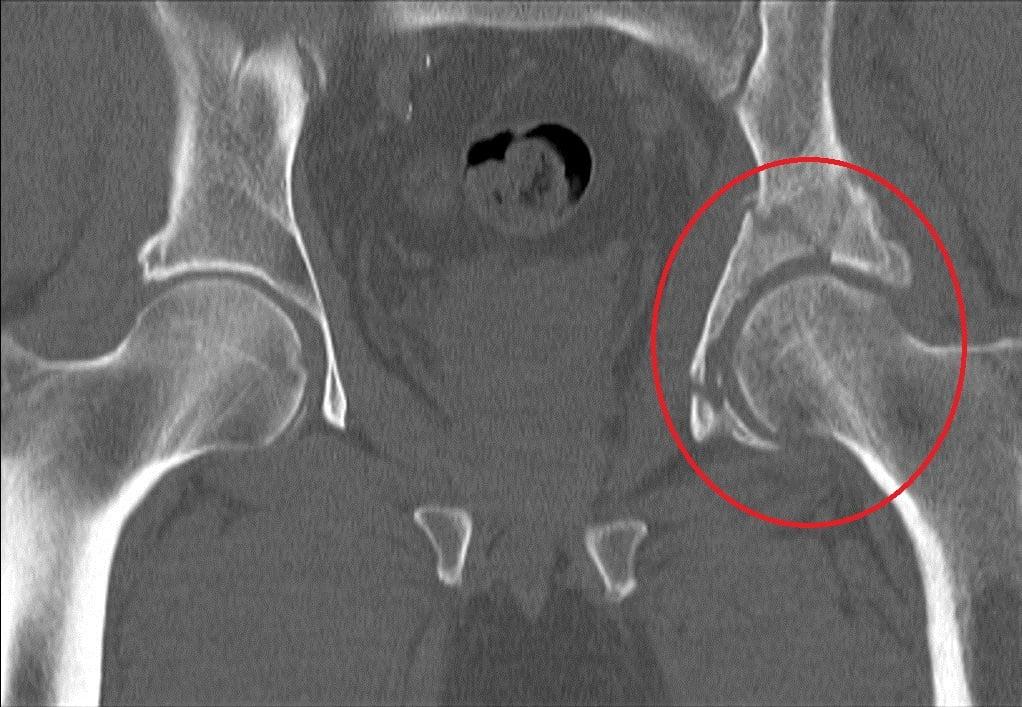
После точной диагностики при помощи КТ выявляется степень смещения тазовых костей. Если смещение минимально, то применяется тракция (вытяжение) и заживление в течение реабилитационного периода. Если же смещение существенное, а также присутствует вывих, то после вправления используется скелетное вытяжение. После вытяжения делается анализ состояния сустава: при удачном совпадении осколков производится тракция и реабилитация, при оставшемся смещении решается вопрос об оперативном вмешательстве. Если перелом в данный момент времени неоперабельный, то через 4-6 месяцев проводится эндопротезирование. В случае возможности проведения операции применяются следующие методы: артротомия, репозиция, стабильная фиксация.
Неоперабельным считается многооскольчатый перелом. При этом может возникнуть некроз головки, а также деформирующий артроз сустава. Остеосинтез не рекомендован, оптимальным вариантом является замена сустава. Свободные костные частицы необходимо удалить, поскольку они вызывают боль и деформируют суставные ткани.

Консервативное лечение возможно в следующих случаях
- если смещения не произошло;
- сломано не более 25% заднего края вертлужной впадины;
- низкий поперечный перелом;
- низкий перелом передней колонны;
- перелом двух колонн при сохранности объединяющего их свода впадины.
Если по истечении заданного периода времени сращения не происходит, то перелом считается несрастающимся. В таких случаях выходом является полная или частичная замена сустава на имплантат. При необходимости применяется дополнительный костный материал.
Современный метод эндопротезирования тазобедренного сустава
С широким распространением метода эндопротезирования тазобедренного сустава и увеличением числа оперированных пациентов растет и количество больных с нестабильными эндопротезами. Эти пациенты нуждаются в ревизии и частичной или полной (тотальной) замене имплантата.
Асептическая нестабильность эндопротеза, в зависимости от способа фиксации, возникает по трем основным причинам: резорбция кости вокруг имплантата, дестабилизация цементной мантии и износ пары трения эндопротеза. Замена вертлужного компонента эндопротеза тазобедренного сустава при ревизионном эндопротезировании, наряду с заменой бедренного компонента, является основной задачей при восстановлении функции конечности в целом.
Основными проблемами при ревизии вертлужного компонента эндопротеза являются степень потери костной массы в области ацетабулярной впадины в результате асептического расшатывания ранее установленного компонента и нарушение целостности вертлужной впадины.

С января 1990 по январь 2009 г. в отделении эндопротезирования ЦИТО им. Н.Н. Приорова выполнено 603 операции ревизионного эндопротезирования тазобедренного сустава. В 526 случаях производилась ревизия вертлужного компонента.
Ревизии подверглись эндопротезы различных производителей. Средний возраст пациентов составил 55 лет (от 17 до 81 года). Также выполнялась повторная установка вертлужного компонента при дефектах впадины, возникших после удаления ранее установленных эндопротезов.
В 422 случаях первичная установка чашки была бесцементной, в 104 - проводилась с помощью костного цемента. После удаления ранее установленного вертлужного компонента практически все пациенты имели дефекты стенок или полостные дефекты.
За основу оценки дефектов впадины авторами взята классификация W. Paprosky. Будучи достаточно трудной для восприятия и описания, она является наиболее распространенной и часто употребляемой в литературе.
По классификации W. Paprosky пациенты распределились следующим образом. Дефекты типа 1-2В были у 116 человек. Дефекты 2С и выше - у 410.
Столь выраженный дефицит костной массы вертлужной впадины у большинства пациентов заставил искать новые пути решения данной проблемы в двух направлениях. Во-первых, для восполнения дефицита костной массы совместно с костным банком ЦИТО, начиная с 1996 г., авторы начали использовать обработанный и консервированный костнопластический материал для пластики стенок и дна впадины (до 1996 г. применялась только аутокость, взятая из крыла подвздошной кости).
Укрепления дна впадины при лечении суставов
В 1996 г. впервые для укрепления дна впадины использовали кортикальные трансплантаты, с 1997 г. - костную стружку, с 2000 г. - губчатую лиофилизированную аллокость и с 2003 г. - лиофилизированные фрагменты головок бедренных костей. Во-вторых, для сохранения механической прочности вертлужной впадины авторы пошли по пути создания усиливающей чашки типа реконстуктивного кольца "Schneider-Burch", ацетабулярного поддерживающиго коль¬ца Muller и других конструкций.
Два этих направления легли в основу метода восстановления вертлужной впадины при ревизионном эндопротезирований у пациентов с выраженным дефицитом костной массы и нарушением механической прочности кости.
Данная методика костной пластики впадины в сочетании с использованием укрепляющей металлической чаши или кольца была применена в 84 случаях. У остальных пациентов костная пластика не выполнялась или при использовании костнопластического материала не применялось усиление впадины путем установки металлической конструкции в виде чаши или кольца.
Все пациенты имели дефекты впадины типа 2С-ЗВ по принятой классификации, то есть имели сегментарные или смешанные сегментарные и полостные дефекты вертлужной впадины. Возраст пациентов был от 29 до 78 лет (средний - 55 лет). Сроки наблюдения после ревизионного эндопротезирования составили от 4 месяцев до 8,5 лет (первая установка - июль 2000 г.).
К интраоперационным осложнениям авторы отнесли 2 случая из 84: перелом верхнего края вертлужной впадины при установке усиливающей чаши и парез седалищного нерва. В первом случае была переустановлена усиливающая чаша, во втором - парез выявлен сразу после операции и был связан с повышенной травматичностыо манипуляций. После проведенного лечения функция нерва восстановилась.
Послеоперационные осложнения после эндопротезирования суставов
К ранним послеоперационным осложнениям отнесены 2 случая поверхностного нагноения, в 2 случаях произошло отхождение гематомы. К поздним послеоперационным осложнениям авторы отнесли глубокое нагноение - 4 случая, хронический болевой синдром - 2, дестабилизацию чаши - 3 случая и миграцию винтов - 1.
Изучение результатов проводилось по стандартной методике осмотра пациента, путем выполнения контрольных рентгенограмм, оценки по шкале Харриса и субъективной оценки пациента по принципу: отлично, хорошо, удовлетворительно, плохо.
На 84 случая применения данной методики удовлетворительный, хороший и отличный результаты получены в 74 случаях (88%). Неудовлетворительный результат - 10 случаев (12%).
К неудовлетворительным отнесены: глубокое нагноение - 4 случая, дестабилизация чашки -3, хронические боли - 2, миграция винтов - 1.
Выводы
Использование данной методики восстановления вертлужной впадины с выраженным дефицитом костной массы при ревизионном эндопротезировании тазобедренного сустава является эффективным способом лечения пациентов с нестабильностью вертлужного компонента.

исунок 1. Рентгенологические примеры несостоятельности вертлужного кубка эндопротеза:
a. расшатывание и подвывих вертлужного кубка,
б. полный вывих и протрузия вертлужного кубка.


Рисунок 3. Рентгенологические примеры вывиха и расшатывания имланта:
a. вывих ацетабулярного кубка,
б. причина вывиха – вертикаллизация (до 80о) ацетабулярного компонента,
в. расшатывание ацетабулярного кубка.
При реконструкции костного дефекта вертлужной впадины при эндопротезировании тазобедренного сустава, на наш взгляд, использование аутологичной или аллогенной кости нецелесообразно. В процессе перестройки трансплантата происходит его резорбция и частичная или полная секвестрация, что приводит к расшатыванию вертлужного компонента эндопротеза. Наиболее оптимальным, на наш взгляд, является использование металлических конструкций и армированного металлом костного цемента. Ниже приведен (рис. 4) клинический пример реконструкции вертлужной впадины с помощью реконструктивной пластины.


Рисунок 4. Клинический пример реконструкции вертлужной впадины при несосоятельности крыши и заднего края, после несросшегося перелома и порочного остеосинтеза:
а. рассасывание заднего края (контуром обозначен костный дефект крыши и и заднего края),
б. реконструированная крыша и задний край, имплантированый кубок (интраоперационно),
в. рентгенограмма до операции – порочный остеосинтез, задне-верхний подвывих в Т.Б.С.,
г. послеоперационная рентгенограмма – видна имплантированная реконструктивная пластина, аутотрансплантат укрепленный винтами.
На наш взгляд, решение о реконструкции вертлужной впадины должно приниматься на операционном столе, т. к. пунктом отсчета должна являться позиция кубка эндопротеза в вертлужной впадине. Только после пробного расположения кубка во впадине решается вопрос о несостоятельности крыши или всего верхне-заднего комплекса (рис.5).

Рисунок 5. Схема принятия решения о реконструкции вертлужной впадины:
б. определение дефекта конфигурации вертлужной впадины (верхне-
в. реконструкция дефекта вертлужной впадины,
г. окончательная имплантация вертлужного кубка.
Мы отошли от стандартных техник с использованием аутотрансплантатов из-за высокой вероятности резорбции трансплантата и в дальнейшем возможности расшатывания эндопротеза. Нами в НЦТО для небольших дефектов заднего края вертлужной впадины разработан способ реконструкции вертлужной впадины заполнением костным цементом, армированным винтами. Способ реконструкции вертлужной впадины заполнением костным цементом, армированным винтами запатентован в Республике Армения (патент на изобретение No 1759). Ниже приведен (рис. 6 и 7) клинический пример заполнения дефекта заднего края вертлужной впадины цементным массивом, укрепленным металлическими винтами.




Рисунок 7. Схема реконструкции цементным массивом, укрепленным металлическими винтами:
а. виден дефект заднего края вертлужной впадины - помечено серым (желтаястрелка),
б. примерка ацетабулярного кубка, для планирования реконструкции,
в. имплантация армировочных винтов в подвздошную кость (синие стрелки),
г. примерка ацетабулярного кубка с имплантированными винтами, д. окончательная обработка костного ложа, нанаесение анкорных отверстий (желтые стрелки), т.е. заливка цемента и имплантация ацетабулярного кубка, виден массив цемента.
Рисунок 9. Оригинальнальная пластина для реконструкций костных дефектов вертлужной впадины:
а. большая пластина,
б. малая пластина
Листовая форма пластины позволяет моделировать ее в гемисферический купол во время операции, для придания формы вертлужного кубка, лишняя часть пластинки может откусываться. Имеется возможность моделирования пластинки в любую сложную форму и поверхность - практически без ограничения (рис. 10). Имеется два размера пластинок – большая и малая: малая имеет диапазон полусфер от 45мм до 51мм, а большая - от 52мм до 64мм (рис. 9). Оригинальная пластина для реконструкции вертлужной впадины запатентована в Республике Армения (патент на изобретение No 1758).

Рисунок 10. Оригинальнальная пластина в согнутом состоянии

Рисунок 11. Схема имплантации оригинальнальной пластины и техника реконструкции дефектов вертлужной впадины:
а. виден дефект заднего края вертлужной впадины - помечено серым (желтая стрелка),
в. примерка ацетабулярного кубка в искусственной впадине,
г. заливка цемента и имплантация кубка, виден массив цемента (голубой).
Рисунок 12. Пример использования реконструктивной пластины с аутотрансплантатом:
а. снимки больной после коррегирующей остеотомии, головка левой бедренной кости в положении подвывиха - более 1/3 вне суставной впадины (синяя стрелка),
б. интраоперационный снимок: реконструкция вертлужной впадины аутотрансплантатом и реконструктивной пластиной, фиксированными винтами,
в. интраоперационный снимок: имплантирован цементный кубок,
г. послеоперационный снимок: тотальное эндопротезирование левого Т.Б.С.

Рисунок 13. Пример использования реконструктивной пластины без аутотрансплантата:
а. предоперационная рентгенограмма: остаточные явления перенесенной болезни Пертеса, левосторонний деформирующий коксартроз,
б. ослеоперационная рентгенограмма: тотальное эндопротезирование левого ТБС с рекон-струкцией вертлужной впадины малой пластинкой ЦТОР,
в. тот же снимок, увеличенный: малая реконструктивная пластина, фиксированная винтами (синие стрелки), виден массив цемента заполняющий дефект задне-верхнего края (желтые стрелки).
Имеющийся клинический материал представлен результатами 149 реконструкций несос-тоятельной вертлужной впадины за период с 2006 по 2010 г.г. У указанного контингента больных в 88 случаях была произведена реконструкция вертлужной впадины оригинальной пластиной ЦТОР. Среди произведенных операций: в 12 случаях осуществлялась реконструкция аутотрансплантатом из резецированной головки для пластического восстановления крыши; в 6 случаях производилось укрепление дна вертлужной впадины антипротрузионной сеткой без использования аутотрансплантата, а в 4 – с использованием последнего; в 7 случаях было использовано укрепляющее кольцо вертлужной впадины без аутотрансплантата, а в 8 – с использованием; в 24 случаях использовалась техника реконструкции массивом цемента, укрепленного винтами, так же разработанная в ЦТОР. Из 88 случаев реконструкции вертлужной впадины оригинальной пластиной ЦТОР в 10 случаях использовался аутотрансплантат из резецированной головки бедренной кости, а в остальных случаях он не использовался и был заменен цементным массивом. Далее в виде таблицы (таб. 1) более развернуто представлены различные способы реконструкций несостоятельности костного ложа вертлужной впадины при эндопротезировании тазобедренного сустава.
Как видно из приведенной выше таблицы, большая часть осложнений и, соответственно, выполненных по их поводу ревизий, связана с использованием аутотрансплантатов. В категориях без использования аутотрансплантатов нами наблюдались лишь 2 осложнения (одно подверглось ревизии с отличным результатом, а второе не нуждалось в таковой вследствие скудной клинической картины). В случаях использования реконструктивной пластины с аутотрансплантатом результативность была 90%, в случаях же без аутотрансплантата (цементным массивом) результативность - 100%.
Заключение и выводы.
При реконструкции костного дефекта вертлужной впадины при эндопротезировании тазобедренного сустава использование аутологичной или аллогенной кости нецелесообразно. В процессе перестройки трансплантата происходит его резорбция и частичная или полная секвестрация, что приводит к расшатыванию вертлужного компонента эндопротеза. Наиболее оптимальным, на наш взгляд, является использование металлических конструкций и армированного металлом костного цемента. Для этой цели эффективной является, разработанная нами специальная реконструктивная пластина для дефектов вертлужной впадины. Эффективность данного метода при правильной технике исполнения может приближаться к 90-100%.
Таблица 1 Различные способы реконструкций костного ложа вертлужной впадины при
эндопротезировании ТБС, произведенные в НЦТО за период 2006-2010 г.г.
Читайте также:


