Растяжение связок которые удерживают матку
- Причины болезненных ощущений и симптомы патологии
- Профилактика и лечение
- Интересное видео
При беременности в организме женщины наблюдаются колоссальные изменения. Это объясняется физиологическими проявлениями, которые протекают при вынашивании малыша. Боли от растяжения связок матки - это самое распространенное явление.
Самая большая связка, которая дает о себе знать, это круглая связка. Будущих мамочек интересует вопрос, от чего происходит растяжение круглой связки и как бороться с болями.

Причины болезненных ощущений и симптомы патологии
Боли при растяжении связок матки очень распространены и избежать их практически невозможно. Связки при беременности сильно растягиваются, в особенности происходит растяжение круглых связок.
Большая круглая связка удерживает матку с двух сторон, благодаря чему она остается на месте. При вынашивании малыша эти связки становятся более упругими, что увеличивает болезненные ощущения в боку и паху при различных передвижениях. Боли в связках не постоянны и проявляются лишь при напряжении.
Большая связка является одной из нескольких, удерживающих матку в брюшной полости. По мере увеличения матки в размерах и ее веса, происходит растяжение связки при беременности. Она превращается в напряженную, длинную и толстую.
Болевые ощущения могут быть различного характера, но все они скоротечны:
- тянущая;
- ноющая;
- колющая.
Болезненные симптомы, которые провоцирует растяжение связок, проявляются в паховой зоне и передвигается к внешней стороне бедра. Появляться боль может и непроизвольно с обеих сторон. При возникновении такой симптоматики необходимо обратиться к гинекологу:
- кровотечения;
- сильнейшая боль;
- болевой синдром, который возникает даже после сна;
- болезненные ощущения при опорожнении;
- навязчивая тупая боль.

Указанные симптомы вместе с растяжением связок во время беременности - это очень опасно.
Профилактика и лечение
Чтобы предупредить растяжение круглой связки при беременности необходимо придерживаться профилактических мер:
- не носить обувь на высоких каблуках;
- избегать физических нагрузок, которые повлекут за собой травмы;
- при передвижении по неровным поверхностям держать под контролем положение стоп;
- не носить тяжелые пакеты;
- не прыгать;
- заниматься специальными упражнениями, которые будут укреплять сухожилия и мышцы.
Существуют некоторые способы для понижения болей в связках матки:
- ношение специального пояса либо бандажа;
- важно избегать резких передвижений;
- при появлении сильной боли принять горизонтальное положение;
- теплая ванночка поможет понизить напряжение.
Лечение растяжения круглой связки и болезненных ощущений при беременности включает:
- Прием анальгезирующих средств. Возможен прием парацетамола, но после предварительной консультации со специалистом.
- Упражнения. Полезны йога и растяжка для будущих мамочек. Занятия помогают поддерживать жизнедеятельность мышц. Перед гимнастикой обязательно посоветоваться с врачом.
- Передвигаться плавно. Исключить резкие движения, менять положения строго плавно.
- Прилечь либо присесть при испытании сильной боли.
- Теплый компресс. Он поможет справиться с сильным напряжением, мышцы расслабляются, и беременная начинает чувствовать себя гораздо лучше. Перед применением тепла обязательно получить разрешение врача.
При ухудшении состояния, появлении кровотечения и жара обязательно обратиться к специалисту либо вызвать бригаду скорой. Боли могут быть спровоцированы различными причинами, что в дальнейшем может повлечь осложнения.
Интересное видео
Беременность — приятный, но сложный период для организма женщины. Она редко протекает без единой жалобы. Лишний вес и боли в ногах, отеки, ломота в суставах, тошнота — частые спутники этого состояния. Но самой распространенной жалобой остается ощущение дискомфорта, боли в области живота.

Болезненные ощущения в области живота, поясницы или ног могут беспокоить беременную женщину на любом сроке. Но в зависимости от триместра и происходящих в организме процессов причины будут разные.
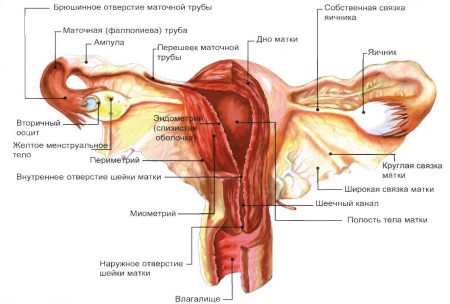
Анатомия связочного аппарата матки
Матка внутри живота находится в подвешенном состоянии. Спереди и сзади ее покрывает брюшина, которая продолжается до боковых стенок таза. В этом месте происходит прикрепление листков брюшины, а сами они носят название широкой связки матки.
Но одних лишь широких связок недостаточно для удержания матки в нужном положении. Справиться с этой задачей им помогают круглые маточные связки. Эти образования представляют собой фиброзные тяжи, которые залегают между слоями брюшины, внутри широких маточных связок. Они имеют округлую форму, с чем и связано название.
В состав тяжей входит не только соединительная ткань, но и мышечные волокна. Такое строение позволяет им растягиваться и сокращаться при необходимости.
Расположение круглых связок отличается от широких. Они направлены не к боковым стенкам таза, а к передне-нижней части живота. Внизу круглые маточные связки проникают в паховые каналы и заканчиваются в области половых губ. Лонное сочленение они огибают.
Существуют еще и кардинальные маточные связки, в их состав входят соединительная ткань и мышечные волокна. Но их роль в поддержании матки значительно меньше, чем у круглых связок. Задачей кардинальных связок является удерживание матки в центральном положении.
Симптомы напряжения связочного аппарата матки
При растяжении или сокращении круглой связки матки беременная женщина будет испытывать разные ощущения. И жалобы ее тоже будут отличаться. Чаще всего изменения в связочном аппарате матки будут проявляться:
- Тупыми, ноющими болями внизу живота. Обычно они возникают при растяжении круглых связок. Могут напоминать боли при менструации. У беременной женщины возникает ощущение, будто тянет живот.
- Внезапной колющей болью. Она появляется при резких движениях тела, когда увеличенная матка сильно смещается и тянет фиброзные тяжи. Проходит быстро после изменения положения.
- Болями, похожими на схватки. Они возникают из-за сокращения круглой связки матки в ответ на сильное растяжение. Часто тоже связаны с резкими движениями, кратковременные и в отличие от обычных схваток нерегулярные.
При растяжении связочного аппарата боль может возникать в паху, между ног, отдавать в бедро. Это связано с расположением фиброзно-мышечных тяжей. Чаще беременных женщин беспокоят боли в правом боку и ноге, но могут встречаться и слева, и внизу с обеих сторон.

На этом сроке матка только начинается увеличиваться. Но беременность запускает процесс перестройки организма, смещается центр тяжести тела. Возникают ноющие боли в поясничном отделе, которые ощущается и внизу живота.
Растягиваются маточные связки, что может сопровождаться ноющими или колющими болями внизу живота, в боку или в верхней части ног.
Гормональные изменения в организме затрагивают и пищеварительную систему. Могут возникнуть вздутие кишечника и неприятные ощущения в нем.
На сроке 3—6 месяцев матка беременной женщины растет интенсивно. Нагрузка на поддерживающий ее связочный аппарат возрастает. Его постоянное растяжение и напряжение все чаще сопровождается болями внизу и в боковых областях живота.
Начиная с конца второго триместра возможно ощущение тренировочных схваток. Обычно они безболезненны, но иногда возникает дискомфорт, особенно при повышенной тревожности будущей мамы.
С 6-го по 9-й месяц живот значительно увеличивается. Для его поддержки требуются усилия со стороны маточных связок, мышц и кожи. Обычно к этому сроку они адаптируются к постоянно возрастающей нагрузке и растягиваются без особых болезненных ощущений. Но при резком наборе веса или увеличении объема опять появятся жалобы на боли внизу живота.
Живот при беременности поддерживается тремя парными маточными связками.
Помощь при болях в животе

Если живот при беременности тянет или начинает болеть, то независимо от характера и продолжительности боли нужно показаться врачу. Только он может определить, являются ли эти ощущения следствием беременности, физиологическими по своей сути или же они симптом нового заболевания, проявление осложнений.
Причины патологических болей в животе
Такой симптом могут вызывать многие болезни и все они опасны для здоровья женщины и плода. Основные болезни, симптомы и направления лечения приведены в таблице:
Выкидыш, преждевременные роды
Острая, схваткообразная боль внизу живота и в спине, кровянистые выделения из половых путей
Резкая боль в животе, обычно с одной стороны, кровянистые выделения, происходит на раннем сроке
Озноб, повышение температуры, учащенное мочеиспускание, боль в верхней части ног, пояснице
Консультация врача, госпитализация в урологическое отделение
Кисты связочного аппарата
Боли в животе, паховой области, бедре, между ног, опухолевидные выпячивания половых губ.
Опухоли круглой связки
Усиление болей по мере прогрессирования беременности

Изредка в круглой связке возникает киста – округлое образование, заполненное жидкостью. Называется она кистой Нака – по имени ученого, впервые описавшего это заболевание. Причиной образования кисты Нака является нарушения развития структур круглой связки. Обычно – в 90% случаев — кисты возникают справа, этим же и объясняются боли с этой стороны при беременности.
На фоне беременности киста Нака проявляет себя постоянными или периодическими болями по ходу фиброзного тяжа, выпячиванием в области половой губы.
Ее часто путают с паховой или бедренной грыжей, увеличенным лимфоузлом, доброкачественными и злокачественными опухолями, расширением сосудов.
Точный диагноз устанавливается при проведении ультразвукового исследования или магнитно-резонансной томографии.
В этой области могут возникать как доброкачественные (фибромиомы, лейомиомы), так и злокачественные (саркомы) опухоли. Саркомы связочного аппарата развиваются крайне редко. Беременность может служить пусковым фактором роста опухолей. Как и в случае кисты, их лечение только оперативное удаление.
Диагностика
Диагноз растяжения круглой связки устанавливается после осмотра гинекологом. Если не обнаруживается других изменений, а в лабораторных и инструментальных исследованиях все в пределах нормы, этот диагноз наиболее вероятный.
Лечение
Лекарственные средства во время беременности практически не назначаются. В случае сильной, длительной боли или плохой ее переносимости возможно назначение спазмолитических препаратов — таблетки или свечи Но-шпы, Папаверина, Вибуркол в свечах.
Из анальгетиков во время беременности разрешается использовать Парацетамол, как наиболее безопасный препарат. Но методом выбора остается немедикаментозное лечение:
- Изменение положения тела. При появлении боли нужно сесть или прилечь, часто состояние облегчается в позе на четвереньках.
- Использование специальных подушек для беременных. Подкладывание подушки под поясницу или бок, между ног способно уменьшить давление живота и растяжение связочного аппарата матки.
- Теплые ванна и душ. Негорячая вода — отличный спазмолитик и анальгетик. Но важно помнить, что злоупотреблять ваннами при беременности не стоит из-за риска инфекции.
- Занятия йогой для беременных. Дозированные, легкие физические упражнения при беременности позволяют подготовить связочный аппарат матки к возрастающей нагрузке.
- Дородовый бандаж. Специальный бандаж становится для живота беременной женщины дополнительной поддержкой.
В большинстве случаев немедикаментозные методы позволяют справиться с болезненными ощущениями при беременности. Если же они неэффективны, к болям присоединяется озноб, повышение температуры, выделения из половых путей или резкое головокружение, обращение к врачу должно быть немедленным.
После рождения ребенка круглые маточные связки сокращаются, и болезненные ощущения в животе и пояснице самостоятельно исчезают.
Опущение матки (дистенция, пролапс матки, гистероптоз), является одним из проявлений тазового пролапса, которое можно охарактеризовать как смещение матки во влагалище или наружу. Тяжёлые степени, когда опущение стенок матки видно невооружённым глазом, поскольку орган частично или полностью находится снаружи, называют выпадением матки.

Согласно статистическим данным из разных источников, данная аномалия положения женских половых органов встречается у 30-90% женщин в постменопаузе. Лечение данной патологии представляет определённые трудности.
Анатомические данные
Матку удерживают на её месте в малом тазу связки и мышцы промежности. Связки матки – преимущественно соединительнотканные образования прикреплёны одним концом к матке, другим – к мягким тканям (брюшине и прочим) и костям. По функциональной принадлежности структуры, удерживающие матку, можно классифицировать так:
- подвешивающая;
- закрепляющая;
- поддерживающая (опорная).
Связки, относящиеся к данной группе:

- круглые.
Широкие связки — аналог брыжеек – подвешивают матку, однако стабилизирующей функции не выполняют: при повышении внутрибрюшного давления орган смещается книзу. К широкой связке крепятся собственными брыжейками придатки матки. Шнуровидные парные круглые связки подтягивают дно матки кпереди. Они крепятся к дну матки и к промежности.
В эту группу входят:
- главные;
- крестцово-маточные;
- маточно-пузырные;
- прямокишечно-маточные.
Главные связки фиксируют шейку к тазовым стенкам. Крестцово-маточные, соединяя перешеек матки с крестцом, обеспечивают наклон шейки матки кзади. Маточно-пузырные и прямокишечно-маточные фиксируют матку к мочевому пузырю и прямой кишке соответственно.

Первые две группы связок не только фиксируют матку, но и в значительной степени поддерживают мышечный каркас промежности. Ослабление или повреждение этих связок играет немаловажную роль в развитии пролапса. Факт фиксации матки к другим органам объясняет сопровождающие опущение матки симптомы со стороны этих органов.
К опорным структурам относятся мышцы тазового дна. Тазовое дно представлено группой мягких тканей, закрывающих нижнюю часть таза. Опорную функцию тазового дна выполняют три слоя мышц, прикреплённых к тазовым костям, и их фасции – плотные оболочки из соединительной ткани. Мышечный аппарат тазового дна препятствует опущению органов малого таза. Его несостоятельность значительно повышает вероятность дистенции. Упражнения при опущении матки лёгкой степени позволяют добиться хорошего результата.
Причины дистенции
Дистенция может возникать по разным причинам, чаще всего они сочетаются.

- наследственную предрасположенность;
- постменопауза;
Снижение эластичности мышечной и соединительной ткани в относительно молодом возрасте не обязательно является следствием серьёзного заболевания — в подавляющем большинстве случаев его можно рассматривать как вариант нормы. В пожилом возрасте такое состояние связано с нарушением питания клеток (трофики) и снижением синтеза эстрогенов.
Причины, провоцирующие дистенцию
Эти причины можно разбить на несколько групп.
- Состояния, приводящие к механической травме промежности и связок.
- Состояния, приводящие к длительному повышению давления в брюшной полости.
- Состояния, сопровождающиеся плохим кровоснабжением малого таза.
Основным фактором риска является вынашивание и рождение ребёнка — это те состояния, которые можно причислить к первым трём группам одновременно. Генитальный пролапс может развиться уже после первой беременности. Опущение матки после родов часто обусловлено дополнительными факторами риска:
- многократными родами;
- крупным плодом;
- акушерским пособием.
Следующий наиболее значимый фактор – тяжёлые физические нагрузки, вызывающие повышение внутрибрюшного давления.

К другим факторам можно отнести:
- Хирургические операции на органах малого таза и промежности.
- Длительные запоры, опухоли в брюшной области, ожирение.
- Малоподвижность; опухоли в малом тазу; варикозное расширение вен; сердечно-сосудистые заболевания.
- Опухоли, травмы и другие патологии центральной нервной системы; остеохондроз.
Таким образом, лечение следует начинать с устранения факторов риска и коррекции состояний, на фоне которых развивается патология (если это состояние можно корректировать). Если этого не делать, неизбежны последствия – прогрессирование процесса, развитие осложнений.

Клиническая картина, классификация, осложнения
Патологический процесс можно охарактеризовать как затяжной и неуклонно прогрессирующий. Симптомы:
- болевые ощущения в паху и крестце;
- ощущение распирания вагины;
- дискомфорт и болевые, связанные с половым контактом; опущение матки после родов нередко является причиной якобы психогенной боли, сопровождающей секс;
- гиперполименорея (повышение обильности и длительности менструации одновременно);
- выпадение при ходьбе, кашле, незначительных физических нагрузках.

Осложнения (обычно последствия субтотального и тотального выпадения):
- недержание и неудержание мочи, частое, но скудное мочеиспускание с неполным опорожнением пузыря и последствия – воспаления органов мочевыделения;
- инфицирование влагалища, шейки и тела матки, восходящая инфекция придатков;
- запоры, нередко дефекация неосуществима без сдавливания прямой кишки через стенку влагалища;
- трофические язвы в области шейки выпавшей матки, стенок и свода влагалища; опущение шейки матки повышает риск развития злокачественных опухолей этих органов;
- некроз выпавших структур при ущемлении;
- выворот матки;
- бесплодие (беременность маловероятна).

Степени выраженности пролапса (по В. В. Бахаеву):
- Пролапс I степени: половая щель сомкнута, стенки влагалища опущены, опущение шейки матки и свода влагалища до верхней границы малого таза только при повышении давления в брюшной полости.
- Пролапс II степени: половая щель сомкнута в состоянии покоя, стенки влагалища опущены, опущение шейки матки и свода влагалища до верхней границы малого таза, а при натуживании – ниже этой пограничной линии.
- Пролапс III степени (субтотальный пролапс): через зияющую в состоянии покоя половую щель можно увидеть опущенные стенки и свод влагалища, шейку; при натуживании эти структуры выступают наружу, за половую щель.
- Пролапс IV степени (тотальный пролапс): половая щель зияет; даже при незначительном напряжении влагалище и матка целиком выступает наружу;
- Пролапс V степени – выбухание тонкой кишки в стенку влагалища – энтероцеле.

Диагностика
Диагностика проводится по данным жалоб, анамнеза, гинекологического осмотра. Для выявления несостоятельности тазового дна следует делать УЗИ, электромиографию. Для того чтобы выявить возможные последствия со стороны органов мочевыделения, необходимо провести лабораторный анализ и функциональные тесты (тампон-тест, кашлевая проба и т.д.).
Лечение
Лечение пролапса матки зависит от причины, вызвавшей патологию, возраста больной, выраженности заболевания, наличия осложнений, и включает следующие виды:
- консервативное;
- хирургическое.
Методы консервативного лечения:
- применение пессариев;

- бандаж при опущении матки;
- гимнастика при опущении матки.
Такое лечение, как упражнения при опущении матки и бандаж при опущении матки, обычно применяется у женщин репродуктивного возраста с лёгкой неосложнённой степенью пролапса.
Для предупреждения выпадения матки можно использовать пессарии, которые удерживают матку на месте при правильной установке во влагалище. Пессарий может установить только медицинский работник, делать это самостоятельно недопустимо. Пессарии также помогают в некоторых случаях избежать непроизвольного мочеиспускания и нормализовать дефекацию.
Этот метод можно применять как симптоматическое лечение при тяжёлых формах, если выполнение операции по какой-то причине нежелательно. Нежелательные последствия – образование очагов воспаления и язв. Такое лечение не устраняет причину заболевания, поэтому после его отмены все неприятные симптомы возвращаются.

Бандаж при опущении матки в виде трусов применяется по тем же причинам и с той же целью, что и пессарии, только поддержка осуществляется снаружи. Нежелательные последствия – усугубление нарушения кровообращения и ослабление собственного мышечного корсета.
Делать физические упражнения при опущении матки рекомендуется с целью укрепления мышечного каркаса промежности и нормализации кровообращения. Особого внимания заслуживает комплекс, разработанный акушером Кегелем. В некоторых случаях этот метод помогает предупредить опущение матки после родов. Если правильно делать упражнения, лечебная физкультура принесёт только пользу и никаких нежелательных последствий.
Делать упражнения нельзя в следующих случаях:
- при беременности в случае угрозы выкидыша и невынашивания в анамнезе;
- в послеоперационном периоде;
- при гинекологических воспалениях и опухолях.

Физкультурные упражнения рекомендованы женщинам репродуктивного возраста с лёгкими неосложнёнными формами опущения матки. К сожалению, гарантии излечения этот метод не даёт.
Операция показана при тяжёлых и (или) осложнённых формах пролапса матки. Нередко операция – единственный шанс повысить качество жизни. Виды хирургического лечения по анатомическому признаку:
- пластика тазового дна – операция по ушиванию влагалища, укреплению фасций и закрытие мышечных дефектов;
- операция по укорочению связок с последующим подшиванием матки к брюшной стенке – ввиду малоэффективности сегодня практически не выполняется;
- операция по сшиванию закрепляющих связок и перемещения их на переднюю стенку матки – рецидивы в 14% случаев, детородная функция под вопросом;
- операция по подшиванию половых органов к тазовым стенкам – сегодня почти не выполняется ввиду частоты возникновения серьёзных осложнений (воспалений костной ткани, стойких болей);

- операция с использованием искусственных материалов для закрытия дефекта связок и фиксации матки;
- операция по поперечному зашиванию влагалища – возможны рецидивы, исключена половая жизнь;
- радикальная операция по удалению матки, дополненная пластикой тазового дна – обычно рекомендуется больным в постменопаузе; рецидивов практически не наблюдается.
Сегодня наиболее перспективным направлением хирургического лечения является реконструкция тазового дна с применением сетчатых имплантов. Операция малотравматична, осложнения и рецидивы редки.
Профилактика
Ниже перечислены мероприятия, которые в ряде случаев позволяют предупредить развитие патологии, а также избежать прогрессирования процесса:
- исключение значительной физической нагрузки;

- выполнение специальных упражнений;
- в случае сидячей работы – общие физкультурные упражнения, прогулки на свежем воздухе;
- исключение запоров;
- контроль массы тела;
- своевременное лечение гинекологических заболеваний.
Для того чтобы предупредить опущение матки после родов, профилактическим мероприятиям необходимо уделять внимание заранее, на этапе планирования беременности. Выпадение матки – сложно поддающееся лечению заболевание, на поздних стадиях сопровождающееся осложнениями, значительно ухудшающими качество жизни. Поэтому лечение необходимо начинать на ранних стадиях, когда ещё есть возможность достижения ремиссии консервативными методами.
Видео ознакомит с комплексом упражнений для профилактики опущения матки:
Растяжение связок характеризуется частичным надрывом связки в результате травмы связочного аппарата сустава с сохранением её анатомической непрерывности. Связки костно-мышечного аппарата представлены плотными эластичными тяжами из коллагена, которые выполняют функцию соединения костей в суставе, обеспечивая его подвижность и фиксацию.
Причины
Растяжение связок – распространенная травма во время беременности. Дополнительными провоцирующими факторами на поздних сроках беременности выступает влияние гормонов, которые размягчают связочный аппарат.
Как проявляется, от чего может быть и что может вызвать растяжение связок у беременной женщины? Чаще всего растяжение связок голеностопного и коленного суставов может спровоцировать:
- ношение высоких каблуков;
- нарушение координации из-за изменения осанки и смещения центра тяжести из-за большого живота;
- подвертывание ноги на неровной поверхности;
- неосторожный поворот, резкие движения;
- попадание ноги в углубление;
- ходьба по ступенькам;
- прыжки;
- бег;
- падения и др.
Симптомы
Симптомы и признаки растяжения связок зависят от степени травмы. В любом случае происходит надрыв волокон связки – от микроразрывов без нарушения анатомической непрерывности до полного разрыва. В связках имеются нервные волокна, поэтому при их повреждении имеет место болевой синдром разной степени выраженности. Первые признаки – резкая боль при неправильном положении сустава во время движения. Иногда слышен хлопок. Затем начинается отёк места травмы. Дальнейшее проявление симптомов зависит от степени повреждения связки:
- легкая степень – повреждения связки незначительные, отёчность и боль умеренные;
- при средней степени наблюдается надрыв связки с небольшой деформацией сустава, боль при наступании на ногу сильная, отёчность выраженная, проявляется гематома ниже места травмы;
- тяжёлая травма связки определяется её полным разрывом, сустав неестественно подвижен или деформирован, боль острая, имеется отёк и гематома.
Диагностировать степень растяжения связки может хирург или травматолог. В данной ситуации важно не только распознать растяжение, но и исключить вывих, трещины или перелом костей. Определить это можно при профессиональном осмотре и на рентгеновском снимке. В случае травмы необходимо своевременно обратиться к врачу, чтобы он поставил точный диагноз и назначил адекватное лечение.
Осложнения
Чем опасно растяжение связок при беременности? Из-за несвоевременного обращения к врачу или при отсутствии адекватного лечения могут возникнуть различные осложнения, которые выявляются в следующих симптомах:
- нестабильности сустава, который будет склонен к вывихам;
- артрозах;
- миозитах;
- ослаблении сустава с риском повторных растяжений даже при небольших нагрузках.
Следует помнить, что от состояния здоровья будущей мамы зависит внутриутробное развитие ребёнка. Любые травмы – это стресс, негативно влияющий на самочувствие мамы и её малыша.
Лечение
Лечение растяжения связки заключается в предоставлении возможности ей нормально срастись. Ведь связки обладают высокой регенеративной способностью и могут срастаться даже при полном разрыве. Что делать, если связка разорвана или оторвана от кости? Вылечить такую сложную травму можно хирургическим путём.
Несколько рекомендаций, которые необходимо соблюдать в случае получения травмы связок:
- первая помощь – обездвижить конечность, ведь любая нагрузка может привести к ухудшению состояния;
- категорически нельзя продолжать ходить с травмированной связкой, так как неизвестно какая степень её повреждения имеется;
- обратиться в ближайший травмпункт или показаться специалисту для постановки правильного диагноза;
- приложить лёд к месту травмы для уменьшения отёка и остановки кровоизлияния под кожу;
- нужно поднять ногу выше уровня тела, чтобы уменьшить отёчность тканей;
- зафиксировать сустав эластичным бинтом без избыточного сдавливания.
Лечить самостоятельно растяжение связки во время беременности не рекомендуется. Врач назначит необходимые для восстановления связки и функционирования сустава процедуры:
- противовоспалительные мази;
- специальную гимнастику и реабилитацию;
- физиотерапевтические процедуры.
Принимать какие-либо медикаментозные препараты беременным без предписания врача запрещено. Как правило, в период беременности назначаются мази и компрессы без применения пероральных средств. Длительность лечения зависит от степени повреждения связки. Врач может назначить курс лечебной физкультуры, который необходимо проходить несколько недель до полного восстановления функций сустава.
Профилактика
Чтобы предотвратить травмирование связок во время беременности, будущим мамам вне зависимости от срока беременности рекомендуется придерживаться нескольких правил:
- сменить обувь на высоких каблуках на удобную ортопедическую обувь;
- избегать занятий, при которых имеется повышенный риск получить травмы конечностей;
- при ходьбе по неровным поверхностям контролировать положение стоп, ходить не спеша;
- не носить тяжелые сумки;
- не прыгать;
- стараться меньше ходить в темноте по улице;
- при выполнении домашних работ не ставать на стулья или иные возвышенности, с которых можно упасть;
- при выходе с транспорта уверенно ставить ногу на землю, не спрыгивать;
- заниматься специальными упражнениями по укреплению мышц, сухожилий и связок, делать растяжки.
Чтобы уменьшить нагрузку на круглые связки, которые удерживают матку, беременные на третьем триместре должны носить специальный бандаж. Он поддерживает живот, разгружает спину и снижает напряжение в связках матки.
Читайте также:


