Пястно фаланговый сустав нарост
Выполнять множество разнообразных задач кисти позволяют подвижные соединения между её многочисленными костями. Итак, рассмотрим подробнее уникальные в своём роде суставы кисти.

Кисть является дистальным (дальним) большим структурным элементом пояса верхних конечностей. Анатомически, она начинается со сложного суставного комплекса, которым лучевая кость соединяется с костями запястья.
Лучезапястный суставной комплекс
Этот сустав обеспечивает оптимальное положение кисти для совершения ею хватательных функций. Структурно, представляет собой тандем из двух суставов:
- Лучезапястный образован дальним концом достаточно крупной кости предплечья (лучевой) и ближними (проксимальными) поверхностями костей запястья.
- Среднезапястный располагается между двумя рядами мелких костей запястья.
За счёт дополнительных движений между дальними концами предплечья значительно расширяются возможности по ориентации руки в пространстве. В этой области эпифизы лучевой и локтевой костей соединяются при помощи нижнего луче-локтевого сустава. Он к кисти не относится, но значительно расширяет её функциональность: добавляются пронация и супинация (способность поворачивать кисть).
Таким образом, у кисти человека появляются способности, которыми не может больше похвастаться никакое другое скелетное образование.
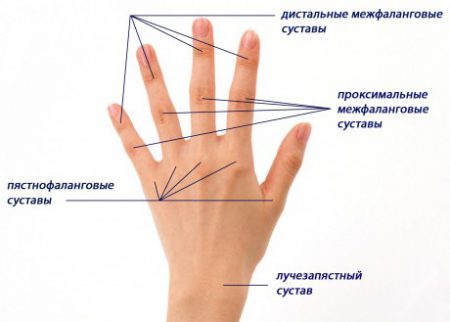
По форме суставных поверхностей, он относится к эллипсовидным. Опишем основные анатомически характеристики:
- Со стороны предплечья его образует нижний конец (эпифиз) довольно крупной лучевой кости.
- Со стороны запястья – три относительно мелких косточек первого (проксимального) ряда: ладьевидная, трёхгранная и полулунная.
- С запястной стороны все три кости покрыты сплошной гиалиновой пластиной, образуя единую суставную поверхность.
Анатомически, это сочленение сложно назвать типичным суставом. Оно располагается между двумя рядами костей запястья, которые и образуют суставные поверхности этого сочленения.
Ключевое значение для движений в этой структуре имеет полулунная кость. Она играет роль некоей колонны или оси, вокруг которой и совершаются движения. При этом их амплитуда ограничивается, а стабильность обеспечивается связочным аппаратом. Связки настолько прочные, что при травме скорее вывихнется или сломается какая-либо из мелких костей запястья, чем разорвутся их соединительнотканные сочленения.
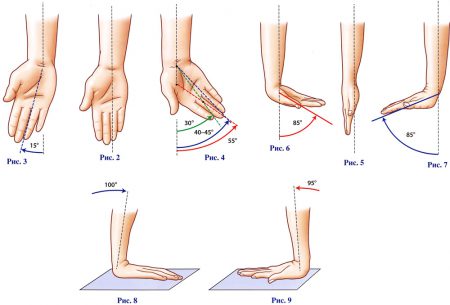
Плотная компоновка костных поверхностей означает, что все суставы запястья принимают совместное участие в каждом движении. Анатомические особенности комплекса отражаются на объёме движений в каждом из его отделов.
Так, сгибание кисти на 50˚ обеспечивает лучезапястное и на 35˚ – среднезапястное сочленение. При разгибании, наоборот, среднезапястный сустав (50˚) преобладает над лучезапястным (35˚).
Запястье, с его двурядным строением и мелкими косточками лучше представить, как некий мешочек, наполненный мелкими камешками.
Тогда становится проще понять физиологию движений и особенности взаимодействия между костями, активное участие в которых принимают связки. Их роль – обеспечить стабильность сочленения.
Таким образом, кисть, как составная часть руки, может быть ориентирована в пространстве в наиболее выгодном для требуемой деятельности положении.
Анатомо-физиологические особенности кисти

Чтоб эффективно выполнять хватательную функцию, кисть руки должна быть способна к изменению формы. Опираясь на плоскую поверхность, кисть уплощается. Если необходимо схватить и удержать крупный предмет, кисть образует вогнутость. При этом появляются три свода, расположенные в различных плоскостях:
- Поперечный свод образуется за счёт вогнутости запястья.
- Продольный свод формируют кости запястья, веером отходящие от пястно-фаланговых суставов.
- Третий свод – наклонный. Он появляется в результате противопоставления большого пальца относительно остальных пальцев руки. Так появляется ладонное углубление.
Возможность кисти создавать такое хватательное приспособление дают подвижные соединения между запястными и пястными костями, пястьем и первыми фалангами пальцев, межфаланговые суставы.
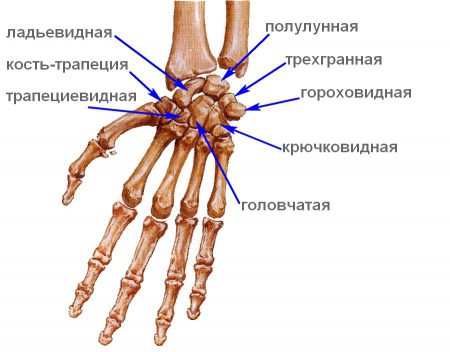
Они образованы дальними (дистальными) суставными поверхностями запястных и ближними (проксимальными) пястных костей. Эти сочленения удерживаются прочными связками, участвуют в формировании свода ладони и отличаются друг от друга подвижностью.
Со стороны запястья трапециевидная кость одновременно соединяется с I и II пястными костями. При этом второй запястно-пястный сустав очень ограничен в движениях. Чего не скажешь о V (между крючковидной косточкой запястья и V пястной).
Особый интерес представляет I трапецие-пястный сустав. Его особенность в том, что он позволяет большому пальцу противопоставляться остальным пальцам.
Это сустав седловидной формы. Капсула не натянута и позволяет осуществлять движения с большой амплитудой и свободой. В то же время — это причина частых вывихов большого пальца.
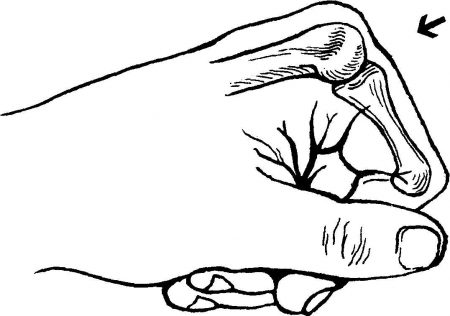
По форме суставы мыщелковые (седловидные). Движения в них возможны в двух взаимно перпендикулярных направлениях (сгибание и разгибание). В меньшей мере представлена возможность к приведению и отведению.
Головка пястной кости обладает двояковыпуклой поверхностью, основание проксимальной фаланги – двояковогнутой, но её площадь существенно меньше. Такое строение позволяет осуществлять сгибание и разгибание пальцев с большой амплитудой.
Если бы суставные поверхности полнее соответствовали друг другу, то это уменьшило способность к их смещению относительно друг друга и снизило функциональные возможности руки.
Кроме сгибания и разгибания пястно-фаланговый сустав позволяет совершать довольно размашистые движения в стороны (приведение и отведение). А тонкий и сложный мышечно-сухожильный аппарат превращает их в круговые.
Больше всего способность к боковым смещениям выражена у II пальца. Поэтому он и назван указательным.
Примечательно, что если на пальцы воздействовать извне (принудительно), амплитуда пассивных движений становится больше активных. Их можно совершить при помощи собственных мышц руки (100˚ и более пассивно против 60–90˚ активно).

Эти подвижные соединения костей создают для руки человека возможность удерживать предметы (орудия труда). Это свойство подкрепляется большим пальцем, который противопоставлен остальным и служит для прижимания к ладони предмета и надёжного удержания.
По форме суставных поверхностей – это шаровидные суставы с возможностью к движению только в одной плоскости (сгибание и разгибание).
Головка фаланги блоковидная, посередине – вогнутость. На основании следующей фаланги имеется две неглубокие, покрытые гиалиновым хрящом поверхности, с центральным гребнем посередине.
Особенность этого сустава – амплитуда сгибательных движений больше 90˚. Большим разгибательным движениям препятствует связочный аппарат пальцевых фаланг и межфаланговых суставов. Исключение – дистальные фаланги, в которых возможно активное разгибание до — 5˚, а пассивное до — 30˚.
Строение связок и сухожилий руки таково, что безымянный палец и мизинец при сгибании автоматически наклоняются в сторону от большого пальца. Такой механизм позволяет в большей мере противопоставлять пальцы и увеличивает эффективность хвата ладони.
Обобщая изложенное
Никакое другое живое существо на планете Земля не способно на те манипуляции (кстати, manipula в переводе с латыни – рука), которые позволяет осуществлять кисть человека. Становится понятно, что делает кисть человеческой руки удивительным и уникальным творением эволюции.
Такие чудесные возможности ей предоставляют строение собственного скелета и уникальные в своём роде суставы.
Из этой статьи вы узнаете о наростах на суставах пальцев рук: по каким причинам могут появляться такие шишки, как они могут называться, какими дополнительными симптомами сопровождается их появление. Лечение: как от них можно избавиться.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Шишки на суставах пальцев рук (или наросты) – это не самостоятельное заболевание, а симптом патологии суставов.
Шишки могут образовываться на любом пальце: большом, указательном или мизинце.

Наросты на кистях рук. Нажмите на фото для увеличения
Они бывают разных типов, в зависимости от недуга, например:
- ревматоидные узелки – при ревматоидном артрите;
- подагрические тофусы – при подагре;
- гигрома (киста) – на фоне бурсита и тендовагинита.
Наросты на пальцах рук и ног встречаются преимущественно в пожилом возрасте (60–75 лет), так как именно в это время растет число заболеваний суставов.
Они значительно ухудшают качество жизни пациента:
- причиняют боль;
- деформируют пальцы рук;
- мешают полноценному функционированию кистей;
- ограничивают подвижность суставов.
От шишек трудно избавиться, поскольку заболевания, провоцирующие их образование, являются хроническими и полностью не излечиваются. Тактика терапии зависит от болезни – причины патологии. При своевременном лечении можно добиться стойкой ремиссии.
Лечением наростов на пальцах рук занимается профильный специалист – ревматолог, артролог, ортопед.
Четыре вида наростов, их причины
Наросты могут быть разных типов:
- Подагрические тофусы – возникают при подагре. Это нарушение обмена веществ, при котором в суставах и близко к ним откладываются кристаллы мочевой кислоты. В мягких тканях они откладываются в виде своеобразных гранул – тофусов.
- Ревматоидные узелки – на фоне воспалительного процесса при ревматоидном артрите около суставов формируются новообразования из фиброзной ткани.
- Узелки Гебердена при остеоартрозе – из-за дегенеративных процессов в межфаланговых суставах образуются наросты из костной ткани.
- Гигрома – синовиальная киста, которая может развиться на фоне бурсита и тендовагинита. Это скопление жидкости в синовиальной оболочке сухожилия.
Особенности шишек при различных заболеваниях
Как выглядят наросты различной природы:
Плотные гладкие твердые шишки в области суставов пальцев
Чаще всего – у мужчин после 40 лет
Небольшие подкожные шишечки диаметром от нескольких мм до 2 см
У 20 % больных ревматоидным артритом
Уплотнения и шишки в районе межфаланговых суставов пальцев
Могут располагаться как на дистальных фалангах (близко к ногтю), так и ближе к кисти
Риск возникновения повышается у людей обоих полов старше 60 лет
У женщин после климакса
Небольшое красноватое округлое упругое шероховатое образование: однокамерное или многокамерное
Часто – у женщин в возрасте 20–30 лет
Сопутствующие симптомы
Кроме наростов, человека беспокоят симптомы основного заболевания, из-за которого они возникли:
Боль в суставах (но сами узелки – безболезненные)
Скованность в пальцах
Возможно повышение температуры тела
Иногда – снижение массы тела
Новые тофусы начинают расти во время обострений вместе с выраженной симптоматикой заболевания
Признаки: невыносимые боли в пальцах резкого характера, повышение местной температуры тела (на пораженных пальцах), общее плохое самочувствие, слабость
Остеоартроз (на его фоне развиваются узелки Гебердена)
Деформация межфаланговых суставов
Боль при надавливании
Постепенное увеличение опухоли
Диагностика
Узлы на пальцах рук диагностируются визуально. Врач оценивает внешний вид образования, учитывает жалобы больного и на основании этого ставит диагноз. Дополнительно могут быть назначены такие исследования:
- рентгенологическое исследование кисти (для выявления остеоартроза, степени разрушения сустава при ревматоидном артрите, подагре);
- ревматоидный фактор и другие антитела (для подтверждения ревматоидного артрита);
- анализ мочи на выявление уратов – солей мочевой кислоты (для подтверждения подагры).

Узелки Гебердена на рентгенограмме
Методы лечения
Тактика терапии шишек (наростов) зависит от конкретного заболевания, из-за которого возникла шишка на суставе пальца руки. Лечение всегда комплексное и достаточно трудное, так как заболевания, вызывающие шишки, хронические и полностью не излечиваются.
Наросты на суставах пальцев рук тяжело поддаются лечению. Гарантированно можно избавиться лишь от гигромы. После удаления образование не возвращается. Ревматоидные узлы, тофусы при подагре и узелки при остеоартрозе обычно остаются на долгие годы или на всю жизнь. Основное заболевание часто неизлечимо. Но при правильной тактике терапии можно добиться стойкой ремиссии и избежать повторных обострений.
Народные средства в лечении шишек малоэффективны. Растительные средства не могут привести к рассасыванию наростов, поэтому их применение неоправданно. Народные рецепты также неэффективны в лечении основного заболевания (ревматоидного артрита, остеоартроза, подагры).
Местное лечение – мази и кремы с содержанием кортикостероидов. Это препараты на основе гормонов коры надпочечников – Гидрокортизона, Преднизолона. Также для снятия болей и воспаления используют нестероидные противовоспалительные препараты, сокращенно НПВС, для приема внутрь (Диклофенак, Вольтарен, Ортофен).
Основное лечение – базисные противоревматоидные препараты, которые воздействуют на иммунитет: Метотрексат, Лефлуномид, Сульфасалазин.

Нажмите на фото для увеличения
В качестве противовоспалительного лечения используют нестероидные противовоспалительные препараты и колхицин.

Врач назначит специальную диету с ограничением пуринов (содержатся в большинстве своем в мясе) и запретом алкоголя.
Основное лечение – лечебная гимнастика для пальцев рук. Также применяют хондропротекторы – препараты, защищающие хрящ от разрушения (Дона, Структум, Терафлекс).

Нажмите на фото для увеличения
Эффективны и физиотерапевтические процедуры:
- лазеротерапия (воздействие лазерным лучом на сустав и нарост для снятия воспаления и улучшения кровотока в тканях);
- многоканальная электростимуляция (стимуляция мышц короткими электрическими импульсами – снимает напряжение, улучшает кровоснабжение).
Чтобы избавиться от этого доброкачественного образования, применяют физиотерапевтические методы:
- Ультразвуковую терапию (воздействие ультразвуком на ткани образования для уменьшения его объема).
- Ударно-волновую терапию (воздействие на ткани акустическими импульсами – снимает боль, отек, улучшает кровоток).
- Лазеротерапию.
Если они неэффективны, то проводят полное иссечение (удаление) опухшей капсулы.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Симптомы подагры на ногах у мужчин![]()
Болезни суставов пальцев рук![]()
Симптомы подагры у женщин
Бурсит – это острое заболевание, при котором воспаляется синовиальная сумка сустава. Бурсит руки включает в себя несколько вариантов заболевания в зависимости от локализации. В международной классификации болезней (МКБ-10), бурситы получили код: М-70.

Причины и симптомы бурсита руки
Предназначение данных образований – устранение трения между сухожилием и костью. Воспалительный процесс приводит к нарушению функционирования конечности.
- Варикоз и остеохондроз: связь между недугами
- Симптомы остеохондроза сердца
Главные причины заболевания:
- различного характера травмы,
- гнойные воспалительные заболевания на руке (фурункул, карбункул, абсцесс),
- постоянная нагрузка на суставы руки. Это касается спортсменов (штангистов, теннисистов), людей физического труда,
- осложнение артрита,
- подагра,
- иммунодефицит. Организм теряет способность противостоять инфекции. Малейшая травма может привести к развитию гнойного воспалительного процесса.
Основные симптомы:
- боль во время движения,
- болезненная припухлость в области сустава,
- гиперемия кожи в области припухлости,
- ограниченность движений.
Виды заболевания по локализации
Виды синовиальных сумок:
- подкожные , располагаются в местах, где выступающая кость испытывает постоянное давление,
- подфасциальные , под фасцией и устраняют излишнее трение мышц,
- подсухожильные , под сухожилием мышц, устраняя трение сухожилия о костное образование. Обычно такие сумки сообщаются с полостью сустава,
- подмышечные , обеспечивают защиту мышц от трения о кость. Располагаются между мышечным брюшком и костным выступом (между большой ягодичной мышцей и вертелом бедренной кости).
Подобные образования являются важными вспомогательными аппаратами сустава. Их воспаление приводит к утрате полноценной функции конечности.
Виды бурсита по локализации:
- плечевой,
- локтевой,
- лучезапястный,
- воспаление синовиальной сумки пальца,
- колена,
- стопы,
- локтя.
В зависимости от динамики процесса:
- острый , симптоматика проявляется выражено и в течение небольшого промежутка времени после получения травмы,
- подострый , симптомы выражены в меньшей степени,
- хронический , в эту форму переходит в случае неправильного лечения, либо прерывания лечения,
- рецидивирующий , возникший повторно.

Лучезапястный сустав обеспечивает прочное соединение костей предплечья с кистью. Он образован:
- суставной поверхностью дистального конца лучевой кости,
- суставным диском,
- ближайшим рядом костей запястья, куда входит ладьевидная, полулунная, трехгранная кости.
Он является сложным суставом по своему строению. Форма сочленения эллипсоидная с двумя осями движения. Укреплен четырьмя связками: лучевой и локтевой коллатеральными связками, тыльной и ладонной лучезапястными связками.
Бурсит в области запястья имеет характерную особенность. Недуг при данной локализации протекает без тяжелых осложнений и стремительного прогрессирования. Чаще он встречается у женщин. К основным причинам относятся:
- травмы, полученные в результате занятия спортом или на производстве,
- травматизация в результате несчастного случая,
- чрезмерные постоянные нагрузки на сустав,
- осложнение артрита, подагры,
- туберкулез (реже),
- аутоиммунные заболевания,
- послеоперационное воспаление синовиальной сумки.
Бурсит лучезапястного сустава имеет следующие признаки:
- медленно нарастающая боль при прогрессировании,
- местное покраснение и повышение температуры в зоне гиперемии,
- отек (болезненный) в запястной области, который может захватить пальцы кисти, ладонь,
- ограниченность движений.
Наиболее безопасная форма – серозная.
В этом случае развивается асептическое воспаление. Купировать его намного проще. Если затягивать с лечением, вероятен переход в хроническую форму, особенностью которой является метеозависимость. При перемене погоды будет обостряться болевой синдром.
В случае присоединения инфекции, наблюдается общая интоксикация организма с лихорадкой, головокружением, тошнотой. В месте скопления гноя отек будет мягким. Процесс может перейти на кисть и пальцы, либо прорвать наружу, образовав свищ.
К суставам кисти, кроме лучезапястного, относятся:
- среднезапястный , образованный суставными поверхностями первого и второго ряда запястья. Он блоковидный по форме и функционально связан с лучезапястным сочленением,
- межзапястный.
Эти синовиальные соединения укреплены: лучистой связкой запястья, ладонной и тыльной межзапястными связками и межкостными межзапястными связками.
- запястно-пястные,
- запястно-пястный сустав большого пальца. По своей форме седловидный и обладает большой подвижностью,
- межпястные,
- пястно-фаланговые,
- межфаланговые.
Бурсит кисти руки или воспаление суставной сумки кисти, сопровождается симптоматикой, характерной для иных локализаций этого недуга:
- опухоль (шишка) в области сустава,
- постоянно нарастающая пульсирующая боль во время движений кисти. Может отдавать в область вдоль руки до плеча,
- невозможность крепко что-либо сжать и длительно удерживать,
- утрачивается функциональность кисти,
- отмечается сильная гиперемия и местное повышение температуры. Кисть горячая на ощупь.
Чаще всего причиной являются травмы, такие как царапины, удары, заусеницы, ушибы, уколы. В случае уменьшения резистентности (сопротивляемости организма) незначительные повреждения приводят к проникновению инфекции и активному размножению бактерий.

Пястно-фаланговое сочленение расположено между основанием проксимальной фаланги пальцев и суставной поверхностью головок пястных костей.
Отличительной чертой при воспалении околосуставной синовиальной сумки является затрудненное движение пальцами. Соединение фалангов с пястными костями отекает, болезненное. Любое движение вызывает распирающую или острую боль. Человек не в состоянии выполнять работу, требующую точные, мелкие движения.
Развивается из-за травм при падении. Часто поражается безымянный палец и мизинец.
Главная причина болезни – микротравмы и повреждения пальцев кисти. В случае появления воспаления можно наблюдать следующие проявления:
- кожа пальца становится гиперемированной, опухшей,
- палец отекает и имеет четкие границы опухоли,
- ощущение распирания,
- невозможность сжать или разжать пальцы. Человек не может выполнять элементарные действия: взять предмет, причесаться, почистить зубы,
- нарушается качества сна, ночью боль усиливается.
Недуг часто возникает вследствие тендинита сухожилия бицепса. Чтобы понять, что есть проблемы с сухожилием двуглавой мышцы плеча, необходимо обратить внимание на наличие таких симптомов:
- боль, распространяющаяся по ходу двуглавой мышцы плеча и, особенно, в области межбугорковой борозды, где проходит сухожилие этой мышцы,
- боль усиливается во время физической нагрузки. Особенно это заметно, если приходится поднимать груз выше уровня головы,
- во время работы или выполнения упражнений слышен щелчок, который свидетельствует о нестабильности сухожилия бицепса.
Подобное состояние является предрасполагающим фактором.
Причинами воспаления синовиальной сумки в области плеча являются травмы, полученные во время выполнения спортивных упражнений с нарушением техники (во время жима штанги и тд.) или на производстве. К иным причинам можно отнести растяжения, аллергические реакции, аутоиммунные заболевания, артрит.
Симптомы, характерные для болезни:
- плечо отекает,
- появляется гиперемия,
- повышается температура (локально),
- появляется слабость конечности и быстрое утомление,
- невозможность долго удерживать руку в поднятом состоянии.

Методы лечения бурсита руки
Лечение болезни предполагает комплексный подход, включающий применение таких методов:
- антибактериальная терапия, если присутствует присоединение инфекционного агента или для профилактики перехода в гнойную форму,
- противовоспалительные лекарственные средства,
- обезболивающие препараты,
- пункция (с диагностической и лечебной целью),
- хирургическое лечение,
- физиотерапия.
Антибактериальная терапия
В начале назначаются препараты, обладающие широким спектром действия. Врач точно не может знать, каким микроорганизмом было вызвано гнойное воспаление. Это актуально и при профилактике.
Пункцию в этом случае проводят для установления характера экссудата, вероятного определения возбудителя, целенаправленного введения медикаментов (антибиотиков и противовоспалительных средств) в очаг воспаления. После получения пунктата определяют чувствительность возбудителя к антибиотикам. После чего корректируют терапию, чтобы лечить недуг эффективно.
Противовоспалительные средства
Анальгезирующие препараты позволяют снять болевой синдром и обеспечить покой больному.
- Апитерапия остеохондроза
- Остеохондроз нервных окончаний
- Какой образ жизни оптимальный для остеохондроза
Хирургическое лечение
Хирургически лечиться необходимо при нагноении. Проводят частичное иссечение сумки с последующей обработкой антисептиками либо удаляют сумку полностью (бурсэктомия). Если произошли деструктивные процессы с необратимым нарушением функций сустава, сочленение резецируют и проводят операцию по созданию жесткого соединения костей (артродез).
Физиотерапия
Основными методами является:
- УВЧ,
- электрофорез,
- СВЧ-терапия,
- аппликации парафина.
Чаще к физиотерапии прибегают в периоде восстановления.
Самолечение в домашних условиях может навредить здоровью! Прежде чем использовать методы народной медицины, проконсультируйтесь с лечащим врачом.
Народная медицина пестрит различными рецептами, один из них
Йод оказывает раздражение, будьте внимательны во время применения данной смеси.
Методы восстановления после бурсита бицепса
Для скорейшего восстановления необходимо обеспечить полный покой конечности. Ее фиксируют косынкой (повязкой) или лонгетой.
Важны физиотерапевтические процедуры, которые путем воздействия на конечность физическими факторами, позволяют нормализовать обменные процессы, активировать регенерацию тканей за счет улучшения микроциркуляции крови и лимфы.
Часто применяют электрофорез. Он позволяет доставлять лекарство глубоко в ткани, чем обеспечивает скорейшее разрешение процесса и реабилитацию.
УВЧ-терапия заключается в действии колебаний электромагнитного поля на ткани. Образуется тепло, которое рассеивается в тканях и обеспечивает следующие эффекты:
- активизирует процессы заживления,
- увеличивает микроциркуляцию,
- усиливает проникновение клеток иммунной системы в очаг воспаления.
Восстанавливаться после подобной болезни поможет диета:
- исключить быстрые углеводы, консервацию, алкоголь, копченые продукты, сладкие напитки,
- употреблять любые овощи, фрукты, орехи, масла, а также продукты, содержащие желатин: холодец (студень), заливную рыбу, желе.
Читайте также:





