Пупочная грыжа у взрослых операция на украине

Лечение грыж – Пластика грыж
Грыжа передней брюшной стенки — это патологическое выпячивание внутренних органов через дефект в брюшной стенки.
- грыжевой дефект (это то место в брюшной стенке, через которое происходит выпячивание грыжи);
- грыжевой мешок — это оболочки грыжи, состоящие из брюшины, фасции;
- содержимое грыжевого мешка (те внутренние органы, которые выходят в грыжевой мешок).
Грыжи брюшной стенки — это одна из самых распространенных хирургических патологий, которая, требует своевременного оперативного лечения. Грыжи могут встречаться в любом возрасте. У мужчин наиболее часто встречаются паховые грыжи, а у женщин пупочные грыжи.
Грыжи могут формироваться при сочетании нескольких предрасполагающих факторов, которые способствуют появлению дефектов в мышечно-апоневротическом слое.
Предрасполагающие факторы можно разделить на местные и общие.
- расширение и растяжение естественных отверстий брюшной стенки;
- врожденные дефекты передней брюшной стенки, которые существуют с самого рождения и через которые в последствие формируются грыжи;
- утрата эластичности тканей, вследствие возрастных изменений или, как следствие врожденной аномалии сое соединительной ткани;
- плохо зажившие послеоперационные раны передней брюшной стенки, которые приводят к дегенеративным изменениям в области формирующегося рубца и как следствие формирование грыжи;
- повышенное внутрибрюшное давление вследствие ожирения, асцита, либо другой патологии.
К общим факторам относятся: старший возраст, отягощенная наследственность, особенности телосложения, повышение внутрибрюшного давления при асците, ожирении, беременности.
- паховая грыжа;
- бедренная грыжа;
- пупочная грыжа;
- грыжи белой линии живота;
- послеоперационные рубцовые грыжи.
Это наиболее часто встречающаяся грыжа передней брюшной стенки. Как правило, причиной ее формирования являются анатомические особенности пахового канала у мужчин. Иногда при увеличении паховой грыжи она может опускаться в мошонку и тогда ее название пахово-мошоночная грыжа. Иногда может достигать больших размеров.

Установление диагноза паховой грыжи обычно не представляет особых трудностей, и только в начальных стадиях формирования, когда еще грыжевое выпячивание не выходит за пределы пахового канала, могут возникнуть трудности при диагностике. И для уточнения диагноза необходимо проведение ультразвукового исследования.
Одной из разновидностей грыжи живота является, так называемая грыжа Гилмора, которая чаще всего формируется у людей, которые занимаются активными видами спорта. Как свидетельствует исследования, чаще всего этой проблемой страдают футболисты – 58% случаев, хоккеисты (20%), борцы (17%), баскетболисты (12%), атлетическая гимнастика- 6%, теннисисты (5%).
Причины возникновения грыжи Гилмора. Большинство причин связанных с травмами или чрезмерными тренировками и нагрузками.
- частое растяжение, надрывы апоневроза наружной косой мышцы живота;
- растяжение и разрыв поперечной фасции живота;
- отрыв внутренней косой мышцы живота;
- разволокнение паховой связки;
- расширение поверхностного пахового кольца;
- ущемление паховых нервов.
Основным признаком грыжи Гилмора является боль и дискомфорт, которые локализуются в паховой области с иррадиацией бедро, область мошонки и яичек у мужчин и низ живота у женщин. Боль носит перемежающий характер, усиливается во время тренировок и ослабеет в состоянии покоя. При несвоевременном лечении симптом прогрессируют.
Точный диагноз сможет постановить только хирург. Наличие боли в паху на фоне расширения пахового кольца, при отсутствии других патологий, позволяет констатировать грыжу Гилмора. Для подтверждения диагноза иногда используют УЗИ, КТ, МРТ.
В начальных стадиях может проводиться консервативное лечение — медикаментозная противовоспалительная терапия, физиотерапия, массаж, ношение утягивающей одежды.
При прогрессировании состояния проводится хирургическая коррекция, направленная на восстановление целостности брюшной стенки с укреплением брюшной стенки сетчатыми материалами.
Бедренные грыжи чаще встречаются у женщин. Формирование бедренной грыжи связанно с расширением и увеличением размеров бедренного кольца и бедренного канала. Пациенты жалуются на наличие овального образования ниже паховой связки, на тянущие боли в области образования, с возможной иррадиацией боли по внутренней поверхности бедра. В отличие от паховой грыжи, грыжевое выпячивание расположено ниже паховой связки, а при паховой грыже выпячивание располагается выше паховой связки.
Грыжа более часто формируется у женщин, в результате беременностей и родов, в результате которых происходит растяжение и ослабление пупочного кольца с последующим формированием грыжевого выпячивания.
Данный вид грыжи формируются через расширенные естественные щели или отверстия между сухожильными волокнами, которые формируют белую линию живота. Такая грыжа может скрытой, когда грыжевое выпячивание не выходит за пределы брюшной стенки и находится в толще белой линии. Как правило, грыжевым содержимым, в начальных стадиях, является предбрюшинный жир, а в дальнейшем в процесс может вовлекаться и круглая связка печени, а иногда и кишечник и желудок.
Послеоперационные грыжи формируются в области послеоперационного рубца и, как правило, являются следствием различных осложнений при заживлении раны. Сначала появляется небольшое выпячивание, со временем увеличивается в размере и может занимать достаточно распространенные отделы брюшной стенки.
Одним из самых серьезных осложнений грыж является ущемление, которое обусловлено внезапным сдавливанием содержимого грыжевого мешка в грыжевых воротах. Чаще всего это происходит после резкого поднятия тяжестей либо в результате сильного натуживания. Чаще всего ущемлению подвергается большой сальник или петля тонкой кишки. На месте ущемления возникает нарушение кровообращения и может развиться некроз (омертвение) кишки. Ущемление органов — это грозное осложнение, которое может приводить к перитониту, непроходимости кишечника, и летальному исходу.
Лечение грыж передней брюшной стенки только оперативное. Способов не хирургической коррекции грыж не существует. Ношение различного вида бандажей не способно вылечить грыжу, а лишь ненадолго задержать развитие грыжи.
Необходимо четко помнить, что затягивание хирургического лечения достаточно опасно, и чревато развитием осложнений. При появлении первых признаков формирования грыжи, необходимо обратится на консультацию к хирургу для установления диагноза и определения тактики хирургического лечения.
- рассечение грыжи; удаление грыжевого мешка;
- вправление содержимого грыжевого мешка в брюшную полость;
- пластика грыжевого дефекта.
- пластика собственными тканями;
- пластика синтетическими материалами (сетки);
- комбинированная пластика (использование сетчатых имплантов в сочетании с пластикой местными тканями).
- пластики собственными тканями: пластика, Кукуджанову, по Шолдису;
- комбинированные пластики, с использованием сетчатых имплантов — операция Лихтенштейна, пластика Ривсу.
- эндоскопическая герниопластика (с предбрюшинным доступом и доступом через брюшную полость).
Различные виды эндоскопической герниопластики формирует заднюю стенку пахового канала с помощью сетчатого импланта как при операции по Лихтенштейну, но выполняются при помощи специального эндоскопического оборудования.
Такие грыжи могут быть устранены как стандартными методиками пластики местными тканями, так и с применением комбинированных методик с использованием сетчатых имплантатов. При наличии больших размеров грыжевых ворот целесообразно использовать сетчатые импланты для пластики грыжи. Кроме того, для пластики данного вида грыж можно использовать лапароскопические методы пластики грыж с применением специальных покрытых сетчатых имплантатов.

Современные методы лечения паховых, пупочных грыж, грыж белой линии живота, позволяют проводить операции амбулаторно и уже спустя 3-4 часа после операции пациентам покидать клинику на амбулаторное лечение.
Пластика послеоперационных вентральных грыж так же осуществляется с использованием комбинированных методов, т.е. для пластики применяются специальные сетчатые импланты и собственные ткани с различным вариантом расположения сетчатого импланта в тканях брюшной стенки.
Предоперационная подготовка включает всестороннее обследование пациента, включая стандартные методы обследования в сочетании с исследованием функции внешнего дыхания, что особенно важно при грыжах больших размеров.
В некоторых случаях требуется проведение предоперационной подготовки, направленной на нормализацию функции дыхания и сердечно-сосудистой системы, иногда нужна коррекция избыточного веса, а так же тренировки с повышением внутрибрюшного давления. При выявлении сопутствующей патологии, таких как: желчнокаменная болезнь, узловой зоб, варикозное расширение вен нижних конечностей, доброкачественные опухоли мягких тканей, возможно проведение сочетанных (симультанных) операций одновременно пластикой грыжи.
Всем пациентам с выявленными грыжами, после предоперационного обследования, показано оперативное лечение. Исключение — это пациенты с острыми инфекциями, дерматитами и экземой в области грыжевого выпячивания, с некоррегированными или декомпенсированными заболеваниями сердечно-легочной системой, почек, печени, женщины в поздних сроках беременности. В этих случаях показано постоянное ношение специального противогрыжевого бандажа, хотя это не излечивает грыжу, а лишь замедляет ее прогрессирование и снижает риски возможных осложнений.
После проведения предоперационного обследования и при необходимости предоперационной подготовки пациенты госпитализируются в клинику. В день госпитализации проводится операция одним из выбранных способов пластики. Операции при паховых грыжах, пупочных грыжах, грыжах белой линии живота, бедренных грыжах может проводиться под местной анестезией или под внутривенным обезболиванием. Операции при послеоперационных грыжах, а так же все эндоскопические виды пластик проводятся только под общим обезболиванием.
После пластики паховых грыжа, пупочных грыж, грыжах белой линии живота, бедренных грыж пациенты при нормальном течении послеоперационного периода могут спустя 3-4 часа или на следующий день покинуть клинику на амбулаторное лечение. После пластики послеоперационных грыж пребывание в клинике от 2 до 5 дней.
Как правило, на раны накладываются косметические швы, которые снимаются на 7-10 день. После операции рекомендуется ограничение физических нагрузок в течение 1-2 месяцев. В этот период желательно наблюдение у хирурга.
- Наша кафедра
- Научная работа
- Анестезиологи
- Бышовец Сергей Николаевич
- Гастропликация
- Бандажирование желудка
- Внутрижелудочный баллон
- Желудочное шунтирование
- Продольная резекция желудка
- Лапароскопия пупочной грыжи
- Лапароскопия паховой грыжи
- Паховая грыжа по Лихтенштейну
- Лапароскопия бедренной грыжи
- Пупочная грыжа через минидоступ
- Вентральная грыжа через минидоступ
- Лапароскопия вентральной грыжи
- Аноскопия
- Ректороманоскопия
- Удаление перианальных бахромок
- Удаление наружных геморроидальных узлов
- Тромбэктомия геморроидального узла
- Радиоволновое удаление анальной трещины
- Трансанальная геморроидальная деартериализация
- Флебология
- Компрессионная склерооблитерация
- Минифлебэктомия
- Эндовазальная лазерная коагуляция
- Эндовазальная электросварка
Удаление
- Главная
- Операции
- Абдоминальная хирургия
- Грыжи живота
- Лапароскопия пупочной грыжи
- 1
- 2
- 3
- 4
- 5

Лапароскопическая операция на пупочной грыже осуществляется при положении пациента лежа на спине, что дает возможность получить хороший обзор и свободный доступ к операционному полю, а также значительно снизить давление внутренних органов живота на брюшную стенку.
В таком положении больного хирург имеет возможность в любой момент изменить методику проведения операции, перейдя к традиционной технике открытого рассечения тканей брюшной стенки. Хирургическое вмешательство проводится при местной анестезии в случаях легкого и среднего по тяжести течения заболевания. Особенно тяжелые и запущенные случаи, а также серьезные ущемления, требуют полного наркоза и использования классических способов грыжесечения. Операция с применением лапароскопа может длиться от четверти часа до двух, что определяется в зависимости от сложности конкретного случая.
Техника проведения
Использование лапароскопа позволяет минимально повреждать брюшную стенку. Вместо традиционного достаточно длинного разреза в коже делается несколько проколов, которые со временем сглаживаются и становятся почти совсем незаметными:
- В области пупка;
- Слева от белой линии живота;
- Справа от средней линии.
Через средний прокол в брюшную полость погружается лапароскоп, через него же производится нагнетание углекислоты, что дает возможность приподнять купол живота и увеличить просвет брюшины.

В отличие от давно используемых традиционных методов, требующих открытого рассечения тканей, такая малоинвазивная техника работы сохраняет брюшную стенку в целости и дополнительно укрепляет ее сетчатым имплантатом, который накладывается изнутри. Принимая впоследствии все нагрузки на себя, сетка надежно удерживает внутренние органы, предотвращая рецидив грыжи на этом участке тела.
При обнаружении нагноения или непредвиденных осложнений врач имеет возможность перевести операцию в традиционный способ осуществления грыжесечения.
Использование видеокамеры позволяет достоверно оценить состояние пациента, выбрать наиболее подходящую тактику действий и провести их с максимальной точностью и аккуратностью. Именно поэтому лапароскопия становится все чаще применяемой методикой при удалении грыжи.
Ниже Вы можете посмотреть видео, которое демонстрирует выполнения лапароскопической ТАРР герниопластики (хирургическую операцию по лечению грыжи) без общего обезболивания по методике Fast Track Surgery. Операция проводится без фиксации сетчатого импланта, с использованием электросварки брюшины (безшовный метод), что сокращает время пребывания пациента в стационаре до 1-х суток (хирургия одного дня).
Послеоперационная реабилитация
Пупочная грыжа, удаленная методом лапароскопии, практически не дает рецидивов. Восстановление организма происходит за несколько дней, и буквально через неделю пациент может приступать к работе без физических нагрузок с условием обязательного ношения бандажа. Полное восстановление происходит за 1-3 месяца, что невозможно при традиционном методе проведения операции.
Благодаря минимальному вмешательству в организм такая методика редко дает осложнения, не оставляет спаек и значительных шрамов, что немаловажно с косметической точки зрения.
Когда проводится лапароскопия пупочной грыжи
Удаление грыжи под лапароскопическим наблюдением может производиться практически во всех случаях легкой и средней тяжести.
Лучшие результаты хирургического вмешательства получаются на стадии, когда грыжу еще можно вправить самостоятельно, если лечь на спину и аккуратно надавить на выступающую над пупком припухлость. Если уже произошло ущемление или началось разложение омертвевших тканей или содержимого кишки, необходимо использовать другие методики.
Вмешиваться в процесс консервативного лечения грыжи начинают с 5-ти летнего возраста ребенка – до этого еще есть шанс на естественное зарастание пупочного кольца.
Противопоказания
Грыжа не удаляется у маленьких детей – для ее лечения используют массаж пупочного кольца, бандаж, методы народной медицины.
Лапароскопическое вмешательство не осуществляется, если пациент уже проходил операции на внутренних органах и в области пупка образовались спайки.
Ущемленные грыжи удаляются с применением методики открытого разреза, поскольку в таком случае требуется тщательная очистка внутренней полости от источника воспалительного процесса.
Преимущества методики
Прогрессивная техника удаления грыж дает отличные результаты, потому что ее использование не требует значительного повреждения тканей брюшной стенки. Лапароскопии пупочной грыжи можно смело отдавать предпочтение при выборе способа оперативного вмешательства, поскольку она позволяет:
- значительно сократить реабилитационный срок после проведения операции;
- снизить до минимума риск рецидива;
- сохранить внешний вид тела – проколы практически не оставляют следов на животе;
- ускорить возврат пациента к привычному режиму жизни с полными нагрузками;
- предупредить появление спаек и других форм осложнений в результате проведенной операции.
Проведение операции в нашей клинике в Киеве
Лапароскопическая методика удаления пупочной грыжи на сегодняшний день является приоритетной у специалистов нашей клиники. Врачи, освоившие данную методику, регулярно проводят успешные операции, используя для работы современное медицинское оборудование. Наши хирурги активно используют метод электросварки брюшины над сетчатым имплантом, что позволяет сократить время операции и отказаться от дорогостоящего шовного и фиксационного материала.
Операция по удалению пупочной грыжи
Главная причина назначения операции – угроза ущемления грыжи . Ущемление обычно случается в самый неудобный момент: перед отпуском, большими праздниками, во время авралов на работе.
Вторая причина – косметический дефект. Живот с грыжей выглядит очень неэстетично.
Третья причина – грыжа с течением времени будет увеличиваться, и все равно придется делать операцию.
Важно! Лечение грыжи народными методами неэффективно. Самостоятельное закрытие дефекта возможно только у детей возрастом до 5 лет. Единственный возможный метод лечения пупочной грыжи у взрослых – оперативное лечение.

Методы лечения пупочной грыжи
Существует 3 способа проведения герниопластики :
- Классическая операция — через разрез. Наиболее травматичный метод с самым длительным периодом восстановления.
- Лапароскопическое удаление пупочной грыжи — через 2 прокола и небольшой разрез. Метод менее травматичный, но у него есть недостатки, связанные с нагнетанием газа в брюшную полость.
- Косметический способ — через небольшой разрез в пупке. Самый щадящий метод с наименее коротким периодом восстановления и идеальным эстетическим результатом.
Мы проводим все виды операций, но самой большой популярностью пользуется косметический способ по методике доктора Рейзина. Выбор вида хирургического вмешательства зависит от характера патологии в каждом индивидуальном случае.

Пластика пупочной грыжи по уникальной методике доктора Рейзина
Операция по удалению грыжи пупка проводится минидоступом 2—3.5 см, через кожную складку центра пупка. Поэтому косметическое лечение пупочной грыжи особенно актуально для молодых людей, которые переживают, как будет выглядеть рубец.
После заживления раны следов операции не видно даже с расстояния одного метра. При этом качество пластики мышечного дефекта не страдает. Косметическая герниопластика пупочной грыжи проведена более чем 1000 пациентам и показала прекрасные результаты как в физиологическом, так и в эстетическом плане.

Анестезия
В большинстве случаев этот вид хирургического вмешательства проводится под местной анестезией, что особенно актуально для пациентов преклонного возраста и с сопутствующей сердечной и легочной патологией.
Для местной анестезии применяются современные обезболивающие препараты: бупивакаин и наропин. Они обеспечивают отсутствие боли во время операции и в течение 6—12 часов после нее (в отличие 1—2 часов при использовании лидокаина и новокаина).
В случае пупочной грыжи большого или, наоборот, очень маленького размера, операция может быть проведена под комбинацией местной анестезии и в/в наркоза, спинномозговой или перидуральной анестезии. В любом случае пациент во время операции не испытывает боли.
Преимущества метода
- отсутствие видимых рубцов — послеоперационные шрамы на видны с расстояния 1 метра.
- восстановление естественной формы пупка — в ряде случаев пупок выглядит лучше, чем до болезни.
- быстрое восстановление — полная реабилитация в течение 2—4 недель.
- минимальная вероятность рецидива — дефект ушивается с применением сетки.
- недолгое пребывание в стационаре — вы сможете отправиться домой через 4—24 часа.
- операция без боли — используются эффективные местные анальгетики, по показаниям проводится общая или спинальная анестезия.
- продолжительность 50-90 минут
- после операции сразу можно ходить
- красивый пупок сразу на операционном столе
- не нужно снимать швы
Как проходит операция на пупочную грыжу
Подготовительный этап включает:
- Предоперационный осмотр для уточнения диагноза и исключения других заболеваний.
- Дооперационное обследование:
- если операция под местной анестезией: общие анализы крови и мочи, глюкоза крови, флюорография, УЗИ органов брюшной полости.
- перед общей или регионарной анеcтезией дополнительно назначается ЭКГ, биохимическое исследование крови, коагулограмма, предоперационный осмотр анестезиолога.
Удаление грыжи пупка проходит в несколько этапов:
- Врач делает разрез внутри пупка, отделяет от кожи и жировой клетчатки грыжевой мешок и возвращает его назад в брюшную полость. Благодаря этому исключается контакт с органами живота.
- Ликвидация дефекта брюшной стенки проводится с помощью современных пластических материалов – сеток. Используются макропористые сетки из полипропилена ведущих европейских производителей, их цена невысока и они прекрасно приживаются. Важно! В нашей клинике проведено более тысячи операций с применением полипропиленовых сеток различных производителей. Реакций отторжения сеток не наблюдалось.
- Сетка вшивается в самое анатомически удачное место передней брюшной стенки – предбрюшинное пространство (слой между внутренней оболочкой живота и мышцами). Размер сетки — от 6х6 см. Благодаря этому риск повторного возникновения грыжи снижается до минимума.
- Сетка фиксируется рассасывающимися нитями с периодом растворения 4—5 месяцев. Отверстие сшивается над сеткой непрерывным швом.
- Кожа пупка восстанавливается косметическим внутрикожным швом, что исключает необходимость снятия швов и позволяет принимать душ через 2 суток после операции.
Пациент может покинуть клинику через 2—3 часа после операции. 50% наших пациентов считают удобным для себя ночевать после операции в своей постели, сведя к минимуму свое пребывание в больнице (в основном это пациенты 18-50 лет). Остальные 50% покидают больницу на следующий день, после первой перевязки. На следующий день либо через день необходима встреча с хирургом для перевязки и послеоперационного осмотра. После операции нет ограничения в двигательной активности, приеме пищи и жидкости.
Для контроля заживления послеоперационной раны достаточно 2—3 послеоперационных осмотров.
Важно! В течение 30 дней после операции, для комфорта и лучшего заживления раны, желательно пользоваться компрессионным послеоперационным бандажом шириной 10 см.
Вероятность рецидива грыжи и как его избежать
По данным статистики вероятность развития рецидива варьируется от 2 до 40%, в зависимости от способа операции, анатомических особенностей пациента, возраста, размеров грыжи, сопутствующей патологии и вредных привычек.
Предотвратить рецидив может:
- Пластика грыжи с использованием сетки.
- Использование только качественного шовного материала
- Ограничение физической нагрузки после операции в течение 1—2 месяцев, ношение бандажа 1 месяц.
- Похудение при избыточной массе тела.
Операция по удалению пупочной грыжи в Киеве
В нашу клинику могут обращаться не только жители Киева, но и других городов Украины. Цена удаления пупочной грыжи зависит от множества факторов: состояния пациента, вида сетки, анестезии, особенностей техники операции, применяемых препаратов, срока пребывания в клинике. Точную стоимость операции по удалению пупочной грыжи после детального обследования назовет хирург.
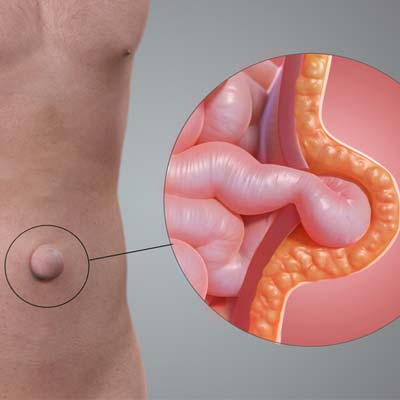
Одним из наиболее распространенных заболеваний нашего социума является пупочная грыжа. Она встречается у младенцев, женщин в положении или после нескольких беременностей. Также наблюдается и у мужчин более старшего возраста. Если у новорожденных справиться с пупочной грыжей можно при помощи специальных массажей, то у взрослых есть один метод лечения - хирургический.
Пупочная грыжа – это новообразование, похоже на шишку либо опухоль, которое уменьшается или увеличивается в размерах при горизонтальном положении, когда почти все органы брюшной полости выходят наружу.
Диагностика
В нашем госпитале опытные специалисты быстро и качественно, на уникальном оборудовании, проводят диагностику и необходимые обследования, после чего назначают лечение.
Пупочная грыжа - это бомба замедленного действия! Она опасно тем, что:
- органы, находящиеся в грыжевом мешке, могут быть защемлены, что несет серьёзную угрозу здоровью
- травмируются другие органы организма, образуются спайки
- попавший в грыжевой мешок сальник, сдавливаясь в воротах, нарушает кровоснабжение сегмента кишечника, что ведет к отмиранию их тканей
- может развиться копростаз - задержка каловых масс в кишечнике
- перитонит и другие осложнения, ведущие к летальному исходу
Особенно опасным является ущемление пупочной грыжи у беременных, так как может спровоцировать преждевременные роды или даже выкидыш.
Основными критериями появления грыжи может быть наследственность и заболевания внутренних органов; избыточный вес либо стремительное похудание; хронические запоры; длительный кашель (хронические заболевания легких); затруднения мочеиспускания (аденома предстательной железы, стриктура уретры, фимоз); занятия спортом, а также тяжелая работа, связанная с поднятием и перемещением большого веса.
Пупочная грыжа имеет ярко выраженную симптоматику, так как это видимое образование за пределами брюшной полости. Заболевание часто сочетаются с варикозной болезнью нижних конечностей, плоскостопием и геморроем.
Если у пациента наблюдаются боль и отечность в области грыжевого мешка, запоры, тошнота и рвота, потеря аппетита - это свидетельствует о том, что пупочная грыжа уже достаточно большая и препятствует продвижению кала по кишечнику.
Симптомы могут появится как внезапно (резкая боль в области пупка, покраснение и потемнение кожи вокруг него), так и по нарастающей (общая интоксикация, боль в суставах и мышцах, повышение температуры тела).
Если Вы жалуетесь на подобные симптомы - обратитесь за помощью к профильному врачу, который сможет диагностировать болезнь, обнаружить изменения на ранней стадии и определить выбор лечения.
При пупочной грыже квалифицированные специалисты нашего госпиталя блестяще проводят два вида операций: открытую и лапароскопию. И в первом, и во втором случае производится одна и та же манипуляция: имплантация синтетической хирургической сетки для поддержания мышечной стенки.
Открытая операция
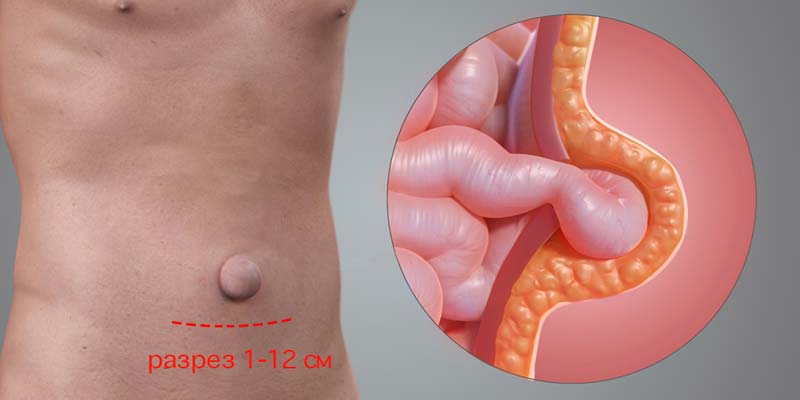
Основным преимуществом лапаротомии является надежность. Доступ к грыжевым воротам осуществляется через наружный разрез брюшной стенки, в области пупочного кольца. Если грыжа небольшая - длина разреза достигает от 1 до 3см, если же ее размер большой, то разрез может быть от 10 до 12см.
Открытая операция длится приблизительно 30-60 мин., и проходит таким образом:
- выделение и вскрытие мешка с содержимым грыжи
- устранение срощенных органов в грыжевом мешке
- вправление грыжевого мешка в брюшную полость
- закрытие отверстия синтетической сеткой; Не рожавшим женщинам, собирающимся забеременеть - сетку не ставят!
- ушивание грыжевого кольца и наложение косметического шва
Противопоказанием к операции может быть заболевание внутренних органов, хроническая инфекция или злокачественная опухоль органов брюшной полости.
Минусом открытой операции являются довольно большие разрезы, продолжительный процесс восстановления (от 1-го до 3-х месяцев), болевые ощущения и дискомфорт в послеоперационный период. Вероятность инфекционных осложнений и рецидивы болезни.
- Пациент связывается с Координационным Центром, приезжает и проходит квалифицированную консультацию у врача, после чего ему назначаются необходимые обследования и анализы.
- Обязательные консультации у хирурга и анестезиолога, в случае необходимости - у терапевта и кардиолога. Только после этих обследований, которые делаются в течение 1-го дня, пациент будет допущен к операции.
- Также в 1-й день делаются клинический и биохимический анализ крови, электрокардиограмма, флюорография.
- На 2-й день проводят операцию, используя общую анестезию.
- Через день после операции пациент может покинуть госпиталь
- Швы снимаются на 7-е либо 10-е сутки.
Востановительный процесс занимает от 1 до 3 месяцев.
Лапароскопический метод лечения пупочных грыж
Наиболее современным и прогрессивным методом лечения пупочных грыж является лапароскопия. Главным преимуществом данной операции является то, что есть возможность одновременного устранения нескольких грыж, если они имеются, и удаления аппендикса и кист. Также, если у пациента диагностирован диастаз (расхождения) прямых мышц живота, часто сопровождающий пупочную грыжу, то в ходе основной операции проводится и его коррекция. Это повышает эффективность хирургического вмешательства, снижает вероятность осложнений и рецидивов, возникающих при проведении открытых операций.
Лапароскопия показана как при пупочной грыже, так и при паховой – в обоих случаях происходит вживление качественной хирургической сетки. Со временем сетчатый имплантат обрастает тканями организма и в дальнейшем становится практически неотличим от естественных. Более того, один из слоев сетки сделан из специального химического соединения, что сводит к нулю образование спаек между эндопротезом и органами брюшной полости.
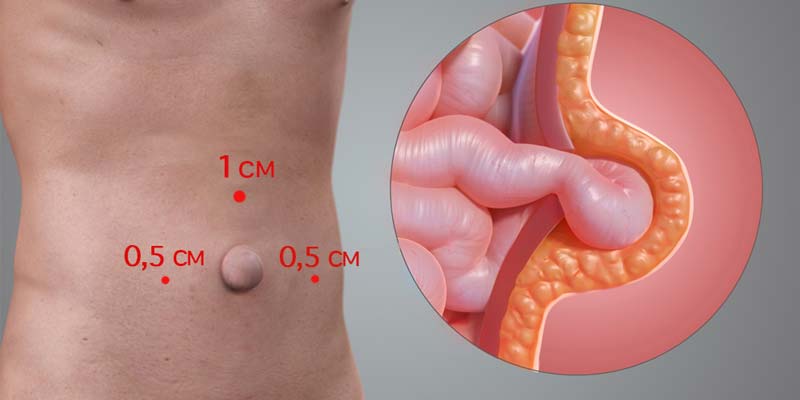
Операция проводится по тому же принципу, что и при открытом доступе. Разница состоит в том, что вместо множества разрезов, как при открытой операции, при Лапароскопии производят всего 3-и прокола на боковых поверхностях живота, через которые вводятся специальные инструменты и лапароскоп, позволяющий следить за ходом операции на большом HD мониторе.
Операция длится от 20 до 30 минут, под общей анестезией. При этом происходит следующее:
- освобождение грыжевого мешка от содержимого
- возвращение петли кишечника и сальника в брюшную полость
- введение в полость живота, через один из разрезов, синтетической сетки индивидуальной формы
- прикрепление имплантата к брюшной стенке, при помощи специального стиплера. Не рожавшим женщинам, собирающимся забеременеть - сетку не ставят!
- формирование косметического внутрикожного шва специальным шовным материалом.
Лапароскопический метод лечения пупочной грыжи подходит всем возрастным группам и является очень успешным, так как при минимальном хирургическом вмешательство имеет низкий уровень осложнений и короткий постоперационный период. Реабилитация протекает быстро, уровень болевых ощущений и риск возникновения инфекций мал, а послеоперационные рубцы практически отсутствуют.
- Пациент связывается с Координационным Центром, приезжает и проходит квалифицированную консультацию у врача, после чего ему назначаются необходимые обследования и анализы.
- Обязательные консультации у хирурга и анестезиолога, в случае необходимости - у терапевта и кардиолога. Только после этих обследований, которые делаются в течение 1-го дня, пациент будет допущен к операции.
- В 1-й день также делаются клинический и биохимический анализ крови, электрокардиограмма, флюорография.
- На 2-й день проводят операцию, используя общую анестезию.
- Первые 1-2 часа после операции пациент находится в палате интенсивной терапии, где отходит от наркоза.
- Швы снимают на следующий день, пациент встает с постели, пьет и принимает жидкую пищу.
- Выписка из госпиталя на 2-ой день после операции.
Лапароскопию не рекомендуют делать лицам, имеющим иммунодефицит, ВИЧ-инфекцию и печеночную недостаточность. Также операцию не проводят женщинам во время менструации.
Реабилитационный период и возвращение к полноценной жизни происходит через 7 - 14 дней.
Операция не сказывается на ограничениях в интимной жизни, но к интенсивным занятиям спорта лучше приступить через месяц.
Для профилактики возникновения пупочной грыжи следует соблюдать ряд правил: тренировать мышцы живота; избегать чрезмерных физических нагрузок и поднятия тяжестей; следить за собственным весом и режимом питания; во время беременности носить бандаж.

Приоритетное направление в работе – использование миниинвазивных методов операций, что даёт возможность пациенту испытывать меньшие дискомфорт пребывания на больничной койке, снизить послеоперационный болевой синдром, уменьшить вероятность осложнений, раннее восстановление трудоспособности и, конечно же, косметический эффект.
Читайте также:


