Протокол операции грыжесечение вентральной грыжи
При поступлении жалобы на вправимое грыжевое выпячивание в области послеоперационного рубца.
При осмотре: состояние удовлетворительное, кожные покровы и слизистые обычной окраски, сухие, периферические л/узлы не увеличены. Пульс 74 уд. в минуту, АД 140/90 мм.рт.ст., живот мягкий, безболезненный во всех отделах, в области рубца определяется грыжевое выпячивание мягкоэластической консистенции, безболезненное при пальпации, размерами 10х15 см. Кожа над грыжевым выпячиванием рубцово изменена. Симптом кашлевого толчка положителен, печень перкуторно без изменений, асцита нет, дизурии нет.
Показаниями к операции являются:
- Постоянные и периодические боли, увеличение в размерах грыжевого выпячиванния;
- Ограничения в трудоспособности и в повседневной деятельности больных, риск развития осложнений.
Противопоказаний у данной пациентки не имеется.
Операция будет складываться из двух этапов:
1) грыжесечение - выделение грыжевого мешка, вскрытие его, вправление внутренностей, прошивание и перевязка мешка в области шейки и отсечение его.
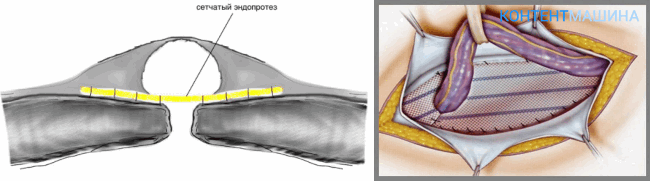
2) пластика передней брюшной стенки с использованием полипропиленовой сетки.
Для данной операции оптимальным методом обезболивания является местное обезболивание. Применяется метод местной нейролептаналгезии, что позволяет добиться достаточного обезболивания и миорелаксации в области операционного поля, а так же позволяет сохранять больного в сознании в течение операции.
Операция: Грыжесечение с пластикой передней брюшной стенки с использованием полипропиленовой сетки
Хирург: Вознесенский Дмитрий Юрьевич
Ассистент: Антон Геннадьевич
Анестезиолог: Дубко Ольга Николаевна
Вид обезболивания: местное
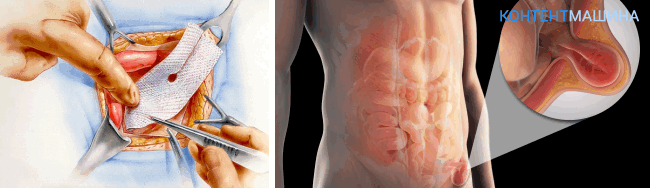
Выполнена срединная лапаротомия с иссечением старого послеоперационного рубца. Рассечены кожа и подкожно-жировая клетчатка до апоневроза. Выделен грыжевой мешок размером 10 х 15.
Грыжевой мешок вскрыт. Содержимым является подпаянные петли тонкой кишки, которые отделены тупым и острым путями. Апоневроз по краям выделен из рубцовых тканей. Края апоневроза мобилизированы, частично иссечены. Выделена париетальная брюшина вместе с брюшиной грыжевого мешка. Брюшина сшита край в край отдельными узловыми швами, на нее наложена полипропиленовая сетка. Края апоневроза сшиты край в край. Контроль гемостаза. Ушивание подкожно-жировой клетчатки и кожи. Асептическая повязка.
Бируля Валентина Федоровна, 68 лет, находилася в больнице им. Петра Великого с 24.11.2010 по 10.12.2010.
Клинический диагноз: Послеоперационная вентральная вправимая грыжа, состояние после холецистэктомии в 1988 г.
Жалобы при поступлении на вправимое грыжевое выпячивание в области послеоперационного рубца.
Состояние больной удовлетворительное. Положение активное. Тоны сердца ясные. Пульс 80 уд. в мин., ритм правильный. АД - 140/90 мм.рт.ст. При аускультации жесткое дыхание, хрипов нет.
Живот правильной формы, участвует в дыхании всеми отделами, при пальпации мягкий, безболезненный во всех отделах. В области послеоперационного рубца определяется выпячивание плотно-эластической консистенции, вправимое в положении лежа в брюшную полость. Симптом кашлевого толчка положительный.
Общий анализ крови, показатели биохимии крови и общего анализа мочи в пределах нормы. Австр. Антиген, RW, ВИЧ отрицательны. Группа крови I, резус положительный.
ФГДС: атрофический гастрит. Недостаточность кардии. Противопоказаний к оперативному лечению нет.
Rg легких: на обзорной рентгенограмме органов грудной клетки свежих очагово-инфильтративных изменений не выявлено. Легочный рисунок усилен за счет сосудистого компонента. Корни легких фиброзированы. Синусы свободны.
01.12.2010. пациентке было выполнено грыжесечение с пластикой передней брюшной стенки с использованием полипропиленовой сетки. Послеоперационный период протекал гладко, без осложнений, швы сняты на 8-е сутки, раны зажили первичным натяжением. Пациентка выписывается домой в удовлетворительном состоянии.
Ограничение физических нагрузок в течение 6 месяцев.
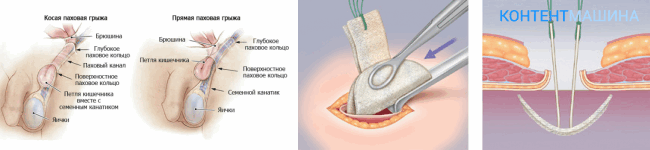
Диагноз до операции: Левосторонняя паховая грыжа.
Операция: Грыжесечение с пластикой местными тканями.
Начало операции: 11:40
Продолжительность: 45 минут.
Операционное поле дважды обработано раствором бетадина. Под СМА разрезом длиной 8 см. параллельно и на 2 см выше левой паховой складки рассечены кожа и подкожная клетчатка. Вскрыт паховый канал. Обнаружена паховая грыжа, размерами 5,0*5,0см. Грыжевой мешок вскрыт, содержимого нет. Грыжевой мешок прошит, перемещён. Произведена пластика задней стенки пахового канала местными тканями. Гемостаз по ходу операции – сухо. Послойное ушивание операционной раны. Бетадин. Асептическая повязка.
Послеоперационный диагноз: Левосторонняя паховая грыжа.
Дневники послеоперационные
Жалобы на умеренные боли в области послеоперационной раны.
Состояние ближе к удовлетворительному.
В легких дыхание везикулярное, хрипов нет
ЧСС 72 в мин. АД 130/70 мм.рт.ст. Живот не вздут, при пальпации мягкий, умеренно болезненный в области послеоперационной раны. Перитонеальных симптомов нет.
Физиологические отправления не нарушены.
Перевязка: рана чистая, отделяемого нет, инфильтратов, отека,гиперемии нет. Бетадин, асептическая повязка.
Заключение: у пациентки на 1-е сутки после грыжесечения слева, аллопластики. Течение послеоперационного периода без осложнений. Продолжить консервативное лечение, перевязки.
Жалоб активно не предъявляет. Нормотермия. Состояние ближе к удовлетворительному. Кожные покровы физиологической окраски.
В легких дыхание везикулярное, хрипов нет.
Тоны сердца приглушены, ритмичные, ЧСС 77 в мин. АД 130/80 мм.рт.ст.
Живот не вздут, при пальпации мягкий безболезненный во всех отделах. Инфильтраты в брюшной полости не определяются. Перитониальных симптомов нет.
Физиологические отправления не нарушены.
Перевязка: рана чистая, отделяемого нет, инфильтрата, отека, гиперемии нет. Бетадин, асептическая повязка.
Продлена консервативная терапия.
Жалобы на умеренные боли в области послеоперационной раны.
В легких дыхание везикулярное, хрипов нет.
ЧСС 78 в мин. АД 140/70. Живот не вздут, при пальпации мягкий, умеренно болезненный в области послеоперационной раны. Перитониальных симптомов нет.
Физиологические отправления не нарушены.
Перевязка: рана чистая, отделяемого нет, инфильтратов, отека, гиперемии нет. Бетадин, асептическая повязка.
Заключение: у пациентки 7-е сутки грыжесечения справа, аллопластики. Продолжить консервативное лечение, перевязки.
Эпикриз
Кусая Валентина Матвеевна 63 года. Находится на стационарном лечении в ХО№1 ФГУЗ ОНОКЦ ФМБА России с диагнозом левосторонняя паховая грыжа. Поступила с жалобами на наличие опухолевидного образования в лнвой паховой области, ноюшие боли.
Поступила в стационар в плановом порядке по направлению хирурга поликиники. Было проведено, обследование и оперативное лечение – грыжесечение с пластикой местными тканями.
ОАК: HB-149 г/л, Эр-4.71, лейкоциты-8.1, сегментоядерные-67, эозинофилы-1, лимфоциты-22, моноциты-9, СОЭ-4 мм/ч.
ОАМ: Цвет – соломенно-желтый. Прозрачность – прозрачная. Удельный вес - 1010 г/л. Реакция – кислая. Белок – нет. Сахар – нет. Эпителий плоский – отсут. Лейкоциты - 1-2 в п/з .Эритроциты – 0-1 в п/з.
Биохимический анализ крови: общий белок-64.8, АСТ-33.7, АЛТ-19.8, билирубин-17.8, мочевина-8.5, креатинин-83.
Состояние удовлетворительное. Активных жалоб не предъявляет.
В легких дыхание везикулярное, хрипов нет. ЧДД 17 в мин.
Тоны сердца приглушены, ритм правильный АД 130/80 мм.рт.ст.
Живот мягкий безболезненный.
Препараты, назначенные участковым терапевтом, принимает в полном объеме.
Противопоказаний для проведения планового оперативного вмешательства нет.
В процессе лечения отмечена положительная динамика. Лечение продолжается.
Прогноз в отношении заболевания благоприятный при добросовестном лечении и соблюдении режима больного; в отношении жизни прогноз благоприятный, учитывая своевременность предпринятого лечения и благоприятную динамику на этом фоне; в отношении трудоспособности - временная утрата трудоспособности.
1. Общая хирургия: учебник / Гостищев В.К. - 4-е изд., перераб. и доп.
2. Елизаровский С.И., Калашников Р.Н.Оперативная хирургия и топографическая анатомия.- М., 1979.
3. Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. - Благовещенск: Амурск. гос. мед. академия, 2010 год.
Дата_________________ Подпись куратора_______________
Оценка______________ Подпись преподавателя_______________

- Разновидности операций при грыжах
- Когда проводится герниопластика
- Противопоказания к герниопластике
- Предоперационная подготовка
- Самостоятельная подготовка
- Виды операций и способы пластики
- Метод Лихтенштейна
- Метод Бассини
- Метод Мейо
- Метод Постемского
- Метод Сапежко
- Послеоперационный период
- Осложнения после герниопластики
Герниопластика или пластика грыжи это операция по удалению грыжи или грыжесечению. Грыжа – это патологическое состояние, при котором внутренние органы выходят из полости через аномальные или естественные расхождения тканей.
Для лечения грыж применяют оперативные методики, т.к. консервативные стратегии не дают результата и являются лишь профилактикой.
Разновидности операций при грыжах
Существует два способа коррекции грыжевых выпячиваний:
- ненатяжная герниопластика;
- натяжная герниопластика.
При оперативном вмешательстве натяжного типа врач для перекрытия грыжевых ворот использует ткани пациента. Стягивая и сшивая края в области с патологическим расхождением и выпячиванием.
Операции ненатяжного типа подразумевают использование искусственных барьеров (сеток). Которые перекрывают грыжевые ворота и препятствуют выходу органов из полости.
Со временем вживленный барьер покрывается фиброзной тканью, создавая надежное препятствие для грыжи и сводя риск рецидивов к минимуму.
Хирург может сочетать натяжную и ненатяжную технику.
Разновидности герниопластики по доступу:
- лапароскопическая;
- открытая.
Лапароскопическая герниопластика относится к малоинвазивным методикам. Хирург формирует несколько проколов (от 5 до 12 мм) в области локализации грыжи. Затем в проколы водят инструменты, удаляют деформированные ткани (грыжевой мешок), вправляют выпяченную часть органа и блокируют грыжевые ворота.
Открытая герниопластика проводится через разрез в брюшной стенке. Хирургический разрез не превышает 10 см. Врач производит манипуляции по иссечению грыжевого мешка, вправлению органа, перекрывает грыжевые ворота и послойно ушивает ткани.
Когда проводится герниопластика
Оперативная методика рекомендована в обязательном порядке пациентам, у которых течение болезни осложняется прочими факторами:
- защемление грыжевого мешка;
- повторные грыжи после ранее перенесенной операции по коррекции грыжевых выпячиваний;
- грыжи в области ранее наложенных швов (в т.ч. в зарубцевавшемся состоянии);
- опасность разрывов грыжи;
- спайки в брюшной полости;
- нарушения функций кишечника.
Противопоказания к герниопластике
Перед назначением операции лечащий врач должен оценить целесообразность хирургического вмешательства и вытекающие риски.
При наличии относительных противопоказаний операцию переносят до момента, пока состояние пациента не стабилизируется:
- инфекционные поражения;
- шоковые состояния;
- беременность;
- терминальные состояния.
- возраст от 70 лет (пожилым пациентам операции по иссечению грыжевых выпячиваний проводят только при ущемлении);
- тяжелые заболевания легких и сердечно-сосудистой системы;
- цирроз печени;
- сахарный диабет;
- грыжи, возникшие после паллиативного лечения злокачественных опухолей.
Предоперационная подготовка
Процедура подготовки к герниопластике включает в себя сдачу анализов и осмотр у специалистов (хирург, анестезиолог и терапевт).
Список обязательных анализов:
- анализ мочи и крови (общий);
- биохимический анализ крови;
- флюорография;
- электрокардиограмма;
- анализ на ВИЧ, сифилис и гепатиты;
- анализ на группу и резус крови, свертываемость;
- ультразвуковой анализ органов брюшной полости.
ВНИМАНИЕ! Пациент в обязательном порядке должен рассказать врачу о приеме лекарственных средств, чтобы исключить осложнения на фоне употребления антикоагулянтов и кроверазжижиющих препаратов.
Не позднее чем за сутки до назначенной операции, больной должен предоставить врачу результаты анализов. За ночь до процедуры необходимо принять гигиенический душ. Крайний прием пищи разрешен вечером, накануне перед операцией.
ВНИМАНИЕ! При крупных вентральных грыжах больному могут назначить клизму.
Виды операций и способы пластики
Независимо от метода хирургического вмешательства ход операции включает в себя основные этапы:
- Введение наркоза или обезболивающего средства.
- Обработка кожных покровов.
- Организация хирургического доступа (рассечение тканей или формирование проколов).
- Изучение грыжи и определение радиуса удаления тканей (удаляют, как правило, нежизнеспособную ткань и воспаленные элементы).
- Вправление органа.
- Пластика грыжевых ворот.
- Сшивание рассеченных тканей.
Существует несколько способов пластики грыжевых ворот. Зачастую хирург отдает предпочтение ненатяжному способу. Правильно подобранная стратегия коррекции ворот выпячивания позволяет избежать рецидивов и облегчить послеоперационный период.
Методика достаточно проста и не подразумевает сложной предварительной подготовки. Способ подходит для коррекции бедренной, паховой и пупочной грыжи, грыж белой линии.
Хирург перекрывает место выпячивания органа с помощью сеточного материала, устанавливая его под мышечный апоневроз. Фасцию и мышцы не травмируют.
Герниопластика по Лихтенштейну может проводиться через открытый и через лапароскопический доступ.
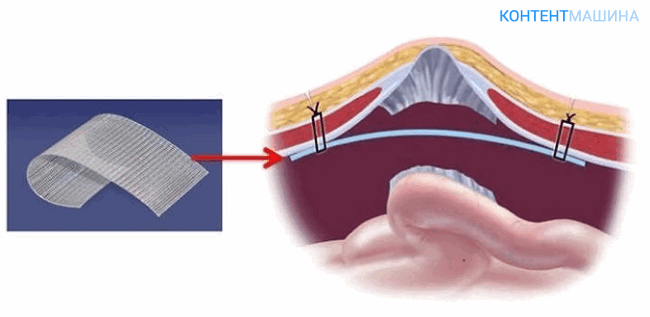
Метод используют при прямых и косых грыжах пахового отдела. Хирургический доступ формируют непосредственно над грыжей, затем производят вправление и иссечение тканей.
На финальном этапе края косых мышц пресса сшивают с паховой связкой.
Грыжесечение по Мейо – это натяжная операция. Метод применяют в случаях, когда у пациента диагностирована пупочная грыжа и грыжа белой линии живота. Хирург рассекает кожные покровы, обходя пупок.
После этого кожу и клетчатку отделяют от грыжи и разрезают пупочное кольцо поперечным разрезом. Часть грыжевого мешка вправляют в полость, а часть удаляют.
Поэтапно подшиваются верхний и нижний края прямой мышцы. Врач накладывает ткани послойно, создавая прочный барьер.
Натяжная операция подразумевает полное удаление пахового канала и его искусственное дублирование.
Семенной проток размещают в физиологичном положении.
Грыжесечение по Сапежко применяют при пупочных грыжах. Кожу над грыжей и пупок удаляют, а грыжевой мешок частично иссекают (его содержимое при этом вправляют внутрь).
Грыжевые ворота рассекают горизонтальным разрезом. На финальном этапе операции хирург создает дупликатуру.
Послеоперационный период
Строгий послеоперационный период длится 12 часов. В течение этого времени больному показан постельный режим. Вечером в день операции можно начинать употреблять жидкости, приподниматься и поворачиваться из положения лежа.
Ходить разрешено уже через сутки после операции. Привычный режим питания можно возобновить через неделю после герниопластики.
Снятия швов не требуется, а обработку швов больной проводит самостоятельно. В качестве средства для обработки применяется слабый раствор йода или марганцовки.
Осложнения после герниопластики
Осложнения после операции по коррекции грыж встречаются редко, но возможны:
- инфицирование раны;
- рецидив;
- повреждение органов и тканей брюшной полости;
- образование спаек;
- миграция и отторжение имплантата.
Мой личный опыт использования сетчатых имплантов в лечении послеоперационных вентральный грыж насчитывает более 450 операций, выполненных открытым и лапароскопическим доступами, начиная с 1994 года. За это время было опубликовано много научных работ и авторских изобретений по вышеуказанной теме. Особенности собственных методов хирургического лечения вентральных грыж изложены в этом разделе. В настоящее время большая часть пациентов (более 80%) оперируется мной с использованием лапароскопического доступа.
Показания к операции, методика отбора пациентов.
Послеоперационные вентральные грыжи Лечение у профессора
Показания к оперативному лечению не зависят от размера грыжевых ворот и грыжевого мешка, типа грыжи, симптомов и возраста пациента. Наличие послеоперационной грыжи является показанием к оперативному лечению.
Во избежание осложнений грыжи, рекомендована хирургическая коррекция, даже пациентам с бессимптомными послеоперационными грыжами.
Цель оперативного вмешательства состоит в облегчении симптомов (боли и дискомфорта), предотвращение осложнений (ущемления, дыхательных нарушений или поражений кожи), или для лечения острых осложнений со стороны желудочно- кишечного тракта (ущемления кишки, сальника, развитие странгуляционной, обтурационной или спаечной кишечной непроходимости).
Экстренные операции по поводу абдоминальных грыж ( ущемление, острая кишечная непроходимость, флегмона грыжевого мешка) выполняются в 50% случаев наблюдения за грыжами и сопровождаются высокой частотой осложнений. Что еще раз подталкивает хирургов к выполнению операций в плановом порядке.
Перед оперативным вмешательством необходимо проведение УЗИ брюшной стенки, грыжевых ворот, мешка и брюшной полости. В некоторых случаях может быть рекомендовано КТ или МРТ исследование для более точной предоперационной диагностики, особенно при посттравматических грыжах, у пациентов с ожирением, а также у пациентов с грыжами большого размера без четких границ грыжевых ворот или с редкими грыжами, например, поясничными. Целесообразно использовать эти исследования при оценке рецидива грыжи и для определения местоположения сетки в послеоперационном периоде.
Использование сетчатого импланта в хирургическом лечении послеоперационных грыж
Открытая и лапароскопическая пластика послеоперационных грыж с применением сетчатых имплантов в настоящее время широко применяется в странах западной Европы и США.
С точки зрения рецидивирования грыжи, существующие доказательные данные достаточны, чтобы рекомендовать имплантацию сетки при пластике любых дефектов брюшной стенки, в том числе, при паховых, послеоперационных, или пупочных грыжах, вне зависимости от их размера. Так, как герниорафия (ушивание дефекта нитями) в чистом виде сопровождается неоправданно высокой частотой рецидивов.
Открытые операции при послеоперационных грыжах
В настоящее время открытые методики могут применяться тем пациентам, которым противопоказана общая анестезия с вентиляцией легких (неприемлемое условие для выполнения лапароскопических операций). В таком случае делается лапаротомный доступ под перидуральной анестезий. Крайне редко возникают показания к открытому доступу при многократных и повторных вмешательствах, в случае выраженного спаечного процесса и не возможности ликвидировать его лапароскопическим доступом.
Техника операции
Начальные этапы оперативного вмешательства проводятся по стандартной схеме. Иссекается участок кожи в проекции грыжевого мешка. Грыжевой мешок выделяется из окружающей подкожной жировой клетчатки, выделяются края апоневроза вокруг грыжевых ворот.
Грыжевой мешок вскрывается, в брюшную полость вводится рука оперирующего хирурга, под контролем которой проводится диссекция в брюшной полости (рассечение спаек) и в предбрюшинном пространстве. После иссечения избытков грыжевого мешка, края его ушиваются. В сформированный карман, в зависимости от типа пластики, укладывается сетка,

Рис. 1. Варианты имплантационных герниопластик.
В связи с разным расположением сетки в области грыжевых ворот различают 4 типа имплантционных герниопластик используя, как классификационный принцип, позицию сетки к апоневротическим структурам (рис.1).
При onlay технике имплантант подшивается на апоневроз прямых, или наружних косых мышц живота непосредственно контактируя с подкожной жировой клетчаткой.
При inlay технике имплантант располагается на прямой, или наружной косой мышце, изолируясь от подкожного жирового слоя одноименными апоневрозами.
При underlay технике имплантант располагается за мышечным слоем, как правило, отграничиваясь от брюшной полости поперечной фасцией и поперечной мышцей живота. Нередко к данной группе относят имплантационные методики, когда имплантант укладывается непосредственно на заднюю поверхность прямых мышц и отграничивается от брюшной полости использованием всего комплекса тканей (задний листок прямой мышцы живота, поперечная фасция, поперечная мышца) ( Рис.2).

Рис. 2. Техника герниопластики underlay.
Варианты герниопластик с расположением имплантанта между наружной и внутренней косыми мышцами можно отнести как к inlay, так и к underlay техникам, но последний вариант патогенетически более обоснован, что признается большинством научных школ.
При sublay-герниопластике имплантант располагается в предбрюшинной клетчатке, отграничиваясь брюшиной от органов брюшной полости.
При описании методик вмешательств и в своей клинической работе мы применяем классификацию с выделением onlay, inlay (inlay + sublay + underlay) техник.
При выполнении герниопластики по inlay-методу сетчатый имплантант помещается в предбрюшинном пространстве позади апоневроза. Основными вариантам данного способа являются фиксация сетчатого имплантанта под апоневроз без его ушивания и сшивание апоневроза с расположением сетчатого имплантанта под ним.
В сформированный карман в зависимости от вида пластики укладывается сетка, которая фиксируется узловыми швами.
Таким образом, во всех выше приведенных случаях аллогенный материал отграничивается от подлежащей жировой клетчатки, тем самым значительно уменьшая экссудацию и вероятность развития осложнений.
При фиксации сетчатого имплантанта под апоневроз без ушивания последнего, преимущества данного способа уменьшаются, так как происходит контакт аллогенного материала с подкожным жировым слоем.
Вопрос дренирования послеоперационной раны и варианты его осуществления достаточно широко дискутируется в хирургическом обществе. В нашей клинике при закрытии грыжевых дефектов с использованием имплантантов небольших размеров (условно до 10 х 10 см) и при выполнении inlay пластики, рана дренируется выпускником или пассивным трубчатым дренажом на одни сутки. При герниопластики больших дефектов проводится дренирование двумя трубчатыми дренажами. Следует отметить, что во всех случаях нами применяется наложение компрессионных повязок (поясов) на все время нахождения в стационаре и до 3 месяцев послеоперационного периода. Мы практически никогда не применяем методику пункционного способа дренирования так называемой остаточной полости, пожалуй, за исключением случаев с формированием сером более 100 мл, что за весь период деятельности наблюдалось только в одном случае.
Активный способ дренирование применяется в случаях пластики гигантских грыж. Для чего используется общепринятая система Редона. Дренажи удаляются, обычно на 3-5 сутки. Случаев достаточно выраженной экссудации, с выделением (по литературным данным) до 300 и более мл экссудата мы не отмечали ни разу.
Таким образом, современный арсенал сетчатых имплантов и различных методов коррекции послеоперационных вентральных грыж позволяет хирургу найти индивидуальный подход к лечению каждого конкретного случая и выполнить оптимальный вид оперативного вмешательства с хорошим отдаленным результатом.
СПИСОК ОБУБЛИКОВАННЫХ РАБОТ ПО ТЕМЕ ВЕНТРАЛЬНЫЕ ГРЫЖИ
- Пучков К.В., Селиверстов Д.В., Гаусман Б.Я., Полит Г.Г., Ущемленная надпузырная внутренняя срединная грыжа // Клиническая хирургия. - 1993. - №4. - С.68.
- Пучков К.В., Филимонов В.Б., Тилов Х.И. Оперативное лечение паховых грыж с использованием сетчатого имплантата // Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. - 2002. - Т.12, №5. - С.10.
- Пучков К.В., Филимонов В.Б., Тилов Х.И. Использование сетчатого имплантанта для хирургического лечения паховых грыж // Актуальные вопросы герниологии: материалы конф. - М., 2003. - С.48.
- Пучков К.В., Филимонов В.Б., Бекк А.В., Тилов Х.И., Швальб А.П., Осипов В.В. Аллопластика паховых грыж полипропиленовым имплантатом: экспериментальное и клиническое исследование // Тихоокеанский мед. журн. - 2003. - №1 (11). - С.81 - 83.
Лапароскопическая герниопластика в 3D-эндоскопии (профессор К.В. Пучков, апрель 2013 года ( г. Москва).
Лапароскопическая пластика послеоперационной вентральной грыжи (профессор К.В. Пучков, ноябрь 2012 года ( г. Москва).

«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное - свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
СОСТАВИТЕЛИ
| 1. | Калиш Юрий Иванович | Руководитель отделения общей и лазерной хирургии, д.м.н., профессор |
| 2. | Аметов Ленур Зудиевич | Старший научный сотрудник отделения общей и лазерной хирургии, к.м.н |
| 3. | Хан Геннадий Васильевич | Старший научный сотрудник отделения общей и лазерной хирургии, к.м.н |
| 4. | Шаюсупов Анвар Рустамович | Младший научный сотрудник отделения общей и лазерной хирургии |
ПРОТОКОЛЫ ОРГАНИЗАЦИИ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКОЙ ПОМОЩИ ПРИ УЩЕМЛЕННЫХ ГРЫЖАХ
МКБ - 10 К40.3 - К 45.8
Ущемленная грыжа — внезапное или постепенное сдавление содержимого грыжи в ее воротах.
Ущемление является самым опасным осложнением грыжи.
Летальность больных возрастает с возрастом, варьируя между 3,8 и 11%. Некроз ущемившихся в грыже органов наблюдается не менее чем в 10% случаев.
ОТБОР БОЛЬНЫХ
Больные, поступившие в приемное отделение с жалобами на боли в животе должны быть целенаправленно осмотрены на наличие грыжевого выпячивания в типичных местах.
На основании жалоб, анамнеза и данных объективного обследования больные с ущемленными грыжами должны быть разделены на группы:
1 группа - ущемленная грыжа;
2 группа - осложненная флегмоной грыжевого мешка.
3 группа - вправившаяся ущемленная грыжа;
Главной задачей обследования больных с ущемленными грыжами является выделение пациентов, требующих интенсивной предоперационной подготовки. К ним относятся, прежде всего, больные с осложненными ущемленными грыжами.
КЛАССИФИКАЦИЯ
5) грыжа Литре (ущемление дивертикула Меккеля).
Наиболее часто встречаются:
1) паховые грыжи;
2) бедренные грыжи;
3) пупочные грыжи;
4) послеоперационные вентральные грыжи;
5) грыжи белой линии живота;
6) грыжи редких локализаций.
По размерам дефекта апоневроза (грыжевых ворот) в поперечном измерении
- Малая (W1) до 5 см
- Средняя (W2) от 5-10 см
- Большая (W3) от 10-15 см
- Гигантская (W4) более 15 см
согласно классификации К.Д. Тоскина и В.В. Жебровского 1990 г.
Ущемленная грыжа может сопровождаться острой кишечной непроходимостью, которая, как правило, протекает по механизму странгуляционной непроходимости, выраженность которой зависит от уровня странгуляции.
При всех видах и формах ущемленной грыжи тяжесть расстройств имеет прямую зависимость от временного фактора, что определяет неотложный характер лечебно-диагностических мероприятий.
Ущемленная грыжа распознается по:
- внезапно наступившим болям в области ранее вправлявшейся грыжи, характер и интенсивность которых зависит от вида ущемления, пострадавшего органа и возраста больного;
- невозможности вправления ранее свободно вправлявшейся грыжи;
- увеличению в объеме грыжевого выпячивания;
- напряжению и болезненности в области грыжевого выпячивания;
- отсутствию передачи ≪кашлевого толчка≫:
- жажда, сухость во рту,
- тахикардия > 90 уд. в 1 мин.
- периодически повторяющаяся рвота;
- задержка отхождения газов;
- при обследовании определяются вздутие живота, усиление перистальтики; ≪шум плеска≫;
- на обзорной рентгенограмме определяются чаши Клойбера и тонкокишечные арки с поперечной исчерченностью, возможно наличие ≪изолированной петли≫;
- при УЗ исследовании определяются расширенные петли кишечника и маятникообразная перистальтика.
- при каловом ущемлении наблюдается постепенное начало заболевания. Постоянно существующие боли в области грыжевого выпячивания нарастают, приобретают схваткообразный характер, в последующем присоединяются симптомы острой кишечной непроходимости - возникает рвота, задержка газов, отсутствие стула, вздутие живота. Грыжевое выпячивание в лежачем положении не уменьшается, приобретает четкие контуры.
- эластическое ущемление типично для грыж с небольшими грыжевыми воротами. Наблюдается внезапное начало болевого синдрома из-за внедрения через грыжевые ворота большого участка кишки. В последующем болевой синдром усиливается, и присоединяются симптомы острой кишечной непроходимости.
4.1. Диагноз ≪Вправившаяся ущемленная грыжа≫ может быть поставлен тогда, когда имеются четкие указания самого пациента на факт ущемления ранее вправлявшейся грыжи, промежуток времени невправления и факт самостоятельного ее вправления.
Вправившейся ущемленной грыжей следует также считать грыжу, факт самостоятельного вправления которой произошел (и зафиксирован в медицинских документах) в присутствии медицинского персонала (на догоспитальном этапе - в присутствии медперсонала скорой помощи, после госпитализации — в присутствии дежурного хирурга
КРИТЕРИИ ДИАГНОСТИКИ
ПЕРЕЧЕНЬ ИССЛЕДОВАНИЙ
В отделении у больных осуществляется забор материала для лабораторных исследований, которые включают:
- клинический анализ крови,
- сахар крови,
- билирубин,
- креатинин.
- мочевина,
- кровь на RW,
- группа крови и Rh- фактор,
- коагулограмма,
- клинический анализ мочи.
Выполняются инструментальные исследования:
- ЭКГ
- Обзорная рентгенография органов грудной клетки
- Обзорная рентгенография брюшной полости.
- УЗИ брюшной полости (грыжевого выпячивания - по показаниям).
Все диагностические мероприятия должны быть выполнены в течение 1 часа.
ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА
Установленный диагноз ущемленной грыжи служит показанием к неотложной операции в сроки не более 2 часов после поступления больного в стационар после предоперационной подготовки.
Опорожнение мочевого пузыря и гигиеническая подготовка области оперативного вмешательства и всей передней брюшной стенки.
Постановка желудочного зонда и эвакуация желудочного содержимого. Зонд сохраняется до вводного наркоза в операционной для предотвращения регургитации.
Антибиотикопрофилактика за 30 мин до операции или на операционном столе.
Больные с признаками эндотоксикоза при осложненной ущемленной грыже (ОКН или флегмона грыжевого мешка) после забора материала для лабораторных исследований и инструментальных исследований направляются для интенсивной предоперационной подготовки в ОРИТ или в блок интенсивной терапии. Возможно выполнение предоперационной подготовки на операционном столе.
Предоперационная подготовка наряду с опорожнением мочевого пузыря, гигиенической подготовкой области оперативного вмешательства, постановкой желудочного зонда и эвакуацией желудочного содержимого дополнительно включает:
катетеризацию периферической или центральной вены и проведение детоксикационной терапии, направленной на борьбу с эндотоксикозом и обезвоживанием организма. Целесообразно введение кристаллоидов. Внутривенное или внутримышечное введение антибиотиков (цефалоспорины II- III поколения и метронидазол 100 мл) за 30 минут до операции.
7.1 Тактика при вправлении ущемлённой грыжи
При вправлении ущемленной грыжи и длительности ущемления менее 2-х часов больные направляются в хирургическое отделение для динамического наблюдения в течение 24 часов. Если во время динамического наблюдения появляются симптомы ухудшения общего состояния наблюдаемого, а так же перитонеалъная симптоматика - показана диагностическая лапароскопия.
При самостоятельном вправлении ущемленной грыжи, если факт ущемления не вызывал сомнения, а длительность ущемления составляла 2 и более часов больной направляется в операционную для диагностической лапароскопии.
- Анестезия
- Эндотрахеальный наркоз
- Перидуральная анестезия
- Спинальная анестезия
Выбор метода анестезии определяется анестезиологом совместно с хирургом на основании данных обследования
-
Контроль внутрибрюшного давления (ВД)
Одним из основных критериев выбора метода пластики является определение ВД.
Основными задачами операции при ущемленной грыже являются:
- осмотр ущемленного органа и вмешательство на нем;
- пластика грыжевых ворот.
Разрез выполняется в соответствии с локализацией грыжи.
Производится вскрытие грыжевого мешка и фиксация ущемленного в нем органа.
Рассечение ущемляющего кольца до вскрытия грыжевого мешка недопустимо.
При самопроизвольном вправлении в брюшную полость ущемленного органа во время операции его следует извлечь для осмотра и оценки жизнеспособности. Если его не удается найти и извлечь, показано расширение раны (герниолапаротомия) или диагностическая лапароскопия.
Тактика при при ущемленной послеоперационной вентральной грыже:
тщательная ревизия грыжевого мешка, учитывая его многокамерность, и ликвидация спаечного процесса в грыжевом мешке;
оценка жизнеспособности ущемленного в грыже органа и при наличии признаков нежизнеспособности - его резекция;
одна из основных задач хирурга при устранении обширной или гигантской послеоперационной вентральной грыжи — не допустить повышение внутрибрюшного давления;
После рассечения ущемляющего кольца производится оценка состояния ущемленного органа. Перед вправлением кишки в брюшную полость необходимо ввести в ее брыжейку 100 мл 0,25% раствора новокаина (лидокаина).
При наличии изменений кишки в ее брыжейку следует ввести 100 - 120 мл 0,25% раствора новокаина (лидокаина) и отогреть сомнительный участок теплыми тампонами, смоченными в 0,9% NaCl.
Жизнеспособность кишки оценивают повторно через 10 минут.
При оценке жизнеспособности кишки следует помнить о возможности ее ретроградного ущемления. При этом в грыжевом мешке располагаются две петли кишки, между которыми существует третья (ущемлённая) петля, располагающаяся в брюшной полости. После рассечения ущемляющего кольца ретроградно ущемленную петлю тонкой кишки необходимо вывести из брюшной полости и осмотреть для оценки ее жизнеспособности.
При ущемлении сальника выполняется его резекция в зоне выявленных изменений.
Определение жизнеспособности кишки и определение показаний к ее резекции;
- установление границ резекции измененной кишки и ее выполнение;
- определение показаний и способа дренирования кишки;
- санация и дренирование брюшной полости.
Признаки нежизнеспособности кишки и бесспорные показания к ее резекции:
- темная окраска кишки;
- тусклая серозная оболочка:
- отсутствие перистальтики кишки;
- отсутствие пульсации сосудов ее брыжейки.
Резекции подлежит, кроме ущемленного участка, вся макроскопически измененная часть кишки плюс 40 - 60 см неизмененного приводящего отрезка кишки и 20 — 40 см неизмененного отводящего отрезка кишки.
В случаях пристеночного ущемления, не нарушающего проходимость кишки, следует произвести ее резекцию.
Восстановление непрерывности желудочно-кишечного тракта после резекции кишки осуществляется, как правило, анастомозом ≪бок в бок≫.
Показаниями к дренированию тонкой кишки служат:
- видимое избыточное заполнение содержимым приводящих кишечных петель;
- наличие распространенного перитонита и явлений тяжелого сепсиса;
- обширный спаечный процесс в брюшной полости.
Выполняется протезирующая герниопластика по одному из способов
Хирургическая тактика при вправившейся ущемленной грыже
Объем оперативного вмешательства определяется характером патологических изменений ущемленного органа, обнаруженных при диагностической лапароскопии.
Выполняется пртезирующая герниопластика по одному из способов.
Существует два принципиальных подхода к протезирующей герниопластике – реконструкция передней брюшной стенки и коррекция передней брюшной стенки
Реконструкция брюшной стенки - ушивание дефекта апоневроза (грыжевых ворот) край в край, целью которого является восстановление физиологической функции брюшной стенки
- Реконструкция брюшной стенки выполняется при:
- Малых, средних грыжах по поперечному размеру (W1, W2)
- Малых, средних и обширных грыжах по величине (V1, V2, V3)
- Внутрибрюшном давлении менее 15 мм.вод.ст. (после опоржнения мочевого пузыря, по катетеру вводится такое же количество жидкости при котором первоначально столбик воды стоял на нулевой отметке)
- Варианты расположения протеза
Onlay Дефект апоневроза ушивается непрерывным швом край в край (пролен 1/0 или 2/0). Протез фиксируется на апоневроз проленовой нитью 2/0.
Inlay Мобилизация верхнего или нижнего листка влагалища прямых мышц живота до 5 см. от медиального края прямых мышц живота. Ушивание брюшины и нижнего листка. Установка протеза под верхний или нижний листок влагалища. Фиксация по периметру протеза П - образными швами. Ушивание верхнего листка край в край непрерывным швом (пролен 2/0)
Sublay Мобилизация париетальной брюшины до 4-5 см. Ушивание париетальной брюшины непрерывным швом (пролен 2/0). Установка протеза на брюшину. Фиксация по периметру протеза П - образными швами через прямые мышцы. Ушивание апоневроза край в край непрерывным швом (пролен 2/0).
Коррекция брюшной стенки проводится без ушивания дефекта апоневроза (грыжевых ворот), целью которого является закрытие обширных и гигантских дефектов апоневроза без восстановления физиологической функции брюшной стенки (рис. 4).
- Коррекция брюшной стенки выполняется при:
- Больших, гигантских грыжах по поперечному размеру (W3, W4)
- Обширных и гигантских грыжах по величине (V3, V4)
- Внутрибрюшном давлении более 15 мм.вод.ст. (после опорожнения мочевого пузыря, по катетеру вводится такое же количество жидкости при котором первоначально столбик воды стоял на нулевой отметке)
- Варианты расположения протеза
Onlay. Дефект апоневроза не ушивается. Производится ушивание париетальной брюшины или дефект укрывается остатками грыжевого мешка. Протез фиксируется на апоневроз вшивается в край дефекта апоневроза с захлёстом краев сетки до 3-4 см. на апоневроз (пролен 2/0.)
Sublay. Мобилизация париетальной брюшины 4-5 см. Ушивание париетальной брюшины непрерывным проленовым швом (2/0). Установка протеза на брюшину. Фиксация по периметру протеза П - образными швами и к краю дефекта апоневроза. Апоневроз не ушивается.
Комбинированная onlay Сальник подшивается к внутренней стороне передней брюшной стенки, таким образом чтобы он полностью изолировал брюшную полость. Протез фиксируется на апоневроз вшивается в край грыжевых ворот с заходом краев сетки до 3-4 см. на апоневроз с последующей фиксацией по периметру сетки (пролен 2/0.).
При ущемленной паховой грыже выполняется пластика проленовой сеткой по Лихтенштейну
8.1 Хирургическая тактика при ущемленной грыже, осложненной флегмоной грыжевого мешка.
Операция по поводу ущемленной грыжи, осложненной флегмоной грыжевого мешка, всегда выполняется под общей анестезией.
Оперативное вмешательство начинается со срединной лапаротомии.
При ущемлении тонкой кишки выполняется ее резекция с наложением анастомоза. Вопрос о способе завершения резекции толстой кишки решается индивидуально. Концы кишки, подлежащей удалению, зашиваются наглухо и отграничиваются от брюшной полости.
Внутрибрюшной этап операции временно прекращается.
Выполняется герниотомия. Ущемленная некротизированная часть кишки удаляется через герниотомический разрез с последующим ушиванием брюшины.
Первичная герниопластика не производится. В герниотомической ране выполняется некрэктомия, затем герниотомическая рана дренируется.
Операция заканчивается дренированием брюшной полости.
Герниопластика не выполняется
При устранении осложненной ущемленной грыжи инфузионная программа должна составляться с учетом выраженности дегидратации и суточных патологических потерь жидкости (в среднем 40 - 70 мл/кг массы тела). Темп проводимой инфузии зависит от основных параметров системной гемодинамики (ЦВД, ЧСС, САД) и величины почасового диуреза.
Антибактериальная терапия в послеоперационном периоде должна проводиться в зависимости от выполненного оперативного вмешательства:
- при резекции ущемленной кишки без явлений перитонита могут использоваться цефалоспорины 4 поколения с метронидазолом, карбопинемы, либо моксифлоксацин в течение 2-3 суток.
- при наличии распространенного перитонита показаны цефалоспорины 4 поколения с метронидазолом, карбопенемы, либо моксифлоксацин. Продолжительность этой терапии составляет 5 - 7 суток.
Для профилактики образования острых язв ЖКТ терапия Должна включать антисекреторные препараты.
Для профилактики тромбоэмболических осложнений и нарушений микроциркуляции комплексная терапия должна включать гепарин, либо низкомолекулярные гепарины.
При выраженной энтеральной недостаточности может применяться энтеросорбция.
Лабораторные исследования (клинический анализ крови, общий анализ мочи, коагулограмма, сахар крови, КЩС, ACT, АЛТ, ЩФ, креатинин, мочевина, белок, электролиты) выполняются в ОРиТ ежедневно, а в хирургическом отделении на третьи, седьмые сутки послеоперационного периода и перед выпиской.
Ультразвуковой мониторинг раны на 4-7-10 сутки
При наличии эхонегативных очагов более 10 см3 пунктирование в асептических условиях.
Читайте также: