Повреждения костно суставного аппарата
Различают следующие виды повреждений:
Растяжение связок, вывихи, закрытые переломы со смещением отломков и без смещения, открытые переломы разной степени тяжести, травмы черепа.
Растяжение связок –нарушение эластичности связочного аппарата. Причина растяжения – прыжок, падение, поднятие тяжестей, некоординированное движение.
Первые признаки:боль, припухлость, затруднение движения в поврежденном месте.
ПЕРВАЯ ПОМОЩЬ: Охлаждение, фиксация, покой.
СПОСОБ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ: в зависимости от места поражения накладывается тугая повязка определенного вида, пораженное место переводят в возвышенное по отношению к туловищу положение, прикладывают холод.
Вывихи – это смещение суставных отделов костей. При вывихе нарушается целостность суставной сумки, иногда разрываются связки.
Причины: прыжок, падение, поднятие тяжестей, некоординированное движение.
Первые признаки:боль, нарушение движения в суставе, изменение формы.
При вывихе межпозвонковых суставов может быть сдавление спинного мозга и, как следствие, нарушение функций тазовых органов и нижних конечностей. При вывихе нижнечелюстного сустава нарушается мимика лица
ПЕРВАЯ ПОМОЩЬ: Создать покой, снизить боль, не пытаться вправлять вывих. Это обязанность врача.
СПОСОБ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ: в состоянии максимального комфорта доставить больного в больницу.
ВНИМАНИЕ: резкая сильная боль, сопровождающая вывих, очень пугает ребенка. Боль и страх могут стать причиной травматического шока.
Травматический шок:это опасное для жизни состояние, характеризующееся расстройством деятельности ЦНС, кровообращения, обмена веществ.
Первая короткая фаза шока длится 10-15 минут и отличается повышенным возбуждением пострадавшего, вторая характеризуется резкой заторможенностью при сохранении сознания. Пульс ослабляется, дыхание урежается. Больного необходимо согреть, моно дать теплое питье. Обращаться с больным нужно очень бережно, не делать лишних движений, снизить уровень шума.
Переломы – это нарушение целостности кости. Переломы бывают открытые с наружным кровотечением и повреждением мягких тканей и закрытыми. Закрытые, могут быть как со смещением отломков, так и без него.
Признаки перелома:боль, припухлость, кровоподтек, подвижность в нетипичном месте, нарушение функции. При повреждении ребер возникают боль и затруднение дыхания. При переломе костей таза нарушаются функции тазовых органов, движение в нижних конечностях. Переломы могут сопровождаться травматическим шоком.
ПЕРВАЯ ПОМОЩЬ: Зафиксировать отломки, создать покой, доставить в медицинское учреждение.
СПОСОБ ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ: достижение неподвижности в месте перелома снижает боль и уменьшает возможность смещение отломков. Место перелома фиксируется шинами различных конструкций или подручными средствами.
Травмы черепа –сотрясение и ушиб головного мозга, перелом костей черепа.
Сопровождаются потерей сознания, тошнотой, рвотой, сильными головными болями, головокружением. Часто придя в сознание, больной не помнит что с ним произошло.
ПЕРВАЯ ПОМОЩЬ до обязательного медицинского обследования – полный покой и холод на голову.
ОЧЕНЬ ВАЖНО – чтобы даже незначительные травмы черепа не проходили незамеченными. Ушибы опасны внутренним кровотечением. Особенно опасны травмы височной и затылочной областей черепа, так как в этих местах мозг защищен несколько хуже. При прямом ударе в лицевую часть черепа помимо переломов носа и скуловой кости, что проявляется сразу, может быть скрытый перелом основания черепа.
При этом больной особых жалоб не предъявляет.
ПЕРВАЯ ПОМОЩЬ: немедленно обратиться к врачу.
ПОНЯТИЕ ОБ АСЕПТИКЕ И АНТИСЕПТИКЕ
Асептика– это профилактическое уничтожение микробов и предупреждение внедрения их в рану.
Асептика достигается строгим соблюдением основного правила – все, что соприкасается с раной, должно быть стерильным (не иметь микробов). Нельзя руками трогать рану, удалять из нее осколки, обрывки одежды, использовать нестерильный материал для закрытия раны.
Антисептика – метод лечения бактериально загрязненных и инфицированных ран, путем борьбы с возбудителями инфекции, внедрившимися в рану или ткани. Существует много химических и лекарственных средств, биологических препаратов, губительно действующих на микробы. Эти вещества называются – антисептическими. Наиболее широко применяются такие – йод, спирт, растворы хлорамина, риванола, перманганата калия и др. Антисептики могут состоять из нескольких веществ – мазь Вишневского. К биологическим антисептикам относятся антибиотики. Убивает микробов высокая температура и солнечный свет, особенно ультрафиолетовое излучение.
Способы асептики и антисептики дополняют друг друга и способствуют эффективной борьбе с инфекционным заражением ран.
| | | следующая лекция ==> | |
| Лекция № 4. Понятие о неотложных состояниях | | | Принципы прав человека |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Гемартроз - скопление крови в полости сустава.
Причина - удар в область сустава, падение с высоты.
- ? Боль в поврежденном суставе при активных и пассивных движениях .
- ? Ограничение движений
- ? Нарушение конфигурации сустава (сглаживание контуров) и увеличение его объема. При коленном гемартрозе - баллотация надколенника.
- - Уложить или усадить пострадавшего.
- - Иммобилизировать конечность в физиологическом положении.
- - Охладить область поврежденного сустава (орошение хлорэтлом, пузырь со льдом).
- - Дать ненаркотический анальгетик.
- ? Пункции сустава с эвакуацией содержимого
- ? Иммобилизация (лонгета на 4-6 недель)
- ? УВЧ ( с 3 дня).
Перелом - нарушение целостности кости, вызванное насилием, переходящим пределы ее прочности.
- ? По отношению к окружающей среде
- - закрытые - без повреждения кожи и слизистых.
- - открытые - костные фрагменты, через дефект кожи или слизистых, сообщаются с внешней средой,
- ? По взаимному расположению костных фрагментов
- - со смещением,
- - без смещения
- - поперечные, косые, винтообразные, раздробленные
- ? В зависимости от механизма действия внешней силы
от сгибания, от сдвига,
от сжатия - компрессионные,
от вращения - торзионные.
- ? Боль в области перелома
- ? Припухлость и кровоподтёк - результат кровоизлияния и отека окружающих тканей
Достоверные признаки перелома
- ? Деформация конечности - следствие смещения костных отломков
- ? Укорочение или удлинение (редко) конечности
- ? Боль в области перелома при осевой нагрузке
- ? Нарушение функции (за исключением вколоченных переломов и переломов одной из парных костей, например малоберцовой).
- ? Патологическая подвижность ( это симптом лучше не проверять, т.к. приведёт к увеличению повреждений тканей)
- ? Крепитация - ощущение хруста костных фрагментов при пальпации.
При осмотре обязательно измеряют длину конечности, определяют пульсацию периферических артерий, кожную чувствительность, активные движения пальцев (для выяснения возможного повреждения сосудов и нервов).
Рентгенологическое исследование - рентгенограмма, минимум в двух проекциях.
Компьютерная томография (КТ)
Ядерно-магнитно-резонансная томография (МРТ)
Первая помощь при закрытых переломах
- Провести обезболивание (ненаркотические анальгетики, холод).
Провести транспортную иммобилизацию (шины, подручный материал),
Дать тёплое питьё
Первая помощь при открытых переломах
Провести временную остановку кровотечения.
Наложить асептической повязку.
Ввести или дать ненаркотические анальгетики.
Провести транспортную иммобилизацию (шины, подручный материал).
Положить пузырь со льдом на область перелома.
Дать тёплое питьё.
- - НЕ перемещать пострадавшего до проведения иммобилизации!
- - Провести временную остановку кровотечения.
Наложить асептической повязку.
Начать инфузию плазмозаменителей гемодинамического действия при шоке.
Ввести ненаркотические, а при шоке наркотические анальгетики, или провести инфузию глюкозо-новокаиновой смеси.
Провести транспортную иммобилизацию (шинирование).
Положить пузырь со льдом или гипотермический пакет на место перелома.
Дать тёплое питьё.
Транспортировать при шоке в горизонтальном положении.
Начать ингаляцию кислорода, а при шоке с закисью азота.
Репозиция (сопоставление) отломков:
одномоментная аппаратная (наружный остеосинтез)
постоянным вытяжением (скелетное или пластырное вытяжение)
открытым вправлением отломков (внутренний остеосинтез)
Иммобилизация лечебная (фиксация)
гипсовая повязка (лонгетная, лонгетно-циркулярная, тутор)
внутренний металлостеосинтез (гвоздями, винтами, пластинами, проволокой)
компрессионно-дистракционный остеосинтез (аппарат Илизарова)
наружный стержневой остеосинтез
Чем лучше репозиция и фиксация, тем быстрее и прочнее формируется костная мозоль и меньше ее размер.
Вывих - полное разъединение суставных концов сочленяющихся между собой костей, сопровождающееся разрывом капсулы и связочного аппарата сустава.
Чаще всего встречается у взрослых вывих плечевой кости, а у детей лучевой кости.
По отношению к окружающей среде вывихи бывают открытые и закрытые.
Рентгенография в двух проекциях
Не вправлять вывих.
Уложить или усадить пострадавшего.
Провести обезболивание (ненаркотические анальгетики, холод).
Провести транспортную иммобилизацию (шины, подручный материал).
Дать тёплое питьё.
Тепло укрыть, успокоить.
- ? Неотложное вправление вывиха (задержка с вправлением вывиха приводит к отёку окружающих тканей, который препятствует вправлению)
- ? Иммобилизация лечебная (чаще гипсовая повязка)
- ? ЛФК, массаж, физиотерапия.
- ? Симптоматическая терапия
При открытом вывихе, вывихе, осложненном переломом, застарелом вывихе (не вправленном более 2-х недель) - пострадавшему показана хирургическая операция.
Колено — сложная суставная конструкция, состоящая из большеберцовой, малоберцовой, бедренной костей и надколенника. Суставные поверхности перечисленных элементов покрыты хрящевой тканью, зафиксированы мышечными сухожилиями, внутрисуставными и боковыми крестообразными связками. Подвижность в суставе обеспечивается благодаря синовиальной жидкости, менискам и суставной бурсе. На колено воздействуют большие нагрузки, оно выполняет важные для тела функции. Поэтому травма коленного сустава – часто встречающееся повреждение костно-суставного аппарата. 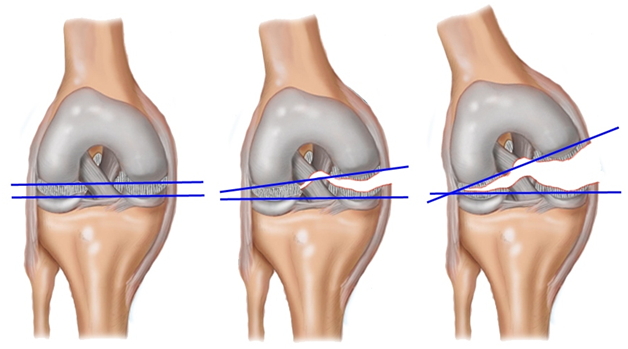
Какие бывают травмы коленного сустава
Повреждение колена может быть следствием ушиба, удара, перекручивания или резкого сгибания в области сочленения. Наиболее часто такие травмы получают люди преклонного возраста, дети, спортсмены, также уязвимы люди, занимающиеся тяжелым физическим трудом. Наибольшая вероятность получения травм отмечается у пациентов, страдающих артрозами, остеопорозом, артритами, другими суставными заболеваниями.
К легким травмам относят контузию, или ушиб, коленной области. Вывихам в большей степени подвержена коленная чашечка. К опасным повреждениям можно отнести нарушение целостности мениска, растяжение и разрыв сухожилий, связок. Реже встречаются трещины и внутрисуставные переломы. Такие травмы обычно сопровождаются разрывом сосудов, мышечной ткани, повреждениями нервных стволов, разрушением хрящей.
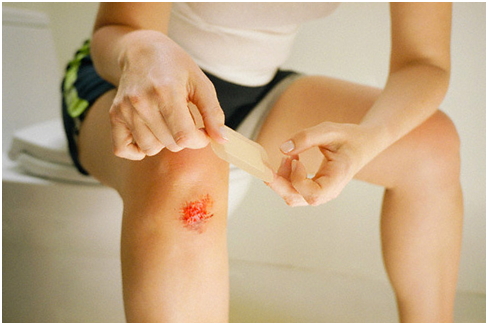
Такую травму нижних конечностей может получить человек любой возрастной категории и профессии. Контузия внешне может быть выражена неярко, однако, во внутрисуставной полости травма может спровоцировать патологические изменения. Поэтому ушиб нельзя считать совершенно безобидным и не стоящим внимания повреждением.
Получить ушиб коленной области можно при падении либо при ударе по нижней конечности. Эта область при потере равновесия является весьма уязвимой. Часто такую травму получают дети при подвижных играх. Не реже от такой травмы страдают спортсмены, в особенности легкоатлеты и футболисты.
Основным симптомом является резкий болевой синдром, возникающий сразу после получения травмы. Помимо этого, быстро нарастает отек колена. Кожа над поврежденным коленом краснеет, становится горячей на ощупь. Появляется ограничение подвижности в пораженной нижней конечности.
Диагностировать ушиб можно при сравнении травмированного колена со здоровой конечностью. Кроме того, пораженный сустав будет иметь сглаженные контуры вследствие развития гемартроза. Подвижность в колене исследуется в горизонтальном положении пациента. В случае наличия крови во внутрисуставной полости движения затрудняются, их объем ограничивается. Кроме того, врач проверяет, может ли пациент держать нижнюю конечность выпрямленной. Часто выполнение этой пробы для пострадавшего человека затруднительно.
Лечение такого вида травмы предусматривает следующие мероприятия:
- Обезболивание. Этого можно достичь при приеме нестероидные противовоспалительных препаратов или анальгетиков.
- Применение холода на пораженную область. Это приводит к уменьшению отечности и болевого синдрома.
- Повязка. Является обязательным мероприятием при ушибе колена. Давящая повязка способствует уменьшению кровоизлияния и отечности. После ее наложения пациент должен соблюдать постельный режим. При этом пораженная нижняя конечность должна быть приподнята.
- Пункция. Проводится в случае наличия большого количества крови в суставной полости или в мягких околосуставных тканях. Данная процедура уменьшает отечность и болевой синдром.
- Местное лечение – мази, кремы и гели, способствующие снятию воспаления, купированию болезненности.
- Физиотерапия. Для излечивания рассматриваемой патологии часто назначаются УВЧ-терапия и диадинамические токи.
Нельзя самостоятельно лечить ушиб колена. Чтобы избежать осложнений, необходима консультация специалиста.
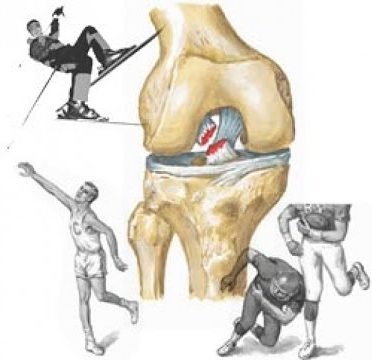
Такая патология наблюдается среди молодежи и людей, ведущих активный образ жизни. Повреждаться могут крестообразные и боковые связки колена. Наблюдается либо нарушение целостности волокон, либо их отрыв от места прикрепления. Повреждение определенной связки проявляется конкретной симптоматикой.
Целостность связок может нарушиться при чрезмерном разгибании и скручивании нижней конечности. Часто такие травмы получают спортсмены во время соревнований. Однако, повредить связки человек может и в повседневной жизни.
- Крестообразные связки травмируются в случае воздействия на голень, которая находится в состоянии сгибания.
- Передняя крестообразная связка травмируется совместно с другими связками, мениском. Кроме того, при этом часто происходит разрыв капсулы сустава колена.
- Нарушение целостности задних отделов крестообразной связки происходит при ударе по голени при согнутой конечности, но нередко наблюдается и при состоянии разгибания в колене.
- Боковые связки страдают в случае подворачивания стопы. Повреждение этого вида можно получить, если оступиться при ходьбе на высоких каблуках.
При повреждении всех связок появляются следующие признаки:
- Возникает выраженный болевой синдром.
- Формируется отек в области колена.
- Отмечается патологическая подвижность надколенника.
- Нарастает гематома в области мягких периартикулярных тканей.
- Теряется опорная функция конечности.
- Слышится треск, щелчок в момент получения травмы.
- Движения в данной области резко ограничиваются.
Чем значительнее степень повреждения связок, тем ярче выражены перечисленные признаки.
Если целостность связок нарушена полностью, возникает патологическая подвижность сустава.
Кроме общих симптомов, отмечаются признаки, характерные для конкретного вида связок:
Поставить диагноз поможет артроскопия. Показанием к ней являются следующие патологические моменты:
- Выраженный гемартроз (кровь в суставной полости).
- Наличие выпота неясной этиологии в полости сочленения.
- Выраженный болевой синдром.
- Подозрение на внутрисуставные повреждения.
Процедура проводится под анестезией. Артроскоп, оснащенный видеокамерой, вводят в суставную полость. Изображение передается на монитор. Специалистом оценивается состояние хрящевой ткани, менисков, надколенника, большеберцовой и бедренной костей.
После постановки диагноза проводятся следующие мероприятия:
- Прикладывание к очагу поражения холодных компрессов. Данная манипуляция проводится в течение первых двух часов после получения травмы.
- Обездвиживание нижней конечности.
- Фиксация колена бандажами или шинами. Для этих целей также можно использовать эластичный бинт.
- Купирование болевого синдрома. В этом помогут нестероидные противовоспалительные средства и анальгетики.
- Через несколько дней после получения травмы можно применять согревающие мази или компрессы.
- ЛФК, массаж.
- Физиотерапия.
Если перечисленные методы не дали положительного эффекта, велика вероятность полного разрыва связок. В этом случае необходимо оперативное лечение. Операция является щадящей, выполняется путем производства двух небольших разрезов с использованием эндоскопической техники. Связки могут быть полностью заменены на аутотрансплантат из сухожилий самого пациента.
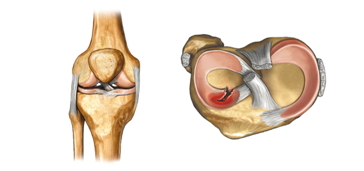
Мениски (внутренний и наружный) – хрящевые образования в форме полумесяцев. Они выполняют важную функцию, являясь протектором внутрисуставной хрящевой ткани и участвуя в обеспечении амортизации.
Мениски – самые травмируемые элементы коленного сустава. Зачастую их повреждение наблюдается у лыжников, фигуристов и футболистов.
Повреждение менисков влечет за собой нарушение целостности связок, может привести к переломам внутрисуставных структур.
Повреждения менисков делятся на отрыв, защемление и надрыв. В большинстве случаев регистрируется последние два вида повреждений.
Причиной данного вида травмирования может быть подворачивание нижней конечности или непосредственное механическое воздействие на колено каким-либо предметом. Травма характерна для тех, кто подолгу сидит на корточках, много приседает, активно занимается спортом.
Легко получить такое повреждение могут пациенты, страдающие артритом, подагрой или врожденными аномалиями опорно-двигательного аппарата. Часто мениски повреждаются при выраженном спазме мышц передней поверхности бедра с одновременным напряжением подвздошно-поясничной и прямой мышц.
К проявлениям повреждения менисков относят следующие признаки:
- Резкая болезненность на наружной или внутренней части колена, которая резко возрастает даже при небольших нагрузках.
- Выпот в суставной полости.
- Патологическое увеличение объема движений в колене.
- Затруднения при подъеме и спуске по лестнице.
- Щелчок в области сустава при сгибании.
- Локальное увеличение температуры.
- Атрофические изменения мышц, прикрепленных к суставу.
Диагноз можно поставить на основании жалоб и анализа обстоятельств получения травмы, по данным осмотра. Кроме того, в диагностике помогут следующие методы обследования:
- МРТ – позволяет точно диагностировать, что именно произошло – отрыв, защемление, надрыв.
- Артроскопия – позволяет визуализировать структурные элементы колена.
Если с момента получения травмы прошло значительное время, при обследовании может быть обнаружена киста.
Как специалисты будут лечить травму мениска, зависит от вида его повреждения. Надрыв и защемление можно устранить консервативным путем. Отрыв лечится только с помощью хирургического вмешательства.
Терапия при травмах мениска включает следующие виды воздействия: консервативные и хирургические.
Если в операции нет необходимости, то прибегают к консервативному лечению. Оно включает следующие мероприятия:
- Медикаментозное лечение — НПВС, сосудистые лекарства, хондропротекторы.
- Пациенту обязательно фиксируется колено, накладываются охлаждающие повязки.
- Физиотерапевтические процедуры.
При выраженных повреждениях и неэффективности консервативных мер используют хирургические методы. В ходе этого вмешательства производятся ушивание, удаление или резекция мениска.
Реабилитация заключается в восстановлении движений в поврежденном колене, нормализации его функций. В этот период должно проводиться укрепление мышц и связок, разработка сустава. Назначается лечебная физкультура, курсы массажа, иглорефлексотерапии. Продолжительность восстановительного периода – от недели до трех месяцев.
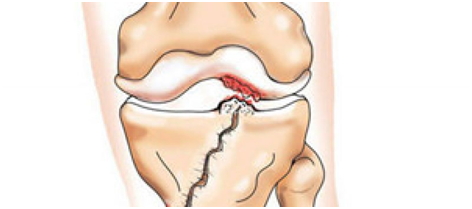
Такая травма всегда сложная. Перелом колена может быть частичный или полный, что зависит от количества поврежденных костей, составляющих сустав.
Перелом бедренной и большеберцовой кости связан с резким мышечным сокращением. Следствием является повреждение мыщелков. Часто встречается повреждение надколенника, то есть травма чашечки коленного сустава.
По классификации различают внесуставные (травмирование костей), внутрисуставные (травмирование костных участков, находящихся внутри синовиальной сумки сустава) переломы.
Перелом колена связан с прямым механическим воздействием на него либо с падением при согнутой конечности.
Надколенник травмируется достаточно часто. Прямой удар может не вызвать его повреждения. Однако, травму можно получить без силового воздействия при чрезмерном натяжении, перенапряжении сухожилий. Зачастую повреждения надколенника заканчиваются полным его разрывом.
К общим проявлениям относят следующие признаки:
- Потеря возможности сгибания и разгибания в рассматриваемой суставной области.
- При пальпации и попытках движения в очаге поражения ощущается сильная болезненность.
- Отек периартикулярной области.
- Кровоподтеки в области колена.
Помимо характерной клинической картины, поставить верный диагноз помогут рентгенография и артроскопия.
На рентгенологическом снимке обнаруживаются смещение костных отломков и линия перелома.
При артроскопии можно уточнить, есть ли трещина тканей хряща, а также рассмотреть место перелома подробно.
Первое действие при оказании помощи пациенту с переломом коленного сустава заключается в обездвиживании поврежденной конечности. Для купирования болевого синдрома применяются анальгетики. Далее травматолог производит сопоставление костных отломков и фиксацию конечности в определенном положении.
Репозиция может производиться открытым и закрытым способом. Закрытая репозиция предусматривает ручное сопоставление отломков, оперативное – открытое вмешательство на конечности. Затем производится гипсование пораженной ноги.
Если поврежден хрящ, для ускорения его регенерации применяются хондропротекторы.
Повреждения мыщелков требуют назначения нестероидных противовоспалительных препаратов внутримышечно или внутрь.
На этапе реабилитации пораженное колено восстанавливают при помощи физиотерапии, массажа и ЛФК.
Травмы коленного сустава всегда влекут за собой нарушение его функционирования. Если вовремя не провести лечение даже простого ушиба, возможно развитие серьезных осложнений, вплоть до длительной неподвижности в колене.
Методы исследования – рентгенография костей и суставов, КТ, МРТ, остеосцинтиграфия, сонография (подозрение на повреждение мягких тканей), радионуклидные методы (для определения плотности кости и наличия метастазов).
Рентгенография костей и суставов. Используются стандартные проекции (две взаимно перпендикулярные проекции), прицельные и тангенциальные (интересующий участок выводится в краеобразующий отдел) снимки.
Искусственное контрастирование – пневмоартрография, лимфография, ангиография.
Анализ рентгенограмм – общая оценка рентгенограммы, правильность соотношения костей в суставе, оценка формы, размеров и контуров костей, анализ структуры костей, оценка состояния окружающих мягких тканей.
Схема изучения рентгенограмм костей и суставов конечностей:
1. Общий осмотр рентгенограммы – определение методики исследования, определение проекции и вида съемки, оценка качества снимка, общая рентгенанатомическая ориентировка.
2. Детальное исследование изучаемой кости – положение кости среди соседних тканей и её соотношение с другими костями, величина, форма, контуры, структура.
3. Изучение сустава и суставных поверхностей костей – величина и форма суставных концов, их соотношение; величина и форма рентгеновской суставной щели, контуры и толщина замыкательных пластинок, состояние подхрящевого слоя костной ткани, костная структура эпифизов, ростковые зоны и ядра окостенения.
4. Изучение мягких тканей, окружающих кость – положение, объём, конфигурация, структура, состояние пери- и параартикулярных тканей.
Изменение формы костей по длине:
1. Удлинение – перелом с расхождение отломков по длине, усиление роста кости в длину.
2. Укорочение – перелом с захождением отломков по длине, оперативное вмешательство.
3. Деформация – угловая (перелом со смещением отломков под углом) и дугообразная (утрата механической прочности).
Изменение объёма кости:
1. Утолщение – раздражение надкостницы → периостальная реакция → образование нового костного вещества (рабочая гипертрофия, воспалительные процессы).
2. Вздутие – замещение костной ткани патологическим субстратом (увеличение объёма кости, уменьшение количества костного вещества). Бывает при гигантоклеточной опухоли, костных кистах и хондромах.
Изменения контуров кости. В норме контуры кости гладкие, чёткие, в местах прикрепления мышц связок и сухожилий шероховатые. Изменения контуров кости связаны с развитием периостозов. Периостозы (периостальные наслоения) – ответная реакция надкостницы на раздражение, по распространённости бывают местные, генерализованные и множественные. Периост, как и эндост, на рентгенограммах не выявляются. Мы видим его реакцию в достаточно поздней стадии, когда наступает оссификация периостальных наслоений. Характер периостита (воспалительные изменения) или периостоза (не воспалительные изменения) зависит от характера основного процесса, его клинического течения и длительности заболевания.
По форме различают:
1. Линейный (однослойный) периостит – представляет тонкую полоску костной ткани, располагающуюся под отделённой надкостницей на незначительном расстоянии от поверхности кости. Постепенно она утолщается до полного слияния с поверхностью кости и наступает деформация кости за счёт утолщения. Данный вид наслоений встречается при остром остеомиелите.
2. Многослойный (луковичный) периостит – возникает при периодически обостряющихся процессах (хронический остеомиелит, опухоль Юинга).
3. Бахромчатый периостит – при постоянно протекающем патологическом процессе. В местах разрывов надкостницы выявляются участки окостенения, контур нечёткий, смазанный, что создаёт картину бахромы.
4. Кружевной периостит – его рисунок обусловлен наличием множества периостальных и субпериостальных гумм, которые дают участки просветления на фоне плотных периостальных наслоений. Данный вид наслоений встречается при сифилитическом поражении костей.
5. Игольчатый периостит – периостальная реакция в виде игл (спикул) возникает по ходу регенерирующих сосудов от периоста к поверхности кости, когда появляются тонкие костные балки, воспринимаемые как иглы. Данный вид наслоений встречается при остеогенной саркоме.
6. По типу козырька – возникает при прорыве опухоли кости в мягкие ткани. Данный вид периостальной реакции встречается при остеогенной саркоме.
Периостальные реакции – гладкий и чёткий контур характерен для спокойного течения и стихания патологического процесса. Неровные, волнистые, бугристые контуры свидетельствуют о неравномерном, неодновременном развитии заболевания. Нечёткость, смазанность и перерыв контуров свидетельствуют о прогрессирующем течении патологического процесса.
Изменения структуры кости. Перестройка костной ткани бывает физиологической (функциональная, профессиональная и инволютивная) и патологической (разрушение – остеопороз, деструкция, атрофия; созидание – остеосклероз, периостоз).
– уменьшение количества костных структур в единице объёма, что рентгенологически проявляется в уменьшении плотности костной ткани. По характеру рисунка различают диффузный и пятнистый остеопороз. Диффузный остеопороз – дает равномерное снижение плотности костной ткани на значительном протяжении. Длительно существующий процесс сопровождается атрофией кости, что выражается в истончении кортикальных слоёв и расширении костномозгового канала. Подразделяют на системный и регионарный. Пятнистый остеопороз – проявляется в виде локальных (0.5-1 см) участков просветления костной ткани с нечёткими контурами. Возникает при остро протекающих процессах (при воспалении) или после травмы и последующей гипсовой иммобилизации конечности. Существует непродолжительное время. Если повреждающий фактор продолжает действовать, то он превращается в диффузный остеопороз. При восстановлении полноценной функции пятнистый остеопороз исчезает и структура костной ткани постепенно нормализуется.
Остеосклероз
– процесс обратный остеопорозу; вид костной перестройки, при которой увеличивается количество костных структур в единице объёма. Соответственно увеличивается количество извести, сужаются сосуды. Корковый слой утолщается, костномозговой канал суживается вплоть до полного закрытия. Губчатая кость превращается в однородную костную массу.
1. Физиологический остеосклероз – это уплотнение костной ткани в зоне роста кости, в суставных впадинах, в местах концентрации основных силовых линий.
2. Остеосклероз при аномалиях скелета.
3. Патологический остеосклероз – защитная реакция костной ткани на патологические процессы воспалительного характера, травмы и др.
Рентгенологически остеосклероз проявляет себя утолщением коркового слоя изнутри, контур становится неровным и волнистым, костномозговой канал суживается (иногда закрывается полностью), появляется мелкопетлистая или грубо-трабекулярная структура губчатого костного вещества, вплоть до полного исчезновения нормального костного рисунка.
Остеонекроз
– омертвение участка кости вследствие нарушения питания. Минеральный состав кости не изменяется, а уменьшается количество жидких элементов.
Остеонекроз подразделяют на:
1. Септический – встречается при воспалительных процессах в виде разнообразных секвестров.
2. Асептический – при травмах, дегенеративно-дистрофических процессах, тромбозах и эмболиях.
Рентгенологические признаки – повышенная интенсивность тени поражённого участка, на границе этого участка с нормальной костной тканью имеется перерыв костных балок с наличием зоны остеолиза в виде просветления. Затем происходит восстановление нормальной костной структуры, однако во многих случаях наступает деформация поражённого участка кости.
– полное рассасывание кости без её замещения с образованием на месте исчезнувшей кости фиброзной ткани. Процесс встречается при нейротрофических заболеваниях, болезни Рейно, в редких случаях при травмах.
Типы локальных структурных изменений костной ткани:
1. Литический тип – очаг патологических изменений костной ткани без какой-либо костной структуры – участок просветления. Литический тип характерен для очагов деструкции при гематогенном остеомиелите, гигантоклеточной опухоли, остеогенной саркоме, метастазах и др.
2. Бластический тип – это участок уплощённой костной структуры, однородно или не однородно плотный. Характерно для остеогенной саркомы, хронического остеомиелита.
3. Смешанный тип – комбинируются участки литического (очаги просветления) и участки бластического типов. Характерно для остеогенной саркомы, хронического остеомиелита.
4. Ячеисто-трабекулярный тип – не полностью разрушается костная структура, остаются отдельные костные балки. Последние воспринимаются как трабекулы, а участки просветления между ними – как ячейки. Характерно для гигантоклеточной опухоли, определённых вариантов хондром, едином очаге миеломной болезни, некоторых метастазов.
Изменения в суставе в рентгеновском изображении:
1. Состояние суставной щели.
Суставная щель на снимке – это расстояние между костными суставными поверхностями (субхондральными пластинками). В норме суставная щель – параллельная полоса просветления разной величины в зависимости от того, какой сустав снят; чаще всего она составляет 1-5 мм. При патологических процессах происходит разрушение суставного хряща, суставная щель сужается (артриты и артрозы). Расширение суставной щели наблюдается при дефектах суставных концов (травма или воспаление), их деформациях (асептический некроз). Суставная щель может исчезнуть и наступит костный анкилоз, который определяется по переходу костных балок с одной суставной поверхности на другую.
2. Состояние субхондральных пластинок.
В норме субхондральные пластинки чёткие и ровные, поверхности их конгруэнтны. Субхондральные пластинки могут быть неровными (деформирующий артроз, артрит) и нечёткими (воспалительные процессы). Также может быть наличие или отсутствие краевых костных разрастаний (артрозы).
3. Деформация и структура суставных поверхностей.
Структура костной ткани суставных поверхностей может иметь литические или бластические очаги деструкции, склероз, пороз костной ткани. Далеко зашедшие патологические процессы приводят к деформациям суставных концов в целом (варусной и вальгусной, грибовидной и др.).
4. Нарушение нормальных соотношений в суставе.
Нормальные соотношения в суставе характеризуются термином конгруэнтности. Вывих – полное смещение суставных концов. Подвывих – неполное смещение суставных концов, суставная щель имеет вид клина.
5. Состояние окружающих мягких тканей.
При воспалительных процессах изменения в мягких тканях можно выявить на рентгенограммах в течение первой недели. Это может выражаться в увеличении их объёма и изменении структуры (стёртости контуров мышц, сухожилий и других образований). После тяжёлых травм в мягких тканях возможно образование оссификатов, имеющих структуру губчатой костной ткани и чёткий контур.
6. Дополнительные тени в проекции сустава.
В проекции сустава возможно выявление дополнительных теней, как биологического (кость, хрящ) происхождения, так и инородных тел (дробь, стекло и др.). При динамическом наблюдении они могут менять своё положение.
Что такое сцинтиграфия
Сцинтиграфией скелета (остеосцинтиграфией, радиоизотопным сканированием) называют метод диагностики, основанный на регистрации с помощью гамма-камеры накопления и перераспределения в костной ткани радиофармпрепарата, введенного в организм пациента внутривенно. Радиоизотопное исследование костей скелета показано, если есть подозрения на:
Противопоказания к сцинтиграфии такие же, как и к обычному рентгенологическому исследованию. Кроме того, если пациентка – кормящая мать, ей рекомендуется прервать грудное вскармливание не менее чем на 2 суток после процедуры.
Особой подготовки перед радиоизотопным сканированием не требуется.
В течение 1 часа после введения радиофармпрепарата больному нужно выпить 1 литр воды для снижения лучевой нагрузки и улучшения накопления в костях радиоактивного вещества, а перед началом исследования опорожнить мочевой пузырь.
Как подготовиться к обследованию
Зачастую у пациента нет необходимости проходить специальную подготовку перед диагностикой. Исключение составляет рентгенологическое обследование тазобедренного сустава, перед которым лучше опорожнить кишечник, приняв слабительное или сделав очищающую клизму. Это поможет предотвратить появление затемнений на снимке.
Если рентген ключицы или какого-либо другого участка скелета назначен женщине, которая может быть беременна, чтобы подтвердить или опровергнуть этот факт и не навредить плоду, она должна сначала пройти обследование у гинеколога.
В среднем процедура длится от 10 до 15 минут. Непосредственно перед ней больному необходимо снять с себя одежду (всю или часть – в зависимости от масштаба исследования), устранить с обследуемой части тела ренгенконтрастные предметы (к примеру, металлические украшения). Рентгенологическая диагностика заболеваний скелета требует размещения пациента на столе в определенном положении.
Если же у пациента тяжелая травма, ограничивающая подвижность, перед процедурой ему помогают принять то положение, которое причинит минимум дискомфорта и не вызовет усугубления состояния.
Затем рентгенолаборант в специальный отдел под столом на одном уровне с той частью скелета, которая будет исследоваться, помещает специальную пленку. Если есть необходимость защитить отдельные ткани организма от излучения (к примеру, щитовидную и молочные железы, органы малого таза), на тело пациента может быть наложен свинцовый воротник, фартук.
По команде рентгенолаборанта больному следует задержать дыхание и лежать максимально неподвижно, иначе изображение может получиться смазанным. Рентген предплечья, плеча, плечевого, локтевого, лучезапястного, коленного суставов, стопы зачастую выполняется в двух проекциях (прямой и боковой). Иногда может потребоваться снимок еще в одной проекции – косой, когда на изображении не видны наложения частей скелета друг на друга. В некоторых случаях для сравнения делают снимки не только пораженной, но и здоровой конечности.
Метки: исследование, кость, метод, рентгенологический, сустав
Об авторе: admin4ik
Дентальный рентген
Даже стоматология не может обойтись без рентгена. Снимки помогают установить диагноз, выявить патологии развития челюсти, рассмотреть зачатки зубов. В каждой стоматологии есть специальное оборудование, помогающее провести дентальный рентген.
При этом можно сделать снимок как одного зуба, так и всей челюсти. Стоматологический рентген – достаточно легкая процедура, помогающая определить состояние челюсти.
Изменения костей, встречающиеся при патологии суставов
Очаговое разрушение суставных тканей вызывает нарушение кровоснабжения и питания эпифизарных участков костей, которые отмирают, образовывая некросты. Их отделение приводит к образованию секвестров. При затухании активных процессов артрита происходит замещение мелких деструктивных очагов костной тканью, их уплотнение со склеротическим ограничением крупных очагов. Особенно характерна такая картина для туберкулезного артрита.
Дополнительные методы исследования
При необходимости может быть использована сонография. На ней видны утолщенные суставные оболочки, наличие свободной жидкости в полости сустава, изменения плотности суставного хряща, периартикулярный отек и наличие синовиальных кист. Также применяют МРТ и компьютерную томографию. Эти методики позволяют оценить состояние тканей, которые окружают сустав, и судить о распространенности патологии, ее опасности и скорости прогрессирования.
Болезни дыхательной системы
Рентгенодиагностика легких помогает выявить заболевания дыхательной системы, посмотреть состояние органов.
Процедура назначается для определения следующих патологий:
- сужение бронхов;
- аденоматоз легких;
- инфаркт легких;
- отек;
- наличие паразитов;
- пороки развития дыхательной системы.
Все это далеко не полный перечень заболеваний, которые диагностируются при помощи рентгенодиагностики. Особенностью проведения процедуры можно считать то, что снимки делаются на вдохе, выдохе или при полной задержке дыхания. Важно соблюдать все рекомендации специалиста, чтобы получить достоверные результаты.
Легкие могут осматриваться на наличие пневмонии. Чаще всего пневмонию удается установить именно при помощи рентгеновского снимка. Пневмония может быть гнойной, односторонней или двусторонней. Все особенности протекания заболевания позволяет установить рентгенодиагностика.
Легкие необходимо обследовать при травме. При механическом повреждении они отбрасывают на снимке тень незначительного кровоизлияния. При тяжелых повреждениях кровью могут быть заполнены все легкие.
Где пройти процедуру
Современное оборудование позволяет с точностью определить заболевание при помощи рентгена. Пройти такое обследование можно в обычной больнице, но в таком случае не будет гарантии качества снимка. Самое современное оборудование и квалифицированные врачи находятся в центре Пикассо.
Центры Пикассо располагаются практически в каждом городе. Рентгенодиагностика Пикассо считается самой безопасной, так как новое оборудование отвечает всем международным стандартам качества.
Центры Пикассо оказывают широкий спектр услуг, ведут прием строго по записи и отвечают за качество своих исследований. Все результаты обследований записываются на специальный диск, который выдается больному после прохождения курса лечения вместе со всеми документами в фирменном пакете центра Пикассо.
Детская диагностика
Рентгенодиагностика используется для обследования не только взрослых пациентов, но и детей. Таким методом выявляют следующие болезни у детей:
- дисплазия тазобедренного сустава;
- сколиоз;
- пневмония;
- перелом;
- вывих.
Рентгенодиагностика может быть плановой или экстренной. Проводить процедуру детям необходимо строго по определенным правилам, чтобы не допустить превышения нормы облучения. Дисплазия тазобедренного сустава – самое распространенное явление, которое диагностируется у детей старше трех месяцев. Рентген помогает установить точный диагноз, чаще всего назначается после заключения хирурга или прохождения УЗИ суставов. Без острой необходимости рентген детям не назначается.
Читайте также:


