Синовиальная оболочка гистологическое строение
СИНОВИАЛЬНАЯ ОБОЛОЧКА [membrana synovialis (PNA); stratum synoviale (JNA, BNA); син. синовиальная мембрана] — пласт специфически организованной соединительной ткани, выстилающий суставную полость, а также полости синовиальных сумок и синовиальных влагалищ сухожилий. С. о. образует синовиальные складки (plicae syno-viales) и синовиальные ворсины (villi synoviales), обращенные в суставную полость. С. о. состоит из клеток, волокон, основного вещества и содержит кровеносные и лимфатические сосуды, нервные волокна и окончания.
В С. о. различают три слоя: покровный, выстилающий синовиальную полость, и два волокнистых — поверхностный коллагеново-эластический, подлежащий покровному, и глубокий коллагеново-эластический, вплетающийся в фиброзную оболочку. Под нек-рыми участками глубокого коллагеново-эластического слоя имеются значительные скопления жировой ткани.
Покровный слой С. о. в отличие от эндотелия сосудов или мезотелия серозных оболочек, являющихся однослойной клеточной выстилкой, представляет собой специфически дифференцированную поверхностную часть С. о. В состав покровного слоя входят поверхностно расположенные клетки — синовиоциты, основное вещество, а также кровеносные капилляры, нервные волокна и окончания.
Синовиоциты располагаются на разных уровнях по отношению к поверхности синовиальной оболочки, т.к. базальная мембрана отсутствует, и основное вещество наряду с синовиоцитами ограничивает суставную полость.

Волокнистые слои в отличие от рыхлой соединительной ткани (см.) имеют четко упорядоченные пучки коллагеновых и эластических волокон, направление к-рых в поверхностном волокнистом слое совпадает с основными векторами смещения оболочки при движениях (рис. 1, а), в глубоком (рис. 1,6) — волокна вплетаются в фиброзную оболочку, обеспечивая фиксацию С. о., а также сохранение конфигурации и объема суставной полости.
Среди синовиоцитов, являющихся органоспецифической разновидностью клеток фибробластического ряда, различают макрофагальные синовиоциты (А-клетки), продуцирующие ферменты и способные к фагоцитозу, фибробластические синовиоциты (В-клетки), продуцирующие гиалуроновую к-ту (см. Гиалуроновые кислоты) — специфический компонент синовиальной жидкости, и промежуточные формы синовиоцитов (С-клетки), являющиеся, по-видимому, предшественниками А- и В-клеток. Кроме того, в покровном и волокнистых слоях С. о. всегда присутствуют тканевые макрофаги (см.), фибробласты, плазматические клетки (см.), тучные клетки (см.), мононуклеарные клетки крови (см.), к-рые в совокупности обеспечивают иммунную и барьерную функцию С. о. Тканевые макрофаги и макрофагальные синовиоциты также принимают участие в подготовке крупномолекулярных частиц и клеток к выведению из суставной полости. Активная роль в этом принадлежит лизосомальным ферментам этих клеток.

С. о. богата кровеносными сосудами (рис. 1, в), к-рые проникают со стороны подлежащих тканей и распределяются в ее толще, включая и покровный слой. Суставная полость отделена от кровеносного русла только клетками и основным веществом покровного слоя С. о. и стенкой капилляра. В совокупности они образуют гематосиновиальный барьер, через к-рый осуществляются обменные процессы между кровеносным руслом и суставной полостью. Имеется три основных пути транскапиллярного транспорта: через фенестрированные участки эндотелия, через цитоплазму эндотелиоцитов путем образования и перемещения цепочки везикул, а также через основное вещество в зоне контакта эндотелиоцитов. Между покровным слоем и суставной полостью обменные процессы осуществляются через цитоплазму синовиоцитов или основное вещество (рис. 2). Из кровеносного русла в суставную полость в норме проникают электролиты и белки с невысокой молекулярной массой, в т. ч. ферменты. Из суставной полости в кровь кристаллоид-ные р-ры всасываются весьма интенсивно, коллоидные — значительно медленнее и в прямой зависимости от величины молекул коллоида (коллоидные частицы, близкие по размерам к молекуле глобулина, через гематосиновиальный барьер не проникают, а выводятся через лимф, русло).
Лимф, капилляры располагаются в волокнистых слоях С. о. вплоть до покровного слоя. Суммарная площадь лимф, русла превышает таковую кровеносного русла почти вдвое. Существует мнение, что пути транспорта метаболитов для эндотелия лимф, капилляров те же, что и для эндотелия стенки кровеносных капилляров. Лимф, русло обладает выраженной дренажной функцией; через лимф, русло из суставной полости выводятся вода, белки, коллоидные частицы и клетки, подвергшиеся предварительному лизису.
С. о. иннервируется, как и другие структуры сустава, смешанными спинномозговыми нервами, несущими в своем составе симпатические волокна.
При различных заболеваниях, повреждениях и опухолевых процессах суставов (см.), синовиальных сумок (см.) и сухожильных влагалищ (см. Синовиальные влагалища сухожилий) С. о. может вовлекаться в патологический процесс (см. Артриты, Бурсит, Синовиома, Синовит, Тендовагинит).
См. также статьи, посвященные отдельным заболеваниям, при к-рых в процесс вовлекаются суставы, напр. Ревматизм, Ревматоидный артрит, Рейтера болезнь и др.
Библиография: Павлова В. Н. Синовиальная среда суставов, М., 1980, библиогр.; Hamerman D. а. Barland P. Structure and function of the synovial membrane, Bull, rheum. Dis., v. 16, p. 396, 1966, bibliogr.; W a s s i- 1 e v W. Elektronemikroskopische und histochemische Untersuchungen zur Ent-wicklung des Kniegelenkes der Ratte, Z. Anat. Entwickl.-Gesch., Bd 137, S. 221, 1972.
Суставы соединяют кости между собой и определяют характер и степень движений между ними. Они расположены по краям костей, покрыты и окружены соединительными тканями. Суставы можно разделить на диартрозы, в которых происходят свободные движения костей, и синартрозы (греч. syn — вместе + arthrosis — сочленение), в которых движения ограничены или отсутствуют.
Существуют три типа синартрозов, которые выделяют на основании типа ткани, связывающей костные поверхности: синостоз, синхондроз и синдесмоз.
В синостозе (греч. syn — вместе + osteon — кость + osis — состояние) кости связаны костной тканью, и движения отсутствуют. У людей пожилого возраста этот тип синартроза связывает кости черепа, которые у детей и взрослых в молодости связаны плотной соединительной тканью.
Синхондрозы (греч. syn— вместе + chondros — хрящ) являются суставами, в которых кости связаны гиалиновым хрящом. Примерами таких суставов служат эпифизарные пластинки растущих костей; у взрослого человека синхондроз также связывает первое ребро с грудиной.
Диартроз (схематический рисунок).
Капсула состоит из двух слоев: наружного фиброзного и внутреннего синовиального (синовиальной мембраны).
Последняя выстилает суставную полость, за исключением участков, покрытых хрящом (показаны синим цветом). 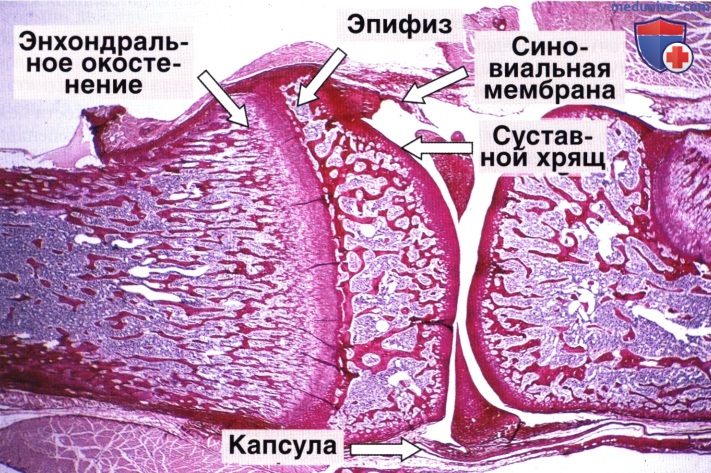
Диартроз (коленный сустав морской свинки).
Окраска: пикросириус—гематоксилин. Малое увеличение.
Как и в случае синхондроза, синдесмоз допускает некоторый объем движений. Кости связаны межкостной связкой, образованной плотной соединительной тканью (например, лонное сочленение).
Диартрозы обычно связывают длинные кости и обладают большой подвижностью (примерами могут служить локтевой и коленный суставы). В диартрозе связки и соединительнотканная капсула поддерживают контакт между концевыми участками костей. Капсула охватывает замкнутую суставную полость, в которой содержится бесцветная, прозрачная и вязкая синовиальная жидкость.
Коллагеновые волокна суставной поверхности хряща располагаются в виде готических арок, которые служат конструкциями для оптимального распределения сил, создаваемых давлением на эту ткань.
Суставные капсулы (сумки) диартрозов варьируют по структуре в соответствии с особенностями сустава. Обычно, однако, такая капсула включает два слоя — наружный фиброзный слой и внутренний синовиальный слой.
Синовиальный слой образован двумя типами клеток. Один напоминает фибробласты, а другой по строению и поведению сходен с макрофагами. Фиброзный слой образован плотной соединительной тканью.
Ожирение вызывает существенные перегрузки суставного хряща, ускоряя его дегенерацию. Заболевания суставов значительно чаще поражают людей с ожирением.
Суставные поверхности диартроза. Поверхности покрыты гиалиновым хрящом, который не содержит надхрящницы.
На верхнем рисунке видно, что в этом хряще коллагеновые волокна сначала идут перпендикулярно, а затем постепенно изгибаются, становясь параллельными поверхности хряща.
Глубоко расположенные хондроци-ты имеют округлую форму и лежат в виде вертикальных рядов. Поверхностно расположенные хондроциты имеют уплощенную форму и не образуют групп.
Нижний рисунок слева демонстрирует организацию коллагеновых волокон в суставном хряще в трехмерном пространстве. 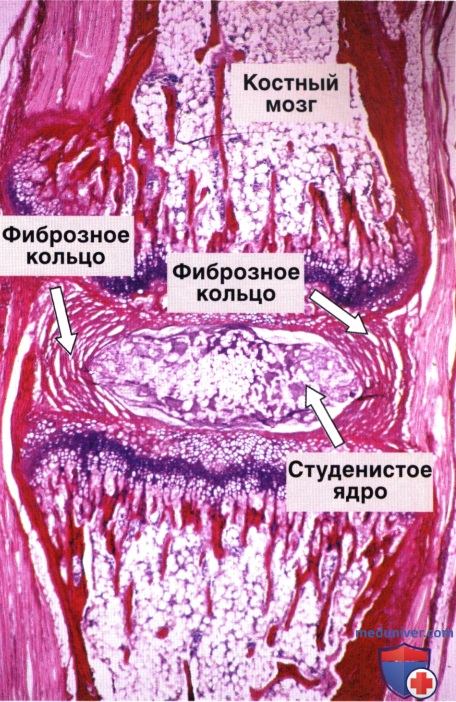
Пример сустава особого типа. Срез хвоста крысы, на котором в центре виден межпозвонковый диск, состоящий из концентрических слоев волокнистого хряща (фиброзное кольцо), окружающего студенистое ядро.
Студенистое ядро образовано клетками, происходящими из хорды, которые погружены в обильное вязкое межклеточное вещество.
Окраска: пикросириус—гематоксилин. Малое увеличение. 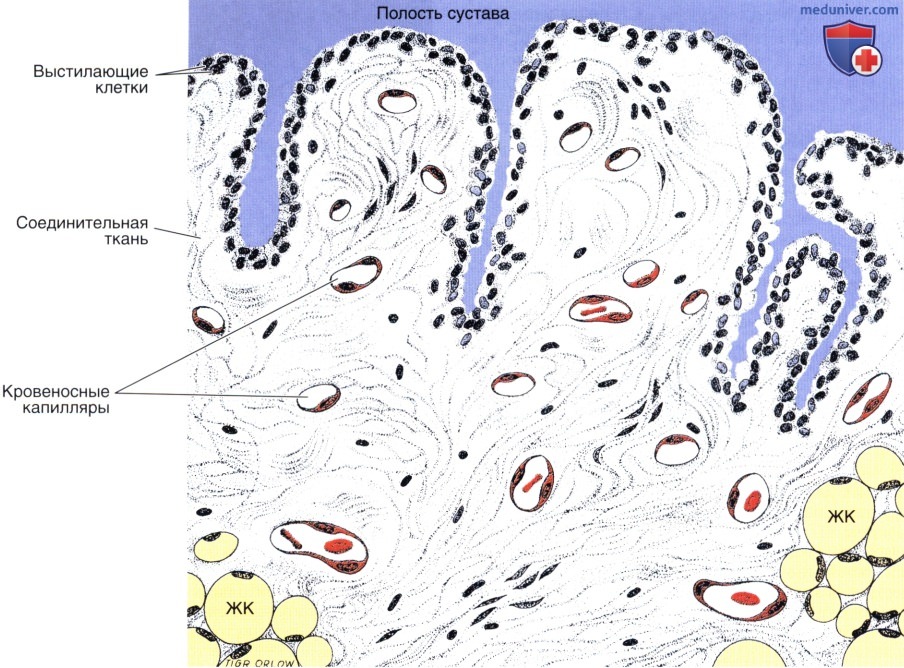
Синовиальная оболочка. Клетки, образующие ее выстилку, характеризуются эпителиоидным расположением.
Базальная пластинка между выстилающими клетками и подлежащей соединительной тканью отсутствует.
Эта ткань богата кровеносными капиллярами и содержит вариабельное количество жировых клеток (ЖК). 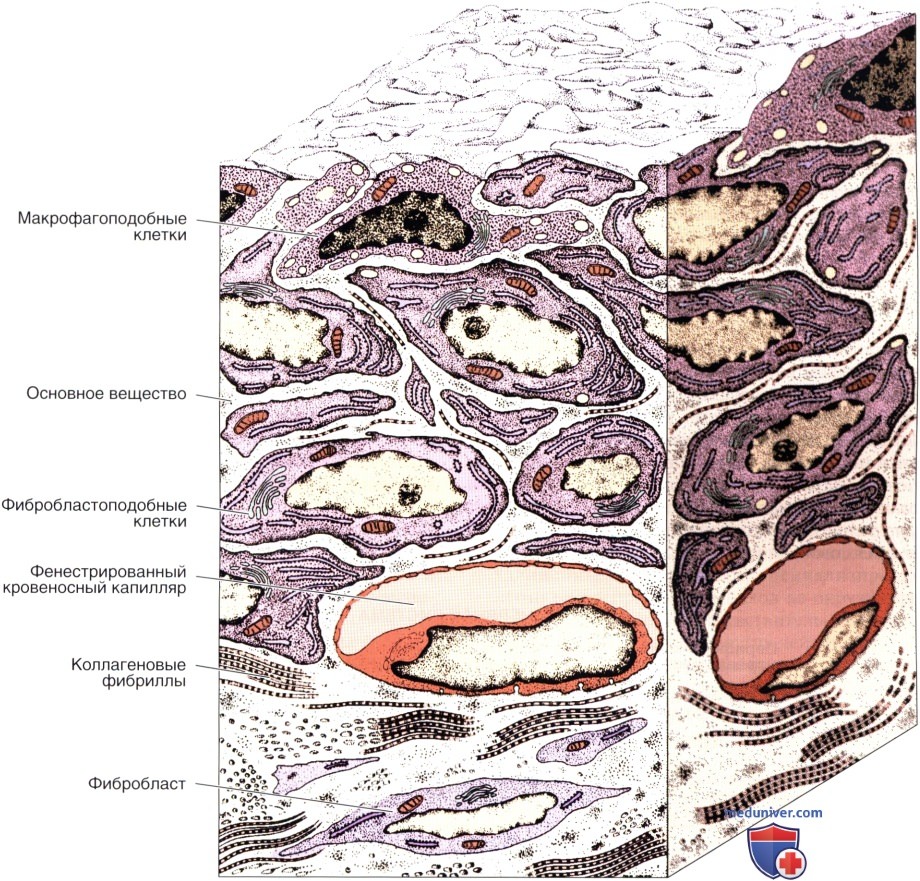
Ультраструктура синовиальной оболочки (схематический рисунок).
Два типа покровных клеток разделены небольшим количеством основного вещества соединительной ткани.
Базальная пластинка, отделяющая выстилающие клетки от соединительной ткани, отсутствует.
Кровеносные капилляры — фенестрированного типа, благодаря чему облегчается обмен веществ между кровью и синовиальной жидкостью.
- Медицина и Здоровье
- О сайте
- Политика конфиденциальности
Биопсия синовиальной оболочки
В последние годы для изучения морфологии коллагеновых заболеваний и для более точной их диагностики используется биопсийный материал. Для этого производят биопсию синовиальной оболочки, кожи, мышцы, почки. Для получения синовиальной оболочки применяют метод пункционной биопсии Polley и Biskel ‘(1951). В 1966 г. Williamson и Holt предложили способ, позволяющий пунктировать с помощью тонкой иглы не только коленный сустав, но и более мелкие суставы.
Биопсия синовиальной оболочки сустава производится только хирургом в специальных условиях. Кусочки синовиальной оболочки берутся иглой-троакаром, вводимой в полость сустава через мягкие ткани и в bursa suprapateileris на уровне верхнего края надколенника с наружной стороны коленного сустава (В. П. Павлов, М. Г. Астапенко и Н. Н. Грицман). Синовиальная оболочка в норме имеет сложное гистологическое строение. Она состоит из трех слоев: покровного, выстилающего суставную полость, поверхностного коллагеново-эласти-ческого, лежащего непосредственно подпокровным, и глубокого коллагеново-эластического слоя, граничащего с фиброзной капсулой. Синовиальная оболочка обладает выраженной регенеративной способностью, осуществляет функцию обмена между суставной полостью и сосудами организма. Все введенные в кровь вещества в большом количестве проникают в сустав и, наоборот, введенные в сустав через синовиальную оболочку проникают в кровь и участвуют в общем обмене веществ.
На основании глубокого изучения пункционных биопсий синовиальных оболочек был выделен ряд морфологических признаков, отражающих общие патологические процессы, которые могут протекать в синовиальной оболочке при различных коллагеновых заболеваниях. Следует подчеркнуть, что, несмотря на отсутствие строгой специфичности поражения синовиальной оболочки при различных видах коллагеновых болезней, выраженность отдельных морфологических признаков, их частота и сочетание позволяют предположить наличие той или другой нозологической формы.
Лучше всего изучена картина поражения синовии при ревматоидном артрите. Как известно, Американской ревматологической ассоциацией были разработаны критерии гистологической диагностики ревматоидного артрита, которые соответствуют морфологической картине синовита, описанной А. И. Струковым. К морфологическим признакам, характерным для ревматоидного артрита, относятся: отложение фибрина на поверхности синовиальной оболочки и лейкоцитарная инфильтрация ее: ткани, что особенно четко выявляется при остром синовите; выраженность продуктивных реакций в виде развития грануляционной ткани и участков ангиоматоза,. наблюдающиеся, главным образом, при подострых синовитах; наличие выраженной плазмоклеточной реакции и образование лимфоидных инфильтратов, отражающих иммунные процессы.
К числу морфологических признаков синовиальной оболочки суставов, отмечаемых при системной красной волчанке, относятся слабая выраженность экссудативных реакций, в частности, лейкоцитарной; редкость развития грануляционной ткани и сосудистой пролиферации; наоборот, выраженность ядерной патологии соединительных клеток.
Для системной склеродермии характерны следующие морфологические признаки: общая бедность экссудативно-пролиферативных реакций, умеренно выраженные им-муноморфологические проявления; характерное набухание интимы сосудов; выраженность склеротических процессов в сосудах и в ткани.
При дегенеративных заболеваниях суставов морфологические изменения синовии незначительны: нерезко выраженная гиперемия синовиальной оболочки, единичные лимфоидные инфильтраты.
Заключая главу, необходимо указать, что исследование синовиальной жидкости и синовиальной оболочки дает врачу важные указания в отношении характера патологического процесса в суставе. Однако следует учесть, что эти данные особенно ценны для диагноза при сопоставлении их с клиникой и другими лабораторными показателями.
Внутренняя поверхность сустава выстилается волокнами эпителиальной и соединительной ткани, которая носит название синовиальная оболочка. Она формирует суставную сумку изнутри, а также участвует в процессах обмена веществ и выработки специальной жидкости, которая способствует улучшению амортизации и подвижности суставов.

Строение и функции
Суставная сумка предотвращает травмирование сочленения, обеспечивает защиту от повреждений. Она располагается спереди от хряща и мениска, укрепляется волокнами соединительной ткани и связками. Внутри суставной сумки находится синовий. Им покрыта вся поверхность полости, а также связки, которые находятся в суставе, кроме хрящей. По ней проходит большое количество кровеносных сосудов и нервов, обеспечивающих обменные процессы. Синовиальная мембрана также выполняет роль амортизатора, так как с помощью вырабатываемой ею жидкости повышается подвижность суставных элементов и сокращается возможность возникновения воспалительного процесса. В своем строении внутренний слой суставной сумки имеет ворсинки, за счет которых увеличивается поверхность для синтеза жидкости.
Состав жидкости, который синтезируется синовием, очень близок к плазме. В норме она не должна иметь примесей, прозрачная на вид, и не может содержать частиц крови.
Выполняя свои функции, синовиальная оболочка оберегает суставные хрящи от инфекции. Через обильное кровоснабжение, с кровью в сумку проникают антитела, способные защитить участок от вредоносных бактерий. Оболочка выполняет роль индикатора, так как по ее показателям можно определить состояние всего сочленения. Синовий подвергается воспалению чаще всего коленного сустава.
Заболевания
Разновидности болезней, которые сопровождаются воспалением синовиальной оболочки:
- ревматоидный артрит;
- бактериальный или септический;
- синовиальная хондрома;
- гемангиома;
- деформирующий артроз.
Болезнь, которая поражает воспалительным процессом синовиальную оболочку, носит название синовит. Он бывает двух типов: первичный и вторичный, каждый из которых может принимать как острую, так и хроническую форму. Первый тип характеризуется возникновением воспаления с ревматоидным артритом, второй — при повреждении хряща или мениска. Обычно воспалительный процесс не распространяется за пределы синовия, и выпот скапливается в суставной полости.
Утолщение синовиальной оболочки, ограничение движений, отечность области, сильные боли являются симптомами острого синовита. Иногда причиной может послужить хроническое течение артрита или артроза. Развивается после перенесенной травмы, ушиба, удара, при падении. При хронической форме синовиальная оболочка сустава утолщена, на ее поверхности образуются фиброзные участки. Наблюдается разрастание ворсинок и образование свободно располагающихся внутрисуставных тел. В полостном пространстве повышается давление выпота, что способствует нарушению внутренней оболочки.
Диагностика
Окончательный диагноз врач ставит, основываясь на клинических показателях, результатах диагностических и лабораторных исследований. Доктор назначает артроскопию и артропневмографию, а также биопсию и цитологию синовия. Если есть подозрение на аллергический синовит, берут пробы на аллергены. Самым результативным методом служит изучение состава пунктата. Выполняют диагностическую пункцию синовиальной жидкости. Поражение острой травматической формой синовита подтверждается большим количеством белка в выпоте, что объясняет проницаемость сосудов, так как чем меньше гиалуроновой кислоты, тем ниже вязкость жидкости. Хроническая форма характеризуется повышенной активностью ферментов, которые способствуют разрушению хрящевой ткани. В случае возникновения гнойного синовита назначают бактериологическое и бактериоскопическое исследование гноя, а также анализ крови и посев на стерильность.
Лечение поражений синовиальной оболочки
Когда причину заболевания выяснили, и содержание выпота в суставной сумке незначительно, врач прописывает курс терапии с соблюдением всех рекомендаций. При всех формах заболевания назначается строгое соблюдение иммобилизации конечности эластичным бинтом, а также физиотерапевтические процедуры. При гнойном синовите и в случае большого скопления выпота проводят пункцию сочленения, а полученную жидкость отправляют на исследование.
Терапию поражений проводят сугубо индивидуально, основываясь на степень и форму болезни. Врач назначает НПВС, антибактериальные препараты, глюкокортикоиды. При возникновении необратимых изменений в сочленении и частых рецидивах синовиальная оболочка иссекается хирургическим путем. Прогноз в большинстве случаев благоприятный. В редких случаях врач применяет процедуру артроскопического лаважа сустава. Она заключается в резекции поврежденного участка с дальнейшей заменой хряща искусственным имплантатом или частичным удалением синовиальной оболочки, которая подверглась дегенеративным изменениям.
Г л а в а 4. Скелетные ткани
4 0. Хрящевые ткани. Общая морфофункциональная
характеристика и классификация. Особенности строения различных видов хрящевых тканей. Развитие, рост, регенерация и возрастные изменения хряща
Хрящевые ткани специализированы на выполнении опорной функции.
Развитие. Хрящевая ткань развивается из мезенхимы.
Процесс развития включает три стадии: 1) хондрогенный островок, 2) хондроидная стадия (образование хондробластами межклеточного вещества), 3) минерализация межклеточного вещества.
Общая характеристика. Хрящевые ткани состоят из клеток (хондроцитов и хондробластов) и плотного межклеточного вещества, отличающегося упругостью. 7080% массы хрящевых тканей составляет вода, 10-15% — органические вещества (из них 50 70% коллаген), 4-7% минеральные вещества.
Межклеточное вещество содержит хондриновые
(коллагеновые) волокна и хондромукоид (сульфатированные гликозаминогликаны). Хондроциты располагаются в межклеточном веществе поодиночке или изогенными группами. Ориентация волокон межклеточного вещества определяется характерными для каждого типа хряща особенностями механического напряжения. С этим связана опорная функция хрящевых тканей.
Хрящевая ткань не имеет кровеносных сосудов, а питательные вещества к ней поступают из надхрящницы.
Виды хрящевой ткани. Различают 3 вида хрящевой ткани: гиалиновую, эластическую, волокнистую.
Из гиалиновой хрящевой ткани состоит большинство частей скелета эмбриона. Во взрослом организме она встречается в местах соединения ребер с грудиной, в гортани, воздухоносных путях, на суставных поверхностях костей. Ткань прозрачна, имеет голубовато-белый цвет.
Гиалиновая хрящевая ткань (кроме гиалинового хряща суставных поверхностей) покрыта надхрящницей, в которой выделяют два слоя: наружный, состоящий из волокнистой соединительной ткани с кровеносными сосудами; внутренний, содержащий клетки хондробласты и прехондробласты.
Хрящевые клетки (хондроциты) лежат в межклеточном веществе в особых полостях — поодиночке или группами. Группы клеток, находящихся в одной полости, называют изогенными
группами. Они образуются в результате деления одной хрящевой клетки. Форма поверхностно расположенных хондроцитов веретеновидная; в глубине хряща — круглая, овальная или многоугольная. Эти клетки значительно больше по размеру, нередко имеют вакуолизированную цитоплазму.
Межклеточное вещество состоит из коллагеновых (хондри-новых) волокон и основного вещества. Основное вещество содержит хондроитинсерную кислоту, связанную с белками. Это соединение называют хондромукоидом. Он обусловливает ба-зофилию основного вещества.
Эластический хрящ встречается в ушной раковине, надгортаннике, хрящах гортани. Строение сходно со строением гиалинового, однако в межклеточном веществе много эластических волокон, образующих плотную сеть. В эластическом хряще никогда не происходит обизвествления.
Волокнистый хрящ отличается от гиалинового определенным направлением пучков коллагеновых волокон, идущих параллельными рядами. Из волокнистого хряща построены межпозвонковые диски, симфиз лобковых костей. Он встречается в местах прикрепления связок и сухожилий к костям.
Рост хряща может происходить двумя способами: аппозиционный рост (за счет хондробластов надхрящницы); интерстициальный рост (в результате размножения хондроцитов в самом хряще).
Физиологическая регенерация хряща идет очень медленно из-за отсутствия собственных кровеносных сосудов. Источник регенерации прехондробласты и хондробласты надхрящницы. По мере старения, в хрящевой ткани уменьшается концентрация про-теогликанов и гидрофильность, ослабляются процессы размножения хондробластов и хондроцитов. В межклеточном веществе откладываются соли кальция.
41. Суставной хрящ: особенности его структурной организации и функции. Синовиальнаяоболочка и синовиальная среда суставов
Суставы (диартрозы) специализированная форма прерывного соединения костей, обеспечивающая их подвижность. Суставные поверхности костей покрыты гладким суставным хрящом, смачиваются синовиальной жидкостью, заполняющей суставную полость и окружены плотной соединительнотканной суставной сумкой.
Суставной хрящ представлен гиалиновой хрящевой тканью. Только в височно-нижнечелюстных и грудиноключичных суставах суставные поверхности покрыты волокнистым хрящом.
Суставной хрящ прочно прикреплен к кости, имеет гладкую поверхность, что обеспечивает минимальное трение при скольжении и способствует амортизации толчков (важную роль в этом играет также синовиальная жидкость). Основная роль суставного хряща, принимающего на себя механическую нагрузку при движении, обеспечивается комплексом таких свойств, как прочность, упругость, эластичность. Эти свойства, в свою очередь, обусловлены химическим составом и соответствующими молекулярной, надмолекулярной и морфологической структурой хряща.
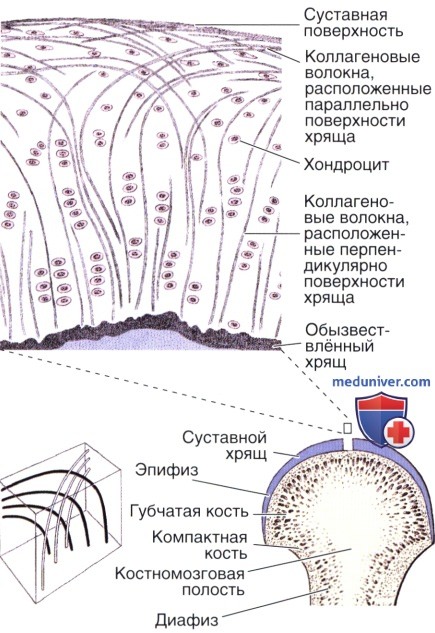
В суставном хряще различают три зоны: поверхностную, промежуточную и базальную.
Поверхностная зона состоит из бесклеточной пластинки,
обращенной в полость сустава, танге>щиалъного слоя, содержащего хоидроциты уплощенной формы, и переходного слоя, образованного отдельно лежащими округлыми хондроцитами. Коллагеновые волокна в этой зоне расположены параллельно суставной поверхности.
Промежуточная зона — наиболее широкая. Хоидроциты в ней расположены в виде колонок и изогенных групп; коллагеновые волокна лежат в основном под углом к суставной поверхности.
Базалъная зона связывает суставной хрящ с субхондральной костью. Она образована слоями необизвествленного и обизвествленного хряща. Слой обизвествленного хряща непосредственно прилежит к кости, из которой в него проникают кровеносные капилляры. Слой необизвествленного хряща содержит гипертрофированные хоидроциты. Коллагеновые волокна в базальной зоне располагаются перпендикулярно поверхности сустава.
Суставной хрящ лишен надхрящницы, содержащей камбиальные элементы, поэтому он не обладает способностью к регенерации. Питание суставного хряща осуществляется из двух источников — синовиальной жидкости, являющейся основным путем поступления метаболитов, а также со стороны субхондральной кости, контактирующей с обизвествленным хрящом.
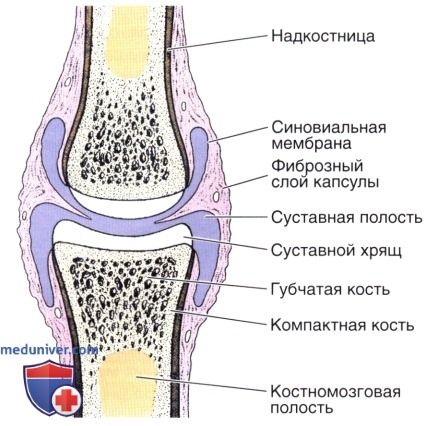
Суставная сумка (капсула), герметически окружающая область сустава, образована двумя оболочками — наружной фиброзной и внутренней синовиальной. (Рис. 19).
Фиброзная оболочка состоит из плотной волокнистой соединительной ткани, переходящей в надкостницу.
Синовиальная оболочка выстилает изнутри суставную сумку за исключением суставных поверхностей, покрытых хрящом. В отдельных зонах она формирует синовиальные складки и синовиальные ворсинки (отростки).

В синовиальной оболочке различают выстилающий синовиальную полость покровный слой, лежащий под ним поверхностный коллагеновоэластический слой, а также граничащий с фиброзной капсулой глубокий коллагеновоэластический слой. Резкой границы между слоями не существует.
Покровный слой синовиаль-
ной оболочки — значительный по толщине пласт соединитель ной ткани, содержащий клетки основное вещество, кровеносные капилляры и нервные волокна, и заканчивающиеся не рвными окончаниями. В этом слое синовиальной оболочки находятся собственно покровные клетки синовиоциты (ле-
жат в 1-6 слоев), а также фибробласты, адвентициальные, плазматические, тучные клетки, лимфоциты и моноциты крови. Клеточная выстилка синовиальной оболочки не имеет базальной мембраны.
специализированные клетки фибробла-стического ряда, находящиеся в специфических пограничных условиях. Подобно эпителиальным клеткам они обладают полярностью, так как располагаются на границе между двумя компонентами синовиальной среды сустава
— синовиальной оболочкой и синовиальной жидкостью. Однако в отличие от эпителия синовиоциты не связаны межклеточными
соединениями, а в промежутках между ними расположены компоненты межклеточного вещества.
Морфологическим выражением влияния пограничных условий локализации синовиоцитов является дифференцировка их предшественников (С-клеток):
— на клетки, продуцирующие ферменты и способные к фагоцитарной деятельности (А-клетки или макрофагальные синовиоциты); на клетки, продуцирующие гиалуроновую кислоту — обязательный компонент синовиальной оболочки и синовиальной жидкости (В- клетки, или фибробластические синовиоциты).
В синовиоцитах ядро и органеллы располагаются по длинной оси клетки, их апикальный конец часто имеет многочисленные филоподии и вакуоли.
В поверхностном коллагеново-эластическом слое пучки коллагеновых волокон и петли эластических сетей располагаются строго упорядоченно и ориентированы в направлении длинной оси сустава или сухожильного влагалища, что обеспечивает возможность растяжения и смещения синовиальной оболочки вслед за перемещающимися костными компонентами сустава именно в этом направлении. Волокнистые компоненты глубокого коллагеново-эластического слоя также строго упорядочены, но всегда ориентированы перпендикулярно или под углом к волокнам поверхностного коллагеново-эластического слоя. Они вплетаются в фиброзную оболочку. Обменные процессы между суставной полостью и сосудис-руслом организма тесно связаны с составом и свойствами синовиальной жидкости.
Синовиальная жидкость содержит клетки и внеклеточную жидкую среду, близкую по составу к плазме крови, но отличаю-ся от нее меньшим содержанием белков и присутствием специфического компонента — гиалуроновой кислоты. Синовиальная жидкость образуется из трех источников: транссудаткрови; продукты секреции синовиальных клеток покровного слояоболочки — гиалуронат и протеолитические ферменты; продукты изнашивания и смены клеток и основного вещества синовиальной оболочки (протеогликаны и гликопротеиды), постоянно поступающие в полость в процессе нормальной жизнедеятельности суставов. Клетки синовиальной жидкости относятся к двум основным рациям — это клетки самой синовиальной оболочки и клетки крови (нейтрофилы, лимфоциты и моноциты).
Основные функции синовиальной жидкости:
I. Локомоторная — обеспечение вместе с суставным хрящом свободного перемещения сочленяющихся поверхностей костей
(благодаря упруговязким и эластическим свойствам гиалуроно-вой кислоты).
2. Метаболическая — участие в обмене веществ между содержимым сустава и сосудистым руслом, в перемещении и ферментативном расщеплении клеток и высокомолекулярных соединений, образующихся в содержимом сустава в процессе жизнедеятельности.
3. Трофическая (особенно по отношению к периферическим бессосудистым слоям суставного хряща).
4. Барьерная (защитная) — участие клеток синовиальной жидкости, ее ферментов и иммунокомпетентных клеток в ингибировании антигенов, проникающих в сустав из крови илти при повреждении суставной капсулы.
В условиях физиологической нормы в суставах действует специфический смазочный аппарат, равнозначными элементами которого являются суставной хрящ и синовиальная жидкость. В норме хрящевые поверхности непосредственно не соприкасаются друг с другом. Процессы трения совершаются в пределах смазочного вещества, количество и концентрация которого изменяются в зависимости от нагрузки. Такая эластодинамическая система очень лабильна и надежна до тех пор, пока не нарушены формирующие ее компоненты. Суставной хрящ смазывается
в результате взаимодействия двух механизмов:
— формирования на поверхности хряща пограничной пленки, образованной компонентами синовиальной жидкости;
— поступления в полость сустава интерстициальной жидко сти из матрикса.
Выжимаемая из хряща вода в суставной полости принимает на себя большую часть компрессионного давления, предохранят тем самым пограничную синовиальную протекторную пленку.
При патологии (деструкции хрящевых поверхностей, изменении состава синовиальной жидкости) система смазки необратимо рушается. В процессы взаимодействия хряща с синовиальной жидкостью вовлекается богатая сосудами синовиальная оболочка и возникает синовиит. Проявляется функциональное единство всех трех компонентов единой синовиальной среды суставов — синовиальной оболочки, синовиальной жидкости и суставного хряща.
42. Костные ткани. Морфофункциональная характеристика и классификация. Кость как орган
Костная ткань представляет собой форму соединительной ткани, в которой межклеточное вещество обызвествлено. Состоит из клеток и межклеточного вещества.
Межклеточное вещество состоит из основного вещества,
в котором располагаются коллагеновые (оссеиновые) волокна и неорганические соли. В составе межклеточного вещества около 70% неорганических соединений. В межклеточном веществе имеются полости, соединенные тончайшими костными канальцами.
Клетки. В костных полостях лежат остеоциты — клетки от-ростчатой формы, неспособные к митозу, со слабо выраженными органеллами. Отростки остеоцитов проникают
в канальцы, имеющие большое значение в доставке питательных веществ клеткам и основному веществу. Канальцы связаны с каналами, проходящими внутри кости и содержащими кровеносные сосуды, что обеспечивает обмен веществ между остеоцитами и кровью. Остеоциты принимают активное участие в процессах метаболизма, обеспечивая обновление межклеточного вещества и поддерживая ионный баланс организма. Для ионного гомеостаза важно наличие в костной ткани общей поверхности соприкосновения тканевой жидкости с минерализованным межклеточным веществом, достигающей
у человека 5000 м 2 . Функция остеоцитов, уже не способных вырабатывать межклеточное вещество, сводится к регуляции солевого состава костной ткани.
Кроме остеоцитов, в костной ткани встречаются остеобласты. Их цитоплазма базофильна, содержит много РНК, хорошо развиты органеллы. Остеобласты, выделяя межклеточное вещество и замуровываясь в нем, превращаются в остеоциты. В сформировавшейся кости остеобласты встречаются только в участках роста и регенерации костной ткани.
Остеокласты — многоядерные клетки. Их цитоплазма содержит много лизосом, ферменты которых растворяют костное вещество. Эти клетки принимают активное участие в разрушении кости и хряща, поэтому лежат в очагах разрушения.
Функции костной ткани. Костная ткань выполняет опорную функцию. Она принимает участие и в обмене веществ, так как представляет собой депо кальция, фосфора
и других веществ. Потеря органических веществ придает кости хрупкость, неорганических - мягкость.
Классификация. Различают три типа костной ткани:
дентиноидную, ретикулофиброзную (грубоволокнистую) и пластинчатую.
Дентиноидная костная ткань представляет собой внеклеточное вещество, состоящее из коллагеновых волокон
и минерализованного основного аморфного вещества, пронизанного дентинными канальцами, в которых залегают отростки одонтобластов.
Ретикулофиброзная костная ткань в основном веществе содержит мощные пучки оссеиновых (коллагеновых)
имеющие различную ориентацию. Без определенной ориентации располагаются и остеоциты. У высших позвоночных во взрослом состоянии ретикулофиброзная костная ткань встречается в местах зарастания черепных швов и прикрепления сухожилий к костям.
Пластинчатая костная ткань образует большую часть скелета взрослого человека. Она состоит из костных пластинок, образованных костными клетками и минерализованным аморфным веществом с коллагеновыми волокнами, ориентированными в определенном направлении. В соседних пластинках волокна имеют разное направление, что обеспечивает большую прочность пластинчатой костной ткани. Пластинчатая костная ткань образует на компактное и губчатое вещество кости.
Кость как орган. Компактное вещество, формирующее диафизы трубчатых костей, состоит из костных пластинок, которые располагаются в определенном порядке, образуя сложные системы.
Диафиз трубчатой кости состоит из трех слоев — слоя наружных генеральных пластин, слоя гаверсовых систем (остеонов), слоя внутренних генеральных пластин.
Наружные генеральные пластины располагаются под надкостницей, внутренние — со стороны костного мозга. Эти пластины охватывают кость целиком, образуя концентрическую слоистость. Через генеральные пластины внутрь кости проходят каналы, в которых идут кровеносные сосуды.
Каждая пластина состоит из основного вещества, в котором параллельными рядами идут пучки оссеиновых (коллагеновых) волокон. Остеоциты лежат между пластинами. В среднем слое костные пластинки располагаются концентрически вокруг канала, где проходят кровеносные сосуды, образуя остеон (гавер-сову систему). Остеон представляет собой систему цилиндров, вставленных один в другой. Такая конструкция придает кости чрезвычайную прочность. В двух смежных пластинках пучки оссеиновых волокон идут в различных направлениях.
Между остеонами располагаются вставочные (промежуточные) пластинки. Это части бывших остеонов.
Губчатое вещество формирует плоские кости и эпифизы трубчатых костей. Его пластинки образуют камеры (ячейки), в которых находится красный костный мозг.
Надкостница (периост) имеет два слоя: наружный (волокнистый) и внутренний (клеточный), содержащий остеобласты и остеокласты. Через надкостницу проходят питающие кость сосуды и нервы; они принимают участие в трофике, развитии, росте и регенерации кости.
Регенерация и возрастные изменения. В костной ткани в течение всей жизни человека происходят процессы разрушения и созидания. Они идут и после окончания роста кости. Причина этого — изменение физической нагрузки на кость. Костная ткань хорошо регенерирует, так как хорошо питается, имеет собственные кровеносные сосуды в отличие от хрящевой ткани. С возрастом регенерация кости идет хуже, может развиваться остеопороз (разрежение костной ткани), особенно у женщин после наступления климактерического периода. Чем моложе организм, тем больше в его костях оссеина и тем больше проявляют они свою гибкость. К старости кости становятся хрупкими, так как в них увеличивается содержание минеральных солей.
43. Развитие костной ткани. Прямой и непрямой остеогенез. Регенерация и возрастные изменения
Прямой и непрямой остеогенез. Костные ткани в эмбриональном периоде развиваются из мезенхимы двумя способами: прямой остеогенез (непосредственно из мезенхимы), непрямой остеогенез (из мезенхимы на месте ранее развивающейся хрящевой модели кости).
Прямой остеогенез. Этим способом развивается грубоволок-нистая (ретикулофиброзная) костная ткань при образовании плоских костей, например, покровных костей черепа. Стадии:
1) образование клеточного, остеогенного островка — происходит очаговое размножение мезенхимных клеток и формирование в этом очаге сосудов (васкуляризациия);
2) остеоидная — дифференцировка из мезенхимных клеток-остеобластов, располагающихся по поверхности островка и ос-теоцитов — в глубине островка). Остеобласты образуют окси-фильное межклеточное вещество с коллагеновыми фибриллами;
3) минерализации (кальцификации) межклеточного вещества с образованием костных перекладин, или балок. Процесс минерализации костной ткани начинается после накопления остеобластами щелочной фосфатазы. Под ее действием глицерофосфаты крови расщепляются на углеводы и фосфорную кислоту. Фосфорная кислота соединяется с ионами кальция, образуя фосфорнокислый кальций, который вместе с углекислым кальцием образует гидроксиапатит с кристаллами от 20-40 до 150 нм п длину и 1,5-75 нм в толщину. Игольчатые и пластинчатые кристаллы апатита устанавливают связь с оссеиновыми волокнами. Кость всегда растет способом наложения новой ткани на уже имеющуюся (аппозиционный рост);
Читайте также:


