Посттравматический остеомиелит у ребенка
Здравствуйте, дорогие родители. Сегодня мы поговорим о том, что собой представляет остеомиелит у детей. Вам станут известны основные признаки заболевания. Выясните причины развития данного состояния. Ознакомитесь с методами диагностики, а также способами лечения. Поговорим и о мерах предосторожности.
Классификация

Остеомиелитом называется заболевание, при котором происходит поражение костного мозга, сопровождаемое скоплением гноя, которое было вызвано инфекцией. Если необходимое лечение отсутствует, возможно образование некрозов.
Поражение может наблюдаться:
- в бедренных костях;
- в голенях;
- в позвонках;
- в плечевых костях;
- в челюсти.
Возбудителями данной болезни являются:
- пневмококки;
- стрептококки;
- золотистый стафилококк.
Также заболевание может развиться впоследствии травмирования. Если болезнь вовремя не купировать, то она перерастет в хроническое состояние, начнут разрастаться гнойные участки, а это будет вызывать недоразвитость скелета и его деформацию.
Основываясь на этиологии, различают два типа остеомиелита:
- специфический — результат перенесенного серьезного инфекционного заболевания;
- неспецифический — болезнь провоцируется микроорганизмами, которые образуют гной.
Основываясь на том, как патогены проникли в организм, рассматривают:
- гематогенный остеомиелит у детей, который является первичным — поражение возникает из-за проникания патогенов в кровеносную систему;
- негематогенный — возникающий впоследствии травмы, когда повреждена прилегающая ткань.
Основываясь на характере течения болезни, рассматривают:
- острую форму;
- хроническую.
Основываясь на том, каковы симптомы заболевания, различают три типа острой формы заболевания.
- Местная. Характерен:
- рост температуры до 38 градусов;
- наблюдаются изменения на коже;
- состояние сопровождают боли резкого характера;
- локальная отечность тканей;
- при пальпации кожа горячая;
- гиперемия, а также флюктуация достаточно быстро развиваются.
- Токсическая. Происходит интоксикация организма вследствие наличия гнойных очагов. Характерны:
- резкий рост температуры, вплоть до сорока одного градуса;
- возникновение галлюцинаций, возможно помутнение сознания;
- пульс становятся трудно различимым;
- на начальной стадии — изменение окраски кожи не наблюдается.
- Септико-пиемическая:
- ребенок ощущает сильную слабость;
- болит голова;
- температура возрастает до тридцати девяти градусов, возможна ремитирующая лихорадка;
- спустя пару часов возникает сильная боль, которая будет иметь диффузный характер;
- также присутствуют такие симптомы, как токсикоз, ослабленность сердечных тонов, тахикардия;
- с третьего дня может начать отекать пораженное место, возникнет выраженная гиперемия, боль станет носить локализованный характер;
- если ребенку не оказать лечение — гной станет распространяться на другие кости, а также паренхиматозные внутренние органы, вследствие чего образуются пиемические очаги.
Причины

В большинстве случаев остеомиелит провоцируется инфицированием костномозгового канала. Если рассматривать метаэпифизарный остеомиелит, то такое заболевание возникает вследствие инфицирования золотистым стафилококком. Если болезнь сопровождается большим количеством гнойных очагов, то возбудителем будут анаэробные бактерии.
Давайте рассмотрим, какие причины остеомиелита наиболее часто встречаются у детей.
- инфекция врожденного характера, вызванная вследствие внутриутробного инфицирования или же возможно заражение при прохождении ребенка по родовым путям;
- последствия замедления кровотока вследствие воспаления мягких тканях или переохлаждения;
- наличие в организме инфекционного процесса хронического характера (например, тонзиллит, энтероколит);
- сниженный иммунитет врожденного или приобретенного характера;
- нанесенная травма — в таком случае развивается посттравматический остеомиелит на фоне образовавшихся гематом, нарушенного костного кровотока, появившегося инфекционного процесса;
- остеомиелит эпифизарный может возникать по причине анатомических особенностей сосудов, которые питают кость.
Характерные симптомы

То, как будет проявляться заболевание, напрямую зависит от возраста малыша, причин патологии, стадии заболевания.
Острая форма остеомиелита у грудничков может приниматься за другие патологии. Так как к основным проявлениями данного состояния являются:
- общая слабость;
- диарея;
- вялость, сильное беспокойство,;
- возможна рвота;
- приступы лихорадки;
- отсутствие аппетита;
- в области поражения можно заметить покраснение кожных покровов;
- малыш практически не будет шевелить конечностью, которая поражена.
Острый остеомиелит у детей может сопровождаться наличием особых симптомов. Они будут отличаться в зависимости от формы, которая присутствует.
Септико-пиемическая форма имеет такие проявления:
- гипертермия;
- озноб;
- нарушение координации;
- предобморочное состояние и обморок;
- тошнота, возможна рвота;
- мигрень;
- отечность;
- изменение гормонального фона;
- свертываемость крови нарушается;
- проблемы с функционированием паренхиматозных органов.
На наличие токсической формы могут указывать следующие проявления:
- рвота;
- рост температуры;
- гипотония;
- судороги;
- сердечная недостаточность.
При местной форме острого остеомиелита состояние малыша может особо не страдать, кроме проявлений на коже.
Для хронической формы характерно:
- появление фистул в зоне поражения, в них скапливается гной;
- развитие рецидивов, которые напоминают острую форму заболевания, но проявления менее ярко выраженные — обострение может быть следствием наличия закрытой фистулы, в которой будет происходить гнойный процесс.
Симптомы остеомиелита травматического и гематогенного хронической формы:
- болевые ощущения в зоне поражения;
- начинает сочиться гной, если есть открытая ранка;
- появление серого налета на месте воспаления;
- наблюдается деструкция костных тканей, происходит деформация суставов;
- возможно возникновение мышечной атрофии;
- при наличии длительного хронического процесса происходит укорочение пораженной конечности;
- ухудшаются обменные процессы в организме, вследствие чего развивается недостаточность внутренних органов.
Диагностика


После того, как врач осмотрит маленького пациента, соберет все жалобы, назначит пройти обследование, которое поможет опровергнуть или подтвердить предполагаемый диагноз.
- Общий анализ крови. По результатам можно выявить наличие воспалительного процесса в организме.
- Ультразвуковое исследование. Дает возможность еще на раннем сроке обнаружить мышечные изменения и отечность.
- Посев. Позволяет определить тип возбудителя, а также его чувствительность к определенным группам антибиотиков.
- Рентген. Такой метод диагностики не будет уместным, если болезнь находится на начальной стадии, но с течением заболевания на снимке можно увидеть патологические уплотнения.
- МРТ. Позволяет определить хронический остеомиелит.
- КТ. Уместно при наличии острой формы.
Возможные осложнения

Если не оказывается надлежащее лечение и в ситуации, когда состояние ребенка не было вовремя диагностировано, малыш не получает необходимую терапию, могут развиться серьезные последствия:
- ухудшение осанки;
- недоразвитость и дефективность костей, которые были поражены;
- отклонения в функционировании суставов (становится заметно при ходьбе);
- если были поражены кости ног — неспособность самостоятельно передвигаться;
- если имел место рецидивирующий остеомиелит челюсти, способен развиться менингит;
- нарушение работы суставов, артрит нижних конечностей;
- могут образовываться гнойные очаги во внутренних органах.
Лечение

Терапия будет назначена в зависимости от того, на какой стадии находится заболевание, и каков тип течения, также будет учитываться возраст ребенка.
- Симптоматическая терапия, направленная на:
- снятие воспалительных процессов;
- снижение температуры;
- снятие болевого синдрома;
- снижение чувствительности к возможным аллергенам;
- восстановление процессов гомеостаза.
- Иммунотерапия. Ее целью является повышение иммунитета. Ребенку будут даваться препараты кальция, инъекции витаминов, капельницы с глюкозой, также будут применяться иммуноглобулины. Если диагностируется остеомиелит у новорожденных, то крайне важно сохранять грудной тип вскармливание.
- Иммобилизация костей, которые поражены. Могут фиксироваться сроком до четырех недель.
- Антибиотикотерапия. Ребенку назначаются препараты антибиотиков широкого спектра, за которыми следуют специфические. В ситуации с новорожденными детками назначают цефалоспарины и антистафилококковый пенициллин, малышам от года до пяти – Цефуроксим, детям старше пяти лет — Цефазолин и Нафциллин. Курс приема антибиотиков может длиться до трех месяцев.
- При наличии внутрикостного давления, нагноения в костях, развития некротических участков будут применяться хирургические методы лечения.
Не обойтись и без курса восстановительной терапии, которая может включать в себя:
- массаж;
- лечебную физкультуру;
- электрофорез;
- лазеротерапию;
- витаминотерапию;
- магнитотерапию;
- курортное лечение.
Меры предосторожности

Родители могут соблюдать определенные правила, которые позволят им снизить риск возникновения остеомиелита у ребенка. Для этого необходимо:
- создать дневной распорядок и строго ему следовать;
- водить малыша на необходимые медосмотры;
- вовремя заниматься лечением инфекционных заболеваний;
- следить, чтобы отсутствовали травмы;
- при наличии ранок или ушибов, которые сопровождаются повреждением кожи, своевременно обрабатывать, дезинфицировать их;
- большое значение определяет соблюдение гигиены ротовой полости малыша.
Теперь Вы знаете, что такое остеомиелит костей у детей. Помните о том, что необходимо вовремя диагностировать это заболевание, чтоб не допустить развитие осложнений. Не забывайте о необходимости регулярного посещения педиатра и лечения хронических процессов, а также инфекций в организме ребенка.
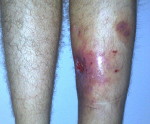
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
МКБ-10


- Причины
- Патанатомия
- Классификация
- Симптомы посттравматического остеомиелита
- Диагностика
- Лечение посттравматического остеомиелита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.

Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
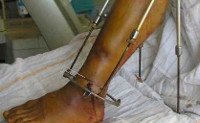
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Остеомиелит — это инфекционное воспаление всех элементов кости: костного мозга, эндоста, компактной и губчатого вещества, периоста, а также прилегающих мягких тканей.
Остеомиелит возникает при попадании в костный мозг патогенных микроорганизмов, которые размножаются, если есть для этого благоприятные условия. Сама кость определенное время достаточно устойчива к микрофлоре и, конечно, поражается вторично.
Различают остеомиелит гематогенный, посттравматический, огнестрельный, послеоперационный. По клиническому течению его делят на острый и хронический.
Гематогенный остеомиелит
Гематогенный остеомиелит чаще встречается у детей (2-5 лет) и локализуется преимущественно в метафизарных участках длинных костей. Возбудителем остеомиелита может быть любой микроорганизм, который попадает в кость из первичного очага, как правило, из полости рта или миндалин (после ангины). Однако предпосылкой развития остеомиелита является сенсибилизация и сниженная иммунореактивность организма ребенка, а иногда местные факторы (травма, переохлаждение, переутомление и т.д.). По Т. П. Краснобаеву, существует молниеносная токсическая форма остеомиелита, которая в течение нескольких дней может закончиться смертью ребенка, септикопиемическая форма, при которой одновременно возникает процесс в нескольких костях, и местная форма.
Местный гематогенный остеомиелит начинается остро с очень высокой (до 40 ° С) температуры тела и возникновения местной боли. Ребенок не спит, плачет. В первый день других клинических признаков воспаления может не быть, за исключением усиления местной боли во время постукивания по кости. В этом периоде важным средством ранней диагностики является локальная электротермометрия и остеотонометрия (определение внутрикостного давления).
Клинические симптомы нарастают постепенно, в течение нескольких дней: появляется отек пораженного сегмента конечности, локальная гипертермия и защитная анталгическая контрактура. Резко увеличивается лейкоцитоз со смещением лейкоцитарной формулы влево, а также скорость оседания эритроцитов. На обзорных рентгенограммах в первые 2 недели патологических изменений в кости не видно. После 7-10-го дня болезни с помощью компьютерной томографии в увеличенном виде определяют очаги по сравнительной плотностью костной ткани. Локализацию очага можно определить также с помощью ультразвуковой эхолокации, локальной электротермометрии или дистанционной термодиагностики (тепловизор).
Если ребенка интенсивно не лечить, то процесс прогрессирует: очаг увеличивается в размерах, распространяется вдоль кости и в стороны, развивается тромбоз сосудов и некроз кости. Клинически появляется местная гиперемия на фоне отека и инфильтрации тканей, боль и температура не уменьшаются, ребенок истощается и общее состояние ее очень тяжелое. И только после самовольной декомпрессии кости (прорыва гнойника под надкостницу) ребенок впервые глубоко заснет. С прорывом гнойника острые явления постепенно стихают, и процесс переходит в хроническую форму. Тогда определяют местную флюктуацию. Если поднадкостничный гнойник своевременно не раскрыть, то он может отслоить грубую надкостницу на значительном протяжении кости, прорваться в мягкие ткани с образованием межтканной флегмоны, а затем — на поверхность кожи в виде свища. Одновременно начинают преобладать продуктивные процессы в кости. Появляются, периостальные наслоения, и четко начинают отмежевываться участки здоровой и омертвелой костей. Резорбция проходит по зонам, где сосуды во время зажигания не затромбировались, и сохранилось кровоснабжение, образуется клеточный грануляционный вал и костные секвестры. На рентгенограммах выявляют явления периостита, дефекты костной ткани, охвачены зоной склероза, секвестры т.д. Расплавления свободных секвестров под влиянием лизосомальных ферментов и функционирования свища могут продолжаться бесконечно долго. Свищи закрываются и открываются, воспалительный процесс может рецидивировать.
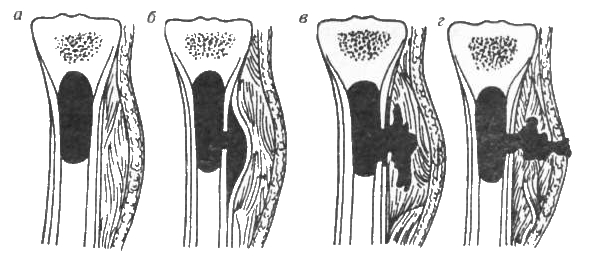
Гематогенный остеомиелит: этапы
Лечение больных гематогенным остеомиелитом следует начинать как можно скорее, в условиях стационара, чтобы остановить воспалительный процесс на ранней стадии и не допустить значительной деструкции костной ткани. Больному иммобилизуют конечность, назначают антибактериальную терапию (остеотропные широкого спектра действия антибиотики, сульфаниламиды), десенсибилизирующую и иммунную — пассивную (антистафилококковую плазму, гаммаглобулин т.п.) и активную (продигиозан, лизоцим, метилурацил), детоксикационную терапию и общеукрепляющее лечение.
Исследуют чувствительность микрофлоры к антибиотикам миндалин, а затем из очага. Если в течение 4-5 дней не удается остановить прогрессирование процесса (боль и температура не уменьшаются, нарастает лейкоцитоз), то целесообразно (в стадии экссудации) сделать раннюю операцию: несколько фрезовых дырчатых отверстий в предполагаемой области очага кости и зашить рану мягких тканей. Если при этом обнаруживают гной, то рану дренируют.
Декомпрессионная трепанация уменьшает внутрикостное давление и боль, предупреждает распространение процесса в кости, а через сделанные отверстия можно подвести систему для постоянного капельного внутрикостного введения антибиотиков и антисептиков или промывную систему к затуханию процесса. Субпериостальный гнойник вскрывают, промывают и рану дренируют. Более широких вмешательств в остром периоде не применяют, чтобы не генерализировать гнойного процесса.
При хроническом гематогенном остеомиелите и его рецидивах наряду с консервативной терапией, в том числе с изготовлением аутовакцины, проводят секвестрэктомию, фистулонекректомию, радикальные резекции кости в пределах здоровых тканей с применением костной пластики. Чтобы обеспечить радикальность перед операцией, обязательно следует делать контрастную фистулографию и вводить красящее вещество (бриллиантовый зеленый, метиленовый синий), чтобы определить ход свища, возможные разветвления в мягких тканях и т.д.
Основной задачей оперативного лечения является радикальное удаление гнойного очага, чтобы обеспечить заживление раны первичным натяжением.
Внутрикостный абсцесс Броди
Это ограниченное небольшой очаг некроза эпифизарного участка кости (чаще большеберцовой) с его резорбцией и образованием полости, а иногда — микросеквестров. Возбудителем, как правило, является маловирулентный стафилококк.
Клинически абсцесс Броди может себя не проявлять годами. Больной только после перегрузки конечности может чувствовать локализованную тупую ноющую боль. При осмотре особых изменений не обнаруживают. Иногда констатируют реактивный синовит прилегающего коленного сустава. Основным средством диагностики является рентгенологическое и томографическое исследование. Компьютерная томография дает наиболее полную информацию: глубину залегания, размеры очага и плотность окружающих тканей, что очень важно для проведения радикальной операции — некрэктомии. Иногда после некрэктомии применяют тампонаду полости губчатым костным аллотрансплантатом или матриксом. Операцию во всех случаях заканчивают зашиванием раны наглухо.
Склерозирующий остеомиелит Гарре
Он развивается при маловирулентной микрофлоре и измененной реактивности организма. Чаще процесс локализуется в большеголенной кости, поражая почти весь диафиз, реже в бедренной или плечевой. Воспалительный процесс имеет первично-хроническое течение, ведущий к огрубению и деформации кости. Лишь иногда бывает незначительное повышение температуры тела и лейкоцитоз. Боль имеет разлитой характер и возникает после физической нагрузки конечности.
На рентгенограммах выявляют характерные признаки: огрубение и склероз коркового вещества кости, отсутствие рентгенологической структуры костной ткани, периостальные наслоения и сужение костно-мозговой полости. Структура склероза может быть мозаичной, однако без признаков ограниченных очагов некроза или секвестров. Лечение только комплексное, консервативное.
Посттравматический и огнестрельный остеомиелит
Посттравматический остеомиелит очень тяжелым гнойным осложнением открытых переломов и огнестрельных ранений костей.
Частота гнойных осложнений зависит от тяжести и локализации повреждения мягких тканей и кости, степени инфицирования раны и вирулентности микрофлоры, а также от качества первичной хирургической обработки и лечения больного. Особенно опасной для открытых переломов является внутрибольничная инфекция, при которой микрофлора, как правило, не чувствительна к большинству антибиотиков. Поэтому больных нужно класть в чистую палату, строго соблюдать правила асептики и оберегать рану от вторичного инфицирования.
Остеомиелит всегда начинается с нагноения раны после несовершенной первичной хирургической обработки. При правильном дальнейшем лечении оно не всегда приводит к остеомиелиту, так как кость достаточно стойка к инфицированию. Если допустить нагноение кости, то воспалительный процесс прогрессирует, и острый посттравматический остеомиелит переходит в хронический.
Острый остеомиелит характеризуется повышением температуры тела до 39-40 ° С, ухудшением общего состояния больного, сна и аппетита, увеличением СОЭ и лейкоцитоза со смещением лейкоцитарной формулы влево, уменьшением содержания гемоглобина в крови и т.д.
Местно остеомиелит проявляется отеком и инфильтрацией, значительным выделением гноя, дряблыми грануляциями, обнажением костных отломков в ране без признаков продуктивного процесса. Посттравматический остеомиелит, как правило, ограничивается зоной открытого перелома костей и только при многооскольчатых переломах может захватывать значительные участки. Если не принять соответствующие меры, то это приводит к межтканевым гнойникам, тромбофлебиту, а иногда к сепсису. Инфекции неклостридиевой природы ведут к развитию тромбозов, некроза и распада мягких тканей, тяжелого токсикоза, который угрожает жизни больного.
При хроническом посттравматическом остеомиелите все острые явления постепенно проходят, улучшаются местные и лабораторные показатели воспаления и общее состояние больного. Преобладают пролиферативные процессы в ране, которая медленно уменьшается в размерах, и формируются устойчивые свищи, которые долго не заживают.
Хронический остеомиелит со значительной деструкцией кости и свищем, которая длительно существует, вызывает общие нарушения в организме больного (дефицит массы тела, анемию, гипопротеинемию, понижение имунореактивности, амилоидоз печени и почек) и местные: трофические расстройства, дерматит, инфекционную экзему, раковое перерождение в области свища.
Чем раньше начать борьбу с раневой инфекцией, тем больше вероятность успеха лечения и ликвидации гнойно-воспалительного процесса в ране.
Основой современного комплексного лечения больных с открытыми повреждениями костей, которые осложнились нагноением и остеомиелитом, есть 5 основных принципов (А. В. Каплан с соавт., 1985). Первый принцип — это воздействие на местный очаг инфекции. Очищают гнойный очаг от некротических тканей, инородных тел и свободных костных отломков, то есть проводят отсроченную или повторную хирургическую обработку раны. Чем тяжелее местные нарушения тканей и общее состояние больного (интоксикация), тем быстрее следует проводить радикальное хирургическое вмешательство.
После механической очистки раны в пределах здоровых тканей операцию заканчивают многократной ее промывкой или пульсирующей струей (М. И. Кузин, Б. М. Костючонок и др.), растворами антисептиков с антибиотиками и вакуум-аспирацией (М. К. Панченко, Н. М. Маметовой и др.).
С целью обезвреживания остатков микрофлоры после промывания раны в 1972 коллективом кафедры травматологии и ортопедии Львовского медицинского института разработан метод ультразвуковой обработки остеомиелитических очагов и гнойных ран. Полость раны заполняют раствором фурацилина (1: 5000) с антибиотиками, в который погружают конец волновода ультразвукового аппарата (УРСК-7Н). Под влиянием ультразвуковых колебаний рана механически очищается, и количество микрофлоры на 1 г ткани резко уменьшается. Микробиологическим исследованием (А. Я. Ухов, Я. Е. Яцкевич, В. С. Петрус и др.) установлено бактериостатическое и бактерицидное влияние ультразвука на микрофлору.
Успех операции в значительной степени зависит от ее радикальности. Если возникают осложнения (некроз кожи, нагноение раны и т.д.), местное лечение продолжают на тех же принципах. Для лечения по поводу гранулирующих ран с успехом используют лазерное облучение слабомощным гелий-неоновым оптическим квантовым генератором (лазером типа ЛГ-75), которое уменьшает отек тканей, улучшает биоэнергетические процессы, гранулирования и эпителизацию раны.
Второй принцип — это спокойствие, которое следует создать надежной прочной фиксацией сломанных костей. Наиболее эффективным методом фиксации отломков применение стабильного внеочагового остеосинтеза компрессионно-дистракционным аппаратом (Илизарова, Калнберза). Если общее состояние больного не позволяет это сделать сразу, то конечность после операции фиксируют временно мостовидной гипсовой повязкой, а аппарат накладывают во второй этап. Гипсовой повязкой ограничиваются также в тех случаях, если в кости остается металлоконструкция, которой фиксируются отломки при первичной хирургической обработке открытого перелома.
Третий принцип — это воздействие на микрофлору путем применения антибактериальной терапии. Назначают антибиотики с учетом чувствительности к ним микрофлоры местно (орошения, обкалывание раны), внутримышечно, внутрикостного или внутривенно (внутриартериально). Внутриартериальное введение антибиотиков наиболее эффективно потому, что позволяет создать максимальную концентрацию их в костре.
В последнее время стали применять (Р. Т. Панченко с соавт., В. М. Лирцман и др.) эндолимфатическое введение антибиотиков, особенно по поводу гнойных процессов нижней конечности (во II межпальцевых промежутке).
Вместе с антибиотиками больным назначают сульфаниламидные средства, которые действуют как синергисты. Своевременное применение антибактериальной терапии в надлежащих дозах позволяет патогенетически влиять на воспалительный процесс. Хорошие результаты дает озвучивание гнойного очага с применением антибактериальных средств при пере связок ран.
Четвертый принцип — это воздействие на организм больного с целью улучшения общего состояния (детоксикации) и повышение иммунореактивности. Больным проводят инфузионную терапию: внутривенное капельное переливание 5% раствора глюкозы, полиглюкина, гемодеза, нативной плазмы и белковых препаратов, по 100-150 мл свежецитратной крови. Парентерально вводят витамины, особенно аскорбиновую кислоту и витамины группы В, назначают полноценное, богатое белками и витаминами питание. Целесообразно рекомендовать общие неспецифические биостимуляторы (жень-шень, элеутерококк, мумие и т.д.). Одновременно больным проводят сначала пассивную иммунизацию переливанием антистафилококовой плазмы и введением гамма-глобулина, а затем активно — анатоксином с целью выработки организмом собственных антител. Наиболее эффективно применение курса аутовакцины, изготовленной из микрофлоры гнойного очага больного.
Пятый принцип — раннее использование методов восстановительной терапии и реабилитации больных. По мере угасания воспалительного процесса больным назначают ЛФК, массаж мышц, физиотерапию, а в компрессионно-дистракционном аппарате рекомендуют движения в суставах и дозированная нагрузка конечности.
Подавляющее большинство больных хроническим остеомиелитом можно вылечить только оперативно, но обычно лечение начинают с консервативных средств, которые являются подготовкой больного к операции и первым этапом в комплексном лечении остеомиелита.
По К. С. Тернову (1979), показаниями к исключительно консервативному лечению являются: диффузные формы и небольшие внутрикостные полости без выраженного склероза, осложнения, которые являются противопоказаниями к радикальной операции, консервативное лечение, которое во время предоперационной подготовки является эффективным, и поэтому его можно продолжать.
Консервативное лечение включает средства общего воздействия на организм (инфузионная детоксикационная терапия, полноценное, богатое витаминами питание, десенсибилизирующие и анаболических средства (метандростенолон, ретаболил, пентоксил т.п.), переливания крови и белковых препаратов, иммунокорректоров (гамма-глобулина), антистафилококовой плазмы, аутовакцины т.п.); антибактериальную терапию с применением сульфаниламидных препаратов, антибиотиков, к которым чувствительна микрофлора; воздействие на очаг с целью уменьшения воспалительного процесса, гнойных выделений и ликвидации свища.
Для этого делают промывание раны антисептическими растворами с антибиотиками (хлоргексидин, перекись водорода и т.д.), ультразвуковую кавитацию, инстилляции антибиотиков и протеолитических ферментов, физио- и бальнеотерапию (кварц, УВЧ, парафиновые аппликации и т.п.).
Это второй этап. Чтобы выполнить радикальную операцию, сначала следует окрасить (2% раствор бриллиантового зеленого или 2% раствор метиленового синего) свищ и гнойно-некротическое очаг с возможными его разветвлениями, обескровить сегмент конечности и иметь сухое операционное поле (отсасывание во время операции вакуум-аппаратом промывных растворов антисептиков).
Хирургическое лечение предусматривает ликвидацию гнойно-некротического очага и восстановление целости кости. Среди многих способов ликвидации костной полости после радикальной операции оптимальным следует считать применение костной пластики. Трансплантат способствует восстановлению или улучшению структуры пораженной кости, обеспечивает надежное угасание воспалительного процесса и предупреждает возможность возникновения патологического перелома, а также стимулирует репаративный процесс, если он замедлен. При ложном суставе и дефекте кости, как правило, проводят свободную костную пластику (ауто, алоспонгиозою, корково-губчатым аутотрансплантатом т.п.) или пластику корково-губчатым трансплантатом на мягкотканной ножке. Если есть дефекты кости, применяют операцию по Илизарову: остеотомию с перемещением фагмента кости в сторону дефекта с помощью компрессионно-дистракционного аппарата. Учитывая травматичность операции, некоторые из хирургов оперируют больного в два этапа: сначала производят радикальную секвестрнэкректомию, а после заживления раны восстанавливают целость кости одним из указанных способов. Лишь небольшие полости в кости заполняют трансплантатом одномоментно.
Операцию заканчивают озвучиванием и дренированием операционной раны, которые способствуют лучшему заживанию и ликвидации остаточного инфицирования.
Третий этап — послеоперационное лечение больного, которое включает общие и местные средства. Общее лечение такое же, как и в остром периоде остеомиелита.
Местное лечение направлено на заживление раны. Для этого в ирригатор вводят растворы остеотропных антибактериальных средств и следят за активным отсосом содержимого раны. Каждые два-три дня исследуют содержимое бактериологически, что является ориентиром течения заживления и целенаправленного лечения. Через 7-10 дней ирригатор удаляют. В случае необходимости после операции налаживают регионарную внутриартериальную инфузию растворов антибиотиков.
Полноценное комплексное лечение позволяет ликвидировать очаг остеомиелита и достичь восстановления целости кости. В случае рецидива гнойно-некротического процесса больного приходится оперировать повторно.
Читайте также:


