Полулунная кость и признаки перелома

Согласно биомеханическим исследованиям порядка 70% нагрузки на лучезапястный сустав ложатся на полулунную кость, однако перелом полулунной кости запястья встречается сравнительно редко и возникает при падении на кисть, отведенную в локтевую сторону. Иногда перелом сочетается с вывихом, переломами других костей запястья или переломом костей предплечья. В большинстве случаев при переломе полулунная кость раздавливается. Иногда бывает отрыв тыльного отростка кости.
- Причины возникновения перелома полулунной кости
- Симптомы и диагностика перелома полулунной кости
- Лечение перелома полулунной кости
- Реабилитация после перелома полулунной кости
- Комплекс упражнений при переломе полулунной кости
Причины возникновения перелома полулунной кости
Основными причинами возникновения перелома полулунной кости являются:
- падение на отведенную в локтевую сторону кисть;
- прямой удар по кисти.
Переломы бывают поперечные, продольные, осколочные, компрессионные и отрывные (отрыв тыльного отростка).
Симптомы и диагностика перелома полулунной кости
Клинически перелом полулунной кости может напоминать повреждения других костей кисти, однако, есть и характерные симптомы:
- незначительный или умеренный отек в области травмы;
- болезненность нарастает при постукивании на средний и безымянный пальцы и при попытке разогнуть кисть к тылу;
- болезненность резко усиливается при полном сгибании и разгибании кисти, особенно в положении локтевого отведения.

Диагноз устанавливается с учетом жалоб, механизма получения травмы, объективного осмотра области повреждения и результатов рентгенологического исследования. Снимки обязательно делать в фас, профиль и полупрофиль.
Лечение перелома полулунной кости
При раннем распознавании перелома полулунной кости необходимо обездвижить и зафиксировать кисть в положении локтевого отклонения на 1,5-2 месяца. При отрывных переломах достаточно иммобилизации на 3 недели. В некоторых случаях перелом полулунной кости кисти рекомендуется лечить наложением гипсовой повязки с проволочным вытяжением за кончик среднего пальца. Срок вытяжения составляет 6 недель, покоя — порядка 8-10 недель.
После 4 недель иммобилизации обязательно проводится повторное рентгенологическое исследование, чтобы определить ход заживления. Обычно сращение кости происходит без существенных осложнений, а трудоспособность восстанавливается через 3-4 месяца.

Иногда гипс снимается преждевременно, что приводит к повторному смещению. В таком случае пострадавшему назначают оперативное лечение с использованием методики остеосинтеза (восстановление костной ткани путем укрепления металлическими пластинами). Кроме того, хирургическое вмешательство показано при осколочных переломах и асептическом некрозе (болезнь Кинбека), который приводит к омертвению костной ткани из-за нарушенного кровообращения.
Реабилитация после перелома полулунной кости
После снятия гипсовой повязки необходимо восстановить движения в кисти и в лучезапястном суставе. Комплекс реабилитационных мероприятий состоит из:
- лечебной гимнастики (ЛФК);
- массажа;
- физиопроцедур (фонофорез, ультразвук, ультрафиолетовое облучение).
На раннем этапе реабилитация после перелома полулунной кости заключается в выполнении комплекса упражнений для пальцев руки и локтевого сустава для профилактики мышечной атрофии. На следующем этапе (сразу после снятия гипсовой повязки) пострадавший под руководством реабилитолога выполняет упражнения со сниженной амплитудой движения. На завершающем этапе восстановления (для каждого пациента он наступает в индивидуальные сроки) упражнения направлены на укрепление лучезапястного сустава.

Комплекс упражнений при переломе полулунной кости
Полулунная кость имеет особое местоположение, поэтому травмировать её сложно. Однако если подобное таки произошло, следуйте всем рекомендациям лечащего врача и не занимайтесь самолечением, чтобы не допустить осложнений. Наиболее тяжелым осложнением считается асептический некроз полулунной кости.
Переломы полулунной кости встречаются редко. Как правило, они наблюдаются при наличии переломов нескольких костей. Непосредственное повреждение этой кости наблюдается у боксеров, возникает оно и при обратном толчке пусковой (заводной) ручки. Непрямое повреждение наступает при падении на кисть. По локализации переломы могут быть двух видов: перелом тела и перелом отростка кости. Симптомы перелома: ограничение движений запястья и среднего пальца, припухлость в области запястья.
Перелом очень часто осложняется вывихом. Эти переломы могут привести к развитию псевдартроза или остеомаляции. Среди 437 больных Шнека с повреждением запястья перелом ладьевидной кости наблюдался у 154, тела полулунной кости — у 23, отростка той же кости — у 59 больных. Кроме того, на этом же материале перелом трехгранной кости имел место у 18, большой многогранной кости — у 13, гороховидной кости — у 13, крючковатой кости — у 8 и, наконец, головчатой кости — у б больных.
При переломе полулунной кости на кисть накладывается тыльная гипсовая шина на три недели.
Перилунарный вывих. Впервые был описан Гиппократом. Мальгень наблюдал его на вскрытии.
Этот вид вывиха наиболее часто наблюдается среди мужчин от 20 до 40 лет, занимающихся тяжелым физическим трудом. По данным Гирша, на 15, а по данным Шнека — на 10 переломов ладьевидной кости приходится один вывих полулунной кости.
Если перилунарный вывих сопровождается поперечным переломом ладьевидной кости, то перед нами имеется картина переломо-вывиха бе Кёрвена. Далее, в том случае если происходит перелом и трехгранной кости и отломок ее вывихивается вместе с полулунной костью, то говорят о повреждении Элеккера.
Вывих полулунной кости наступает от непрямого действия силы. Механизм вывиха: при падении на ладонь, в момент тыльного сгибания кисти кости дистального ряда запястья, ввиду максимального переразгибания, смещаются в дорзальную сторону. Однако полулунная кость, будучи в тесной связи с лучевой, остается на месте или же делает поворот вокруг прочной лучекарпальной связки.
Для установления диагноза важную роль играют данные анамнеза о тяжелой травме, наступившей при переразгибании кисти. Неоспоримые доказательства дает рентгеновский снимок, причем главным образом в боковой проекции. Дистальная суставная поверхность полулунной кости располагается свободно, однако при наличии типичного перилунарного вывиха её соотношение к лучевой кости остается нормальным.
Дистальный ряд костей запястья располагается проксимально и дорзально от полулунной кости. В случае застарелого вывиха остальные кости запястья являются остеопоротичными.
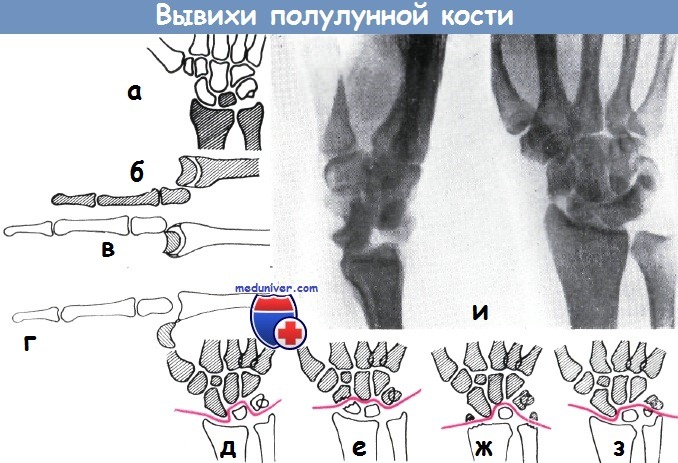
а-б - Схема вывиха полулунной кости к тылу
в-г - вывих полулунной кости к тылу кисти (а), истинный вывих полулунной кости с поворотом кости к ладони (б)
д-з - схема вывихов и переломо-вывихов полулунной кости по Хенцлу:
а) вывих к тылу кисти,
б) переломо-вывих де Кервена,
в) трансстилоперилунарный вывих Кипбёкка,
г) переломо-вывих Элеккера
и - поперечный перелом ладьевидной кости со значительным расхождением отломков. Медиальный отломок сдвинул полулунную кость в латеральном направлении. Полулунная кость сделала поворот приблизительно на 70° и вывихнулась к ладони. Отмечается поперечный перелом шиловидного отростка локтевой кости
Для лечения вывиха полулунной кости рекомендовали ее удаление (Каппис, Пфаб, Гирш, Элеккер), до тех пор пока Финстерер не предложил, а Бёлер и Шнек не сообщили о хороших результатах, полученных при помощи дистракционных методов. В случае свежей травмы следует попытаться провести репозицию дистракционным способом. Суть этого способа заключается в следующем: головчатая кость оттягивается от лучевой на такое расстояние, чтобы создалось достаточно большое пространство для полулунной кости, которая вправляется надавливанием на ее волярную поверхность.
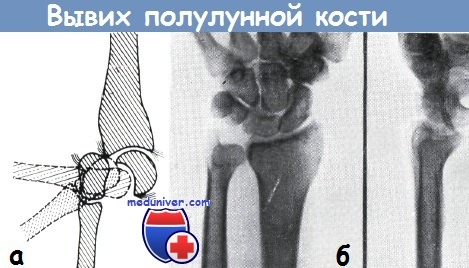
а - механизм возникновения перилунарного вывиха по Янику
б - полулунная кость, совершив поворот приблизительно на 70°, вывихнулась к ладони
Репозиция бескровным путем уже через несколько дней после момента травмы представляет трудности. Через две-три недели успешная репозиция при помощи вытяжения уже не может быть осуществлена. На этом этапе хорошие результаты могут быть получены только путем операции.Успешная репозиция не позже 3—4 недель после травмы производится оперативным путем, но без дистракции. Если после травмы прошло больше 12 недель, то репозиция может осуществляться только оперативным путем с применением дистракции.
Отдельные авторы сообщают об успешной репозиции вывихов в пределах одного года после травмы. Подход к поврежденному отделу при операции осуществляется с ладонной стороны.
Если вправление вывиха оказалось безуспешным или же повреждение не было своевременно диагностировано, то возникает картина застарелого вывиха полулунной кости. При этом запястье является припухшим, движения пальцев и запястья ограничены, болезненны. Нередко к вывиху присоединяются симптомы сдавления срединного нерва. Вправление вывиха можно производить только после выделения костей из окружающей рубцовой ткани.
Однако это не всегда удается при одновременном осуществлении тяги. Полулунную кость следует удалять только в тех случаях, если она смещена в волярную сторону и оказывает давление на срединный нерв. Несмотря на то, что в случае застарелого вывиха полулунной кости Прохнов для избежания дегенерации ее и возникновения артрозов предлагает удаление кости, решиться на эту операцию можно только при наличии серьезных показаний, так как после удаления кости функция кисти сильно страдает. Некроз полулунной кости или, по старому названию, размягчение (маляция)полулунной кости, у мужчин наблюдается в два раза чаще, чему женщин. Он наступает чаще всего в возрасте 20—40 лет. В начале заболевания симптомы являются острыми, а позже принимают хронический характер.
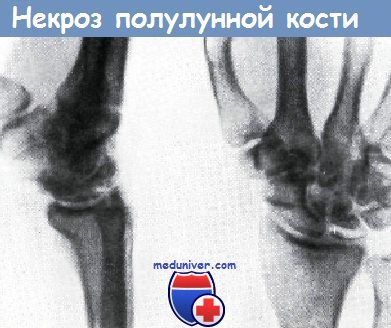
Участки разрежения в костном веществе полулунной кости. Полулунная кость сдавлена, уплощена и расширена в дорзально-пальмарном направлении
Диффузные боли в области запястья постепенно локализуются в области одной полулунной кости. В механизме возникновения лишь очень редко отмечается тяжелая травма, приводящая к перелому кости. Подозрение на роль травмы в возникновении некроза кости может возникать только тогда, когда имеется непосредственная связь между моментом травмы и временем возникновения жалоб. Однако, как правило, значительная травма в анамнезе больного не фигурирует.
В большинстве случаев у таких больных имеет место хроническое раздражение. Так, например, у работающих на специальных машинах при асфальтировании дорог, а также у имеющих дело с машинами, действующими сжатым воздухом, и, наконец, у каменотесов некроз полулунной кости следует рассматривать как профессиональное заболевание. Яник в своем руководстве приводит две гипотезы возникновения некроза полулунной кости:
1. травма, приводящая к некрозу полулунной кости или а) путем перелома или же б) вследствие разрыва связки,
2. эмболия.
Рошток различает два вида некроза полулунной кости: краевой некроз и некроз центрального отдела кости.
Способы лечения должны быть строго индивидуальными, и не следует забывать о том, что часто жалобы больных являются следствием имеющихся деформирующих артрозов. Консервативное лечение заключается в иммобилизации, а затем в постепенной мобилизации неподвижного запястья. При наличии тяжелого артроза рекомендуется фиксировать кисть кожаным тутором. Хирургические способы лечения — тотальное удаление полулунной кости по Мюллеру или же удаление ее покровной пластинки по Конъецки - редко улучшают состояние больного. После удаления полулунной кости отсутствует один из опорных пунктов запястья, а это нарушение его формы приводит к артрозу окружающих суставов.
Перелом костей запястья в подавляющем большинстве случаев происходит по причине падения на данную область тяжелого предмета или вследствие удара. У пожилых людей данная травма может наступить вследствие хрупкости костей запястья при остеопорозе.
Основные виды переломов костей запястья
Перелом ладьевидной кости встречается часто. Наблюдается он в возрасте от 20 до 40 лет. Нередки случаи, когда эти переломы встречаются и в возрасте 10-20 лет. Правая рука поражается чаще. Иногда возможны одновременные переломы ладьевидных костей обеих рук. Нередки и комбинированные поражения – одновременный перелом ладьевидной кости и какой-либо из других костей запястья или перелом ладьевидной кости и вывих в межзапястном суставе.
Перелом ладьевидной кости возникает чаще всего в результате удара или сильного толчка со стороны основания ладони при положении тыльной флексии кисти. В зависимости от направления удара может получиться перелом от разгибания, от сгибания, или компрессионный перелом.
Клиническая картина очень бедна по сравнению с серьезностью повреждения. Видимой деформации нет. Пострадавшие жалуются на боль в кисти только при движении. В области анатомической табакерки наблюдается небольшое припухание и боль при пальпации. Боль усиливается при давлении по оси первых двух пальцев. Изолированный перелом крыльев бугорка ладьевидной ямки характеризуется болью при давлении на кость с ладонной стороны кисти.
Для установления диагноза необходимо точное рентгенологическое исследование. Линия перелома при свежих переломах ладьевидной кости узкая, часто замечаемая с трудом. Ее можно установить на рентгенограмме только в проекции, совпадающей с линией перелома. На прямой рентгенограмме разогнутой ладони ладьевидная кость наклоняется вперед, а линия перелома, которая большей частью перпендикулярна по отношению к оси кости, становится трудно различимой. Наоборот, при умеренном дорсо-флексионном положении и небольшом локтевом отведении кисти линия перелома видна хорошо.
Но направление линии перелома не всегда постоянно. В зависимости от этого и положение руки должно меняться до тех пор, пока будет установлен момент, в котором перелом будет виден на рентгенограмме. Сильное локтевое отведение кисти способствует разъединению отломков, и, таким образом, рентгенологически легко распознается перелом. Однако в большинстве случаев стараются избегать применять этот способ, так как смещение отломков может оказать неблагоприятное влияние на заживление перелома.
На боковой рентгенограмме линия перелома редко видна. Эта рентгенограмма, однако, необходима для того, чтобы исключить перилунарный вывих. Кроме того, необходима еще одна рентгенограмма в полубоковой проекции (45°). В этом положении тени не наслаиваются одна на другую.
Рентгенограмма имеет решающее значение не только для выяснения диагноза. Она дает возможность установить локализацию и направление линий перелома и в зависимости от этого уточнить срок лечения и предвидеть результаты.
В зависимости от локализации различают несколько видов переломов: средней трети, нижней трети и крыльев бугорка ладьевидной ямки и верхней трети. Переломы крыльев бугорка ладьевидной ямки внесуставные и все без исключения срастаются. Прогноз при переломах нижней трети также благоприятен. Оба отломка хорошо кровоснабжаются. При переломах средней трети кровоснабжение отломков обыкновенно хорошее, и при правильно проведенном лечении отломки быстро срастаются. При переломах верхней трети часто наблюдается развитие асептического некроза и несращение верхнего отломка.
Лечение продолжается тем дольше, чем проксимальнее линия перелома. Сращение может наступить даже при асептических некрозах проксимального отломка, но иммобилизация должна быть длительной.
В зависимости от направления линий перелома различают поперечные, косо-горизонтальные и косо-вертикальные переломы.
При трансверзальных переломах действующая сила мышц кисти и пальцев перпендикулярна линии перелома и способствует вклиниванию отломков.
Таким образом, биомеханические условия оказывают благоприятное действие на сращение. При косо-горизонтальных переломах сила мышц действует по отношению линии перелома под известным углом. Она разлагается так, что одна ее составная часть способствует скольжению дистального отломка по отношению к проксимальному. При косо-вертикальных переломах действующая сила также распадается, но составная часть ее, вызывающая скольжение дистального отломка, очень большая и условия для сращения отломков самые неблагоприятные. Естественно, что при сочетании двух неблагоприятных моментов (перелом верхней трети и косо-вертикальная линия перелома) прогноз оказывается особенно плохим.
Обычно смещения отломков при переломе ладьевидной кости не наблюдается. Разъединение при движении кисти минимальное и исчезает, как только руку иммобилизуют в функционально выгодном положении. Значительное смещение устанавливают иногда при самопроизвольном вправлении трансладьевидно-перилунарном вывихе.
В дифференциально-диагностическом отношении необходимо иметь в виду os naviculare bipartitum и патологические переломы вследствие кистозной дистрофии кости.
Без лечения перелом ладьевидной кости обычно не срастается. При сгибании и разгибании кисти отломки движутся один в отношении другого. В первые несколько месяцев наблюдаются рассасывание костных концов, расширение линии перелома и образование маленьких полостей, а через 6 месяцев до 1 года поверхности концов отломков сглаживаются, склерозируются и оформляется ложный сустав. Дальнейшее развитие субъективных жалоб и объективных изменений при оформленном ложном суставе различно. Иногда у больных нет жалоб, и развившийся псевдоартроз после перенесенной много лет назад травмы устанавливают случайно. В других случаях боли постепенно усиливаются и появляются клинические и рентгенологические признаки деформирующего артроза.
Если проксимальный отломок плохо кровоснабжен, то он постепенно склерозируется и на рентгенограмме его тень видна значительно плотнее. Эти изменения становятся видимыми на рентгенограмме еще с четвертой недели после травмы. В дальнейшем этот отломок деформируется, и размер его уменьшается. Если не предпринять необходимых мер, появляются артрозные боли и соответствующие изменения в соседних суставах.
Бескровное лечение является общепринятым методом при переломе ладьевидной кости. Обезболивание и манипуляции для вправления отломков, кроме редких случаев со смещением, не применяются.
Иммобилизацию производят, придавая кисти положение умеренной дорсальной флексии и среднее положение в отношении боковых отведений. Большой палец должен быть в оппозиции. Гипсовую повязку накладывают от верхней трети предплечья до головок пястных костей с тыльной стороны и до дистальной складки ладони с волярной стороны. Это дает возможность полного сгибания пальцев. Гипс обхватывает и область мышц возвышения большого пальца до пястно-фалангового сустава большого пальца.
За состоянием гипса необходимо следить, и если установлено, что он сломан или расшатан, то его необходимо поправить или сменить. Длительность иммобилизации зависит от образования костной мозоли и исчезновения линии перелома. Средний срок иммобилизации при косо-горизонтальных и поперечных переломах верхней и средней трети кости – 8 недель, а при косо-вертикальной линии перелома и при локализации в верхней трети кости – 12 недель. Но если при проверке на рентгенограмме нет данных о сращении перелома, иммобилизация продолжается столько, сколько это необходимо. При переломах верхней трети срок может быть до 6 месяцев. При переломах крыльев бугорка ладьевидной ямки иммобилизация в течение 15-20 дней достаточна, хотя этот перелом срастается и без иммобилизации.
Если по окончании срока лечения сращение не произошло, а на рентгенограмме устанавливают данные асептического некроза, то в таких случаях необходимо предпринять оперативное лечение – удаление проксимального отломка.
Бескровное лечение может дать хороший результат и при запущенных случаях в течение нескольких месяцев с момента травмы, пока еще на рентгенограмме нет признаков ложного сустава. Однако процент сращений при этом уменьшается, и необходима более продолжительная иммобилизация (3-7 месяцев). Некоторые авторы в этой стадии применяют оперативное лечение – костную пластику.
Лечение ложного сустава ладьевидной кости оперативное.
Этот перелом обыкновенно возникает в результате непрямой травмы, ведущей к гиперфлексии, или гиперэкстензии кисти. Связки межзапястного сустава перерастягиваются и отрываются вместе с кусочком кости. Если действие силы продолжается, то может возникнуть вывих полулунной кости, или перилунарный вывих.
Редко наблюдается перелом тела полулунной кости вследствие сдавления между головчатой и лучевой костями. В таких случаях кость сдавливается или линия перелома разделяет ее на два отломка.
Переломы полулунной кости характеризуются припухлостью и болезненностью. Они выявляются главным образом при сгибании и разгибании кисти. Боль распространяется к III пальцу.
В дифференциально-диагностическом отношении при переломе отростков необходимо иметь в виду наличие дополнительных костей, которые представляют редкую анатомическую вариацию, а при переломе тела – болезнь Кинбека.
Лечение перелома полулунной кости при отрыве маленьких отломков сводится к иммобилизации в функциональном положении в течение 2-3 недель, а при переломе тела – в течение 8-10 недель.
Компрессионный перелом тела полулунной кости нередко ведет к деформирующему артрозу и асептическому некрозу. В таких случаях жалобы больных упорно продолжаются, и могут появиться артрозные изменения в соседних суставах. Поэтому при таком виде осложнения иногда необходимо удаление кости.
Механизмом этого повреждения чаще всего является придавливание кости соседними костями при падении на кисть при сильно выраженном лучевом отведении руки и абдукции большого пальца. Реже причиной перелома является прямое насилие. Иногда наблюдается отрыв соединительнотканных связок между os trapezium и os triquetrum вместе с кусочками кости.
Клинические признаки – ограниченная припухлость и болезненность. Боль увеличивается при движении большого пальца и при попытке захватывания. Противопоставление I пальца ограничено.
Для выяснения диагноза и исключения сопровождающего перелома основания I пястной кости необходимо произвести рентгенограммы: прямую, боковую и при 20° пронации по отношению к боковому положению пальца. На прямой рентгенограмме на os trapezium накладывается частично os trapezoideum и II пястная кость, а на боковой рентгенограмме – hamulus ossis hamati. Линия перелома в большинстве случаев продольная. Внешний отломок часто смещен наружу и вверх. Нередко к этому прибавляется неполный вывих оснований I пястной кости.
Без правильного и точного вправления отломков перелома большой многоугольной кости наступает значительное расстройство функции запястно-пястного сустава большого пальца (ограниченные движения, затрудненное противопоставление, болезненный артроз, неполный вывих). Работоспособность пострадавшего и функция руки ограничены.
При переломах без смещения отломков применяют бескровное лечение, а в остальных случаях – оперативное. Репозицию производят под местным обезболиванием.
Бескровное лечение перелома большой многоугольной кости состоит во вправлении внешнего отломка путем прямого нажима. Ассистент одной рукой вытягивает большой палец, а другой – остальные пальцы. Другой помощник производит противовытяжение над локтевым суставом. Накладывают гипс, как и при переломе ладьевидной кости, хорошо моделированный в области перелома. К гипсовой повязке присоединяют проволочную шину по направлению пальца. Через головку I пястной кости проводят иглу и между ней и шиной обтягивают небольшую пружинку или резинку. Через 3 недели прекращают вытяжение, а иммобилизация продолжается еще один месяц.
Оперативное лечение перелома большой многоугольной кости сводится к вправлению отломков и остеосинтезу при помощи спицы или винта. Доступ к перелому обеспечивают небольшим горизонтальным или продольным разрезом. Ветвь лучевого нерва и лучевую артерию отводят. Вскрывают сустав и удаляют маленькие свободные костные отломки. Во внешний отломок вводят спицу, при помощи которой его вправляют. В момент вправления вытягивают и отводят большой палец. Врач следит за тем, чтобы вправление отломков со стороны суставной поверхности кости было безупречным. Вводят вторую спицу через оба обломка к соседним костям, а в случае необходимости вводят глубже и первую спицу. Иногда прибегают к фиксации винтом. После операции показана иммобилизация в течение 6 недель.
Результаты оперативного лечения лучше, чем бескровного. При застарелых, нелеченных или неправильно леченных переломах большой многоугольной кости иногда приходится прибегать к удалению сломанной кости или к артродезу большого пальца в положении противопоставления.
Этот перелом возникает как при прямом (удар в тыльную сторону кисти), так и при непрямом (гиперэкстензия или гиперфлексия кисти) насилии. Часто отломки вклиниваются, вследствие чего линия перелома не видна. Кость выглядит укороченной. Иногда отломки расположены под углом. Нередко наблюдаются переломы в области шейки со смещением головки. Наблюдаются иногда и отрывы кусочков кости вместе с соответствующими связками. Переломы головчатой кости часто встречаются вместе с другими повреждениями запястья (перелом нескольких костей, перилунарный вывих и пр.).
Клинические признаки – припухлость и болезненность. Характерной считается боль при нажиме по оси III пальца. В одних случаях на рентгенограмме видна линия перелома, а в других – только общее укорочение кости.
Переломы с небольшими смещениями в переднезаднем направлении иногда хорошо видны на боковой рентгенограмме.
Лечение состоит в иммобилизации в функциональном положении в течение 4-6 недель. При значительном смещении отломков можно попробовать произвести одномоментное вправление путем вытягивания средних пальцев и прямого нажима.
Остальные виды переломов костей запястья
Перелом тела трехгранной кости возникает из-за прямого удара или от сдавления между соседними костями в результате падения на выпрямленную и отведенную в локтевую сторону руку. Иногда при насильственной гиперэкстензии кисти соответствующие связки вырываются вместе с маленькими кусочками кости. Часто это повреждение сопровождается переломом шиловидного отростка или сочетается с перилунарным вывихом.
Признаки этого перелома – местная припухлость, ограничение движений и болезненность при аддукции и флексии кисти.
Диагноз главным образом рентгенологический.
Лечение сводится к иммобилизации в функциональном положении в течение 6 недель при переломе тела или в течение 3 недель при отрыве маленьких отломков. Переломы тела обычно срастаются, а маленькие кусочки иногда остаются отделенными от кости, но неприятностей не создают.
Перелом возникает под действием непрямого удара или от придавливания кости к трехгранной кости. Иногда вследствие сильного сокращения локтевого сгибателя запястья при внезапной экстензии кисти от кости отрывается маленький отломок.
Лечение состоит в иммобилизации в положении слегка выраженной дорсальной флексии кисти при среднем положении в отношении боковых отклонений. Если не наступает сращение и жалобы больного продолжаются, можно удалить оторванный отломок.
Самостоятельный перелом трапециевидной кости принадлежит к одному из самых редких травматических повреждений. Обычно происходит размозжение кости при ударе по оси II пястной кости или отрыв прикрепляемых к ней связок вместе с кусочком костной ткани вследствие непрямой травмы.
Лечение сводится к иммобилизации в течение 3 недель.
Этот перелом возникает в результате прямой или непрямой травмы – падения на разогнутую и в локтевом отведении кисть.
Клинические признаки выражаются ограниченной припухлостью и болезненностью. Боль при нажиме по оси IV и V пальцев считается характерной. Чтобы не просмотреть перелом, необходимо произвести 3 рентгенограммы – прямую, боковую и косую.
Лечение заключается в иммобилизации в функциональном положении в течение 4-6 недель. Иногда удаляют крючок крючковидной кости .
Полулунная кость находится в верхнем ряду костей в запястье. Расположена она между трехгранной и ладьевидной соединительной тканью. Данная кость подвергается достаточно сильному механическому воздействию. Именно поэтому часто она страдает от некроза. Переломы и вывихи данной кости случаются редко.
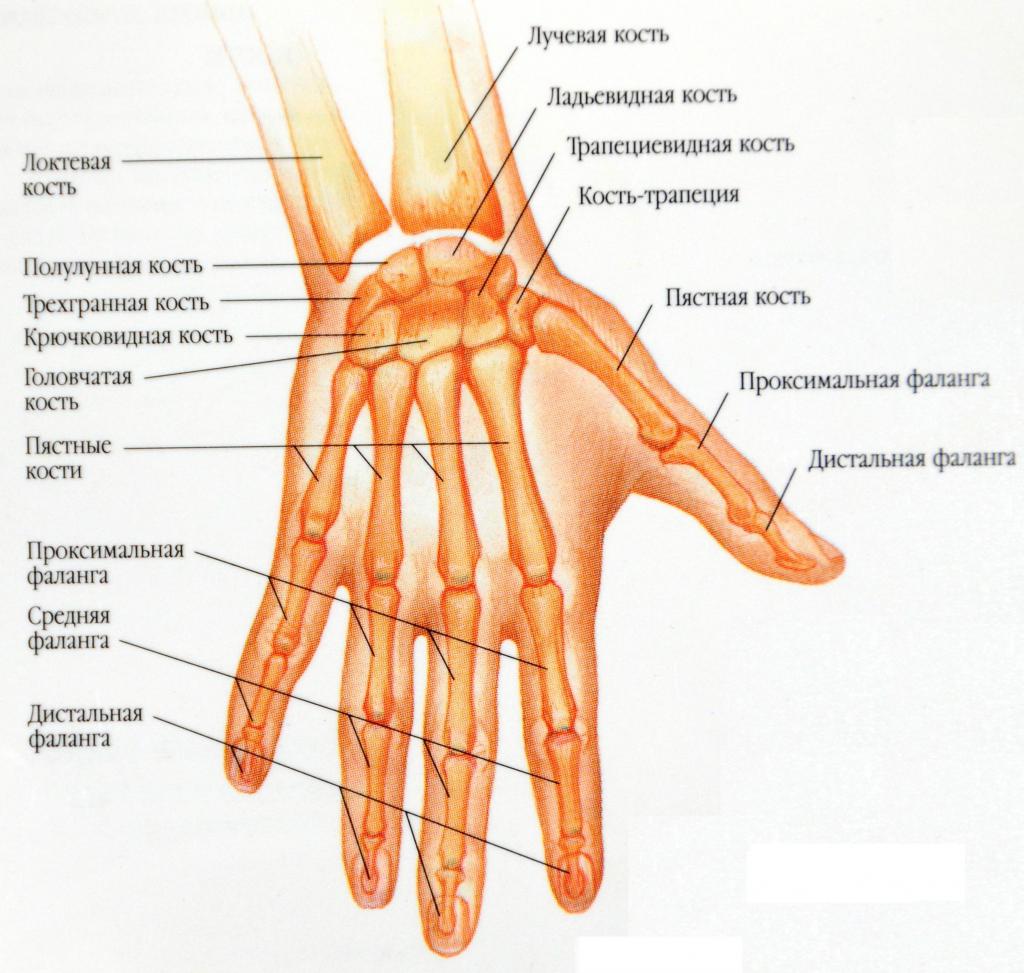
Причины переломов
Как правило, причиной перелома такой кости является косвенная травма. Реже всего – прямая. Переломы бывают нескольких видов. Различают продольные, осколочные, поперечные, отрывные.

Симптомы перелома
Перелом полулунной кости напоминает проблемы с лучезапястным суставом. Первое, что должно насторожить, - проблемы с движением запястья. При попытке отклонить кисть пациент будет чувствовать сильную боль. При пальпации она усиливается и отдает в другие кости.
В кулак согнуть руку невозможно из-за того, что снова возникает болевой симптом. Для подтверждения диагноза нужно сделать рентгенологический снимок.
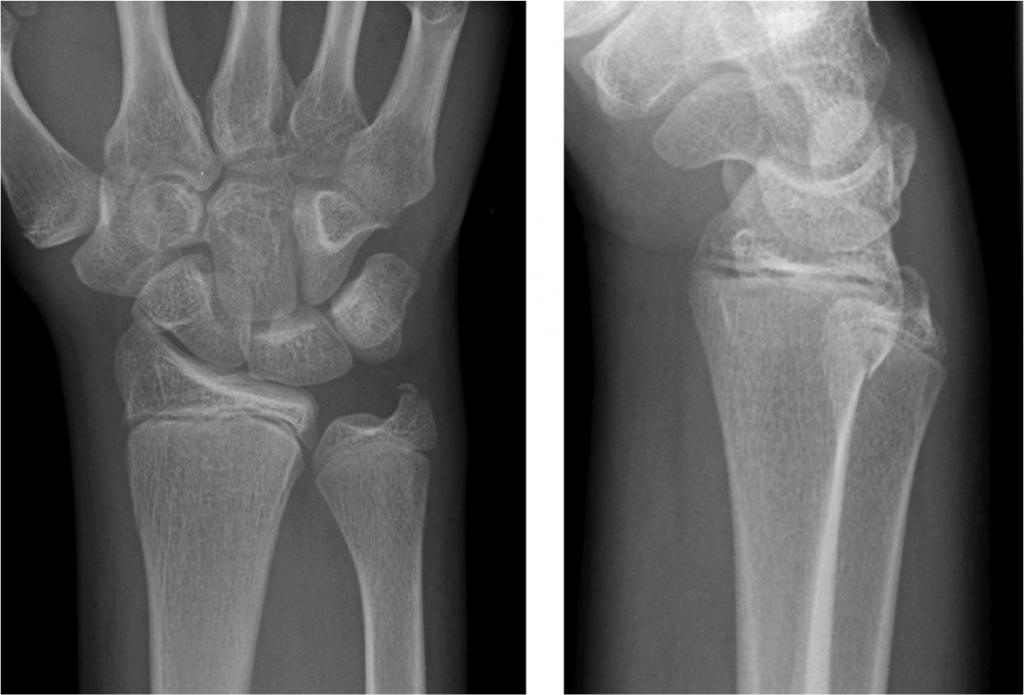
Лечение перелома
При переломе, как правило, используется консервативное лечение. В таком случае необходимо наложить гипс на руку. Срок: до 2 месяцев. После снятия повязки нужно будет разрабатывать движения в суставе кисти и лучезапястном суставе. Врач назначит лечебную физкультуру и УВЧ.
В том случае, если перелом полулунной кости сопровождается несращением или же осколками, то нужно обращаться к хирургу. Он проведет артродез, артропластику или же эндопротезирование. То, какую процедуру будут проводить, полностью зависит от тяжести проблемы.
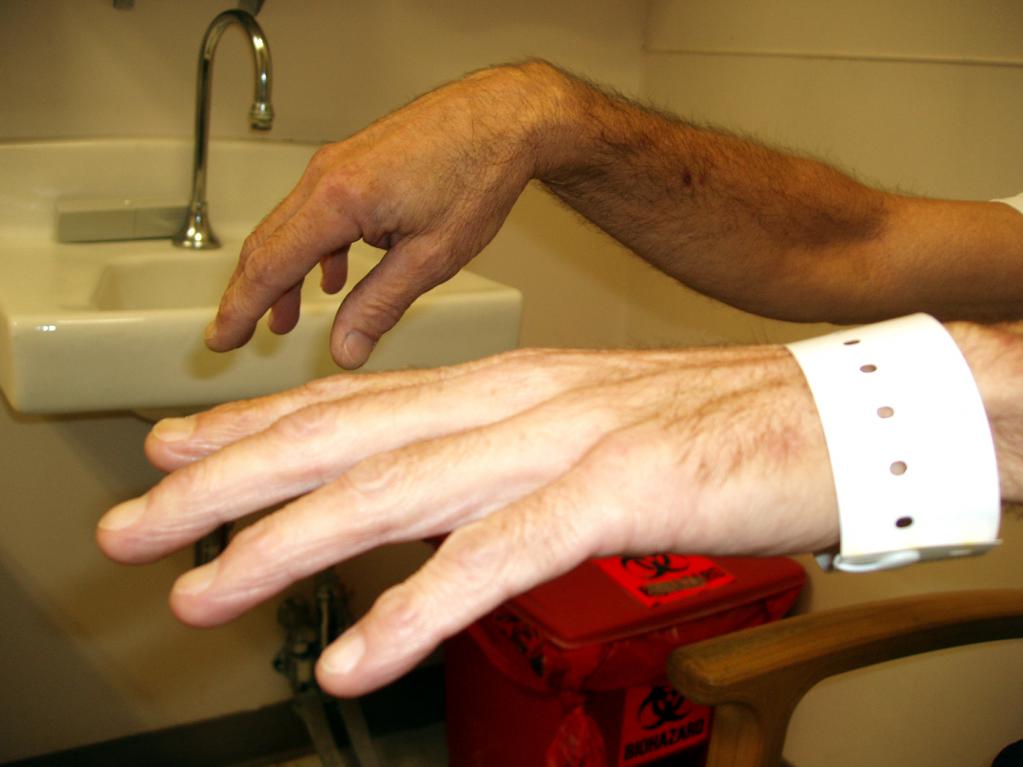
Вывихи
Нередко перелом сопровождается вывихом. У мужчин 20-40 лет встречается перилунарный тип проблемы. В группе риска находятся те, кто занимается тяжелым физическим трудом.
Особенность вывиха полулунной кости заключается в том, что чаще всего вокруг нее кости находятся в неправильном положении, а она одна – в правильном. Вышеописанная перилунарная проблема нередко сопровождается переломом ладьевидной кости. Лечение будет достаточно тяжелым и продолжительным.
Как происходит вывих? Как правило, он возникает при непрямом воздействии. К примеру, когда человек падает на ладонь, кости сильно сгибаются, а затем смещаются в дорзальную сторону. Из-за того, что полулунная кость довольно крепко связана с лучевой, она остается на месте или же смещается в сторону лучекарпальной связки.
Симптомы вывиха
Из характерных внешних симптомов нужно отметить то, что запястье пострадавшего утолщается, пальцы находятся в согнутом состоянии. Может возникать сильный болевой эффект из-за того, что нервы сильно сдавливаются.
Для того чтобы поставить диагноз, важно собрать правильный анамнез. Кроме того, нужен рентгенологический снимок в боковой проекции.
Лечение вывиха
Чтобы привести кисть и полулунную кость в порядок, нужно провести репозицию. Следует оттянуть головчатую кость на большое расстояние. За счет этого описываемая кость вправляется при помощи надавливания. Этот метод имеет место только в том случае, если травма произошла несколько часов назад. В том случае, если уже прошло несколько дней, то репозиция не будет настолько эффективна.
Если больной к врачу обратился только спустя несколько недель, то данный метод использовать бессмысленно. В таком случае проводится операция, которая позволяет хирургическим путем вставить кость на место. Если травма произошла больше 12 недель назад, то используются более сложные методы.
В том случае, если вывих не получилось вправить, то у пациента возникнет картина застарелой проблемы. Это приводит к тому, что запястье опухает, двигать пальцами и кистью достаточно больно. В таком случае поможет лишь операция.
Некроз кости
На данный момент известно пять стадий некроза полулунной кости. К сожалению, не во всех случаях получается их четко разграничить.
- На первой стадии костная субстанция начинает распадаться. Однако хрящи остаются нормальными. На этой стадии полулунная соединительная ткань уже становится практически нефункциональной. Если на нее будет оказано сильное физическое воздействие, то возникнет перелом.
- Вторая фаза характеризуется тем, что возникает перелом компрессионной формы. Начинает образовываться плотная костная масса.
- На третьей стадии спрессованная кость начинает рассасываться. При этом хрящи становятся мало функциональными, так как нарушается их целостность.
- Четвертая фаза характеризуется тем, что ткань, подверженная некрозу, рассасывается. Возникает новая костная ткань, при этом кости и хрящи превращаются в губчатое образование. Могут появляться кисты. Форма полулунной кости запястья изменяется, и все процессы, которые произошли во время этой стадии и ранее, уже считаются необратимыми.
- Последняя – пятая – стадия характеризуется тем, что образуется остеоартроз лучезапястного сустава. Остановить его формирование невозможно.
Важно обратиться к врачу хотя бы на первой-второй стадии, чтобы была возможность остановить некроз с минимальными последствиями.
Симптоматика некроза
Чаще всего некроз полулунной кости развивается достаточно быстро. При этом симптоматика и функциональные проблемы заметны практически сразу. Однако есть и те люди, у которых проблема развивается медленно. Чтобы поставить диагноз и утвердить его, важно сделать рентгенологический снимок.
Такая проблема характерна людям, которые занимаются физической работой. Чаще всего к врачу обращаются монтажники, штамповщики. Симптоматика у них делится на постоянную и временную. У 60 % всех больных имеется припухлость в месте описываемой кости. Подобное проявление может встречаться и у больных, у которых проблема возникла как несколько месяцев назад, так и более 3-4 лет назад. Пальпация при этом вызывает сильные боли.
Лечение некроза
Чтобы привести полулунную кость в норму, можно использовать консервативное и хирургическое лечение. Первый тип терапии нередко действенный только в устранении симптоматики и уменьшении болей. Многие врачи проводят иммобилизацию лучезапястного сустава. Однако даже с тем, что этот метод эффективен, его результаты сводятся к нулю при возвращении к работе. Поэтому важно вовремя обратиться к хирургу. Хотя, даже операция не всегда приводит к нужному результату.
Вся проблема заключается даже не в том, что хирургическое вмешательство требует большого опыта и определенных умений. Нередко из-за операции у больного развивается остеоартроз, а функция лучезапястного сустава все равно сводится к нулю. На ранних стадиях проблемы операция может привести к положительному результату.
Восстановление после операции
Если у пациента был некроз, который также называется остеохондропатией полулунной кости, то после операции важно соблюдать определенные правила. Они помогут восстановить работу кисти:
- Нужно обязательно ходить на лечебную гимнастику, совершать физиотерапевтические процедуры при помощи фонореза, ультразвука.
- В некоторых случаях врач советует отдохнуть в санатории.
- В обязательном порядке будут прописаны препараты, которые обезболивают и улучшают кровообращение.
Итоги
Полулунная кость имеет особое местоположение, поэтому травмировать ее сложно. Однако если подобное таки произошло, вылечиться будет довольно сложно. Наиболее тяжелой патологией при этом считается некроз. Избавиться от него невозможно в большей части случаев. Помочь больному можно только на самой ранней стадии. Однако вероятность полного излечения все равно минимальна.
Читайте также:


