Поколачивание по костям это симптомы
Как перевести на английский
"Симптом Пастернацкого отрицательный с обеих сторон" - эту фразу можно встретить практически в каждой выписке из истории болезни.
Казалось бы, никаких особых сложностей с переводом на английский возникнуть не должно. Ищем в словаре "симптом Пастернацкого" - находим "Pasternatsky's symptom" или "Pasternatsky symptom". Проверяем в Гугле, видим достаточное количество источников (980 и 1560 при точном совпадении), выбираем более употребительный вариант - и готово, "Pasternatsky symptom is negative on both sides".
Однако все не так просто, как кажется на первый взгляд. Проблемы возникают не только с переводом на английский, но и с исходным русским текстом.
Важно помнить, что часто встречающаяся фраза "Симптом Пастернацкого отрицательный с обеих сторон" на самом деле подразумевает вовсе не симптом Пастернацкого, а симптом поколачивания. Несмотря на то, что эти два симптома похожи, между ними есть существенная разница:
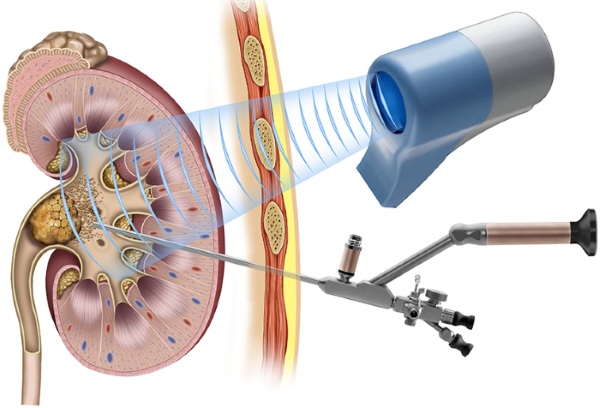
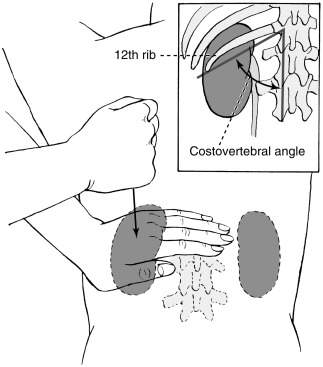
Симптом Пастернацкого - это сочетание болезненности при поколачивании в поясничной области с появлением или увеличением количества эритроцитов в моче. Техника проведения: пациент стоит или сидит. Врач кладет ладонь на область реберно-позвоночного угла (зона проекции почек) и постукивает по ней ребром ладони или кулаком второй руки. После этого пациент сдает анализ мочи. При положительном симптоме Пастернацкого пациент ощущает боль во время поколачивания поясничной области, а в анализе мочи присутствует кровь.
Симптом поколачивания - это возникновение боли при легком постукивании кулаком или ребром ладони в поясничной области. Врач выполняет постукивания ребром ладони или кулаком по другой руке, расположенной в области проекции почек (реберно-позвоночный угол) поочередно справа и слева. Иногда просто постукивают ребром ладони по поясничной области. Симптом считается положительным, если такое постукивание вызывает у пациента боль.
При рутинном общем осмотре пациента, не предъявляющего жалоб на нарушения мочеиспускания или боли в поясничной области, проверять настоящий симптом Пастернацкого (с анализом мочи до и после поколачивания) нецелесообразно. Если нет оснований предполагать заболевание почек, при осмотре врач ограничивается симптомом поколачивания. Таким образом, в подавляющем большинстве случаев упоминание в описании общего осмотра пациента "отрицательного симптома Пастернацкого" говорит лишь об отсутствии болезненности при поколачивании поясничной области. Тем не менее, фраза прочно укоренилась в медицинском сленге, и упрямо путешествует из одной истории болезни в другую именно в виде неточного названия "симптом Пастернацкого".
Итак, задача изменилась - для того, чтобы правильно передать смысл исходного русского текста, вместо перевода "симптома Пастернацкого" нам нужен английский вариант "симптома поколачивания".
В англоязычной медицинской литературе вышеописанный симптом поколачивания фигурирует под несколькими названиями: Murphy's punch sign, Murphy's punch, Murphy’s percussion test, costovertebral angle tenderness, CVA tenderness, CVAT.
Многочисленные описания техники выполнения данного приема подтверждают, что это именно симптом поколачивания:
Murphy’s percussion test is also known as costovertebral angle tenderness (CVAT) or Murphy’s punch sign and is used to rule out kidney involvement or pseudorenal pain. When performing this percussion test the patient can either be in prone or sitting. The examiner places one hand over the costovertebral angle (CVA) of the patient’s back. Next, the examiner provides a percussive thump with the other hand, allowing the kidney to vibrate. A positive test is noted by either costovertebral tenderness or reproduction of back/flank pain signaling a red flag for renal involvement. If the patient experiences no pain after the thump is performed, then renal involvement is ruled out.
Важно! Не путать с Murphy’s sign. Это совсем другой симптом, он никак не связан с почками и относится к желчному пузырю.
Из приведенных выше вариантов англоязычных названий симптома поколачивания лучше всего остановиться на costovertebral angle tenderness (CVAT). С одной стороны, этот вариант наиболее часто используется. С другой стороны, он предельно ясно описывает симптом и сводит к минимуму вероятность того, что вас неправильно поймут.
| Русский | Английский |
|---|---|
| Симптом поколачивания отрицательный. | No costovertebral angle tenderness was revealed. |
| При осмотре живот болезненный при пальпации в правом нижнем квадранте, симптом Щеткина-Блюмберга отрицательный, напряжения мышц брюшной стенки нет, симптом поколачивания отрицательный. | On examination, the patient has tenderness to palpation at the right lower quadrant without rebound or guarding and no CVA tenderness. |
| Симптом поколачивания слабоположительный с обеих сторон. | There is mild bilateral costovertebral angle tenderness. |
| При осмотре выявлена незначительная болезненность при поколачивании поясничной области справа. | Physical examination reveals mild costovertebral angle tenderness to percussion. |
| Положительный симптом поколачивания справа. | Patient is positive for costovertebral angle tenderness on the right side. |
- Лис М.А., Солоненко Ю.Т., Соколов К.Н. Пропедевтика внутренних болезней. Издательство Гревцова, 2011 г.
- M.E. Lonnemann PT, DPT, MSc, A. Burke-Doe PT, MPT, PhD, in Orthopaedic Physical Therapy Secrets (Third Edition), 2017
- Goodman CC, Snyder TEK: Differential Diagnosis for Physical Therapists: Screening for Referral, 5e, 2013, St. Louis, Elsevier, Inc.
Серженко Надежда
Бюро медицинских переводов "Медтран"
Связаться с нами
Для расчета стоимости и сроков выполнения перевода отправьте запрос по электронной почте или через форму обратной связи.
Выявление симптома может проводиться в трех вариантах.
Выбор техники зависит от самочувствия пациента, состояния его здоровья, доступного положения, которое он может принять:
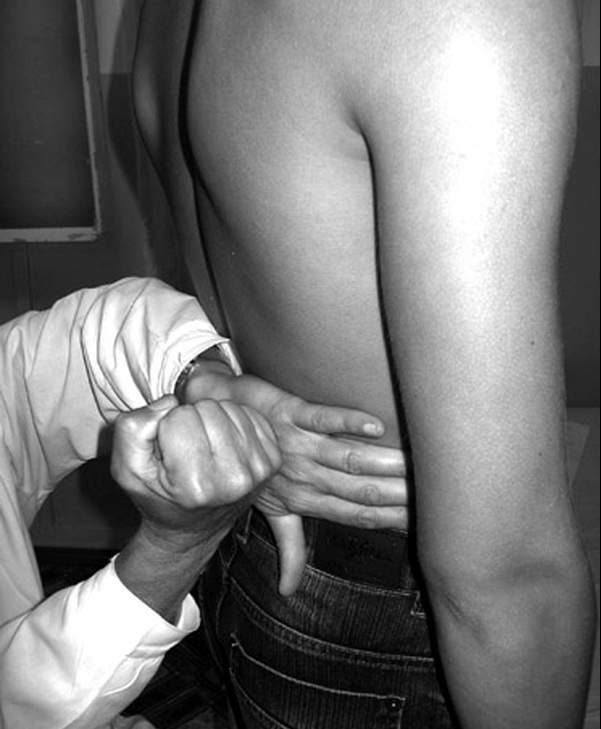
- Сидя или лежа. Тогда врач прикладывает руку на область поясницы, а ребром или кулаком второй совершает несколько несильных ударов.
- Если возможно принятие пациентом только сидячего положения, то пальцами простукивают пограничную зону между поясничными мышцами и нижней частью ребер.
- Лежачих больных переворачивают на спину. Затем врач помещает одну руку под поясницу и делает несколько толчков.
Стадии и степени
Отрицательный симптом с двух сторон указывает на скрытое течение патологии и требует дополнительной диагностики. Положительным считается тест, если во время врачебных манипуляций появляются неприятные ощущения в области ребер. Особенно если в биоматериале присутствует увеличение концентрации эритроцитов и лейкоцитов.
После диагностики пациент мочится в стерильную емкость. Если вибрация от ударов спровоцировала попадание в урину выщелоченных эритроцитов – указывает на положительный симптом Пастернацкого. Чтобы удостовериться в этом, тестирование проводят со стороны левой и правой почки, выявляя реакцию пациента.
Когда обследуют детей, постукивание проводят подушечками пальцев. Однако в таком возрасте симптом Пастернацкого появляется редко, обычно с одной стороны. Гломерулонефрит можно исключить, если ребенок недавно перенес грипп, инфекционные заболевания носа, горла.
Во время менструации женщинам тестирование не проводят. Положительный правосторонний симптом у дам встречается при опущении почек. Иногда может развиваться после родов годами. Опухоли почек чаще диагностируются у мужчин. Тогда симптом Пастернацкого будет право- или левоположительным.
Симптом Пастернацкого – это не самостоятельный диагностический метод, так как дает мало информации. Главное преимущество диагностики – ее можно проводить у лежачих пациентов, когда более сложное обследование невозможно либо затруднено.
При положительном симптоме боль будет ощущаться слева, справа, с обеих сторон плюс эртроцитурия. Это часто указывает на наличие мочекаменной болезни. Как трактуют результаты в зависимости от локализации боли.
При положительном симптоме:
- слабом – в области почек ощущения неясные;
- при среднем боль терпимая, умеренная;
- резко положительный – ощущения настолько сильные, что больной морщится, вскрикивает;
- с обеих сторон – боль возникает слева и справа, что указывает на серьезное поражение почек.

Симптом Пастернацкого
Отрицательный двусторонний не всегда свидетельствует об отсутствии заболеваний. Если в моче нет красных телец, то требуется дополнительная диагностика. Причиной боли может быть не мочевыводящая система.
Иногда отрицательный симптом указывает на опущение почек. Болезненность при простукивании может возникать вследствие имеющихся почечных заболеваний либо при тазовой дистопии (смещении органов за область поясницы).
Симптомы
Основной симптом при тестировании – боль. Она может быть слабой, умеренной, средней, острой. В последнем случае она характерна для спазмов, перемещении конкрементов. Резкие боли только с одной стороны (с обеих – редко) встречаются при гнойном воспалении (апостематозном нефрите), поражении околопочечной клетчатки.
На необходимость проведения диагностики указывают некоторые симптомы:
- пожелтение кожных покровов и слизистых оболочек;
- появление отечности в ногах, на лице, его одутловатость;
- боли в поясничной области (это основной признак инфекционных заболеваний – пиелонефрита, гидронефроза);
- частые головные боли;
- хронический пиелонефрит характеризуется сразу несколькими симптомами – высокой температурой, гипертонией, сильным переутомлением;
- повышение температуры;
- общая слабость;
- боли, разливающиеся по позвоночнику (при этом высокой температуры и онемения не наблюдается);
- ухудшение цвета и запаха мочи;
- уменьшение количества выделяемой урины.
Однако даже при отсутствии болей во время простукивания не может свидетельствовать об отсутствии заболеваний. Они могут находиться в латентной форме и проявиться намного позже.
Причины появления
Основными причинами появления положительного симптома Пастернацкого являются воспалительные заболевания, набухания почечной ткани (амилоидоз, застой в органе), сотрясение и растяжение капсулы органа.
Также в список входят:
- Хронический и острый пиелонефрит. Это инфекционное почечное заболевание в той области, которая отвечает за отток урины. Патология затрагивает почечную лоханку, паринхему, чашечки.
- Гломерулонефрит. Поражает почечные клубочки.
![]()
- Апостематозный нефрит. Он провоцирует появление гнойных процессов в почках. При этом в корковом веществе формируется множество очагов поражения.
- Паранефрит и перинифрит. Это гнойное воспаление жировой капсулы и околопочечного жирового слоя с деструктивными изменениями.
- Нефролитиаз (иначе – мочекаменная болезнь). Когда в мочевыводящих путях и почках образуются камни.
- Травмы внутренних органов. Это могут быть сосудистые поражения, множественные раны, ушибы и разрывы тканей, затрагивающие мочевыводящую систему.
- Почечные колики.
Также причиной могут стать любые новообразования (особенно злокачественные) – карцинома, аденома, кисты, фиброма и т.д., а также частые простуды, нарушающие работу почек и мочевыделительной системы.
Диагностика
Симптом Пастернацкого – это первичное обследование пациента. При положительном результате требуется дополнительная диагностика. Метод обусловлен обязательной проверкой мочи.
Поэтому она сдается на анализ, который выявляет уровень:
- лейкоцитов;
- белка;
- сахара;
- эритроцитов;
- кетоновых тел;
- билирубина;
- бактерий;
- плоских цилиндров.
Также оцениваются показатели плотности и удельного веса, исследуется мочевой остаток.
Берут на анализ кровь (делают ОАК и биохимию), проверяют ее на уровень:
- глюкозы;
- белка;
- электролитов;
- креатинина;
- альфы-амилазы.
![]()
Дополнительные методы диагностики:
- проба Зимницкого;
![]()
![]()
- анализ по Нечипоренко;
- МРТ (магнитно-резонансная терапия);
- УЗИ почек (ультразвуковое исследование);
- КТ (компьютерная томография);
- рентген с контрастом мочевыводящих путей;
- цитоскопия с биопсией (если есть подозрительные патологические очаги).
Это позволяет с точностью установить причину болей, наличие в моче эритроцитов, различных примесей, обнаружить нарушения работы мочевыделительной системы и органов брюшной полости.
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, как только появились боли в области почек, поясницы, тазовой области. Также тревожной симптоматикой становится изменение цвета, запаха мочи и уменьшение ее выделения, недержание урины. Поводом для обследования является нарушение показателей нормы состава мочи и крови, появление при мочеиспускании крови.
Первичный осмотр проводит терапевт, затем с результатами анализов пациента направляют к урологу. Если причина появления симптомов кроется в текущих заболеваниях, то больной проходит обследование у соответствующего врача (онколога, хирурга, травматолога и т.д.).
Также необходимо обратиться к терапевту при появлении любых заболеваний мочевыделительной системы, новообразований, болей в спине.
Профилактика
Симптом Пастернацкого – это способ выявить болезни мочевыводящей системы. При хронических заболеваниях проводится обязательное профилактическое лечение. Однако есть общие правила, которые нужно соблюдать для предупреждения патологий мочевыделительной системы.
Важно поддерживать личную гигиену, пользоваться только своими полотенцами, тщательно ухаживать за интимной областью. Не допускать переохлаждения организма, пользоваться контрацептивами, вовремя лечить текущие заболевания.
Нужно придерживаться правильного питания. Исключить из рациона сладкие, мучные, острые, жирные и жареные блюда. Количество воды, которое нужно выпивать, – уточнять у врача. Оно может быть разным – в зависимости от имеющихся заболеваний. Обязательно выполнять утреннюю гимнастику или как минимум – прогуливаться по 40 мин. на свежем воздухе. Вовремя ложиться, чтобы высыпаться, обеспечить организму полноценный отдых.
Методы лечения
Основное направление терапии при положительном симптоме Пастернацкого – это медикаментозное. Для лечения подбирают разные группы препаратов – в зависимости от причины положительного симптома Пастернацкого, заболевания. Однако для полного выздоровления требуется комплексный подход. Дополнительно могут быть назначены физиопроцедуры, использоваться народные методы, направленные на лечения основного заболевания, которое было обнаружено в ходе диагностики.
Лекарственные препараты назначаются в зависимости от симптоматики, для купирования:
При гнойно-воспалительных процессах назначаются сильные антибиотики (пенициллины, цефалоспорины, фторхинолоны). При острых патологических процессах в почках (гнойные формы) антибиотики назначаются в виде внутримышечных и внутривенных инъекций.
Используют группы:
В повышенных дозировках даются при нефрите и паранефрите. Стоимость препаратов указана в средних значениях. Они могут варьироваться в зависимости от производителя, региона.
Народные методы лечения основаны на целебных травах и растениях. Из них готовят отвары и настои для внутреннего употребления. Например, гвоздичное масло успешно борется с грибками, микробами, вирусами. Оказывает противовоспалительное действие, помогает ускорять заживление ран, облегчает боль. Масло нужно принимать по несколько капель ежедневно в течение двух недель.
Для лечения травами используются:
- шалфей;
![]()
- зверобой;
- сосновые почки, иголки;
- стевия;
- трава грыжника;
- вереск;
- корень любистика;
- полевой хвощ;
- золототысячник;
- шишки хмеля;
- корень валерианы;
- цветы арники;
- корень аира;
- календула.
Травы можно заваривать отдельно каждую либо делать из них смеси. Способ приготовления настоя обычно одинаковый. Взять 1ст. л. высушенной травы или смеси и заварить 250 мл кипятка. Затем пить в течение дня. Настоем можно полоскать горло, промывать пораженные участки кожи для снятия воспаления, раздражения.
К природным уросептикам относят:
- березовые почки;
- корни бузины;
- толокнянку;
- любисток;
- двудомную крапиву;
- можжевельник;
- тысячелистник;
- розмарин;
- полевой хвощ.
В качестве мочегонного средства, для очищения почек, рекомендуется употреблять арбузы. Клюква помогает уменьшить частоту появления рецидивов, подавляет размножение бактерий. В качестве антибактериального средства можно использовать чеснок. Он агрессивен к большому спектру бактерий, успешно борется с грибками. Чеснок рекомендуется употреблять в свежем виде.
Масло Мирры используют как наружное средство. Оно действует сразу в нескольких направлениях – уничтожает грибки, бактерии, паразитов. Средство можно наносить на раны, втирать в пораженные участки, делать их него теплые компрессы. Такими же свойствами обладает и масло Орегано.
При некоторых заболеваниях необходимо дополнительно соблюдать диету. Она подбирается индивидуально в каждом случае, с учетом индивидуальных особенностей организма, переносимости лекарств, сопутствующих патологий и возраста.
Например, при почечной недостаточности необходимо исключить из рациона соль, минимизировать поступление белковой пищи, сбалансировать меню для восстановления метаболизма. При тяжелой форме почечной недостаточности делают гемодиализ (это помогает сохранить пациенту жизнь).
Из физиопроцедур может применяться:
- ударно-волновая литотрипсия;
![]()
- чрескожная нефролитотомия;
- уретроскопия.
Хирургическое вмешательство необходимо, если боль вызвана крупными конкрементами, которые могут закупорить мочеточник. Тогда проводится эндоскопическая операция. Хирургические операции проводят и для удаления гнойного содержимого. Тогда пораженные полости вскрывают, а содержимое удаляется. Затем обрабатывают антисептиками.
При онкологических заболеваниях лечение зависит от локализации опухоли, ее размеров, стадии. Доброкачественные новообразования удаляются. Когда причиной болей становятся неоперабельные новообразования, проводится облучение, восстанавливающая терапия. Опухоли могут быть удалены вместе с пораженной почкой. При метастазировании ставятся капельницы со специальными растворами.
Возможные осложнения
Возможные осложнения при постановке диагноза заключаются в сложности определения причин болезненности вследствие поколачивания.
Негативные ощущения могут возникать из-за:
- сбоя в работе селезенки, печени;
- травм;
- гинекологических заболеваний;
- панкреатита;
- воспаления кишечника;
- гематом;
- нарушений опорно-двигательного аппарата;
- проблем с желудочно-кишечным трактом;
- доброкачественных или раковых новообразований.
Поэтому необходим анализ мочи. При указанных состояниях и патологиях он будет в норме. Состав урины меняется при заболеваниях мочевыделительной системы.
При положительном симптоме лечение и прогноз зависят от многих факторов:
- развития заболевания;
- его стадии, степени тяжести;
- сопутствующих отклонениях в здоровье (хронических патологий);
- возраста и пола пациента.
Хронические формы заболеваний требуют профилактического лечения, тогда прогноз станет более благоприятным. При опухолях и гнойных патологиях зачастую необходимы хирургические операции. Однако при этом повышаются риски летального исхода. Иногда неблагоприятный прогноз дают даже при лечении мочекаменной болезни, если конкременты все равно увеличиваются в размерах.
Если патологию не обнаружить вовремя и не начать своевременное лечение, это может привести к дополнительным проблемам со здоровьем, инвалидности, необходимости хирургического вмешательства. Тогда пораженные органы подлежат удалению, что значительно ухудшает качество жизни.
Иногда несвоевременное лечение или его отсутствие приводит к летальному исходу. Например, в случаях, когда прекращается нормальная работа почек, закупориваются мочевыводящие каналы. Это приводит к накоплению в организме токсических веществ, которые начинают отравлять весь организм.
В итоге начинают постепенно отказывать все внутренние органы, нарушается работа систем жизнеобеспечения. В запущенных случаях не смогут помочь даже врачи.
Видео о симптоме Пастернацкого
Симптом Пастернацкого (ошибочно называемый симптом поколачивания) – один из важнейших признаков, указывающих на патологию и аномалии почек, характеризующийся болезненными ощущениями и появлением крови в анализах мочи при легком постукивании поясницы.
В 1876 году известный русский терапевт Федор Игнатьевич Пастернацкий обратил внимание на общие проявления различных заболеваний, выявляемых путем перкуторного исследования области почек, что стало объектом его тщательного исследования и в дальнейшем привело к созданию именного симптома.
5 основных причин, вызывающие симптом, характеризуются своим многообразием и специфичностью. К наиболее значительным следует отнести:
- Травматическое повреждение почек.
- Воспалительные заболевания почек (гломерулонефрит, пиелонефрит).
- Гнойные заболевания почек (нефрит, паранефрит).
- Опухоли и опухолевидные образования.
- Ушибы ретропочечной клетчатки.
Симптом поколачивания — не симптом Пастернацкого, и отличается от него тем, что после перкуссии пациент не должен сдавать анализ мочи, и диагностика ограничивается исключительно описанием того, как быстро возникает боль.
Единственно правильная методика проведения
Существует великое множество методов исследования почек, однако именно симптом Пастернацкого остается первым и самым важным способом определения заболеваний. При неправильном проведении симптома можно получить ложный положительный или отрицательный результат, что негативно скажется на лечении, которое принимает пациент. В стационарах в настоящее время симптом поколачивания проверяют в двух положениях: сидя и лежа, что гарантирует максимально достоверный результат. Доктор или медицинская сестра устанавливают ладонь на области поясницы в проекции почек с одной стороны, а второй рукой, сжатой в кулак, производит удары умеренной силы по своей ладони. При появлении сомнений в местоположении боли пациент должен сдать анализ мочи.
Трактовка полученных результатов
Если пациент испытывает боль после удара, следует говорить о том, что симптом поколачивания положительный, и это может быть связано как с нарушениями мочеполовой системы, так и с патологией опорно-двигательного аппарата и мышечной системы. При появлении в анализах мочи крови следует считать, что симптом Пастернацкого положительный.
Отрицательный результат с обеих сторон характеризует отсутствие боли и появления эритроцитов в моче пациента. Иногда встречается ложноотрицательный результат, когда боль и неприятные ощущения в поясничной и почечной области практически незаметны, что свидетельствует о начальной или финальной стадии острого или хронического заболевания.
Ложный положительный результат встречается в 3% случаях при наличии у пациента сочетанной патологии органов опорно-двигательного или мышечного аппарата и мочеполовой системы, при смещении или аномалиях развития почечной лоханки, мочевого пузыря или мочеточника, травмах мочеиспускательного канала.
Дополнительные методы исследования
В сомнительных случаях стоит полагаться на лабораторные и инструментальные методы исследования, позволяющие верифицировать источник, вызывающий боль, а также определить стадию заболевания. При посещении врача-нефролога или врача-уролога будет назначен полный спектр высокочувствительных анализов, позволяющих определить болезнь на различных этапах. Из лабораторных методик следует использовать общий и биохимический анализ мочи, анализы по Нечипоренко и Зимницкому, определение скорости клубочковой фильтрации, определение креатинина и мочевины в сыворотке крови. Инструментальная диагностика славится своим многообразием, из которого наибольшее преимущество отдается рентгенографии области поясницы, ультразвуковому исследованию чашечно-лоханочной системы, почечной биопсии, магнитно-резонансной и компьютерной томографии, позволяющим выявить практически все известные заболевания.
При наличии подозрений на почечные заболевания следует немедленно обратиться к специалисту, не занимаясь самолечением. Положительный симптом Пастернацкого может указать на наличие патологии, но не её локализацию, что требует немедленного и тщательного обследования почек.
Основные причины боли в костях:
1. Боль в костях (оссалгии) и суставах могут быть связаны с перетренированностью при занятиях спортом, со сменой погодных условий или с какой-либо другой причиной.
2. Опухоли костей, для которых самый характерный симптомы – боль в костях. В большинстве случаев со временем симптомы постепенно становятся более тяжёлыми. Первоначально боль в костях может присутствовать либо ночью, либо во время деятельности. В зависимости от скорости роста опухоли, у больных могут быть симптомы в течение нескольких недель, месяцев или лет, прежде чем они обращаются за медицинской помощью. В некоторых случаях, опухоль может ощущаться как на кости, так и в тканях вокруг кости. Это наиболее характерно для гистиоцитомы или фибросаркомы, но может сопровождать и другие опухоли костей. Кости могут ослабевать вследствие наличия опухоли, что приводит к переломам после незначительных травм или вовсе без них, а также от простой опоры на пораженные кости. Могут быть такие симптомы, как лихорадка, озноб, ночное потоотделение и потеря веса, но они менее распространенны. Эти общие симптомы появляются после распространения опухоли в другие ткани организма.
3. Боль в костях нередко является признаком болезни системы крови. Болезненные ощущения могут возникать спонтанно, но обязательно выявляются при поколачивании по кости. Данные проявления характерны при заболеваниях костного мозга, остром лейкозе, хроническом миелолейкозе, эритремии, миеломной болезни.
- Миеломная болезнь - злокачественная опухоль костного мозга. Избирательная локализация: позвоночник, плоские кости, кости таза, ребра. Мужчины болеют чаще в возрасте 50-70 лет. Характерен длительный бессимптомный период (5-10-15 лет), после чего увеличивается СОЭ, наблюдается протеинурия, парапротеинемия.
Для миеломной болезни характерны: мучительная боль в костях, патологические переломы, компрессионные переломы позвонков (хр радикулиты, сдавление спинного мозга), гиперкальциемия.
- Для острого лейкоза характерны: общая слабость, утомляемоять, неопределенная боль в костях, непостоянный субфебрилитет, увеличение периферических лимфатических узлов, селезенки.
- Для хронического миелолейкоза характерны следующие симптомы: слабость, боль в котях, потливость, увеличены печень и селезенка, осложнение инфекционными процессами.
- Для лимфомы Ходжкина характерны: безболезненные увеличенные лимфатические узлы шеи, подмышек или паха; сохраняющаяся лихорадка; чувство усталости; необъяснимая потеря веса; зуд кожи и сыпь;
небольшие участки кожи; боль в костях; опухоль в брюшной полости; увеличенная печень или селезенка.
4. Злокачественные опухоли:
- Для меланомы характерны: изменения кожи, изменения бородавок, выпуклости на коже, в том числе изменения размеров, формы, цвета и текстуры, кровотечения.
- Боль в костях и суставах может быть в результате проводимого лечения рака груди и приема медикаментов, источником которой является не опухоль, либо в результате метастатического распространения рака на костную ткань.
5. Инфекционные болезни:
- Боль в костях голеней особенно сильна при сифилисе и беспокоит больных обычно по ночам.
- Боль в костях голеней, сочетающаяся с приступами интермиттирующей лихорадки, ознобом, обильным потоотделением, патогномонична для волынской лихорадки, получившей также название тибиалгической, 5-дневной или окопной лихорадки, передаваемой платяными вшами.
- При хронической форме доброкачественного лимфоретикулеза (болезнь кошачьих царапин) возможна скальпирующая головная боль, наблюдается также боль у мест прикрепления сухожилий к костям, боль в ушных раковинах, иногда - перихондрит и хондрит.
- Боль в костях характерна для туберкулеза костей чаще локализуется в позвонках и является, как правило, результатом диссеминации туберкулезной инфекции из старых очагов, чаще легких.
- Остеомиелит носит гематогенный характер, сопровождается лихорадкой, болями в костях, изменениями в крови (анемия, нейтрофильный лейкоцитоз). Подозрение на остеомиелит может базироваться на анамнестических указаниях на травматические эпизоды, предшествующие развитию клинической симптоматики.
- Избыточная секреция паратгормона, Т3 или кортизола.
Паратиреоидная остеодистрофия, генерализованная остеодистрофия, генерализованная фиброзная кистовидная остеодистрофия. Гормональноактивная опухоль околощитовидной железы, вызывающая дистрофию костной ткани. В основе поражения костей лежит дистрофический процесс, связанный с нарушением минерального обмена. Эти изменения исчезают после удаления опухоли околощитовидной железы. Болеют женщины в возрасте 30-40 лет. Опухоль развивается в одной из околощитовидных желез, нередко имеет атипичную локализацию (за грудиной). Гормональная активность аденом разная, что обусловливает различную интенсивность проявления заболевания. В ранних стадиях отмечают неопределенную боль в костях, мышечную слабость, повышенную утомляемость, головную боль. Позднее наблюдают потерю аппетита, тошноту, боль в животе, могут быть упорные поносы. Иногда на первом плане симптомы почечнокаменной болезни. Обнаруживаются различные деформации костей: утолщения, бугристости или искривления, которые приводят к укорочению конечности и хромоте. В некоторых случаях клинические проявления начинаются с патологического перелома. Последующие переломы могут протекать безболезненно.
- Действие лекарственных средств, в том числе гормонов.
- Длительная обездвиженность либо недостаточная физическая активность, замедляющие образование костной ткани.
- Возрастное угнетение функции остеобластов.
- Врожденные нарушения синтеза коллагена.
Болезнь Педжета (деформирующий остит) характеризуется локальными поражениями скелета и обусловлена нарушениями ремоделирования костной тани. При этом происходит усиленная резорбция остеокластами и компенсаторное повышенное образование новой костной ткани. Процессы резорбции и новообразования приводят к нарушению архитектоники костной ткани. Основными клиническими проявлениями болезни Педжета являются следующие:
- боль в пораженных костях;
- костные деформации (нижние конечности, позвоночник);
- вторичный остеоартроз;
- переломы;
- неврологические нарушения (компрессионные нейропатии, глухота, головокружение);
- рентгенологические признаки (перестройка костного рисунка, деформации, утолщение пораженных отделов костей);
- повышение активности щелочной фосфатазы в крови.
Читайте также: