Подвывих костей голени кнаружи
Вывихи голени относятся к редким травмам. Они составляют 1,5–2% от всех вывихов и считаются тяжелой травмой.
Вывих костей происходит в коленном суставе, в зависимости от механизма травмы он может быть передним и задним.
Вывих может повлечь за собой повреждение менисков, капсулы сустава, боковые и крестообразные связки.
Анатомия
В передней части коленного сустава находится надколенник (также называют коленная чашечка), он соединен сухожилием с четырехглавой мышцей бедра.

В связочный аппарат также входят крестообразные связки, которые находятся в полости сустава. Суставные поверхности костей покрыты хрящом.
Внутренний и наружный мениски, представленные в виде серповидных хрящей, расположены между сочленяющимися поверхностями бедренной и большеберцовой костей.
Причины

Вывих голени возникает вследствие полного разрыва крестообразных связок и капсулы сустава. Для подвывихов характерен разрыв одной из связок (передней или задней – в зависимости от направления действия механической силы).
Симптомы
Общие симптомы, характерные для всех видов вывихов коленного сустава:
- резкая боль в суставе;
- изменение привычной формы коленного сустава;
- изменение положения конечности;
- отсутствие подвижности сустава.

Голень фиксирована в разогнутом положении и кажется короче. Ось голени смещена вперед от бедра. Над бедром под перерастянутой кожей выступает проксимальный суставной конец голени.
При чистых передних вывихах надколенник располагается по оси нижней конечности, при передне-боковых и боковых – смещается наружу или внутрь.
При передних вывихах вследствие сближения места прикрепления четырехглавой мышцы надколенник хорошо подвижен при пальпации, но потерпевший не может его сместить проксимально при попытке сокращения четырехглавой мышцы (симптом Скляренко). В суставе – кровоизлияние (гемартроз).

При задних вывихах голени отсутствует симптом Скляренко, потому надколенник в состоянии значительной шероховатости собственных связок прижат к мыщелке бедра. Ось голени смещена назад в сагиттальной плоскости.
При вывихах голени, особенно задних, травмируется подколенная артерия, проявляется отеком голени, цианозом или бледностью кожного покрова с нарушением чувствительности, снижением температуры тела, отсутствием пульса на стопе.
Лечение

Мышцы должны быть максимально расслаблены.
Больной лежит на спине, ассистент фиксирует его бедро, а хирург производит тракцию за голень, согнутую в коленном суставе.
После выполнения тракции, проксимальный отдел перемещают обратно смещению, сустав разгибают до угла в 10?.
Затем производится пункция коленного сустава для удаления накопившейся жидкости.
После вправления, сустав иммобилизируют циркулярной гипсовой повязкой от верхней трети бедра до концов пальцев сроком до двух месяцев.
К хирургическому лечению прибегают в случае тяжелой травмы, повлекшей за собой полный разрыв связок и сухожилий надколенника.
Для этого хирурги применяют малоинвазивные оперативные вмешательства с использованием артроскопа.

Если же при помощи этих методов не удается достичь необходимого эффекта, проводят хирургическую операцию по стабилизации сустава.
После чего, на протяжении месяца, больному необходимо соблюдать щадящий режим и выполнять лечебную гимнастику в течение четырех месяцев.
Основная цель при лечении подвывихов, это постановка правильной техники сгибательно-разгибательной техники коленного сустава.
Для ее достижения необходимо выполнять специальные упражнения, которые физиотерапевт подбирает индивидуально для каждого пациента с учетом всех особенностей. Упражнения помогаю укрепить мышцы и связки аппарата коленного сустава.
Реабилитация

Через неделю разрешается ходить на костылях.
После снятия иммобилизации (примерно через два с половиной месяца) врач назначает ЛФК активного и пассивного типа, физиотерапевтические процедуры, однако ходить без костылей нагружая ногу, запрещено еще в течение месяца.
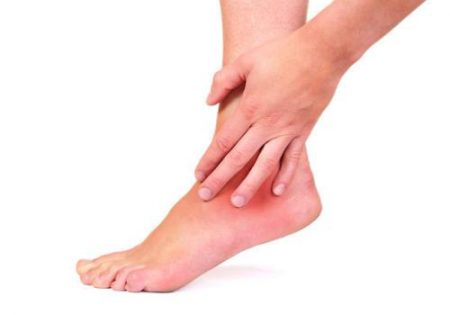
В повседневной жизни все сталкивались с незначительными травмами голеностопного сустава, такими как растяжения и ушибы. Как правило, для их лечения не требуется специальных навыков и оказание первой помощи осуществимо на дому. Но существуют и более серьезные повреждения, при которых медицинская помощь необходима и обязательна.
Вывих голеностопного сустава
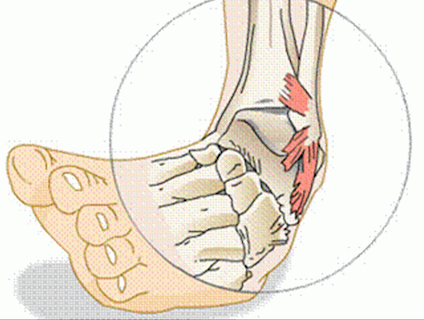
Эта травма характеризуется смещением костей, образующих сустав, вследствие воздействия на него значительной силы. Происходит давление на соединяющиеся кости, что приводит к разрыву суставной капсулы и окружающих сухожилий. Такие особенности, как малоподвижность голеностопа и прочность его связок обусловливают редкие случаи бытовых травм.
Наиболее часто встречаются подвывихи – для них характерно неполное смещение. Полные вывихи развиваются только при переломах костей голени, окружающих суставную сумку.
В основе всегда лежит непрямое повреждение – действующими силами являются масса тела и удар по суставу. В жизни травма встречается после следующих действий:
- прыжка на вытянутую и напряженную ногу;
- падения на согнутую и подвернутую стопу;
- удара по голени в положении стоя.
Подвывих вызывает резкое сокращение мышц, которое усугубляет смещение. Почти всегда он сочетается с переломом или трещиной лодыжек, а также разрывами сухожилий.
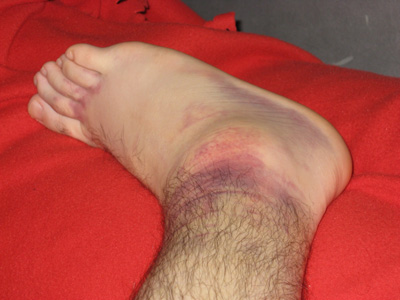
Заподозрить вывих голеностопного сустава возможно сразу после повреждения. Симптомы появляются мгновенно и одновременно.
Подвывих включает те же симптомы, но в меньшей выраженности и при сохранении небольшой подвижности. Различают их по результатам рентгенографии (неполное смещение при подвывихе), а также исключают перелом.
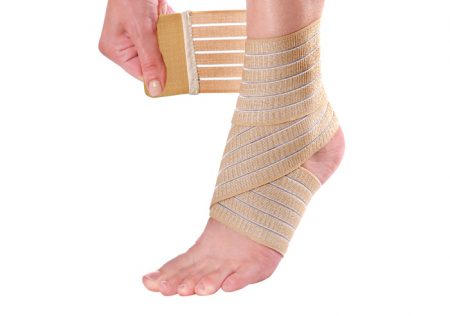
Первая помощь при подвывихе должна начинаться с обезболивания. Выполняется укол или приём таблеток анальгетика, после чего создается неподвижное положение для конечности. Лучше всего наложить перекрещивающуюся повязку эластичным бинтом и сделать импровизированную трость или костыль.
После этих процедур нужно немедленно отправляться в травмпункт.
Лечение вывиха голеностопного сустава включает в себя вправление, создание неподвижности и последующее восстановление (упражнения, массаж).
- Вправление выполняется после дополнительного обезболивания путем уколов новокаина вокруг и внутрь сустава. После расслабления мышц врач берет стопу за переднюю поверхность и пятку. Потягивая ногу на себя, он возвращает её на привычное место в сторону, обратную направлению повреждения.
- После этого для предотвращения смещения необходимо наложить гипсовую повязку до половины бедра (при подвывихе на 2, вывихе – на 3 недели). После снятия гипса используют повязку-косынку или ортез в течение 4 недель.
- Постепенную разработку движений при подвывихе начинают уже спустя неделю после травмы. Через месяц разрешается полностью опираться на ногу. На срок до 3 месяцев назначаются упражнения лечебной физкультуры и массаж.
При несвоевременном обращении или отсутствии лечения формируется застарелый или привычный подвывих. В первом случае формируется контрактура – ограничение подвижности в суставе. Привычным считается регулярно повторяющийся вывих с самостоятельным вправлением.
Выполняются операции на суставной капсуле и связках с целью их восстановления. Далее, комплекс лечения такой же – иммобилизация гипсовой повязкой, укрепляющие упражнения и массаж. Но сроки реабилитации увеличиваются до 6 месяцев.
Перелом лодыжек
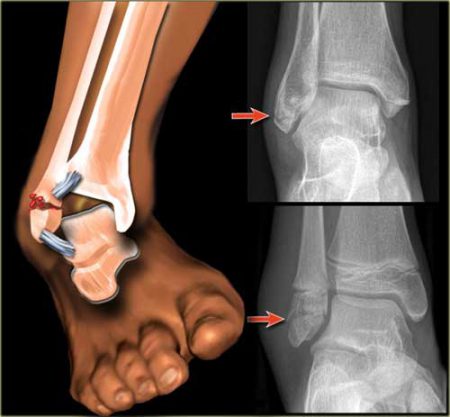
Этот перелом голеностопного сустава чаще встречается при непрямом повреждении, когда сочетаются воздействие собственного веса человека и разворот стопы кнаружи.
Считается травмой в типичном месте. Характерным признаком является вывернутое кнаружи положение стопы.
- Возникает отёк вокруг голеностопного сустава (зачастую значительных размеров).
- Боль распространяется по внутренней лодыжке и голени.
- Внешне можно увидеть смещение костных отломков под кожей и их подвижность при попытке пошевелить ногой.
Возникает после значительной травмы конечности (удар тяжелым предметом). С точки зрения анатомии в этом случае происходит перелом обеих лодыжек.
- Отмечается смещение стопы внутрь и вперед.
- Вокруг голеностопного сустава появляется припухлость.
- Двусторонние боли в лодыжках и внешне определяется неровность их контура под кожей.
Независимо от признаков наличия того или иного перелома, нужно оказать первую помощь пострадавшему и вовремя направить в травмпункт.

Первой помощью при этих переломах является профилактика смещения отломков. В кратчайшие сроки необходимо произвести следующие мероприятия:
- Пострадавшего следует успокоить, дать таблетку обезболивающего.
- Большое значение имеет придание конечности неподвижного положения, осуществляемое с помощью подручных средств.
- Если имеются раны на коже, то необходимо прикрыть их чистой тканью или забинтовать.
После этих мероприятий требуется срочно отправляться в травмпункт.
В больнице выполняется адекватное обезболивание с помощью уколов анальгетиков или анестезии новокаином. После этого осуществляется сопоставление отломков ручным способом, для того чтобы заживление и восстановление произошли намного быстрее. Если сопоставление было удачным – то делают контрольный рентгеновский снимок для оценки положения костей. В итоге накладывают гипсовую повязку до нижней трети бедра.
Ношение гипса показано на срок до 10 недель, но уже через месяц можно его длину можно укоротить до колена. Это выполняется для возможности проведения укрепляющих упражнений и массажа. Но стоит помнить, что несоблюдение режима и излишняя уверенность в своих силах приводят к повторному смещению отломков.
Медицинская реабилитация начинается уже со 2 недели – назначается комплекс лечебных упражнений, массаж, сухое тепло, электромиостимуляция.
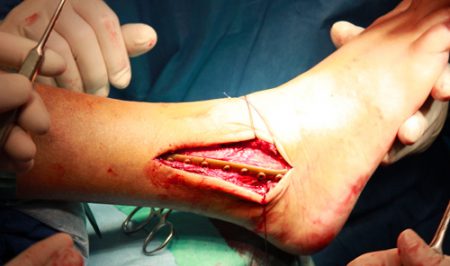
Обычно рекомендуется только в 2 случаях: при двукратном неэффективном сопоставлении и при повторном смещении отломков. Суть операции заключается в прикреплении фрагмента кости с помощью металлических стержней (винт, спица). После вмешательства также накладывают гипс на срок до недели. Вставать можно уже на 5 сутки.
Лечебные упражнения можно начинать с 7 дня, выполняя сгибание стопы в подошве. Постепенно объём движений увеличивают до максимально возможного. Дополнительно назначается массаж стоп и голеней, аппликации озокерита. В дальнейшем рекомендовано продолжать упражнения, а также использовать ортопедическую обувь и стельки-супинаторы.
Перелом таранной кости
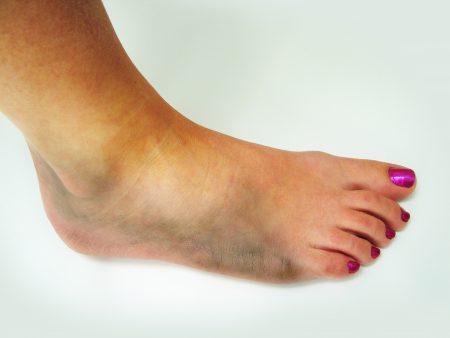
Этот перелом голеностопного сустава редко встречается одиночно – характерно сочетание с переломами костей голени и бедра. Он возникает при автомобильных авариях, падениях на прямые ноги, ударе тяжелыми предметами по согнутому колену.
Трещины могут появляться в передней, центральной или задней части кости. Их возникновение зависит от чрезмерного разгибания в стопе, или, напротив, сгибания. Этот перелом часто осложняется подвывихом и сдавлением сосудов, проходящих рядом. Нарушение кровотока приводит к гибели окружающих тканей.
Являются специфичными и даже без рентгенологического исследования позволяют заподозрить перелом голеностопного сустава. К ним относятся:
При определении этих симптомов необходимо срочно обратиться за медицинской помощью, так как нарастающий отёк уменьшает приток крови к стопе.
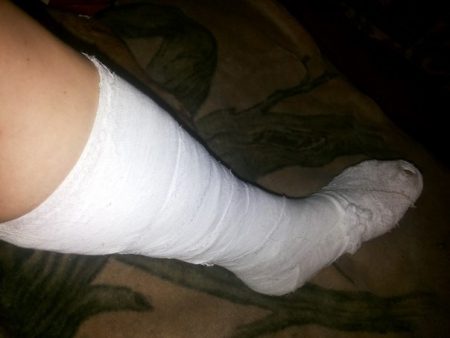
Мероприятия первой помощи включают холод и покой.
- На место повреждения прикладывают пакет или грелку со льдом на 30–40 минут, предварительно обернув их полотенцем.
- Затем делают перекрещивающуюся повязку на стопу.
- Придается неподвижное положение конечности с помощью прикрепления досочек с 3 сторон на голень. Прочно закрепив их бинтом на ноге, необходимо отправиться в больницу.
Консервативные мероприятия отличаются – сопоставление не делают, а сразу выполняют наложение гипсовой повязки. Она тоже имеет свои особенности: очень точно моделируется по подошве и делается только до середины голени. Это направлено на профилактику плоскостопия после снятия гипса (через 3 месяца).
Реабилитация с использованием частичной нагрузки возможна только через 2 месяца. Начинают с физиотерапии и массажа. Спустя 4 недели начинают лечебные упражнения с постепенным увеличением нагрузки.
Описание
Голень имеет открытое положение, при этом она вынуждена выносить практически всю нагрузку тела, благодаря чему есть вероятность частого получения различных видов ее травмы. К числу основных травм голени относится разрыв связок, растяжение, подвывихи и вывихи, а также переломы.

Сегодня существует довольно большое количество разнообразных причин, которые способны спровоцировать повреждение голени, но наиболее опасными являются прямые воздействия непосредственно на голень, а также непрямое воздействие – к примеру, падение на ноги с довольно большой высоты.
Голень является нижней частью конечности, которая располагается немного ниже колена, при этом она будет ограничена голеностопным и коленным суставом. В состав голени входит две кости – это большеберцовая кость, расположенная непосредственно на внутренней поверхности, а также малоберцовая, которая находится на наружной.
Между данными двумя костями расположена натянутая межкостная перепонка, которая является достаточно толстой. Голень имеет заднюю, а также переднюю поверхность. Три мощные мышцы расположены на задней поверхности, при этом на передней поверхности крупных мышц нет, но в то же время можно достаточно легко прощупать все кости голени.

Вывих голени является вывихом непосредственно в самом коленном сустава (в том числе и костей голени, а также надколенника). Название данного вывиха будет определять та кость, которая располагается ниже самого сустава.
Симптомы
Вывих голени составляет примерно 0,6 процентов от всех вывихов. Данный вид вывиха происходит крайне редко, что определяется уникальными анатомическими особенностями строения самого коленного сустава, который довольно крепко закреплен связочным аппаратом.
Вывих, произошедший в области колена, может образоваться в результате получения прямой, комбинированной либо непрямой травмы довольно большой силы, при этом происходит и параллельный разрыв капсулы сустава, а также связок.
Возможно образование вывихов голени практически во всех направлениях, однако, наиболее часто врачи сталкиваются именно с передними вывихами. В случае получения заднего вывиха происходит повреждение и нервно-сосудистого пучка, который находится непосредственно в области подколенной ямки.

Если же был получен вывих голени, у пострадавшего появляется чувство острой и резкой боли, при этом происходит и изменение формы самого коленного сустава, отсутствует движение, также нет возможности больному совершать опору на поврежденную ногу.
Происходит баллотирование либо расшатанное положение надколенника, что становится возможным в результате гемартроза (кровоизлияния) в поврежденный сустав, неизбежен разрыв связок.
В полость поврежденного сустава довольно часто попадают и мягкие ткани, расположенные в его области (сюда же относятся и нервы самой подколенной ямки, а также кровеносные сосуды, находящиеся в этой области). В результате этого провоцируется расстройство естественного процесса кровообращения в поврежденной конечности.
Довольно часто встречается именно травматический вывих надколенника. Данный вид вывиха может быть полным, неполным (к числу которых относятся и подвывихи), в также привычными и острыми.
Основными причинами, способными спровоцировать данный вид вывиха является не только падение на колено, но также и сильный удар по колену каким-то твердым предметом, и конечно резкий поворот в области бедра. В этом случае у больного происходит сильное смещение надколенника кнаружи, при этом будет это явление сопровождаться и разрывом самой суставной ткани.

В случае получения острой формы вывиха надколенника, у больного проявляется характерная сильная боль, при этом происходит и изменение естественной формы колена, так как надколенник будет смещаться кнаружи, в результате чего поврежденное колено становится немного шире. Из-за сильной и острой боли, у пострадавшего пропадает движение в поврежденной конечности.
Чаще всего при остром вывихе колено слегка согнуто, при этом голень будет вывернута наружу, а на наружной поверхности поврежденного колена можно будет прощупать сам надколенник, в сильном напряжении находятся мышцы, расположенные в области поврежденного сустава.
Практически во всех случаях, после получения вывиха, происходит начало кровоизлияния в область поврежденного сустава, также возможен выпот жидкости в сустав. В результате этого происходит значительное увеличение чувства болезненности, в области сустава ограничиваются движения, поврежденная нога будет согнута в области коленного сустава, а сама голень повернута кнаружи.
Подтверждение наличия данного вывиха проводится при помощи рентгенологического исследования. После осмотра пациента врач будет определять метод вправления вывиха, при этом, чаще всего, применяется именно закрытый способ с использованием специальных обезболивающих средств.
После того, как будет осуществлено вправление вывиха, на поврежденную конечность накладывается специальная гипсовая лонгета и оставляется примерно на три недели. По истечении указанного периода времени снимается гипсовая лента и есть необходимость в проведении восстановительного лечения.

В результате довольно частых смещений надколенника, возможно и то, что образование вывиха либо подвывиха для человека становится вполне привычным. В том случае, если у больного был диагностирован недавно образовавшийся привычный вывих, есть необходимость в проведении консервативного лечения, при этом не применяется хирургическое вмешательство.
При консервативном лечении на поврежденную конечность накладывается специальная гипсовая повязка, после чего больному назначается лечебный массаж, а также физиотерапевтические процедуры. В том случае, если вышеописанные меры не приносят желаемого лечебного результата, тогда есть необходимость в проведении незамедлительного оперативного вмешательства – капсуле поврежденного сустава, а также сухожилиях мышц, расположенных рядом с суставов, проводится пластическая операция.
Диагностика
Для диагностирования вывиха может понадобиться проведение рентгенограммы, на которой достаточно четко становится видно наличие вывиха костей голени относительно к бедренной кости.
Профилактика
В основе профилактики получения вывиха костей голени лежит не только ведение здорового образа жизни, но и занятие спортом, а также избежание получения травм, которые могут спровоцировать образование вывиха.

Лечение
В основе лечения вывиха голени лежит проведение незамедлительного ручного вправления, которое должен осуществлять только опытный врач. Ни в коем случае нельзя пытаться самостоятельно вправить голень, так как данный процесс должен проходить под действием обезболивающих средств.
Вправление вывиха голени проводится путем осуществления вытяжения поврежденной конечности по оси в противоположном направлении полученного смещения. Дальше на поврежденную конечность накладывается специальная гипсовая повязка и оставляется примерно на 6 либо 8 недель.
Бывают случаи, когда после осуществления вправления полученного вывиха, будет накладываться специальное скелетное вытяжение при помощи двух перекрещивающихся спиц.
Оперативное лечение вывиха голени проводится только в том случае, когда не удалось вправить вывих при помощи закрытого способа и произошло попадание в область поврежденного сустава мягких тканей, окружающих его.

В случае получения открытого вывиха голени есть необходимость в незамедлительном проведении первичной хирургической обработки образовавшейся раны. Во время данной процедуры удаляются все омертвевшие ткани, а затем осуществляется открытое вправление вывиха.
Если у больного был диагностирован застарелый вывих, добиться эффективного результата можно при помощи постепенно закрытого вправления, при этом будут применяться специальные аппараты (к примеру, может использоваться аппарат Волкова-Оганесяна).
Вправление полученного вывиха голени должно проводиться в порядке неотложной помощи, так как существует вероятность развития гангрены поврежденной конечности. В обязательном порядке должно делаться общее обезболивание, так как вывих сопровождается сильной болью.
Во время вправления вывиха, после обезболивания, помощник будет тянуть непосредственно за голень, а хирург оказывает надавливание на выступающие части большеберцовой и бедренной костей, при этом он должен будет сдвинуть голень.
После того, как будет осуществлено вправление, есть необходимость в проведении пункции поврежденного коленного сустава для того, чтобы удалить скопившуюся в нем кровь, а также ввести анестетик. Чаще всего, вывих голени будет сопровождаться образованием разрыва связочного аппарата.
В том случае, если была получена травма и есть подозрения на вывих голени, строго запрещено пытаться его самостоятельно вправить. Необходимо незамедлительно вызвать скорую помощь и оказаться пострадавшему первую доврачебную помощь.
Поврежденную конечность надо зафиксировать строго в том положении, в котором она оказалась после получения травмы. С этой целью можно взять простой бинт и прибинтовать ее непосредственно к здоровой ноге. Также на поврежденную область рекомендуется приложить холод и незамедлительно больного доставить в больницу либо на месте дожидаться приезда скорой помощи. Важно помнить о том, что чем раньше пострадавшего доставят в больницу, тем благоприятнее будет прогноз полученной травмы.
Обсуждение и отзывы (2)

Упала на улице. Было очень скользко. Врач в скорой помощи диагностировал растяжение голеностопного сустава. Обратилась в страховую компанию за выплатой. Так получилась, беря кредит, что в банке меня застраховали. Диагноз стоит растяжение. А на самом деле врач хотел положить гипс. Т. к. Вывих и серьезный. Как доказать что выплата по страховому случаю мне положена. На снимках есть смещение. Вот фото вида стопы я почему-то не сделала. Вот как работают страх. компании. У них в табл. травма это ампутация конечностей.
3 февраля 2019 10:04

Травма была 10.12.18. Как им показать и доказать что это из-за вывиха произошло растяжение связок голеностопного сустава. А может быть даже был перелом одной из костей. Хожу до сих пор с трудом.
Что делать при вывихе стопы? Как быстро и без последствий восстановиться?
Причины вывиха ноги
Вывихнуть можно любой сустав ноги. Чаще диагностируются вывихи стопы и голеностопного сустава. Вывих бедра происходит редко, в основном при дорожно-транспортных происшествиях или у людей, имеющих врожденные пороки сустава.
Вывихнутой считается та кость, которая располагается дистальнее (ниже) травмированного сочленения. Степень нарушения соединения костей может быть разной, поэтому вывихи подразделяются на частичные и полные. При частичном вывихе (подвывихе) незначительный контакт между прилегающими суставными поверхностями сохраняется. При полном – травмированные кости лишены соприкосновения друг с другом. Иногда, сильный вывих ноги может сопровождаться переломом костей.
Причин вывихов достаточно много. В практической травматологии выделяют три подгруппы:
- Травматические вывихи. Возникают вследствие резкого смещения, скручивания, растягивания одного участка конечности по отношению к другому. Травму можно получить при ударах и падениях на производстве и в быту.
- Патологические вывихи. Являются вторичным осложнением заболеваний, нарушающих структуру сустава. К этим заболеваниям можно отнести артрозы, опухолевые образования, артритам, патологии связочного аппарата, ряд врожденных аномалий в развитии костей и связок.
- Врожденные вывихи. Диагностируются у детей обычно в первые недели их жизни. В некоторых случаях врожденные вывихи выявляются уже после того, как малыш начинает ходить. Причины вывихов – родовые травмы, неправильное расположение плода в матке, аномалии развития опорно-двигательного аппарата.
Анатомия
В передней части коленного сустава находится надколенник (также называют коленная чашечка), он соединен сухожилием с четырехглавой мышцей бедра.
В связочный аппарат также входят крестообразные связки, которые находятся в полости сустава. Суставные поверхности костей покрыты хрящом.
Внутренний и наружный мениски, представленные в виде серповидных хрящей, расположены между сочленяющимися поверхностями бедренной и большеберцовой костей.
Виды вывиха нижних конечностей
Согласно статистике, чаще всего возникают вывихи в суставах стопы. Стопа состоит из 27 костей, прочно соединенных между собой связками образуя суставы. Она является опорой тела человека, а на суставы приходится основная нагрузка. Условно скелет стопы подразделяется на три части:
- Передняя – состоит из подушечек стопы и фаланг пальцев.
- Плюсна – кости свода стопы. В плюсну входят пять трубчатых костей.
- Предплюсна (задняя) – кости пятки.
Голеностопный сустав анатомически также относится к стопе. Единый сустав с костями голени образует таранная кость.
В стопе выделяют 3 поверхности – боковую (наружную и внутреннюю), тыльную и подошвенную.
Травма характеризуется смещением относительно друг друга суставов большеберцовой, малоберцовой и таранной костей. В народе носит название вывих щиколотки. Существует четыре типа вывиха, в зависимости от характера подворота стопы:
- Наружный. Возникает, когда стопа подворачивается кнаружи и вбок.
- Внутренний. Нога поворачивается внутрь, практически всегда сочетается с перелом лодыжки.
- Передний. Травма происходит при патологическом сгибании стопы к тыльной поверхности.
- Задний. Вывих возникает, если стопа насильственно сгибается к подошве.
Подтаранный вывих стопы – одновременное смещение ладьевидного и подтаранного суставов. Во время травмы таранная кость и голень смещаются к пяточной кости. Подтаранный вывих характерен для тех ситуаций, когда пострадавший резко подворачивает наружную часть стопы, то есть подошва поворачивается к здоровой конечности. Обычно это происходит при прыжках и падениях с высоты, и при автотранспортных авариях.
Подтаранный вывих приводит к повреждению связочного аппарата. При внутреннем вывихе можно прощупать головку таранной кости. В районе стопы возникает боль, деформация и отечность. Опереться на поврежденную ногу невозможно.
При задневнутренних подтаранных вывихах передний отдел стопы укорачивается, а задняя часть удлиняется, что хорошо заметно и визуально. Диагноз подтверждается рентгенографией.
Вывих подтаранного сустава вправляют под анестезией.
Гипсовая лонгета накладывается на срок до 6 недель.
Предплюсна образуется двумя рядами губчатых костей. В проксимальном ряде находится таранная и пяточная кости, в дистальном – кубовидная, ладьевидная и три клиновидных кости. Все вместе они образуют сустав Шопара.
Смещение костей предплюсны происходит при резком отклонении стопы в сторону, при этом передняя часть стопы обычно зафиксирована (плотно прижата). Чаще своего анатомического положения лишается средний сустав. Вывих может быть передним или внутренним. При визуальном осмотре отмечается сильная деформация и нарастающая отечность.
Вывих в суставе Шопара приводит к нарушению кровообращения, при отсутствии медицинской помощи это может дать толчок к развитию гангрены.
Вправляются кости под анестезией, носить гипсовую лонгету рекомендуется в течение 8 недель.
Пять плюсневых костей создают сустав Лисфранка. Вывихи этой части стопы подразделяются на полные (смещаются все кости сустава) и неполные (меняется анатомическое положение одной плюсневой кости). С подвывихом стопы в суставе Лисфранка часто сочетаются переломы. Травма обычно происходит вследствие подворачивания стопы в ее передней части при резком толчке перед прыжком и при приземлении после него.
Визуально стопа укорочена и расширена, быстро нарастает отечность.
После вправления костей под анестезией, накладывают гипсовую лонгету, которую следует носить около двух месяцев.
Строение стопы
Большое количество видов вывихов стопы объясняется в медицинской науке множеством костей, из которых состоит конечность. Их 26, реже 27.
Стопа – сложно устроенная конечность, выполняющая важную работу. Это опорная и пружинящая функции. Благодаря этому обеспечивается:
- статичное вертикальное положение;
- бег и ходьба;
- прыжки.
- Массивная кость пятки сзади. Именно она принимает на себя вес человека. Кость относится к предплюсне, но находится сзади от голеностопа.
- Предплюсна, размещена на стыке голеностопа. Это несколько коротких костей, которые плотно прилегают друг к другу. Их соединение очень крепкое благодаря связкам. Главное предназначение связок – формирование продольного свода, облегчающего движение во время ходьбы.
- Следующая часть – плюсна. В нее входят веерообразные расходящиеся трубчатые кости, позволяющие увеличивать площадь опоры во время каждого шага. Связки между плюсной и предплюсной формируют поперечный ключ Лисфранка.
Завершают ступню фаланги пальцев. Они самые подвижные. Благодаря фалангам обеспечивается толчок для ходьбы, бега и прыжков.
Клиническая картина
Общие признаки травмы:
- Боль. Выраженные болезненные ощущения возникают практически сразу в момент травмы, усиление боли происходит при попытках совершить любое движение.
- Деформация травмированного участка. После повреждения можно заметить выступающую головку вышедшей из сустава кости, не естественные выпуклости и углубления;
- Отечность. Отек начинает проявляться сразу после повреждения.
- Нарушение функций ноги. При попытках движения боль усиливается, теряется опорная функция травмированной конечности.
Если нога посинела в месте травмы – это указывает на разрыв кровеносных сосудов. При пальпации поврежденного места кожа на ощупь горячая, место отека плотное.
Повышение температуры после вывиха является следствием реакции организма на шок. Обычно она поднимается не выше 37,5 градусов по Цельсию и держится первые два-три дня. В случае повышения температуры тела выше 37,5 необходимо исключить инфекцию, которая возможна, если на коже в месте вывиха имеются раны.
Специфические признаки вывиха зависят от характера травмы, определить их может только грамотный хирург или травматолог.
Разновидности
Все вывихи классифицируются на следующие виды:
- Подтаранный. Таранная кость остается на своем месте, а прилегающая пяточная, кубовидная и ладьевидная расходятся. Одновременно значительно травмируются мягкие ткани, сосуды. Суставная полость и ткани покрываются крупной гематомой. Таким образом появляется отек, боль, нарушается поступление крови с питательными компонентами в стопу. При запущении данного повреждения повышаются риски развития гангрены стопы.
- Вывих поперечного сустава в предплюсне. Он проявляется при прямом воздействии травмирующего фактора. Стопа при этом развернута внутрь, кожа с тыльной стороны сильно натягивается. В процессе пальпации врач выявляет смещение ладьевидной кости. Отек сильный.
- Вывих плюсневого сустава. Одна из самых редких травм стопы. Обычно возникает при повреждении переднего края. Механизм повреждения – приземление на подушечки пальцев. При этом смещается первая и пятая фаланговые кости или сразу все пять. Становится выраженной деформация в стопе, отек, пострадавший не может наступить на ногу. Осложняются и движения пальцами ног.
А также выделяют вывихи пальцев. Чаще это случается с плюснефаланговым суставом первого пальца. Палец заметно смещается внутрь или наружу. Травма провоцирует сильную боль, которая усиливается во время ходьбы при отталкивании от земли поврежденной ногой. Затрудняется одевание и ношение обуви, иногда оно становится невозможным.
Диагностика
Диагностировать самостоятельно перелом, вывих или ушиб практически невозможно. С любыми травмами конечностей необходимо обращаться к врачу.
Диагностика начинается с расспроса пациента. Хирургу нужно установить обстоятельства получения травмы, что спровоцировало боль и появление деформации сустава – удар, прыжок, падение крупных предметов на ногу, спотыкание. Важно выяснить, когда начался отек, нагружалась ли нога после травмы.
Для уточнения или подтверждения диагноза проводят рентгенографию. В случае, если поставленный диагноз вызывает сомнения, пациент отправляется на компьютерную томографию.
Симптомы и признаки
У каждого повреждения своя симптоматика, а именно:
- Вывих голеностопа: боль, заметная деформация, нарушение функционирования, пострадавший не может ходить и опираться на ногу.
- Подтаранный вывих: проявление сильной боли и деформации снаружи.
- Вывих предплюсневого сустава: недостаточность двигательной активности стопы, резкая боль при минимальном движении, увеличивающийся отек, сильное посинение и опухоль.
- Вывих плюсневой части: укорочение стопы, ее деформация и болевые ощущения.
- Вывих фаланги: деформация в пальцах, сильная боль, опухание.
Если при повреждении целостность кожи сохраняется, то вывих считается закрытым.
Растяжением называется разрыв связок. При этом волокна могут повреждаться минимально. В таком случае проявляется припухлость, ощущается боль, появляется отек и гематома. Отличие растяжения и вывиха очевидное – в случае растяжения костная ткань не страдает, а вот при вывихе можно с большой вероятностью повредить мышцы и костные ткани. Для точного диагноза обязательно делается рентгенограмма. После изучения снимка врач определяет тип травмы.
Лечение вывиха
Пострадавшему необходимо оказать первую помощь и сделать это нужно максимально правильно, так как во многом именно от этого этапа зависят сроки реабилитации.
При оказании первой помощи помните два правила:
- Если обувь тесно прилегает к стопе и для того чтобы ее снять нужно приложить усилия, то снимать обувь не нужно, чтобы избежать ещё большего травмирования.
- Вправлять предполагаемый вывих самостоятельно нельзя.
Доврачебная помощь при вывихе ноги в районе щиколотки заключается в следующем:
- Обездвиживаем стопу, используя подручные средства. Если нога в обуви и снять ее невозможно, то на поврежденное место накладывается шина: прикладываются дощечки с двух сторон и аккуратно прибинтовываются. Голую стопу не туго фиксируют эластичным бинтом.
- Приподнимите травмированную ногу, подложив под голеностопный сустав валик. Это замедлит распространение отечности.
- К месту повреждения приложить пакет со льдом, при отсутствии льда, это может быть любой замороженный продукт. Лед прикладывается через ткань не более чем на 30 минут.
- Дать обезболивающее. Можно использовать Анальгин, Ибупрофен в таблетках, Парацетамол.
После оказания первой помощи нужно вызвать скорую медицинскую помощь или самостоятельно доставить больного в медучреждение, стараясь сохранить неподвижность поврежденного сустава.
Не зависимо от степени повреждения вывих стопы требует обязательного вправления. Лучше всего делать это когда травма еще свежая. Застарелые неосложненные вывихи (от момента повреждения прошло более трех недель) чаще всего лечатся только оперативным путем.
Этапы вправления:
- Анестезия. Восстановить структуру сустава проще при внутривенном введении наркоза, так как мышцы при этом максимально расслабляются.
- Непосредственно само вправление.
- Фиксация. Чаще всего накладывается гипсовая лонгета, срок ее ношения от 6 до 10 недель.
На полное выздоровление может понадобиться от двух недель до полугода. Время восстановления подвижности сустава зависит от тяжести повреждения и от того, насколько точно соблюдаются все предписания врача.
Операция пациентам при вывихах ноги назначается, если травма сопровождается открытыми переломами костей, разрывами связок и сосудов.
Специфического медикаментозного лечения вывихов нет. При сильных болях врачи назначают прием нестероидных противовоспалительных средств – Ибупрофена, препарата Кетанов, Диклофенака. Если пострадавший – ребенок, то обезболивающие средства подбираются с учетом возраста.
В качестве местного лечения используют мази с противовоспалительным, противоотечным и рассасывающим действиями. Для этого подойдут следующие мази: Индовазин, Троксевазин, Финалгон, Вольтарен. Гипсовая лонгета перед процедурой снимается, затем снова возвращается на место.
Физиотерапия в ранние сроки после вправления суставов назначается с целью уменьшения воспаления, отека и боли. После снятия лонгеты физиотерапевтические методы терапии помогают восстановить функцию сустава. Используют:
- Электрофорез;
- Амплипульстерапию;
- Магнитотерапию;
- Миоэлектростимуляцию;
- УВЧ-терапию.
Метод физиотерапии врачом подбирается каждому пациенту индивидуально с учетом противопоказаний.
Первая помощь: что делать
Запрещено пытаться вправлять стопу своими силами. Можно только усугубить травму и спровоцировать опасные осложнения. Шевелить поврежденной ногой тоже не следует.
Оказание первой помощи в домашних условиях заключается в реализации следующих действий:
- Посадить пострадавшего поудобнее.
- Зимой обувь снимать запрещено, чтобы не обморозить ногу.
- Обездвижить стопу подручными средствами – приложить плотный ровный предмет нужного размера и зафиксировать его при помощи бинта, не изменяя положения стопы.
- Приложить охлажденный компресс на 10 минут, через 30 минут сделать это снова.
- Дать обезболивающее.
Необходимо как можно быстрее доставить пациента в больницу.
Профилактика
Вывих стопы может быть у человека в любом возрасте. Соблюдение простых правил значительно снижает риск получить вывих ноги:
- зимнюю обувь выбирайте с противоскользящей подошвой или используйте специальные приспособления;
- женщинам по возможности реже носить обувь на каблуках;
- спускаться по лестнице не спеша, придерживаясь за перила.
Вывихи в костях стопы реже происходят при сильном мышечном аппарате. Укреплению способствует регулярное хождение босиком по песку или гальке, поднятие на носки, подбирание мелких предметов с пола пальцами ноги. Дома можно пытаться ходить на внешней и внутренней сторонах подошвы. Разумеется, все упражнения следует делать аккуратно, не торопясь.
Вывих – травма, требующая лечения у грамотного врача. Отсутствие своевременной терапии может привести к трудно поддающимся лечению осложнениям. Поэтому, при подозрении на повреждение связки нужно немедленно обращаться в больницу.
Советы врачей по лечению вывиха ноги
Лечебная физкультура
Существует несколько эффективных упражнений, которые могут ускорить восстановление функций поврежденной стопы:
- Займите удобное положение на стуле. Сгибайте пальцы стоп обеих ног. Упражнение нужно повторить не менее 20 раз.
- Постарайтесь пальцами больной стопы захватить мелкий предмет, лежащий на полу. В качестве объектов для перетаскивания можно использовать карандаши, шарики или ручки.
- Встаньте на ноги и аккуратно перенесите вес на пальцы стоп. При появлении боли упражнение нужно немедленно прекратить.
Реабилитация
После снятия иммобилизации (примерно через два с половиной месяца) врач назначает ЛФК активного и пассивного типа, физиотерапевтические процедуры, однако ходить без костылей нагружая ногу, запрещено еще в течение месяца.
Читайте также:


