Подошвенный фасциит у спортсменов
Как предотвратить и вылечить подошвенный фасциит бегуну?
Проблема с болью в пятке или своде стопы – это то, чего нельзя избежать в повседневной жизни. Если ваша стопа болит, каждый шаг является болезненным, не говоря уж о том, какую боль вы испытываете во время бега. Даже если вы можете продолжать бегать с подошвенным фасциитом, то не можете отделать от мысли – не делаете ли вы тем самым хуже самим себе?
Если у вас когда-либо был подошвенный фасциит, вы знаете, что при этой травме человек готов сделать все, что угодно для облегчения боли.
Раздражение жесткой волокнистой ткани основания пятки является одной из самых назойливых травм, вызываемых печально известным упрямым характером.
Бегуны с подошвенным фасциитом могут иногда страдать от боли в пятке на протяжении нескольких месяцев или даже лет, прежде чем фасция, наконец, заживет. Особенно трудно подобрать обувь, которая помогла бы чувствовать себя лучше, а не хуже при подошвенном фасциите.
По причине всего вышеперечисленного крайне важно вовремя заметить и принять меры по лечению подошвенного фасциита.
К счастью, если вы озаботитесь лечением, в большинстве случаев вам удастся добиться положительного результата в течение нескольких недель, и вы сможете продолжать бегать.
Сегодня мы постараемся помочь вам выяснить, сможете ли вы бегать, несмотря на травму, или же вам стоит сделать перерыв, а также расскажем, что вызывает подошвенный фасциит, и что вы можете сделать, дабы предотвратить его в будущем. Самое главное, мы продемонстрируем вам лучшие упражнения и предоставим эффективный план лечения подошвенного фасциита.

Симптомы подошвенного фасциита
Подошвенная фасция представляет собой толстую волокнистую полосу, которая проходит от основания пятки до головок плюсневых костей.
У нее есть несколько ответвлений, любое из которых можно повредить, но, безусловно, наиболее подверженной повреждениям областью подошвенной фасции является основание внутреннего пучка волокон, прямо у основания пятки.
Подошвенный фасциит причиняет наиболее сильную боль в начале пробежки, но болевые ощущения постепенно уходят по мере того, как вы разогреваетесь.
Боль может вернуться в конце пробежки и будет более сильной, если вы бегаете в кроссовках с недостаточной степенью поддержки свода стопы или босиком.
Свод стопы или пятка также могут болеть после долгого дня на ногах, особенно если вы ходите в неудобной обуви с жесткой подошвой.
Как узнать, что у вас подошвенный фасциит?
Если вы испытываете резкую, колющую боль в основании пятки сразу после того, как встаете с постели утром, то, к сожалению, можете быть уверены, что диагноз поставлен.
Насколько распространенным является подошвенный фасциит?
Подошвенный фасциит составляет около 8% всех беговых травм, и является распространенным среди бегунов любого уровня, но поражает даже обычных людей с лишним весом, которые проводят рабочий день на ногах.
Бегуны обычно сталкиваются с травмами из-за ударной нагрузки, которая является неотъемлемым компонентом бега, но также не стоит сбрасывать со счетов обувь или привычки повседневной жизни, если вы имеете дело с подошвенным фасциитом.
Женская обувь особенно беспощадно обходится со сводом стопы, но мужские туфли с жесткой подошвой без поддержки свода стопы также создают проблемы.
Хотя найти подходящую для ношения при подошвенном фасциите обувь (как мужскую, так и женскую) вполне возможно.
Что вызывает и усугубляет подошвенный фасциит?
К сожалению, основные причины подошвенного фасциита до сих пор не полностью понятны.
Однако есть кое-какие предположения…
В некоторых исследованиях была обнаружена связь между ограниченным диапазоном движения в голеностопном суставе, особенно при дорсифлексии (наклоне стопы пальцами к себе), а это значит, что закрепощенность икроножной мышцы играет роль в развитии подошвенного фасциита. Действительно, сама подошвенная фасция во многом является всего лишь продолжением ахиллова сухожилия, которое прикрепляет мышцы голени к пяточной кости.
Подобно натянутому тросу, огибающему угол дома, стянутые икроножные мышцы могут оказывать чрезмерное растягивающее воздействие на подошвенную фасцию, увеличивая риск развития травмы.
Как уже упоминалось ранее, ожирение и большое количество времени, проведенное на ногах, также являются факторами риска, хотя это не столь распространенные проблемы среди бегунов.
Тем не менее, они показывают, что высокая нагрузка на стопу является проблематичной, а новое исследование, проведенное в Университете штата Делавэр, связали высокие показатели ударной нагрузки с развитием подошвенного фасциита.
Подошвенная фасция также вынуждена поглощать значительно больше нагрузки, когда вы носите обувь с твердой плоской подошвой или ходите босиком.
Каково оптимальное лечение фасциита?
Поначалу цель лечения должна заключаться в том, чтобы защитить травмированную подошвенную фасцию от дополнительного повреждения.
Прикладывание льда в подобных случаях всегда является хорошей идеей, а вот продолжать наносить повреждения подошвенной фасции продолжительными изматывающими тренировками или ношением неподходящей обуви явно не стоит.
Агрессивная реабилитация в сочетании с воздержанием от действий, которые могут еще больше навредить, это лучшая стратегия быстрого выздоровления.
Научные исследования подтверждают эффективность нескольких консервативных методов лечения.
Тейпирование свода стопы для ограничения нагрузки
В нескольких исследованиях была подтверждена эффективность способа тейпирования свода стопы, изобретенного Ральфом У. Дайем. Хотя существует несколько способов тейпирования по этому методу, даже базовая разновидность является эффективной.
Величина эффекта, однако, мала, поэтому тейпирование свода стопы является лишь частью плана реабилитации.

Инструкции по тейпированию. Ленты, охватывающие подошву в вертикальной плоскости (на фото – внизу слева и справа), должны быть натянуты довольно сильно и всегда должны наклеиваться снаружи внутрь.
Использование ортопедических стелек при подошвенном фасциите
Поддержка свода стопы с помощью индивидуальных или стандартных ортопедических стелек – это еще одна стратегия, которая может защитить ваши стопы во время лечения.
Хотя они могут быть не идеальны для ваших стоп, стандартные стельки не так дороги и легко доступны, тогда как в случае с индивидуальными стельками вам придется подождать, по меньшей мере, несколько недель, пока они будут изготовлены.
Не используйте мягкие гелевые подкладки для свода стопы, поскольку они, скорее всего, ничем не смогут помочь в лечении вашей травмы.
Тщательно подходите к выбору повседневной и спортивной обуви, когда у вас подошвенный фасциит.
Также исследованию подверглись упражнения на растягивание икроножных мышц и стопы и использование ночной шины при подошвенном фасциите.
Упражнения на растягивание от боли при подошвенном фасциите
Из-за отсутствия каких-либо особенно эффективных упражнений обычные упражнения на растягивание икроножных мышц являются основой большинства программ лечения подошвенного фасциита.
Растягивание икроножных мышц следует проводить несколько раз в день, в том числе утром после того, как вы встанете с постели. Типичной рекомендацией являются 3 подхода по 30 секунд каждый, 3 раза в день, обе разновидности упражнения (с прямой и с согнутой в колене ногой) выполняются на каждом занятии.

В одном из исследований сравнивалось растягивание икроножной мышцы с растягиванием стопы и подошвенной фасции (10 подходов по 10 секунд, 3 раза в день, см. фото ниже).
Растягивание подошвенной фасции. Обратите внимание, что тянуть нужно все пальцы стопы, а не один только большой.

Исследование показало, что лучшие результаты были получены в результате растягивания подошвенной фасции; авторы предположили, что преимуществом растяжки стопы является то, что при этом задействуется механизм, посредством которого соединяются подошвенная фасция, пятка, ахиллово сухожилие и икроножная мышца.
Использование ночной шины – это еще один метод лечения, целью которого является растягивание подошвенной фасции.
Как следует из названия, ночная шина – это устройство, которое вы надеваете перед сном, удерживающее голеностопный сустав в согнутом положении (дорсифлексия).
Ну а утром растягивающая нагрузка на свод стопы возвращается, когда вы встаете с постели.
Твердые, литые ночные шины продаются как в Интернете, так и в специализированных магазинах, но Страсбургский носок – это лучшая ночная шина для лечения подошвенного фасциита, которую вы только можете найти, поскольку это наиболее простой и практичный вариант.
По сути, это обычный носок до колена с ремешком, протянувшимся от пальцев стопы до коленной чашечки. Когда этот ремешок (мягко) натянут, происходит не только сгибание в голеностопном суставе, как при использовании обычной ночной шины, но и пальцы стопы оттягиваются по направлению к голени.
Страсбургский носок можно заказать онлайн или приобрести в магазине беговой экипировки. Будьте осторожны и не натягивайте ремешок слишком сильно.
Дополнительные процедуры для лечения фасциита
Если вы перепробовали все описанные выше процедуры для облегчения боли в своде стопы или пятке, но вынуждены зайти несколько дальше, есть еще кое-что, что вы можете сделать.
Массирующее воздействие на ткань подошвенной фасции – это подход, который в последнее время становится все более популярным среди бегунов.
Используя мяч для гольфа или другой твердый круглый предмет, вы можете разминать свод стопы так же, как разминаете свои квадрицепсы или икроножные мышцы с помощью массажного ролика.
Также популярны более агрессивные методы воздействия на мягкие ткани, такие как Техника Активного Релиза или Техника Грастона.
Однако эффективность всех этих разновидностей массажа не доказана в ходе научных исследований, поэтому, хотя многие бегуны действительно находят их очень полезными, нет никакой уверенности в том, что они сработают для вас.
Если вы решите прокатать свод стопы мячом или произвести еще какое-то воздействие на мягкие ткани, прикладывание льда после процедуры – это очень хорошая идея.
Инъекции кортикостероидов являются распространенной терапией второй линии среди подиатров.
Хотя некоторые исследования показали, что они могут помочь, ученые настоятельно призывают проявлять осторожность, поскольку успешность их применения довольно низка и существует риск полного разрыва подошвенной фасции.
Введение кортикостероида, такого как дексаметазон, через кожу посредством электрофореза может быть более полезным и иметь более низкий риск осложнений, чем осуществление прямой инъекции.
Но в любом случае, обсуждать необходимость применения электрофореза вы должны с ортопедом или подиатром.
Новое, альтернативное лечение подошвенного фасциита
Случаи хронического подошвенного фасциита могут быть особенно сложными.
Два новых метода лечения, экстракорпоральная ударно-волновая терапия (ЭУВТ) и PRP-терапия (инъекции обогащенной тромбоцитами плазмы), показывают хорошие перспективы в лечении непокорного фасциита, особенно у бегунов.
Из-за относительно недавнего развития этих методов терапии они могут быть труднодоступными, но и их эффективность еще недостаточно исследована.
Какую обувь лучше носить при подошвенном фасциите?
Многие любители бега в минималистских кроссовках и бега босиком избавились от проблем с подошвенной фасцией, перейдя на более гибкие тренировочные кроссовки, которые позволяют своду стопы растягиваться и укрепляться.
К сожалению, не было проведено никаких научных исследований, которые позволяли бы оценить эффективность бега босиком в качестве возможного метода лечения подошвенного фасциита.
План лечения подошвенного фасциита
Из-за того, что подошвенный фасциит может изводить вас в течение нескольких месяцев, если его неправильно лечить, даже случай легкой боли в своде стопы следует атаковать агрессивно сразу несколькими процедурами.
Защита свода стопы, лед и растяжка должны быть основой раннего лечения.
Хотя вам не обязательно полностью прекращать занятия бегом, вам следует избегать всего, что повышает нагрузку на свод стопы, и защищать его не только во время бега, но и когда вы занимаетесь повседневными делами.
Это методы, которые достаточно просты, недороги и могут быть применены вами в домашних условиях.
Эти методы лечения отличаются большей стоимостью и пока не подтверждены научными исследованиями, но могут оказаться полезными в том случае, если консервативные методы не помогают.
- Подумайте над тем, чтобы побывать на приеме у подиатра и заказать индивидуальные ортопедические стельки. Они могут иметь большую стоимость, да и на их изготовление может уйти несколько недель, но многие бегуны утверждают, что обязаны своим восстановлением именно индивидуальным ортопедическим стелькам.
- Обсудите с врачом или ортопедом риски и преимущества инъекции кортикостероидов или, предпочтительно (для снижения риска разрыва подошвенной фасции), электрофореза.
- Техника активного Релиза или Техника Грастона может ускорить ваше выздоровление, хотя нет исследований, подтверждающих эффективность этих методов лечения
- Используйте экстракорпоральную ударно-волновую терапию или инъекции обогащенной тромбоцитами плазмы для лечения особо упрямых случаев подошвенного фасциита.
Как вернуться к бегу, если подошвенный фасциит заставил вас сделать перерыв?
Как быстро вы сможете вернуться к бегу, зависит от тяжести травмы и от того, как быстро вы восстановитесь.
Некоторые бегуны обнаруживают, что могут вернуться к бегу, даже если сохраняется некоторая закрепощенность свода стопы, но если бег усиливает боль, это значит, что вам нужно отдохнуть еще чуть больше времени. Дайте возможность программе реабилитации сделать свою работу.
Не паникуйте, так как вы не потеряете форму так быстро, как думаете!
Когда решите возобновить беговые тренировки, подумайте о том, чтобы увеличить частоту шагов на 10% или около того, чтобы снизить ударную нагрузку, фактор, связанный с развитием подошвенного фасциита у бегунов.
Продолжайте растягивать икроножные мышцы даже после того, как восстановитесь, чтобы предотвратить подошвенный фасциит в будущем.
Подошвенный фасциит — одна из самых распространенных причин болей в пятке, которая встречается у 7–10% людей.
Гид по травмам — это не руководство по самолечению. Его задача — лишь помочь вам разобраться, что могло вызвать травму, какие её основные признаки, и что полезно делать для профилактики. Точно определить проблему и назначить лечение может только врач, а не статья в интернете.
Содержание:
Плантарный (подошвенный) фасциит — это воспаление фасции, нижней поверхности стопы, которое сопровождается болью в области пятки, возникающей либо усиливающейся при нагрузке.
Подошвенный фасциит — одна из наиболее распространенных причин болей в пятке, которая встречается у 7–10% людей, причём как у тех, кто активно занимается спортом, так и у ведущих малоподвижный образ жизни.
В то же время последние исследования показывают, что у ультрамарафонцев эта травма встречается немного чаще — около 11%.
Подошвенная фасция — это довольно жёсткая сухожильная пластинка, которая состоит из коллагеновых микроволокон. Она начинается от пяточного бугра с одной стороны и заканчивается с другой, прикрепляясь к головкам плюсневых костей стопы. Эта пластинка формирует своего рода защитный чехол для подошвенной поверхности стопы.
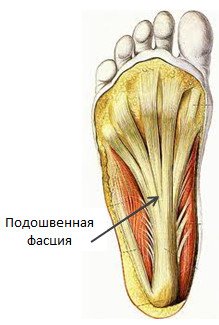
Плантарная фасция принимает на себя около 50% массы тела человека, когда он находится в вертикальном положении. При этом нагрузка в области пятки в пять раз больше, и в большинстве случаев травмирование фасции происходит именно в этой зоне.
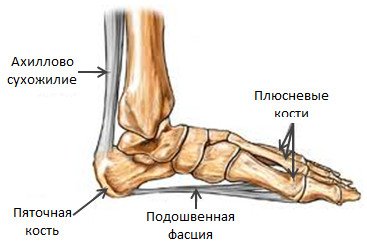
Из-за постоянной нагрузки микронадрывы коллагеновых волокон пяточной фасции происходят постоянно, но в норме они успевают восстанавливаться. Однако при частых и значительных нагрузках волокна фасции не успевают регенерировать.
Так возникает очаг хронического воспаления с болевым синдромом. Воспаление вызывает появление отека, а также аномальное прорастание микрососудов в поврежденную фасцию.
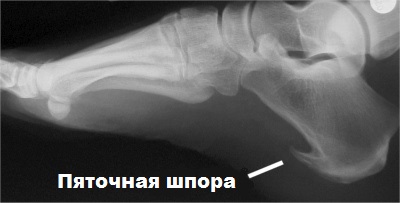
Хотя появление пяточных шпор характерно для людей после 40 лет, особенно для женщин, целый ряд факторов может эту вероятность увеличить: ожирение, проблемы с позвоночником, артрит, плоскостопие, очень высокий свод стопы, травмы пяточной кости, подагра, нарушение кровообращения ног.
Часто боль усиливается при энергичном отталкивании пяткой (при ходьбе или беге) и после периодов отдыха. Как правило, плантарный фасциит поражает одну стопу, хотя может и обе.
Для пяточного фасциита также характерны:
- дискомфорт, боли в стопе, которые усиливаются со временем
- усиление болевых ощущений в стопе в положении стоя
- отек в области пятки.
Подошвенный фасциит наиболее болезнен в начале бега, но постепенно боль затухает, как только атлет разогреется. В то же время, болевые ощущения могут вернуться снова уже после пробежки.
Появление болей провоцируют также хождение (бег) босиком, тесная обувь и обувь с жёсткой подошвой, твёрдая поверхность (например, бетон).
Причины возникновения и развития травмы до сих пор полностью не изучены. В то же время, во многих исследованиях была обнаружена связь между плохой амплитудой движений голеностопного сустава, вызванной часто перенапряжением икроножных мышц. Подобно кабелю, который изгибается за угол, напряжённые икры могут создавать чрезмерное натяжение подошвенной фасции, увеличивая риск получения травм.
Избыточный вес, длительное время на ногах также являются факторами риска, как и ношение твёрдой плоской обуви или хождение босиком.
Наиболее распространённые причины появления плантарного фасцита у бегунов:
- неадекватные беговые нагрузки, игнорирование правила 10%
- недостаточное внимание упражнениям для растяжки икроножной мышцы
- слишком большие нагрузки во время скоростных тренировок и бега по холмам
- особенности строения стопы: плоскостопие, гиперпронация и др.
- много бега по жёстким поверхностям — асфальт, бетон, плитка
- обувь на высоком каблуке
- неподходящие беговые кроссовки
- проблемы с лишним весом, ожирение.
Для диагностики плантарного фасциита обычно достаточно осмотра ортопедом-травматологом стопы пациента и анализа его жалоб. Иногда также необходимо проведение рентгенографии или магнитно-резонансной томографии пяточных костей чтобы выявить пяточные шпоры.
Хроническая боль в пятке и отсутствие пяточной шпоры может свидетельствовать о наличии как плантарного фасциита, так и прочих заболеваний (ревматоидный артрит, синдром Рейтера), которые диагностируются на основе ряда других признаков.
Серьёзным осложнением плантарного фасциита может быть перелом остеофитов пяточной шпоры. Поэтому своевременная диагностика и лечение очень важны.
Плантарный фасциит может стать мучительной проблемой, которая усугубляется по мере хроникализации. Поэтому чем дольше эта травма присутствует, тем труднее её лечить.
80–90% пациентов становится легче при консервативном лечении, которое включает в себя отдых, холодные компрессы, а также комплекс упражнений на растяжку.
Проконсультируйтесь у ортопеда-травматолога относительно стратегии лечения именно в вашем случае. Это поможет избежать хронизации, осложнений, связанных с возможной операцией. Также стоит проконсультироваться с физиотерапевтом насчёт программы упражнений для восстановления после травмы и профилактики её повторного появления.
Отдых
Избегайте тренировок на твёрдых поверхностях вроде бетона, используйте бег по траве либо резиновому покрытию. Проверьте, насколько качественно подобрана ваша беговая обувь.
Если после разминки и разогрева болевые ощущения в пятке не проходят — не бегайте.
Холод
Холодные компрессы несколько раз в день (пакеты со льдом, замороженные овощи, приложенные через полотенце) помогают уменьшить воспаление и болевые ощущения.
Хорошим вариантом может быть использование бутылки с замёрзшей водой для массирования внутренней стороны стопы. Таким образом можно не только охладить место воспаления, но и уменьшить напряжение мелких мышц и связок стопы. Эти процедуры дают хороший эффект сразу после пробежки.
Обувь
Часто причиной развития плантарного фасциита становится неудобная, тесная обувь или обувь со слишком жёсткой подошвой. При этой травме рекомендуется ношение обуви с пружинящей подошвой, хорошо поглощающей ударную нагрузку при ходьбе.
Нужно также учитывать, что со временем свойства полимерных материалов, из которых сделана подошва беговых кроссовок, меняются, уменьшая амортизацию и защиту стопы от перенагрузки. Поэтому своевременно меняйте кроссовки на новые: как правило, это нужно делать после 500–800 км пробега.
Стельки
Использование индивидуально подобранных, облегающих и поддерживающих свод стопы стелек позволяет снять часть нагрузки с фасции, особенно если есть плоскостопие или другие проблемы.
Иммобилизирующие повязки на ночь
Когда мы спим, наши носочки слегка подгибаются, вызывая сближение подошвенной фасции к костям и её небольшое укорочение. Это и приводит к появлению боли при утреннем подъёме, поскольку воспаленная фасция начинает резко растягиваться.
Иммобилизирующие повязки на ночь (иногда используют гипс) позволяют зафиксировать стопу. Таким образом длина плантарной фасции не сокращается за ночь, что значительно уменьшает утреннюю боль. Иммобилизирующую повязку на ночь можно сделать самостоятельно либо приобрести готовую в аптеке.
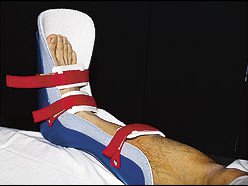
Исследования показывают достаточно высокую эффективность использования иммобилизирующих повязок, особенно у пациентов с хроническим плантарным фасциитом.
Массаж
Массаж стопы, в том числе с использованием теннисных мячиков, специальных роллов, помогает снять перенапряжение фасции.
Упражнения
Выполнение в течение дня специальной растяжки на пальцы ног и мышцы голени помогает снять излишнее напряжение в стопе. Ниже мы детально рассмотрим примеры таких упражнений.
Использование НПВС
Нестероидные противовоспалительные средства (НПВС) при подошвенном фасциите рекомендуют использовать лишь в случае усиления боли, желательно после консультации с лечащим врачом. Их эффективность для лечения показывает противоречивые результаты, и возможно появление многих побочных эффектов.
Уколы кортикостероидов
Инъекции кортикостероидов являются распространённым лечением второй линии среди ортопедов. Хотя некоторые исследования показали, что они могут помочь, другие ученые призывают к осторожности, поскольку вероятность их успеха довольно низка, и существует риск полного разрыва подошвенной фасции.
Введение кортикостероидов эффективно в краткосрочной перспективе и помогает временно снять болевые ощущения. При этом сами по себе уколы довольно болезненные, а кроме того — их частое использование может привести к повреждению фасции и тканей пятки.
Альтернативные методы лечения
Есть обнадёживающие данные по использованию в лечении подошвенного фасциита экстракорпоральной ударно-волновой терапии (ЭУВТ), а также инъекций обогащённой тромбоцитами плазмы крови (ОТПК).
Ударно-волновую терапию обычно назначают пациентам, у которых симптомы не проходят в течение полугода после лечения. Считается, что направление звуковых волн в воспаленную зону приводит к снятию лишнего напряжения мелких мышц стопы. В то же время, побочными эффектами данного метода могут быть отёки, усиление боли, онемение стопы. ЭУВТ менее агрессивна, чем хирургическое вмешательство, но и не настолько эффективна.
ЭУВТ и ОТПТ могут использоваться как дополнение к консервативным методам лечения, но окончательно их эффективность ещё не доказана.
Хирургическое вмешательство
Хирургическое вмешательство — это крайний метод, который применяют, если на протяжении 12 месяцев лечение другими методами не дало результатов. Во время операции удаляют часть воспалённой плантарной фасции, что позволяет полностью снять воспаление и растяжение.
Но нужно учитывать, что операция — это целый ряд рисков: инфекции, длительное время восстановления, отёки, надрыв нерва, развитие невромы и т. д. Поэтому к оперативному вмешательству следует прибегать только в крайнем случае.
Чтобы предотвратить появление подошвенного фасциита старайтесь бегать не только по твёрдым поверхностям, используйте дорожки стадиона, бег по траве и грунту.
Увеличивайте пробег не более чем на 10% в неделю и своевременно обновляйте беговые кроссовки по мере их изнашивания и потери амортизационных свойств.
Также в повседневной жизни старайтесь:
- носить обувь с хорошим поглощением удара
- использовать ортопедические стельки, если есть рекомендации врача- ортопеда
- поддерживать нормальный вес
- укреплять мышцы голеностопа.
Лучшее средство избежать подошвенного фасциита и любых других травм — укреплять мышцы, развивать эластичность фасции, а также подвижность стопы.
Исследованиями показано, что стречинг подошвенной фасции и ахиллова сухожилия, а также укрепление мышц голени помогает эффективно бороться с подошвенным фасциитом.
Все эти упражнения можно выполнять дома.
Подтягивание полотенца
Исходное положение: сидя на стуле, полотенце на полу перед стопой.
Поставьте подушечку стопы на полотенце и, не отрывая пятку от пола, подтяните полотенце к себе пальцами ноги.
Выполните 20 повторений, поменяйте ноги. Сделайте 2–3 подхода в день.
Поднятие пальцев вверх
Исходное положение: сидя на стуле, стопа на полу, пальцы приподняты вверх.
Опустите на пол большой палец, а остальные оставьте поднятыми. Затем поднимите большой палец и зафиксируйте в таком положении на несколько секунд, а остальные пальцы опустите на пол.
Выполните 20 повторений, поменяйте ноги.
Стречинг ахиллова сухожилия и подошвенной фасции
Исходное положение: лицом к стене, ладони упираются в стену на уровне плечей, корпус наклонён вперёд, передняя нога присогнута в колене, задняя нога (травмированная) — выпрямлена, стопа опущена.
Медленно наклоняйте переднее колено вперёд, растягивая икры, ахиллово сухожилье и фасцию подошвы. Удерживайте эту позицию 10 секунд, а затем выпрямитесь и расслабьтесь.
Выполните 15–20 повторений для каждой стопы.
Стречинг подошвенной фасции
Исходное положение: сидя на диване или стуле, травмированная нога запрокинута на ногу.
Аккуратно потяните основание пальцев стопы к голени. Это создаст напряжение и растянет подошвенную фасцию. Задержитесь в таком положении на 10 секунд.
Выполните 10–15 повторений.
Выполняйте эти упражнения три раза в день. Хорошее время для таких тренировок — сразу после пробуждения, а также после длительного сидения на стуле или диване.
Лечение плантарного фасциита с помощью комплекса упражнений в среднем занимает два месяца. Около 90% больных ощущают значительное облегчение.
Использование подставок под ноги
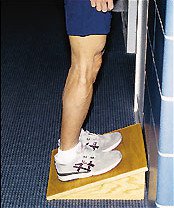

Использование валиков, роллов
Валики и роллы широко применяют для динамического стречинга подошвенной фасции. С этой же целью можно использовать теннисный мяч или железную банку (в том числе охлаждённую).

Начинать бегать после травмы нужно осторожно и постепенно. Для начала бег должен быть в очень медленном темпе, с чередованием ходьбы. При этом болевые ощущения не должны возрастать выше четырех из десяти (10 — самая сильная боль, которую только можно представить).
Нагрузку следует увеличивать постепенно, не забывая дополнять тренировки упражнениями для укрепления голеностопа и растягивания подошвенной фасции.
Не откладывайте лечение плантарного фасциита — со временем заболевание может усугубиться. Уделяйте внимание профилактике, а в случае необходимости — своевременно консультируйтесь у специалистов.
Содержание
- Группа риска — бегуны и спортсмены с избыточным весом.
- Резкая боль по утрам, при первых шагах.
- Боль ограничена медиальным краем пятки.
- Часто имеется натяжение ахиллова сухожилия.
- Для полного выздоровления требуется 1— 2 года.
Подошвенный фасциит, проявляющийся болью с подошвенной стороны пятки, называют по-разному: и пяткой бегуна, и пяткой полицейского, и кальканодинией. Это одно из самых частых заболеваний у спортсменов. Для понимания его патогенеза необходимо знание анатомии и физиологии подошвенного апоневроза.
Подошвенный апоневроз — это плотный соединительнотканный листок, идущий от переднемедиальной поверхности пяточной кости к основаниям проксимальных фаланг пальцев. Чтобы пропустить к пальцам сухожилия сгибателей, апоневроз разделяется и прикрепляется к основаниям фаланг десятью отдельными пучками. Поверх апоневроза располагается слой жировой клетчатки толщиной 2—3 см.
Биомеханическая роль подошвенного апоневроза тесно связана с работой ахиллова сухожилия: апоневроз служит продолжением сухожилия на стопу и при ходьбе благодаря натяжению препятствует опусканию свода стопы.
Чаще на боль в пятке жалуются бегуны. Причинами могут быть интенсивный режим тренировок, прибавка в весе или сочетание этих условий. К факторам риска относятся аэробика с прыжками и длительная ходьба по твердой поверхности (например, у строителей или людей с деформациями стопы, непривычных к нагрузкам).
Дифференциальная диагностика сложна, так как охватывает самые разные заболевания: от системных (синдрома Рейтера, анкилозирующего спондилита и ревматоидного артрита) до подошвенного фиброматоза и туннельной нейропатии медиального подошвенного нерва или нерва Бакстера — первой ветви латерального подошвенного нерва, которая может сдавливаться между мышцей, отводящей большой палец стопы, и квадратной мышцей подошвы.
Больной жалуется на острую колющую боль при первых шагах по утрам. В течение дня боль проходит, а к вечеру обычно болит вся пятка.
Физикальное исследование начинают с оценки состояния трехглавой мышцы голени и ахиллова сухожилия. У больных с подошвенным фасциитом снижена эластичность ахиллова сухожилия и невозможно тыльное сгибание стопы дальше нейтрального положения. Необходимо также обследовать передний отдел стопы. Причиной подошвенного фасциита может быть пронация или сгибание 1 плюсневой кости. При пальпации пятки обычно отмечается болезненность по переднемедиальной стороне подошвенной поверхности бугра пяточной кости. При туннельной нейропатии будет положительной проба Тинеля с медиальной стороны пятки, чуть ниже медиальной лодыжки. Единичные или множественные фибромы можно выявить при тщательной пальпации подошвенного апоневроза.
Рентгенография не всегда помогает поставить диагноз. Пяточные шпоры вдоль передней поверхности пяточной кости на самом деле уходят в толщу сухожилия короткого сгибателя пальцев и не причастны к развитию подошвенного фасциита. Ценную диагностическую информацию при патологии подошвенного апоневроза дает МРТ. На Т2-изображениях видно скопление жидкости (отек) вдоль переднемедиального края апоневроза. МРТ позволяет увидеть неврому нерва Бакстера или фиброму, скрытые усталостные переломы, например переднего отдела пяточной кости, которые также могут быть причиной боли в стопе.
Лечение при подошвенном фасциите направлено на основное заболевание. Больным следует объяснить, что выздоровление может занять до года. Натяжение ригидного апоневроза при первых шагах по утрам (после длительного пребывания его в сокращенном состоянии во время сна) приводит к микроразрывам, которые со временем рубцуются. Микроразрывы возникают до тех пор, пока апоневроз не удлинится в достаточной степени за счет рубцовой ткани. Чтобы прервать этот порочный круг, требуется растяжение подошвенного апоневроза и ахиллова сухожилия. Натяжение ахиллова сухожилия ведет к натяжению апоневроза. Больным рекомендуют несколько раз в день делать упражнения для растяжения ахиллова сухожилия. Кроме того, можно на ночь шинировать стопу в положении нейтрального тыльного сгибания, чтобы предотвратить сокращение подошвенного апоневроза. Для амортизации пятки используют подпяточники. Целесообразность применения супинаторов для всего свода стопы остается спорной. Было показано, что они эффективны не больше, чем подпяточники в комплексе с растягивающими упражнениями. В тяжелых случаях перед началом упражнений на стопу на несколько недель надевают ортез или накладывают гипсовый сапожок, чтобы дать отдых подошвенному апоневрозу.
Мы не используем инъекции глюкокортикоидов в подошвенный апоневроз. В публикациях имеются противоречивые данные о пользе таких инъекций, но четко доказано, что их применение связано с высоким риском разрыва подошвенного апоневроза, что, в свою очередь, ведет к тяжелому, не поддающемуся коррекции плоскостопию.
При подозрении на сдавление нерва Бакстера выполняют электромиографию и исследуют скорость распространения возбуждения по нерву. При подтверждении диагноза в первую очередь используют ортопедические приспособления для коррекции деформаций стопы (избыточной пронации, плоскостопия, плосковальгусной деформации и пр.).
Хорошо помогает массаж стоп комнатным невысоким порожком. Сначала чувствуется боль, но продолжая перекатывать пятки по порожку, постепенно ощущается облегчение. Происходит массаж и легкое растяжение фасциальной ткани пяток. Затем можно выполнить контрастные ванночки и на ночь массаж пятки рукой с кремом "Кортизон" или "Ортофен". Если боль чувствительна, то имеет смысл принять таблетку Ибупрофена.
Хирургическое лечение используют в крайних случаях — при заторной боли, сохраняющейся в течение 1 года или дольше. Существует множество методик подошвенной фасциотомии, и все они выполняются под прямым зрительным контролем. Операция заключается в экономном удалении части апоневроза с медиальной стороны. Более обширное иссечение вызовет недостаточность апоневроза и не поддающееся коррекции плоскостопие. Во время фасциотомии целесообразно найти и выделить нерв Бакстера, чтобы, во-первых, видеть его и случайно не повредить, а во-вторых — в случае сопутствующей его патологии воспользоваться удобной возможностью устранить и ее.
После исчезновения боли можно вернуться к привычным нагрузкам. Бегунам рекомендуется включить в разминку растягивающие упражнения.
Читайте также:


