Перелом костей верхних конечностей со смещением

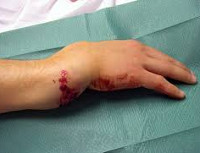
Перелом руки – это нарушение целостности одной или нескольких костей верхней конечности в результате травмы. Возможно повреждение плечевой кости, локтевой и лучевой кости (изолированное или одновременное), костей запястья, пястных костей и костей кисти. Клинические проявления могут существенно различаться. Общими признаками являются резкая боль, припухлость, кровоподтеки и ограничение движений. В ряде случаев выявляется укорочение и деформация пострадавшего сегмента, костный хруст и патологическая подвижность. Для подтверждения диагноза используют рентгенографию, реже – КТ и МРТ. Тактика лечения и прогноз при переломе руки зависят от вида и характера травмы.
МКБ-10
- Патанатомия
- Классификация
- Виды перелома руки
- Переломы плеча
- Переломы предплечья
- Переломы костей кисти
- Цены на лечение
Общие сведения
Перелом руки – одно из самых распространенных травматических повреждений. Возможно нарушение целостности любого сегмента верхней конечности, однако чаще всего поражается нижняя треть лучевой кости (перелом луча в типичном месте), хирургическая шейка плеча, фаланги пальцев и пястные кости. Существует определенная взаимосвязь между уровнем перелома и возрастом пациента. Так, переломы шейки плеча чаще выявляются у лиц преклонного возраста, переломы луча в типичном месте – у детей и пожилых пациентов, переломы диафиза плеча, фаланг пальцев и пястных костей – у больных молодого и среднего возраста.
Перелом руки может быть изолированным или множественным. Особенно часто встречаются множественные переломы пястных костей и фаланг пальцев. В ряде случаев переломы руки осложняются сдавлением или повреждением нервов, особенно часто такие осложнения выявляются при переломах диафиза плеча и внутрисуставных переломах локтевого сустава. Возможно также сочетание с другими травмами: переломом ключицы, лопатки, переломами ребер, повреждением грудной клетки, переломом таза, нижних конечностей, ЧМТ, разрывом мочевого пузыря, тупой травмой живота и повреждением почки. Лечение переломов руки осуществляют врачи-травматологи.

Патанатомия
Рука человека включает в себя три сегмента: плечо, предплечье и кисть. Плечо образовано одной трубчатой костью (плечевой), которая состоит из полушаровидной головки, шейки (границы между головкой и диафизом), диафиза и расширенной и уплощенной нижней части, заканчивающейся блоком и головчатым возвышением. Над возвышением расположены два бугорка – латеральный и медиальный надмыщелки. Головка плечевой кости сочленяется с суставной впадиной лопатки, образуя плечевой сустав, а ее дистальная часть соединяется с блоковидной вырезкой локтевой кости и головкой лучевой кости.
Проксимальные части лучевой и локтевой кости тоже сочленяются между собой. Таким образом, образуется сложный локтевой сустав, который включает в себя плечелоктевой, плечелучевой и локтелучевой суставы, заключенные в общую капсулу. Предплечье образовано двумя трубчатыми костями: лучевой и локтевой. Лучевая кость располагается со стороны большого пальца, локтевая – со стороны мизинца. В верхней (проксимальной) части локтевая кость толще лучевой, в нижней – наоборот. В средней части кости имеют примерно равную толщину. В нижнем отделе лучевая кость расширяется, а локтевая сужается. Своим дистальным концом лучевая кость сочленяется с проксимальным рядом костей запястья, образуя лучезапястный сустав.
Кисть состоит из 27 костей. В проксимальной части кисти находятся 8 небольших губчатых костей запястья, расположенных в два ряда (по 4 кости в каждом). К дистальному ряду костей запястья прикрепляются 5 трубчатых пястных костей, а к ним – трубчатые кости основных фаланг пальцев. II-V пальцы состоят из трех фаланг, I палец – из двух. В отличие от остальных пястных костей, I пястная кость соединяется с костями запястья посредством подвижного сустава, что обеспечивает полноценное функционирование кисти: отведение и противопоставление большого пальца, захват предметов и т. д.
Классификация
В зависимости от причины возникновения в травматологии и ортопедии выделяют травматические и патологические (нетравматические) переломы руки. Травматические переломы руки образуются при интенсивном травматическом воздействии на кость с нормальной структурой. Патологические переломы возникают при врожденных и приобретенных патологических состояниях, сопровождающихся нарушением структуры и прочности костей, в том числе при остеопорозе, остеомиелите, костной кисте, доброкачественной опухоли кости, первичной злокачественной опухоли кости, метастазировании в кость опухолей других локализаций, гиперпаратиреоидной остеодистрофии, генетически детерминированном несовершенном остеогенезе и некоторых других заболеваниях.
Все переломы руки подразделяются на отрытые (с повреждением кожных покровов) и закрытые (без повреждения кожных покровов). При нарушении целостности кожи в момент травмы открытые переломы руки называются первичнооткрытыми, при повреждении кожи отломком кости через некоторое время после травмы (например, в процессе транспортировки) – вторичнооткрытыми. Открытые переломы обычно полные, закрытые переломы руки могут быть полными или неполными. При полных переломах целостность кости полностью нарушается. При неполных повреждениях кость надламывается, но не ломается полностью (трещина), либо от нее отрывается небольшой участок (отрыв бугорков костей, краевой перелом).
С учетом локализации различают следующие переломы руки:
- Эпифизарные – линия излома располагается в области эпифиза (конца) кости. В большинстве случаев это внутрисуставные повреждения.
- Метафизарные – линия излома локализуется в промежуточной зоне между концом кости и телом кости. Такие переломы являются околосуставными.
- Диафизарные – линия излома располагается в области тела кости. Такие повреждения, в свою очередь делят на переломы в нижней, средней и верхней трети.
В зависимости от направления и характера излома выделяют несколько видов переломов руки:
- Поперечные – линия излома проходит перпендикулярно кости.
- Продольные – линия излома располагается параллельно кости.
- Винтообразные – линия излома напоминает спираль.
- Косые – линия излома проходит под углом к кости.
- Оскольчатые – образуется три или более отломка.
- Раздробленные – образуется большое количество мелких отломков.
Существуют переломы руки со смещением и без смещения. С учетом смещающего фактора различают первичное и вторичное смещение. Первичное смещение возникает под действием травмирующей силы в момент повреждения, вторичное образуется из-за тяги мышц, прикрепляющихся к отломкам кости. Может наблюдаться смещение по ширине, по длине, угловое или ротационное (вращение одного отломка относительно другого). Все переломы руки подразделяются на стабильные и нестабильные. При стабильных переломах (обычно поперечных) отломки хорошо удерживаются в правильном положении. При нестабильных (косых, винтообразных) прослеживается выраженная тенденция к вторичному смещению из-за нарастающего сокращения мышц.
Кроме обычных переломов руки существуют переломовывихи – повреждения, при которых одновременно наблюдается сочетание перелома и вывиха кости. Обычно переломовывихи возникают при внутрисуставных повреждениях, однако встречаются и другие комбинации, например, перелом диафиза одной из костей предплечья в сочетании с вывихом в локтевом или лучезапястном суставе (повреждения Галеацци и Монтеджи). Переломы руки могут осложняться повреждением сосудов и нервов.
Виды перелома руки
Переломы плеча составляют около 7% от общего числа переломов. Самые распространенные – повреждения хирургической шейки плеча. Чаще страдают пожилые пациенты, травма возникает при падении на руку. Сустав отечный, болезненный при движениях и пальпации, движения резко ограничены. Для подтверждения диагноза выполняют рентгенографию плечевого сустава. Лечение обычно консервативное – закрытая репозиция с последующим наложением повязки Дезо, отводящей шины или повязки по Турнеру. При нерепонируемых и нестабильных переломах у пациентов трудоспособного возраста показано оперативное лечение – остеосинтез хирургической шейки шейки плеча пластиной или спицами.
Лечение может быть консервативным либо оперативным. При выборе консервативной тактики накладывают вытяжение, которое после образования первичной мозоли заменяют гипсовой повязкой. Абсолютным показанием к операции является безуспешная попытка сопоставления отломков при помощи скелетного вытяжения, интерпозиция мягких тканей, застарелая травма и угроза повреждения нерва. В ряде случаев хирургическое вмешательство осуществляют по относительным показаниям для ранней активизации больного и предотвращения развития посттравматических контрактур. Возможен остеосинтез плечевой кости пластиной или внутрикостным гвоздем.
При повреждении нерва и хорошем сопоставлении костных отломков возможно консервативное лечение: иммобилизация, ЛФК, физиотерапия, прием лекарственных препаратов, способствующих регенерации нерва. При отсутствии признаков регенерации нерва в течение нескольких месяцев показано хирургическое вмешательство – невролиз и пластика нервного ствола с использованием аутотрансплантата из поверхностного нерва.
Повреждения нижнего конца плеча могут быть внесуставными (надмыщелковыми) внутрисуставными (мыщелковыми). К надмыщелковым переломам относят экстензионные и флексионные повреждения, к чрезмыщелковым – переломы головки, а также V- и T-образные переломы блока. Обычно повреждение является результатом непрямой травмы – падения на локоть или на отведенную и вытянутую руку. Проявляются отеком, болью, деформацией сустава и резким ограничением движений.
Диагноз подтверждают при помощи рентгенографии локтевого сустава. При переломах руки без смещения осуществляют иммобилизацию. При наличии смещения для восстановления конгруэнтности суставных поверхностей проводят операцию – остеосинтез мыщелков или надмыщелков пластиной, винтами, спицами и болтами-стяжками. В восстановительном периоде при переломах верхней и средней трети плеча назначают физиолечение и ЛФК. При внутрисуставных повреждениях физиотерапия противопоказана.
Переломы предплечья составляют 11-30% от общего количества переломов. Чаще возникают при прямом механизме травмы, непосредственной причиной перелома руки обычно становится удар по предплечью, падение с высоты или ДТП. Как правило, ломаются обе кости, реже – одна (лучевая или локтевая). Характерна резкая боль, отек, ограничение движений и деформация в месте повреждения. При диафизарных переломах руки часто выявляется крепитация и патологическая подвижность. Для уточнения диагноза выполняют рентгенографию пострадавшего сегмента.
При изолированных переломах одной из костей предплечья следует исключить повреждения Галеацци и Монтеджи. Повреждение Галеацци представляет собой перелом диафиза луча в сочетании со смещением головки локтевой кости в области лучезапястного сустава. В подобных случаях проводят рентгенографию предплечья и рентгенографию лучезапястного сустава. Повреждение Монтеджи включает в себя перелом диафиза локтевой кости и вывих или подвывих головки луча в локтевом суставе. При таких травмах необходима рентгенография предплечья и рентгенография локтевого сустава.
При переломах руки без смещения выполняют обезболивание, накладывают гипс, после прекращения иммобилизации назначают физиотерапию, массаж и ЛФК. При диафизарных переломах со смещением показана хирургическая операция – остеосинтез штифтом, пластиной или аппаратом Илизарова. При повреждениях Галеацци и Монтеджи осуществляют закрытую репозицию и иммобилизацию гипсовой повязкой, при невозможности вправления и нестабильных переломах проводят оперативные вмешательства.
Составляют более 30% от общего количества скелетных травм. Возникают в результате падения или удара по кисти. Повреждения костей запястья встречаются редко. Осложняющим моментом при повреждениях ладьевидной кости является высокое количество несросшихся переломов, рассасывание отломков, образование кист и ложных суставов. Лечение консервативное, при отсутствии сращения и развитии осложнений проводят операции – открытый остеосинтез, удаление лишенного питания отломка или артродез кистевого сустава. Переломы других костей запястья, как правило, срастаются без осложнений.
Переломы пястных костей наблюдаются часто, могут быть открытыми или закрытыми, множественными или одиночными. Проявляются отеком, синюшностью, болью и затруднением движений. Иногда выявляется патологическая подвижность и видимая деформация. Для подтверждения диагноза назначают рентгенографию кисти. Лечение консервативное – закрытая репозиция, гипс. При нестабильных переломах руки и неудовлетворительном результате репозиции осуществляют открытый остеосинтез, скелетное вытяжение или закрытую фиксацию спицами.
Переломы пальцев также широко распространены. Могут быть закрытыми или открытыми, вне- и внутрисуставными, оскольчатыми, винтообразными, поперечными или косыми. Диагноз уточняют при помощи рентгенографии пальцев кисти. Лечение чаще консервативное. При невозможности сопоставления или удержания отломков используют закрытую или открытую фиксацию спицей, иногда накладывают скелетное вытяжение.
Переломы ключицы.
Остеосинтез при переломах ключицы у детей применяют редко, такие переломы успешно лечат консервативно. Показания и методика соединения костей зависят от локализации перелома.
При переломе ключицы в среднем отделе показания для остеосинтеза возникают в основном, когда имеется угроза повреждения отломками сосудисто-нервного пучка. Место перелома обнажают разрезом кожи по нижнему краю ключицы. Для фиксации
отломков применяют тонкие металлические штифты. В одном из отломков просверливают канал, через который проводят штифт. После репозиции его проводят в другой отломок. Иногда используют ретроградный способ введения штифта. В таких случаях канал просверливают из раневой поверхности отломка.
В этом же направлении проводят и гвоздь. После выведения его в отверстие в кости отломки сопоставляют, и гвоздь перемещают в обратном направлении в другой отломок.
Интрамедуллярный остеосинтез штифтом применяют при лечении ложных суставов ключицы. Во время оперативного вмешательства концы отломков освежают и прочно соединяют металлическим штифтом. Остеосинтез обязательно сочетают с костной ауто- или аллопластикой.
Область перелома обнажают разрезом, идущим по нижнему краю ключицы. Разрез в наружной части продолжают кзади. Отломки сопоставляют и фиксируют спицей. Остеосинтез можно выполнить закрытым способом. После сопоставления отломков проводят спицу с помощью электродрели. Она проходит через центральный отломок в периферический.
Спицы удаляют через 3 нед. Если остеосинтез осуществлен штифтом, его извлекают через 1 — 2 мес после операции. При лечении ложных суставов иммобилизацию осуществляют торакобрахиальной гипсовой повязкой на протяжении 3 — 4 мес. Фиксатор удаляют через 4—5 мес.
Переломы плеча.
Частота применения остеосинтеза зависит от уровня перелома; его используют при переломах в верхней трети плеча, переломовывихах и переломах со значительным смещением отломков у детей 12—14 лет. Отломки фиксируют несколькими спицами, проведенными через большой бугорок, или металлическим штифтом.
Используют передний хирургический доступ. Разрез кожи делают вертикально по ходу дельтовидно-грудной борозды. В ране обнаруживают v. cephalica и вместе с большой грудной мышцей отводят кнутри, ключичную порцию дельтовидной мышцы — кнаружи. Штифт сначала вводят кверху через небольшой дополнительный разрез. Отломки сопоставляют и удерживают костодержателем. Далее штифт перемещают в обратном направлении в периферический отломок. Повреждение при этом эпифизарной пластинки не приводит к нарушению роста, так как канал в ней делают в центральной зоне. Иммобилизация гипсовой лонгетой до 3 нед, штифт удаляют через 1,5 — 2 мес.
При переломах диафиза плечевой кости к операции прибегают при повреждении лучевого нерва, когда необходима ревизия его.
Вмешательство осуществляют через 2 разреза. 1-м разрезом обнажают место перелома, проводят ревизию лучевого нерва. 2-й разрез делают по задней поверхности плеча на 2 — 3 см выше локтевого отростка. Сухожильное растяжение трехглавой мышцы разделяют продольно и подходят к плечевой кости; в ней делают канал, идущий снизу вверх, через который вводят гвоздь Богданова до уровня перелома. После сопоставления отломков его забивают в костномозговую полость центрального отломка. Конец штифта для удобства извлечения загибают. Штифт удаляют через 1 — 2 мес.
При ложных суставах плечевой кости остеосинтез осуществляют металлическим штифтом. После обработки концы отломков предварительном освежают. Операцию заканчивают применением костной пластики. Штифт удаляют после сращения отломков через 2 — 3 мес после операции.
При переломах нижней трети плечевой кости остеосинтез применяют часто. 1-е место среди них занимают чрезмыщелковые переломы, при которых имеется тенденция к вторичному смещению отломков. Во избежание этого осложнения прибегают к остеосинтезу. Его осуществляют спицами (рис. 109). Остеосинтез применяют как закрытый, так и открытый после оперативного обнажения отломков и репозиции.
Остеосинтез показан при разгидателъных чрезмыщелковых переломах с косым расположением плоскости излома и устраненном смещении отломков и их нестабильности, а также при повреждении нервов и признаках нарушения периферического кровообращения. Остеосинтез является методом выбора при абдукционных и аддукционных чрезмыщелковых переломах. Отломки соединяют спицами после открытой репозиции. При сгибательных чрезмыщелковых переломах показания для остеосинтеза возникают редко, в основном при большом смещении отломков и нестабильности их.
Заслуживают внимания некоторые детали техники остеосинтеза спицами. В связи с тем, что при наличии значительной припухлости области локтевого сустава, наблюдающейся при чрезмыщелковых переломах, проведение спиц связано с определенными трудностями, одну спицу без труда проводят через область наружного надмыщелка плеча, другую — через внутренний надмыщелок плеча. Во избежание повреждения локтевого нерва спицу вводят у внутреннего края локтевого отростка, который является более отчетливым ориентиром. Правильность проведения спиц контролируют рентгенологически. Если спица проведена только через один отломок, то рядом с ней проводят другую спицу, а 1-ю спицу удаляют.
Кроме повреждения локтевого нерва, при остеосинтезе могут встречаться и другие осложнения. Наиболее частым из них является нагноение мягких тканей вокруг спиц. В качестве профилактической меры в послеоперационном периоде назначают курс УВЧ. В случае нарастания воспалительного процесса спицу извлекают.
Вследствие того, что спицы располагаются только в одной фронтальной плоскости, в период иммобилизации возможно возникновение определенного разгибательного вторичного смещения отломков под влиянием тяжести предплечья. Причиной такого осложнения является неправильная внешняя иммобилизация. Поэтому и при остеосинтезе спицами внешняя иммобилизация во всех случаях должна быть достаточно надежной, чтобы предотвратить это смещение.
При чрезмыщелковых переломах плечевой кости с неполностью устраненным смещением нередко возникает варусная деформация. Если она превышает 20°, то возникают показания для ее устранения путем надмыщелковой остеотомии. Если при корригирующей остеотомии плечо пересекают полностью, остеосинтез осуществляют спицами. В тех случаях, когда пересекают только наружную часть плеча и иссекают клин, а остальную часть надламывают для сближения раневых поверхностей, необходимость в проведении внутренней фиксации спицами отпадает. Отломки в таких случаях остаются хорошо связанными между собой, поэтому ограничиваются проведением 2 спиц только с наружной стороны: одну через головку мыщелка плеча, 2-ю — через наружный надмыщелок.
Спицы извлекают через 3 нед. С этого времени начинают постепенно разработку движений в локтевом суставе.
Остеосинтез переломов головки мыщелка плеча.
Если отломок смещен только по ширине, его удается репонировать закрытым путем. Хирург при этом придавливает его к своему ложу пальцем и с помощью электродрели фиксирует двумя спицами. При наличии значительной ротации отломанного фрагмента прибегают к операции. Фрагмент фиксируют 2 спицами чрескостно. Однако для более надежной фиксации применяют шуруп или компрессирующее устройство. Остеосинтез шурупом возможен и при лечении ложных суставов головки мыщелка плеча.
Осложнения после остеосинтеза головки мыщелка плеча связаны в основном с тактическими ошибками и погрешностями в технике оперативного вмешательства.
1-е место среди осложнений занимает замедленная консолидация с развитием ложного сустава. Это возникает в тех случаях, когда закрытый остеосинтез осуществляют не по показаниям (когда это надо делать открытым путем). Недостаточно прочный остеосинтез, плохая внешняя иммобилизация, а также раннее прекращение ее также являются причиной осложнений. Наблюдается также нагноение в ране и вокруг спиц. Эти осложнения встречаются чаще, чем при лечении переломов других локализаций [Панькин В. М., 1979]. Кроме того, наблюдается аваскулярный некроз плеча. Во избежание этих осложнений оперативное вмешательство проводят по строгим показаниям с соблюдением требований асептики, оно должно быть максимально щадящим. Большое значение для профилактики отмеченных осложнений имеют хорошая адаптация раневых поверхностей отломков, достаточно эффективная внутренняя фиксация и внешняя иммобилизация (до 2 — 3 мес).
Отрывные переломы внутреннего надмыщелка плеча.
Этот вид переломов у детей встречается довольно часто. В результате тяги мышц, прикрепляющихся к надмыщелку, последний смещается не только по ширине, но и ротируется. Поэтому закрытая репозиция и остеосинтез не дают желаемого результата. Только отдельные авторы [Байрон Г. А.. 1976] рекомендуют делать попытку репозиции и фиксации отломка с помощью спицы. Однако эта методика не получила распространения, так как вмешательство связано с риском повреждения спицей локтевого нерва, и часто развивается ложный сустав (25%), являющийся следствием неполной адаптации фрагмента, а также интерпозиции мягких тканей.
В связи с этим открытая репозиция и остеосинтез при переломах со смещением являются основными методами лечения таких переломов. Фиксацию фрагмента осуществляют различными способами — спицами. спицами с упорной площадкой и компрессирующим устройством. Эффективным способом является остеосинтез с помощью съемного шила. Он создает нужную компрессию и препятствует повороту фрагмента вокруг фиксатора. Фиксатор удаляют через 3 нед.
Переломы блока плечевой кости встречаются редко, однако их трудно сопоставить закрытым путем, поскольку отломанный фрагмент, как правило, ротируется. Оперативным вмешательством осуществляют репозицию, отломки фиксируют.
Спицы удаляют через 3 нед и прекращают иммобилизацию. Осложнения при лечении переломов блока плечевой кости встречаются редко. однако может наблюдаться повреждение спицей лучевого нерва, а также воспаление мягких тканей вокруг спиц.
Т- и У-образные переломы дистального конца плечевой кости.
Они чаще встречаются у детей 13—14 лет. Остеосинтез спицей при их лечении является методом выбора. Закрытая репозиция отломков при этих переломах удается редко, так как обычно имеется ротация отломков, возникающая в результате тяги прикрепляющихся к ним мышц. Поэтому адаптацию отломков и остеосинтез осуществляют открытым способом. Для подхода к области перелома пользуются или одним задним доступом, или двумя боковыми. Отломки сопоставляют и фиксируют спицами. Спицы проводят с таким расчетом, чтобы все они были связаны между собой. Этим требованием и определяется число спиц, необходимых для соединения отломков, а также направление их проведения, которое бывает самым различным. Через 3 нед спицы удаляют и начинают разработку движений в локтевом суставе.
Перелом шейки и головки лучевой кости.
Вопрос о показаниях к остеосинтезу решают во время оперативного вмешательства; его применяют в тех случаях, когда имеется нестабильность отломков. Тенденция к вторичному смещению у детей обусловлена 2 факторами. В момент травмы у них часто происходит сминание губчатого вещества краев отломков и возникает несоответствие поверхностей их излома. Кроме того, при переломе надкостница у детей разрывается не по всему периметру кости.
Оставшаяся неповрежденной надкостница способствует смещению их в первоначальное положение. При выявлении указанных особенностей перелома осуществляют остеосинтез спицей, проведенной чрессуставно. Для этого локоть сгибают до угла 90 , спицу проводят через головку мыщелка плеча с задней поверхности ее. Далее спица проходит суставную щель, центральный, а затем и периферический отломки. Ее стремятся провести через центр головки и шейки луча. Необходимость в проведении второй спицы обычно не возникает.
При переломе самой головки лучевой кости, который у детей бывает крайне редко, отломки соединяют или тонкими спицами, или чрескостными шелковыми швами. Во избежание погружения конца спицы под кожу его обязательно изгибают до 90°.
Спицу извлекают через 3 — 4 нед после операции. Вопрос о прекращении иммобилизации решается строго индивидуально в зависимости от сроков сращения перелома.
Перелом локтевого отростка.
Наличие диастаза между отломками, превышающего 3 мм, является показанием для оперативного лечения. Область перелома обнажают дугообразным разрезом, идущим по наружному краю проксимального конца локтевой кости и обходящим локтевой отросток сверху. Образовавшийся кожный лоскут отводят кнутри и книзу. Отломки локтевого отростка адаптируют и фиксируют шурупом. Для создания необходимой компрессии шуруп проводят не по ходу костномозговой полости, а направляют его несколько кпереди, чтобы он проходил через кортикальный слой кости (рис. 110). Металлическую конструкцию удаляют только после сращения перелома и восстановления костной структуры. Средний срок удаления фиксирующих устройств — через 3—4 мес после операции.
Переломы костей предплечья.
Анатомически правильное сопоставление отломков при диафизарных переломах костей предплечья закрытым способом удается далеко не всегда. Однако у детей при устранении неблагоприятных смещений наступают сращение и совершенная перестройка в области перелома. Поэтому показания для оперативного лечения и остеосинтеза при переломах костей предплечья возникают у детей старшей возрастной группы при наличии значительного сращения отломков.
Для фиксации отломков используют интрамедуллярный остеосинтез штифтами Богданова. В лучевую кость гвоздь проводят через канал, сделанный в ее дистальном отделе. Для этого выполняют задненаружный доступ на 3 см выше эпифизарной линии. Штифт сначала вводят в дистальный отломок до уровня перелома, затем, сопоставляя отломки, забивают и в другой отломок, обеспечивая их фиксацию.
Соединение отломков локтевой кости трудностей не представляет. Штифт в нее проводят ретроградно. Место перелома обнажают задним разрезом. Гвоздь вводят в центральный отломок до выхода его в подкожную клетчатку над локтевым отростком. Здесь делают небольшой разрез, через который гвоздь выводят наружу. Отломки сопоставляют, удерживают костодержателем, гвоздь перемещают в обратном направлении, в костномозговую полость периферического отломка. Во всех случаях добиваются плотного контакта отломков. Оставление диастаза между ними, равно как и пренебрежительное и грубое обращение с мягкими тканями во время оперативного вмешательства, может явиться причиной образования ложного сустава и других осложнений.
После операции руку иммобилизуют гипсовой лонгетой до образования костной мозоли. Штифты удаляют не раньше 2 мес с момента операции, после полной консолидации перелома, подтвержденной рентгенограммами.
Нестабильность отломков после репозиции перелома лучевой кости в нижней трети бывает очень редко. Если же она выявляется, то прибегают к остеосинтезу перекрещивающимися спицами.
У детей в результате нарушения роста иногда возникает укорочение одной из костей предплечья. Чаще это осложнение бывает при повреждении дистальной эпифизарной зоны лучевой кости. Вследствие этого развивается лучевая косорукость. Для ее устранения проводят косую остеотомию лучевой кости на уровне средней и нижней трети и накладывают аппарат для чрескостного остеосинтеза. Проводят 2 пары взаимно перекрещивающихся спиц: 1-я проходит через дистальный фрагмент, 2-я — через проксимальный. Одну из спиц в проксимальном отделе стремятся провести не только через лучевую, но одновременно и через локтевую кость. Затем спицы натягивают в кольцах, которые, в свою очередь, соединяют между собой резьбовыми стержнями. Обычно бывает достаточно 2 колец. После заживления раны начинают медленное растяжение фрагментов (0,1 см/сут). Дистракцию продолжают до выравнивания длины костей, а фиксацию фрагментов — до полного их сращения.
Общий срок лечения составляет 3-4 мес.
Показания к остеосинтезу возникают при оперативном лечении застарелых переломов-вывихов (Моитеджи). В зависимости от давности травмы, степени смещения головки луча в проксимальном направлении и других причин используют различные способы оперативного вмешательства. При небольшом сроке после травмы проводят остеотомию локтевой кости на уровне деформации и открытое вправление головки луча. Отломки локтевой кости фиксируют интрамедуллярно введенным штифтом, а головку лучевой кости — спицей, проведенной через головку мыщелка с задней поверхности ее. В случаях значительного смещения головки луча, что бывает при больших сроках после травмы, предварительно низводят ее до уровня полученной вырезки локтевой кости, а затем осуществляют открытое вправление головки луча с остеотомией локтевой кости. Остеосинтез локтевой кости проводят штифтом.
Переломы костей кисти.
Остеосинтез выполняют спицами как открытым, так и закрытым путем.
У детей нередко встречаются эпифизеолизы I пястной кости, являющиеся эквивалентом перелома Беннета у взрослых. При них часто трудно удержать отломки в правильном положении, поэтому их фиксируют спицами.
Внутрисуставные переломы фаланг пальцев у детей наблюдаются не так редко. В таких случаях отломки стремятся сопоставить закрыто и фиксировать тонкими спицами, инъекционными иглами. При застарелых переломах, а также при неудачной репозиции показано открытое сопоставление отломков с последующей фиксацией их спицами.
При диафизарных переломах пястных костей и фаланг остеосинтез спицами осуществляют различными способами. В большинстве случаев предпочитают внутрикостный остеосинтез. Спицу проводят через область межфалангового сустава. Для этого сустав максимально сгибают. У детей надкостница толстая и прочная, поэтому у них эффективен и околокостный остеосинтез. При косых переломах фиксацию осуществляют 2 спицами. Их проводят перпендикулярно плоскости излома. Остеосинтез двумя тонкими перекрещивающимися спицами применяют только при поперечных переломах.
При переломах пястных костей оправдывает себя трансоссальная фиксация, когда поперечно или косопоперечно направляют 2 спицы через соседние пястные кости.
Остеосинтез спицами стал незаменимым при множественных и открытых переломах костей кисти.
В последние годы при неправильно сросшихся переломах костей кисти и различного характера последствиях травм широко используют чрескостный остеосинтез специально сконструированными для этих целей аппаратами. Особенно эффективны аппараты при лечении дефектов и укорочений костей. Удлинение костей проводят путем остеотомии или дистракционного эпифизеолиза.
Читайте также:


