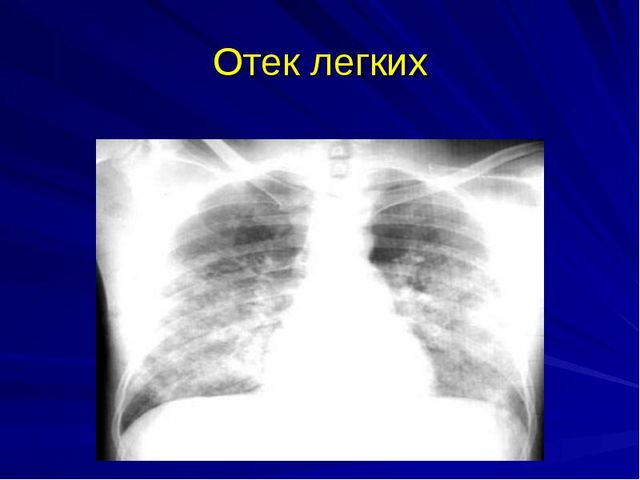
Отек легких при ревматизме сердца

Ревматический порок сердца – это группа приобретенных хронических дегенеративных заболеваний сердечных клапанов, характеризующаяся прогрессирующим поствоспалительным фиброзом и разрушением клапанных створок.
Болезнь развивается в течение 1-3 лет с момента перенесения острой ревматической лихорадки. Частота встречаемости – 2 случая на 100 000 населения.
Что это такое?
В первую очередь ревматические пороки сердца сопровождаются гемодинамическими значимыми нарушениями сердечных клапанов — аортального, митрального или трикуспидального. Вторичным признаком считаются изменения в камерах сердца. Аутоиммунные антитела — причина нарушения соединительной ткани створок в клапанах.
После такой дезорганизации створки клапана уже не в состоянии закрыть клапанное отверстие. Усиленный ток крови в систолу увеличивает левое предсердие, что приводит к застою крови сначала в малом, далее в большом круге кровообращения.
Среди взрослых такие пороки распространены у женщин 40–60 лет, чуть меньший показатель заболеваемости у мужчин того же возраста. Чаще же ревматизм проявляется у детей от 6 до 16 лет.
Здесь большое значение имеет наследственная и конституциональная предрасположенность к заболеванию. Ревматизм у детей имеет инфекционно-аллергическую природу, он невозможен без предшествующей стрептококковой инфекции (фарингита, скарлатины, ангины).
Больше полезного о ревматическом пороке сердца узнайте из видео Елены Малышевой:
Осложнением каких заболеваний выступает ревматизм, провоцирующий пороки сердца?
Ревматизм — это осложнение острых инфекционных заболеваний горла, кожи, почек и других органов, вызываемых бета-гемолитическим стрептококком группы А.
| Причинное заболевание | Частота, % |
| Тонзиллит (ангина) | 33 |
| Острый гломерулонефрит | 23 |
| Рожистое воспаление кожи | 7 |
| Стрептодермия | 7 |
| Фарингит | 5.2 |
| Скарлатина | 3.3 |
| Менингит | 2.1 |
| Эндокардит | 1.3 |
| Пневмония | 1.2 |
К развитию пороков сердца при ревматизме приводят:
- Ревматический миокардит — воспаление мышечной оболочки сердца, чаще всего не приносящее серьезных осложнений.
- Ревматический эндокардит — воспалению подверглась внутренняя оболочка. Часто является причиной недостаточности митрального клапана.
- Ревматический перикардит — воспаляется внешняя оболочка. Характерен для тяжелого течения ревмокардита.
- Панкардит — наиболее сложный случай, при котором воспалены все слои сердца, и оно не в состоянии нормально сокращаться. Является причиной серьезных осложнения и нарушений кровообращения, а также может привести к остановке сердца.
Классификация, клиника и осложнения
Коды по МКБ-10
- I05.0 — стеноз;
- I05.1 — недостаточность;
- I05.2 — сочетанное поражение.
- I06.0 — стеноз;
- I06.1 — недостаточность;
- I06.2 — сочетанное поражение.
- I07.0 – стеноз;
- I07.1 — недостаточность;
- I07.2 — сочетанное поражение.
- I08.0 – аортально-митральный;
- I08.1 — митрально-трикуспидальный;
- I08.2 – аортально-трикуспидальный;
- I08.3 – аортально-митрально-трикуспидальный.
- I09.8 — поражение легочного клапана.
Частота встречаемостиу
| Митральный | 48.3% (70-85% больных — женщины) |
| Аортальный | 32.3% (60-75% больных — мужчины) |
| Трикуспидальный | 14.7% |
| Сочетанные пороки | 4.1% |
| Комбинированные | 2.8 % |
Преобладающее поражение митрального клапана связано с особенностями его анатомического строения. Клапан состоит из двух створок, поддерживаемых тонкими и растяжимыми волокнами (хордами). В момент сокращения желудочка кровь оказывает на хорды выраженное давление, что приводит к прогибанию створок (пролапсу).
Пролапс в большинстве случаев не имеет клинических проявлений, но является фактором задержки в этой области аутоиммунных комплексов, образующихся при ревматизме, что и вызывает более частое поражение митрального клапана.
Средний возраст развития патологии – 35-45 лет. При естественном течении болезни пятилетняя выживаемость составляет 50%.
Данное заболевание является приобретенным (полученным в течение жизни). У плода вследствие генетических мутаций могут развиться только врожденные аномалии, в образовании которых ревматизм принимает косвенное участие (если обнаруживается у беременной).
У плода ревматизм развиться не может благодаря наличию плацентарного барьера и отсутствию антител против стрептококка.
Методы диагностики
Как выявляются ревматические пороки сердца? Подтвердить ревматическую природу болезни позволяют:
- Опрос и изучение медицинской документации (наличие стрептококковой инфекции в анамнезе);
- Определение уровня антистрептолизина-О в крови (уровень АСЛ-О повышен);
- Выделение стрептококка из зева (мазок);
- Биопсия с последующей гистологией (в микропрепарате сердца выявляют иммунные комплексы).
Cначала врач проводит осмотр и опрос пациента. Обращают внимание на неестественную бледность кожи, доходящую в некоторых местах на лице до синюшности, одышку и отеки. Прослушивание сердца проводится для выявления аритмии и посторонних шумов, природу которых определяют дальнейшие исследования.
Опрос нужен для обозначения возможных причин ревматизма и следующих за ним пороков, больной рассказывает врачу о перенесенных инфекционных заболеваниях и болезнях близких родственников.
При подозрении на ревматические пороки врачи берут у пациента кровь на общий, биохимический и иммунологический анализ. Эти исследования информируют о наличии воспаления и инфекций в организме.
Среди инструментальных исследований самым простым является электрокардиограмма (ЭКГ), которая проверяет ритм сердца и выявляет вид аритмии, блокады, признаки ишемии. С помощью фонокардиографии (ФКГ) определяется наличие шумов в сердце и их отношение к порокам. Размеры сердца проверяют с помощью рентгена грудной клетки.

Главным обследованием, благодаря которому зачастую подтверждается или опровергается гипотеза о наличии порока, является эхокардиограмма (ЭхоКГ, по-другому — УЗИ сердца).
С помощью него диагностируют понижение сократительной способности сердца и нарушения в его структуре.
Большинство методов диагностики могут проводиться на первичном осмотре, когда диагноз еще не подтвержден, или же в диспансерных группах при уже обнаруженном ревматическом пороке.
Применяемые схемы лечения
Консервативное (нехирургическое) лечение направлено на снижение риска осложнений ревматизма, а также на коррекцию сердечного ритма и профилактику недостаточности. Принимать меры рекомендуется сразу же после обнаружения ревматизма. В лихорадочный период больной лечится стационарно, необходим строгий постельный режим.
Прописываются антибактериальные и противовоспалительные препараты. После последней ревматической атаки проводится обязательная профилактика рецидивов в течение следующих пяти лет.
Все пациенты с приобретенными пороками направляются на прием к кардиохирургу, который определяет актуальные сроки для хирургического вмешательства.
Больным со стенозом делается комиссуротомия, сопровождающаяся разъединением створок клапана — это обеспечивает нормальный ток крови. При недостаточности операция сводится к протезированию пораженных клапанов. Сочетанный порок лечится заменой поврежденного клапана на искусственный, изредка вместо этого делают протезирование вместе с комиссуротомией.
Знание причин развития гранулематоза Вегенера — опасного и трудноизлечимого васкулита — поможет предохранить себя от факторов риска.
Последствия
- Мерцательная аритмия;
- Трепетание и фибрилляция желудочков;
- Острая лево- или правожелудочковая недостаточность;
- Хроническая сердечная недостаточность;
- Отек легких.
Меры первичной и вторичной профилактики при стрептококковых заболеваниях
Своевременные профилактические мероприятия позволяют предупредить развитие ревматизма и поражение сердца.
- Гигиена и закаливание;
- Санация очагов инфекции (лечение ангины, рожистого воспаления и других стрептококковых инфекций) препаратами пенициллинов, макролидов;
- Ежегодные врачебные осмотры со взятием мазком на определение стрептококка.
Вторичная профилактика показана людям с перенесенной инфекцией и проводится с помощью антибиотиков пенициллинового ряда (бициллинопрофилактика):
- Экстенциллин 2,4 млн ЕД внутримышечно;
- Бензатин-бензилпенициллин – 0.6-2.4 млн ЕД внутримышечно.
Незначительные преобразования в клапанном аппарате без нарушений в миокарде поначалу остаются в фазе компенсации и не отражаются на трудоспособности больного. Переход в фазу декомпенсации и прогнозы определяются многими обстоятельствами: инфекциями, перенапряжением, повторными атаками, беременностью и родами. Усиливающиеся поражения клапанов — причина развития недостаточности, а наиболее острая декомпенсация часто приводит к летальному исходу.
Условно положительный прогноз в большинстве случаев возможен только при условии качественного хирургического лечения. При этом нередко полностью излечиваются изменения гемодинамики.
При ревматических пороках рекомендуется отказаться от вредных привычек и стараться уменьшить физическую активность, соблюдать особую диету, заниматься лечебной физкультурой и проходить курсы лечения на кардиологических курортах.
Сердце — один из главных органов человека, и даже небольшие нарушения его работы приводят к серьезным последствиям. Ревматизм и сопровождающие его пороки сердца могут развиться неожиданно, после перенесенных инфекционных заболеваний, но в наибольшей группе риска — люди, расположенные к кардиологическим заболеваниям генетически.
Чтобы избежать осложнений, нужно своевременно обратиться к врачу при первых подозрениях. Современные методы диагностики и лечения позволяют частично или полностью избавиться от приобретенного ревматического порока.

Ревматизм сердца является воспалительным заболеванием как осложнение воздействия стрептококковой инфекции. Особенностью ревматизма является преимущественно молодой возраст пациентов. Ревматическая болезнь сердца считается одной из основных причин летального исхода.
Чаще всего болезнь регистрируется в холодное время года и, естественно, характерна для жителей северных широт. Ревматизм не относится к эпидемическим заболеваниям, тем не менее стрептококковой инфекции приписывается характер эпидемии. По этой причине ревматизм может возникать одновременно у групп людей (школы, детские дома, больницы, большие семьи со скученностью проживания).
Важно то, что у переболевших не образуется иммунитет к стрептококковой инфекции, что допускает повторное инфицирование с развитием повторной атаки ревматизма.
Что такое ревматизм
Ревматизм – это группа полиэтиологических системных заболеваний, характеризующихся поражением преимущественно соединительной ткани. Статистические данные свидетельствуют о наличие предрасположенности к этим заболеваниям у определенных групп лиц детского возраста. Однако манифестация патологий может появиться и во взрослом возрасте.
Помимо предрасполагающего фактора основополагающими механизмами развития являются аутоиммунные процессы и инфекционные заболевания. Наиболее опасным и распространенным является b-гемолитический стрептококк группы А.
Патологическим процессам наиболее подвержены суставы, кожные покровы, сердце, сосуды.
Ревматические заболевания имеют воспалительно-деструктивную природу. Проявляются всеми процессами, характерными для воспалительной реакции. Характеризуются постепенным разрушением нормальных тканевых структур. Несмотря на это патофизиологические процессы могут протекать бессимптомно продолжительный период.
Ревматизм сердца – что это
Ревматизм сердца – это воспалительно-деструктивное патофизиологическое состояние с поражением клапанов сердца. Возникает как результат перенесенной острой ревматической лихорадки (ОРЛ).
ОРЛ – это осложнение аутоиммунного характера при разнообразных инфекционных патологиях (тонзиллит, бронхит, фарингит) вызванных микроорганизмами, в частности b-гемолитическим стрептококком группы А.

Данный возбудитель в процессе своей жизнедеятельности производит специфические антигены (чужеродные для человеческого организма вещества).
Посредством этого стимулируются защитные силы организма, активизируются иммунные процессы.
Хроническая ревматическая болезнь сердца (ХРБС) развивается как осложнение ОРЛ. При этом преимущественно поражаются фиброзно-мышечные структуры сердца – клапаны.
Клинические проявления в начале заболевания нередко стерты. Патология может никак не проявляться на протяжении многих лет, но потом резко манифестировать.
Этиология
Ревматизм сердца – это полиэтиологическое заболевание. Однако главнейшую роль в появлении этой патологии играют аутоиммунные 
процессы. Они вызваны бактериальными инвазиями (заражением), в частности b-гемолитическим стрептококком. Основными путями заражения является воздушно-капельный, пищевой и контактный.
Данный возбудитель вызывает:
- Ангину;
- Скарлатину;
- Инфекционное воспаление слизистой глотки;
- Тонзиллит;
- Рожу;
- Миозит;
- Менингит и др.
Немаловажную роль в инфицировании организма играют факторы риска. К ним относится:
- Сезонное снижение иммунитета (напр. при авитаминозе, переохлаждении и т.п.);
- Патологическое снижение иммунитета (при ВИЧ-инфекции, общей интоксикации, кахексии);
- Нахождение в помещении вместе с больным человеком продолжительное время;
- Склонность к частым инфекционным заболеваниям.
Непосредственно к этиологическим факторам возникновения ревматизма сердца относят 2 причины:
- b-гемолитический стрептококк группы А. После заражения этим возбудителем (особенно его ревматогенными штаммами) через 2-5 нед. может наступить ОРЛ. Специфический антиген (М-белок) схож с антигенными детерминантами тканей сердца. Иммунный ответ направлен не только на уничтожение возбудителя, но и негативно воздействует на сердце.
- Генетическая предрасположенность. О наличии этого фактора свидетельствуют статистические данные, указывающие на более высокую распространенность хронической ревматической болезни сердца в отдельно взятых семьях.
Классификация
Существует несколько классификаций ревматизма сердца. Различные типы данной патологии характеризуются разнообразной симптоматикой или вовсе отсутствием клинических проявлений.
- Первичная ОРЛ;
- Повторная ОРЛ;
- Хроническая ревматическая болезнь сердца.
Течение ревматизма сердца происходит в 2 фазы:
- Активная;
- Неактивная.
- Острое;
- Подострое;
- Затяжное;
- Латентное;
- Рецидивирующее.
- Клапаны сердца;
- Сердечная мышца (миокард);
- Сосудистая стенка.
Ревматизм сердца – симптомы
Симптоматика ревматической болезни сердца может долгое время никак не проявляться. После перенесенных инфекционных, особенно 
вызванных b-гемолитическим стрептококком, болезней наступает бессимптомный период, который длиться от 1 до 6 недель. После чего могут начаться проявления:
- легкого недомогания,
- болей в суставах (артралгия),
- иногда наблюдается повышение температуры тела до субфебрильных значений (от 37-ми до 37,9 °C).
Далее происходит постепенное нарастание симптоматики.
Возникают жалобы на болезненность в районе грудины, чувство сдавления в области сердца, нередко сопровождающиеся артралгиями множественных суставов (полиартрит).
При последующем прогрессировании патофизиологических процессов постепенно нарастает и симптоматика.
Признаки кардита встречаются наиболее часто, приблизительно в 90% случаев. Интенсивность их проявления и скорость возникновения определяют тяжесть течения заболевания и его прогноз.
Диагностика

Диагностика ревматизма сердца сложна. Это обусловлено неспецифичностью клинических проявлений и стертым или скрытым течением заболевания в начальных стадиях. Проявляемые симптомы могут быть предвестниками многих других патологий.
Поэтому диагностика хронической ревматической болезни сердца включает в себя не только стандартные методики (пальпацию, перкуссию, аускультацию, сбор жалоб и анамнеза), но и дополнительные методы исследования. Это поможет в постановке достоверного диагноза, определении стадии и интенсивности патофизиологических процессов.
При обращении за медицинской помощью специалист в первую очередь проведет беседу. Во время сбора анамнеза необходимо обратить внимание на перенесенные инфекционные заболевания недавно или в детском возрасте (ларингит, фарингит, бронхит, тонзиллит и др.).
Немаловажным моментом во время сбора анамнеза, является упоминание ревматической болезни сердца или схожих аутоиммунных патологий у родственников, т.к. эта патология имеет генетическую предрасположенность.
После сбора анамнеза целесообразно рассказать о жалобах:
- Боль за грудиной;
- Чувство сердцебиения;
- Изменения ритма сердцебиения.
Стоит рассказывать даже о, казалось бы, совсем неспецифических жалобах, таких как:
- Одышка (возникающая после физических нагрузок или в состоянии покоя);
- Отеки (локального или разлитого характера, верхних и нижних конечностей или повсеместные);
- Общая слабость, чрезмерная утомляемость и т.д.
После беседы лечащий врач проведет исследования – перкуссия и аускультация.
Аускультативно (прослушивание с помощью фонендоскопа) врач определит работу сердечной мышцы и клапанов. При этом возможно выявление врожденных или приобретенных пороков клапанного аппарата. Это также в большинстве случаев может быть результатом хронической ревматической болезни сердца.
К дополнительным инструментальным обследованиям относятся:
- Электрокардиография. Это позволит исследовать проведение импульса по проводящим путям сердца и провести дифференциальную диагностику с другими кардиогенными патологиями, которые имеют схожую симптоматическую картину.
- Эхокардиография. Позволит визуально оценить состояние клапанов сердца и исследовать сердечную деятельность. При использовании эффекта Доплера можно определить фракцию сердечного выброса и установить сердечную недостаточность, если таковая имеется.
Лабораторные исследования при ревматизме сердца включают в себя:
- Общий анализ крови. Будут признаки воспаления: повышенная скорость оседания эритроцитов, положительный С-реактивный белок, повышенное число лимфоцитов;
- Бактериологические пробы. Посев микрофлоры из зева рта, полости носа. Будет положительной при острой/хронической инфекции или при носительстве. Возможно определение типа патогенного возбудителя;
- Серологические реакции. Повышенные или увеличивающиеся в динамике титры специфических ферментов ( антистерптолизин , антидезоксирибонуклеаза-В и др.).
Лечение
Терапевтические мероприятия при ревматизме сердца имеют ряд особенностей. Все лечебные мероприятия преследуют несколько целей:
- Элиминацию возбудителя;
- Купирование аутоиммунной агрессии;
- Компенсацию сердечной деятельности.
Лечебные мероприятия проводятся в условиях стационара. При постановке диагноза хронической ревматической болезни сердца показана обязательная госпитализация.
Для этого используют следующие группы препаратов:
- антибиотики:
- группы пенициллинов,
- группы линкозамидов,
- руппы макролидов.
- глюкокортикоиды (напр. преднизолон),
- нестероидные противовоспалительные препараты (зачастую диклофенак) для купирования выраженных воспалительных процессов;
Для терапии отеков применяют петлевые диуретики (фуросемид, торасемид).
Для коррекции и компенсации сердечной деятельности применяют:
- Блокаторы Ca-каналов;
- b-адреноблокаторы;
- Сердечные гликозиды ;
- Ингибиторы АПФ и др.
Осложнения
К осложнениям ревматизма сердца относятся:
- Приобретенные пороки сердца (стеноз или недостаточность клапанного аппарата);
- Сердечная недостаточность различной интенсивности в зависимости от периода ревматизма и индивидуальных особенностей организма;
- Легочная гипертензия;
- Дыхательная недостаточность.
Вследствие нарушения гемодинамики при клапанных пороках возможно появление:
- Тромбообразования;
- Ишемические и некротические изменения в тканях как результат тромбоэмболии сосудов;
- Инсульты и инфаркты;
- ТЭЛА.
Профилактика и прогноз
Профилактические мероприятия при ревматизме сердца направленны в первую очередь на предотвращение развития инфекционных заболеваний.
Для этого необходимо регулярно стимулировать иммунитет:
- Прогулки на свежем воздухе;
- Регулярные и умеренные физические нагрузки, закаливание;
- Сезонное применение витаминно-минеральных комплексов, иммуностимулирующих и иммуномодулирующих препаратов;
- Своевременное и адекватное лечение инфекционных заболеваний;
К профилактическим мероприятиям также относятся постоянное наблюдение у лечащего врача, регулярные обследования (профосмотры), профилактическое проведение антибактериальной терапии после проведенных хирургических вмешательств.
Отек легких при сердечной недостаточности является острым состоянием, при котором жидкость накапливается в тканях и альвеолах легких. Это приводит к нарушению дыхательной функции и прекращению газообмена. Проблема опасна для жизни и при отсутствии помощи приводит к гибели больного.
- Как возникает отек легких при сердечной недостаточности
- Причины развития
- Стадии
- Симптоматика
- Диагностирование
- Подходы к терапии
- Прогнозы после терапии
Как возникает отек легких при сердечной недостаточности
С развитием сердечной недостаточности в организме появляются различные нарушения. Сердце обладает большим количеством компенсаторных механизмов. Они позволяют даже в условиях работы через силу выбрасывать за одно сокращение достаточно крови для обеспечения кислородом и питательными веществами органов в большом круге кровообращения.
Но постоянно эти возможности поддерживаться не могут. Когда компенсаторные механизмы себя исчерпают, происходит развитие острой сердечной недостаточности или обострение хронической. Обычно формирование отека легких осуществляется в результате инфаркта миокарда.

Так как левый желудочек, несмотря на сопротивление сосудов, обеспечивает выброс крови в аорту и работает на пределе своих возможностей, во время ишемических нарушений при недостаточности он страдает первым.
Снижаются сократительные возможности сердца, и левый желудочек не может выбросить всю кровь, поступившую к нему из левого предсердия. В результате недостаточности он может вытолкнуть небольшое количество крови, из-за этого объем крови в желудочке постепенно увеличивается, что способствует повышению давления в малом круге кровообращения и развитию застоя в легких. Возрастает гидростатическое давление и происходит нарушение гидростатического механизма, благодаря которому сосудистое русло удерживает воду.
Повышается проницаемость сосудов и жидкость попадает в интерстициальное легочное пространство. Через некоторое время ее всасывают лимфатические сосуды. Но если лечение не проводят, то количество жидкости увеличивается и она попадает в альвеолы. Они заполняются, и газообмен в них происходить не может.
Когда в сосудах легких накапливается много венозной крови, начинает действовать еще одна компенсаторная возможность. Происходит открытие шунтов между артериями и венами легких. Насыщенная углекислым газом кровь попадает мимо альвеол внутрь сосудов, которые выносят ее из легких. Это способствует небольшому разгружению альвеол, но насыщенная углекислотой кровь попадает в сердце, а затем и в другие органы, усугубляя кислородное голодание.
Из-за высокой проницаемости сосудов из них могут выходить и белки крови. Наблюдается уменьшение коллоидного давления.
Причины развития
Отек легких – это форма острой недостаточности, которая возникает чаще всего в связи с нарушением кровообращения. Основной анатомической частью легких являются альвеолы. В их строе находится большое количество мелких сосудов, которые приводят к ее сокращению и совершению нормального газообмена.
Нарушение сердечного ритма подталкивают к прекращению функционирования некоторых альвеол. Это приводит к существенному ухудшению процесса газообмена и все органы и ткани страдают от недостатка кислорода. Такие отклонения способствуют отеку альвеол и вызывают застой жидкой части крови в легких. Постепенно ее количество увеличивается, что приводит к гибели больного.
Развитие нарушений в работе жизненно важного может быть спровоцировано:
- острым инфарктом;
- кардиосклерозом;
- систолической дисфункцией;
- пороком сердца;
- слабым кровообращением в левом желудочке;
- хронической недостаточностью организма.
Такое осложнение, как отек легких у людей с сердечной патологией может быть вызвано:
- нарушением сократительных способностей левого желудочка в связи с коронарной недостаточностью;
- перегрузкой объема крови в результате недостаточности митрального или аортального клапанов;
- ростом сосудистого сопротивления в большом круге кровообращения в связи с гипертоническим кризом;
- блокированием кровотока на уровне легочных вен.
Патология очень опасна для здоровья и требует срочного лечения.
Стадии
По особенностям течения процесса отек может быть:
- Гидростатическим. Жидкость в легких при сердечной недостаточности накапливается из-за того, что в сосудах малого круга кровообращения повышается давление и стенки капилляров лопаются. Это приводит к поступлению крови в альвеолы, постоянному их наполнению и уменьшению объема легких.
- Мембранным. Его развитие связано с нарушением целостности капилляров, которые составляют структуру альвеол. Заполнение легких жидкостью происходит в короткий срок. Для этого достаточно получаса.
Поэтому при первых проявлениях необходимо посетить врача и пройти лечение.
Патологический процесс может протекать по-разному:
![]()
При молниеносном отеке наблюдается выраженная клиническая картина, которая развивается очень быстро.- Развитие острой патологии наблюдается в течение часа.
- При затяжной болезни процесс прогрессирует в течение двух дней. Это связано с постепенным обострением хронической формы сердечной недостаточности.
- При подостром отеке симптомы то нарастают, то их выраженность снижается.
В разных случаях проявления отличаются по степени выраженности.
Симптоматика
Скопление жидкости в легких проявляется при сердечной недостаточности:
- Одышкой. Ее развитие происходит при небольших физических нагрузках или в состоянии покоя. Этот симптом характерен для сердечной недостаточности, но отек сопровождается нарастанием частоты дыхательных движений за минуту. Самочувствие ухудшается, когда больной принимает лежачее положение. Поэтому больные всегда пытаются присесть и зафиксировать плечевой пояс. При отсутствии лечения происходит нарастание тяжести одышки.
- Болезненными ощущениями в грудной клетке, что связано с недостаточным поступлением кислорода и ишемией сердечной мышцы.
- Хрипами в легких. Во время прослушивания определяются влажные хрипы над поверхностью легких. С ухудшением состояния влажный хрип в легких становиться хорошо слышным даже на расстоянии.
- Учащением сердцебиения. В связи с недостаточностью кислорода компенсаторные возможности сердца пытаются обеспечить организм необходимым объемом крови. Так как нормальный объем за сокращение орган выбросить не может, то сокращения учащаются. При этом наблюдается слабость наполнения и напряжения пульса.
- Сильным кашлем. Во время него выделяется пенистая розовая мокрота, чей цвет объясняется попаданием крови в альвеолы.
- Тотальным цианозом. Посинение поверхности кожного покрова связано с недостаточностью кислорода.
- Выделение холодного липкого пота.
- Набуханием крупных сосудов шеи. Это связано с застоем крови в малом круге кровообращения.
Так как развивается кислородный дефицит, сначала отмечается появление двигательного или эмоционального возбуждения. Но ему на смену приходит заторможенность, спутанность сознания. При отсутствии помощи развивается коматозное состояние.
Диагностирование
Застой в легких при острой сердечной недостаточности без труда может определить врача во время внешнего осмотра.
Исследования для подтверждения диагноза должны провести максимально быстро. Патологический процесс определяют с помощью:
![]()
Рентгена органов грудной клетки.- Электрокардиографии. В ходе исследования выявляют инфаркт легкого, нарушения ритма сердца, расширение левого желудочка и границ сердца, другие патологии, способные спровоцировать сердечную недостаточность.
- Перкуссии. Постукивая поверхность грудной клетки, отмечают наличие тупого перкуторного звука над поверхностью легких. Но это не точный метод, так как звук появляется в результате любого процесса, вызывающего уплотнение тканей легких.
- Аускультации. Во время выслушивания можно услышать, что дыхание стало жестким, появились влажные хрипы.
- Измерения артериального давления. С началом развития патологии происходит повышение, а постепенно – снижение показателей.
- Биохимического анализа крови. Определяют наличие в крови ферментов, которые подтвердят инфарктное поражение сердечной мышцы.
- Пульсоксиметрии. Она покажет, что концентрация кислорода снизилась ниже 90%.
- Определения центрального венозного давления. Показатели выявляют с помощью катетеризации центральной вены.
Самым эффективным диагностическим методом является рентген. Это наиболее простая и распространенная процедура. С помощью рентгеновского снимка врач определяет начала ли скапливаться вода в легких при сердечной недостаточности. Это видно по признакам в виде:
- расплывчатости сосудистой сетки, что говорит о жидкости на ее поверхности;
- небольшого увеличения сердечной ткани;
- длинным и коротким линиям в центре легочной зоны;
- наличия большого количества инфильтратов в перибронхиальных областях;
- затемнения определенных участков органа, делающим изображение похожим на летучую мышь.
С помощью оценки полученных данных, врач может определить наличие отека легких на начальных стадиях развития. Чтобы получить больше информации о состоянии здоровья больного, назначают и другие методики для подтверждения патологии.
Подходы к терапии
Лечение отека легких при сердечной недостаточности должны проводить в реанимационном отделении.
Интенсивная терапия заключается в таких мерах:
![]()
Если пациент может, то ему помогают принять полусидячее положение.- На лицо надевают кислородную маску или ставят носовой катетер, чтобы больной дышал воздухом с повышенным содержанием кислорода. При наличии показаний переводят на искусственную вентиляцию легких.
- При артериальном давлении выше 100 мм. рт. ст. под язык кладут таблетку Нитроглицерина или проводят его инфузию внутривенно. Благодаря препарату зона ишемии в сердечной мышце уменьшается, снижается преднагрузка на сердце и уменьшается давление крови внутри сосудов легких.
- В область центральной вены устанавливают катетер. Если с его установкой возникают трудности, то проводят катетеризацию периферических вен.
- Чтобы купировать болезненные ощущения и уменьшить возбуждение дыхательного центра, пациенту дают Морфин.
- Применяют мочегонные препараты. Под их влиянием снижается количество жидкости в организме, вследствие чего и уменьшается ее объем в легких.
- Если отек продолжает нарастать, усиливается одышка, синеет кожный покров, больной находится без сознания и показатели сердечной деятельности снижаются, возникает необходимость в искусственной вентиляции легких.
Также налаживают инфузионное введение лекарственных средств, которые будут корректировать, и поддерживать сердечную деятельность. Во время лечения постоянно наблюдают за сердечной деятельностью и функцией дыхания.
Прогнозы после терапии
Если курс лечения будет незавершенным, и отек устранят не до конца, то вероятность повторных осложнений очень высока. Рецидивы могут перетекать в спадение доли легкого, инфекционные заболевания, патологии, усугубляющие ишемию и гипоксию.
Если рентген и электрокардиограмма помогут определить развитие отека на начальных этапах, то вполне возможно предотвратить осложнения.
На прогноз влияет и то, с какой скоростью появляется отек. Если наблюдается молниеносное формирование осложнения, это говорит и об ухудшении течения сердечной недостаточности.
При вялом развитии заболевания правильное и своевременное лечение позволит избежать тяжелых последствий.
Чтобы предотвратить патологический процесс, необходимо периодически проходить обследование. Также рекомендуется соблюдать все меры по лечению сердечной недостаточности, вести здоровый образ жизни, избегать употребления спиртного и курения.
Отек представляет серьезную опасность для здоровья больного, поэтому в случае его возникновения медлить нельзя. Нужно срочно обращаться к врачу.
Читайте также: