Остеонекроз наружного слухового канала симптомы
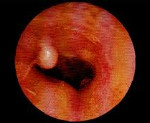
Экзостозы наружного слухового прохода – это доброкачественные костные новообразования, которые возникают на барабанной части височной кости. Клинические проявления заболевания развиваются только при их сильном разрастании; включают в себя снижение остроты слуха, шум в ушах, головную боль, реже – постепенно нарастающую локальную болезненность. В процессе диагностики используются анамнестические сведения, результаты отоскопии и аудиометрии, при необходимости – компьютерной томографии. Лечение показано только при выраженном разрастании экзостозов с появлением клинической симптоматики, заключается в хирургическом удалении образований.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение экзостозов наружного уха
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Экзостозы наружного слухового прохода – относительно редкая патология. Она наблюдается примерно у 1-1,5% всех пациентов, страдающих заболеваниями ушей. Впервые гистологическая и клиническая характеристика болезни была составлена австралийским отоларингологом, профессором Грэмом Кларком в 1979 году. Обычно экзостозы встречаются среди лиц молодого возраста, зачастую – до 20 лет. От этой патологии страдают преимущественно представители мужского пола. Соотношение заболеваемости между мужчинами и женщинами составляет 11:1. Осложнения, спровоцированные костными разрастаниями этой локализации, встречаются редко – не более чем в 5-8% случаев.

Причины
Точная этиология заболевания до конца не установлена. Тем не менее, специалисты выделяют целый ряд способствующих факторов. Существуют врожденные и приобретенные этиологические формы данной патологии. При первой из них ведущую роль играют генетические мутации, передающиеся от родителей. Вероятность возникновения спонтанной мутации у ребенка очень низкая. Приобретенный вариант заболевания способны провоцировать:
- Постоянный контакт с водой. Считается одной из наиболее распространенных причин. Согласно исследованиям, проведенным в конце 90-х годов, свыше 70% серфингистов имеют экзостозы слухового канала. Также к группе риска относятся профессиональные пловцы и люди, часто посещающие бассейн.
- Переохлаждение. Включает работу в условиях низких температур и постоянное переохлаждение, обусловленное климатическими условиями проживания. Отдельно выделяют людей, занимающихся закаливанием.
- Хронический воспалительный процесс. Гиперплазия костной ткани наружного слухового прохода может быть обусловлена постоянными воспалительными реакциями этой области: хроническим наружным отитом, продолжительным гноетечением при среднем отите, большими скоплениями ушной серы.
- Травматические повреждения. Иногда травмы области уха, сопровождающиеся переломом височной кости в барабанной части в процессе заживления приводят к избыточному образованию костной ткани и формированию экзостозов.
Патогенез
Экзостозы наружного уха являются результатом частичной гиперплазии тканей височной кости, формирующей костною часть наружного слухового канала. При врожденном варианте заболевания гиперплазия возникает на фоне расстройства процессов внутриутробного формирования плода. При приобретенном типе патологии разрастания образуются в результате нарушения работы остеобластов под влиянием этиологических факторов. Как правило, процесс симметричен и сопровождается появлением сразу нескольких образований в каждом ухе. Гистологически они представляют собой плотную костную ткань, реже – губчатую костную структуру. Экзостозы в обоих случаях характеризуются беспорядочным расположением остеонов. Иногда может происходить переход одного варианта в другой.
Симптомы
Длительное время заболевание протекает бессимптомно. Клинические проявления возникают только при значительном разрастании экзостозов и перекрытии большей части просвета слухового прохода или соприкосновении нескольких образований между собой. В первом случае постепенно развивается двухсторонняя кондуктивная тугоухость, которая сопровождается снижением остроты слуха, низкочастотным гулким шумом в ушах, усилением восприятия собственного голоса.
Иногда наблюдаются малоинтенсивные разлитые головные боли периодического или постоянного характера. Часто между несколькими экзостозными образованиями образуется углубление, заполняющееся ушной серой, частичками отслоившегося эпидермиса или гнойными массами. Это приводит к усугублению имеющихся симптомов, появлению чувства тяжести и давления внутри уха, способствует развитию воспалительного процесса. При соприкосновении двух экзостозов и их дальнейшем росте на первый план выходит прогрессирующий болевой синдром.
Осложнения
Осложнения экзостозов наружного слухового прохода преимущественно связаны с нарушением выделения ушной серы и отмерших клеток рогового шара эпидермиса. Их локальное скопление создает благоприятные условия для роста и размножения патогенной микрофлоры с дальнейшим развитием наружного острого и хронического отита. Нарушение оттока гнойных масс при остром гнойном среднем отите способствует хронизации воспаления и распространению патологического процесса на прилегающие анатомические структуры. Это становится причиной вторичных мастоидитов, артритов височно-нижнечелюстного сустава. В редких случаях развиваются внутричерепные бактериальные осложнения.
Диагностика
Для опытного отоларинголога постановка диагноза в большинстве случаев не представляет сложностей. Зачастую для этого достаточно анамнестических данных и визуального осмотра слухового прохода. При опросе пациента выясняются потенциальные этиологические факторы, среди которых важную роль играют хронические воспалительные заболевания уха и регулярное пребывание в водной среде. Для подтверждения диагноза используется:
- Отоскопия. Визуальный осмотр слухового прохода обоих ушей позволяет обнаружить на задневерхней стенке одно или несколько возвышений с широкой основой, покрытых нормальной неизмененной кожей. Реже экзостозы имеют острые края, форму шара или гриба. Поверхность обычно гладкая. При надавли вании пуговчатым зондом определяется высокая плотность, характерная для костной ткани.
- Тональная пороговая аудиометрия. Позволяет выявить и определить степень тяжести ухудшения слуха. На аудиограмме отображается поражение звукопроводящей системы в виде снижения воздушной проводимости. Костная проводимость остается в пределах возрастной нормы. Эти результаты дают возможность провести дифференциальную диагностику с сенсоневральной тугоухостью.
- Томография.КТ височных костей показана при невозможности четко дифференцировать экзостозные образования с деформацией слухового прохода другими опухолями или последствий перелома основания черепа. При компьютерной томографии определяются симметричные костные разрастания височной кости, частично перекрывающие просвет наружного уха на фоне ее нормальной общей структуры.
Лечение экзостозов наружного уха
Лечение только хирургическое - удаление экзостоза. Вопрос о целесообразности операции решается в индивидуальном порядке для каждого пациента. Экзостозы малых размеров не удаляются, больной наблюдается у отоларинголога. В ситуациях, когда образования препятствуют эвакуации гноя, ушной серы или становятся причиной нарушения слуха, показано оперативное вмешательство, которое может проводиться двумя основными способами:
- Эндоуральное удаление. Метод выбора при одиночных или имеющих тонкую ножку экзостозах. Выполняется под местной анестезией. Непосредственно удаление осуществляется при помощи долота.
- Ретроаурикулярное удаление. Показано при множественных и плоских экзостозных образованиях. Производится расширение просвета слухового канала с помощью специальных инструментов. Вмешательство проводится только под наркозом.
Прогноз и профилактика
Прогноз для выздоровления благоприятный. Полноценное лечение позволяет полностью купировать все имеющиеся симптомы и восстановить остроту слуха до прежнего уровня. Рецидивы наблюдаются редко. Специфической профилактики экзостозов наружного слухового прохода не существует. К неспецифическим превентивным мероприятиям относятся предотвращение травматизации и переохлаждения области височной кости, использование специальных берушей для плавания при посещении бассейна, своевременное лечение других заболеваний наружного и среднего уха.
В переводе с греческого языка остеонекроз означает омертвление. В медицине остеонекроз представляет собой омертвление костной ткани по причине ухудшения кровяного притока. Типичная локализация заболевания — суставы рук или ног (плечевой отдел, головка бедренной кости), а также ротовая полость, челюсти.
Что такое остеонекроз?
Любая кость в организме человека состоит из клеток — остеокластов, остеоцитов, остеобластов. Чтобы нормально функционировать, всем видам клеток необходимо постоянное питание (снабжение кровью). Если нарушается естественный приток крови к клеткам, то они начинают гибнуть, что вскоре приводит к разрушению кости. Понятно, что это такое состояние, которое не является обратимым.
Для человека омертвление тканей кости является серьезнейшим заболеванием, одним из симптомов которого становится острая, порой невыносимая боль. Запущенные формы патологии вызывают полную или частичную потерю трудоспособности.
Причины развития патологии
Основными причинами развития патологии является злоупотребление алкогольными напитками или последствия медикаментозного лечения кортикостероидами (преднизолон, метилпреднизолон). Важно знать и то, что остеонекроз гораздо легче предупредить, чем заниматься его лечением.
- последствие хирургического вмешательства (удаление зуба);
- пародонтит;
- отсутствие элементарных методов гигиены в полости рта;
- при применении бисфосфонатов, связанных с некрозом челюсти.
Клиническая картина
К большому сожалению, на ранних стадиях остеонекроз распознать трудно, так как симптоматика полностью отсутствует. Явные признаки омертвления кости возникают у больного уже в активной стадии развития. Проявляется это сильнейшими болями в очаге поражения, а также полным или частичным обездвиживанием конечности.
Рассмотрим более подробно признаки патологии при разных вариантах локализации.
Методы диагностики
При появлении болей в определенных зонах строго запрещено заниматься самолечением. Перечисленные симптомы должны побудить человека своевременно обратиться в медицинское учреждение. Врач после изучения истории болезни направит пациента на дополнительные обследования.
При подозрении на остеонекроз назначается:
- МРТ;
- рентген. Если на снимке отмечается остеопения, это может быть первым звоночком надвигающейся патологии.
При подозрении на остеонекроз челюсти дополнительно у пациента берут мазок из ротовой полости на обнаружение микробных элементов, а также на определение степени тяжести разрушения кости.
Лечение остеонекроза
Определить адекватную методику лечения остеонекроза возможно только после установления диагноза, а также изучения степени тяжести патологии. На ранних стадиях болезни осуществляется медикаментозное лечение. Хирургические методы показаны при поражении тазобедренных или коленных суставов. Необходимость проведения операции позволяет избежать деформации суставов.
Терапия заболевания на ранних стадиях развития направлена на ликвидацию боли. Пациенту назначаются обезболивающие препараты, которые подбираются врачом индивидуальным методом. Консервативное лечение назначается пациенту, если у него диагностирован остеонекроз небольшого участка кости.
Дополнительно рекомендуют уменьшить нагрузки на пораженную часть тела. Например, при локализации болезни в тазобедренном суставе целесообразно использовать для передвижения костыли или трость. В некоторых случаях врачи рекомендуют пациенту полностью ограничить движения, чтобы избежать осложнений.
При остеонекрозе челюсти в дополнение к основным медикаментам назначается полоскание ротовой полости антибиотиками. Выполняется санация челюсти от омертвевших тканей, затем проводится противомикробная и противовоспалительная терапия.
Совместно с медикаментозной терапией пациенту показано использование физиотерапевтических методов лечения. Магнитотерапия, форез с медикаментами стимулируют формирование остеобластов.
Оперативное вмешательство назначается пациенту, если консервативная терапия не дает результатов. Своевременно выполненная операция помогает сохранить кость пациента и не прибегать к методике протезирования.
Хирургическое лечение остеонекроза осуществляется несколькими способами:
- Декомпрессия. В процессе операции в головке пораженной кости специальным инструментом просверливается небольшое по размеру отверстие. Благодаря этому уменьшается внутреннее давление на пораженную кость, что является профилактикой коллапса.
- Остеомия. Операция подразумевает под собой удаление определенного участка пораженной кости и замена его искусственным составляющим.
- Аутотрансплантация. Во время операции здоровым участком кости заменяется омертвленная часть пораженной кости.
Протезирование пораженной кости применяются на поздних и запущенных стадиях заболевания, когда только использование искусственных элементов способно вернуть двигательную активность сустава или конечности.
Профилактика
Заболевание сложно поддается лечению, поэтому важно прибегать к надежным методам профилактики, чтобы предотвратить развитие остеонекроза.
Профилактика заболевания заключается в следующем:
- отказ от курения;
- отказ от злоупотребления алкоголем;
- врачебный контроль при лечении кортикостероидами;
- соблюдение правил гигиены полости рта.
Имеет значение и реабилитация после травм костей. Ни в коем случае не пренебрегайте рекомендациями врача, выполняйте их методично.

Кости состоят из живых клеток, поэтому для нормального функционирования они нуждаются в постоянном снабжении кровью.
Если по какой-то причине кровоснабжение клеток уменьшается, они начинают погибать, приводя к разрушению кости.
Этот процесс называют остеонекрозом.
Остеонекроз может вызывать боль и ограничение функциональности сустава. Некоторым больным может понадобиться операция по замене сустава – эндопротезирование.
Несколько важных фактов об остеонекрозе:
• Остеонекроз может вызывать сильную боль и потерю трудоспособности.
• Более 90% случаев остеонекроза в США вызваны приемом кортикостероидов и алкоголем.
• Остеонекроз чаще всего возникает в области тазобедренного, коленного и плечевого сустава.
• Причина остеонекроза челюсти отличается от причин остеонекроза другой локализации.
• Профилактика остеонекроза гораздо проще, чем его лечение.
Что такое остеонекроз?
Остеонекроз, называемый также аваскулярным некрозом или асептическим некрозом – это отмирание клеток кости в результате недостаточного кровоснабжения. Остеонекроз вызывает боль и может приводить к дегенеративному артриту (остеоартриту) сустава – тазобедренного, коленного, плечевого и др. Редко возникает остеонекроз челюсти, сопровождающийся болью, припухлостью и приводящий к появлению язв на деснах.
Каковы причины остеонекроза?
Наиболее распространенные причины остеонекроза следующие:
• Серьезная травма, которая нарушила нормальное кровоснабжение кости.
• Прием кортикостероидных препаратов (преднизолон, метилпреднизолон), особенно в больших дозах и длительными курсами, которые назначаются при хронических заболеваниях.
• Злоупотребление алкоголем и табакокурение.
Другие, редкие причины остеонекроза:
• Системная красная волчанка (СКВ).
• Декомпрессионная болезнь (дисбарический остеонекроз).
• Заболевания крови, такие как серповидноклеточная анемия.
• Синдром приобретенного иммунодефицита (СПИД).
• Лучевая терапия при онкозаболеваниях.
• Прием бифосфонатов, которые связаны с некрозом челюсти.
Кто болеет остеонекрозом?
В Соединенных Штатах на триста миллионов населения приходится от 10 до 20 тысяч больных остеонекрозом. Подавляющее большинство – это люди молодого и среднего возраста, от 21 до 50 лет. Многие пациенты с остеонекрозом страдают тяжелой астмой, которая вынуждает их принимать кортикостероиды, тысячи злоупотребляют алкоголем.
Остеонекроз челюсти может развиться как осложнение при лечении остеопороза препаратами группы бифосфонатов. Он возникает, в основном, при частом введении внутривенных препаратов (золедронат, памидронат). Остеонекрозу челюсти предшествует проведение некоторых стоматологических процедур.
Как диагностируют остеонекроз?
Врач может заподозрить остеонекроз, если у пациента имеются факторы риска и он жалуется на четко локализованную боль в кости. Боль при остеонекрозе в области коленного или тазобедренного сустава почти всегда ухудшается при ходьбе или подъеме тяжестей. Остеонекроз челюсти подтверждается при обнаружении обнаженной кости во время осмотра полости рта.
Следующим шагом в диагностике остеонекроза является рентген пораженной области. Так как на ранней стадии остеонекроза рентгеновские снимки могут выглядеть нормально, врач предложит другие исследования – сцинтиграфию костей или магнитно-резонансную томографию. МРТ очень эффективна при диагностике остеонекроза на ранней стадии.
Как лечат остеонекроз?
К сожалению, нет достаточно крупных адекватных исследований, которые однозначно доказали бы превосходство тех или иных методов лечения остеонекроза. Очевидный факт состоит в том, что раннее лечение остеонекроза наиболее эффективно. Хирургическое лечение назначается для облегчения боли и предотвращения коллапса (сплющивания) нагруженной головки тазобедренного сустава.
Для начала необходимо разгрузить пораженную область (например, ограничить ходьбу). Назначаются обезболивающие препараты. Консервативное лечение может помочь больным при ранней стадии остеонекроза небольшого участка кости. Но оно не работает, если поражен коленный или тазобедренный суставы, которые испытывают повышенные нагрузки. В таких случаях необходимо хирургическое лечение.
Если больному становится хуже, то может потребоваться декомпрессивная операция. При этом в головке пораженной кости сверлят миниатюрные отверстия, что уменьшает внутрикостное давление и предотвращает коллапс.
Еще один метод хирургического лечения – это аутотрансплантация костной ткани. При аутотрансплантации берется небольшой фрагмент кости у самого пациента и пересаживается на место омертвевшей кости. Если коллапс уже возник, то необходимо полное эндопротезирование сустава – замена костных поверхностей и хряща на искусственные элементы, которые восстанавливают функции сустава.
В некоторых случаях может потребоваться остеотомия, в ходе которой удаляется мертвая кость и производится репозиция здоровой кости таким образом, чтобы она могла выдерживать необходимую нагрузку.
Нет доказанных методов медикаментозного лечения остеонекроза. Некоторые исследования показывают, что применение бифосфонатов короткими курсами может замедлить развитие остеонекроза и улучшить состояние. Тем не менее, при остеонекрозе челюсти нужно немедленно прекратить прием бифосфонатов.
В большинстве случаев остеонекроз челюсти лечится консервативными методами, то есть без хирургического вмешательства. Лечение заключается в очищении очага от мертвых тканей и борьбе с инфекцией.
Профилактика остеонекроза
Ключевые моменты, на которых акцентируют внимание эксперты Американского колледжа ревматологии – это отказ от курения и чрезмерного употребления алкоголя, которые являются важными факторами риска остеонекроза. Если вы принимаете кортикостероиды, такие как преднизолон, работайте со своим врачом, чтобы подобрать минимально эффективные в вашем случае дозы препарата.
Профилактика остеонекроза челюсти заключается в правильной гигиене полости рта.
Если вам предстоит инвазивная стоматологическая процедура, вы должны прекратить прием бифосфонатов за несколько месяцев до нее. Если после процедуры у вас наблюдаются признаки инфекции (боль, припухлость и покраснение десен), обратитесь к вашему стоматологу как можно скорее.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Каждый человек в день рождения имеет в своем скелете 270 костей. Позже часть из них (это кости черепа, таза и позвоночника) сращивается и сохраняется порядка 205 штук. Все они объединены в одно целое при помощи суставов, связок и прочих соединений. Скелет это опора всего организма. Без полноценной костной системы человек не будет иметь возможности двигаться, да и просто стоять тоже. Следовательно опорная функция это важная способность жизнедеятельности.
Заболевания костей приводят к изменению походки, сложности при наклонах или поворотах, непосредственно деформации конечностей или позвоночника. Могут быть врожденными, приобретенными в следствие травмы, быть осложнением от перенесенного ранее заболевания. Подвержены ему все.
Что такое некроз кости
Нужно разобраться с темой некроз костей —, что это такое. Кость это ткань, требующая энергию. Если кровообращение будет нарушено или остановлено, произойдет отмирание, деформация и уничтожение ткани. Некрозу подвержены предплечья, колени, тазобедренные суставы, плечевые кости и лодыжки.
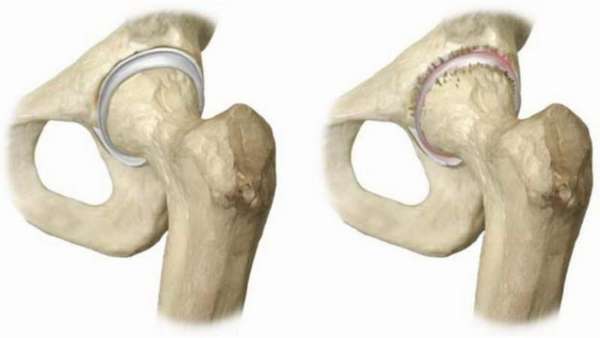
Называют асептическим некрозом его из за того, что заболевание проходит в отсутствие воспалительного процесса, без микроорганизмов-возбудителей. Его различия:
- полный (общий) некроз. При нем атрофируется кость целиком или почти целиком,
- неполный (частичный). Поражение происходит на каком-то пространстве,
- поверхностный (кортикальный). Отмирание происходит на поверхности кости,
- центральный (глубокий). Разрушается происходит глубоко внутри.
Некроз костной ткани обычно встречается у людей 25-45 лет. Стремительное прогрессирование заболевания приводит к утрате трудоспособности, если своевременно не диагностировать и не лечить его.
Причины некроза
При изменении снабжения костной ткани кровью, начинается некроз, который обычно наступает в следующих случаях:
- вследствие травмы. Перелом, ушиб или во время операции при повреждении сосудов механическим способом. Симптомы некроза проявляются не скоро —, через 1.5-2 года,
- длительный приём кортикостероидов. Этими препаратами лечат артриты, аллергические или аутоиммунные болезни. Их применение приводит к сужению кровеносных сосудов, и проблемам с питанием клеток кости, остеопорозу,
- нарушение метаболизма, лишний вес. При плохом питании процветает атеросклероз, когда наслоение холестерина в кровеносных сосудах ведет к их забиванию. В добавок, излишнюю нагрузку на нижние конечности влечет за собой лишний вес,
- плохие привычки и алкоголизм. Ведут к развитию атеросклероза,
- аутоиммунные заболевания. Для их лечения используется кортикостероиды, которые сужают стенки кровеносных сосудов, доводят их до истощения питания,
- заболевания позвоночника. При наличии межпозвоночной грыжи, происходит сдавливание нервных окончаний и сосудов, вследствие чего костная ткань не получает питание в полном объеме. Начинается аваскулярный некроз головки бедренной кости. Асептический некроз головки плечевой кости начнется при такой же ситуации в верхнем отделе позвоночника (шейный, грудной),
- прочие причины. Из за того, что асептический некроз сопровождается другими хроническими и острыми заболеваниями, то понять причины его появления не получается.
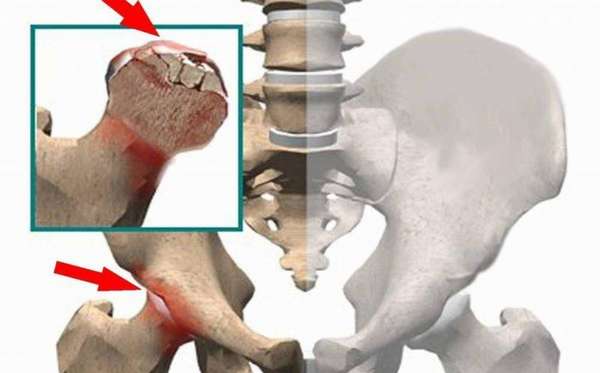
Болезнь встречается и у детей. Почему так происходит до конца не понятно. Зачастую развивается вместе с наследственным заболеванием при котором происходит недоразвитость позвоночника.
Классификация заболевания
Выделяются этапы:
- первый этап. От 0 до 6 месяцев. Ограничения двигательной функции нет, но разрушается губчатое вещество в самой кости, форма не меняется,
- второй этап —, стадия сдавленного перелома. Тоже продолжительность шесть месяцев. Из за увеличенной нагрузки на головку кости случается перелом балок костной ткани. Балки сминаются и начинается процедура деформации самой кости,
- третий этап —, стадия рассасывания. Протяженность около полутора лет. Осколки кости с мертвыми тканями перерабатываются крепкими клетками, поврежденные участки наполняются соединительной тканью. Подпитка клеток и тканей продолжает осуществляться и растут новые кровеносные сосуды. Но уже прерывается возможность роста шейки кости, что приводит к ее укорачиванию,
- четвертый этап —, конец. Соединительная ткань становится костной. Прерывается правильная структура костной ткани. Искажение и утолщение вертлужной впадины тазобедренного сустава (или любого другого) ведет к дезорганизации соединения кости с суставом.
Сколько займет времени и какова будет интенсивность каждой из четырех стадий напрямую зависит от возраста, здоровья в целом и физической подготовки каждого человека.
Немаловажную роль играет на каком из этапов была обнаружена болезнь и приступили ли к лечению.
Симптомы асептического некроза коленного сустава
Соединение большеберцовой и бедренной костей ноги с надколенником образуют коленный сустав. Сверху образована бедренная кость с утолщениями (мыщелки) и нижняя —, большеберцовая. Коленная чашечка (надколенник) играет роль ограничителя разгиба и находится спереди.
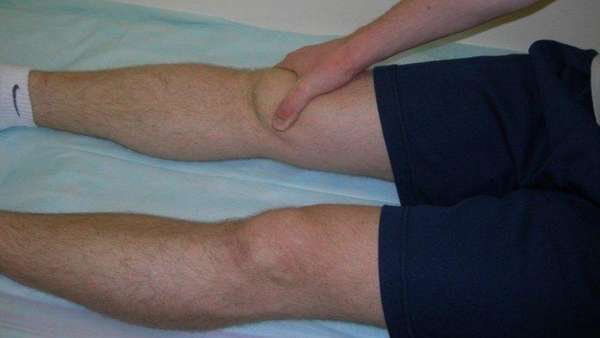
Клетки в костных тканях омертвевают, что приводит к их разрушению.
При данном некрозе болезнь протекает в три стадии со следующими симптомами:
- начальная (первая) стадия. Боль носит кратковременный характер, усиливающаяся от нагрузок. Иногда сопровождается отеканием коленного сустава,
- вторая стадия. Боль уже постоянная, хочется распрямить ногу, появляется хромота,
- третья стадия. В полость выходит суставная мышца, боль то средняя, то сильная, суставу сложно двигаться.
Большая часть пациентов с таким диагнозом это люди пенсионного возраста (80%), молодых всего около 20%.
Диагностика заболевания
В 21 веке идет целенаправленное изучение этого заболевания. Изучаются причины развития болезни. Потому что, как правило, у большей части пациентов точный диагноз ставится аж через 10-15 месяцев с начала болезни.
Чтобы установить точный диагноз нужно провести диагностику. Симптомы и первые проявления зависят от конкретного места некроза. Этапы:
- врач первично делает осмотр, находит поврежденные суставы, уточняет силу мышц, их подвижность и локальные рефлексы,
- далее пациент отправляется на рентген. К сожалению показывает лишь последние стадии,
- прохождение магнитно-резонансная томографии. Это самый точный метод. При помощи ее некроз определяется на первых признаках отмирания костей. Недостаток ее в том, что процедура это дорогая и присутствует не в каждом лечебном учреждении,
- в процессе диагностирования некроза определяется показатель образования кости и уровни углеводного, минерального и жирового обмена.
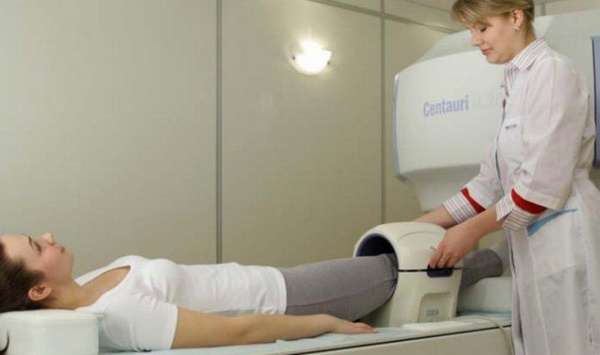
Чтобы лечение было максимально эффективным важно быстро и верно обнаружить болезнь, дать ее точное название, а главное определить причину, по которой некроз «,пришел», к человеку.
Лечение асептического некроза коленного сустава
Главный залог терапии это оказание помощи больному вовремя. Врачи рекомендуют обращаться к медицинским работникам при первых признаках и недомоганиях, тогда остеонекроз коленного сустава или асептический некроз медиального мыщелка бедренной кости, или любой другой некроз можно будет вылечить.
При диагностировании у пациента заболевания асептический некроз коленного сустава лечение носит медикаментозные назначения и если не помогает, то используют хирургическое вмешательство.
В современной медицине используются два типа лечения:
- Консервативный.
- Хирургический.
К лечению медикаментами прибегают на первых порах. Чтобы избавиться от некроза используют:
- лекарства, улучшающие местное кровообращение (сосудистые),
- кальцийсодержащие препараты, для восстановления костной ткани (с тидроновой кислотой),
- витамин Д, повышающий прочность костей,
- препараты, способствующие восстановлению хряща и уменьшению воспалительных процессов, болевые ощущения,
- витамины группы В, чтобы восстановить здоровый синтез белка и усвоение магния,
- обезболивающее,
- для расслабления мышц, поврежденных конечностей, давая возможность нормализовать импульсы и кровоснабжение.
Чтобы полученный результат этого типа лечения закрепился показана лечебная физкультура, физиотерапевтические процедуры и медицинский массаж. Благодаря этому комплексу мер кости и ткани будут укрепляться и противостоять недугам в дальнейшем.
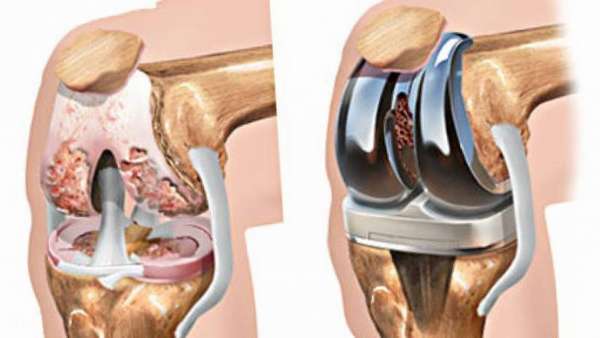
К сожалению, асептический некроз коленного сустава или некроз головки бедренной кости часто не диагностируется на ранних стадиях, когда консервативное лечение может помочь. Либо болезнь определилась рано, но медикаментозное лечение не оказало результата. Тогда остается лишь прибегнуть к способам хирургического вмешательства.
Оно бывает двух видов:
- эндопротезирование. В поврежденный сустав вставляется имплант (может быть искусственным или из собственных тканей больного),
- артродез. При такой операции окончания костей обрезаются и соединяются так, чтобы они могли срастись. Боль пройдет, но и подвижности сустава не будет. Делают такую операцию редко.
Порой только хирургические манипуляции помогут человеку избавиться от боли и дать возможность жить полноценно.
Лечение народными средствами могут использоваться только на первоначальной стадии болезни. Они не являются самодостаточными, а могут лишь дополнять консервативные методы лечения.
Что может помочь выздоровлению:
- скипидар. Он применяется как компресс для активизации кровоснабжения клеток кости,
- жир животных. Свиное сало или жир нутрии перетапливают в равных долях и намазывают больные суставы,
- капуста. Для создания нагрева делают компресс из капустного листа, смазанного медом.
Рецептом народной медицины огромное количество.
Диета
Пациент в период лечения и далее должен придерживаться принципов правильного питания, чтобы привести в норму свой обмен веществ и метаболизм в организме. Алкоголь запрещен.
При сбалансированном питании в организм человека попадают:
- хондропротекторы (омега3 жирные кислоты),
- минералы (магний, фосфор, фтор и прочее),
- витамины группы В.
Главное стараться, чтобы продукты поступали внутрь в свежем и сыром виде, без применения термообработки. Это сохранит витамины и минералы в виде, доступном для легкого усвоения.
Реабилитация
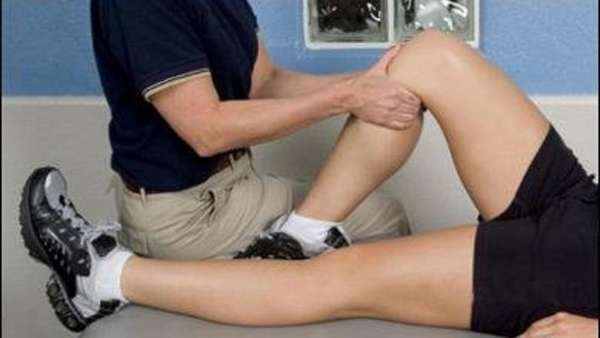
Ограничиваются физические нагрузки на заболевший сустав, но не целиком, чтобы не атрофировать его совсем и осложнить состояние. Применяются умеренные физические нагрузки под контролем врача. Показаны занятия лечебной физкультурой.
Назначается электростимуляция мышц, массаж.
Заключение
При своевременном обращении к врачу, некроз суставов в настоящее время это не приговор. Врач назначит квалифицированное лечение, согласно стадии заболевания, определит путь лечения: медикаментами или при помощи хирургической операции. Пациент может дополнить свое лечение народными средствами.
После выздоровление стоит продолжать соблюдать правильный образ жизни и здоровое питание, чтобы организм был способен противостоять любым болезням.
Читайте также:


