Могут ли атрофироваться мышцы лица
Атрофия мышц лица — это достаточно редкое явление, встречается такое заболевание преимущественно у женщин, развивается оно в детстве или подростковом возрасте. Достоверно неизвестна причина возникновения патологии, но существуют предположения, что в основе лежит склеродермия в результате воздействия на тройничный нерв инфекции, травмы или неправильной работы эндокринных органов.
Есть данные, согласно которым поражение может возникать после сильного переохлаждения шеи, головы или ушей.
Как развивается заболевание?
Такой вид атрофии развивается постепенно, с поражением подкожной клетчатки, ткани мышц и костей. Процесс обычно проходит с одной стороны, чаще слева.
Считается, что травмы и другие воздействия служат только толчком к возникновению деструктивных изменений, а на самом деле они являются признаком нарушения функции вегетативной нервной системы. 
Отмечается постепенное возникновение асимметрии лицевой части черепа. Вначале происходит истончение подкожно-жировой клетчатки, при этом кожа на стороне поражения становится похожа на пергаментную бумагу, которая при любой гримасе начинает образовывать мелкие складочки. Отмечается изменение цвета кожных покровов, они становятся сероватыми или коричневатыми.
Еще большему высыханию кожи способствует отмирание сальных желез. На стороне, которая начала атрофироваться, отмечается отсутствие волос — бровей и ресниц. Иногда, с присоединением к патологическому процессу верхней челюсти, происходит западение подглазничной области. Со временем процесс может переходить на вторую часть лица, а потом на шею и мышцы туловища.
Клиническая картина
В самом начале патологического процесса иногда здоровую часть считают больной, когда она кажется как будто припухшей. Для такого больного характерно миопатическое лицо — отсутствие лобных складок, не до конца закрывающиеся глазные щели, отрытый рот. При попытке улыбнуться он растягивается в горизонтальную линию, без обыкновенного подъема уголков губ. Не представляется возможным сложить губы трубочкой или задуть горящую спичку. При осмотре кожа сильно истончена, видны участки шелушения, на ощупь сухая. 
Атрофия лицевых мышц обычно не сопровождается болевым синдромом, даже при его прогрессировании. Иногда отмечается незначительное покалывание или подергивание, онемение на больной стороне. Изредка возникает слезотечение от ветра или холодного воздуха. Внешний вид лица больного со стороны представляется таким, как будто оно принадлежит двум разным людям, один из которых здоров, а второй — тяжело болен. Румянец на щеке со стороны нарушения не возникает даже на сильном морозе. Глазная щель расширяется из-за западения нижнего века. Если надавить на область глаза или подбородка, то может возникать боль.
Чувствительность при этом виде атрофических изменений сохраняется на протяжении длительного времени, у некоторых больных отмечается боль по ходу лицевого нерва или участки онемения. Не изменяется и функции мышечной ткани, но, как осложнение данного заболевания наблюдается иногда паралич отдельных групп мышц. Подбородок отклоняется в сторону атрофического поражения.
Иногда процесс может прекратиться на какой-то определенной стадии. Только после этого можно делать пластическую операцию.
Как определить атрофию и чем лечить?
Заболевание ставится на основании жалоб больного, выяснения анамнеза заболевания. Выявляются те факторы, которые могли послужить причиной болезни. Обследуется щитовидная железа, головной и спинной мозг. Для дифференциальной диагностики следует исключить наличие врожденных анатомических отклонений. В большинстве случаев атрофия мышц лица сопровождается вегетативными нарушениями.
Остановить этот процесс на данный момент не представляется возможным. Для поддержания больного применяются стимулирующие медикаменты и поливитамины, массаж. Рекомендуется комплекс упражнений для мышц лица. Иногда проводится пластика. Показанием к операции является полная стабилизация процесса. Ткань берется с бедра самого пациента. Разрушение костной ткани может сильно затруднить проведение аутопластической операции.
Атрофия мышц лица – это достаточно редкое заболевание, встречающееся большей частью у женщин и чаще всего в подростковом или детском возрасте. Причины возникновения и развития болезни ещё недостаточно изучены, но считается что это одна из форм склеродермии, развившейся вследствие травматического или инфекционного поражения тройничного нерва или вегетативной нервной системы, нарушения функции эндокринных желез.
Заболевание проявляется постепенным развитием и прогрессированием атрофии подкожно-жировой клетчатки, мышечной ткани и скелетных костей в основном одной половины лица. Двусторонняя атрофия наблюдается очень редко.
Стоит отметить, что в большинстве случаев прогрессирующая атрофия мышц лица является синдромом разных заболеваний, связанных с нарушениями работы вегетативной нервной системы. Можно предположить, что травмы и заболевания являются лишь толчком для развития нервно-дистрофических изменений.
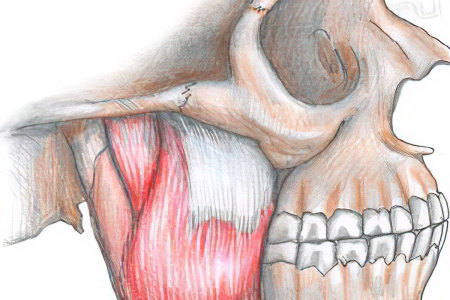
Прогрессирующей атрофии мышц лица свойственно постепенное, медленное развитие асимметрии, достаточно сильно становится заметно несоответствие правой и левой половин, постепенно увеличивается соотношение объема лицевого отдела черепа и мягких тканей. Чаще страдает левая половина лица. Патологическим изменениям подвергаются не только мягкие ткани, но и кости лицевого скелета на стороне поражения. Подкожно-жировая клетчатка истончается до толщины пергаментной бумаги, кожа во время улыбки собирается во множество складок, наблюдается депигментация кожного покрова лица от серого до коричневого цвета, нарушается работа сальных желез, могут выпадать ресницы и брови, развивается кариозный синдром. После этого поражается мышечная ткань, особенно жевательная и височная, костная ткань. Западение подглазничной области часто наблюдается при атрофии верхней челюсти.
Заболевание, как правило, начинается с одной половины лица и по мере развития переходит на близлежащие ткани, иногда на другую половину и на мышцы шеи и туловища.

На самом начальном этапе развития атрофии мышц лица, когда ещё нет явных клинических проявлений, за больную сторону порой принимают здоровую, считая её припухшей. Образуется так называемое миопатическое лицо с характерным специфическим видом: гладкий лоб, не до конца сомкнутые глазные щели и малоподвижные толстые губы. Больному очень сложно сомкнуть губы в трубочку, свистеть, задуть свечку. Если человек улыбается, то углы рта у него расходятся в разные стороны.
Болевой синдром для прогрессирующей формы заболевания нехарактерен. Временами человек может ощущать покалывание в пораженной части щеки или лица. Довольно редко наблюдается слезоточивость глаз на холоде и при ветре. Очень значительна разница в цвете щек, особенно на морозе – складывается ощущение, что одна сторона лица принадлежит человеку, истощенному тяжелой болезнью, а другая – вполне здоровому. Кожа с больной стороны становится желтовато-серого или коричневого цвета и на ней не появляется румянец. В результате западения нижнего века расширяется глазная щель. При надавливании в области глаз и подбородочной области возникает боль. Подбородок смещен в сторону больной половины лица.
Чаще всего чувствительность мышц лица сохранена, но иногда отмечаются парестезии и характерные неврологические боли по ходу лицевой ветки тройничного нерва. Функция мышц, несмотря на их истончение, не нарушается. В виде осложнения заболевания могут развиваться параличи лицевых, язычных, глазных мышц и мышц мягкого неба.
Атрофия мышечной ткани лица может самопроизвольно прекратиться, достигнув определенной степени развития, иногда даже очень тяжелой. Процесс останавливается и больше не прогрессирует. На этом этапе можно применять пластическую хирургию.
Диагноз устанавливается на основе клинической картины и сбора анамнеза заболевания. Проводится дифференциальная диагностика с врожденными нарушениями строения лица. При всех формах прогрессирующей атрофии мышц лица отмечались различно выраженные нарушения функций вегетативно-нервной системы. Остановить или вылечить заболевание различными медикаментозными препаратами, физиотерапевтическими методами, хирургическими вмешательствами практически не удается, они не оказывают должного эффекта. Иногда выполняется пластика имеющихся глазных западаний пересадкой подкожно-жировой клетчатки, взятой с бедра. Проводится общеукрепляющая и стимулирующая терапия, назначается витаминный комплекс. Восстановление анатомической формы лица проводится только после стабилизации процесса.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Причины
- Симптомы
- Диагностика
- Лечение

В литературе это заболевание известно под двумя терминами: половинная прогрессирующая атрофия лица (hemiatrophia faciei progressiva) и двусторонняя прогрессирующая атрофия лица (atrophia faciei progressiva bilateralis).
Кроме того, может наблюдаться половинная и перекрестная атрофия лица и тела.

[1], [2], [3], [4], [5]
Причины прогрессирующей атрофии лица
Предполагают, что болезнь может быть обусловлена травмой черепа или лица, обшей или местной инфекцией, сифилисом, сирингомиелией, поражением V или VII пары черепных нервов, экстирпацией или ранением шейного симпатического ствола и т. д. Некоторые авторы допускают возможность гемиатрофии лица, сочетающейся с гемиатрофией тела на почве дистрофии в диэнцефальных отделах вегетативной нервной системы.
Наблюдаются случаи гемиатрофии после эпидемического энцефалита, а также при туберкулезе легких, захватившем шейный симпатический ствол.
По имеющимся данным, прогрессирующая атрофия лица в подавляющем большинстве случаев является синдромом различных заболеваний, при которых в патологический процесс вовлекается вегетативная нервная система на разных ее уровнях. Очевидно, травма и другие факторы являются лишь толчком к развитию этих серьезных нервно-дистрофических явлений.

[6], [7], [8], [9], [10], [11], [12], [13], [14]
Симптомы прогрессирующей атрофии лица
Пациенты обычно жалуются на то, что больная половина лица меньше здоровой; разница в объеме лицевого отдела черепа и мягких тканей постепенно увеличивается; на стороне поражения кожа темновато-аспидного цвета, истончена, собирается во время улыбки во множество складок.
Иногда больные отмечают покалывающую боль в области пораженной щеки или во всей половине лица, слезотечение из глаза на пораженной стороне, особенно на холоде, на ветру, и разницу в цвете щек, особенно заметную на холоде.
При резко выраженной гемиатрофии создается впечатление, что одна половина лица принадлежит человеку, до предела истощенному голоданием или раковой интоксикацией, а вторая - здоровому. Кожа больной стороны имеет желтовато-серый или коричневатый цвет, не покрывается румянцем. Глазная щель расширена за счет западения нижнего века.
При надавливании на надглазничное, подглазничное и подбородочное отверстия возникает боль.
Роговичный рефлекс понижен, но зрачки равномерно расширены и одинаково реагируют на свет.
Истонченная кожа на ощупь напоминает пергамент; атрофия распространяется и на подкожную клетчатку, собственно жевательную и височную мышцы, костную ткань (челюсти, скуловую кость и скуловую дугу).
Подбородок смещен в больную сторону, так как размеры тела и ветви нижней челюсти уменьшены, особенно резко это выражено у больных, страдающих гемиатрофией лица с детства; уменьшена также половина носа, сморщена ушная раковина.
В некоторых случаях гемиатрофия лица сочетается с атрофией той же половины туловища, а иногда - с атрофией противоположной стороны туловища (hemiatrophia cruciata), с односторонней склеродермией или избыточным отложением пигмента в коже, нарушением роста или депигментацией волос, гемиатрофией языка, мягкого нёба и альвеолярных отростков, кариозной болезнью и выпадением зубов, нарушением потоотделения.
Достигнув той или иной степени, гемиатрофия лица приостанавливается, стабилизируется и далее не прогрессирует.
Клинико-физиологические обследования этого контингента больных показали, что при всех формах прогрессирующей атрофии лица наблюдаются в той или иной мере выраженные нарушения функции вегетативной нервной системы.
У больных с односторонней дистрофией лица выявляется, как правило, асимметрия показателей электрических потенциалов и температуры кожи с преобладанием их на стороне поражения.
В большинстве случаев отмечается снижение осциллографического индекса и спазм капилляров на больной стороне, что свидетельствует о преобладании тонуса симпатической нервной системы.
Почти у всех больных на электроэнцефалограммах выявляют изменения, характерные для поражения гипоталамо-мезенцефальных образований головного мозга. При электромиографических исследованиях почти всегда констатируют изменения электрической активности мышц на стороне дистрофии, в том числе и там, где клинически наблюдаются атрофические проявления в тканях.
На основании комплекса данных клинико-физиологических исследований Л.А. Шуринок выделяет две стадии атрофии лица - прогрессирующую и стационарную.
Диагностика прогрессирующей атрофии лица
Гемиатрофию лица нужно дифференцировать с асимметрией при врожденном (непрогрессирующем) недоразвитии лица, половинной гипертрофией лица, а также мышечной кривошеей, очаговой склеродермией, атрофией тканей при липодистрофиях и дерматомиозите. Последние заболевания рассматриваются в курсах общей ортопедии и дерматологии.

[15], [16], [17], [18], [19], [20], [21]
Лечение прогрессирующей атрофии лица
Хирургические методы лечения прогрессирующей атрофии лица допустимы лишь (!) после приостановки или торможения прогрессирования процесса, т. е. во второй законченной его стадии. С этой целью рекомендуется комплексное медикаментозное и физиотерапевтическое лечение в сочетании с ваго-симпатической блокадой, а иногда - и блокадой шейно-грудного узла.
Для улучшения тканевых обменных процессов следует назначать витамины (тиамин, пиридоксин, цианокобаламин, токоферола ацетат), алоэ, стекловидное тело или лидазу в течение 20-30 дней. С целью стимуляции обмена в мышечной ткани внутримышечно вводят АТФ по 1-2 мл в течение 30 дней. Тиамин способствует нормализации углеводного обмена, вследствие чего увеличивается количество АТФ (образующейся путем окислительного фосфорилирования, идущего в митохондриях). Цианокобаламин, неробол, ретаболил способствуют нормализации белкового обмена.
Для воздействия на центральные и периферические отделы вегетативной нервной системы (ВНС) сочетают электрофорез на область шейных симпатических узлов, гальванический воротник, эндоназальный электрофорез с 2% р-ром кальция хлорида или димедрола (по 7-10 сеансов), УВЧ на гипоталамическую область (6-7 сеансов) и гальваническую полумаску с лидазой (№7-8).
Необходимо исключить очаги ирритации, исходящие из печени, желудка, органов малого таза и т. д.
При повышенном тонусе симпатического и одновременной слабости парасимпатического отделов нервной системы рекомендуется сочетать симпатолитические и холиномиметические препараты, учитывая при этом уровень поражения: при поражении центральных вегетативных структур назначают центральные адренолитические средства (аминазин, оксазил, резерпин и др.): на ганглии лучше воздействовать ганглиоплегиками (пахикарпин, гексоний, пентамин, ганглерон и т. д.). При вовлечении в процесс и периферических и центральных отделов ВНС применяют такие спазмолитики, как папаверин, дибазол, эуфилин, платифилин, келлин, спазмолитин, никотиновая кислота.
Симпатический тонус снижают путем ограничения в диете белков и жиров; для усиления парасимпатического влияния назначают ацетил-холин, карбахолин, а также антихолинэстеразные вещества (например, прозерин, оксамизин, местинон) и антигистаминные препараты (димедрол, пипольфен, супрастин). Кроме того, показаны пища, богатая углеводами, горный или морской нежаркий климат, углекислые ванны (37°С) и другие средства и методы, назначаемые невропатологами (Л. А. Шуринок, 1975).
В результате консервативного предоперационного лечения процесс стабилизируется, хотя атрофия, как правило, внешне выражена по-прежнему.
На миограммах мышц лица отмечается повышение их биоэлектрической активности, уменьшение или даже исчезновение асимметрии показателей состояния вегетативной нервной системы, снижение в ряде случаев (начальных форм заболевания) величин электрических потенциалов кожи лица, исчезновение нарушений термотопографии кожи.
Методы хирургического лечения прогрессирующей атрофии лица
К основным методам хирургического лечения атрофии лица относятся следующие.
- Инъекции парафина под кожу атрофированной щеки. Из-за имевших место случаев тромбоза и эмболии сосудов в настоящее время хирурги этим методом не пользуются.
- Подсадка подкожной клетчатки (из-за постепенного и неравномерного ее сморщивания также не нашла широкого применения).
- Введение пластмассовых эксплантатов, обеспечивающее устранение асимметрии лица в состоянии покоя, но вместе с тем обездвиживающее больную сторону и исключающее симметричность улыбки. Не удовлетворяет больных и жесткость пластмассы, располагающейся в тех местах, которым свойственна мягкость и податливость. В этом отношении более перспективна подсадка пористых пластмасс, однако о результатах их применения убедительных сообщений в литературе пока нет. Рекомендуется также применять эксплантаты из силикона, обладающего биологической инертностью и стабильной эластичностью.
- Подсадка под кожу размельченного хряща и соединительнотканной основы филатовского стебля, обладающая почти теми же недостатками: жесткостью (хрящ), способностью обездвиживать лицо (хрящ, стебель).
- Подсадка деэпидермизированного и лишенного подкожной клетчатки кожного лоскута или же белочной оболочки семенника быка по методикам Ю.И. Вернадского.
Затампонировав и придавив снаружи образовавшийся карман, на передней поверхности живота под местной анестезией очерчивают по заранее заготовленному пластмассовому шаблону контуры будущего трансплантата. В очерченном участке (до взятия трансплантата) производят деэпидермизацию кожи, а затем отсепаровывают лоскут, стремясь не захватывать подкожную клетчатку.
Во время и после операции обычно никаких осложнений не возникает (если не присоединяется инфекция, ведущая к отторжению трансплантата или эксплантата). Однако со временем наступает некоторая атрофия подсаженной кожи (или другого биологического материала) и приходится добавлять новый ее слой. У некоторых больных после подсадки деэпидермизированной аутокожи развиваются постепенно увеличивающиеся сальные кисты. В этих случаях рекомендуется проколоть толстой инъекционной иглой кожу над местом скопления жира (в 2-3 местах) и через проколы выдавить его. Затем опустевшую полость промывают 95% этиловым спиртом, чтобы вызвать денатурацию активизировавшихся клеток сальных желез; часть спирта оставляют в полости под давящей повязкой, накладываемой на 3-4 дня.
Чтобы избежать образования сальных кист (атером) и дополнительного травмирования, целесообразно вместо аутодермы использовать белочную оболочку семенника быка, которую перфорируют скальпелем в шахматном порядке и вводят под кожу пораженного участка лица (таким же образом, как и аутодерму).

[22]
Производят контурную пластику аллогенной консервированной широкой фасцией бедра, подсаживая ее в один-два слоя или же гармошкооб-разно (гофрируя ее), если требуется значительное количество пластического материала.
Давящую повязку на лицо накладывают на 2.5-3 недели.
Спустя 2-3 дня после операции в области пересадки определяется флюктуация, обусловленная не скоплением жидкости под кожей, а отеком фасциального трансплантата и асептическим воспалением раны.
Для уменьшения отека после операции применяют в течение 3 дней холод на область пересадки, а внутрь назначают димедрол по 0,05 г 3 раза в день в течение 5-7 дней.
Послеоперационный отек трансплантата представляет опасность в тех случаях, когда разрез для формирования ложа и введения фасции расположен непосредственно над областью пересадки. При этом может возникнуть избыточное натяжение в краях раны, приводящее к их расхождению и выпадению части фасции. Для предупреждения этого осложнения нужно, чтобы разрезы кожи располагались за пределами области пересадки, а если оно все же возникло, то в ранние сроки можно ограничиться удалением части фасциального трансплантата, а на рану наложить вторичные швы.
При присоединении инфекции и развитии воспаления в ране необходимо удалять весь трансплантат.
Несмотря на обширную отслойку тканей при пересадке фасции, подкожные гематомы и внутрикожные кровоизлияния наблюдаются крайне редко, что в некоторой степени можно объяснить гемостатическим действием фасциальной ткани. Наибольшая опасность образования гематом существует при устранении выраженных деформаций бокового отдела лица. Обширная отслойка тканей через разрез перед ушной раковиной создает предпосылку для скопления крови в нижнем, замкнутом отделе сформированного ложа. При подозрении на образование гематомы рекомендуется создание оттока в нижнем отделе раны.
Наиболее тяжелым осложнением является нагноение операционной раны, которое возникает при инфицировании трансплантата или воспринимающего ложа. Для его профилактики нужно строго соблюдать требования асептики при заготовке фасциальных трансплантатов и во время их пересадки, стараясь при формировании ложа в области щеки и губ не повредить слизистую оболочку полости рта.
Возникновение сообщения операционной раны с полостью рта во время операции является противопоказанием для пересадки фасции. белочной оболочки и т. д. Повторное вмешательство допустимо лишь спустя несколько месяцев.
Учитывая то, что подкожная жировая клетчатка подошвы стопы человека (толщина которой от (5 до 25 мм), а также дерма стопы резко отличаются от клетчатки и дермы других областей, а также то, что они очень прочные, плотные, эластичные, обладают низкими антигенными свойствами, Н.Е. Сельский и соавт. (1991) рекомендуют этот алломатериал для контурной пластики лица. Применив его у 21 больных, авторы отметили нагноение и отторжение трансплантата у 3 человек. Очевидно, необходимо продолжить изучение ближайших и отдаленных результатов применения этого пластического материала, т. к., в отличие от деэпителизированной кожи других участков, подошвенная кожа лишена потовых и сальных желез, что весьма существенно (в смысле профилактики кистообразования).

[23], [24], [25], [26]
- Подписаться на AdMe
- Поделиться в Facebook
- Рассказать ВКонтакте
Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
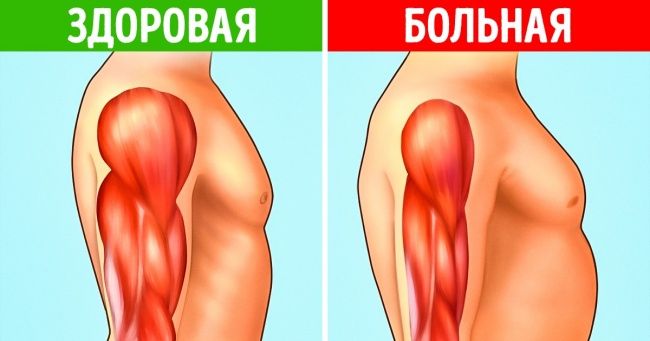
Мышечная дистрофия обычно вызывается генетическими мутациями и приводит к прогрессирующему разрушению и потере мышечных клеток в организме. Она включает более 150 заболеваний, проявляющихся различным образом, но почти все они начинаются с едва заметных симптомов. Эти симптомы постепенно усугубляются, если вовремя не обратить на них внимание.
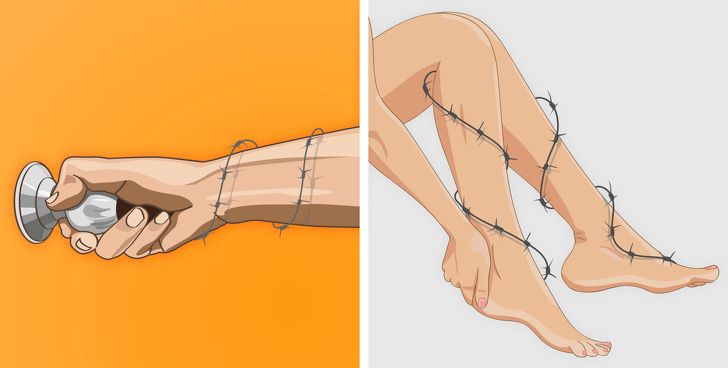
Потеря мышечных клеток обычно вызывает ощущение слабости в мышцах. Так что если вам тяжело вставать со стула, расчесывать волосы, поднимать предметы или вы постоянно что-то роняете, то, возможно, вы страдаете от мышечной дистрофии.
Вы также можете ощутить, что мышцы стянуты и утратили гибкость, а частая мышечная боль свидетельствует о том, что с ними явно что-то не в порядке. В то же время такие симптомы, как длительные спазмы, стянутость и напряжение в мышцах рук и ног, могут быть признаками миотонии — серьезного заболевания, требующего медицинского вмешательства.
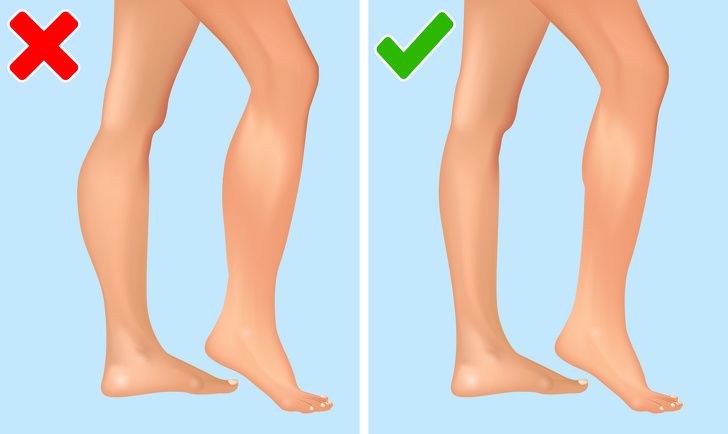
Увеличенные мышцы икр могут быть одним из признаков мышечной дистрофии Дюшенна. Эта болезнь обычно возникает у мальчиков в раннем возрасте и развивается очень быстро.
Если вас поразила болезнь Дюшенна, мышцы ваших икр страдают в первую очередь, так как на них идет большая нагрузка, связанная со стабилизацией всего тела. При этом мышцы постепенно заменяются жиром и рубцовой тканью.
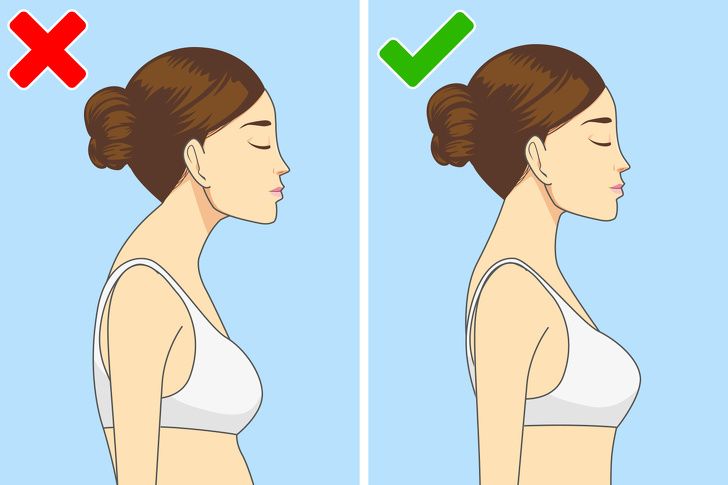
Если у вас недостаточно сильные мышцы, чтобы держать спину ровно, у вас может быть плохая осанка, которая со временем приведет к сколиозу. При этом заболевании ваша спина искривляется в правую или левую сторону, что приводит к смещению внутренних органов.
Сколиоз обычно проявляется в подростковом возрасте и чаще диагностируется у женщин, чем у мужчин. У этой болезни есть множество негативных последствий для здоровья, включая головные боли и постоянную боль в ногах.

В тяжелых случаях сколиоза прогрессирующая мышечная слабость может влиять на мышцы груди, связанные с процессом дыхания. Хотя вы можете не испытывать трудностей с дыханием как таковым, но вы можете страдать от проблем, указывающих на плохую работу респираторной системы, среди которых головные боли, невозможность сконцентрироваться и ночные кошмары.
Слабые мышцы груди затрудняют кашель, увеличивая риск серьезных инфекций дыхательных путей. Если обычную простуду не лечить как следует, она может быстро перерасти в пневмонию.

Проблемы с едой, включающие потерю способности жевать и проглатывать еду, кашель, першение или глухой голос после еды, могут быть признаками болезни Кеннеди. Это заболевание может проявиться в любом возрасте, но в большинстве случаев развивается в среднем взрослом возрасте.
Наряду с трудностями с едой, вы можете столкнуться с другими симптомами типа изменения речи, гнусавости и даже полной атрофии мышц лица, челюсти и языка. Все они требуют немедленного медицинского лечения.

Некоторые формы мышечной дистрофии могут вызывать прогрессирующие изменения в работе сердца. Эти изменения называются кардиомиопатией и на ранней стадии могут проходить бессимптомно, хотя некоторые старадают от одышки, усталости и отека ног.
Однако из-за этой болезни мышцы сердца не могут качественно работать. Поэтому со временем могут появиться симптомы типа нерегулярного сердцебиения, обмороков и головокружения.

В дополнение к истощению мышечной ткани, люди с миотонической дистрофией часто страдают от различных глазных болезней. К этим проблемам относятся слабость глазных мышц, слезящиеся глаза, низкое глазное давление и катаракта.
Катаракта — самый типичный признак мышечной дистрофии. Для нее характерно затуманивание хрусталика глаза, что обычно становится причиной размытого зрения, тусклых цветов, проблем с восприятием яркого света и ночным зрением.

Некоторые мужчины, страдающие от миотонической дистрофии, также сталкиваются с гормональными изменениями. Эти гормональные нарушения обычно провоцируют раннее облысение передней части головы, обычно происходящее в возрасте между 20 и 30 годами.
Эндокринное нарушение также может привести к импотенции и атрофии яичек. Как правило, эта болезнь вызывает бесплодие.

Хотя лечения как такового не существует, вы все же можете попробовать выполнять простые действия, чтобы поддерживать мышцы сильными и здоровыми.
- Упражняйтесь регулярно. Так как мышцы постепенно слабеют, один из лучших способов замедлить этот процесс - обеспечить ежедневную физическую нагрузку. Регулярные тренировки с низкой интенсивностью и растяжки помогут вам стимулировать тело и естественным путем нарастить мышечную массу.
- Ешьте больше продуктов, богатых витаминами Е и D. Если вы страдаете от слабости в мышцах, потребляйте больше лосося, сардин, креветок, сыра, яиц, миндаля, авокадо, брокколи и оливкового масла.
- Используйте куркуму во время готовки. Эта старинная индийская приправа содержит мощное вещество, куркумин, которое весьма полезно для предотвращения и лечения мышечного истощения.
- Пейте зеленый чай вместо других напитков. Согласно некоторым исследованиям, около 7 чашек зеленого чая в день могут замедлить износ мышечной ткани, борясь с оксидативным стрессом в мышцах.
- Добавляйте пищевую соду в ванну. Благодаря своей щелочной природе это вещество защищает ваши мышцы и снимает боль и воспаление в них.
Если вы заметили один из этих симптомов, первым же делом обратитесь к врачу.
Знаете другие способы лечения мышечной дистрофии? Поделитесь своими знаниями по этой теме в комментариях ниже. Будьте здоровы!
Читайте также:


