Ошибка диагноза ревматоидный артрит
Спектр проявлений ревматоидного артрита (РА) в зависимости от периода его эволюции и индивидуальных особенностей у больного многообразен. В развернутой стадии болезни диагноз базируется на сочетании хронического симметричного полиартрита, рентгенологических эрозивных изменений и наличия ревматоидного фактора (РФ) в сыворотке крови или синовиальном воспалительном экссудате. Если один из компонентов этой триады при длительном течении болезни отсутствует, диагноз оказывается менее бесспорным.
Наиболее сложна ранняя диагностика, в процессе которой, особенно при малой выраженности клинических и лабораторных признаков, необходима дифференциальная диагностика со многими заболеваниями. На самых ранних этапах болезни большое значение имеют стойко сохраняющиеся боль и припухлость в симметричных суставах кистей (кроме дистальных межфаланговых) в сочетании с длительной утренней скованностью и увеличением СОЭ.
Отсутствие патогномоничных симптомов РА и его клиническая близость с иными нозологическими формами постоянно побуждали исследователей к созданию системы диагностических критериев этого заболевания.
Наиболее признанной и общепринятой является приводимая ниже система Американской ревматологической ассоциации (АРА), предложенная в 1987 г:
Ревматические заболевания
Для правильной диагностики имеют значение хронологическая связь с кишечной инфекцией, обнаружение соответствующих бактерий в испражнениях и антител в крови (особенно нарастание титра антител при повторных исследованиях), отсутствие РФ, более частое сочетание с антигеном гистосовместимости В27 и, что особенно важно, несомненное клиническое своеобразие. Так, практически всегда воспаляются коленные и (или) голеностопные суставы, артрит часто асимметричен, а иногда ограничивается всего одним суставом.
Утренняя скованность нехарактерна. Артрит склонен к самостоятельному обратному развитию, и в течение первых 3 мес, как правило, наступает выздоровление (особенно под влиянием лечения индометацином или ортофеном). Хроническое течение возможно, но наблюдается редко.
Анкилозирующий спондилоартрит (болезнь Бехтерева) на самых ранних этапах болезни дифференцируют от РА на основании таких признаков, как начало заболевания между 20 и 30 годами (преимущественно у мужчин), обратимые и часто несимметричные артриты крупных суставов, боль в тазобедренных суставах, пятках и ягодицах, ахиллодиния, невралгия седалищного нерва, боль в грудной клетке при дыхании и кашле, значительное увеличение СОЭ, не адекватное внешним признакам воспалительного процесса.
Естественно, диагноз облегчается при наличии болей и ограничения движений в поясничном и грудном отделе позвоночника, но эти симптомы (как и рентгенологические признаки сакроилеита) могут появиться значительно позже.
Псориатический артрит легко диагностировать при сочетании с кожными симптомами псориаза. При отсутствии последних ошибки весьма часты. В связи с этим необходимо расспрашивать больного о наличии псориаза у него в прошлом либо у его кровных родственников, а также целенаправленно анализировать клинику суставных поражений. Псориатическому артриту свойственно более мягкое течение, меньшее число пораженных суставов, малая выраженность утренней скованности и асимметричность (хотя нередко существуют варианты с полной симметрией).
Иногда информативна и рентгенологическая картина: асимметричность поражений, эрозии дистальных межфаланговых суставов и несуставных концов терминальных фаланг, у некоторых больных — характерные остеолитические изменения, приводящие к большим разрушениям и укорочениям фаланг, а также пястных и плюсневых костей. Ревматоидный фактор не обнаруживается.
Мультицентрический ретикулогистиоцитоз представляет собой очень редкое системное заболевание, основными признаками которого являются симметричный деструктивный полиартрит и множественные подкожные узелки. Таким образом, по клиническим и рентгенологическим признакам заболевание имитирует РА. Основными отличиями служат мелкие размеры узелков (несколько миллиметров), их обилие и распространенность, множественные локализации (особенно на локтях и пальцах рук, часто на концевых фалангах, изредка даже на лице) и цвет (коричневато-красноватый или желтоватый).
Решающее значение имеет биопсия узелка или синовиальной мембраны, позволяющая обнаружить крупные пенистые клетки, содержащие PAS-положительный материал. Такие же клетки могут быть найдены и в экссудате из воспаленного сустава. РФ не обнаруживается.
Интересно, что при этом заболевании независимо от возраста обнаружен однотипный дефект В-клеток, продуцирующих IgM—РФ. Олигоартрит II типа представляет собой детский (или подростковый) вариант серонегативных спондилоартритов и прежде всего болезни Бехтерева. Действительно детским хроническим артритом, эквивалент которого практически не встречается у взрослых, является только олигоартрит I типа, который явно не следует называть PA — он представляет собой в большей степени офтальмологическую, чем артрологическую, проблему.
Таблица 3.4 Характеристика различных вариантов ювенильного хронического артрита
| Вариант хронического артрита | Соотношение полов | Возраст к моменту начала болезни | Характер артрита | Внесуставные проявления | Прогноз |
| Начало | Равное или | Любой | Обычно | Высокая | Деформирующий |
| системных | преобладание | Детский | полиартрит | лихорадка, | артрит у 25% |
| проявлений | малчиков | кожная сыпь, | |||
| (синдром | гепатоспленомегалия, | ||||
| Стилла) | анеми, | ||||
| серозиты, | |||||
| лейкоцитоз. | |||||
| РФ-позитивный | Преобладние | Поздний | Симметричный | Ревматоидные | Деформирующий |
| полартрит | девочек | Детский | полиартрит | узелки, | артрит у 50% |
| РФ-негативный | То же | Любой | То же | похудание | Деформирующий |
| полиартрит | Детский | Возможны | артрит | ||
| слабо выраженные | у 10—15% | ||||
| системные | |||||
| проявления | |||||
| Олигоартрит, | Преобладание | Ранний | Поражено | Хронический | Стойкий |
| тип I | девочек | Детский | лишь | иридоциклит | артрит не |
| несколько | с риском | характерен. | |||
| суставов; | слепоты | Остаточные | |||
| тазобедренные | у 30—50% | изменения | |||
| и крестцово- | глаз у 10—20% | ||||
| подвздошные | (в том | ||||
| не вовлекаются | числе слепота) | ||||
| в процесс | |||||
| Олигоартрит, | Преобладание | Поздний | Отдельные | Острый | Частое |
| типа II | мальчиков | Детский | крупные | иридоциклит | развитие |
| суставы, | у 5-10%. | спондилоартрита | |||
| преимущественно | Возможны | ||||
| ног. Частое | признаки | ||||
| поражние | синдрома | ||||
| тазоберенных и | Рейтера, | ||||
| крестцово- | псориаза, | ||||
| подвздошных | заболеваний | ||||
| суставов | кишечника | ||||
В настоящее время не вызывает сомнений, что он может встречаться у взрослых людей в возрасте по крайней мере до 40 лет. Первые подобные описания появились в 70-х годах. Синдром Стилла часто бывает источником диагностических ошибок, чему особенно способствует тот факт, что системные проявления болезни нередко предшествуют артриту за несколько месяцев.
Кроме того, умеренно выраженный артрит и тем более артралгии на фоне других, более выраженных симптомов часто не обнаруживаются или недооцениваются. Поэтому в связи с наличием высокой лихорадки, резкого похудания, увеличения печени, селезенки и лимфатических узлов, анемии и лейкоцитоза у многих больных ошибочно диагностируется лимфосаркома или лимфогранулематоз, а при обнаружении серозитов и сыпи — cистемная красная волчанка.
Для правильного диагноза, помимо адекватной оценки суставного синдрома, большое значение имеет характер кожных высыпаний — нестойкие в течение дня, быстро возникающие и исчезающие розовые или красные пятна и полосы различной величины, иногда очень обильные. Основная локализация — туловище (чаще передняя поверхность), плечи и бедра.
Особого рассмотрения заслуживает истинно серонегативный ревматоидный артрит, который полностью соответствует представлениям о классическом РА по критериям АРА, но при котором не обнаруживается ревматоидный фактор. Отграничила этот вариант Л. Г. Гроппа (1985—1987), которая правильно отметила, что если вначале РФ воспринимался лишь как характерный, но не обязательный лабораторный признак ревматоидного артрита, то в последующем он объективно оказался одним из важных факторов дифференциальной диагностики ревматических заболеваний.
Ретроспективно оценивая процесс разделения этих заболеваний, можно заключить, что различия по РФ во всех перечисленных случаях сочетались с существенными различиями в основных патологических процессах. В связи с этим возникает естественный вопрос о значении серонегативности у больных собственно ревматоидным артритом.
При этом следует заметить, что речь идет о большой группе больных: по данным большинства авторов, среди лиц с РА около 20% не имеют ревматоидного фактора.
Представления о серонегативном ревматоидном артрите до последнего времени остаются весьма противоречивыми: от отрицания каких-либо различий по сравнению с серопозитивным РА до признания его отдельной нозологической единицей. Ряд авторов считали серонегативный ревматоидный артрит лишь доброкачественным вариантом серопозитивного РА.
Различия во взглядах на серонегативный ревматоидный артрит прежде всего были связаны с отсутствием достаточно строгого отбора обследуемых больных, в связи с чем в эту группу включались лица с иными заболеваниями суставов. Кроме того, данная проблема ранее рассматривалась недостаточно комплексно.
Практически все работы касались только частных вопросов — клинических, рентгенологических и т. д., что в связи с неоднородностью клинического материала приводило к противоречивым результатам. Отсутствовали сравнительные исследования, посвященные таким важным аспектам, как морфологические особенности серонегативного и серопозитивного РА.
В результате целенаправленных исследований Л. Г. Гроппа, использовавшей строгие диагностические критерии и многостороннее комплексное обследование больных, стало очевидным, что серонегативный ревматоидный артрит имеет существенные отличия от серопозитивного РА, касающиеся как клинико-рентгенологических проявлений, так и общих особенностей иммуно-воспалительного процесса.
Основные отличительные клинические признаки серонегативного ревматоидного артрита — острое начало суставного синдрома с моноартрита крупного сустава (преимущественно коленного или лучезапястного), сменяющегося развитием симметричного полиартрита в течение первого года, редкость утренней скованности, быстро прогрессирующее вовлечение в процесс суставов запястья с частым рецидивированием и ранним нарушением функции на фоне относительно редкого и мало выраженного поражения межфаланговых, пястно-фаланговых и плюснефаланговых суставов, преобладание фиброзных изменений над экссудативными с частым возникновением контрактур.
Характерной чертой может считаться также частое поражение тазобедренных суставов, заканчивающееся в большинстве случаев развитием асептического некроза головки бедренной кости. Значительные отличия суставного синдрома у больных серонегативным РА выявляют при рентгенологическом исследовании: преобладание анкилозирования над эрозивным процессом, менее выраженный остеопороз, диссоциация (на 2—3 стадии) между тяжестью поражения суставов запястья и скромными изменениями пястно-фаланговых и межфаланговых суставов кистей, незначительные изменения суставов стоп.
Внесуставные проявления серонегативного ревматоидного артрита характеризуются значительной частотой генерализованной лимфаденопатии, выраженной амиотрофии и поражения почек (в том числе вторичного амилоидоза). В то же время полинейропатия обнаруживается очень редко, а подкожные узелки вообще не встречаются.
Одной из наиболее ярких отличительных черт серонегативного РА оказалась плохая переносимость больными препаратов золота и D-пеницилламина.
Иммунологически серонегативный ревматоидный артрит характеризуется повышенным содержанием в крови IgA, с уровнем которого коррелируют активность заболевания, типичные рентгенологические признаки поражения суставов запястья и содержание циркулирующих иммунных комплексов.
К особенностям патологического процесса при серонегативном РА относится: слабая выраженность местных иммуноморфологических проявлений (отсутствие макрофагальной инфильтрации, скудная плазмоцитарная реакция) на фоне преобладающих изменений сосудов (фибриноидные изменения стенок, продуктивные эндоваскулиты, тромбоваскулиты) и преимущественного активирования фибробластических элементов.
Перечень наиболее существенных отличий серонегативного ревматоидного артрита от серопозитивного завершают иммуногенетические данные, свидетельствующие о преобладании у серонегативных больных локуса DR1. В то же время DR4, встречающийся более чем у половины страдающих серопозитивным РА, при серонегативном ревматоидном артрите обнаруживают не чаще, чем в общей популяции (приблизительно в 1/4 случаев).
Приведенные данные свидетельствуют о глубоких различиях между серонегативными и серопозитивными РА. Эти различия касаются клиники, течения, реакции на терапию, рентгенологической картины, морфологии, генетической предрасположенности, т. е. тех кардинальных аспектов, на которых базируется разграничение разных заболеваний.
Нельзя исключить поэтому, что серопозитивный и истинно серонегативный ревматоидный артрит в действительности являются разными болезнями. В то же время весьма интересно, что существует небольшая группа больных с так называемым скрытым РФ, при котором классический IgM—РФ, вырабатываемый в небольших количествах, блокирован в иммунных комплексах и поэтому не обнаруживается обычными методами (для его обнаружения при этом необходима предварительная специальная диссоциация иммунных комплексов).
Такие больные по основным признакам заболевания обнаруживают тесную близость с больными типичным серопозитивным РА и должны рассматриваться в общих нозологических рамках.
Сигидин Я.А., Гусева Н.Г., Иванова М.М.
От начала недуга до окончательной и правильной постановки диагноза ревматоидного артрита проходит не один месяц, а иногда период диагностирования затягивается до года. И дело не в квалификации врачей или дороговизне обследований. Проблема кроется в многогранном проявлении заболевания, далеком от классических случаев, которое часто совпадает с симптомами других суставных недугов.
Рабочая классификация ревматоидного артрита
Для удобства врачами создана рабочая систематизация ревматоидного артрита (РА). Вашему вниманию предлагаются только фрагменты систематизации заболевания, чтобы убедиться в разнообразии недуга и его коварстве:
- Артрит способен поражать один, несколько или все суставы, сочетаться с системными поражениями и другими заболеваниями суставов.
- В зависимости от наличия ревматоидного фактора различают артрит серопозитивный и серонегативный.
- Заболевание может прогрессировать быстро или медленно.
- Заболевание характеризуется разной степенью активности.
- Рентгенологическое обследование выявляет наличие околосуставного остеопороза с сужением суставной щели или без, иногда с костными анкилозами.
- Состояние опорно-двигательного аппарата нарушается не всегда, но есть случаи полной утраты возможности самообслуживания.
Особо разнообразное течение принимает недуг у детей и подростков: от относительно легкого до тяжелого с поражением множества суставов, высокой температурой, увеличением печени и поджелудочной железы. Его даже выделяют в отдельный вид – ювенильный.
Заподозрить заболевание можно после простого осмотра больного

Ранняя диагностика ревматоидного артрита довольно затруднительна, поскольку не существует определенного перечня симптомов. А уже в развернутой стадии болезни для постановки диагноза достаточно даже простого осмотра пациента. Но лечение вам будет назначено после комплексного инструментального, клинико-лабораторного и биохимического исследований.
Американская ревматологическая ассоциация определила ряд критериев, которые помогают постановить диагноз:
1. скованность после сна или отдыха,
2. боль при движении или прикосновении хотя бы до одного сустава,
3. отечность тканей вокруг сустава,
4. симметричность припухания суставов,
5. подкожные узелки,
6. рентгенологические изменения,
7. наличие ревматоидного фактора при лабораторном исследовании сыворотки крови,
8. рыхлый муциновый сгусток, выявляемый при изучении синовиальной жидкости,
9. характерные тканевые изменения синовиальной оболочки,
10. тканевые изменения подкожных узелков.
Критерии диагностики ревматоидного артрита 2,3,4,5 оценивает только врач. О классическом ревматоидном артрите свидетельствует наличие семи критериев, причем первые пять должны беспрерывно регистрироваться на протяжении не менее шести недель. Комбинация критериев обуславливает форму заболевания. Так для постановки диагноза вероятного ревматоидного артрита хватает одновременного наличия трех диагностических критериев ревматоидного артрита, которые проявляются не менее трех недель.
Спешим не спеша
Запоздалая диагностика ревматоидного артрита приводит к разрушению сустава и, казалось бы, правильней всего начать эффективное лечение как можно раньше. Но не так все просто. Заболевание поддается лечению только сильнодействующими медикаментами. Их использование при первых подозрительных симптомах может вызвать неоправданные серьезные побочные эффекты и подорвать и без того ослабленный организм. При подозрении на РА врач назначит разностороннее обследование, включающее дифференциальную диагностику ревматоидного артрита. Это займет некоторое время, но взамен вы получите точный ответ: действительно ли имеет место именно ревматоидный артрит, поскольку за ним могут маскироваться еще ряд патологий:
- остеоартрит,
- подагра,
- аутоиммунные заболевания,
- фибромиалгия,
- псориатическая артропатия,
- инфекционные воспаления суставов.
Симптомы могут то появляться на некоторое время, то пропадать на длительный срок. Врачу важно провести осмотр на пике проявления признаков, поскольку пациенту трудно описать свои ощущения максимально полно. Любое заболевание суставов сопровождается болезненностью, что часто приводит к ошибочному диагнозу. Часто больные воспринимают симптомы РА, как обычный дискомфорт, игнорируя их до той поры, пока не наступит потребность обратиться к врачу. Значительно облегчает постановку диагноза сбор анамнеза с ведением дневника. Пациент значительно поможет врачу, если будет записывать частоту обострений, тяжесть и продолжительность возникновения симптомов.
Решаем проблему комплексно
Если нет специфических клинических проявлений болезни, то, может быть, лабораторная диагностика ревматоидного артрита имеет в своем арсенале нужные маркеры недуга? Оказывается и здесь не все так просто. Лабораторного показателя, который однозначно подтверждает наличие или отсутствие РА – не существует, к пребольшому сожалению. При прогрессирующей форме ревматоидного артрита в организме проходят процессы, приводящие к появлению или увеличению концентрации ряда неспецифических показателей, которые в сочетании с клиническими проявлениями и результатами рентгенографии дают возможность поставить верный диагноз.
На пороге лаборатории
Лечащий врач, скорее всего, выпишет несколько направлений в лабораторию, так как для детального изучения состояния организма понадобится и клинический, и биохимический и серологический анализ крови.
Комплексное лабораторное обследование даст информацию о следующих показателях:
- ревматоидный фактор,
- гемоглобин,
- СОЭ,
- уровень антител к ЦЦП,
- количество лейкоцитов,
- уровень общего белка,
- уровень белков острой фазы
Чаще всего определяется ревматоидный фактор (РФ) класса IgM, который является антителами к Fc-фрагменту. Ряд заболеваний сопровождается наличием РФ и есть в крови 6% здоровых людей. В зрелом возрасте процент выявления фактора возрастает до 20% без каких-либо клинических проявлений. Показатель повышается при гепатитах и циррозе печени, туберкулезе и многих инфекционных патологиях.
Выявление РФ само по себе не является основанием для постановки диагноза ревматоидного артрита. В то же время исследование подтвердит диагноз, поставленный на основании клинической картины. Наличие или отсутствие РФ спрогнозируют быстроту и тяжесть течения заболевания.
Общий анализ крови реагирует на присутствие ревматоидного процесса в организме повышением СОЭ, анемией, а иногда и повышением содержания лейкоцитов. При чем, выраженность анемии находится в прямой зависимости от тяжести протекания РА.

Биохимический анализ крови покажет повышенное содержание церулоплазмина и острофазовых белков (С-реактивного и других).
Наиболее информативным маркером РА в последнее время считается наличие АЦЦП. Постоянно совершенствующиеся методики позволили довести чувствительность метода до 80%. Антитела выявляются у 70% пациентов с отрицательной реакцией на РФ, у которых диагностировали ревматоидный артрит.
Все чаще определяют Anti-MCV. Показатель часто выявляется у пациентов с отечными и болезненными суставами.
Синовиальная жидкость тоже претерпевает ряд неспецифических изменений при развитии заболевания.
Жидкость становится мутной, со сниженной вязкостью. Анализ вещества выявляет повышенное количество белка и сниженное количество глюкозы. В синовиальной жидкости определяются комплементы С3 и С4, что говорит о задействовании иммунных процессов.
Всегда ли нужна рентгенография?
Неинформативной окажется рентгенография в начале заболевания. На снимке врач видит только выпот и отек мягких тканей, которые специалист в силе определить и без снимка. При дальнейшем развитии заболевания изменения становятся более очевидными, хотя, опять же, не носят специфического характера. Частичная помощь в постановке диагноза исходит от определения характерной локализации дефектов и их симметричности.
Что препятствует быстрой диагностике ревматоидного артрита? Главная задача рентгенолога – проинформировать лечащего врача о степени разрушения суставного хряща и обширности костных эрозий, что требуется при установлении эффективности медикаментозного лечения.
Ревматоидный артрит – это системное аутоимунное заболевание, характеризующееся болями в суставах, их деформацией и нарушением функции. Подобные проявления есть у многих других суставных заболеваний. Чтобы различать все патологии и назначать правильное лечение, проводится дифференциальная диагностика ревматоидного артрита от артрозов.
Суть патологии
Ревматоидный артрит (РА) – это системная патология, при которой в первую очередь страдают суставы. Заболевание имеет аутоимунное происхождение. Могут поражаться как крупные, так и мелкие сочленения. Первыми проявлениями становятся боль и утренняя скованность. Постепенно костное сочленение изменяет форму, теряет свою функцию.
Отсутствие лечения быстро приводит к потере трудоспособности, человек становится инвалидом.
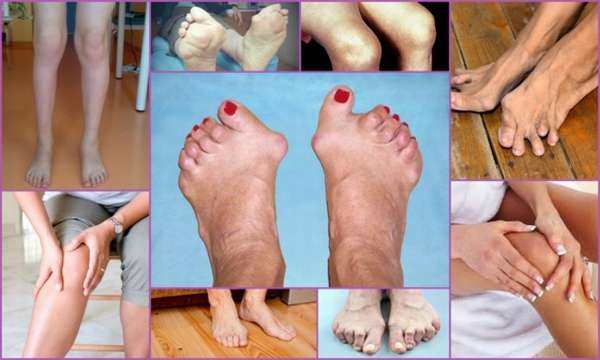
У ревматоидного артрита есть несколько диагностических критериев, на основании которых определяется диагноз и назначается лечение:
- Первоначальное поражение мелких сочленений,
- Обязательное воспаление фаланг пальцев,
- Длительность заболевания более 3 месяцев,
- Наличие утренней скованности продолжительностью не менее получаса,
- Образование вокруг фаланг ревматоидных узелков,
- Наличие в крови специфического ревматоидного фактора,
- Характерные изменения на рентгеновском снимке.
Для постановки диагноза необходимо наличие не менее четырех из перечисленных критериев. Суставной синдром при ревматоидном артрите может протекать по типу моно- или полиартрита. Подобная симптоматика имеется при некоторых других воспалительных заболеваниях. С целью разграничения патологий проводится дифференциальная диагностика, которая включает определение симптомов, проведение лабораторных и инструментальных исследований.
Схожие заболевания
Хронические воспалительные заболевания суставов имеют схожую симптоматику. Диф диагностика в первую очередь основывается на различиях в клинической картине.
Другое название этой болезни – анкилозирующий спондилоартрит. Она характеризуется поражением суставов позвоночника и крестцового сочленения. Первоначально страдает именно крестцово-копчиковое сочленение, поэтому болезнь следует отличать от поражения тазобедренного сустава при РА.
Болезнь Бехтерева характеризуется болями в пояснице и тазобедренных суставах. Постепенно развивается суставная контрактура, в результате которой тело человека приобретает сгорбленный вид. Заболевают в основном молодые мужчины. От ревматоидного артрита патология отличается отсутствием поражения мелких суставов, нет утренней скованности.
Псориатический артрит —, это одно из клинических проявлений псориаза. Первоначально поражаются крупные суставы по типу моно- или олигоартрита. Затем в воспалительный процесс вовлекаются межфаланговые сочленения.
- Первоначальное воспаление крупных, а не мелких сочленений,
- Наличие кожных проявлений псориаза,
- Поражение слизистых оболочек.
Трудность в дифференциальной диагностике заключается в том, что воспаление суставов может возникать при отсутствии специфических кожных признаков псориаза.
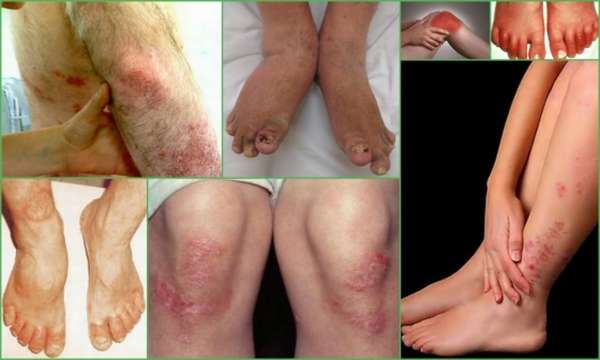
Это воспаление суставов, развивающееся на фоне хламидийной инфекции. Само воспаление имеет не инфекционный, а реактивный характер – возникает от действия антител к хламидиям. Обычно поражаются крупные суставы конечностей – тазобедренный, коленный, голеностопный.
Суставные боли возникают через 2-3 недели после проявлений хламидиоза. Суставной синдром держится в течение нескольких недель, затем проходит самостоятельно. Отличиями от РА являются:
- Связь с хламидийной инфекцией,
- Кратковременное воспаление,
- Отсутствие утренней скованности,
- Признаки воспаления уретры и конъюнктивы.
При болезни Рейтера часто возникают синовиты – воспаления сухожилий.
Это хроническое невоспалительное заболевание суставов, для которого характерно поражение хрящевой ткани. Заболевают обычно женщины среднего возраста, с избыточной массой тела. Может поражаться один крупный сустав, либо несколько мелких.
Отличия остеоартроза от РА – преобладание нарушения двигательной функции над болевыми ощущениями, наличие хруста при движениях.
Это острый инфекционный процесс, вызванный бета-гемолитическим стрептококком. Чаще развивается у детей и подростков. Воспалению подвергаются все крупные сочленения, патологический процесс носит мигрирующий характер. Отличием ревматизма от РА является острое течение, признаки поражения сердца, нервной системы.
Заболевание связано с нарушением обмена мочевой кислоты. Почки не могут выводить мочевину полностью, в результате этого ее соли откладываются в тканях. При подагре страдают обычно мелкие фаланги, особенно большого пальца стопы.
Болезнь характеризуется хроническим течением с периодами ремиссий и обострений. Отличиями от РА являются поражение одного сочленения, наличие специфических подагрических узелков (тофусов) на ушной раковине.
В данном случае обычно развивается односторонний артрит голеностопного сустава. Прослеживается связь с перенесенной травмой. Для посттравматического синдрома характерно кратковременное течение, поражение не только костных структур, но и мышечно-связочного аппарата. Дифференциальная диагностика с РА не вызывает затруднений.
Это патологический процесс, связанный со снижением прочности костной ткани. При остеопорозе поражаются не столько костные сочленения, сколько сами кости. Боли для этой патологии нехарактерны. Диагностика остеопороза основывается на повышении частоты переломов даже при незначительной нагрузке.
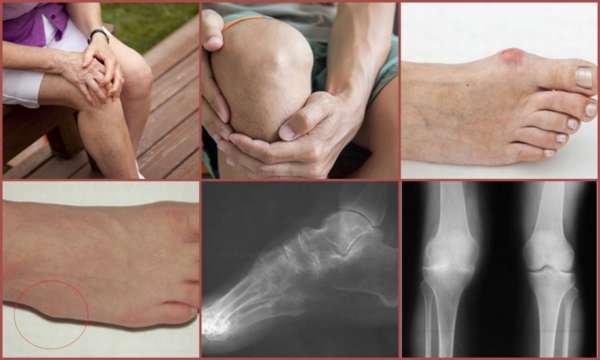
Методы диагностики
Кроме клинической картины, дифференциальный диагноз ревматоидного артрита проводится с помощью лабораторных и инструментальных методов обследования. Для ревматоидного артрита лабораторная диагностика выявляет следующие критерии:
- Наличие специфического ревматоидного фактора,
- Признаки воспаления,
- Значительный рост СОЭ.
Диагностика при других суставных патологиях:
- Болезнь Рейтера – выявление антител к хламидиям,
- Подагра – повышение уровня мочевой кислоты,
- Ревматизм – обнаружение антител к стрептококку,
- Остеопороз – снижение уровня кальция.
В 20% случаев при РА не выявляется специфического фактора. Такой вариант называется серонегативным, его следует учитывать при проведении дифференциальной диагностики.
Большое значение в диагностике имеет рентгенологическое обследование:
Другие патологии имеют неспецифические изменения при рентгенодиагностике.
Ревматоидный артрит —, болезнь, требующая проведения тщательной дифференциальной диагностики с другими суставными патологиями. От правильности постановки диагноза зависит эффективность лечения и прогноз для пациента.
Читайте также:


