Операция при вывихе таранной кости
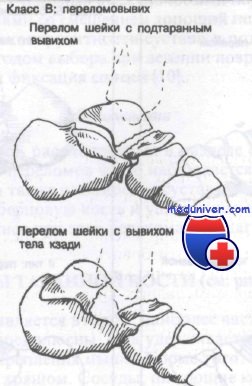
Класс В: переломовывихи таранной кости. При продолжении переразгибания после перелома шейки таранной кости произойдет замыкание таранной кости в вилке голеностопного сустава. При этом стопа замыкается в положении переразгибания при продолжении действия этого механизма. Для возникновения заднего переломовывиха требуется еще большая повреждающая гиперэкстензионная сила.
У этих больных в анамнезе переразгибание с фиксированной в этом положении стопой. Обычные симптомы — выраженная боль, болезненность при пальпации и припухлость.
Для выявления этой патологии, как правило, достаточно рентгенограмм в рутинных проекциях.
Неотложная помощь включает анальгетики, приподнятое положение конечности и экстренное направление к ортопеду для репозиции. Поздняя репозиция связана с высокой вероятностью развития некроза кожи и аваскулярного некроза.
Среди последних отмечают развитие аваскулярного некроза, травматического артрита, некроза кожи и замедленное сращение.
Вывихи таранной кости можно классифицировать по двум типам: полный вывих таранной кости и перитаранный вывих.
При полном вывихе таранной кости последняя полностью вывихнута из вилки голеностопного сустава и ротирована так, что нижняя суставная поверхность обращена назад, а головка таранной кости — медиально. Shepard ввел термин перитаранный вывих, чтобы точнее описать вывих таранной кости из окружающих ее суставов (таранно-ладьевидный и т. д.) и подтаранного сустава.
Перитаранные вывихи можно разделить на медиальные и латеральные в зависимости от положения стопы по отношению к дистальному отделу большеберцовой кости. При более распространенном медиальном типе головка таранной кости пальпируется снаружи.
Латеральный перитаранный вывих встречается реже; при нем головка таранной кости направлена медиально и обычно доступна пальпации.

Перитаранный вывих обычно возникает при повреждении, сопровождающемся инверсией и подошвенным сгибанием стопы. Поскольку кости стопы смещаются медиально, происходит разрыв таранно-пяточной и таранно-ладьевидной связок. Это повреждение наблюдается у игроков в баскетбол, которые приземляются на подвернутую и согнутую в подошвенную сторону стопу. Сильное подошвенное сгибание и инверсия могут привести к разрыву передней, внутренней и наружной связок с отделением таранной кости.
Таранная кость остается в переднебоковом положении, в то время как остальная часть смещается медиально.
В анамнезе у больного тяжелая травма с появлением выраженной боли, припухлости и болезненности при пальпации. При медиальном вывихе стопа смещена медиально, а таранная кость пальпируется снаружи. Кровоснабжение кожи часто нарушено из-за давления таранной кости.
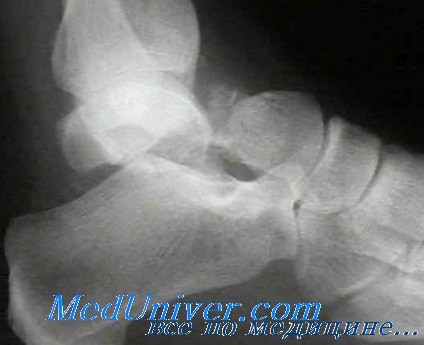
Для выявления вывиха таранной кости достаточно рентгенограмм в обычных проекциях, включая прямую, боковую и косую. Для документирования и исключения имеющихся скрытых переломов после репозиции необходимы снимки.
Полный таранный и перитаранный вывихи могут сочетаться со следующими повреждениями:
1) перелом костей предплюсны;
2) перелом лодыжек;
3) перелом шейки таранной кости;
4) разрыв связок голеностопного сустава и поддерживающих связок предплюсны.
Неотложное лечение закрытых повреждений включает назначение анальгетиков и срочную репозицию для предотвращения некроза кожи. Если срочная консультация ортопеда невозможна, следует попытаться выполнить закрытую репозицию. При медиальном вывихе сначала следует произвести сильную, но плавную тракцию в сторону подошвенного сгибания и приведение, следом за которыми на головку таранной кости оказывают давление, одновременно отводя передний отдел стопы.
При безуспешности показана открытая репозиция. Латеральные вывихи можно репонировать путем приложения сильной тракции за стопу с последующим приведением ее переднего отдела. Открытые вывихи таранной кости вполне обычны. В отделении экстренной помощи не следует репонировать это повреждение. Кожу вокруг раны бреют, рану промывают стерильным физиологическим раствором, сразу же назначают антибиотики и по показаниям противостолбнячный анатоксин. Как и при всех открытых переломах или вывихах репозицию осуществляют в условиях операционной.
Вывихи таранной кости могут осложняться развитием нескольких серьезных нарушений.
1. Аваскулярный некроз таранной кости часто осложняет длительное лечение этих повреждений.
2. Потеря движений в голеностопном суставе и травматический артрит — обычные явления после вывихов таранной кости.
3. Возможен ишемический некроз кожи вследствие давления подлежащей таранной кости.
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
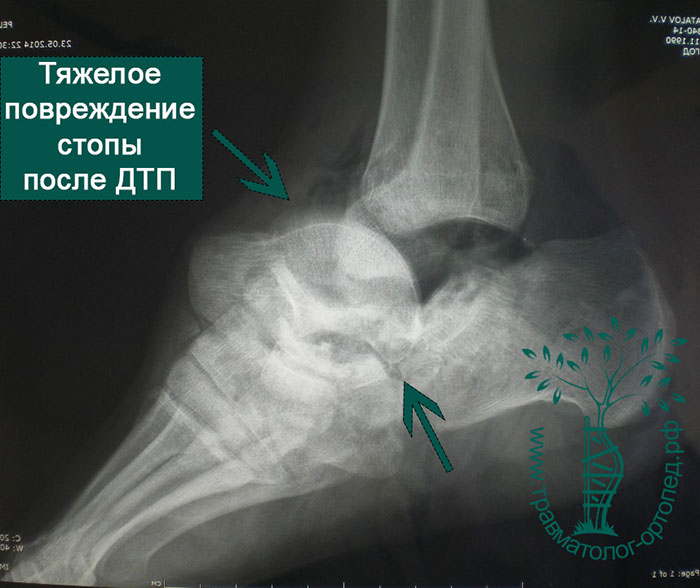
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.

Лечение переломов и переломо-вывихов таранной кости представляет трудную задачу. Это связано как с анатомическими и функциональными особенностями стопы как органа в целом, так и с анатомо-биомеханическими особенностями ее структурных составляющих.
Таранная кость в силу определённых анатомо-биомеханических и функциональных особенностей является ключевой костью стопы. По своему местоположению она является промежуточным звеном между костями голени и всеми дистально расположенными костями стопы, испытывая весьма значительные нагрузки. Переломы таранной кости весьма тяжелы. Лечение их составляет одну из проблем современной травматологии. По данным литературы, стойкая утрата трудоспособности наблюдается в 15-30% случаев [6]. В настоящее время основным методом лечения большинства переломов и переломо-вывихов таранной кости является оператив- ный [1, 2, 4, 7, 8, 9].
Ряд авторов в качестве основной причины неудовлетворительных исходов лечения отмечают развитие посттравматического аваскулярного некроза таранной кости [10]. Неудачи консервативного и оперативного лечения переломов таранной кости, значительное число неудовлетворительных исходов и осложнений в виде тяжёлых деформирующих артрозов и аваскулярных некрозов определили новые пути решения данной проблемы. Необходимо отметить, что само оперативное лечение в виде открытой репозиции перелома и остеосинтеза погружными конструкциями во многих случаях усугубляет течение репаративного процесса. Метод чрескостного остеосинтеза по Илизарову в настоящее время является методом выбора при лечении переломов таранной кости. Методики чрескостного остеосинтеза позволяют обеспечить, в ряде случаев, закрытую репозицию без дополнительной травматизации, не нарушая кровообращения повреждённой таранной кости, а также стабильную фиксацию на период срастания костной и мягких тканей [3,5].
Полученные, в большинстве случаев, положительные результаты лечения различных типов переломов таранной кости аппаратом Илизарова позволили нам значительно расширить показания к его применению и дали возможность дальнейшего развития и совершенствования метода чрескостного остеосинтеза.
Материалы и методы исследования
С целью уточнения диагноза проводится рентгенографическое исследование голеностопного сустава и стопы в прямой и боковой проекциях; в ряде случаев, с целью получения наиболее достоверных данных о степени разрушения таранной кости и голеностопного сустава, показаны рентгено-компьютерная, а также магнитно-резонансная томографии.
Чрескостный остеосинтез аппаратами внешней фиксации при переломах шейки таранной кости
Нами разработаны и успешно применяются оригинальная биомеханически обоснованная компоновка аппарата внешней фиксации (Патент РФ на полезную модель №63671), а также способ лечения переломов таранной кости (Патент РФ на изобретение №2356511), позволяющие производить точную репозицию перелома с устранением всех видов смещений и обеспечивать стабильную фиксацию на период консолидации. Разработанная компоновка аппарата состоит из одной или двух кольцевых опор, устанавливаемых на костях голени и замкнутой опоры, которая устанавливается на стопе. Замкнутая опора представляет две полукольцевые или дуговые опоры с кронштейнами, которые соединяются между собой посредством резьбовых стержней с шарнирами. При этом переднее полукольцо опоры устанавливается на костях среднего отдела стопы, а заднее полукольцо - на пяточной кости. Все опоры соединяются между собой резьбовыми стержнями с шарнирами (рисунок).

Схема чрескостного остеосинтеза и компоновка аппарата внешней фиксации при переломах таранной кости
По достижении обезболивающего эффекта производится закрытая ручная репозиция перелома таранной кости с устранением грубых смещений отломков. При этом особое значение мы придаем устранению ротационного смещения переднего отломка таранной кости. С этой целью передний отдел стопы переводится в положение умеренной пронации. Затем в большеберцовую кость, на уровне ее нижней трети, вводят два винта Шанца и проводят спицу, которые закрепляют в кольцевой (или кольцевых) опоре аппарата. Через пяточную кость, перпендикулярно сагиттальной плоскости, проводят две спицы и закрепляют в заднем полукольце замкнутой опоры. Через кости среднего отдела стопы, не нарушая ее поперечного свода, проводятся две перекрещивающиеся спицы, которые закрепляются в переднем полукольце той же опоры. Опоры соединяются между собой резьбовыми стержнями с шарнирами. Перемещением по резьбовым стержням осуществляют дозированную дистракцию, поворотом переднего полукольца замкнутой опоры по шарнирам в направлении пронации переднего отдела стопы производят репозицию перелома таранной кости. При значительных по величине смещениях таранной кости производится открытая репозиция из малых операционных доступов с устранением всех видов смещений под визуальным контролем. По завершении репозиции, изолированно, через каждый отломок таранной кости проводят спицы, которые закрепляют в кронштейнах, установленных на замкнутой опоре. Операция завершается контрольной рентгенограммой голеностопного сустава в двух стандартных проекциях и рентгенограммой стопы в проекции на таранную кость. Срок лечения в аппарате составляет 2,5-3 месяца.
Чрескостный остеосинтез при переломах блока и переломо-вывихах таранной кости
Переломы и переломо-вывихи блока таранной кости относятся к числу наиболее тяжелых и трудно репонируемых переломов костей конечностей. Как правило, при лечении таких переломов открытое вправление фрагмента (фрагментов) блока таранной кости является наиболее оптимальным. Оперативный доступ осуществляется по боковой или передне-боковой поверхности области голеностопного сустава соответственно смещенному фрагменту блока таранной кости. После репозиции и вправления блока последний временно фиксируется короткими спицами. При таких повреждениях применяется разработанная нами компоновка аппарата внешней фиксации (Патент РФ на полезную модель №63671), а также способ лечения переломов таранной кости (Патент РФ на изобретение №2356511).
Компоновка аппарата также состоит из одной или двух кольцевых опор голени и замкнутой опоры стопы, соединенных шарнирно-резьбовыми системами. Введение винтов Шанца и проведение спиц через большеберцовую, пяточную и кости среднего отдела стопы производится по описанной методике. По достижении репозиции с устранением всех видов смещений через отломки таранной кости проводят спицы и закрепляют в замкнутой опоре аппарата. Аппарат переводится в режим стабильной фиксации. Рана закрывается по общехирургическим правилам. Операция завершается контрольной рентгенограммой голеностопного сустава в двух стандартных проекциях и рентгенограммой стопы в проекции на таранную кость. Срок лечения в аппарате составляет 3 месяца.
Ведение пациентов в послеоперационном периоде
После операции чрескостного остеосинтеза необходимость в стационарном лечении составляет, в среднем, до 2-х недель и зависит от типа перелома, характера и тяжести повреждения тканей. Малая травматичность вмешательства, высокая надежность и стабильность фиксации обеспечивают возможность активного ведения пациентов. Больные могут вставать, ходить с помощью костылей с первого дня после операции. При этом сохраняется возможность активных движений в коленном суставе и суставах пальцев стопы. В случаях открытых вмешательств ведение операционной раны осуществляется по общехирургическим правилам.
Рентгеновский контроль голеностопного сустава проводится перед выпиской из стационара и затем 1 раз в месяц с обязательным осмотром пациента в отделении. Вопрос об удалении спиц и винтов, демонтаже и снятии аппарата решается индивидуально, на основании данных клинико-рентгенологического обследования пациентов.
После демонтажа и снятия аппарата внешней фиксации необходимо выполнение всего комплекса восстановительного лечения. Мы рекомендуем раннее начало активных движений в голеностопном суставе и суставах стопы, которые являются профилактикой развития контрактур суставов. При этом нагрузка на стопу должна осуществляться не ранее 5-6 месяцев с момента травмы при переломах шейки таранной кости и не ранее 8-9 месяцев при переломах блока таранной кости и переломо-вывихах. Все пациенты с переломами таранной кости должны быть взяты на диспансерный учет до исхода лечения с обязательным клинико-рентгенологическим контролем в стационаре не реже 1-1,5 раза в месяц. Восстановление трудоспособности зависит от типа и характера перелома и происходит в течение 3-12 месяцев после демонтажа и снятия аппарата внешней фиксации.
Результаты лечения пациентов с переломами и переломо-вывихами таранной кости и их обсуждение
Проведен анализ лечения 38 пациентов с переломами и переломо-вывихами таранной кости (всего 40 переломов). Пациентов с переломами шейки таранной кости 22 (всего 24 перелома), с переломами блока таранной кости и переломо-вывихами 16. Сроки наблюдений составили от 1 года до 18 лет. Результаты оценивались на основании данных клинико-рентгенологического исследования, а также оценки качества жизни, обусловленного здоровьем.
Применяемая нами комплексная система оценки исходов лечения включала следующие параметры: боль (отсутствие, наличие, степень интенсивности), возможность ходьбы, нагрузки конечности, активность пациента с восстановлением обычного ритма жизни, восстановление трудоспособности, отношение к спорту (что выявлялось на основании данных анамнеза); болезненность при пальпации и выполнении активных и пассивных движений в голеностопном суставе, деформацию, состояние мышц бедра и голени (наличие или отсутствие атрофии), восстановление оси конечности, местные сосудистые расстройства (отсутствие или наличие отеков), результаты измерения движения в голеностопном суставе в градусах, восстановление сводов стопы. При рентгенологическом исследовании оценивались качество репозиции перелома таранной кости, сращение отломков, состояние рентгеновской суставной щели голеностопного и подтаранного суставов, отсутствие или наличие остеопороза. Результаты лечения переломов и переломо-вывихов таранной кости приведены в таблице.
Как следует из данных таблицы, при переломах и переломо-вывихах таранной кости, из 40 случаев повреждений отличные результаты отмечены в 10 (25,0%), хорошие в 16 (40,0%), удовлетворительные в 10 (25,0%), неудовлетворительные - в 4 (10,0%) случаях. При этом из 24 случаев переломов шейки таранной кости, в 8 случаях достигнуты отличные, в 10 случаях - хорошие и в 6 случаях - удовлетворительные исходы; неудовлетворительные исходы лечения не отмечены. Из 16 случаев переломов блока и переломо-вывихов таранной кости, в 2 случаях получены отличные, в 6 - хорошие, в 4 удовлетворительные результаты лечения. В 4 случаях отмечены неудовлетворительные результаты по причине развития тяжелого деформирующего артроза голеностопного сустава и аваскулярного некроза таранной кости, приведших к значительным нарушениям функции нижней конечности, потере работоспособности и значительному снижению активности и привычного ритма жизни. Указанные осложнения вызвали необходимость применения артродезирующих операций с целью восстановления опороспособности конечности.
Результаты лечения переломов и переломо-вывихов таранной кости
Случаи перелома таранной кости составляют менее одной сотой от общей статистики переломов и менее пятой части от числа переломов костей стопы.
Тем не менее, это одна из тяжелейших травм, сложная в диагностике и лечении. Крайне редко наблюдается отдельное травмирование таранной кости, как правило, оно в 65% случаев сочетается с переломами: пяточной кости(10%), медиальной лодыжки (20-29%), других костей бедра и стопы, а также разрывами межберцового синдесмоза.
Анатомия и значение таранной кости

Таранная кость — не из тех костей, которые можно изъять из скелета, пустить на создание, например, Евы и продолжить вполне комфортную жизнь.
Значение этой небольшой, на 70% покрытой хрящевой тканью и не прикреплённой ни к одной мышце косточки, переоценить невозможно.
Располагаясь между берцовыми костями и голеностопом, она практически принимает на себя всю статическую и динамическую нагрузку от тела, перераспределяя её на ступни.
В таранной кости выделяются такие функциональные зоны, как:
- Тело;
- Головка;
- Шейка;
- Задний отросток.
Головкой таранная кость входит в контакт с ладьевидной костью, нижняя её часть соединяется с пяточной костью, а тело с двух сторон обхватывают большеберцовая и малоберцовая кости. На заднем отростке выдаются два бугорка — латеральный и медиальный, разделённые сухожилием.
Вопреки мнению некоторых специалистов, таранная кость довольно хорошо снабжается кровью, благодаря трём артериям: задней большеберцовой, передней большеберцовой и малоберцовой.
Механизмы и причины переломов

Причиной такой серьёзной травмы являются чрезмерные резкие нагрузки в области голеностопа, которые провоцируются:
- Неловким движением во время занятий спортом, балетом и подобными упражнениями.
- Падением с высоты;
- Воздействием тяжёлого предмета на нижнюю часть ноги.
Сильный выгиб стопы в подъёме (как в балетной позиции на носках) может привести к перелому шейки, а обратное сгибание, превышающее запас прочности — заднего отростка. Если же такой перегиб сопровождается подворотом, то возможен разлом наружного отростка.
При вертикальном ударе, кость защемляется между берцовыми и пяточной костями, и происходит компрессионный перелом таранной кости с образованием осколков.
Кроме того, резкое тыльное разгибание плюс осевая нагрузка или сильное подошвенное сгибание часто заканчиваются вывихом или смещением тела таранной кости.
Формы и классификация
Независимо от локализации перелома (шейка, тело, головка), выделяют четыре основные их типа:
- Перелом таранной кости без смещения;
- Перелом таранной кости со смещением, с сопутствующим подвывихом в подтаранном суставе;
- Вывих в таранно-ладьевидном суставе;
- Вывих тела таранной кости в голеностопе.
![]()
Как и другие переломы, перелом таранной кости бывает закрытой и открытой формы.
Симптомы и другие способы диагностики
Симптоматика переломов таранной кости часто схожа с другими травмами в этой области, например, растяжением связок:
- Отёчность и боль в области голеностопа;
- Сильная боль при попытке встать или движении большого пальца;
- При наличии смещения, визуальная деформация голеностопа;
- Заклинивание и крепитация (хруст) отломков при пальпации.
![]()
Если наружный осмотр не дал достоверной картины нарушений внутренних структур кости, необходимо провести рентгенографию в прямой, боковой, косой Broden и Canale проекциях, сделать КТ или МРТ поражённой области для постановки точного диагноза.
Последствия перелома таранной кости стопы
И без того сложная травма тарной кости, зачастую осложняется трещинами костей лодыжки, пяточной кости или разрывом межберцового синдесмоза, что влечёт за собой:
- Повреждение хрящей, нервных волокон и кровеносных сосудов;
- Остеомелит;
- Асептический некроз кости;
- Деформирующий артороз;
- Функциональные нарушения голеностопа;
- Устойчивый болевой синдром.
Первая помощь
Неотложная помощь при подозрении на перелом таранной кости ничем не отличается от таких же мер при любом другом переломе:
- Дать пострадавшему обезболивание: Анальгин, Ибупрофен, Кеторол, Нимесил (таблетированные или в инъекциях).
- Уложить или усадить так, чтобы повреждённая конечность не подвергалась дальнейшей нагрузке.
- Вызвать скорую помощь.
- Если характер травмы позволяет, снять обувь, носки и наложить фиксирующую повязку.
- При обнаружении открытых ран, перед наложением повязки, обработать их антисептиком.
- Прикладывать холод к травмированной области, контролируя время (если это лёд, накрошенный в пластиковый пакет, через каждые 10 минут, снимать на 2-3 минуты), чтобы избежать обморожения.
- При необходимости, самостоятельно, как можно быстрее и бережнее доставить больного в ближайшее медучреждение.
Следует знать, что в случае запоздалого обращения к врачу при переломе таранной кости, последствия могут быть самыми нежелательными от продолжительного лечения и реабилитации, до ампутации части ноги.
Методы лечения
При подозрении на перелом таранной кости, следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Открытая репозиция проводится в случаях:
- Открытых переломов;
- Переломовывихов;
- Невправимых вывихов;
- Смещений более 2 мм;
- Закрытых переломов с подозрением на повреждение мягких тканей;
- Риска развития некроза кости, как следствия компартмент-синдрома.
![]()
Хирургическую операцию по лечению перелома таранной кости необходимо провести не позднее шести часов после травмы.
Применяя такое радикальное вмешательство (разрезы в зонах доступа не менее 7 см), следует уделять особое внимание сохранению целостности сухожилий, сосудов и нервных волокон окружающих сустав.
В современной медицине широко применяется артроскопия голеностопного сустава. Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию.
- Компрессионно-дистракционный остеосинтез. Хирург фиксирует спицами Киршнера обломки, и накладывает стержневой аппарат, удерживающий всю конструкцию в положении для наилучшего срастания.
- Остеосинтез. Через открытый доступ к кости, врач сопоставляет отломки канюлированными (стягивающими) винтами 2,7-4,5 мм. Когда такой длины недостаточно, используются мини пластины с мини-винтами.
- Артродез. Выполняется при раздроблении (некрозе) большого участка или всей таранной кости на осколки, которые нельзя сопоставить. В ходе операции мелкие фрагменты эвакуируются, а оставшиеся кости сустава фиксируются в неподвижном состоянии.
![]()
По окончании операции, конечность фиксируется либо иммобилизующей повязкой, либо стержневым аппаратом в нужном положении.
В постоперационный период пациент принимает антибиотики и обезболивающие препараты. Спустя 1-2 месяца проводится МРТ для исключения аваскулярного некроза.
После недельной обездвиженности конечности, больному показаны небольшие, рассчитанные движения в суставе. Полностью нагружать прооперированную ногу разрешается после трёх месяцев реабилитации.
Восстановительный период
Послеоперационный период может быть отягощён различными осложнениями, развившимися вследствие:
- Некачественного проведения закрытой репозиции;
- Некачественного выполнения остеосинтеза;
- Травмирования систем и тканей в процессе формирования доступа;
- Серьёзных нарушений иннервации и кровообращения внутри сустава;
- Несоответствия нагрузок и несвоевременности восстановительных программ.
![]()
Большое лечебное воздействие оказывают:
- Комплексы ЛФК;
- Акватерапия;
- Лечебный массаж;
- Различные процедуры физиотерапии.
Однако индивидуальный комплекс процедур для каждого отдельного случая составляется лечащим врачом с учётом анамнеза, возрастных, гендерных особенностей и прочих нюансов.
В реабилитационный период не следует форсировать увеличение нагрузок, повышая их постепенно в безопасном режиме. Также не стоит забывать о диспансерном учете и контрольных рентгеновских снимках не реже 1 раза в месяц.
Выводы
Перелом таранной кости — очень опасный, хоть и нечастый вид травмы. Даже при малейшем подозрении на это повреждение, следует срочно обратиться в ближайший травмпункт и провести необходимое обследование для подтверждения или исключения перелома.
В зависимости от тяжести травмы, пройти назначенное лечение и программу полной реабилитации, обеспечивающие максимальное восстановление подвижности сустава.
Читайте также:







