Реферат по теме ревматоидный полиартрит
Ревматоидный полиартрит (РП) – это хроническое аутоиммунное системное заболевание, поражающее суставы. Развивается по типу симметричного полиартрита с поражением внутренних органов. Болезнь является одной из наиболее инвалидизирующих и распространенных ревматических патологий. Ревматоидным полиартритом женщины болеют в 3 раза чаще, чем мужчины.

Код по мкб 10 серопозитивного ревматоидного полиартрита — M05, серонегативного ревматоидного полиартрита — M06.0.
Причины
На данный момент неизвестно, что именно является причиной развития ревматоидного полиартрита. Однако существует несколько теорий, позволяющих предположить, какие именно факторы способствуют началу и развитию заболевания:
- Генетические причины – доказано, что клетки, обеспечивающие иммунитет, могут по-разному реагировать на различных возбудителей инфекций. При сбоях в иммунной системе организм ошибочно принимает собственные клетки за инородные агенты и вырабатывает против них антитела. Что приводит к постоянному повреждению собственных тканей.
- Инфекционные – заболевание может активироваться после перенесения инфекций, которые вызываются вирусом Эпштейна-Барра, ретровирусами, вирусами краснухи, герпеса, цитомегаловирусом.
- Развитие заболевания могут спровоцировать такие причины, как стресс, переохлаждение, травма.
Симптомы

Начало болезни редко бывает острым, болезнь развивается постепенно. Поэтому симптомы не появляются сразу, а нарастают с течением времени.
Для этого заболевания характерно ранее появление неспецифических симптомов, что затрудняет диагностику. Первыми симптомами чаще всего являются:
- хроническая усталость;
- артралгии (боли в суставах);
- похудение;
- температура тела 37,3–37,5;
- тугоподвижность суставов с утра (отмечает около 30% больных).
Такое состояние может длиться месяцами.
Характерным симптомом является повреждение суставов кистей, стоп, запястья, локтевых коленей. Также поражаются мышечные сухожилия в области кисти. Типичный признак ревматоидного полиартрита – поражение суставов одновременно с двух сторон.
Этот комплекс симптомов является типичным для ревматоидного полиартрита.
Запущенный артрит может стать причиной варусной деформации стопы, что приводит к О-образнму искривлению голеней.

Почти во всех случаях заболевания имеет место системность, то есть поражение систем и органов, не относящихся к опорно-двигательному аппарату. Чем больше развивается ревматоидный полиартрит, тем ярче проявляются системные признаки.
Чаще всех остальных симптомов встречаются подкожные узелки в области локтевого сустава.
Их можно наблюдать у каждого десятого заболевшего. Это в основном плотные на ощупь, безболезненные небольшие образования.
Еще одним определяющим симптомом является полинейропатия – поражение большого количества периферических нервов. Больные жалуются на онемение, жжение, зябкость в стопах и кистях рук, но двигательные расстройства – редкое явление. Эти два симптома в основном отмечаются у больных серопозитивным РП.
Ревматоидный васкулит (воспаление стенок сосудов) может проявляться безболезненными язвами в районе голени, эписклеритом (покраснением склеры), точечными омертвениями или кровоизлияниями в сосуды. Последние могут становиться причиной инфарктов и инсультов.
В сердце, кроме воспаления околосердечной сумки, могут отмечаться изменения, вызванные миокардитом или эндокардитом. Могут формироваться пороки сердца, но выраженность их обычно небольшая и на сердечную деятельность они влияют редко.
Поражение легких включает в себя:
- воспаление альвеол;
- ревматоидные узелки в ткани легких;
- воспаление легочных сосудов.
Поражение почек в форме гломерулонефрита встречается значительно реже, чем нарушение их деятельности вследствие принятия большого количества лекарственных препаратов.
Диагностика ревматоидного полиартрита

Для диагностирования ревматоидного полиартрита используют лабораторную диагностику – для этого используют кровь (общий анализ крови, фибриноген, РФ, СРБ, α-глобулины) и суставную жидкость, а также данные рентгенографических исследований.
Одним из самых верных признаков заболевания является обнаружение в сыворотке крови ревматоидного фактора (РФ). Но приблизительно у 1/5 пациентов с доказанным ревматоидным полиартритом он может отсутствовать. На ранних стадиях заболевания РФ также может быть отрицательным.
В общем анализе крови выявляются снижение цветного показателя до 0,8, низкий гемоглобин (не менее 80 г/л), увеличенное СОЭ, может быть небольшое повышение содержания эозинофилов. Количество лейкоцитов и нейтрофилов соответствует норме.
Также в крови отмечается повышенное количество фибриногена, C-реактивного белка (СРБ), α-глобулинов.
Для диагностики раннего ревматоидного полиартрита используется определение антител к циклическому цитрулиннированному пептиду (АЦЦП).
В суставной жидкости выявляются изменения, типичные для ревматоидного полиартрита.

Рентгенографическое исследование необходимо как для постановки диагноза, так и для наблюдения, а также оценки развития заболевания в динамике.
Основными симптомами рентгенологических изменений со стороны суставов являются:
Кроме рентгена, очень желательными являются денситометрия и сцинтиграфия в динамике именно мелких суставов с захватом лучезапястных и голеностопных суставов и скрупулезным подсчетом эрозий.
Прогрессирование ревматоидного полиартрита приводит к развитию анкилозов (неподвижности сустава). Особенно рано они развиваются в мелких суставах запястья, срастающихся в единый костный блок.
Классификация ревматоидного полиартрита

Включает в себя характерную симптоматику, степень его активности, рентгенологическую стадию и функциональные классы.
При положительном РФ заболевание называют серопозитвным, а при отрицательном – серонегативным.Согласно рабочей классификации, принятой в Минске в 2003 году, РП бывает следующих видов:
- По наличию РФ в сыворотке крови – серопозитивный и серонегативный.
- По активности РП может быть в состоянии ремиссии, низкой, умеренной или высокой степени активности.
- Состояние организма подразделяется на четыре функциональных класса, соответственно которым определяются возможности самообслуживания, а также трудоспособности и профессиональной деятельности.
- По стадиям соответственно рентгенологическому состоянию РП делится на околосуставной остеопороз (уменьшение плотности костной ткани), к которому с ухудшением состояния присоединяются сужение околосуставной щели, появление узур и развития анкилоза суставов.
Активность воспаления отражает, насколько быстро развивается болезнь, а также эффективность противовоспалительной терапии. Но если активность процесса низкая, то это не значит, что потерянные ранее функции будут восстанавливаться. На сегодняшний день, к сожалению, это невозможно.
Активность заболевания находится в прямой зависимости от симптомов и некоторых лабораторных показателей.
Дифференциальная диагностика
Узнать ревматоидный полиартрит, как правило, не составляет большого труда. Сложности могут возникнуть только на ранних стадиях заболевания, когда изменений в суставах еще нет, а РФ в крови присутствует не всегда.
РП необходимо отличать от таких болезней:
- анкилозирующего спондилоартрита;
- синдрома Рейтера;
- псориатического артрита;
- остеоартроза;
- подагры.
Лечение

Подход к лечению этого заболевания должен быть комплексным. Основными задачами в борьбе с ревматоидным полиартритом являются:
- уменьшить, насколько возможно, проблемы с опорно-двигательным аппаратом;
- замедлить или приостановить системные проявления;
- профилактика осложнений;
- профилактика побочного действия лекарств.
Только комбинация различных методов лечения является залогом успешной терапии и увеличивает шансы на приостановление патологического процесса и улучшение качества жизни.
Принципы лечения включают в себя основную программу, дополнительные и вспомогательные методы.
Ревматоидный полиартрит относится к хроническим патологиям. Для заболевания характерна стадия обострения, длительность которой варьируется от 1 недели до нескольких месяцев. Обострение сменяется ремиссией — ее продолжительность индивидуальна для каждого больного.
Причины возникновения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Врачи не могут обнаружить точные причины развития заболевания. Есть предположения о взаимосвязи болезни с генетической предрасположенностью. Если у пациента имеются определенные антигены и бактериальная инфекция, то образуются антитела специфического характера. При соединении антител с белками плазмы крови оказывается влияние на оболочки суставов.
Ревматоидный полиартрит является результатом сбоя в функционировании иммунитета. Привести к подобному итогу могут следующие причины:
- переохлаждение организма;
- влияние токсинов и аллергенов;
- стрессы;
- перенесенные травмы;
- наличие инфекции или вирусов;
- сбои в работе гормональной системы.
Типы и проявления
Ревматоидный полиартрит представлен несколькими классификациями. При рассмотрении иммунологических симптомов выделяют следующие типы:
- Серонегативный вид, при котором не удается определить наличие антител – ревматоидного фактора.
- Серопозитивный.
По типу протекания выделяют ревматоидный полиартрит с быстрым и медленным течением. Если рассматривать причины развития заболевания, то имеются следующие виды:
- первичный артрит;
- вторичный артрит, образование которого происходит при наличии других заболеваний суставов;
- ювенильный ревматоидный артрит.

Симптомы заболевания появляются не сразу, так как длительность инкубационного периода составляет от 3 до 30 дней. В большинстве случаев ревматоидный полиартрит образуется после начала воспалительного процесса в лучезапястных суставах и пальцах рук. Для заболевания характерно симметричное поражение костей. Стойкость болезненных ощущений и отечности также присутствует.
Основные симптомы ревматоидного полиартрита суставов представлены следующим образом:
- Снижение степени подвижности.
- Кожные покровы сухие и бледные.
- Боль имеет интенсивный характер.
- Болезненные ощущения усиливаются в ночное и утреннее время.
- По утрам конечности отекают, имеется скованность.
- После разминки улучшение состояния не наблюдается.
- В области поражения суставов возникают ревматоидные узелки.
- Происходит постепенная деформация суставов.
- Пальцы рук и ног приобретают нетипичное положение, становятся уродливыми.
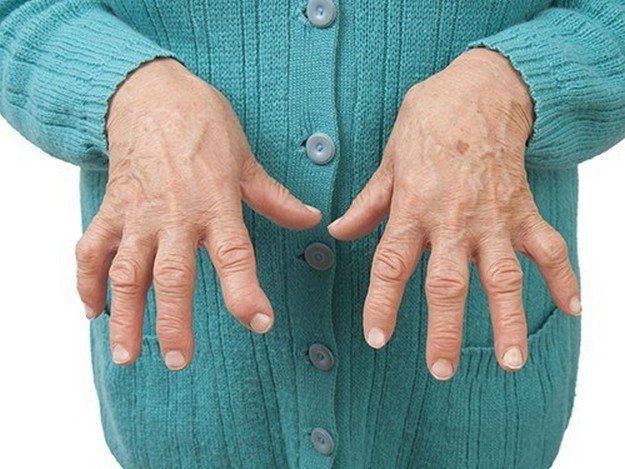
Воспалительный процесс в мелких суставах постепенно распространяется на крупные. Полиартрит на острой стадии представлен ухудшением общего состояния:
- потерей аппетита;
- ознобом;
- увеличением температуры тела;
- уменьшением массы тела;
- слабостью;
- одышкой;
- изменением голоса.

Симптомы артрита могут усилиться во время присоединения иного заболевания. Так, на фоне полиартрита образуются болезни:
- Бурситы.
- Тендосиновиты.
- Поражения тканей мышц.
Стадии
Ревматоидный полиартрит представлен несколькими стадиями развития. На начальном этапе основные симптомы связаны с поражением мелких суставов и утолщением тканей. Появляются первые признаки истончения костей. При переходе на 2 стадию артрита образуются эрозии на тканях костей. В суставах образуются неприятные ощущения, синовиальные сумки становятся отечными, возникают симптомы атрофии мышечной ткани.
На 3 этапе в результате деления клеток происходит уплотнение синовиальной оболочки. У больного ограничены движения, суставная щель сужается, на костях и суставах имеются отложения солей. Последний этап связан с многочисленными эрозиями. Боли в суставах рук и стоп проявляются ярко, а длительность признака достигает нескольких месяцев. Мышечная ткань сильно атрофирована. Привести к такому результату может неправильное лечение или его отсутствие. У больного образуются симптомы анкилоза:
- неправильная фиксация;
- деформация сустава.
Ревматический полиартрит схож с проявлениями ревматоидной формы, однако, у них имеются отличия. При ревматическом полиартрите:
- Патологические изменения формируются независимо от стадии.
- Болезненные ощущения могут перемещаться с одного места в другое («блуждающие боли«).
- Терапию начинают с использования антибиотиков и НПВП (нестероидные противовоспалительные препараты). Применяют препараты, к которым у бактерий имеется чувствительность.
Диагностика и последствия
Диагностика является важным этапом. Перед началом исследования проводится опрос пациента для определения симптомы заболевания. Осуществляется осмотр, во время которого обнаруживаются узелки и поражения симметричного типа.
Лабораторная диагностика является неотъемлемой частью выявления артрита. С этой целью используются следующие анализы:
- Общий анализ крови: у больного присутствует анемия, увеличенное количество лейкоцитов и увеличение скорости оседания эритроцитов – СОЭ.
- Назначаются анализы на выявление ревматоидного фактора.
- Анализу подвергается и моча, в которой обнаруживают белок.
- При биохимии крови увеличены показатели фибриногена, креатинина, мочевины, серомукоида и С-реактивного белка.
- Необходимы анализы синовиальной жидкости. При артрите суставов увеличивается число нейтрофилов и лейкоцитов.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Помимо лабораторных способов исследования, назначаются методы инструментальной диагностики:
- Обзорная рентгенограмма, так как симптомы данного характера являются характерными для ревматоидного артрита.
- Ультразвуковая диагностика органов малого таза и брюшной полости.
- Если нужны дополнительные сведения о причинах артрита и изменениях, то врачи отправляют пациента на магнитно-резонансную томографию или применяют другие методы.
Осложнения ревматоидного артрита возникают из-за простой причины – отсутствия вмешательства. В этом случае возникают системные проявления, образующиеся в течение короткого периода. Осложнения представлены следующими заболеваниями:
- остеопорозом;
- невропатией;
- полимиалгией;
- кератоконъюнктивитом и склеритом глаз;
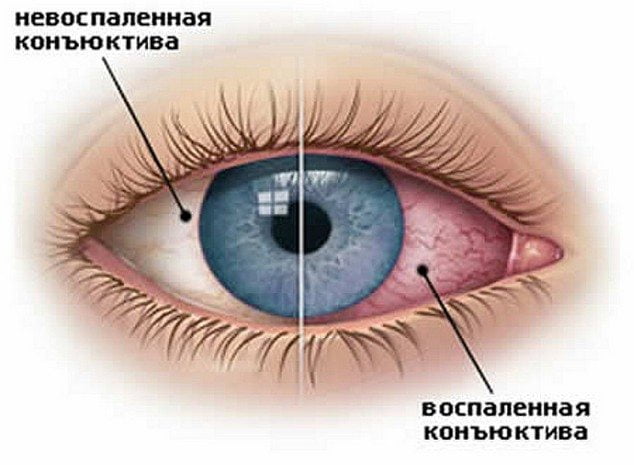
- легочным васкулитом;
- тяжелой анемией;
- поражением сердечной мышцы;
- гломерулонефритом почек;
- бронхиолитом.
Если вмешательство отсутствует, то создается угроза здоровью и жизни больного. Опасными являются состояния, которые указаны в списке:
- Гангрены.
- Инфаркты миокарда.
- Деформация суставов.
- Опухоли онкологического характера.
Ревматоидный полиартрит: лечение
Как лечить ревматоидный полиартрит? Базисная терапия является основой лечения заболевания. Во время лечения можно скорректировать причины появления и механизмы развития артрита. Дополнительно применяют симптоматическое лечение, направленное на ликвидацию проявлений заболевания.
Базисная терапия проводится следующими препаратами:
- Лекарственными иммунодепрессантами — Лефлуномид, Метотрексат, Циклоспорин, Хлорбутин и Циклофосфан. Необходимы для уменьшения степени активности патологических клеток, вырабатываемых иммунитетом пациента.
- Лекарства солей золота — Ауранофин, Тауредон и натрия ауротиомалат. Используются в случаях, когда применение Метотрексата не привело к положительному результату. Обладают высокой эффективностью при начальной стадии болезни, особенно во время развития серопозитивного типа.
- Антималярийные средства — Плаквенил. Уменьшают степень развития воспаления.
- Для подавления бактериальной флоры в синовиальных оболочках используют сульфаниламиды. Представителями группы являются препараты Сульфасалазин и Салазопиридазин.
- Если представленные лекарства не привели к положительному эффекту, то используются иммуносупрессивные средства. К этой категории относится лекарство Пеницилламин.
- Моноклональные антитела — Инфликсимаб и Мабтера.

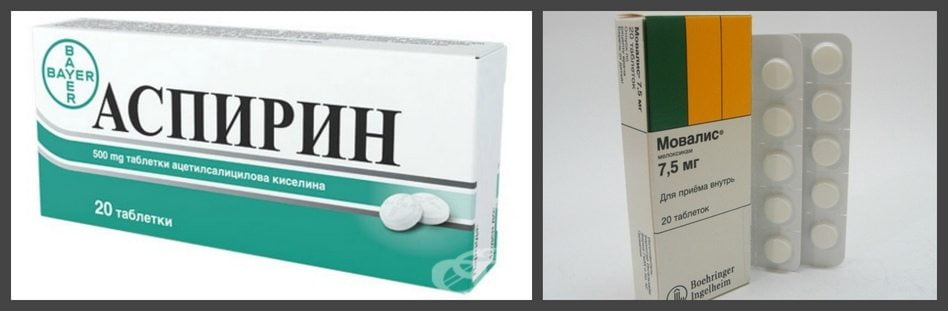
Симптоматическая терапия полиартрита суставов также включает в себя разнообразные группы. Для устранения болевого синдрома и воспалительного процесса применяют нестероидные противовоспалительные препараты:
- Мовалис.
- Кетопрофен.
- Мелоксикам.
- Ибупрофен.
- Аспирин.
- Диклофенак.
Если у пациента во время развития ревматоидного полиартрита суставов возникли осложнения, то прибегают к помощи глюкокортикостероидов. При возникновении сильного болевого синдрома вводят обезболивающее лекарство в сустав. Назначаются следующие препараты:
- Бетаметазон;
- Кеналог;
- Целестон;
- Гидрокортизон.
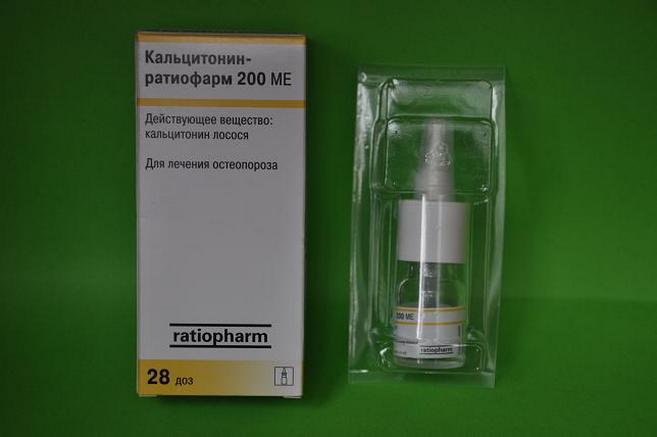
Чтобы устранить остеопороз или предотвратить его появление, используются препараты кальция или гормоны, оказывающие влияние на обмен этого элемента:
- Кальцитонин.
- Кальций-Д3 Никомед.
Для облегчения самочувствия больного применяются мази для суставов с противовоспалительным действием. Также все активнее используются для лечения патологии препараты нового типа, клинически опробованные и доказавшие свою эффективность. Медикаментозная тактика не является единственным методом, так как использование всех возможных способов позволит добиться выздоровления.
Одновременно с медикаментозными препаратами в лечении ревматоидного полиартрита применяются способы физиотерапии:
- Фоно- или электрофорез. Терапия осуществляется с обезболивающими лекарствами.
- Инфракрасное облучение или лазеролечение. Помогают устранять воспалительный процесс.
- Дренаж лимфы и плазмаферез. Помогают снизить концентрацию СОЭ, иммуноглобулинов и антител.
- На стадии ремиссии назначают ЛФК и массаж. Комплекс упражнений составляется под руководством специалиста.
- Ношение корсетов и ортезов.
- Для снятия воспаления и уменьшения боли применяют криолечение.

Если консервативная методика не привела к выздоровлению, а состояние пациента ухудшается, то назначают оперативное вмешательство. Во время операции осуществляется иссечение синовиальных сумок. При необходимости прибегают к помощи эндопротезирования суставов.
Комплексы ЛФК и гимнастики позволяют избавиться от скованности суставов. Кроме того, общеукрепляющие упражнения разрабатывают все группы суставов, что благоприятно влияет на состояние пациента. Все упражнения подбираются под руководством врача. Во время пзанятий выполняют плавные движения и стараются избегать сильных нагрузок. Наличие болезненных ощущений во время выполнения комплекса указывает на необходимость прекратить гимнастику. Примерами лечебных занятий являются гидропроцедуры или плавание.

Лечение ревматоидного полиартрита суставов должно сочетаться с правильным питанием. Диета направлена на обеспечение организма больного полезными элементами и витаминами. Из рациона исключают следующие продукты:
- Некоторые орехи.
- Свинину.
- Цельное молоко.
- Морепродукты.
- Цитрусовые.
- Каши с глютеном.
- Соленые продукты.
- Копчености.
- Вредные добавки.
В меню больного включаются следующие блюда и продукты:
- цельнозерновой хлеб;
- кисломолочная пища;
- овощи;
- фрукты, особенно груши и яблоки;
- мясо и рыба, но нежирные;
- перепелиные яйца;
- перловка и гречка.
Приготавливают пищу на пару или способом варки. Допускается обрабатывать продукты способом тушения. Рекомендуют придерживаться профилактики, которая представлена лечением хронических инфекций и своевременным устранением болезней. На иммунитет положительно влияют закаливание, физическая активность и правильное питание – это важно для людей с предрасположенностью к ревматоидному артриту.
Ревматоидный полиартрит (РПА) – хроническое прогрессирующее системное аутоиммунное воспалительное заболевание соединительной ткани с наследственной предрасположенностью с преимущественным поражением мелких суставов кистей и стоп по типу симметричного эрозивно-деструктивного полиартрита, которое приводит к деформации и тугоподвижности суставов.
Распространенность 0,6-1,3% населения. В России ревматоидным полиартритом страдают по официальным данным 300 тысяч человек, по неофициальным - около 1 миллиона человек. В мире насчитывается 20 миллионов больных. По данным Reuters Health, заболеваемость ревматоидным артритом за последние 40 лет стала более низкой, однако уровень выживаемости не увеличился.
Актуальность проблемы. После 5-10 лет болезни 50% больных теряют трудоспособность, из них 10 % прикованы к постели и нуждаются в постоянном уходе. У остальных 50% больных сохраняется полная или частичная трудоспособность. Наиболее неблагоприятный прогноз наблюдается при наличии висцеритов. У мужчин обычно прогноз лучше, чем у женщин. Больные РА погибают от интеркуррентных инфекций, амилоидоза и сердечно-сосудистых заболеваний.
Этиология: возможно вирус Эпштейна–Барр или микоплазма ( Micoplasmae fermentas , путь передачи – половой) или протей.
Имеется н аследственная предрасположенность - связь с антигенами системы HLA .
1. женский пол (болеют в 3-4 раза чаще),
2. возраст 30-50 лет (заболеваемость с 15 до 55 лет - 0,38%, старше 55 лет - 1,4%, старше 75 лет - 6-16%). Для больных старшей возрастной группы РПА может быть дебютом онкологического заболевания;
3. родственники больных,
4. роды, аборты, климакс,
5. весна и осень,
6. дефекты иммунитета (низкая активность Тс и комплемента),
7. контрактура Дюпиитрена.
Провоцирующими факторами могут быть инфекция (острая или обострение хронической), охлаждение, травма, физическое или нервное перенапряжение. У 79% больных развитию заболевания предшествуют грипп, ангина, обострение хронического тонзиллита, гайморита, отита, холецистита и других очагов хронической инфекции. Обычно через 1—2 недели после этого появляются первые признаки артрита.
Проникшая в сустав инфекция вызывает синовиит с гиперплазией синовия (грануляции, паннус ). К клеткам синовия вырабатываются антитела. Антитела, антигены и комплемент образуют иммунные комплексы , который захватываются нейтрофилами синовиальной жидкости и при микроскопии обнаруживается в них в виде виноградной грозди. Нейтрофил с фагоцитированным комплексом называется рагоцитом.
Циркулирующие иммунные комплексы - это иммунные комплексы в крови. На них в свою очередь вырабатываются антитела. Они называются ревматоидным фактором - антитела класса Ig M к Fc -фрагменту антител класса Ig G .
В результате воспаления суставной хрящ разрушается и замещается соединительной тканью - фиброз сустава, а затем его анкилоз (тугоподвижность) за счёт образования соединительнотканных спаек (шварт). Костная ткань вблизи суставной щели разрушается с образованием кист и краевых дефектов – узур. За счёт остеолиза укорачиваются кости. Более глубокие слои кости разряжаются - остеопороз.
Воспалительный процесс в суставах сопровождается вовлечением суставных связок, сухожилий и близлежащих мышц, что приводит к подвывихам в суставе , их деформации, а следом к нарушению их функции. Воспалённые мышцы атрофируются, а воспаление сухожилия вызывает контрактуры (ограничение движения) в суставах.
Среди широкого спектра медиаторов, принимающих участие в иммунопатогенезе РПА, особенно большое значение придают "провоспалительным" цитокинам , таким как фактор некроза опухоли (ФНО-a), интерлейкин-1 (ИЛ-1) и интерлейкин-6 (ИЛ-6). Иллюстрацией участия этих молекул при РПА свидетельствует факт успешного применения антител к ФНО-a для лечения РПА.
Жалобы на боли, отёчность в суставах. Положителен тест поперечного сжатия: исследователь берет руку пациента и сжимает ее. Пациент с артритом вскрикнет от боли.
Клиника. Заболевание протекает в три стадии.
1 стадия (экссудативная) начинается чаще всего подостро. Появляется стойкая полиартралгия (у трети больных) или артрит, который сопровождающиеся в ряде случаев субфебрильной температурой и ускорением СОЭ (синдром интоксикации). Боли в суставах усиливаются при движении.
Реже болезнь начинается остро с резких болей и выраженной припухлости в суставах, утренней скованности, продолжающейся в течение всего дня, сопровождающейся высокой лихорадкой и полной обездвиженностью больного. Больной не может сжать кисть в кулак, держать ложку, обслуживать себя.
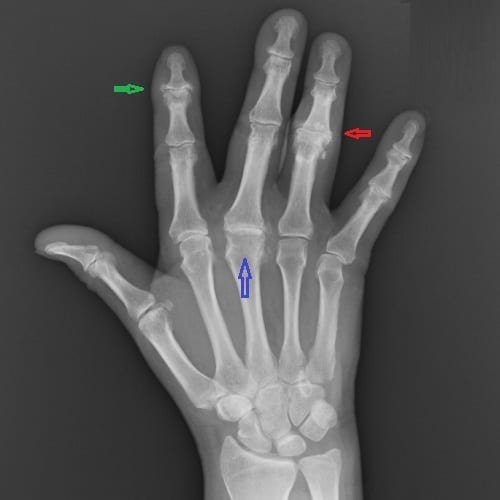
Чаще поражаются второй и третий пястно-фаланговые и проксимальные межфаланговые суставы. На втором месте по частоте поражения - коленные и лучезапястные суставы, реже - локтевые и голеностопные.
В более поздних стадиях (очень редко) может развиться поражение шейного отдела позвоночника .
Из-за отёчности второго и третьего межфаланговых суставов при отсутствии воспаления в первом пальцы приобретают веретенообразную форму. Поражение суставов симметричное при отсутствии летучести с вовлечением в процесс околосуставных тканей.
Некоторые суставы практически всегда остаются незатронутыми. Это так называемые "суставы исключения" - дистальные межфаланговые суставы, первый пястно-фаланговый сустав большого пальца кисти, проксимальный межфаланговый сустав мизинца, грудной и поясничный отдел позвоночника .
1 стадия продолжается в среднем около года: у части больных может наблюдаться уменьшение симптомов артрита или даже наступить полная ремиссия болезни, но чаще болезнь постепенно прогрессирует.
2 стадия - экссудативно-пролиферативная . В эту стадию развивается стойкое, типичное для РПА поражение суставов кисти (ревматоидная кисть):
-сгибательные контрактуры межфаланговых суставов,
- S -образная деформация 2-4 пальцев, Z-образная деформация большого пальца,
-ладонный (волярный) подвывих пястно-фаланговых суставов,
-укорочение пальцев за счёт остеолиза,
-атрофия межкостных мышц.
Такая же картина может наблюдаться и в суставах стопы.
С каждым последующим обострением в процесс вовлекаются новые суставы, вследствие чего одни суставы находятся в более ранней, другие в более поздней стадии процесса.
У 25% больных на сухожилиях в области суставов, на голосовых связках, в паренхиме лёгких появляются ревматоидные узелки - некрозы соединительной ткани, вокруг которых инфильтрация ткани макрофагами и лимфоцитами - ревматоидный нодулёз .
В период развернутой картины болезни у больных появляются похудание, ухудшение сна и аппетита, субфебрильная температура (синдромы интоксикации и астении), лимфаденопатия.
Диагностические критерии РА американского ревматологического общества (1987г):
-утренняя скованность в течение часа,
-артрит не менее чем трёх суставах кисти или стопы,
-подвывихи или анкилозы не менее чем в трёх суставах,
-симметричность поражения суставов,
-наличие ревматоидных узелков,
-характерные рентгенологические изменения,
-наличие в крови ревматоидного фактора.
Диагноз достоверен, если имеются 4 из 7 признаков в течение 6 недель.
Читайте также:


