Операция по удалению грыжи дают квоты
Я работаю врачом четыре года и все это время слышу разговоры, что медицина в России давно не бесплатная.
![]()
На самом деле все не так плохо. Есть сложные операции, которые сделают только за деньги или по квоте, но большинство операций покрывает полис ОМС. Расскажу на примере Москвы, что надо сделать, чтобы вас прооперировали без денег, и за что все-таки придется заплатить.
Все это касается только планового лечения, когда проблемы со здоровьем выявили при обследовании. Острые состояния требуют экстренной медицинской помощи, и ее в любом случае обязаны оказать бесплатно.
О каких операциях речь
В этой статье речь пойдет о болезнях и их лечении — но только по назначению врача. Я понимаю желание погуглить диагноз, чтобы узнать больше о своем состоянии, но лечиться по интернету не советую: это может нанести организму непоправимый вред.
Лечить людей сложно. Перед тем как начать практиковать, врачи учатся минимум восемь лет, а потом всю карьеру продолжают совершенствовать свои навыки. Поэтому не доверяйте лечение никому, кроме врачей.
Но лечиться тоже сложно, даже по рекомендации врача. Если болезнь не очень сильно беспокоит, лечение часто откладывают на потом. Как врач, я считаю, что себя стоит перебороть: ведь чем сильнее запустить болезнь, тем сложнее ее вылечить. Но, как человек, я знаю, что легче сказать, чем сделать.

Кроме желчекаменной болезни по ОМС чаще всего оперируют грыжи, липомы, варикозное расширение сосудов, а всего в списке бесплатных плановых операций более двух тысяч наименований. Полный список можно скачать с сайта Московского городского фонда ОМС.
Если врач рекомендует вам операцию из списка фонда ОМС и вы твердо намерены лечиться, нужно пройти несколько этапов.
- Выбрать больницу
- Выбрать врача
- Оформить документы на госпитализацию
- Сдать анализы
- Лечь в больницу
- Пережить операцию
- Выписаться
Выбрать больницу
По полису ОМС можно оперироваться в любой государственной городской больнице. Вы не обязаны никому объяснять, почему выбрали то или иное учреждение. Это может быть рекомендация знакомых, результат всестороннего исследования, знак высших сил — что угодно.
Исследование можно начать с рейтинга Мосгорздрава. Его составляют на основе нескольких критериев — в первую очередь отзывов пациентов.
Кроме рейтинга я бы советовал учитывать, как далеко находится место будущей операции от вашего дома. Ехать домой два часа с пересадками после операции — удовольствие сомнительное. Организму требуется время на реабилитацию, и предсказать все реакции невозможно. Скорее всего, швы не разойдутся, но можно, скажем, потерять сознание в метро.

После того как вы определитесь с больницей, стоит в нее позвонить и узнать, когда вас готовы принять. Отделение, в котором вы планируете делать операцию, может быть закрыто на ремонт или карантин — или просто переполнено. Об этом лучше узнать заранее.
Выбрать врача
Следующий шаг — выбрать врача, который будет вас оперировать. Начать проще всего с сайта больницы. Найдите нужное вам отделение, например офтальмологию, кардиологию, лор-заболевания. Там публикуют списки докторов, работающих в отделении.
На каждого врача собрано короткое досье: стаж, категория, достижения. Я советую ориентироваться не на стаж и категорию, а на ученые звания, научные публикации и участие в международных конференциях. По моему опыту, пациенты чаще выбирают врачей в возрасте и с большим стажем: мол, советская школа и старая закалка. Но это не всегда разумно.
Например, в одной из больниц, где я работал, врач с тридцатилетним стажем делал все операции ровно так, как его научили 30 лет назад. Его не волновало, что медицина с тех пор кое-чему научилась. В том же отделении трудился молодой доктор. Он мог часами беседовать с пациентами, чтобы найти наилучший метод лечения. А еще он раз в три месяца публиковал статьи в зарубежных медицинских журналах и постоянно выступал на международных конференциях. Профессионализм не всегда зависит от стажа.
Оформить документы
Получить направление на госпитализацию. Без направления операцию не сделают, выдать его должен хирург из поликлиники. Записаться к нему можно напрямую, минуя терапевта. На прием возьмите результаты обследований, которые выявили проблему, а также заключения других врачей.
Направление выдают в конкретную больницу, поэтому я советую сразу сказать хирургу, какую вы выбрали. По закону выбор места лечения остается за пациентом. Поэтому, если хирург настаивает на определенной больнице и не хочет давать направление в вашу, сошлитесь на пункт 15 приказа Минздравсоцразвития РФ № 406н. Если не выбрать больницу самому, врач направит в одну из ближайших.

В направлении указывают диагноз и основания, по которым необходима операция
Уточнить список документов для госпитализации. В общем случае для госпитализации достаточно паспорта, полиса ОМС и направления из поликлиники. Но бюрократия бывает непредсказуемой, поэтому перед посещением больницы я советую позвонить в консультативно-диагностический центр или поликлинику при больнице и узнать точный список документов.
Завести медкарту. Это можно сделать в амбулаторном отделе или поликлинике при той больнице, где вас будут оперировать, — в регистратуре или на информационной стойке. В крайнем случае можно спросить любого сотрудника, где проходит плановая госпитализация. После оформления медкарты вас направят к хирургу для беседы.
В недалеком будущем медицинская документация должна стать электронной. Данные пациентов из поликлиник и стационаров будут синхронизироваться, и новую медкарту можно будет не заводить. Но на начало 2019 года это еще не работает.
Встретиться с врачом. Доктору важно узнать как можно больше о вашем здоровье: чем вы болели, как лечились, делали ли уже какие-то операции. На медицинском языке это называется сбором анамнеза. Врач также расскажет о предстоящих расходах. Саму операцию проводят бесплатно, но полис не покрывает стоимость некоторых материалов, например при грыже это эластичные бинты и сетчатые имплантаты для выполнения пластики грыж.
После беседы вам выдадут список необходимых анализов и исследований, а также сообщат примерную дату операции. Направление из поликлиники не выкидывайте: на нем распишется заведующий хирургическим отделением и его еще попросят показать, когда будут вас госпитализировать.
К сожалению, бывает так, что лечащий врач предлагает положить пациента в больницу за вознаграждение, например говорит, что есть знакомый врач, который хорошо оперирует, но попасть к нему непросто.
Я с подобным связываться не советую. Во-первых , вас могут посадить за дачу взятки. Во-вторых , все то же самое можно сделать бесплатно. А если хочется заплатить за одиночную палату или дополнительные услуги, это можно сделать официально, через кассу — и получить налоговый вычет за лечение.
Сдать анализы
У всех анализов и исследований есть срок годности, и он не очень долгий. Например, для общего и биохимического анализа крови это всего две недели. Если вы сдавали кровь раньше, то результаты анализа уже недостаточно информативны. А хирургу важно знать, что происходит с вашим организмом прямо сейчас. Поэтому вас попросят все пересдать: вдруг вам уже противопоказано любое оперативное вмешательство.
Список исследований почти везде одинаков — это анализы крови и мочи, ЭКГ, флюорография и УЗИ. Если есть хронические заболевания, список могут расширить. Скажем, если у человека проблемы со щитовидкой, его попросят сделать анализ на определение уровней гормонов щитовидной железы, а при бронхиальной астме — пройти функциональные тесты.

Результаты анализов и исследований надо принести врачу, который будет делать операцию. Если все в порядке, он сообщит дату, когда надо ложиться в больницу. В случае каких-то проблем хирург может отправить на консультацию к другому специалисту. Например, если кардиограмма покажет аритмию, придется идти к кардиологу и он уже будет решать, не помешает ли это операции. Иногда бывает, что риск слишком велик. Если у пациента небольшая грыжа, но при этом проблемы с легкими и обменом веществ, то лучше походить с грыжей, чем ложиться на операцию с непредсказуемыми последствиями.
Если не хочется ждать, можно обратиться в любой коммерческий медицинский центр. УЗИ, кардиограмму и флюорографию выдадут в тот же день, а результаты анализов — максимум через два дня. Там же можно получить консультацию нужного специалиста, если по каким-то причинам не удается попасть к нему на прием по бесплатной линии. Это добавит к чеку еще полторы-две тысячи рублей.
| УЗИ вен нижних конечностей | 4000 Р |
| Биохимический анализ крови | 3000 Р |
| УЗИ желчного пузыря | 1800 Р |
| Рентгенография грудной клетки | 1800 Р |
| Анализ крови на носительство инфекций | 1790 Р |
| Коагулограмма | 1720 Р |
| ЭКГ | 1500 Р |
| Общий анализ крови | 800 Р |
Лечь в больницу
В назначенный врачом день надо будет явиться в приемное отделение больницы. При себе надо иметь паспорт и полис, результаты анализов и консультаций, а также направление из поликлиники, подписанное заведующим отделением. Кроме того, советую взять сменную одежду и предметы гигиены: не после всякой операции можно уехать домой в тот же вечер.
В приемном отделении заведут историю болезни. Это главный документ, куда будут записывать все, что произойдет с вами в больнице: информацию об исследованиях, протокол операции, дневники ежедневного состояния.
История болезни — это не то же самое, что медкарта. Медкарту ведут постоянно, в ней содержится вся информация о здоровье человека. А историю болезни заводят на каждую госпитализацию. После выписки ее сдают в архив, а пациент получает краткую версию документа — выписной эпикриз.
После оформления документов медсестра проведет вас в отделение и положит в палату.
Палаты бывают бесплатные и платные. Бесплатные палаты в профильных отделениях больниц обычно на 3—6 человек , с санузлом и душевой. Платные палаты рассчитаны на одного-двух человек. Там всегда свежий ремонт, телевизор, даже вайфай. Цены в московских больницах начинаются с 2000 рублей — это сутки в двухместной палате.
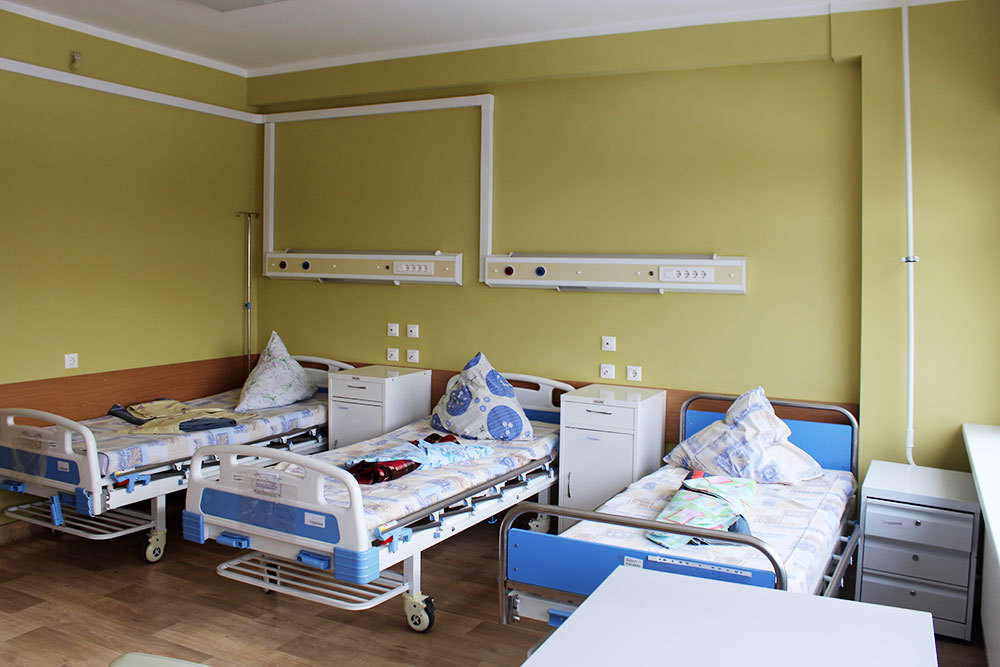
Так выглядит бесплатная палата 
Р в сутки" width="2000" height="1826" class=" outline-bordered" style="max-width: 1000.0px; height: auto" data-bordered="true"> Вип-палата в московской горбольнице № 31 за 14 900 Р в сутки
Пережить операцию
Чаще всего операция проходит в день госпитализации: утром человек приходит в больницу, а через несколько часов его оперируют. Длительность плановой операции зависит от болезни. Скажем, при желчекаменной болезни это 40—60 минут , а при серьезной грыже — несколько часов. После операции, если все проходит по плану, пациент возвращается в палату.
Эндоскопическая хирургия и современные методы восстановления помогают сделать так, что во время операции организму причиняется минимальный вред, а после нее он быстро приходит в норму. Поэтому после простой операции, например удаления желчного пузыря или липомы, вас могут выписать в тот же день — как только отойдете от наркоза. Как показывает мой опыт, когда человек чувствует себя здоровым, его в больнице не задерживают.

Я слышал истории про то, что пациентов выписывают из больницы прежде, чем они успевают поправиться. По моему опыту, врач не выпишет человека, если не считает его здоровым. Если это все-таки случится, на врача можно пожаловаться в Минздрав и он ответит за свою халатность. Больницы теперь обязаны отвечать на все жалобы и комментарии, даже в социальных сетях.
Но мне хотелось бы напомнить, что пациент и врач находятся на одной стороне и показное разделение на клиента и поставщика услуг только вредит процессу лечения. Медицина пока не достигла такого уровня, чтобы врач мог всегда гарантировать определенный результат лечения или отсутствие осложнений.
Если вы чувствуете себя плохо или считаете, что врач что-то сделал не так, лучше попробовать сначала поговорить с ним лично и все объяснить. Возможно, жаловаться и не придется.
Выписаться
Перед тем как отправить вас домой, на руки вам выдадут выписной эпикриз — это копия истории болезни, где записано все, что с вами делали в больнице. В нем также будут рекомендации врача. В течение нескольких недель после операции нельзя поднимать тяжести, иногда нужно придерживаться специальной диеты. Даже самая простая операция — это все равно большой стресс для организма, и какое-то время после нее он ослаблен. Если проигнорировать советы врача, есть риск снова оказаться в больнице.
Во многих больницах используют специальные косметические швы из особых нитей, которые через несколько дней после операции рассасываются сами. Но если швы обычные, надо будет периодически делать перевязку. Для этого не обязательно ехать в больницу, все можно сделать в своей поликлинике.

В выписном эпикризе пациенту важен диагноз и рекомендации врача. Результаты анализов, обследований, история заболевания, подробности операции — информация больше для специалистов, которые будут наблюдать человека позже
Грыжа межпозвонкового диска — одна из частых причин болей в спине, а от периодических спинальных болей в пояснично-крестцовой области страдает от 60 до 80% взрослого населения Земли [1] . Лечение грыж межпозвонковых дисков чаще всего длительное и консервативное, но при отсутствии эффекта можно прибегнуть к хирургическому вмешательству.
Наиболее распространенной в настоящее время является операция с удалением пораженного диска — дискэктомия. Также в процессе операции могут быть удалены участки связок, остеофиты, фрагменты тел или дуги позвонков (ламинэктомия). Для уменьшения давления на нервные корешки производится укрепление соседних позвонков с помощью специальных вставок или стержней. Все эти операции выполняются при открытом доступе, то есть с разрезом кожи.
Более современная версия дискэктомии — микродискэктомия. Это операция, проводимая с помощью мощного микроскопа. Использование микроскопа позволяет проводить сложные высокоточные операции, меньше повреждать окружающие ткани и уменьшить выполняемый разрез.
Еще одним направлением развития спинальной хирургии являются малоинвазивные операции, без разрезов. В этом случае сокращается период восстановления после операции и достигается хороший эстетический эффект. Все виды операций по удалению грыжи позвоночника имеют свои показания и противопоказания. Но если раньше не было никаких альтернатив, кроме открытой операции, то теперь у пациента и нейрохирурга есть выбор.
Виды малоинвазивных операций по удалению грыжи позвоночника
Все подобные вмешательства можно разделить на две группы: эндоскопические операции по удалению грыжи межпозвонкового диска и нуклеопластика.
Эндоскопическая дискэктомия
В настоящее время это один из самых востребованных методов операции по удалению грыжи позвоночника.
Преимущества эндоскопических операций:
- визуальный контроль уменьшает вероятность повреждения нервного корешка;
- минимальное повреждение тканей — для операции нужен разрез около десяти миллиметров;
- отсутствует необходимость удалять участки позвонков или связок для облегчения доступа, а значит, сохраняется естественная стабилизация позвоночно-двигательного сегмента;
- уменьшается боль в период восстановления, пациент может быть выписан из клиники уже на следующий день.
- некоторые виды грыж анатомически не подходят для эндоскопии: например, медианные грыжи в шейном сегменте позвоночника чаще требуют операцию с открытым передним доступом.
Эндоскопическая дискэктомия выполняется с использованием эндоскопа, при помощи которого хирург видит область операции. Для введения эндоскопа нужен разрез около 10 мм — этого достаточно, чтобы специальными инструментами удалить то, что сдавливает нерв. Вмешательство проводится под общим наркозом, длительность операции — около часа.
Практикуется также микроэндоскопическая дискэктомия — сочетание эндоскопической техники и микрохирургических манипуляций. Разрез при этом составляет 12 мм.
Показания к эндоскопической операции по удалению грыжи позвоночника:
- грыжа межпозвонкового диска, подтвержденная МРТ;
- болевой синдром более 4 недель;
- отсутствие эффекта от консервативной терапии.
- нестабильность в позвоночно-двигательном сегменте;
- остеофиты, спондилолистез, сужение позвоночного канала;
- повторные грыжи межпозвонковых дисков.
Нуклеопластика
Это операция, при которой не требуется удалять диск целиком. Мишенью для нуклеопластики является только ядро межпозвонкового диска.
Цель нуклеопластики — уменьшить давление в пульпозном ядре межпозвонкового диска. При этом уменьшается выбухание фиброзного кольца, и в результате прекращается сдавление нервного корешка. Существуют различные виды нуклеопластики в зависимости от типа действующей силы:
- холодная плазма;
- гидропластика (жидкость под давлением);
- механическое воздействие;
- радиочастотная абляция;
- лазерное излучение.
Лазерное воздействие, или вапоризация, вызывает резкое повышение температуры, при этом происходит испарение ядра. Однако этот метод нередко приводит к осложнениям — ожогам окружающей ткани, что ухудшает заживление.
Наиболее распространенным методом является действие холодной плазмы, или коблация (сокращение от cold ablation, холодное разрушение). В отличие от лазерного или радиочастотного воздействия коблация не обжигает ткани. Применение холодной плазмы в медицине началось еще в 80-х годах, а первый прибор на основе холодной плазмы был предложен в 1995 году. С этого момента метод коблации активно развивался.
Процедура нуклеопластики проводится под местным обезболиванием. Точность обеспечивается постоянным рентгенологическим контролем. Через прокол 2–3 мм к ядру диска подводится игла с электродом, через который на ядро воздействует холодная плазма. В результате уменьшается размер пульпозного ядра, фиброзное кольцо больше не сдавливает нервный корешок. Вся операция занимает полчаса, госпитализация пациента не требуется.
Показания к нуклеопластике:
- наличие грыжи или протрузии межпозвонкового диска;
- выраженный болевой синдром;
- отсутствие эффекта от консервативного лечения в течение трех–четырех недель.
В 70–80% случаев применения нуклеопластики наблюдается положительный результат.
Однако не всегда расположение или строение грыжи позволяет применять малоинвазивные технологии. При некоторых видах грыж предпочтение отдается операциям открытого типа.
Грыжи межпозвонкового диска можно распределить по уровню их расположения в позвоночнике, по положению грыжи в диске, а также по особенностям строения самой грыжи.
По локализации, или уровню расположения, можно выделить:
- грыжи пояснично-крестцового отдела позвоночника, самые часто встречающиеся, более 80% случаев радикулита связаны именно с грыжей диска [2] ;
- грыжи шейного отдела встречаются гораздо реже, около 4% от всех дегенеративно-дистрофических поражений позвоночника [3] ;
- грыжи грудного отдела позвоночника являются самыми редкими.
По расположению грыжи относительно средней оси позвоночника можно выделить такие виды, как:
- срединные (медианные, центральные) — грыжи, которые расположены по центру относительно середины позвонка, могут сдавливать половину спинного мозга или полностью;
- парамедианные — грыжи, которые смещены от центральной оси; опасность данного вида грыжи — сдавление спинного мозга с одной из сторон;
- боковые (латеральные) — грыжи, которые растут вбок и прилежат к дужкам позвонков;
- фораминальные — грыжи, проникающие в межпозвонковое отверстие, в котором проходят нервные корешки; особенность этих грыж — сильная боль.
Грыжи межпозвонкового диска различаются также по стадиям образования:
- небольшое выпячивание диска — 2–3 мм;
- протрузия — выпячивание размером более 5 мм;
- экструзия — практически все ядро выступает за пределы межпозвонкового диска.
Заключительным этапом будет постепенное разрушение диска и срастание соседних позвонков между собой.
В отдельный тип выделена секвестрированная грыжа. Она возникает, когда от грыжевого выпячивания отделяется участок ядра и попадает в спинномозговой канал.
Независимо от выбранного метода удаления грыжи позвоночника, процесс лечения включает в себя три этапа:
- подготовку к операции (проведение обследования, консервативное лечение при необходимости);
- непосредственно хирургическое вмешательство;
- восстановительный период после операции.
Подробнее рассмотреть каждый из этапов можно на примере эндоскопического удаления грыжи диска позвоночника, так как эта операция широко применяется и хорошо себя зарекомендовала.
Подготовка к операции
Перед эндоскопической операцией врач проводит осмотр пациента, анализирует предыдущее лечение. Операция назначается только в том случае, если консервативная терапия проводилась в адекватном объеме в течение четырех месяцев и не принесла результата. Также перед операцией может потребоваться проведение МРТ позвоночника с продольными срезами. Врач оценивает результаты обследования, обсуждает с пациентом возможные исходы. Если операция проводится под общим наркозом, то пациент также встречается с анестезиологом.
Проведение операции
Операция проводится в положении пациента на боку или на животе. С помощью небольшого надреза хирург формирует канал для доступа к грыже. При этом ткани обычно не разрезаются, а аккуратно раздвигаются, в результате ускоряется восстановление после операции. В созданный канал вводится специальный эндоскоп, который позволяет хирургу увидеть область операции и аккуратно удалить все, что привело к сдавлению нервного корешка. После удаления хирург извлекает все инструменты и накладывает небольшой внутрикожный шов на место разреза. Процедура длится около часа.
Восстановление после операции
Обычно через два часа после эндоскопической операции пациенту разрешают вставать, а если все прошло хорошо, то уже через 12–24 часа выписывают домой. В некоторых случаях хирург может назначить прием нестероидных противовоспалительных средств. Также необходимо избегать нагрузок, в частности наклонов и поворотов, особенно в первые недели после процедуры.
Благодаря современным малоинвазивным операциям пациенты могут избавиться от проблем, вызванных грыжей диска, и быстрее вернуться к обычной жизни. К сожалению, даже самые современные методы не дают 100% гарантии излечения. Также бывают случаи рецидива грыж, особенно при несоблюдении рекомендаций специалиста. Поэтому для успешного лечения очень важно взвешенно выбирать врача и тип операции.
«Удаление грыжи межпозвонкового диска, тем более с использованием видеоэндоскопических технологий, — это серьезное хирургическое вмешательство. Поэтому важно все правильно спланировать и реализовать. Часто пациент выбирает специалиста, руководствуясь информацией, опубликованной на форумах. Однако желательно все собранные сведения проверять на месте — обратиться в клинику и побеседовать лично со специалистом.
Выбрать хирурга, решениям которого пациент может полностью доверять, — приоритетная задача. Первичная консультация поможет лично познакомиться с врачом и по результатам обсуждения принять решение. Большую роль играет полноценное обследование перед операцией. Особое внимание стоит уделить клиникам, которые специализируются на неврологии и нейрохирургии и имеют соответствующее оснащение.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-014505 от 6 июля 2017 года выдана Департаментом здравоохранения г. Москвы.


Грыжа позвоночника может существенно ухудшить качество жизни, вызывая боль и ограничение подвижности, поэтому требует квалифицированного лечения.

Стоимость удаления грыжи межпозвонкового диска определяется индивидуально в зависимости от особенностей организма пациента.

Узнать больше о клинике, а также возможных вариантах лечения грыжи межпозвонкового диска можно, записавшись на прием в специализированную клинику.

Удаление грыжи межпозвонкового диска с использованием видеоэндоскопических технологий способствует снижению болевых ощущений в послеоперационный период.

При выборе клиники для лечения грыжи межпозвонкового диска стоит обратить внимание на наличие лицензий, оснащенность, а также квалификацию персонала.
Не забывайте о простейшей профилактике: при сидячей работе каждые час–два вставайте с кресла и делайте небольшую разминку — хотя бы пройдитесь по офису. Следите за осанкой, сохраняйте правильное положение. Старайтесь больше двигаться.
Остеохондроз , тяжелая физическая работа и возрастные изменения часто приводят к образованию межпозвоночных поясничных грыж. Чаще всего они обнаруживаются на уровне L3-L4, L4-L5 и L5-S1, поскольку именно эта его часть испытывает самые большие нагрузки. По мере прогрессирования заболевания неизбежно возникают боли разной степени интенсивности, как в спине, так и в ногах. Нередко они надолго лишают человека трудоспособности и покоя.

Но болевой синдром не самый опасный спутник грыжевого образования. При особом его расположении или больших размерах возможно развитие не только онемения конечностей и их пареза, но и нарушения кровоснабжения конского хвоста (продолжение спинного мозга в поясничном отделе позвоночника), что может послужить причиной парализацией ног даже у людей молодого возраста. Поэтому важно проводить комплексное лечение заболевания и при необходимости решаться на удаление поясничной грыжи.

Показания к операции
Операция по удалению грыжи поясничного отдела проводится строго по показаниям. Она является крайней мерой и необходима исключительно при отсутствии положительных изменений в состоянии больного на фоне длительного прохождения курса консервативной терапии, что сопровождается:
- выраженным болевым синдромом, обусловленным постоянно нарастающим давлением на нервные окончания;
- утратой контроля над опорожнением мочевого пузыря и кишечника, эректильной дисфункцией у мужчин, что спровоцировано ущемлением конского хвоста , иннервирующего органы малого таза;
- снижением чувствительности конечностей, вплоть до пареза или паралича;
- увеличением грыжевого образования до 7 мм и более.

В экстренном порядке оперируются секвестрированные грыжи осложненные выраженным болевым синдромом, анталгической позой, развитию неврологических осложнений (слабость в ноге), нарушение функций тазовых органов, т. е. те, содержимое которых более не удерживается фиброзным кольцом и выходит в позвоночный канал сильно сдавливая невральные структуры
Крайне важно не игнорировать боли и не бояться хирургического вмешательства, ведь современные методы имеют минимальный риск возникновения осложнений и высокую эффективность. Если не провести удаление грыжи поясничного отдела вовремя компрессия нервных корешков может привести к необратимым последствиям и инвалидизации.
Виды операций
В арсенале спинальных хирургов находится множество способов удаления грыжевого образования. Каждый из них имеет достоинства и недостатки, а главное, показания и противопоказания. Учесть все нюансы и подобрать самый эффективный и безопасный метод удаления грыжи способен только грамотный нейрохирург.

Конечно, ни один метод, даже самый современный, не дает 100% гарантии на полное выздоровление. Но вероятность неудачи или рецидива заболевания на столько низкая, что обсуждать это даже не имеет смысла. Но минимизировать эти риски можно, обратившись к нейрохирургам, травматологам- ортопедам с большим опытом и глубокими знаниями в области спинальной хирургии.
Эндоскопические операции – одно из последних достижений медицины. С их помощью удается устранять самые серьезные нарушения при незначительном травмировании окружающих тканей. Осуществляются операция под общей или локальной спинальной анестезией с помощью эндоскопов, оснащенных миниатюрной камерой и осветительным прибором. Изображение с камеры передается на монитор, что позволяет хирургу точно контролировать каждое движение.
Эндоскоп вводится в тело пациента через точечный прокол, величина которого может колебаться от 0,5 до 1 см. Вид доступа определяется локализацией грыжевого образования. Например, эндоскопическое удаление грыжи диска L4-L5 справа проводится через заднебоковой доступ.
Резекция осуществляется специальным инструментом , подводимым через полость в эндоскопе к патологическому выпячиванию. Оно удаляется постепенно, малыми объемами и позволяет сохранить межпозвоночный диск.
Показаниями для проведения эндоскопической операции считаются:
- размеры грыжи поясничного отдела 7 мм и более;
- возникновение нарушений в работе мочевого пузыря и кишечника, что сопровождается непроизвольным отделением мочи и каловых масс;
- выраженная слабость мышц одной или обеих ног, изменение походки;
- Стойкий болевой синдром;
- Нарушение качества жизни.
С помощью эндоскопического оборудования также выполняется удаление секвестрированной грыжи. В таких ситуациях провести операцию нужно как можно быстрее, поскольку разрыв фиброзного кольца и выхождение студенистого содержимого диска в позвоночный канал чревато серьезными осложнениями.
Эта операция по удалению грыжи поясничного отдела позвоночника подразумевает введение микрохирургических инструментов через разрез величиной до 2 см. Контроль над процедурой осуществляется посредством специального увеличения или микроскопа, дающего от 2-х до 10 — кратное увеличение.
Микродискэктомия выполняется под общим или спинальным наркозом и является альтернативой протезирования диска, оставляет незначительные рубцы, риски развития осложнений очень низкие, реабилитационный период короче и легче переносится. С ее помощью проводится не только удаление грыж поясничного отдела, но и других позвонков. В частности, она практически незаменима для проведения операции по удалению грыжи позвоночника L5-S1 при сильной боковой гипертрофии желтой связки позвонков.
Хирургическое вмешательство длится не более получаса. Оно позволяет успешно удалять секвестрированные образования и содержащие кальцинаты, решать проблему латерального (бокового) стеноза спинномозгового канала и устранять выпячивания крупных размеров.
Проводимая с начала ХХ века открытая операция на позвоночнике позволяет удалить весь межпозвоночный диск и при необходимости части позвонков. Сегодня к полной дискэктомии прибегают в случае развития нестабильности позвоночника, при рецидивах грыж диска и стенозе позвоночного канала, так как это открытый метод лечения грыжи. При подвижности между позвонками спинальные хирурги вынуждены применять ее, особенно для проведения ламинэктомии и установки имплантатов.
Хирургическое вмешательство осуществляется через задний доступ и подразумевает выполнение разреза, длиной до 5-10 см и требует общей анестезии. В ходе него хирург осторожно раздвигает мышцы, при необходимости удаляет связки и получает доступ к грыжевому выпячиванию. Весь патологически измененный межпозвоночный диск удаляется. На его месте может устанавливаться имплант, изготовленный из искусственных материалов. Общая продолжительность хирургического вмешательства составляет около 2-х — 3-х часов.

Удаление поясничной грыжи лазером – новая микрохирургическая технология, достоинствами которой являются быстрая реабилитация, практически полное отсутствие вероятности возникновения осложнений и выписка из клиники в течение 2-х часов после завершения процедуры.
Суть метода состоит в осуществлении под местной анестезией точечного прокола кожи и мягких тканей иглой-проводником или канюлей. За направлением ее движения хирург следит через ЭОП -монитор. По достижении пульпозного ядра измененного диска через ее полость вводится световод, продуцирующий лазерные импульсы.
Спинальный хирург доводит его до середины ядра и возвращает к точке входа в фиброзное кольцо. Затем он поворачивает световод на небольшой угол и повторяет процедуру. Таким образом, за счет теплового воздействия энергии лазера в пульпозном ядре формируется 2–6 ходов, что провоцирует уменьшение размеров грыжевого образования и улучшение самочувствия пациента. Примерно половина больных ощущает снижение интенсивности боли сразу же после процедуры.
Лазерная операция по удалению поясничной грыжи занимает около четверти часа. Но она показана только при малых размерах выпячивания и отсутствии сопутствующих заболеваний. После нее практически отсутствует дискомфорт в прооперированной области, а ограничения в восстановительном периоде накладываются в основном на возможность сидеть и поднимать тяжелые предметы.
Удаление грыжи поясничного отдела лазером имеет и несколько недостатков. Во-первых, оно дает хороший результат только в 80% случаев. Во-вторых, при халатном отношении к реабилитации и последующему образу жизни приводит к рецидиву заболевания на протяжении 1–3 лет. В-третьих, стоимость удаления поясничной грыжи лазером достаточно высока.
Это новейшая методика, позволяющая уменьшать размеры грыжевого образования посредством холодной плазмы. Технически операция по удалению поясничной грыжи позвоночника выполняется так же, как лазерная вапоризация, но в качестве источника тепловой энергии выступает электрод, продуцирующий облако холодной плазмы.
В отличие от лазерных импульсов, ее температура не превышает 50 °С, что позволяет полностью устранить риски возникновения ожога как фиброзного кольца, так и нервов или кровеносных сосудов. Кроме того, она может проводиться повторно, что нехарактерно для лазерной операции.
Удаление грыжи поясничного отдела позвоночника этим методом также принадлежит к числу микрохирургических перкутанных техник и является самым безопасным и эффективным методом из всех малоинвазивных способах удаления грыж диска. Гидропластика предполагает уменьшение размеров выпячивания за счет разрежения части пульпозного ядра физиологическим раствором и последующую аспирацию образованной массы. Она также не требует сложной и долгой реабилитации, практически не провоцирует осложнения и дает отличный эффект.
После гидропластики на коже остается миниатюрный прокол, который заживает без формирования рубца. Она может проводиться при грыжах размеров до 0.7 мм.
Особенности подготовки
- ОАК и ОАМ;
- биохимическое исследование крови;
- тесты на сифилис, ВИЧ-инфекцию, гепатит А и В;
- коагулограмма;
- флюорография;
- ЭКГ;
- МРТ;

При выборе метода хирургического вмешательства особенное внимание уделяется результатам МРТ. Оно показано абсолютно всем пациентам в рамках предоперационной подготовки, но предельно важными его результаты являются при необходимости провести удаление грыжи диска L5-S1. Так же дополняется мрт снимок рентгенографией поясничного отдела позвоночника в прямой и боковой проекции, для определения уровня подвздошной кости.
Это обусловлено тем, что данные позвонки часто имеют увеличенные фасеточные суставы и высокую подвздошную кость. Они могут представлять собой существенное препятствие для спинального хирурга, особенно если планируется удаление межпозвоночной грыжи L5-S1 методами чрескожной нуклеопластики или эндоскопией. Поэтому при обнаружении гипертрофированных отростков позвонка удаление грыжи позвоночника обсуждается на консилиуме и решение о методе удаления грыжи диска выбирают в зависимости от анатомии человека.
Результаты анализов и инструментальных методов диагностики оцениваются терапевтом. На их основании он дает заключение о возможности проведения хирургического вмешательства и отсутствии противопоказаний для этого. Если же в ходе обследования были обнаружены отклонения от нормы, способные спровоцировать нежелательные осложнения в ходе процедуры, пациенту назначается соответствующее ситуации лечение, а запланированная операция переносится. При выявлении серьезных противопоказаний больному рекомендуют другой способ лечения межпозвоночной грыжи.
При положительном исходе обследования за 2 недели до назначенной даты следует прекратить прием антикоагулянтов. Возможность употребления других препаратов необходимо обсуждать с терапевтом.
Реабилитация
Операция по удалению межпозвоночной грыжи поясничного отдела не даст существенного результата, если пациент не будет придерживаться полученных от специалистов рекомендаций. Длительность и особенности протекания восстановительного периода напрямую зависят от вида проведенного хирургического вмешательства и общего состояния здоровья человека. В части случаев пациенты могут сразу же вернуться к повседневным обязанностям и выполнять нетяжелую работу по дому.
После открытой дискэктомии больные вынуждены оставаться в стационаре не менее недели, а в первые сутки постоянно находиться в положении лежа на спине. Впоследствии им разрешается осторожно вставать и ходить, длительность хождения зависит от общего самочувствия пациента.
Более щадящие вмешательства, в частности микродискэктомия, эндоскопические и чрескожные операции, не сопряжены с выбыванием из обычного ритма жизни. После них пациенты могут практически сразу же ходить и покидать клинику через сутки или ранее.
При лечении поясничного отдела позвоночника в SL Клиника вы не столкнетесь с ограничениями на продолжительность сидения и подъем тяжелых предметов. Так, после нуклеопластики можно вставать, ходить сидеть без ограничений, а после эндоскопической операции можно активизироваться на следующий сутки. Таким образом, в каждом случае пациенты получают рекомендации в индивидуальном порядке.

Назначается ношение ортопедического корсета при длительных нагрузках после операции. Он призван снизить нагрузку на позвоночник. С разрешения врача нужно начинать заниматься ЛФК. Лучше, если первые сеансы будут проводиться под контролем узкого специалиста, который сможет правильно рассчитать нагрузку и наращивать ее по мере восстановления организма.
Перенесенная операция по удалению межпозвоночной грыжи поясничного отдела вынуждает пациентов заняться своим здоровьем, снизить избыточный вес, избегать подъема тяжелых предметов, и понять одну простую истину — ваше здоровье в ваших руках.
Чтобы избежать рецидива заболевания, рекомендуется:
- избавиться от лишнего веса;
- придерживаться правильного питания;
- регулярно заниматься плаванием;
- проводить тренировки для укрепления мышечного корсета;
- периодически проходить санаторно-курортное лечение.
В большинстве случаев результаты оперативного вмешательства оцениваются через 2 недели. Контрольный осмотр спинального хирурга планируют через месяц после выписки из стационара.
Стоимость удаления грыжи (операция) в Москве
В SL Клиника осуществляется лечение межпозвоночных грыж в соответствии с европейскими стандартами. При наличии показаний у нас проводятся все возможные виды оперативных вмешательств и диагностика заболеваний позвоночника на современном оборудовании последних поколений. Наши пациенты всегда могут получить консультацию лучших вертебрологов, а в особенно сложных случаях – комплексное мнение консилиума врачей.

В нашей клинике вам доступны все виды чрескожной нуклеопластики. Мы тщательно относимся к выбору методики хирургического лечения для каждого пациента. Поэтому у нас не проводится холодноплазменная, лазерная нуклеопластика или гидропластика всем без исключения. Мы понимаем, что операция такого рода даст выраженный результат только при соблюдении всех условий ее проведения, т. е. при наличии грыжи определенного размера, отсутствии других серьезных нарушений и пр. Поэтому тщательно подходим к подбору пациентов на подобные процедуры.
Если по тем или иным причинам чрескожное удаление грыжи L4-L5 или других дисков, вам не подходит, обязательно будет предложена другая методика хирургического лечения, которая даст лучший эффект и будет показана в конкретной ситуации.
Стоимость удаления грыжи поясничного отдела позвоночника от 98 000 руб если это микрохирургический метод удаления, от 140 000 руб если это нуклеопластика (через прокол) и зависит от:
— метода удаления (открытый, микрохирургический,эндоскопический, нуклеопластика)
— Фирмы производителя имплантов (если используется открытый метод);
— Клиники (где будет проведена операция) и класса палаты.
— Анализов перед операции (если обследования проходить у нас)
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты или расходный материал при нуклеопластики.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
— Обследования перед операцией (если сдаете у нас)
Все услуги клиники и стоимость приведены в прайсе
Читайте также:


