Операция по подтяжке мышц влагалища
Специалисты отделения эстетической гинекологии Frau Klinik предлагают пациенткам полный спектр как безоперационных, так и хирургических методов лечения патологий.
К неинвазивным методам относятся:
В рамках оперативного лечения пациенткам выполняются:
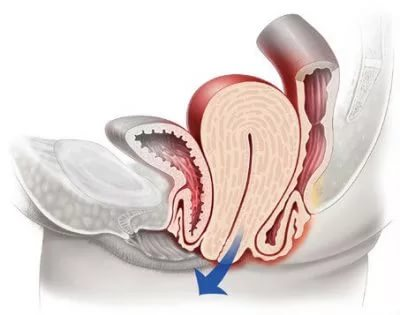
Опущение матки - что это?
Заболевание возникает при снижении тонуса мышечных структур тазового дна. Суть проблемы состоит в постепенном смещении тела матки по направлению к влагалищу, при этом ее шейка находится в прежней позиции. При тяжелой форме патологии может произойти даже полное выпадение органа наружу.
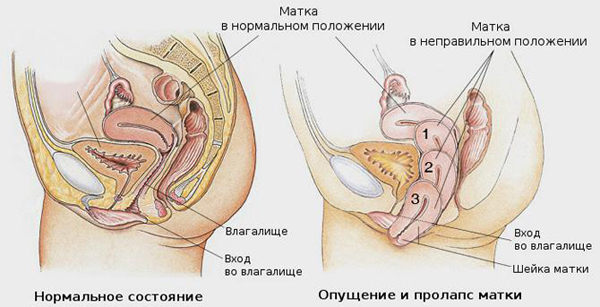
Гинекологи выделяют три категории заболевания:
- Расположение матки незначительно изменено, она смещена ближе к влагалищу, отмечается легкая деформация шейки.
- Положение матки существенно изменено, она провисает внутрь влагалища, вследствие чего оно изменяет форму.
- Крайняя стадия: матка не имеет фиксированного положения, может перемещаться за пределы полости влагалища частично или полностью.
Причины и факторы, способствующие опущению матки и влагалища
Уменьшение количества коллагена в соединительной ткани
Замедление темпов выработки в организме коллагеновых волокон влечет за собой постепенное растяжение связок, и, как следствие, приводит к опущению тазовых органов.
Снижение тонуса мышц
Заболевание возникает при снижении тонуса мышечных структур тазового дна. Процесс может быть обусловлен как физиологическими изменениями в организме беременной и сверхнагрузкой на тазовые мышцы во время родов, так и пренебрежением рекомендациями врача относительно питания и двигательного режима молодой мамы. Правильно (здоровое) расположение матки - между прямой кишкой и мочевым пузырём. В случае потери тонуса, мышцы уже не могут препятствовать смещению матки к влагалищу.
Механические повреждения и родовые травмы
На положение матки также влияют травмы промежности, полученные женщиной во время родов или по какой-то другой причине. В случае тяжелых родов при долговременной нагрузке могут пострадать и мышцы брюшной полости.
С возрастом у женщины снижается выработка эстрогенов, что влечет постепенную потерю мышечного тонуса. В климактерическом периоде симптомы опущения матки беспокоят женщин значительно чаще.
Лишний вес и проблемы с ЖКТ
В ряде случает опущение матки могут спровоцировать: избыточная масса тела, создающая постоянную дополнительную нагрузку на все внутренние органы, а также хронические патологии пищеварительной системы (запоры и т.д.).
Симптомы опущения матки
На ранней стадии заболевание практически никак себя не проявляет, поэтому распознается чаще всего на осмотре у гинеколога или с помощью УЗИ.
В ряде случаев процесс опущения идет неравномерно: например, менять расположение может только задняя или передняя стенка. Поэтому выбор лечения должен быть сделан с учетом всех особенностей течения заболевания.
На более поздних стадиях опущение матки часто сопровождается симптомами:
- боли внизу живота ноющего характера, усиливающиеся при ходьбе и иррадирующие во влагалище;
- болезненный или дискомфортный половой акт, иногда кровянистые выделения;
- появление слизистых белей без запаха;
- недержание мочи, боли при наполнении мочевого пузыря и во время мочеиспускания.
При значительном опущении матки боль становится более интенсивной, резкая болезненность возникает даже при попытке сесть.
При своевременном обнаружении проблемы высок шанс не допустить появления болезненных симптомов и оперативного вмешательства.
В комплекс процедур по диагностике входят:
- осмотр на гинекологическом кресле,
- инструментальная диагностика,
- лабораторные анализы.
При необходимости дополнительно врачом могут быть назначены: урография, УЗИ органов малого таза, кольпоскопия, томография, анализ мочи. В некоторых случаях требуются заключения профильных специалистов: проктолога и уролога.
Лечение опущения стенок влагалища без операции
Лазерная коррекция слизистой влагалища MonaLisa Touch™

На сегодняшний день лазерная терапия MonaLisa Touch™ является одной из самых современных технологий вагинального омоложения с точки зрения своей безопасности и эффективности. Эксклюзивная технология вагинального омоложения была разработана ведущим мировым производителем лазерного медицинского оборудования DEKA и до настоящего времени не имеет аналогов.
Процедура малоинвазивна, анестезия не требуется. Один сеанс занимает около 15-30 минут. Под воздействием СО2 лазера на слизистой влагалища и вульвы происходит частичное выпаривание (абляция) тканей и их термальный прогрев. При этом запускаются механизмы регенерации и обновления, улучшается кровоснабжение, активизируется выработка факторов роста, происходит формирование новых сосудов (неоангиогенез), стимуляция фибробластов и активация их к выработке новых коллагеновых волокон.
Результаты лечения:
- нормализуется уровень рН и микрофлора влагалища (исчезают сухость, зуд, жжение и дискомфорт);
- происходит восстановление тургора и эластичности слизистых половых путей (уменьшается объем влагалища, усиливается лифтинг его стенок);
- исчезают дискомфорт при половом акте, недержание мочи;
- восстанавливаются форма и эстетический вид половых органов;
- повышаются либидо и качество половой жизни.
Лазерная терапия
Программа омоложения "Mona Lisa" Touch + аутоплазмотерапия * (влагалище, вульва, промежность)

Известно множество причин, по которым происходит изменение формы, размеров, топографии влагалища как у молодых женщин, так и возрастных пациенток. Опущение матки, задней стенки влагалища, выпячивание его стенок кнаружи создают серьезный дискомфорт не только при половых контактах, но и в повседневной жизни. Возникает угроза инфицирования, нарушения опорожнения прямой кишки и мочевого пузыря, вызывающие и боль, и психологические проблемы.
Кольпорафия — это пластическая операция, призванная устранить возникшие после родов, оперативных вмешательств изменения влагалища, возрастное опущение его стенок. Она помогает вернуть нужный размер органа, восстановить нормальное мочеиспускание и дефекацию, избавить пациентку от болезненности и прочих негативных симптомов.
Помимо операции, есть и другие способы лечения дефектов влагалища, однако они приносят пользу до поры до времени. Конечно, женщине назначаются упражнения Кегеля для укрепления мышц тазового дна, проводятся физиотерапевтические процедуры, санируются очаги инфекции. При сильно выраженном дефекте влагалищных стенок, опущении тазовых органов тяжелой степени, недержании мочи и кала выход один — хирургическое лечение.
Когда показана кольпорафия и какие к ней есть противопоказания?
Показаниями к пластике влагалища считаются:
- Опущение тазовых органов тяжелой степени;
- Недержание мочи вследствие перемещения мочеиспускательного канала и растяжения его выходного отверстия;
- Смещение прямой кишки и ануса и, как следствие, недержание газов и проблемы с дефекацией;
- Выраженный пролапс (опущение) задней влагалищной стенки;
- Невозможность опорожнения прямой кишки без помощи пальца, введенного в задний проход, дискомфорт, боли при дефекации при нормальном функционировании кишечника (кольпорафия проводится вместе с пластикой мышц тазового дна);
- Боли при физической нагрузке, подъемах даже небольших тяжестей, половых контактах из-за постоянного изменения положения органов малого таза из-за их неустойчивости;
- Зияние влагалища после многочисленных родов через естественные половые пути.

Самые частые показания к кольпорафии — проблемы с органами малого таза после родов, особенно, если они были многочисленные. На втором месте — возрастные изменения, однако и они раньше возникают у рожавших через естественные половые пути женщин. Сразу после родов пластику влагалища проводить нельзя. Рекомендуется выждать, когда влагалище и матка займут свое окончательное положение и примут постоянный размер.
Другими поводами к операции могут стать:
- Желание женщины уменьшить диаметр увеличившегося после родов, но здорового, влагалища с целью улучшения качества половой жизни;
- Несоответствие диаметра влагалища и размера полового члена у партнера, что создает неблагоприятные условия для коитуса;
- Эстетическая составляются, когда женщина недовольна внешним видом половой щели.
Учитывая, что кольпорафия проводится под наркозом, предполагает травму мягких тканей и некоторую кровопотерю, к ней есть существенные противопоказания, в числе которых:
- Тяжелая, декомпенсированная патология печени, почек, органов дыхания, сердца и сосудов;
- Острая инфекционная патология (ОРВИ, кишечные инфекции);
- Поражение вен ног и малого таза в виде тромбозов, тромбофлебита, что чревато смертельными осложнениями (тромбоэмболия сосудов легких);
- Нарушения свертываемости крови;
- Перенесенные в недавнем прошлом инфаркт сердечной мышцы, инсульт;
- Декомпенсированный сахарный диабет;
- Сочетанные травмы органов малого таза;
- Недавно состоявшиеся роды, когда стенки влагалища и тазовые органы еще не восстановились полностью;
- Онкологические заболевания любой локализации;
- Инфекции половых путей (требуют предварительного лечения).
Относительным препятствием к вагинопластике считают возраст пациентки. Так, операцию не назначат несовершеннолетней девушке, желающей провести пластику сугубо по эстетическим причинам, однако врожденные пороки и другие аномалии влагалища, входящие в разряд медицинских показаний и нарушающие функционирование органов таза, могут стать поводом ко вмешательству и до 18-летия. В пожилом возрасте оцениваются риски со стороны других органов, патология которых может помешать проведению наркоза и пластики.
Разновидности пластики влагалища и подготовка к ней
В зависимости от технических особенностей проведения кольпорафии, выделяют несколько вариантов операции:
- Передняя пластика влагалища;
- Задняя вагинопластика;
- Срединная техника кольпорафии.
Тип операции, который выберет хирург для конкретной пациентки, зависит от характера патологии, причин изменения влагалищных стенок, возраста оперируемой, наличия изменений со стороны матки, прямой кишки, мочевого пузыря.
Передняя вагинопластика представляет собой хирургическое изменение передней стенки органа. Чаще всего ее проводят, когда эта стенка опускается вниз, выпадает и тянет за собой заднюю поверхность мочевого пузыря. Передняя кольпорафия показана при наличии сопутствующего выпячивания стенки мочевого пузыря или уретры в сторону влагалища (цисто- и уретроцеле).

Задняя кольпорафия проводится, соответственно, на задней стенке влагалища. Она нужна при опускании книзу органа сзади, что чаще всего возникает из-за снижения тонуса мышечного каркаса малого таза, разрывов в ходе родов. Задняя кольпорафия необходима при высоком риске выпадения тазовых органов, наличии ректоцеле, когда прямая кишки в виде грыжи выпячивается в полость влагалища.

Срединная кольпорафия проводится при совершившемся выпадении матки наружу, что случается в пожилом возрасте. Как правило, эти пациентки уже не живут половой жизнью, что очень важно, так как этот тип кольпорафии может сделать половые контакты невозможными. Кроме того, важно исключить вероятность патологии шейки матки, так как осмотр ее после операции будет практически невозможен.
Кольпорафию проводят исключительно в стационарных условиях, после тщательного и всестороннего обследования женщины для исключения возможных противопоказаний, уточнения характера патологии и для более точного выбора типа операции.
За несколько дней до назначенного вмешательства женщину помешают в клинику, где начинается предоперационная подготовка, которая включает не только самые разные анализы и инструментальные обследования, но и коррекцию работы кишечника, подготовку половых путей (ликвидация инфекции, нормализация микрофлоры и т. д.).

Анализы, которые предстоит сдать перед операцией:
- Общий анализ крови и мочи, биохимия крови;
- Исследование свертываемости крови;
- Определение группы крови и резус-фактора;
- Анализы на ВИЧ-инфекцию, гепатиты, сифилис.
Кроме того, обследуемая должна будет предъявить результат флюорографии, посетить при необходимости узких специалистов (эндокринолог, кардиолог и др.), сделать ЭКГ. Обязателен осмотр гинеколога, УЗИ органов малого таза, забор мазков на цитологию с шейки и влагалищную микрофлору.
Перед операцией рекомендуется несколько изменить рацион, чтобы избежать запора как до, так и после пластики. Еда должна быть легкоусвояемой, легкой. Следует отказаться от газообразующих продуктов вроде капусты, бобовых, свежих фруктов и овощей, исключается шоколад, алкоголь, газированные напитки.
Перед кольпорафией с женщиной беседует не только хирург, объясняющий суть операции и ее необходимость, но и анестезиолог, который будет обеспечивать наркоз. Анестезиолог подробно выясняет перечень постоянно принимаемых лекарств, наличие сопутствующих заболеваний, опыт анестезии в прошлом. Препараты, влияющие на свертываемость крови, отменяются за 2 недели до операции.
Не позднее чем за 12 часов до назначенного времени кольпорафии пациентка прекращает есть и пить совсем. Допускается лишь несколько глотков воды при необходимости принять какие-либо лекарства. Вечером женщина принимает душ, удаляет волосы с половых органов, переодевается. При надобности ей дают успокоительные средства.
Технические особенности вагинопластики
Кольпорафия, как правило, проводится через влагалищную полость и под общей или спинальной анестезией. До ее начала в мочевой пузырь вводят катетер, обеспечивают доступ к вене для введения медикаментов, пациентка располагается на гинекологическом операционном столе с разведенными ногами. Операция занимает около часа, техника ее включает:

- Обработку наружных половых путей и влагалища раствором антисептика, введение гинекологического зеркала, фиксацию шейки матки зажимом и отведение ее в сторону;
- Иссечение лишней ткани стенки влагалища в виде ромба скальпелем с последующим ушиванием мягких тканей;
- Послойное наложение швов на мышцы, фасции, слизистую оболочку с точным сопоставлением краев во избежание образования выпячиваний.
При передней кольпорафии швы накладывают на переднюю стенку органа, при задней — на заднюю, а при срединной пластике ушивают обе стенки, соединяя их таким образом, чтобы осталось два канала для отведения отделяемого. Вход во влагалище после срединной пластики становится практически закрыт, поэтому ее проводят пожилым женщинам, не ведущим половую жизнь, при пролапсе матки.

После того, как ткани ушиты, хирург коагулирует сосуды, проверяет, нет ли кровотечения, осушает раны и обрабатывает их спиртовым раствором. Во влагалище устанавливается тампон с дезинфицирующим средством. Моча отводится по катетеру.
Кольпорафия всегда дополняет операцию полного удаления матки через влагалище. Часто она сочетается с другими видами пластики мышц тазового дна, стенки прямой кишки и мочевого пузыря.
Помимо классической чрезвлагалищной, современная медицина может предложить эндоскопические операции и даже применение роботизированной операционной техники. Такие вмешательства минимизируют риск осложнений, рецидива, делают восстановление более коротким и комфортным. Однако, пока они доступны лишь в ведущих зарубежных клиниках на платной основе.
Эффективность операции зависит от опыта и точности действий хирурга, а вероятность осложнений — от характера патологии, качества проведенной операции и предоперационной подготовки. Возможными осложнениями могут стать:
- Инфицирование с гнойным воспалением половых органов;
- Кровотечение;
- Расхождение швов;
- Травма рядом расположенных тканей и органов в ходе операции, ожоги от коагулятора;
- Нарушение половой жизни из-за болезненности и наличия рубцов;
- Рецидив патологии с необходимостью повторной пластики.
Правильно и качественно проведенная кольпорафия, соблюдение мер предосторожности как в пред-, так и в послеоперационном периоде, адекватная подготовка и уход снижают риск осложнений к минимуму. Многое зависит не только от врача, но и от поведения самой женщины, которой нужно неукоснительно выполнять все предписания специалистов.
Восстановление и меры предосторожности после кольпорафии
Реабилитация после кольпорафии занимает около двух месяцев. За это время заживают швы, а органы малого таза занимают правильное положение. Спустя восстановительный период женщина может возобновить половую жизнь.
В первые дни после операции моча отводится по катетеру, пациентка тщательно следит за стулом, избегая натуживания при дефекации. Ежедневно раны обрабатываются антисептиком, врач осматривает швы. Назначаются антибиотики для профилактики местной инфекции, вводятся тампоны с обеззараживающими препаратами (хлоргексидин), показаны анальгетики.

Питание после операции должно быть легким. В первые сутки разрешается пить воду, к вечеру можно немного поесть. Далее рацион расширяется за счет бульонов, каш, кисломолочных продуктов. При запоре показаны специальные препараты для облегчения дефекации.
Первые две недели хирург запрещает принимать сидячее положения во избежание расхождения швов, категорически запрещен подъем тяжестей, однако двигательная активность в виде непродолжительных прогулок и специальных упражнений для влагалища и тазового дна приветствуется. Спустя 10-14 дней удаляются швы, но госпитализация длится всего 2-3 дня, а после выписки прооперированную наблюдает хирург по месту жительства.
До полного восстановления запрещены:
- Прием горячей ванны, баня, сауна, спринцевания;
- Посещение бассейна, купание в открытых водоемах;
- Половые контакты;
- Подъем тяжестей, занятия спортом;
- Применение влагалищных тампонов.
Крайне нежелательно в период заживления швов сильно кашлять, чихать, натуживаться, долго ходить, так как эти действия могут вызвать расхождение краев ран. При появлении боли, кровотечения, необычных выделений, подъеме температуры тела необходимо незамедлительно обратиться к хирургу для исключения осложнений.

Отзывы после кольпорафии зависят от типа операции и характера имевшихся изменений. Если операция проводилась больше из эстетических соображений, то они будут положительны, так как после пластики улучшится не только внешний вид влагалища, но и качество половой жизни.
В случае, когда вагинопластика дала осложнения либо проводилась одновременно с другими видами пластики органов малого таза, имелось ректоцеле или цистоцеле, далеко не все пациентки остаются полностью удовлетворены результатом, отсюда — негативные отзывы.
В сложных случаях эффективность операции может составлять лишь 50-60%, высока вероятность рецидива, а некоторые варианты ректоцеле вообще практически невозможно устранить даже с помощью хирургии. В этой связи для повышения эффективности лечения специалисты рекомендуют своевременно обращаться за помощью, не дожидаясь, когда патология примет необратимый и неустранимый характер.
По показаниям в государственных клиниках кольпорафию проводят бесплатно. Лечение на платной основе возможно как в бюджетных, так и в частных медицинских центрах. Стоимость операции зависит от ее объема, времени нахождения в стационаре, вида обследований, квалификации хирурга. Передняя и задняя кольпорафия обойдется примерно в 50-60 тысяч рублей, стоимость срединной кольпорафии с леваторопластикой достигает 75 и более тысяч рублей.

Пластика влагалища – это хирургическая операция, выполняемая в области женских половых органов (их стенок) с целью коррекции эстетических недостатков и функциональных нарушений, ликвидации некоторых патологических состояний и заболеваний органов малого таза.
Пластика влагалища выполняется с целью коррекции нарушений или ликвидации патологических состояний и заболеваний
В каких случаях проводится пластика влагалища
Пластическая операция выполняется при таких проблемах, как врожденные дефекты строения половых органов, родовые травмы, возрастные изменения, вызывающие опущение матки.
К таким дефектам относится полное заращение влагалищного входа девственной плевой либо отсутствие сообщения между влагалищем и маткой. Данные патологии блокируют отток крови во время менструации, поэтому требуется их устранение хирургическим путем.
Также в медицинской практике встречается удвоение половых органов (например, два влагалища или две матки) либо полное отсутствие полового органа. В последнем случае отсутствующее влагалище хирургически воссоздается из собственных тканей тела пациентки.
Травмы промежности после рождения ребенка – довольно частое явление, требующее хирургической коррекции. На состояние влагалища и мышц тазового дна оказывает влияние:
- качество подготовки будущей матери к родам;
- размеры плода (особенно головки);
- скорость родового процесса (слабая родовая деятельность, стремительные роды);
- качество выполненной эпизиотомии (разреза в зоне женских половых органов, необходимого для предотвращения сильных разрывов и обширного рубцевания тканей);
- качество ушивания разрывов влагалищных тканей, полученных при родах.
Обычно рожавшие женщины обращаются за услугами пластического хирурга по 3 причинам:
- Появление излишнего объема влагалища. Иногда после родов вагина не сокращается до нормальных размеров в течение долгого времени и теряет изначальную форму, что провоцирует некоторые функциональные проблемы и сложности в половой жизни.
- Уменьшение просвета вагины, изменение положения органа из-за шрамов и рубцовой ткани. Подобные проблемы решаются только оперативным вмешательством.
- Формирование свищей (патологических ходов) между влагалищем и прямой кишкой/мочеточниками из-за глубоких разрывов промежностных тканей. Является следствием неправильных действий акушера при выполнении эпизиотомии (или отказ от проведения данной техники в ситуациях, когда она необходима).
Травмы промежности после рождения ребенка – частое показание к пластике влагалища
С течением времени эластичность связок и тонус мышечных структур половых органов женщины снижаются, что может спровоцировать опущение матки. Патология отличается рядом симптомов:
- ощущение инородного тела во влагалище;
- возможность нащупывания шейки матки во влагалищном входе;
- маточное выпадение при сильном напряжении брюшных мышц.
Когда проведение пластики влагалища необходимо
В области малого таза женщины располагается влагалище, мочеточники и прямая кишка. Данные органы тесно связаны с женским самочувствием и общим жизненным комфортом. Их правильная локализация обеспечивается наличием связочного аппарата, мышечным тонусом и функционированием тазовой диафрагмы (слоя мышц, закрывающего выход малого таза).
Нарушение функции любого из этих органов способствует нарушению работы остальных органов.
Поэтому пластика половых органов женщины часто необходима в следующих случаях:
- Хронические запоры. Данная проблема относится к желудочно-кишечному тракту, при этом провоцирует изменение положения вагины и матки (и их устойчивое опущение).
- Излишнее расширение влагалища. Способствует недержанию мочи в процессе смеха или чихания, недержанию кишечных газов, что влияет на социальную адаптацию женщины.
- Нарушение размеров и ухудшение тонуса стенок женского полового органа. Является основной причиной аноргазмии, ослабления ощущений во время полового акта (для самой женщины и ее партнера), а значит, снижения самооценки и ухудшения отношений.
Противопоказания для проведения операции
- воспалительные процессы организма в стадии обострения;
- инфекционные патологии (в том числе респираторные инфекции, ИППП, туберкулез);
- склонность к формированию гипертрофических рубцов;
- хронические и острые болезни внутренних органов (особенно дыхательной и сердечно-сосудистой систем);
- нарушенная кровяная свертываемость (прием препаратов, разжижающих кровь);
- кровяные заболевания (гемофилия);
- онкологические заболевания и новообразования.
Методики выполнения операции
Существует 3 основные методики проведения пластической операции женских половых органов:
- Передняя кольпорафия. Подразумевает проведение пластики передней влагалищной стенки в случаях ее опущения (либо опущения мочевого пузыря). Способствует сужению отдела влагалища, увеличивает натяжение стенок полового органа до изначального.
- Задняя кольпорафия. Выполняется в области задней стенки вагины. Часто данный вариант операции проводится по медицинским показаниям (при грыжевом выпячивании прямой кишки, мочевом недержании, слабости влагалищных мышц, риске выпадения матки).
- Сужение входа во влагалище. Представляет собой ушивание вагинального преддверия с целью улучшения качества интимных отношений, при наличии глубоких разрывов мягких тканей, на месте которых со временем формируется рубцевание.
Наиболее подходящая методика вмешательства определяется доктором с опорой на имеющиеся у пациентки показания и патологии, ожидаемый результат хирургических манипуляций.
Методики могут сочетаться друг с другом для достижения максимальной эффективности.
Подготовительный период до операции
Предварительно пациентка должна посетить пластического хирурга для консультирования и физикального осмотра на гинекологическом кресле. Это необходимо для получения специалистом данных о состоянии тканей половых органов женщины и подбора лечения.
В ходе консультации врач-хирург может предлагать различные варианты (техники проведения) оперативной коррекции проблем и состояний, выявленных в ходе осмотра у пациентки.
К примеру, возможно ушивание вагины, удаление грубой рубцовой ткани, сужение влагалищного входа. Подходящий вариант определяется результатом, которого планирует достичь женщина.
В ряде клиник пациенткам предлагается специальный альбом, где представлены изображения женских половых органов различного размера и форм. Он поможет подобрать оптимальный вариант желаемых параметров вагины, необходимых для комфортной жизни и секса.
Не в каждом случае необходимо вмешательство хирурга. Иногда решить имеющиеся проблемы интимного характера можно путем проведения контурной пластики женских половых органов, то есть инъекционного введения особых препаратов с гиалуроновой кислотой (Hyalax Base).
До операции на влагалище потребуется сдача следующих анализов:
- вагинальные мазки на флору;
- общий анализ мочи;
- анализ крови (общий и биохимия);
- анализы на вирусные гепатиты и ИППП (инфекции, передающиеся половым путем);
- рентгенография органов грудной клетки;
- электрокардиограмма.
Список медицинских обследований может быть увеличен по рекомендации специалиста (в зависимости от состояния здоровья пациентки и обширности планируемой коррекции).
Примерно за 15 дней до операции требуется отказ пациентки от потребления спиртных напитков и курения (могут спровоцировать образование келоидных рубцов и осложнения после наркоза).
За 15 дней до операции требуется отказ от алкоголя и курения
За неделю до планируемых манипуляций врач назначает прием антибиотических препаратов широкого спектра действия и противовирусные медикаменты для профилактики гнойных осложнений, рецидива вирусных недугов (опоясывающий лишай, генитальный герпес).
В день проведения операции запрещаются приемы пищи и воды. В последний день до вмешательства пациентка принимает легкий завтрак и может потреблять влагу.
Перед вмешательством пациентка направляется к анестезиологу на консультацию, так как пластическая операция на влагалище проводится под общим наркозом. Возможны следующие противопоказания к введению наркоза со стороны различных систем организма:
- Со стороны дыхательной системы. Общий наркоз запрещен при наличии у пациентки плевритов, острого бронхита/пневмонии, хронического бронхита с обструкцией, бронхиальной астмы в острой стадии.
- Со стороны сердечно-сосудистой системы. Общее обезболивание недопустимо при диагностировании у пациентки сердечной недостаточности с появлением одышки даже при минимальных нагрузках, артериальной гипертензии с регулярными кризами, глубокими нарушениями сердечной проводимости и ритма.
- Со стороны иммунной системы. Общий наркоз не проводится при выявлении поливалентной аллергии, недавней вакцинации (менее чем за 15 дней до вмешательства), непереносимости некоторых лекарственных препаратов.
- Со стороны нервной системы. Запрет на применение общего наркоза может быть связан с выявлением у пациентки неврологических расстройств в стадии обострения, повышенной судорожной готовности, эпилепсии, расстройств психики.
Как проводится пластика влагалища
Пластическая операция на промежности выполняется последовательно в несколько этапов:
- Сначала врач проводит антисептическую обработку участка планируемой коррекции. Также выполняется обезболивание пациентки (вводится общий наркоз).
- Далее хирург иссекает слизистую оболочку внутренней вагинальной полости (при внутренней/внешней кольпорафии). Для этого применяются специальные инструменты.
- После этого через нанесенный разрез специалист стягивает влагалищные ткани до нужного состояния, корректируя объем органа и натяжение его стенок.
- В конце операции доктор выполняет наложение швов.
Во время ушивания вагинального преддверия выполняется инфильтрация тканей и усечение отдельных участков, сшивание раневых краев. При наличии пролапса (выпячивания) мочевого пузыря/прямой кишки проводится укрепление всех подлежащих тканей.
Сочетание методики с другими операциями
Пластика влагалища может выполняться в сочетании с такими пластическими операциями:
- гименопластика (восстановление девственной плевы);
- липосакция (хирургическое удаление излишней жировой ткани);
- лабиопластика (коррекция формы и размера половых губ, кожи вокруг вульвы);
- хирургическая коррекция ягодичной зоны, нижних конечностей;
- маммопластика (пластическая операция в зоне молочных желез).
Результаты пластической операции на половых органах
После пластики влагалища происходит сразу несколько положительных изменений:
- улучшение внешнего вида и состояния половых органов, за счет чего повышается самооценка женщины, она становится привлекательной в глазах партнера;
- налаживание процесса мочеиспускания и дефекации, благодаря чему пациентка может жить нормальной жизнью, не нуждаясь в срочных посещениях туалета;
- нормализация сексуальной жизни, исчезновение дискомфортных ощущений и болезненности во время полового акта, возвращение оргазма;
- коррекция проблемы травмирования слизистой оболочки влагалища нижним бельем;
- восстановление защитных свойств половых органов от внешней неблагоприятной среды;
- нормализация качества жизни, возвращение психологического равновесия.
Реабилитационный период после пластики влагалища
После всякого хирургического вмешательства следует период восстановления, во время которого пациенту необходимо соблюдать некоторые рекомендации врача и ограничения. От того будет зависеть итоговая эффективность операции, качество заживления раны и общее состояние.
В первые 3-5 дней потребуется соблюдение постельного режима (при необходимости пациент может находиться в стационарных условиях под контролем медицинского персонала). Выписка из больницы возможна на другой день после операции, но пациентке потребуется помощь родных.
В первый день после коррекции рекомендовано воздержание от пищи, но допустимо потребление воды и напитков. В последующие 2 месяца следует избегать пищи, усиливающей газообразование и вздутие живота, провоцирующей появление запоров.
В течение первого месяца необходимо избегать длительного хождения, запрещено сидеть. На 2 месяца придется ограничить физическую активность (спорт, поднятие тяжестей, уборка).
Примерно на год запрещается поднимать вещи или предметы тяжелее 5 килограммов.
Снимать швы самостоятельно нет необходимости, так как современные клиники используют рассасывающиеся шовные нити. Швы снимает врач через 1-1,5 недели после операции. До снятия потребуется выполнять антисептическую обработку швов специальными составами.
Половые контакты запрещены в первые 2 месяца после манипуляций хирурга. В первые 30 дней стоит избегать даже сексуального возбуждения, так как приток крови к промежности способен осложнить послеоперационную отечность и спровоцировать расхождение швов.
Половые контакты запрещены в первые 2 месяца после операции
Возможные осложнения после операции
После вагинопластики возможно появление следующих осложнений:
- Отечность тканей. Выраженный первичный отек обычно проходит за 15 дней. Полная ликвидация отечности займет около 2 месяцев.
- Болезненные ощущения. Дискомфорт в низу живота проходит уже через 2-3 недели. Обычно пациентки ощущают боли средней степени выраженности, требующие приема обезболивающих составов. Если выполнялась фиксация матки к тазовым костям, могут появиться хронические боли из-за раздражения надкостничных тканей.
- Гематомы. Подкожные кровоизлияния – это явление нормы после травматичных манипуляций, они проходят самостоятельно через некоторое время. Если гематомы становятся обширными и вызывают боль, чувство распирания, необходимо срочно посетить врача. Отсутствие лечения проблемы может привести к кровотечению и серьезной кровопотере из-за обильного кровоснабжения органов малого таза.
- Формирование рубцовой ткани. Если организм пациентки склонен к образованию келоидных рубцов (разрастанию соединительнотканных волокон), могут появиться заметные рубцевания на слизистых оболочках вагины и в промежности.
Возможность проведения вагинопластики до родов
Пластическая операция влагалища для нерожавших пациенток проводится только при наличии медицинских показаний, так как если после вмешательства женщина запланирует рождение ребенка, потребуется повторная вагинопластика (после родов результаты коррекции исчезают).
Это касается как нерожавших женщин, так и тех, кто в будущем планирует новые роды.
Лазерная коррекция половых органов
В настоящий момент существует возможность использования лазерных технологий для исправления проблем и патологий половых органов женщины.
Лазерная вагинальная подтяжка особенно рекомендована для пациенток, жалующихся на ослабление тонуса вагинальных мышц и увеличение объема органа, но не желающих прибегать к радикальным хирургическим методам.
Суть лазерной подтяжки женских половых органов состоит в контролируемом воздействии лучей лазера, которое вызывает ограниченное термическое повреждение (и сокращение) соединительнотканных структур (в том числе коллагеновых и эластиновых волокон). В результате сокращается площадь области обработки, а тепловое повреждение способствует усилению регенерации тканей и омоложению слизистых оболочек и покровов на клеточном уровне.
Процедура занимает не более 20 минут и позволяет добиться выраженного результата, но после ее проведения необходим временный отказ от полового акта на срок до 3 суток.
Стоимость пластики влагалища зависит от региона, рейтинга клиники, используемого оборудования, квалификации и опыта специалиста, объема и сложности манипуляций, сопутствующих услуг. Средняя стоимость вагинопластики составляет от 80000 до 160000 рублей.
Отзывы
Отзывов об этой операции немного, так как люди часто стесняются открыто писать о такой процедуре. Но единичные отзывы подтверждают, что операция очень даже эффективная — в первую очередь женщины отмечают улучшение половой жизни, а также общий комфорт.
Сама операция проходит под наркозом или анестезией и в целом легко, разве что отходить от наркоза женщинам не очень нравится. После операции отмечается умеренная болезненность, но в целом заживление проходит нормально, особенно если соблюдать все требования врача. Боль бывает неприятной, но, как отмечают женщины, не такой сильной, как после родов.
Лазерные операции у нас проводят пока редко, но женщины отмечают их существенное преимущество — процедура проходит гораздо легче и быстрее, а негативных последствий после нее вообще не остается, и многие уже меньше чем через неделю возвращаются к половой жизни.
Читайте также:


