Операция при врожденной диафрагмальной грыжей
Известны 3 типа диафрагмальной грыжи — заднебоковая (грыжа Бохдалека (Bochdalek)), парастернальная (грыжа Морганьи) и центральная (френо-перикардиальная)). Грыжа Бохдалека — наиболее частый вариант, она встречается в 80% случаев. Вследствие заднебокового дефекта диафрагмы кишечник перемещается в грудную клетку, легкое сдавливается и развивается его гипоплазия.
Основной симптом врожденной диафрагмальной грыжи — нарушения дыхания. С рождения или в первые часы жизни у новорожденного возникает тяжелая одышка, втяжение межреберий на вдохе, цианоз. При объективном осмотре выявляется резкое ослабление дыхательных шумов на стороне поражения. Топы сердца лучше выслушиваться па противоположной ему стороне. Из-за того, что новорожденный дышит с усилием, воздух проникает в кишечник. Последний расширяется и еще больше нарушает дыхание.
Предоставленная естественному течению диафрагмальная грыжа приводит к смещению средостения, нарушению венозного возврата и сердечного выброса.
Диагноз диафрагмальной грыжи подтверждается обнаружением на рентгенограмме грудной клетки в прямой проекции множественных петель кишечника, наполненных газом, на стороне грыжи. Однако, если рентгенография делается до того, как воздух проник в кишечник, выявляются только смещение средостения, необычное расположение сердца и затемнение в одной половине грудной клетки.
Для подтверждения диагноза рентгенографию повторяют после введения через пазогастральный зонд воздуха или контрастного вещества.
В 50% случаев диафрагмальной грыжи имеются сопутствующие пороки развития. При множественных тяжелых сопутствующих пороках выживает менее 10% больных. В случаях, когда врожденная диафрагмальная грыжа выявляется еще во внутриутробном периоде (до 25 недель беременности), пороки развития часто бывают потенциально смертельными.
Кроме незавершенного поворота кишечника и гипоплазии легких, особенно часто встречаются пороки сердца (63%), далее по частоте следуют пороки мочевых путей и половых органов (23%), желудочно-кишечного тракта (17%), центральной нервной системы (14%) и дополнительные пороки легких (5%).
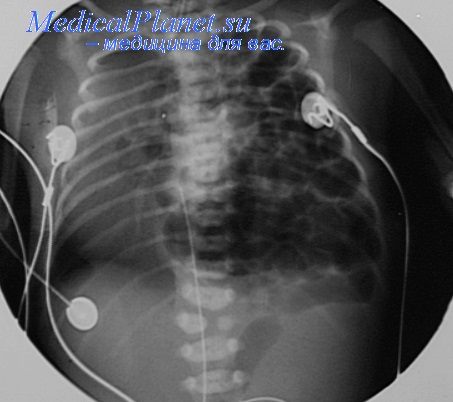
Врожденная диафрагмальная грыжа слева
Возможно, самой простой и наиболее эффективной паллиативной мерой является декомпрессия желудка путем постановки пазогастрального зонда. Она предотвращает дальнейшее растяжение кишечника и улучшает легочную вентиляцию. Эндотрахеальная интубация позволяет обеспечить адекватную легочную вентиляцию и оксигенацию. Кроме того, она также предотвращает дальнейшее растяжение кишечника.
Так как гипоплазия легких предрасполагает к их баротравме, давление на вдохе не должно превышать 30 мм ртутного столба. Адекватность ИВЛ обеспечивают за счет увеличения частоты дыхания до 40-60 в 1 минуту. Кроме того, необходимо обеспечит венозный доступ, достаточное введение жидкости и коррекцию ацидоза.
В то время как 65% детей с врожденной диафрагмальной грыжей рождаются мертвыми или умирают вскоре после рождения, у 25% этот порок развития диагностируется после 28 дней жизни. Дети, у которых симптомы врожденной диафрагмальной грыжи развиваются после первых 24 часов жизни, выживают почти в 100%. Тяжесть нарушений дыхания зависит от степени гипоплазии легких. Отсутствие или слабая выраженность дыхательных нарушений у новорожденного свидетельствует о достаточном, совместимом с жизнью объеме легких.
Период мнимого благополучия — это тот отрезок времени, в течение которого у новорожденного вентиляция легких и оксигенация остаются адекватными без интенсивной терапии. Несмотря па последующую декомпенсацию, наличие этого периода свидетельствует о совместимой с жизнью функции легких.
До операции необходимо добиться стабилизации состояния ребенка. Оптимальный срок операции не установлен. Врожденная диафрагмальная грыжа вызывает физиологические нарушения в легких, которые сами по себе восстановление целости диафрагмы не устраняют, так что нет необходимости производить ее экстренно. В кооперативном исследовании современного состояния проблемы хирургической коррекции врожденной диафрагмальной грыжи Кларк с соавторами установили, что средний возраст, в котором она производилась, превышал 1 сутки жизни.
В случаях, когда применялась экстракорпоральная мембранная оксигенация, возраст составил 170 часов, в остальных — 73 часа. Применяют как трансабдоминальный, гак и трансторакальный доступ. Трансабдоминальный доступ предпочтителен по следующим соображениям:
(1) он облегчает возвращение внутренних органов в брюшную полость;
(2) позволяет устранить дефект диафрагмы при достаточном обзоре и без натяжения;
(3) облегчает выявление и коррекцию сопутствующих пороки развития, в том числе нарушающих проходимость кишечника и
(4) если первоначальные размеры брюшной полости недостаточны, чтобы вместить внутренние органы, позволяет увеличить их или создать грыжевой мешок брюшной стенки с помощью лоскута-протеза.
Трансторакальный доступ используют в основном при рецидивирующей диафрагмальной грыже и у детей старше 1 года.
При врожденной диафрагмальной грыже одно или оба легких гипопластичны. Их кровеносная система развита недостаточно. Артерии имеют утолщенный мышечный слой и обладают повышенной реактивностью. Без коррекции врожденной диафрагмальной грыжи у ребенка быстро возникает персистирующий фетальный тип кровообращения, что представляет собой наиболее опасное осложнение.
Персистирование фетального тина кровообращения обусловлено длительным повышением давления в легочной артерии. Происходит сброс крови, минуя легкие (право-левый шунт). Неоксигенированная кровь возвращается в большой круг кровообращения через открытый артериальный проток и открытое овальное окно. Персистирование фетального типа кровообращения приводит к гипоксемии, глубокому ацидозу и шоку. Пусковым механизмом его формирования является ацидоз, гиперкапния и гипоксия, оказывающие на кровеносные сосуды легких резкое сосудосуживающее действие.
Для предотвращения развития персистирующего фетального типа кровообращения используют следующие мероприятия:
а) Мониторинг оксигенации крови или взятие проб артериальной крови на предуктальном (из артерий правой руки) и постдукталыюм (из артерий ног) уровне, выявляющий сброс неоксигепироваппой крови в большой круг кровообращения.
б) Оптимальный для предотвращения гиперкапнии режим ИВЛ с высокой частотой дыхания и низким давлением на вдохе; достаточное введение седативных препаратов, при необходимости — применение миорелаксантов.
в) Адекватную искусственную вентиляцию легких газовой смесыо с высоким, как правило 100%, содержанием кислорода, позволяющую избежать гипоксемии.
г) Восстановление перфузии тканей путем достаточного введения электролитных растворов или крови, инотропных препаратов и бикарбоната натрия, устраняющее метаболический ацидоз.
Если эти мероприятия не дают эффекта, их дополняют введением препаратов, расширяющих артерии малого круга кровообращения (окись азота путем ингаляции, внутривенно присколин (priscoline) или простогландина E2); высокочастотной искусственной вентиляцией легких и, наконец, прибегают к экстракорпоральной мембранной оксигенации. Кроме того, осложнения включают баротравму легких и пневмоторакс и кровотечение, особенно при использовании экстракорпоральной мембранной оксигенации.
Общий уровень выживаемости — 60%. Уровень выживаемости определяется, в основном, степенью гипоплазии легких и наличием тяжелых сопутствующих пороков развития. У детей, не имевших в первые дни жизни тяжелых нарушений дыхания, уровень выживаемости приближается к 100%. В тех клиниках, где применяются такие методы интенсивной терапии, как экстракорпоральная мембранная оксигенация или ингаляции окиси азота, уровень выживаемости не выше, чем в остальных.
В Мичиганском университете (University of Michigan) после введения в практику экстракорпоральной мембранной оксигенации общий уровень выживаемости снизился с 75% до 59%. При использовании специальных критериев для группы больных, которым она проводилась, установлено, что этот метод повышает на 27% выживаемость больных, ранее считавшихся неизлечимыми.
Пока внутриутробная хирургическая коррекция врожденной диафрагмальной грыжи не вышла за рамки эксперимента. В 1997 г в проспективном исследовании установлено, что она не улучшает прогноза по сравнению с общепринятой постнатальной хирургической коррекцией. Его авторы считают, что коррекцию пренатально диагностированной врожденной диафрагмальной грыжи надо производить постнатально, так как открытая внутриутробная хирургическая коррекция не улучшает исхода и не повышает выживаемости.
Врожденная диафрагмальная грыжа
Врожденная диафрагмальная грыжа – это порок развития диафрагмы, приводящий к нарушению разделения брюшной полости и грудной клетки, а так же к смещению желудка, селезенки, кишечника и печени в грудную полость.
Врожденная диафрагмальная грыжа может быть изолированным пороком, а также сочетаться с пороками развития других органов и систем. Большинство случаев врожденных диафрагмальных грыж спорадические.
При врожденной диафрагмальной грыже на 8-10 неделе беременности возникает дефект диафрагмы в результате нарушения процесса закрытия плевроперитонеального канала, и органы брюшной полости могут эвентрировать через дефект в плевральную полость в течение всего периода после возвращения кишечника в брюшную полость (9-10 недели гестации). Наличие органов брюшной полости в грудной клетки ограничивает рост и развитие легких, что приводит к гипоплазии легких с уменьшением общего количества ветвей бронхов и артерий. На стороне грыжи отмечается значительное поражение легкого, однако контралатеральное легкое, как правило, также имеет аномальное строение и меньшую массу по сравнению с нормой.

Частота встречаемости 1 на 4000 живорожденных, соотношение полов 1:1
Диафрагмальная грыжа может сочетаться с пороками сердца, на которые приходится около 20%. Сочетания с пороками центральной нервной системы и мочевыделительной системы составляют по 10,7%. Около 10-12% врожденных диафрагмальных грыж, диагностированных пренатально, являются составной частью различных наследственных синдромов (пентада Кантрелла, синдромы Фринзе, Ланге, Марфана, Элерса-Данлоса и т.д.) или проявлением хромосомных аномалий и генных нарушений. Частота хромосомных аномалий в среднем составляет 16 %. Еще раз следует подчеркнуть, что хромосомные аномалии чаще выявляются только в тех случаях, когда врожденная диафрагмальная грыжа сочетается с другими пороками развития. Следовательно, пренатальное кариотипирование показано во всех случаях наличия сочетанной патологии, для уточнения генеза порока.
Относительно сторон поражения все врожденные диафрагмальные грыжи делятся на:
- Левосторонние около 80%
- Правосторонние около 20%.
- Двусторонние менее 1%.
Большинство новорожденных с врожденной диафрагмальной грыжей разворачивают картину дыхательной недостаточности непосредственно в родовом зале сразу после рождения. Очень быстро прогрессирует острая дыхательная недостаточность. При осмотре обращает на себя внимание ассиметрия грудной клетки с выбуханием стороны поражения (обычно слева) и отсутствием экскурсии грудной клетки с этой стороны. Очень характерный симптом – запавший ладъевидный живот.
Главным методом дородового выявления врожденной диафрагмальной грыжи является эхография. При ультразвуковом исследовании подозрение на этот порок возникает при аномальном изображении органов грудной клетки. Одним из основных эхографических признаков, является смещение сердца, а также появление в грудной клетке желудка и петель тонкого кишечника. Пренатальное ультразвуковое исследование может выявить наличие содержимого брюшной полости в грудной клетки уже на 12 неделе беременности. Тем не менее, обычно диагноз ставится на 16-неделе беременности.
Ранняя диагностика ВДГ дает возможность провести кариотипирование, для исключения сочетанной хромосомной аномалии. Так же по данным УЗИ в I и II-м триместре беременности есть возможность определиться в необходимости фетальных вмешательств для стабилизации плода с ВДГ.
После рождения диагноз ВДГ подтверждается после проведения комплексного УЗИ и рентгенографии органов грудной и брюшной полости.
При рождении ребенка с диафрагмальной грыжей врачи должны быть готовы к проведению расширенной сердечно-легочной реанимации. Интубация трахеи и ИВЛ показана с первой минуты жизни. Уже в родзале ребенок с ВДГ может потребовать введение лекарственных препаратов, стабилизирующих работу сердца. Только достигнув стабильного состояния, возможна транспортировка ребенка из родзала, она выполняется в условиях транспортного кувеза на ИВЛ с мониторингом жизненных функций.
В условиях реанимационного блока отделения продолжается интенсивная терапия, направленная на стабилизацию состояния и подготовке к операции: подбор методов и параметров ИВЛ, кардиотоническая поддержка, седативная и обезболивающая, антибактериальная терапия.
По мере стабилизации состояния решается вопрос о возможности оперативного лечения.
В случае нестабильности состояния в нашем отделении есть возможность использовать методику экстракорпоральной методики поддержки работы сердца и легких – ЭКМО.
Оперативное лечение детей с ВДГ осуществляется преимущественно малоинвазивным эндоскопическим методом. Через минимальные проколы грудной клетки (3 мм) осуществляется бережное погружение содержимого из грудной полости в брюшную. После чего оценивается дефект диафрагмы: в случае достаточно развитой собственной диафрагмы пластика дефекта осуществляется собственными тканями, а при выраженном дефиците тканей – дефект замещается имплантом (используется синтетический материал Гор-Текс и биологический материал Пермакол).
В послеоперационном периоде продолжается интенсивная терапия, направленная на коррекцию дефицитов, которые сохраняются, пока гипоплазированное легкое не восстановится.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Название протокола: Диафрагмальная грыжа у детей.
Врожденная диафрагмальная грыжа – это порок развития, при котором происходит перемещение органов брюшной полости в грудную через естественные или патологические отверстия в диафрагме, а также путем выпячивания ее истонченного участка [1,2].
Код протокола:
Код(ы) МКБ-10:
Q 79.0 Врожденная диафрагмальная грыжа
Сокращения, используемые в протоколе:
| АЛТ – аланинаминотрансфераза АСТ – аспартатаминотрансфераза ВИЧ – вирус иммунодефицита человека ИФА – иммуноферментный анализ ЖКТ – желудочно-кишечный тракт КЩС – кислотно-щелочное основание КАМЛ – кисто-аденаматозная мальформация легкого КТ – компьютерная томография МРТ – магнитно-резонансная томография НСГ – нейросонография ОАК – общий анализ крови ОАМ – общий анализ мочи CCC – сердечно-сосудистая система УЗИ – ультразвуковое исследование ЭхоКГ – эхокардиография Іg М – иммуноглобулин М ½ – одна вторая часть ¼ – одна четвертая часть |
Дата разработки протокола: 2015 год.
Категория пациентов: дети.
Пользователи протокола: врачи общей практики, педиатры, неонатологи, врачи и фельдшеры бригады скорой медицинской помощи, хирурги.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств ссылку:
Уровень I – Доказательства, полученные в ходе по крайней мере от одного должным образом разработанного случайного контролируемого исследования или мета-анализа
Уровень II – Доказательства, полученные в ходе по крайней мере от одного хорошо разработанного клинического испытания без надлежащей рандомизации, от аналитического когортного или исследования типа случай-контроль (предпочтительно из одного центра) или от полученных драматических результатов в неконтролируемых исследованиях.
Уровень III – Доказательства, полученные от мнений авторитетных исследователей на основе клинического опыта.
Класс А – Рекомендации, которые были одобрены по согласованию по крайней мере 75% процентов мультисекторной группы экспертов.
Класс B – Рекомендации, которые были несколько спорны и не встречали согласие.
Класс C – Рекомендации, которые вызвали реальные разногласия среди членов группы.


Классификация
Грыжи собственно диафрагмы
Выпячивание истонченной зоны диафрагмы (истинные грыжи):
· выпячивание ограниченной части купола
· выпячивание значительной части купола
· полное выпячивание одного купола (релаксация)
Дефекты диафрагмы (ложные грыжи):
· щелевидный задний дефект
· значительный дефект
· отсутствие купола диафрагмы
Грыжи переднего отдела диафрагмы
· передние грыжи (истинные грыжи)
· френоперикардиальные грыжи (ложные грыжи)
· ретроградные френоперикардиальные грыжи (ложные грыжи)
Грыжи пищеводного отверстия диафрагмы (истинные грыжи)
· эзофагеальные
· параэзофагеальные
По расположению:
· левосторонние (около 80%)
· правосторонние (около 20%) - передняя Морганьи
· двусторонние (менее 1%)
Клиническая картина
Диагностические критерии постановки диагноза:
Жалобы и анамнез:
· кашель;
· одышка;
· тахикардия;
· рвота после приема пищи;
· частые пневмонии.
Диагностика
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· общий анализ крови
· общий анализ мочи
· биохимический анализ крови (общий белок и его фракции, мочевина, креатинин, остаточный азот, АЛТ, АСТ, глюкоза, общий билирубин, прямая и непрямая фракция, калий, натрий, хлор, кальций);
· обзорная рентгенография органов грудной полости в прямой и боковой проекциях.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· НСГ детей до 1 года для исключения патологии ЦНС;
· ЭхоКГ по показаниям.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию (стационарозамещающей помощи): согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· коагулограмма;
· определение газов крови;
· иммунограмма.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· исследование крови на стерильность с изучением морфологических свойств и идентификацией возбудителя и чувствительности к антибиотикам;
· контрастное исследование ЖКТ для верификации смещения органов брюшной полости через дефекты диафрагмы;
· КТ/МРТ органов грудной клетки/органов брюшной полости позволяет убедительно поставить диагноз диафрагмальной грыжи, провести дифференциальный диагноз, а также правильно выбрать хирургический доступ;
Инструментальные исследования:
· обзорная рентгенография органов грудной клетки – наличие ячеистых полостей, смещение органов средостения в противоположную сторону обусловленных перемещенными в грудную полость органов брюшной полости;
· УЗИ органов грудной клетки – выявляется смещение органов брюшной полости (в частности печени, селезенки) в плевральную полость;
· ЭхоКГ – отмечается смещение сердца в противоположную от грыжи сторону с функциональными отклонениями показателей сердечной деятельности;
· контрастное исследование ЖКТ для верификации смещения органов брюшной полости через дефекты диафрагмы.
Показания для консультации узких специалистов:
· консультация педиатра для исключения сопутствующей соматической патологии;
· консультация кардиолога для исключения патологии ССС;
· консультация пульмонолога для исключения патологии дыхательной системы.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальная диагностика [4,5]
Таблица – 1. Дифференциальная диагностика диафрагмальной грыжи
| Ложная диафрагмаль-ная грыжа | КАМЛ | Опухоль средостения (или нейробластома) | Легочная секвестрация | Бронхогенная киста | Врожденная лобарная эмфизема |
| При даче контрастно-го вещества орально, через 2-3 часа позволяют выявить местораспо-ложения петель кишечника | В зоне пораже-ния тонко-стенные воздуш-ные кисты. | Тень (анэхогенная) с четкими контурами с локализацией в переднем или заднем средостении | Отсуст-вие анэхо-генного образования в структуре пораженного участка | Изолированное анэхоген-ного образования в структуре легкого, не сопровождающей повышение эхогенности окружающей ткани. | Перерастяжение легочной паренхимы без деструкции. |
Лечение
Цели лечения: низведение смещенных органов в брюшную полость с восстановлением целостности диафрагмы.
Тактика лечения:
Основным методом лечение является оперативное устранение диафрагмальной грыжи:
· устранение грыжи диафрагмы, фундопликация по Ниссену и другие модификации [5,6];
· торакоскопическое/лапароскопическое устранение диафрагмальной грыжи с фундопликацией 7.
Хирургическое вмешательство:
· устранение грыжи диафрагмы, фундопликация по Ниссену и другие модификации;
· торакоскопическое/лапароскическое устранение диафрагмальной грыжи с фундопликацией.
Хирургическое вмешательство, оказываемое в стационарных условиях:
Виды операции:
· устранение грыжи диафрагмы, фундопликация по Ниссену и другие модификации.
Показания:
· истинные грыжи;
· грыжи пищеводного отверстия диафрагмы;
· параэзофагельные грыжи и наличие признаков недостаточности кардии, рецидив диафрагмальной грыжи с выраженным спаечным процессом.
Виды операции:
· торакоскопическое/лапароскическое устранение диафрагмальной грыжи с фундопликацией.
Показания к торакоскопическому устранению диафрагмальной грыжи:
· истинные диафрагмальные грыжи;
· грыжа Богдалека и релаксация диафрагмы.
Показания к лапароскопическому устранению:
· ретростернальные грыжи и грыжи пищеводного отверстия диафрагмы.
В том числе противопоказания имеются абсолютные и относительные:
К абсолютным противопоказаниям относятся:
· тяжелое состояние больного, обусловленное тяжелой соматической;
· врожденной патологией сердечно-сосудистой системы;
· нарушение свертывающей системы крови.
К относительным противопоказаниям относятся:
· вирусно-бактериальные инфекции (катаральные явления);
· белково-энергетическая недостаточность II – III степени;
· анемия;
· белково- энергетическая недостаточность 2-3 степени;
· заболевания дыхательных органов;
· неудовлетворительное состояние кожных покровов (пиодермия, свежие явления экссудативного диатеза, инфекционные заболевания в остром периоде).
Немедикаментозное лечение:
Режим: I,II,III.
Стол: №1,15.
Медикаментозное лечение:
· цефалоспорины II поколения цефуроксим 30-100 мг/кг через каждые 12 часов в/м или в/в – с антибактериальной целью в течение 10 – 14 дней;
При непереносимости препаратов цефалоспоринового ряда назначаются аминогликозиды 2 поколения: амикацин из расчета 10 мг/кг х каждые 8-12 часов в/в, в/м;
· лоратадин по ½ таб х 1раз через рот – с десенсибилизирующей целью в течение 7-10 дней;
· метронидазол 7,5 мг/кг х 2раза в день, в/в течение 7 дней – с противоаэробной целью;
· амброксол 15 мг х 2- 3р или бромгексин от 3-х до 4-х лет по 4 мг х 3 раза в день, от 5-14 лет по 4 мг х 3 раза в сутки через рот через рот – для улучшения дренажной функции бронхов до 2- 4-х недель;
· этамзилат 2,0 мл х 3 р, в/в - с гемостатической целью в течение 3-7 дней;
· метоклопрамид 0,1 мг/кг х 2-3 раза в день в/м, в/в – с противорвотной целью;
· 10 % декстроза 10-15 мл/кг – с целью парентерального питания;
· инсулин человеческий генно-модифицированный 1 ЕД на 4-5 г раствор 10 % дестроза – с целью коррекции уровня глюкозы в крови;
· 0,9% натрия хлорид 10-15 мл/кг – с целью коррекции водно-солевого обмена;
· калия хлорид 7,5 % 100 мл – с целью профилактики гипокалиемии;
· кальция хлорид 10 % внутрь, внутривенно капельно (медленно), внутривенно струйно (очень медленно!). Внутрь детям - по 5-10 мл. В вену капельно вводят по 6 капель в минуту, разбавляя перед введением 5-10 мл 10% раствора в 100-200 мл изотонического раствора натрия хлорида или 5% раствора глюкозы - с целью профилактики гипокальциемии;
· преднизолон 1-2 мг/кг, в/в, медленно – с целью профилактики интра- и послеоперационного шока, и коллапса;
· альбумин 10 % 10-15 мл/кг в/в, капельно – коррекция нарушения белкового обмена;
· СЗП из расчета 10-15 мл/кг, в/в, капельно – с гемостатической целью;
· эритроцитарная масса – с заместительной целью назначается из расчета 10-15 мл/кг, в/в, капельно.
При развитии осложнений лечения проводится соответственно клиническим протоколам развившихся осложнений.
Другие виды лечения:
· дыхательная гимнастика;
· общеукрепляющий массаж.
Другие виды, оказываемые на стационарном уровне:
· дыхательная гимнастика;
· общеукрепляющий массаж.
Индикаторы эффективности лечения:
· восстановление целостности диафрагмы;
· отсутствие признаков гипоплазии, ателектаза и воспаления легких;
· отсутствие смещения органов брюшной полости в плевральную и перикардиальную полости;
· отсутствие смещения органов средостения в противоположную сторону.
| Альбумин (Albumin) |
| Амброксол (Ambroxol) |
| Амикацин (Amikacin) |
| Декстроза (Dextrose) |
| Инсулин растворимый (человеческий генно-инженерный) (Insulin soluble (human biosynthetic)) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Лоратадин (Loratadine) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Натрия хлорид (Sodium chloride) |
| Плазма свежезамороженная |
| Преднизолон (Prednisolone) |
| Цефуроксим (Cefuroxime) |
| Эритроцитарная масса |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для плановой госпитализации:
Грыжи собственно диафрагмы:
· выпячивание ограниченной части купола диафрагмы;
· грыжи переднего отдела диафрагмы;
· грыжи пищеводного отверстия диафрагмы (эзофагеальные, параэзофагеальные).
Показания для экстренной госпитализации:
Грыжи собственно диафрагмы:
· полное выпячивание одного купола диафрагмы со смещением органов средостения в противоположную сторону;
Ложные грыжи:
· щелевидный задний дефект диафрагмы;
· значительный дефект диафрагмы;
· отсутствие купола диафрагмы.
Грыжи переднего отдела диафрагмы:
· френоперикардиальные грыжи;
· ретроградные френоперикардиальные грыжи.
Профилактика
Профилактические мероприятия:
Первичной профилактики диафрагмальной грыжи не существует. Профилактика осложнений: ранняя диагностика, своевременная госпитализация и оперативное лечение снижают риск развития осложнений диафрагмальной грыжи 14.
Дальнейшее ведение:
· в послеоперационном периоде дети с диафрагмальной грыжей находятся в отделение интенсивной терапии и реанимации (2-3 суток), где проводится профилактика послеоперационной пневмонии, нарушение функции ССС, ЖКТ;
· постоянный контроль за сатурацией кислорода, КЩС, гемодинамики;
· парентеральное питание проводится до восстановления пассажа по ЖКТ;
· ежедневные перевязки послеоперационной раны;
· снятие швов на 7-10 сутки;
· всем детям, оперированным по поводу врожденной диафрагмальной грыжи, необходимо диспансерное наблюдение. Диспансеризация и объем лечебных мероприятий осуществляется на основании ближайших и отдаленных результатов оперативного вмешательства через 1-2 года.
Информация
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Хирургическое лечение. Как только состояние ребенка стабилизировалось, производится оперативное вмешательство. Наркоз общий с использованием фторотана и павулона (pancuronium bromide), что помогает свести к минимуму сосудистую реакцию. Наиболее рационален поперечный разрез в эпигастральной области. Из этого доступа легче извлечь кишечник, растянуть брюшную стенку, чтобы уместить кишечник в брюшной полости, сформировать при необходимости вентральную грыжу и выполнить но показаниям дополни тельные вмешательства, такие как гастростомия или фундопликация, если есть основания предполагать развитие в дальнейшем гастроэзофагеального рефлюкса.
После извлечения органов из грудной клетки грудная полость тщательно осматривается на наличие грыжевого мешка, который может присутствовать более, чем в 20% случаев. Мешок должен быть иссечен.
Если дефект диафрагмы представляет собой узкую щель, ее ушивают нерассасывающимися швами 2-0 или 3-0. Большие дефекты, шириной в несколько сантиметров, хотя в принципе и могут быть ушиты, однако в результате диафрагма уплощается и ее экскурсии при дыхании становятся либо ослабленными, либо вовсе отсутствуют. В связи с этим грудная полость увеличивается, что способствует чрезмерному перерастяжению альвеолярных пространств.
Уменьшается также емкость брюшной полости. Поэтому большой дефект лучше закрывать каким-либо пластическим материалом. Мы предпочитаем использовать тефлононую сетку, к которой со стороны живота приклеиваем заплату из специального материала (ЗМ drape), предотвращающего подпаивание кишечника к сетке. Сетку вырезают таким образом, чтобы ее размеры слегка превышали величину дефекта диафрагмы.
Это обеспечивает выбухание купола в грудную клетку, возможность расширения брюшной полости, а также сводит к минимуму нерерас-тяжение легкого. Прежде, чем ушивать диафрагму, в грудную клетку ставят дренаж, который выводят наружу через одно из нижних межреберий.
При больших дефектах задний валик диафрагмы может быть плохо выражен или вообще отсутствовать. Тогда швы проводятся вокруг нижнего ребра. Тефлоновая сетка быстро приживает как к краям диафрагмы, так и к грудной стенке.
С ростом ребенка она имеет тенденцию к уплощению, в то время как сама диафрагма растет. Именно поэтому некоторые хирурги предлагали использовать для закрытия дефекта широчайшую мышцу спины и лоскуты из мышц брюшной стенки на ножке. Однако мы считаем, что это вмешательство неоправданно сложное и связано с излишней дополнительной травмой.
После восстановления диафрагмы брюшную стенку растягивают руками, чтобы увеличить емкость брюшной полости и возможности для расположения в ней кишечника. Если слои брюшной стенки не могут быть сопоставлены без существенного повышения внутрибрюшного давления, что обычно связано с растяжением кишечных петель воздухом, то к краям раны подшивают силиконовое покрытие, формируя таким образом вентральную грыжу. В течение нслели после операции это покрытие уменьшают в размерах, постепенно перевязывая как мешок, все ближе и ближе к брюшной стенке. Когда же достигнуто такое состояние, что края раны могут быть сближены без существенного натяжения, производят вторичное ушивание раны брюшной стенки.
Послеоперационное лечение. Дренирование плевральной полости осуществляют с использованием пассивного оттока (водяной затвор), а не вакуума, ибо легкие у этих детей легко рвутся при повышении эндобронхиального давления. При пассивном оттоке по мере относительного постепенного расширения легких воздух и жидкость оттекают из плевральной полости.
Позже растягивается и растет и ипсилатеральное легкое, однако оно не всегда увеличивается настолько, чтобы сместить средостение к средней линии. Баротравма с пневмотораксом может возникнуть как на стороне грыжи, тан и на противоположной. В такой ситуации показатели концентрации газов крови внезапно снижаются и прогноз соответственно значительно ухудшается.
Для поддержания гипокапнии и уровня рН больше 7,5 вентиляционную поддержку продолжают и после операции. Всякую коррекцию режимов вентиляции, в частности, снижение давления, частоты или FIO2, следует проводить очень медленно, поскольку малейшие изменения могут резко усилить легочную вазоконстрикцию.
В первые 24—48 часов после операции интравенозные инфузии должны проводиться раствором Рингер-лактата в связи с выраженной чрескапиллярной потерей плазменного объема. При тяжелой предшествовавшей гипоксии могут возникнуть кардиомиопатия и почечная недостаточность. Поэтому при внутривенном введении жидкости необходим мониторинг давления в правом сердце и иногда эхокардиография. Если возникает повышение давления в правом сердце, может потребоваться инфузия допамина или добутамина.
Результаты лечения. Среди детей, которые рождаются живыми непосредственно в медицинском центре, где производится оперативное лечение, летальность превышает 60—65%. Из пациентов, имеющих с рождения симптоматику и относительно благополучно перенесших транспортировку в детские хирургические центры, умирают 35—50%.
У детей, требующих экстренного хирургического лечения в течение первых 6—24 час жизни, легальность, по сравнению с более старшими пациентами, намного выше. Столь высокие показатели летальности мало менялись в течение 10 лет, предшествовавших 1985 г., несмотря на значительные достижения в тот период в области неонатальной интенсивной терапии. У большинства детей легкие были столь тяжело гипоплазированы, что достичь адекватной вентиляции не представлялось возможным. Увеличение выживаемости иа 10—15% может быть обеспечено благодаря использованию высокочастотной вентиляции и ЭКМО, что позволяет, отложив оперативное вмешательство, корригировать за это время состояние легочных артерий.
У некоторых из выживших пациентов отмечается задержка умственного развития и неврологические расстройства. Естественно, что с повышением выживаемости детей с ВДГ (благодаря активно проводимым, порок героическим реанимационным мероприятиям) эта проблема становится все более актуальной. Определенное значение в возникновении этих последствий имеют сочетанные аномалии мозга, однако главную роль чаще играет гипоксия, связанная с длительным периодом неадекватной вентиляции и нарушением перфузии мозга.
У детей, выписывающихся из стационара, состояние легких в последующем может варьировать в значительных пределах. В тех случаях, когда до-и послеоперационный период протекал относительно благополучно, легкие функционируют нормально, в то время как при тяжелых формах леточной гипоплазии отмечаются нарушения вентиляционной функции, а потому в первые несколько месяцев таких пациентов следует тщательно оберегать от наслоения респираторной инфекции.
Ни в одном центре, к сожалению, не оказалось возможным провести изучение отдаленных результатов абсолютно у всех пациентов, выживших после лечения ВДГ. Однако, по имеющимся данным, рост тканевых легочных элементов продолжается (притом ускоренно) вплоть до 8- 10 лет, позволяя компенсировать задержку развития, отмечавшуюся при рождении. При рентгенологическом обследовании выявляется нормальное положение средостения и обычная картина в легких.
В некоторых сообщениях указывается, что в 20% случаев определяется уменьшение легочного объема и повышенная прозрачность ипсилатерального легкого, обусловленная эмфизематозными изменениями или нарушением иаскуляризации. Радиоизотопное вентиляционно/перфузионное сканирование показывает почти равный объем обоих легких. По данным некоторых авторов, на стороне грыжи отмечается нарушение перфузии. Общая емкость легких нормальная или уменьшена, а остаточный объем и функциональная остаточная емкость увеличены соответственно до 136% и 122% по отношению к норме.
Показатели жизненной емкости, объема форсированного выдоха и максимальной вентиляции легких варьируют от нормальной до уменьшенной, что объясняется об-структивным компонентом поражения легких, связанным с резидуально небольшими по размерам воздушными путями. Тесты с нагрузкой показали неизмененные значения максимального поступления кислорода и уровня газов капиллярной крови. УЗИ сердца выявляет обычное состояние его полостей и функции клапанов, а также отсутствие признаков остаточной легочной гипертензии. Клинически у пациентов не отмечается каких-либо отклонений от нормы, и они обычно не ограничивают себя в плане физической нагрузки, которую переносят безболезненно.
Читайте также:


