Операция на суставе костная ткань
Костная пластика — это хирургическая процедура, которая использует костный трансплантат для ремонта и восстановления пораженных опухолями, инфекциями или поврежденных при травме костей. Костный трансплантат — это операция выбора для восстановления костей практически в любом месте человеческого тела.
Для выполнения трансплантации хирург может взять кость с бедер, ног или ребер. Иногда хирурги также используют костную ткань, взятую от умерших, для выполнения костной трансплантации.
Основа костной пластики
Большая часть человеческого скелета состоит из костного матрикса. Это твердый материал, который помогает придать костям силу. Внутри матрикса находятся живые костные клетки. Они составляют и поддерживают эту матрицу, структуру костных балок. Клетки в этом матриксе могут помочь восстановить и излечить кость при острой необходимости.
Когда человек ломает кость, немедленно начинается процесс заживления. Пока разрыв в структуре кости не слишком велик, активные костные клетки (остеокласты) могут его починить.
Однако иногда перелом приводит к большой потере кости, — например, когда большой кусок кости рассыпается, дробится. В этих случаях собственная кость не может полностью зажить без костного трансплантата. Во время трансплантации кости, хирург вставляет новый кусок кости в то место, где кость должна заживать или соединяться с соседними отломками. Клетки внутри новой кости могут затем прикрепиться к старой кости.
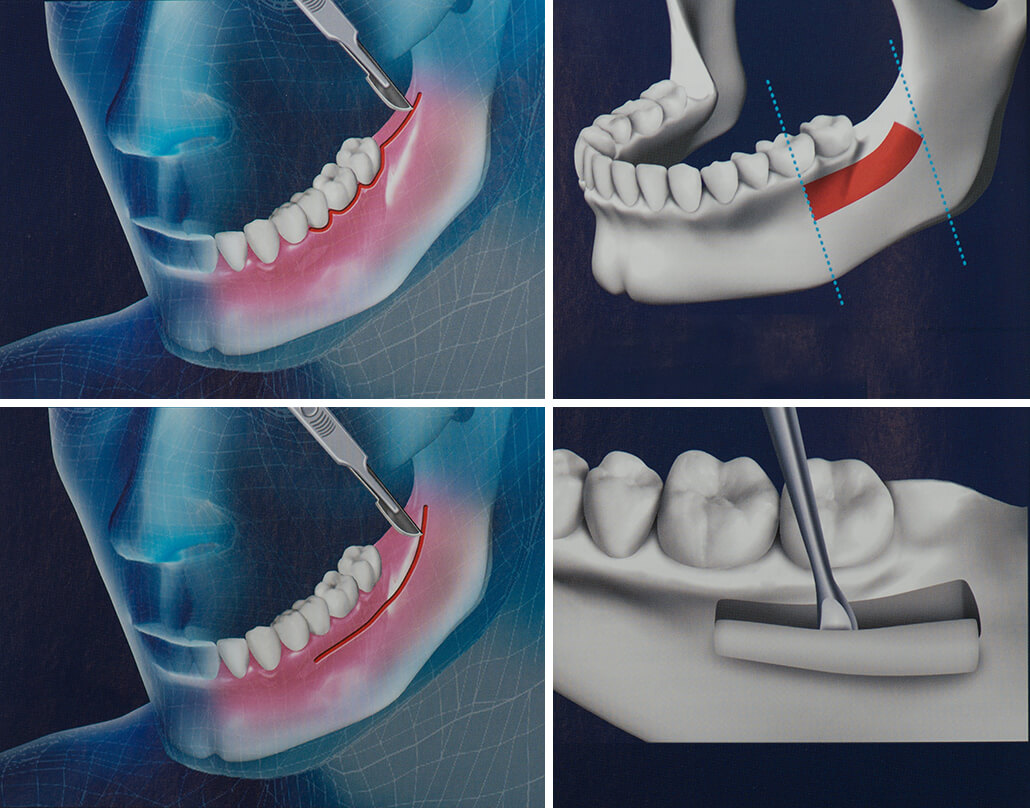
Хирурги часто выполняют пересадку кости, как часть другой медицинской процедуры. Например, если у пациента тяжелый перелом бедра, лечащий врач может выполнить пересадку кости при выполнении необходимых операций по восстановлению скелета. Также лечащий врач может сделать надрез на бедре, чтобы взять небольшой кусочек бедренной кости, используя его для выполнения трансплантации.
Как правило, манипуляции проводят под общим наркозом, чтобы пациент был неподвижен и обезболен.
Зачем нужна костная пластика – показания для операции
Пациенту может понадобиться пересадка кости, чтобы способствовать заживлению и росту костей по ряду различных медицинских причин.
- Первоначальный перелом, который, как подозревает лечащий врач, не заживет без трансплантации.
- Перелом, который пациент ранее не лечил с помощью трансплантата, и который плохо зажил.
- Заболевания костей — такие, как остеонекроз или рак.
- Операция по сращению тел соседних позвонков (которая может понадобиться при нестабильности позвоночника).
- Зубная имплантация (которая может понадобиться, если пациент хочет заменить отсутствующие зубы имплантами).
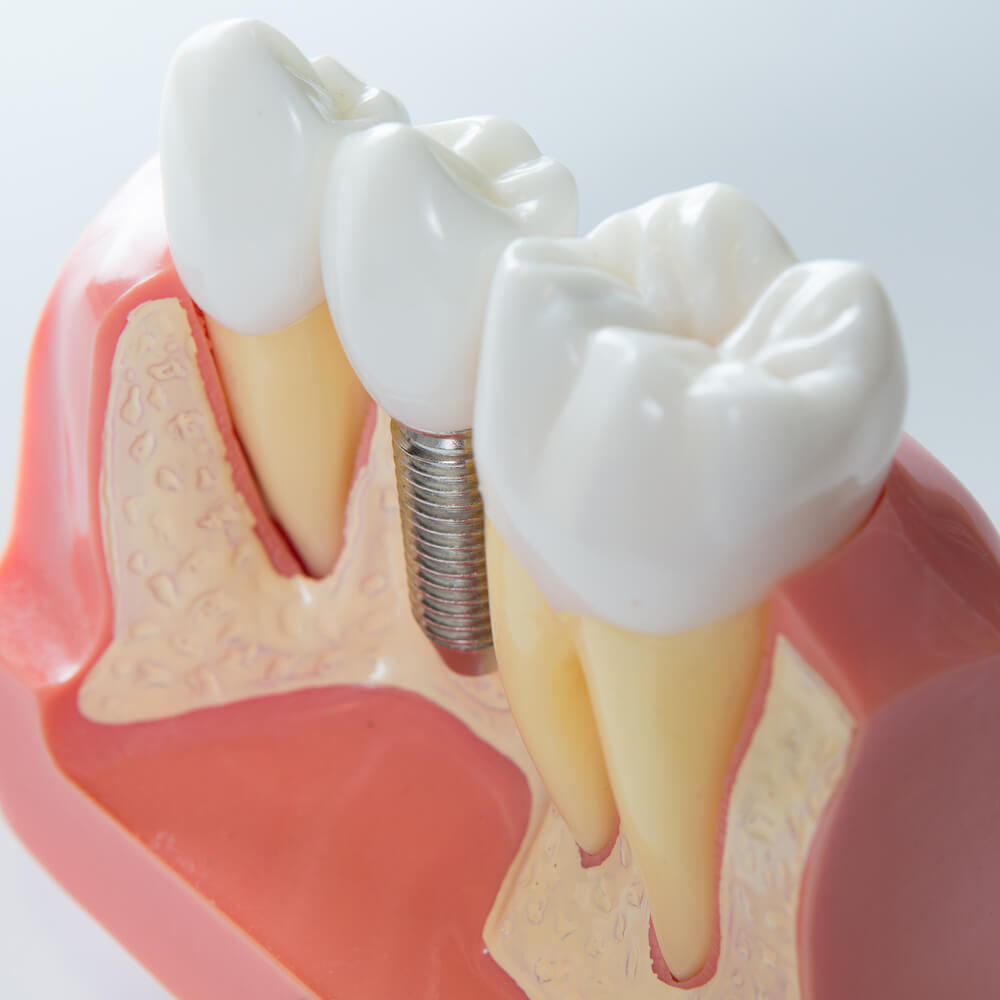
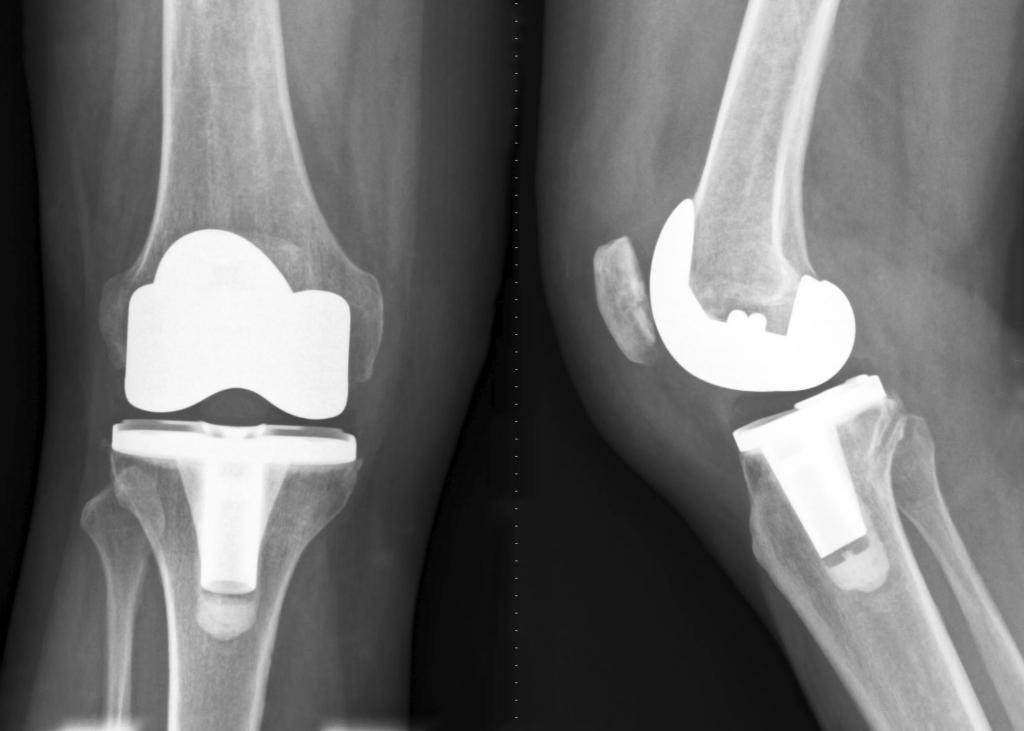
Хирургически имплантированные устройства, как при полной замене коленного сустава, способствуют росту кости вокруг структуры. Эти костные трансплантаты могут служить основой для роста новой живой кости. Бедра, колени и позвоночник являются общими местами для пересадки кости, но пациенту может понадобиться пересадка кости из другого участка на собственном теле.
Это не понадобится, если при операции используется донорская кость, но донорская кость имеет свои небольшие риски. Нужно обсудить со своим врачом о том, какой вариант лучше в конкретном случае.
Каковы риски костной пластики?
Костная трансплантация, как правило, безопасна, но она имеет некоторые редкие риски.
- Инфекция
- Кровотечение
- Тромбоз
- Повреждение нерва
- Осложнения от анестезии
- Инфекция от донорской кости (очень редко)
Существует также риск того, что собственная кость может плохо заживать даже с костным трансплантатом. Многие из конкретных рисков будут варьировать, в зависимости от точной причины применения костного трансплантата. Эти причины включают в себя тот факт, используется ли донорская ткань, другие осложняющие медицинские условия и возраст пациента. Например, костный трансплантат вряд ли будет хорошо приживаться, если пациент курит или у него имеется диабет.
Как подготовиться к пересадке кости?
Стоит подробно обсудить с лечащим врачом вопрос о том, как подготовиться к операции с использованием костного трансплантата.
- Нужно сообщить своему врачу обо всех лекарствах, которые принимаются, в том числе о безрецептурных препаратах, таких как аспирин. Нужно спросить, следует ли прекратить принимать какие-либо лекарства раньше времени, — например, разжижители крови.
- Если пациент курит, нужно попробовать бросить курить перед процедурой, чтобы ускорить заживление.
- Также, нужно сообщить своему врачу о любых изменениях общего состояния здоровья, — например, о недавней лихорадке.
Перед процедурой могут потребоваться дополнительные исследования – такие, как рентген, компьютерная томография или магнитно-резонансная томография (МРТ).
Нельзя есть и пить после полуночи перед процедурой.
Что происходит во время пересадки кости – этапы операции
Детали конкретной операции по пересадке кости будут сильно различаться, в зависимости от причины планируемого вмешательства. Нужно спросить врача о деталях вашей конкретной операции.
Хирург-ортопед выполнит процедуру с помощью команды медицинских работников.
- Пациент получит анестезию, чтобы он не чувствовал боли или дискомфорта во время процедуры. Анестезиолог будет внимательно следить за всеми жизненными показателями – такими, как частота сердечных сокращений и артериальное давление — во время операции.
- После обработки пораженного участка, оперирующий хирург сделает разрез через кожу и мышцы, окружающие кость, которая будет получать костный трансплантат.
- В некоторых случаях хирург также сделает другой разрез, чтобы собрать костный трансплантат. Это может быть материал от собственной бедренной кости, кости ноги или ребер. Используя специальные инструменты, лечащий хирург удалит небольшую часть кости.
- Затем хирург поставит костный трансплантат между двумя кусочками кости, которые должны расти вместе. В некоторых случаях, лечащий врач может закрепить костный трансплантат с помощью специальных винтов, также он сделает любой другой необходимый ремонт костей.
- Слои кожи и мышц вокруг донорской кости будут закрыты хирургическим путем, — и, если необходимо, вокруг места, где была собрана пораженная кость.
После пересадки кости — возможные риски и осложнения, их профилактика
Нужно заранее поговорить со своим врачом о том, что можно ожидать после операции.
- Пациент может почувствовать боль после процедуры, но обезболивающие лекарства могут помочь ее облегчить.
- Проводится серия рентгеновских снимков, решается вопрос о выписке пациента домой.
- Затем лечащий врач предоставит пациенту подробные инструкции о том, как он может перемещать область, которая получила костный трансплантат. Как правило, это требует, чтобы область некоторое время оставалась неподвижной. Для этого может потребоваться шина или скоба. Пациент также, вероятно, должен избегать давления веса тела в этой области.
- Прооперированному может потребоваться физиотерапия для восстановления силы и гибкости мышц.
- Возможно, также потребуется принимать лекарства для предотвращения образования тромбов (разжижители крови) некоторое время после операции. Лечащий врач может попросить, чтобы пациенты не принимали определенные безрецептурные лекарства от боли, потому что некоторые из них могут помешать заживлению кости.
- Специалист может посоветовать придерживаться диеты с высоким содержанием кальция и витамина D при заживлении костей.
- Если пациент курит, то ему нужно будет бросить курить, потому что, это может помешать процессу восстановления.
Некоторое время из разреза может вытекать жидкость. Это нормально. Но немедленно нужно сообщить своему врачу, если выделение жидкости является серьезным и обильным, кровянистым или гнойным.
Кроме того, важно рассказать врачу, если операционная рана покраснела или припухла, если возникла сильная боль, потеря чувствительности, высокая температура или озноб.
Нужно также согласовать последующие встречи. Возможно, пациенту понадобится удалить швы или скобы через неделю, или около того, после операции. Затем лечащий врач может сделать серию рентгеновских снимков, чтобы увидеть, насколько хорошо заживает восстановленная кость.
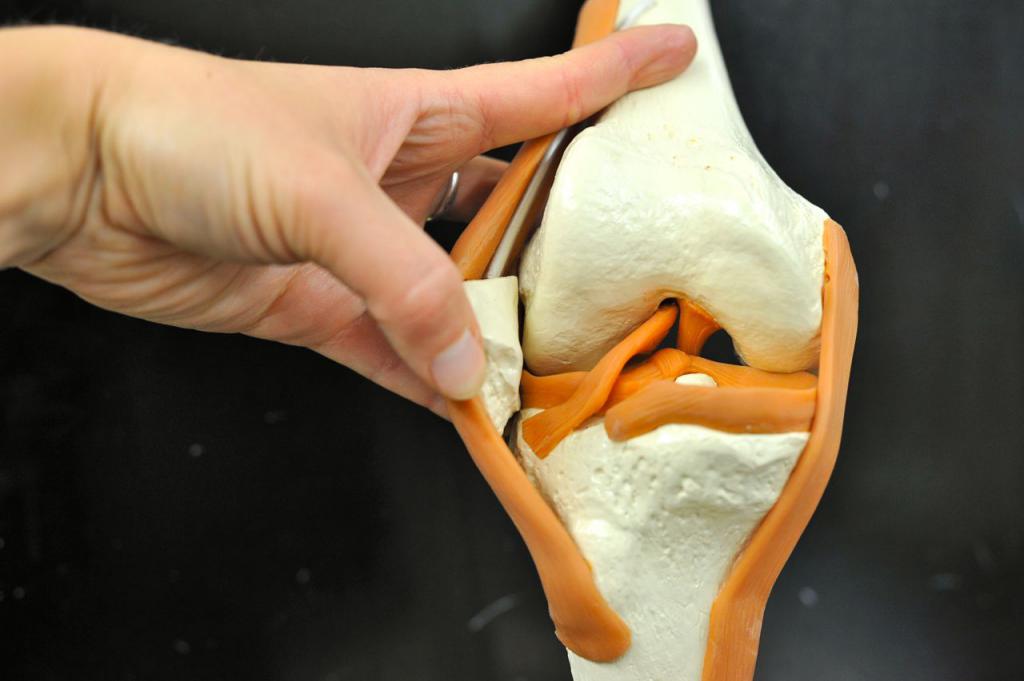
Мобильное соединение костей скелета является суставом. Благодаря им могут двигаться наши конечности. Мы можем двигать руками и делать ими массу вещей. Мы можем двигать ногами и благодаря этому перемещаться в пространстве на значительные расстояния. Внутри сустава концы костей отделены друг от друга просветом, они покрыты синовиальным слоем и суставной сумкой.
Это очень важная часть человеческого скелета. Они подвергаются регулярной значительной нагрузке, износу, и подвержены различным заболеваниям.
Болезни, воспаления, повреждения суставов приводят к скованности и ограничению в движениях. В случае тяжелых или запущенных болезней может наступить полная потеря подвижности или, наоборот, разболтанность. Это одинаково опасно для здоровья и полноценного образа жизни человека.
Если суставы повреждены и консервативное лечение не приносит улучшения, прибегают к оперативному вмешательству.
Показания для проведения операций
При возникновении следующих проблем с суставами операция просто необходима:
- Травмы различного происхождения.
- Костно-суставный туберкулез.
- Дефект связок.
- Посторонние тела в полости сустава.
- Артроз (изменение тканей суставов).
- Новообразования (доброкачественные и злокачественные).
- Артрит (воспаление синовиальной оболочки).
- Дисплазия суставов у детей (в целях реконструкции ТБС).
Особенности операции
При операциях на суставах непременно надо учитывать физиологические и анатомические особенности. А также высокую чувствительность, ранимость, уязвимость перед инфекцией, так как оболочки костных сочленений очень восприимчивы к микробам. Особенности операций связаны с наличием околосуставных образований, связок и с быстротой доступа к проблемному месту.
В настоящее время выполняется ряд операций на суставах в зависимости от характера их повреждений или заболеваний, а именно: артропластика, замена удаленных суставов (пластика), артродез, пункция, артротомия, артрориз, резекция, артролиз.
Современная медицина позволяет проводить операции без значительных разрезов мягких тканей. Медицинские процедуры проводятся с помощью инструмента (артроскопа), вводимого в полость через микроразрез. Артроскопия - это медицинская манипуляция, при которой производится минимальное проникновение внутрь сустава для диагностики и исправления внутренних повреждений.
Вскрытие полости сустава
Внутренняя полость сочленения вскрывается для определенных манипуляций. Артротомия суставов осуществляется для дренирования полости. Необходимость в этом возникает тогда, когда соединение воспаляется (это сопровождается скоплением гноя). Вскрытие сустава может быть произведено для извлечения инородного тела, удаления мениска, проведения каких-либо операций. Сечение при этом не должно повредить связки. Оно имеет стандартное направление. В некоторых случаях операцией процесс излечивания не ограничивается. Важное значение имеют медицинские процедуры в послеоперационный период. Например, при артрозе после операции назначается обязательное ношение бандажа коленного сустава. Конструкция поддерживает ногу в правильном положении, сохраняет тонус мышц.
Иссечение спаек (фиброзных) внутри сустава
Операция артролиз проводится тогда, когда появляются рубцовое стягивание кожи, сухожилий. Это, в свою очередь, ведет к затруднению сгибания или разгибания конечностей. При манипуляции сохраняются суставные поверхности поврежденных костей. Сначала производится артротомия, потом иссекаются спайки, потом осуществляется установление костей (их концов) в правильной позиции по отношению друг к другу, прокладывание между сочленениями жировой ткани, которая препятствует сращению. Подвижность чаще всего восстанавливается, но может быть и рецидив.
Восстановление подвижности сустава
Резекционная артропластика возвращает суставу подвижность или исключает состояние, при котором формируется неподвижность (анкилоза) после резекции. Такое осложнение довольно часто возникает. Проблема с подвижностью может возникнуть, например, в случае сращивания поверхности суставов. Операция на суставах рук происходит с более благоприятным исходом. На соединения костей верхних конечностей нагрузка меньше, чем на нижние. С возникновением искусственных суставов востребованность артропластики уменьшилась, но для молодых людей она предпочтительнее. Вначале осуществляется вскрытие сустава, затем искусственно формируется щель, конфигурация костных концов приводится правильную в форму, близкую к естественной. Следующий этап - обеспечение подвижности сустава, потом его разработка.
Создание анкилоза (неподвижности) сустава
Артродез коленного сустава проводится в случае разболтанности (патологической подвижности) сочленения. Неподвижность воссоздается в удобном для конечности положении несколькими способами.
Внутрисуставный артродез осуществляться вскрытием внутренности сустава и резекцией поверхности, или созданием шероховатостей. Сочленения соединяются (шурупами или гвоздями), потом конечность какое-то время должна находиться в неподвижности в таком положении, которое наиболее выгодно для заживления.
Внесуставной артродез проводится без разреза. Костный трансплантат вводится внутрь периартикулярно. То есть делается укол в сустав для введения соответствующего медицинского препарата. Фиксация может быть осуществлена экстракапсулярно с применением металлических пластин.
Комбинированный артродез - сочетание вышеперечисленных методов. Именно этот вариант чаще всего применяют в настоящее время. Один из современных способов достижения анкилоза - это компрессионный артродез. Компрессионный аппарат закрепляет поверхности суставов.
Метод компрессионно-дистракционного артродеза применяется для удлинения коленного сустава. Накладывают специальное устройство. При открытом способе до этого делают экономную резекцию. Около 15 дней проводят сжатие (компрессию). Потом на устройстве включают режим растяжения (дистракции). Растяжение проводят очень медленно, не больше чем на 1 мм в сутки. Воссоздающаяся костная ткань (костный регенерат) способствует удлинению конечности (ноги).
Артрориз
Передний артрориз ограничивает излишнее тыльное сгибание ступни в голеностопе (со средней пяточной деформацией).
Резекция
Операция по ударению сустава или его части называется резекцией. Показания для ее проведения: нагноение, туберкулез (суставов или костей), опухоли (злокачественные). Если удаляются только хрящевые поверхности эпифизов, то это экономная резекция. Если удаляются концы костей (суставные) и синовиальная оболочка и хрящи, то это полная резекция. Операция может быть внесуставная (экстракапсулярная). Внутренность сочленения не вскрывается, удаляются эпиметафизы кости одновременно с капсулой. Резекция может быть внутрисуставной (интракапсулярной). Манипуляция осуществляется после вскрытия суставной полости. Эта операция может быть первым этапом перед протезированием.
Методика эндоскопии
Эндоскопия - методика хирургических манипуляций, которые проводятся на внутренних органах через маленький прокол (без больших разрезов). С помощью этого метода проводится внутренняя диагностика и хирургические операции.
Артроскопия - это несколько видов операций. Все они проводятся на суставах. На коже делается два прокола. Через один вводится внутрь крохотная видеокамера. С ее помощью на экран проецируется вид сустава, что позволяет наблюдать врачу за своими действиями и состоянием сочленения. Таким же образом осуществляется диагностика. Через второй прокол заводятся внутрь медицинские инструменты, с помощью них и осуществляется операция, например шлифовка хрящей, удаление воспаленных тканей, сшивание связок, извлечение обломков хрящей, иссечение спаек. После завершения операции инструменты и камеру вытягивают наружу, прокол зашивают.
Вышеперечисленные действия можно проделать и привычным для хирургов способом, артротомией. Но при артротомии внутренность сустава вскрывается, и врач воочию видит и устраняет дефекты. Действия те же, что при артроскопии, но разными способами. Главное отличие - способ доступа к проблемному месту. Артроскопия безусловно менее травматичная и более облегченная операция. К тому же чувствительная поверхность суставов не подвергается риску инфицирования. При артроскопии осложнений гораздо меньше, реабилитационный период значительно короче.
Подобнаяоперация проводится на височно-нижнечелюстном, плечевом, локтевом, запястном, бедренном, коленном, голеностопном суставах, на стопе. На остальных невозможно провести данную процедуру, так как они очень малы. Видеокамера в полость не поместится.
Диагностическую артроскопию проводят в тех случаях, когда другие виды исследований (рентген, томография, УЗИ) не позволили поставить точный диагноз. Это связано с тем, что видеокамера должна проникнуть внутрь сустава, это может травмировать его.
Пункция
Пункцию нельзя назвать в полной мере операцией. Это прокол или укол в сустав. Проводится в целях диагностики или для введения лекарственных препаратов в полость сустава.
Протезирование и эндопротезирование
Замена части сустава искусственным имплантом называется протезированием. Эндопротезирование - полная замена разрушенного сочленения. Эта операция проводится в том случае, если его восстановление невозможно. Замена сустава искусственным существенно улучшает качество жизни больного. Он приобретает возможность неограниченно двигаться (как до болезни), проходит боль, которая постоянно сопровождает человека. Протезирование становиться выходом для тех, кому не помогают другие способы лечения (консервативные и хирургические).
Подобные операции проводятся на всех счленениях, как мелких, так и крупных. Но чаще всего операции по замене суставов осуществляются у больных остеопорозом на коленных и тазобедренных соединениях. Протезирование проводится также в случае:
- Аномально сросшихся суставов после переломов.
- Дисплазии.
- Артритов, артрозов (дегенеративно-дистрофических форм).
- Ревматизма.
- Болезни Бехтерева.
- Переломов, травм (а также осложнений после них).
Но для положительного эффекта от протезирования к операции следует тщательно готовиться, учитывая рекомендации врача. Необходимо проведение анализов, консультации у других докторов. Возможно, придется отказаться от вредных привычек (например, от курения), похудеть, соблюдать диету. Держать постоянный вес, дабы не перегружать суставы при ходьбе.
Крайне важно помнить о периоде реабилитации после эндопротезирования суставов. Насколько он затянется, как будет протекать, зависит от сложности операции и состоянии пациента. Реабилитация тазобедренных и коленных суставов протекает дольше. В дальнейшем полное их восстановление, нормальная ходьба во многом зависят от того, как правильно пациент проходил восстановительные мероприятия. Главное выполнять назначения врача: носить бандаж для коленного сустава (или другого, если такой необходим), регулярно делать лечебную гимнастику, не увеличивая и не уменьшая предписанную нагрузку, принимать лекарства.
Тазобедренные суставы у младенцев
Некоторые новорожденные появляются на свет с аномалией тазобедренных суставов. У такого ребенка нет правильного контакта между впадиной кости таза и выпуклой частью бедренной кости. Сустав должен входить во впадину и там вращаться. Иногда у ребенка имеется вывих (сустав свободно крутится вне впадины таза). Также может быть нестабильность ТБС (это более легкая аномалия, чем вывих). У новорожденных это считается довольно частым заболеванием, поэтому лечение и операция на тазобедренном суставе бывают просто необходимы. Малыши сразу проходят проверку у ортопеда. Своевременное выявление безболезненно и эффективно исправить аномалию. Запоздалое выявление повлечет более тяжелые последствия. Дисплазия суставов у детей лечится консервативно или хирургически. На ранней стадии обнаружения аномалии сустава поможет консервативное. При этом применяются разные ортопедические устройства, которые направляют сустав во впадину (то есть в правильное положение). Дальше развитие сустава происходит без отклонений.
Хирургическое лечение проводится при необходимости реконструкции ТБС. Это происходит тогда, когда аномалию сустава выявили поздно или консервативные методы оказались не эффективны. Тип вмешательства зависит от конкретного дефекта. В лучшем случае после операции сустав встанет на место. В случае осложнений потребуется несколько операций.
КОСТНАЯ ПЛАСТИКА (греч, plastike ваяние, пластика; син. остеопластика) — хирургическая операция, производимая для восстановления целости или изменения формы кости, а также с целью стимуляции регенераторных процессов в костной ткани и связанная с перемещением собственных или чужеродных костных фрагментов. Существует три основных вида Костной пластики: аутопластика (см.), при к-рой используют собственные кости оперируемого; аллопластика [прежний термин — гомопластика (см.)], когда используют кости другого индивидуума, принадлежащего к тому же виду, и ксенопластика [прежний термин — гетеропластика (см.)] — пересадка кости, взятой от организма другого биол. вида. Костная пластика может быть свободной, когда пересаживаемый фрагмент полностью отделяют от материнской кости, и несвободной — трансплантат сохраняет связь с материнской костью. К. п. применяется: как самостоятельная операция с целью возмещения дефекта кости, восстановления целости или изменения формы кости; для стимуляции костной регенерации как компонент основной операции, напр, как дополнение при металлоостеосинтезе; как комбинированная Костная пластика, когда один костный трансплантат (обычно алло-) служит фиксатором костных фрагментов, а второй (чаще ауто-) является строительным материалом для мозоли и стимулятором костной регенерации.
Попытки пересадки костной ткани человеку производились в глубокой древности. Научно обоснованные пластические пересадки кости были начаты в 19 р. Вальтер (Ph. Walther, 1821) и Вольфф (J. Wolff, 1863) сообщили об успешной трансплантации костных отломков черепа. Макъюин (W. Macewen, 1882) удалил у трехлетнего мальчика почти весь диафиз плечевой кости, пораженной остеомиелитом. Через два года образовавшийся дефект плечевой кости был замещен аллотрансплантатом, полученным из ампутированной конечности другого больного. А. Понсе (1887) при лечении ложного сустава большеберцовой кости произвел пересадку фаланги большого пальца стопы, взятого из ампутированной конечности.
Основоположником костно-пластической хирургии в нашей стране является Н. И. Пирогов, который в 1852 г. произвел ампутацию стопы, пересадив на резецированную суставную поверхность большеберцовой кости задний отдел пяточной кости вместе с мягкими тканями. Своей операцией Н. И. Пирогов положил начало трансплантации кости на питающей ножке.
В 1910 —1914 гг. H. Н. Петровым, Н. И. Башкирцевым и А. А. Немиловым были произведены эксперименты для выяснения вопроса об источниках регенерации пересаженной кости. Согласно этим исследованиям, при свободной пластике костей постепенно отмирают все элементы трансплантата.
В образовании новой кости принимают участие как клеточные элементы костного ложа и отчасти самого трансплантата, так и клетки окружающей внекостной соединительной ткани. Костный трансплантат, как правило, постепенно замещается костной тканью, происходящей из тканей ложа реципиента, сам же трансплантат исполняет роль каркаса для этого регенерата.
Считается установленным, что костная ткань трансплантата при пересадке хотя и лишается своих остеоцитов, но сохраняет свои жизненные свойства в основном веществе, проявляющиеся в процессах рассасывания и созидания. Ткань трансплантата, рассасываясь, замещается новообразованной костью. Этот процесс означает не гибель трансплантата в обычном понимании этого слова, а перестройку его, т. е. процесс физиологический. Возникающий на основе трансплантата регенерат не является его полной копией. Форма регенерата определяется функциональными особенностями области трансплантации. Для ауто- и аллопластики характерны общие закономерности регенерации, но при аллопластике она протекает более замедленно, что связано с необходимостью преодоления иммунол, несовместимости ткани (см. Несовместимость иммунологическая). Поэтому более благоприятными для Костной пластики являются аутотрансплантаты. Быстрее других перестраиваются трансплантаты, богатые спонгиозной тканью,— их используют преимущественно для стимулирования регенерации. Вид трансплантата определяется целью К. п. Так, при лечении ложных суставов применяют прочные массивные кортикальные трансплантаты. Для замещения костных полостей обычно применяют фрагментированные трансплантаты в виде щебенки или стружки. Трансплантаты берут обычно из большеберцовой кости, из крыла подвздошной кости и реже из других костей. Несмотря на то что по биол, свойствам аутопластика является лучшим методом, она не может полностью удовлетворить возрастающие запросы костно-пластической хирургии из-за своих ограниченных возможностей в смысле количества, размеров и формы трансплантатов. Поэтому все большее значение в травматологии и ортопедии приобретает костная аллопластика.
Способы заготовки и консервации аллогенной костной ткани изучены подробно, благодаря чему алло-трансплантация широко вошла в практику костно-пластической хирургии. Разработаны методы консервации трансплантатов в жидких и плотных средах, консервации охлаждением, замораживанием, лиофилизацией и т. д. (см. Консервирование органов и тканей). Большое практическое значение имела организация костных банков для заготовки и хранения аллотрансплантатов. Определенное распространение получила разновидность аллопластики — брефопластика (см.).
Ксенопластика применяется крайне редко. Ксеногенные ткани заготавливают для клин, целей от животных. Ксенотрансплантаты используют в виде вываренной, мацерированной или консервированной кости. Антигенные свойства ксеногенных тканей, как и аллотрансплантатов, могут быть в значительной степени ослаблены консервированием. Ксенотрансплантаты также замещаются новообразованной костью, но этот процесс длится значительно дольше, чем при аутопластике. В связи с этим возможно (при необходимости) сочетание медленно рассасывающегося ксенотрансплантата как фиксатора и более ценного в биол, отношении аутотрансплантата.
Показания и Противопоказания
Костная ауто- и аллопластика показана при оперативном лечении несросшихся переломов, ложных суставов и дефектов костей, при проведении переднего или заднего спондилодеза (см.), артродеза (см.), пластических операций на суставах, при ампутациях и различных реконструктивных операциях на костях.
Замещение суставных концов костей диафизов или целиком отдельных костей (напр., при злокачественных опухолях последних) получило заметное распространение, что связано с развитием методов приготовления костных аллотрансплантатов больших размеров.
Противопоказанием для К. п. является наличие сопутствующих воспалительных явлений, кожных поражений в виде язв, фурункулов, пиодермии и т. д. Однако К. п. в некоторых случаях используется при оперативном лечении остеомиелита и инфицированных ложных суставов.
Техника
Общие требования, предъявляемые к технике операции, сводятся к строгой асептике, бережному обращению с тканями, тщательной остановке кровотечения, правильной подгонке трансплантата для плотного его контакта с ложем реципиента на возможно большей площади, тщательному покрытию его мягкими тканями с послойным ушиванием раны и наложением фиксирующей повязки. Выбор способа К. п. определяется в основном особенностями местного процесса.
Внедрение в практику ультразвуковых инструментов для резки и соединения костей значительно облегчило выполнение многих костнопластических операций. С помощью ультразвука стало возможным готовить трансплантаты и ложе для них любой необходимой формы, а также прочно соединять костные фрагменты (см. Ультразвук в травматологии).

Пластика скользящим трансплантатом по Xахутову производится гл. обр. при ложных суставах большеберцовой кости без диастаза. Из передневнутренней поверхности кости после продольного разреза надкостницы циркулярной пилой выпиливают широкую костную пластинку длиной в 15—20 и шириной в 1 —1,5 см (из обоих концов кости до костномозгового канала). После получения трансплантата края отломков освобождают от рубцовой ткани, щель ложного сустава заполняют костной стружкой. Трансплантат поворачивают на 180° (дистальный конец его становится проксимальным), перекрывая место ложного сустава, и укрепляют его кетгутовыми швами и, если необходимо, винтами (рис. 1).
Пластику по Гревсу—Бруну применяют при ложных суставах с дефектом кости. После поднадкостничного выделения отломков вскрывают костномозговые полости, костный дефект заполняют трансплантатом, взятым из большеберцовой кости вместе с надкостницей и слоем губчатого вещества. Свободное пространство между отломками, кроме того, заполняют костными стружками и осколками, полученными при обработке концов отломков. Эта операция применяется редко.
Пластика по Матти. При этом виде К. п. производят освежение концов отломков, вскрывают костномозговые полости и в отломках выдалбливают глубокие желоба длиной 6—8 см. После сопоставления отломков желоба заполняют губчатым веществом кости, взятого из большого вертела или из большеберцовой кости, а также стружками, полученными при образовании желобов.

Пластика по Фемистеру показана при фиброзных ложных суставах без смещения отломков. Поднадкостнично освобождают в зоне ложного сустава отломки и, не нарушая фиброзного соединения, укладывают трансплантат, перекрывая щель ложного сустава. Трансплантат берут из крыла подвздошной кости или из большеберцовой кости (рис. 2).

Пластика пристеночным трансплантатом по Богданову производится в сочетании с металлическим остеосинтезом (см.). Поднадкостнично выделяют концы отломков, составляющих ложный сустав, вскрывают костномозговые полости, сопоставляют отломки и фиксируют их металлическим штифтом внутрикостно или металлической пластинкой. После этого на освеженную боковую поверхность обоих отломков укладывают ауто- или аллотрансплантат из компактного вещества кости и фиксируют его кетгутом (рис. 3). Этот метод часто применяют при диафизарных ложных суставах без большого укорочения.

Интраэкстрамедуллярную пластику по Чаклину применяют для лечения ложных суставов и обширных дефектов длинных трубчатых костей. Производят экономное освежение концов отломков и их сопоставление. Интрамедуллярный трансплантат берут из проксимального конца большеберцовой кости без надкостницы, экстрамедуллярный — с надкостницей. Трансплантат без надкостницы вбивают поочередно в костномозговую полость обоих отломков, а трансплантат с надкостницей укладывают снаружи в подготовленное ложе и укрепляют кетгутом (рис. 4).
Костная пластика по типу вязанки хвороста. В 1961 г. М. В. Волков предложил метод замещения костных дефектов и полостей тонкими пластинами замороженной кортикальной аллогенной кости без надкостницы, фиксированными друг с другом кетгутовыми циркулярными швами в связку, напоминающую вязанку хвороста.
Несвободная пластика. Для замещения дефекта одной из двух парных костей голени (большеберцовой) или предплечья (лучевой кости) производят несвободную пересадку одной кости в другую. Напр., метод Гана заключается в замещении дефекта большеберцовой кости фрагментом малоберцовой. После пересадки малоберцовая кость значительно утолщается и выполняет функцию большеберцовой кости. Операцию производят в два этапа. Обнажают проксимальный фрагмент большеберцовой кости и на передней ее поверхности выдалбливают желоб, в который помещают дистальный конец резецированной на этом же уровне малоберцовой кости. Вторым этапом производят подобную же операцию и на дистальных фрагментах большеберцовой и малоберцовой костей.
Реконструктивная костная пластика. К. п. входит составным элементом в различные реконструктивные операции, напр, исправление деформаций, замещение суставных концов костей, удлинение конечности и др. Исправление деформации и удлинение кости производят с помощью дистракционно-компрессионных аппаратов (методы Илизарова, Дедовой, Вассерштейна) или с помощью различного вида остеотомий (методы Богданова, Богораза, Шпрингера).

Метод замещения дефектов трубчатых костей путем удлинения одного из отломков был предложен Г. А. Илизаровым в 1967 г. Он основан на том, что постепенная дистракция костных отломков активизирует костную регенерацию на месте возникновения диастаза. Производят косую остеотомию одного из отломков, чаще всего в области верхнего метаэпифиза. Отделенный фрагмент низводят в зону дефекта направляющими спицами по 0,25 мм 3—4 раза в день до контакта с противостоящим концом отломка. После окончания дистракции создают компрессию на стыке отломков (рис. 5).
Оперативное удлинение голени по методу Дедовой заключается в Z-об-разном удлинении пяточного (ахиллова) сухожилия, сухожилий длинной, короткой малоберцовой мышц и передней большеберцовой, косой остеотомии малоберцовой кости, Z-образной остеотомии большеберцовой кости с фиксацией костных фрагментов на дистракционном аппарате Гудушаури. Удлинение следует начинать не ранее 10— 12 дней после операции и проводить его постепенно. По окончании периода растяжения конечность фиксируют тем же аппаратом в течение 3 мес.
Метод Вассерштейна — дистракционно-компрессионным метод удлинения бедра или голени при укорочении конечности не менее 4 см с применением трубчатого аллотрансплантата. Операцию производят в два этапа. Сначала удлиняют сухожилия функционирующих мышц, а затем делают поперечную остеотомию бедренной кости и вводят интрамедуллярно металлический штифт. С помощью дистракционного аппарата через 7 дней после операции производят дистракцию ежедневно по 2 мм до величины необходимого удлинения. На втором этапе диастаз между отломками замещается костным трубчатым аллотрансплантатом. На трансплантате предварительно создается продольный паз соответственно толщине сечения металлического штифта. Отломки с трансплантатом подвергают компрессии тем же аппаратом.
Сегментарная остеотомия по Богданову заключается во множественном поперечном рассечении кости, исправлении деформации и фиксации костных фрагментов металлическим штифтом, который создает условия для восстановления структуры и формы трубчатой кости.
Сегментарная остеотомия по Богоразу производится при необходимости исправления укорочения и искривления бедра. Бедренную кость чрезнадкостнично рассекают двумя сечениями на косые сегменты и затем подвергают дистракции скелетным вытяжением.
Операцию Шпрингера производят для исправления больших рахитических искривлений голени. Поднадкостнично обнажают и резецируют большеберцовую кость у верхней и нижней границы искривления. Свободный фрагмент кости вынимают и распиливают на сегменты высотой в 1—2 см. Малоберцовую кость пересекают и голень выравнивают. В периостальный футляр укладывают один за другим костные сегменты в одну линию, для чего часть из них поворачивают на 180°.
Библиография:
Волков М. В. Костная патология детского возраста, с. 65, М., 1968; Имамалиев А. С. Гомопластика суставных концов Костей, М., 1975, библиогр.; Коваленко П. П. Клиническая трансплантология, Ростов н/Д., 1975, библиогр.; Консервирование и трансплантация тканей и органов, под ред. Г. Крыстинова, пер. с болг., т. 2, с. 203, София, 1975, библиогр.; Надеин А. П. Биологические обоснования трансплантации костной гомоткани и методы ее консервации, Л., 1969, библиогр.; Пирогов Н. И. Костнопластическое удлинение костей голени при вылущении стопы, Воен.-мед. журн., ч. 63, № 2, отд. 2, с. 83, 1854; Радзимовский И. В. О реплантации и трансплантации костей, дисс., Киев, 1881; Tкаченко С. С. Костная гомопластика, Л., 1970, библиогр.; Чрескостный компрессионный и дистракционный остеосинтез в травматологии и ортопедии, под ред. Г. А. Илизарова, в. 2, Курган, 1976; Axhausen G. Die histologischen und. klinischen Gesetze der freien Osteoplastik auf Grund von Tierversuohen, Arch. klin. Chir., Bd 88, S. 23, 1909; Cech O. Paklouby dlouhych kosti, Praha. 1976; Inclan A. Use of preserved bone graft in orthopaedic surgery, J. Bone Jt Surg.,v. 24, p. 81, 1942; Oilier L. Traite experimental et clinique de la regeneration des os et de la production artificielle du tissu osseux, t. 1—2, P., 1867.
В. А. Чернавский, А. С. Имамалиев.
Читайте также:


