Опухоль на сухожилиях и их лечение
СИНОВИАЛЬНАЯ САРКОМА (злокачественная синовиома, злокачественная синовиалома, синовиальная саркоэндотелиома). Одна из наиболее часто встречающихся сарком мягких тканей (составляет до 25% всех случаев), возникающая из синовиальных оболочек суставов, сухожильных влагалищ и фасций. Встречается й любом возрасте, но преимущественно до 50 лет. Мужчины и женщины заболевают с одинаковой частотой. Синовиальная саркома может развиваться в любой части тела, но наиболее часто встречается на нижних и верхних конечностях в области крупных суставов.
Патологическая анатомия. Макроскопически не обладают специфическими признаками. Чаще всего инфильтративный рост виден невооруженным глазом, однако встречаются и ложнокапсулированные опухоли. Консистенция опухоли разная: плотная, особенно при наличии извести, а иногда неравномерная в результате распада или кистозной дегенерации. На разрезе опухоль имеет пестрый вид: серо-розовые или красновато-бурые участки чередуются с желтоватыми вкраплениями, отделенными щелями и кистами, наполненными слизеподобной или кровянистой жидкостью.
Микроскопически: в опухолях как бы воспроизводится структура синовиальной оболочки. Паренхима состоит из 2 типов клеток, отражающих дифференцировку синовиобластов. Одни клетки эпителиоидного вида с крупным пузырьковидным ядром и ацидофильной протоплазмой, другие — веретенообразные, похожие на фибробласты. Клетки располагаются то тяжами то сплошными полями, то в виде альвеолярных структур. Между клетками имеются щелевидные пространства или округлые полости разной величины, выстланные эпителиоподобными, кубическими или цилиндрическими клетками, которые могут образовывать сосочковые выросты в просвет полостей.
Сочетание псевдоэпителиальных структур, окружающих щели и полости, заполненные муциноподобным веществом (типа, синовиальной жидкости) с фибробластическим компонентом, создает типичную для синовиальных сарком органоидность строения. В зависимости от преобладания тех или иных клеток различают три типа синовиальных сарком: а) диморфные — типичные синовиальные саркомы (представлены оба типа клеток); б) псевдоэпителиальные — с преобладанием железистоподобных структур; в) гистиоидные — с преобладанием веретенообразных клеток, когда опухоль становится похожей на фибросаркому.
Дифференциальный диагноз проводят с доброкачественными опухолями мягких тканей, гигантоклеточной синовиомой, оссифицирующим миозитом, другими саркомами мягких тканей. Главное в дифференцнальной диагностике принадлежит цитологическому исследованию опухоли или биопсии.
Синовиальные саркомы часто метастазируют в регионарные лимфатические узлы, особенно псевдоэпителиальные и диморфные формы опухолей (20—23%). Для всех форм синовиальных сарком характерно гематогенное метастазирование в легкие (50—60% всех случаев). Рецидивы опухоли наблюдаются у 60—65% оперированных больных.
Лечение. Методом выбора при лечении синовиальных сарком и их рецидивов является широкое хирургическое иссечение опухоли по принципам удаления сарком мягких тканей. Учитывая характерную локализацию и сравнительно частое вторичное поражение костей, при синовиальных саркомах чаще приходится прибегать к калечащим операциям типа ампутаций и экзартикуляций.
В основной своей массе синовиальные саркомы являются химио- и радиорезистентными опухолями. Однако, учитывая высокую индивидуальную радиочувствительность быстрорастущих инфильтрирующих опухолей, можно провести предоперационную телегамматерапию или использовать радиохирургический метод. При местнораспространенных неоперабельных опухолях или их регионарных метастазах лучевая терапия может дать различной степени паллиативный эффект. Применение сочетанной химиотерапии препаратами различного механизма действия (схема ЦАМП или ВОЦП) при диссеминированных формах синовиальных сарком в ряде случаев привести к временному клиническому улучшению.
Прогноз неблагоприятный. Синовиальная саркома относится к одной из наиболее злокачественно протекающих форм сарком мягких тканей. 5-летние отдаленные результаты наблюдаются у 45% больных, а 10-летние — у 30—35%.
СВЕТЛОКЛЕТОЧНАЯ САРКОМА СУХОЖИЛИЙ И ФАСЦИЙ. Редко встречающаяся разновидность злокачественных фасциогенных опухолей. Локализуется в мягких тканях нижних конечностей и, как правило, располагается в толще крупных сухожилий.
Макроскопически опухоли представляют собой плотные, округлые узлы диаметром от 3 до 6 см. На разрезе узлы имеют серый или серо-белый цвет. Микроскопически опухоль состоит из светлых полиэдрических клеток, сгруппированных в ячейки и альвеолы. Контуры клеток хорошо выражены, цитоплазма светлая, мелкозернистая. Митозы встречаются редко. В некоторых опухолях встречаются гигантские многоядерные клетки. Иногда светлые клетки формируют щели. Опухоль характеризуется сравнительно медленным темпом роста, однако может давать гематогенные метастазы в легком.
Каким должно быть питание при онкологических заболеваниях? Какие продукты абсолютно противопоказаны при той или иной форме рака?
Фитотерапия способна оказать существенную помощь не только в лечении онкологических заболеваний, но также и в их профилактике.
Многих людей, имеющих у себя или у родственников онкологическое заболевание, интересует вопрос: передается ли рак по наследству?
Лечение рака во время беременности является довольно сложным, ведь большинство лекарственных средств обладает токсичностью.
Какие перспективы у беременности после перенесенного онкологического заболевания? Следует ли выдерживать срок после лечения рака?
Профилактика является важной частью общей борьбы с онкологическими заболеваниями. Как же уменьшить вероятность возникновения рака?
Что представляет из себя паллиативное лечение рака? Как оно может повлиять на качество жизни онкологического больного и изменить ее к лучшему?
Учеными разработано достаточно много перспективных методов лечения рака, пока еще не признанных официальной медициной. Но все может измениться!
Как найти силы для борьбы с раком? Как не впасть в отчаяние от возможной инвалидности? Что может послужить надеждой и смыслом жизни?
Бытует такое мнение, что постоянные стрессовые ситуации способны привести к развитию онкологических заболеваний. Так ли это?
Многие онкологические больные часто страдают от резкой потери веса. Чем это вызвано и можно ли как-то справиться с этой проблемой?
Правила ухода за больными, вынужденными постоянно находиться в кровати, имеют свои особенности и их нужно обязательно знать.
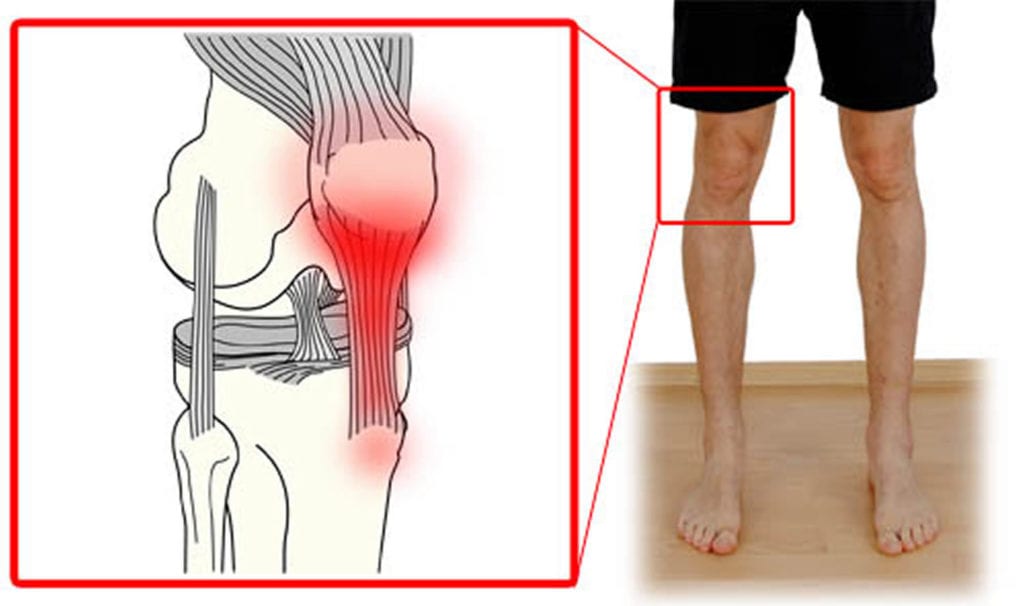
Волокна сухожилия, как и другие ткани в организме, способны разрушаться. Причины происходящего различны, а болезнь необходимо вылечить. Наиболее распространенные – воспаление и дистрофия сухожилия.
Это заболевание называется тендинит. Такова реакция организма человека на раздражитель. Детей подобное затрагивает редко. В основном от нее страдают взрослые люди. Зачастую эпицентр проблемы находится на стыке костей и связок. Иногда такое воспаление сухожилий называют первичной стадией тендиноза – более серьезного процесса разрушения. От этого не умирают, но человек ощущает дискомфорт при элементарных действиях.
Описание патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Осложнения могут быть разные. Одно из них — тендовагинит, поражающий, например, предплечье, голеностоп, лучезапястный сустав, отличающийся разными формами. К примеру, асептический крепитирующий тендовагинит протекает совершенно иначе, нежели похожие болезни инфекционного характера. Крепитирующий вид подтверждается треском, издаваемым даже в ходе пальпации.
Наиболее распространен тендинит:
- тазобедренного сустава;
- запястного;
- бицепса;
- плечевого;
- коленного;
- ахиллова сухожилия;
- локтевого сустава.
Самыми распространенными из перечня являются коленный и плечевой тендиниты. В первом случае, в области коленной чашечки человек испытывает острую боль, схожую с дискомфортом при растяжении связок. Во втором случае возникают припухлость и сильные боли при движении.
Существует такое понятие, как медиальный тендинит, когда от болезни страдают суставы, задействованные в сгибании предплечья. Зачастую от подобного мучаются спортсмены: бейсболисты, гимнасты. Тендинит может стать причиной образования так называемых шпор на пятках. Это происходит при повреждении (разрыве, растяжении) ахиллова сухожилия. Остеофиты растут от кости пятки, создают дискомфорт во время ходьбы.
При проблемах с задней большеберцовой мышцей возникает посттибиальный тендинит – явление, приводящее к плоскостопию. Когда же страдает надостная мышца, истончаются ткани и рвутся. Тендинит плеча настигает человека в основном после разрыва мышечной капсулы. Частые причины – травмы, лечение обязательно.
Как проводится диагностика и лечение тендинита плеча, смотрите на этом видео:
Контрактуру, что значит ограничение движения в плече вызывают капсулиты, синовиты и прочее. Когда воспаление переходит на оболочку сухожилия, возникает перитендинит. Пианисты и компьютерщики чаще всего страдают от тендинита запястья. А проблемы тазобедренного сустава проявляются болью, когда человек пытается отвести ногу в сторону. Таково воспаление сухожилий околобедренного соединения.
Коленный тендинит и голени, провоцируют занятия прыжками. Первые болевые синдромы возникают при передвижении по лестнице. Диагностика данной болезни сложна. Иногда ее путают с типичным воспалением связок колена или артритом из-за сходства симптомов. При своевременном обращении к врачу можно быстро вылечить тендинит сухожилия.
Причины возникновения тендинита
Часто тендинит сухожилий становится последствием патологических процессов. Развитие болезни провоцируется несколькими факторами.
В числе основных:
- Инфекционные. Распространение по кровотоку.
- Эндокринные заболевания. Сбой в работе щитовидной железы.
- Физические. Бывают посттравматическими.
- Химические.
Возможных причин развития заболевания значительно больше:
- иммунная неустойчивость;
- аллергия на медицинские препараты;
- инфекции, вызываемые бактериями;
- частая, непомерная нагрузка на мышцу;
- анатомические особенности;
- суставные болезни;
- ревматические заболевания;
- травмы;
- проблемы с осанкой;
- нарушение метаболизма.
Заболевание может настигнуть в любом возрасте. Но чаще диагноз ставят людям старше сорока лет. Как правило, это те, кто регулярно испытывает большие физические нагрузки. Чем старше человек, тем менее эластичными становятся ткани, тем больше вероятность развития заболевания. С годами меняются и процессы метаболизма, что может привести к ожирению, диабету, другим болезням.
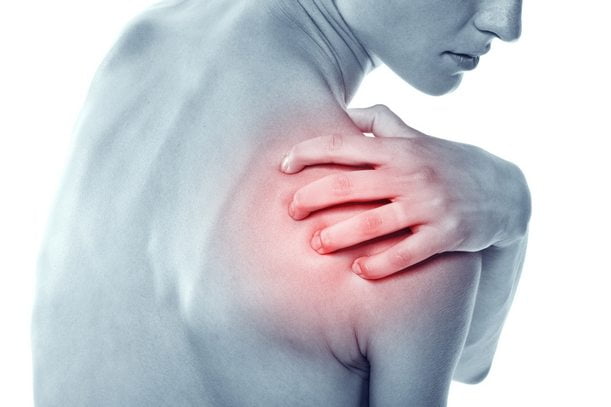
Симптомы тендинита
Это заболевание можно диагностировать по ряду симптомов.
- краснота на кожном покрове;
- боли (от слабых до серьезных);
- скрипящий звук;
- скованность по утрам;
- отечность тканей;
- гипертермия поврежденного участка;
- повышение температуры тела.
Как распознать тендинит в обычной боли запястья, узнайте от доктора Карпинского:
Чем значительнее повреждения, тем заметнее симптомы. При слабом развитии тендинита неприятные ощущения появляются при движении. Если пренебречь диагностикой и лечением, то воспаление спровоцирует появление рубцов. Далее – суставная неподвижность.
При болезни Рейтера – ревматическом отклонении – наблюдается яркая симптоматическая картина тендинита ахиллова сухожилия. Боль появляется неожиданно, длительна и интенсивна. При прикосновении в воспаленному участку усиливается. Неприятные ощущения нарастают к ночи.
Диагностика
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Прежде чем убедиться в истинности диагноза и ошибочно не принять тендинит за другие заболевания, предстоит осмотр врача. Специалист определит асимметрию поврежденного участка, характер болевых ощущений. Следующий этап – сдача анализов. Они покажут, если в организме развивается ревматоидный процесс либо присутствует инфекция.

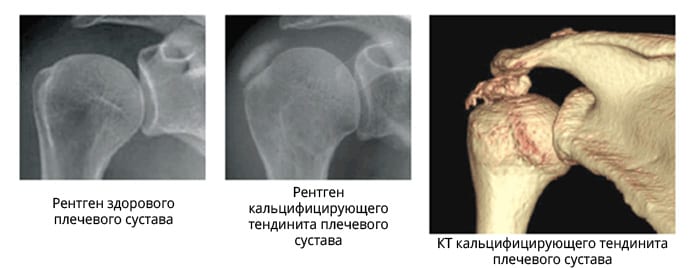
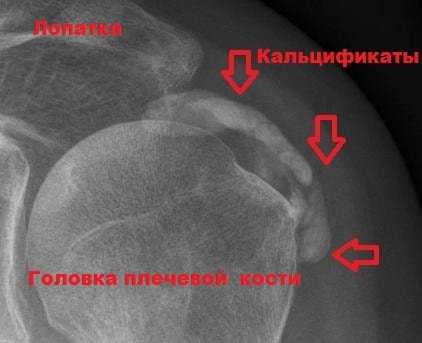
Придется сделать и рентген. Это необходимо, чтобы исключить возможность перелома, отложения солей, что указывает на кальцифицирующий тендинит. Оседание кальциевых солей возникает в зонах с плохим кровоснабжением. У кальцинирующего тендинита есть два распространенных типа. Первый – дегенеративный, появляется с возрастом при изнашивании организма; второй – реактивный, когда происходят изменения и в тканях, способствующие возникновению в них кальцинатов.
В ряде случаев назначается магнитно-резонансная томография, помогающая узнать, есть ли разрывы.
Формы тендинита
Тендинит сухожилия может протекать в четырех формах:
- Фиброзный. На поврежденных участках возникает фиброзная ткань, которая создает дискомфорт, давит на волокна. Результатом становится их атрофия. Фиброзный тендинит можно победить. Для этого требуется консервативное лечение.
- Асептический. Травма становится причиной разрывов сосудов, нервов и прочего. Справиться с такой формой заболевания можно при грамотном консервативном лечении.
- Оссифицирующий. Ткань подвергается изменениям, начинается отложение солей. Развитие болезни необратимо.
- Гнойный тендинит. Клетки сухожилия распадаются, отмирают. Процесс охватывает и другие, рядом расположенные ткани. Необходимо оперативное лечение тендинита. Прогноз осторожный.
Лечение тендинита
Оперативность выздоровления зависит от того, как лечить тендинит. Важно не запустить болезнь и не довести до хронической формы. Дегенеративный всплеск может появиться в разных частях организма человека, где есть сухожилия. Метод лечения воспаления сухожилий и выбор препаратов должен выбираться, исходя от формы, характера и места возникновения проблемы.
В первую очередь, воспаленной части тела необходимо создать покой, зафиксировать в неподвижном состоянии. При усилении дискомфорта разрешено пить таблетки и применять обезболивающие мази.
Широко распространены компрессы с димексидом, способным снять воспаление и уменьшить боль. Химическое лекарство быстро всасывается в кожу. Димексид действует только в очаге проблемы. Результативны уколы кортикостероидов. Инъекции вводятся прямо в пораженную ткань. Параллельно проводят ЛФК.
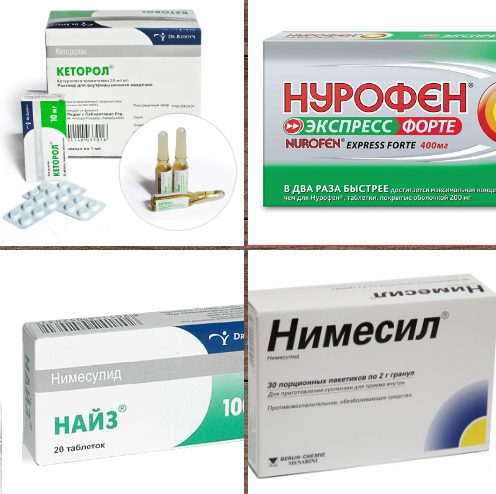
Пациенты принимают для лечения обезболивающие и нестероидные противовоспалительные лекарства. В их число входят таблетки, растворы и гели:
- Кеторол;
- Нурофен;
- Найз;
- Нимесил.
Если медикаментозное лечение воспаления сухожилий не оказалось результативным, проблему решают оперативным путем. Сухожилие ушивают, сшивают или удлиняют. Вмешательство может быть открытым или с применением артроскопии. Эта инвазивная манипуляция представляет собой два прокола. Удаляется весь гной, воспалительный процесс прекращается. На неделю сустав лишают возможности шевелиться – это необходимое требование при лечении тендинита. Позже гипсовая повязка снимается. Пациент принимает таблетки, витаминные комплексы, выполняет и другие медицинские рекомендации.
Быстрота избавления от тендинита зависит от ответственности больного, корректности лечения, качества используемых препаратов. Чтобы повторно не столкнуться с воспалением сухожилий, необходима профилактика. Перегружаться противопоказано.
Как вылечить тендинит без медикаментов и боли, узнайте из видео ниже:
Посоветовавшись с врачом, можно попробовать лечение тендинита народными средствами. Самый простой и распространенный метод – лечение холодом, предполагает растирание льдом больного места. Длительность процедуры не более 20 минут.
Рекомендуется ввести в ежедневный рацион приправу куркумин. Нехитрая добавка славится болеутоляющими свойствами и помогает в лечении. Некоторым помогает ореховая настойка. Для ее приготовления используется пол-литра водки и один стакан перегородок грецкого ореха. Настаивается 18 дней.
Можно сделать гипс в домашних условиях. Взбить белок свежего яйца. Залить одной столовой ложкой водки. В смесь ввести немного муки. Массу нанести на эластичный бинт, которым сразу замотать пораженный участок тела. Дать застыть. Менять повязку необходимо каждый день. Этот прием позволит хорошо зафиксировать больное место, сократить отек и снизить болезненность.

Популярностью при лечении воспалений сухожилий пользуются и солевые повязки. В одном стакане воды необходимо развести чайную ложку соли. Пропитать раствором марлю, отжать лишнюю влагу и положить на 2 минуты в морозильную камеру холодильника в целлофановом пакете. Перебинтовать подготовленным бинтом больной участок и дождаться полного высыхания материи.
Известны и целебные свойства полыни. Из нее делают мази. 50 граммов измельченного растения смешать со свиным жиром. Охлажденным бальзамом смазать больное место.
Еще одну мазь можно приготовить из календулы. Смешать детский крем с цветками растения, купленными в аптеке или собранными и высушенными самостоятельно. Для облегчения проявлений заболевания мазь нужно использовать ежедневно.
Если вы вынуждены часто давать большую нагрузку суставам, необходимо делать регулярный массаж. Важно научиться расслаблять мышцы. Перед занятиями необходимо приучить себя тщательно разминаться. При первом же болевом ощущении прекратить все нагрузки. При возникновении симптомов тендинита надо сразу обратиться к врачу и приступить к лечению.
Кроме того, часто требуется при тендините фиксирование сухожилия тейпом. Как это сделать, смотрите в видео:
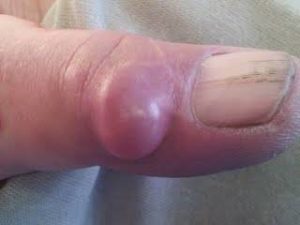
Она может располагаться в любой части тела, где присутствуют эти образования, например на коленях, голенях, в области ступней и т.д. Гигрома на руке является наиболее распространенной формой болезни, которая может возникнуть у человека любого возраста и пола.
До 2013 г. существовали различные мнения среди докторов о способах лечения этой патологии и сроках его проведения. Однако на данный момент, лучшим методом избавления от болезни считается раннее удаление опухоли. Всю необходимую информацию о том, как предположить наличие этого заболевания и своевременно обратиться к доктору, вы можете узнать из данной статьи.
Анатомия гигромы
Чтобы заподозрить у себя новообразование, необходимо знать, что оно из себя представляет. Гигрома кисти – особая опухоль, которая отличается по своей структуре от всех других объемных процессов. Условно, ее можно разделить на две части:
- Наружная оболочка, состоящая из соединительной ткани. Она вырастает из капсулы суставов или синовиальных сумок, и сохраняет способность вырабатывать внутрисуставную (синовиальную) жидкость;
- Полость или полости, разделенные тонкими перегородками. Каждая из них заполнена субстанцией, которая вырабатывается оболочкой самой опухоли. Она имеет бледно-желтую окраску, а по своей консистенции напоминает загустевшее желе.
Гигрома на кисти руки, как и любое другое новообразование, способно бесконтрольно расти и увеличиваться в размере. Это происходит из-за размножения клеток и выработки дополнительного объема жидкости.
Причины возникновения
Даже современный уровень медицины не позволяет определить точную причину гигромы запястья. Однако в результате проведения массовых исследований, доктора смогли определить факторы, которые увеличивают риск возникновения этой болезни. К ним относятся:
- Особенности анатомии кисти человека. У большинства людей, синовиальные сумки мышц находятся достаточно глубоко – под жировой клетчаткой и несколькими слоями мышц. Однако у ряда лиц, эти образования могут располагаться более поверхностно, что повышает риск их травматизации и развития опухолевого процесса;
- Регулярные нагрузки на кисть. Если профессия человека предполагает постоянные однообразные движения в запястье, у него возрастает риск повреждения сухожильных волокон и капсулы сустава. К представителям таких специальностей относят музыкантов, программистов, строителей, грузчиков, бухгалтеров и т.д.;
- Хронический бурсит или тендовагинит. Это заболевания сухожилий и синовиальных сумок, которые сопровождаются местной воспалительной реакцией. В результате происходит усиление притока крови к пораженным мягким тканям, повреждение здоровых клеток и их усиленное размножение. При длительном течении этих процессов, организм может утратить контроль над делением клеток, что приведет к формированию новообразования;
- Лечение гигромы кисти в прошлом. Как и любая другая опухоль, она обладает способностью не только безостановочно расти, но и рецидивировать. Даже после терапии или оперативного вмешательства болезнь может заявить о себе повторно и потребовать проведения новых лечебных процедур.
При наличии подозрительного выпячивания на руке, необходимо в первую очередь обращать внимание на возможные причины болезни. При их наличии, следует обратиться в ближайшее время к доктору, который осмотрит кисть, проведет необходимую диагностику и исключит/подтвердит наличие опухоли.
Как выглядит гигрома?
Внешний вид этого образования достаточно характерный и позволяет отличать его от других патологий. Разумеется, только по осмотру нельзя установить окончательный диагноз, однако после него можно с высокой вероятностью предположить наличие гигромы запястья. Перечислим ее наиболее характерные признаки: 
- Окраска кожи – телесного физиологичного цвета. Покраснение может отмечаться только при попадании в полость инфекции и развитии гнойного воспаления;
- Консистенция – как правило, мягкая. Но при значительном скоплении жидкости или длительном течении болезни, она может становиться плотной и не продавливаться при нажатии;
![]()
- Форма – правильная округлая. Образование всегда имеет очень четкие границы, которые легко определяются даже на первый взгляд;
- Подвижность (возможность сместить при прощупывании) – даже при незначительном давлении, выпячивание легко смещается на 1-2 см;
- Болезненность – человек не испытывает неприятных ощущений, даже при нажатии на опухоль.
Для большей наглядности, мы проведем сравнение гигромы на запястье руки с другими образованиями, которые могут встречаться в этой области. К ним относятся обычные гематомы (синяки), атеромы, фибромы и ряд других болезней.
Следует помнить, что в таблице описано классическое течение заболеваний. Их признаки, в редких случаях, могут меняться, что значительно затрудняет первичную диагностику. Поэтому даже при наличии очевидных симптомов необходимо добиваться подтверждения диагноза с помощью специальных инструментальных методов.
Чем опасна опухоль?
Стоит ли лечить эту болезнь? Ведь новообразование не доставляет неприятных ощущений, оно не может принять злокачественное течение и начать распространяться по организму, а удаление гигромы на запястье это настоящая операция. Несмотря на все эти факторы, вылечить эту патологию необходимо, как можно раньше.
Необходимость в удалении опухоли продиктована наличием вокруг нее сосудов и нервов. Так как с течением времени она будет увеличиваться в размерах, ее внешняя оболочка будет сдавливать окружающие ткани. Это может вызвать следующие нарушения:
Учитывая все перечисленные нюансы, можно сделать однозначный вывод – не следует затягивать с лечением гигромы запястья. Значительно лучше для человека, если у него не успели развиться нарушения работы нервов и сосудов, так как некоторые из них могут стать необратимыми.
Для части пациентов может иметь значение и косметический дефект – опухолевидное образование не украшает кисть человека и может привлекать к себе ненужный интерес. Его удаление является наиболее простым решением проблемы.
Диагностика
Обследование человека должно начинаться со стандартных лабораторных исследований – общих анализов мочи и крови. Только после этого доктора приступают к инструментальной диагностике. Несмотря на существование высокотехнологичных методов, таких как компьютерная и магнитно-резонансная томография, рентгенологическое контрастирование опухоли, используют их далеко не всегда. В первую очередь, это связано с дефицитом оборудования в небольших городах РФ и обученных медицинских кадров.
Позволяет исключить наличие флегмоны.
Так как гигрома сустава кисти заболевание невоспалительное и незлокачественное, при нем отсутствуют изменения в крови пациента.
Если у доктора остаются сомнения, относительно природы патологического выпячивания на руке, он может рекомендовать пациенту пройти дополнительные обследования: КТ или биопсию. Однако, в большинстве случаев, результатов перечисленных исследований достаточно для постановки диагноза и начала лечения.
Современные принципы лечения
На протяжении нескольких десятков лет существует разногласие между докторами – можно ли лечить гигрому запястья без операции или нет? В настоящее время, большинство ученых считают раннее хирургическое вмешательство необходимым условием выздоровления пациента. Существует несколько значимых аргументов, которые подтверждают их правоту:
- Профилактика осложнений. С течением времени, опухоль будет увеличиваться в размерах. Это приведет к сдавлению нервов, сосудов и других окружающих тканей. Единственным доказанным способом профилактики этих осложнений является раннее удаление новообразования;
- Быстрое восстановление тканей. Чем меньше размер опухоли – тем меньший объем операции необходим хирургу. Необходимо помнить, что гигрома располагается под кожей, подкожной клетчаткой и несколькими слоями мышц. Чтобы до нее добраться, как правило, необходимо рассечь все эти структуры. После небольшого разреза перечисленные ткани заживают достаточно быстро, что является более предпочтительным для пациента и доктора;
- Профилактика повторных эпизодов. Любая опухоль может рецидивировать, то есть образовываться повторно. Чтобы снизить вероятность этого события необходимо удалить все ее части, особенно наружную оболочку. Сделать это намного проще при небольшом размере гигромы лучезапясного сустава кисти;
- Лучший косметический эффект. Удаление небольшого патологического выпячивания не приводит к косметическому дефекту, то есть после восстановительного периода, у пациента практически не остается следов после операции, чего нельзя сказать о лечении образования большого размера.
Все перечисленные факторы позволяют однозначно сказать – своевременно проведенная операция является оптимальным методом устранения болезни. Выполнить ее может любой квалифицированный хирург-травматолог, поэтому для ее проведения не нужно посещать областную или региональную больницу.
Данное хирургическое вмешательство входит в стандарты оказания медицинской помощи, поэтому оно является полностью бесплатным для пациента (при обращении в государственное учреждение).
Техника данного вмешательства достаточно проста:
- Кожа над патологическим образованием обрабатывается раствором антисептика;
- Проводится местное обезболивание, чтобы устранить все неприятные ощущения;
- Послойно рассекаются все ткани, до обнаружения опухолевого процесса;
- Гигрома не вскрывается, а выделяется из тканей целиком;
- Рана ушивается и накладывается повязка.
В среднем, процедура занимает 30-40 минут и проходит для пациента безболезненно. После удаления, ткани начинают постепенно восстанавливаться. В этот период у людей часто возникают неприятные ощущения в руке. Однако они, как правило, проходят в течение 5-7 дней. Главное на этом этапе профилактировать инфекционные осложнения. Для этого достаточно регулярно приходить на перевязки в больницу, согласно назначениям лечащего врача.
Во многих медицинских изданиях, старше 2010 г. можно найти информацию о возможностях лечения болезни, без проведения операции. В частности, различные авторы рекомендовали различные методы физиотерапии (УФО, УВЧ, магнитотерапию, парафиновые аппликации и другие), проколы новообразования с введением антибиотиков, карболовой кислоты и другие мероприятия. Время показало, что все перечисленные процедуры практически неэффективны, а некоторые даже вредны. Почему?
Согласно последним исследованиям, было обнаружено, что гигрома прорастает капиллярами – микроскопическими артериальными сосудами. Их количество невелико, но достаточно для поддержания нормальной работы опухолевых тканей. Различные методы физиотерапии улучшают кровообращение в тканях и улучшают их функции. Это значит, что используя физиотерапевтическое лечение, мы улучшаем питание опухоли и способствуем ее росту. Такие действия недопустимы.
Так как роль воспалительного процесса в развитии этого заболевания не доказана, значит, использование антибиотиков и антисептических растворов для промывания полости также неоправданно. Операция – единственный доказанный и эффективный способ лечения болезни.
Частые вопросы
Однозначно нет. Этот способ будет иметь только временный эффект и никак не способствует избавлению от болезни.
Нет, так как они не способствуют устранению самого опухолевого процесса. Единственный доказанный и эффективный метод лечения – полное удаление опухоли.
В настоящее время, данная процедура не является обязательной. Если у доктора не вызывает сомнения диагноз, он может рекомендовать оперативное вмешательство без предварительной биопсии. Однако исследование удаленных тканей обязательно проведут после процедуры.
Вы можете обратиться к любому квалифицированному хирургу-травматологу, в распоряжении которого есть малая операционная, предлагающего вам удаление опухоли, а не какой-либо альтернативный метод лечения.
Читайте также: