Операция на нос на решетчатую кость
Техника внутриносового вскрытия решетчатого лабиринта
При выполнении этой операции приходится работать в довольно глубоком и узком канале, имея снаружи глазницу, а сверху - полость черепа. Поэтому необходимо с самого начала создать широкий доступ к операционному полю.
Если имеется искривление носовой перегородки, суживающее носовую полость, если эта полость узка, хотя перегородка и не деформирована, следует произвести предварительную резекцию ее (или мобилизацию по Воячеку), лучше всего, как уже было сказано, одновременно с основной операцией. Резецировать перегородку следует возможно дальше кверху и кзади, чтобы стали хорошо обозримыми обонятельная щель и свод носа и чтобы легко было отклонить среднюю раковину и произвести среднюю риноскопию (рис. 99).
Резекция верхних отделов перпендикулярной пластинки, которую при этом часто приходится делать, требует, понятно большой осторожности, чтобы не повредить прилегающую ситовидную пластинку. Здесь следует избегать выламывания или сдалбливания кости, лучше применять скусывание.
Если, как это часто бывает при искривлении перегородки, имеется гипертрофия (компенсаторная) средней раковины (или буллезная раковина) на другой стороне, не позволяющие отодвинуть перегородку даже после резекции ее, то следует соответствующую часть раковины удалить.
Воспаление решетчатого лабиринта часто сопровождается более или менее обильным развитием полипов, иногда заполняющих всю носовую полость. Во всех таких случаях необходимо путем задней риноскопии выяснить, насколько далеко кзади доходит полипоз. После тщательной анестезии удаляют прежде всего полипы (более крупные - петлей, а более мелкие - лучше всего двойной кюреткой), после чего, если нет резкого искривления носовой перегородки, становится видна средняя раковина.
Если носовая полость достаточно широка, средняя раковина не гипертрофирована и после отклонения (или надлома) ее при помощи удлиненного носорасширителя средний носовой ход хорошо обозрим, то раковину оставляют на месте 1 , этим сохраняется ценная в физиологическом отношении ткань, а также важный при операции опознавательный пункт. Вскрывают средние решетчатые клетки, начиная с bulla ethmoidalis. Двойными кюретками можно легко проникнуть через тонкие стенки клеток и удалить эти стенки вместе со слизистой, грануляциями и полипами. Крючки Гаека менее удобны. Если поражены также задние решетчатые клетки, То двойными кюретками проникают через базальную пластинку средней раковины в задние клетки и шаг за шагом, действуя сверху вниз и спереди назад, вскрывают весь решетчатый лабиринт до основной пазухи, превратив его в одну общую полость, с хорошими условиями дренажа и аэрации. Во время операции после вскрытия клеток видны тонкие просвечивающие (поэтому более темные) перегородки между клетками или их обрывки, которые следует скусывать (не вырывать) этим же инструментом или конхотомом, пока в поле зрения не появится свод лабиринта и бумажная пластинка. Их распознают по расположению и виду. После гемостаза мы видим уже не стоящие в различном направлении обрывки тонких костных пластинок, а более или менее гладкую поверхность, гораздо менее податливую при ощупывании инструментом (т.е. более прочную кость), более блестящую и отсвечивающую, чем стенки решетчатых клеток. Глубокие орбитальные клетки можно осторожно вычистить гибкой ложкой.
Если же средняя раковина гипертрофирована, имеется буллезная раковина или вообще доступ недостаточно широк вследствие узости носовых ходов, то операцию на решетчатом лабиринте начинают с резекции средней раковины (рис. 100). При этом, Однако, не следует трогать сагиттальную пластинку раковины, так как эта пластинка, как уже сказано, служит опознавательным пунктом при вскрытии клеток. Кроме того, на ней расположены многочисленные ветви обонятельного нерва с широкими периневральными путями.
При описанном способе передние (самые передние) решетчатые клетки мало доступны, но их все же можно частично вскрыть к концу операции (рис. 101) гибкой ложкой.
Если операция произведена в стационаре и не сопровождалась особым кровотечением, можно оставить больного без тампона, припудрив раневую поверхность из порошковдувателя сульфаниламидами. После операции, произведенной в амбулаторных условиях, лучше рыхло ввести в нос на 2-3 суток иодоформный тампон.
При двустороннем этмоидите целесообразно производить операцию в два сеанса, с промежутками в 8-14 дней; разные пазухи на одной стороне лучше, если это возможно, оперировать одновременно.
Через несколько дней после тщательного удаления полипов и вскрытия решетчатого лабиринта нередко отмечается новое появление мелкого полипоза; это не рецидив, а реактивные явления, связанные с операцией. Поэтому не следует спешить с применением новых хирургических мероприятий, а спокойно выжидать, назначая консервативное лечение (ментоловое масло, смазывание 2-3% раствором ляписа). Через 2-4 недели эти полипы обычно исчезают сами собой.
1 Некоторые авторы (особенно старые) рекомендуют всегда начинать операцию с резекции средней раковины, поскольку вскрытие решетчатых клеток при этом технически значительно легче. Однако при современном состоянии внутриносовой хирургии такую тактику нельзя считать оправданной.
Основным условием при лечении этмоидита является обеспечение достаточного оттока гноя в полость носа. Этого достигают путем эндоназального удаления препятствий, суживающих область выводного отверстия решетчатых клеток (отечная, полипозно-измененная слизистая, гипертрофия переднего конца средней носовой раковины). При наличии орбитальных или внутричерепных осложнений показано наружное (экстраназальное) вскрытие решетчатого лабирцнта.
Внутриносовое вскрытие решетчатого лабиринта (операция Гал
ле). Анестезия — смазывание слизистой оболочки полости носа 5% раствором кокаина, инфильтрационно вводят 5 мл 1% раствора новокаина с 5 каплями 0,1% раствора адреналина в область agger nasi и в передний конец средней носовой раковины. Конхотомом (двойная ложка) вскрывают bullae ethmoidalis и разрушают перегородки решетчатой кости. Если bullae ethmoidalis невыражена, то среднюю носовую раковину отодвигают медиально. Костные перегородки ре--
Глава V
Операции при заболеваниях верхних дыхательньпс и пшдепроводнь^х путей
Шётчатого лабиринта выскабливают изогнутой хирургической ложечкой (кюреткой Галле) вплоть до основной пазухи (рис. 254). Необходимо соблюдать большую осторожность при работе кюреткой (или конхотомом) вверху, чтобы не повредить верхнюю стенку решетчатого лабиринта, и латерально, чтобы не нарушить целость глазничной стенки. Необходимо постоянно придерживаться уровня средней носовой раковины.
Грануляции, полипы и костные перемычки удаляют конхотомом. Передние клетки вскрывают изогнутой хирургической ложечкой или сдалбливают кость желобоватым долотом впереди средней раковины, на месте proc. uncinatus. Таким образом обеспечивают широкий доступ к передним клеткам. Затем электроотсосом тщательно удаляют сгустки крови, обрывки тканей и костные отломки. Гемостаз осуществляют введением в средний носовой ход турунд, смоченных в 0,1% растворе адреналина. После этого вновь тщательно осматривают образовавшуюся полость, чтобы установить, не осталось ли полипов и костных пластинок. При отсутствии геморрагии полость носа лучше не тампонировать, в противном случае область среднего носового хода рыхло тампонируют отдельными марлевыми турунда-ми (5—7 см длиной) или эластичным тампоном соответствующего размера. Выкраивание лоскута слизистой оболочки впереди средней раковины, предложенное Галле, необязательно.
Тампоны удаляют, как правило, через 24 ч. Ежедневно производят туалет полости носа и анемизацию слизистой оболочки с последующим смазыванием маслом (оливковым, персиковым, вазелиновым). После выписки из стационара больной продолжает в течение 2—3 нед закапывать в нос масляные капли, а также производить туалет полости носа.
Наружное вскрытие решетчатого лабиринта. Наружные способы вскрытия решетчатого лабиринта применяют при: 1) наличии фистул, ведущих в решетчатый лабиринт; 2) хронических эмпиемах, когда эндоназальное вскрытие решетчатого лабиринта выполнить невозможно, а состояние больного требует обеспечения достаточного оттока гноя; 3) ранениях и опухолях области решетчатого лабиринта; 4) орбитальных и внутричерепных осложнениях риногенного происхождения.
Различают следующие способы наружного вскрытия решетчатого лабиринта.
1. Разрез на коже начинают от верхнего края lig. palpebrae interna над crista lacrimalis anterior и проводят в направлении к верхнему краю глазницы; периост отсепаровывают на небольшом протяжении по направлению ко лбу и более обширно в направлении глазницы. Периост следует отсепаровывать очень осторожно, особенно у fossa trochlearis. Далее разрез продолжают книзу по боковой поверхности наружного носа до края apertura pmformis. Мягкие ткани разрезают сразу до кости и распатором отсепаровывают в стороны. Кровотечение обычно быстро останавливается. Отыскивают шов между
2. Когда операция Калдвелла — Люка на верхнечелюстной пазухе закончена, производят операцию Янсена — Винклера. Конхотомом или ложечкой разрушают стенку верхнечелюстной пазухи в углу между глазничной и носовой стенками, а также перемычки между клетками решетчатого лабиринта. Этим способом можно вскрыть в основную пазуху. По окончании выскабливания в средний носовой ход вводят желобоватый зонд, хорошо видимый со стороны операционной раны. Тщательно удаляют обрывки слизистой оболочки в костные отломки.
Вскрытие основной пазухи
Вскрытие основной пазухи как самостоятельную операцию производят редко. Чаще ее вскрывают вместе с решетчатым лабиринтом (рис. 255). Основная пазуха может быть вскрыта по способу Вояче-ка (рис. 256). Для этого производят мобилизацию носовой перегородки, которую отодвигают в сторону. Основную пазуху вскрывают узкой желобоватой стамеской и выскабливают ложечкой или кюреткой Галле.
Прежде чем приступить к операции, необходимо предпринять тщательное рентгенологическое исследование придаточных пазух носа, включая аксиальную проекцию. После этого производят анемизацию слизистой оболочки носа и на ощупь вводят зонд с отогнутым вниз концом в естественное отверстие пазухи. При этом зонд, упираясь в spina nasalis anterior, должен касаться середины нижнего края средней носовой раковины. Таким же образом можно ввести канюлю для промывания пазухи. При значительной гипертрофии средней носовой раковины, деформации носовой перегородки, полипозе зондирование основной пазухи без предварительных корригирующих хирургических вмешательств невозможно.
Способ Гаека. Анестезия: в глубину обонятельной щели у основной пазухи вводят марлевую турунду, пропитанную 5% раствором кокаина с 0,1% раствором адреналина; инфильтрационно в слизи-
Операции при заболеваниях верхних дыхательных и пищепроводных путей 235
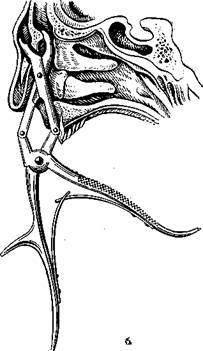 |



Вскрытие задних клеток решетчатого лабиринта и основной пазухи через обонятель* ную щель, а, б — этапы операции.
Вскрытие основной пазухи после мобилизации носовой перегородки по Воячеку.
стую оболочку латеральной стенки носа инъецируют 5 мл 1% раствора новокаина.
Крючком Гаека или двойными ложечками вскрывают все задние клетки решетчатого лабиринта до бумажной пластинки. После этого отчетливо видна вся передняя стенка основной пазухи. Затем расширяют естественное или проделывают конхотомом новое отверстие в передней стенке пазухи. Специальными костными щипцами или долотом удаляют всю переднюю стенку пазухи. Полипы и гиперпла-зированную слизистую оболочку удаляют щипцами Гартмана, по возможности сохраняя слизистую оболочку. Электроотсосом удаляют патологическое содержимое из пазухи, сгустки крови и костные

257.
Внутриносовое вскрытие лобной
а, б — этапы операции.
отломки. Раневую поверхность припудривают гемостатической губ"-кой. По показаниям производят рыхлую тампонаду отдельными марлевыми турундами, пропитанными гемостатической пастой Василь^ евой.
СпособГалле. Делают отверстие в основной пазухе максимально большим, удаляя всю переднюю и часть нижней стенки пазухи. Кил-лиановским зеркалом среднюю носовую раковину сильно оттесняют латерально (если нужно мобилизуют носовую перегородку) и затем, удаляя задние решетчатые клетки, освобождают переднюю стенку пазухи. Делают крестообразный разрез через естественное отверстие пазухи, рассекают слизистую оболочку и надкостницу. Лоскуты от-еепаровывают элеватором. После этого резецируют переднюю стенку пазухи.
Операции на лобной пазухе
Операции на лобной пазухе могут быть произведены внутриносовым и наружным доступом. Показанием к внутриносовой операции является хронический, главным образом гнойный, фронтит.

- Что такое гайморотомия
- Гайморотомия — клинические показания к операции
- Подготовка и особенности проведения операции
- Классическая методика — гайморотомия по Колдуэллу Люку
- Щадящая Эндоскопическая гайморотомия
- Дополнительные техники гайморотомии
- Возможные осложнения
- Рекомендации после операции
- Заключение
Оперативное вмешательство во вскрытие гайморовой пазухи (Гайморотомия)
Что такое гайморотомия
В костях лицевого черепа существуют воздухоносные пути, связанные с полостью носа.
- лобные (фронтальные),
- гайморовые (верхнечелюстные),
- клиновидную пазуху
- и клетки решетчатой кости.
Гайморовые пазухи – парная структура, образованная:
- костями орбиты – сверху,
- верхней челюстью – снизу,
- височной костью – по внешним контурам,
- полостью носа – по внутреннему контуру.
За счет близкого контакта с полостью носа и корням зубов верхнечелюстные синусы достаточно часто подвержены воспалительным процессам – гайморитам.
На ранних этапах применяют лекарственную терапию. При ее неэффективности, частых рецидивах, присоединении пиогенного компонента с развитием гнойного гайморита решают вопрос об оперативном вмешательстве. То есть вскрытие гайморовой пазухи (гайморотомия).
Гайморотомия — клинические показания к операции
Назначается оперативное вмешательство оториноларингологом после полного осмотра, опроса, получения результатов инструментальных методов диагностики:
- обнаружение кист, занимающих больше половины объема пазухи;
- переход полипозного гайморита в стадию хронического затяжного течения;
- присоединение бактериального компонента с развитием гнойного гайморита;
- подозрение на менингит, флегмону орбиты, как осложнение пиогенного гайморита;
- развитие гайморита после стоматологических манипуляций (одонтогенный генез);
- неэффективности консервативной терапии;
- наличие инородных тел в пазухе – чаще всего это пломбировочный материал, но могут быть металлические фрагменты после пулевого ранения;
- часто возникающие боли, локализующиеся в подглазничных областях;
- возникновение специфического запаха из носа, определяемого самим пациентом;
- боли ноющего или острого характера в проекции верхнего ряда зубов при отсутствии стоматологической патологии;
- наличие осложнений после синуслифтинга.
Подготовка и особенности проведения операции
Перед проведением гайморотомии врач направит на комплекс дополнительных исследований:
- анализ крови (общий и биохимический);
- анализ мочи;
- САСС-гемостазиограмма;
- рентгенологическое исследование или КТ придаточных пазух;
- для пациентов старшей возрастной группы – ЭКГ;
- при необходимости консультация терапевта, невролога.
На основании полученных лабораторных данных врач решит вопрос о возможности проведения манипуляции. Так как существует ряд противопоказаний:
- выраженные изменения в свертывающей системе крови,
- тяжелое соматическое состояние пациента.
Если результаты анализов удовлетворяют доктора, то назначается дата манипуляции. Операция проводится утром на голодный желудок, завтракать запрещается, можно только пить.
Выделяют три варианта хирургического доступа:
- через фронтальную (переднюю) стенку;
- сквозь средний носовой ход;
- через ороантральное соустье (свищевое сообщение между верхнечелюстной пазухой и полостью рта).
В зависимости от выбора методики, вида операционного доступа, распространенности и локализации патологических изменений, общего состояния пациента хирург выбирает местную анестезию или наркоз.
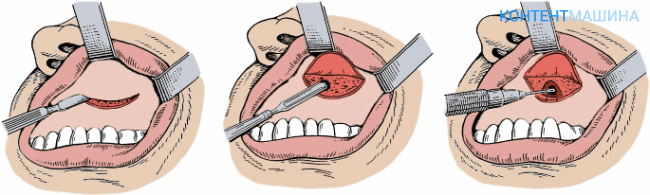
Радикальная гайморотомия проводится как под общим наркозом, так и под местной анестезией.
- Обработка области операции антисептическими веществами.
- Под верхней губой делают горизонтальный линейный разрез тканей десны шириной до 6 см.
- Тканевой лоскут отделяют, поднимают вверх, тем самым хирург получает подход к нижним отделам верхнечелюстной пазухи.
- С помощью специальных инструментов создают отверстие в кости.
- Выскабливают патологическое содержимое (гной, инородные тела), дренируют. Осторожно обрабатывают верхние отделы, так как стенка между гайморовой пазухой и орбитой очень тонкая.
- Создают искусственное соустье с носовой полостью, устанавливают тампон для выведения содержимого.
- Накладывают швы на раневую поверхность.
Радикальную гайморотомию выбирают при необходимости получения широкого доступа в полость пазухи при выраженных, распространенных патологических процессах.
Недостатком методики является длительный период восстановления, высокий риск постоперационных осложнений (кровотечение, повреждение тройничного нерва).
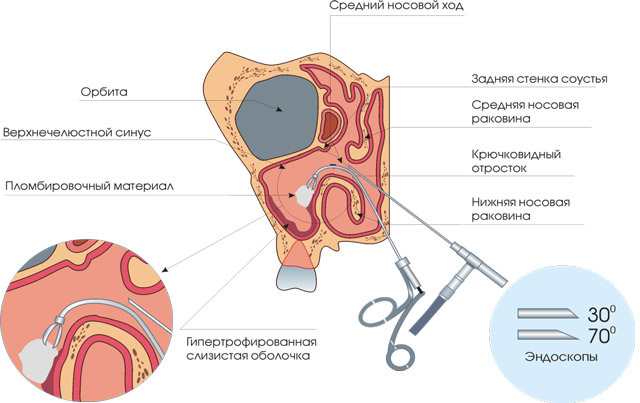
Эндоскопическая гайморотомия на сегодняшний день является популярной методикой, за счет менее выраженного травматического воздействия.
Доступ осуществляется через физиологическое отверстие – носовой ход.
Длительность всей операции не более 30 минут, нахождение в стационаре – до 3 дней. Но, возможно, и проведение в амбулаторных условиях. Проводится под местной анестезией.
Последовательность проведения манипуляции:
- Область оперативного вмешательства предварительно обрабатывают анестезирующим гелем.
- Проводят зонд через носовую полость на уровне средней носовой раковины.
- При необходимости расширяют проход путем растягивания или краевого иссечения.
- Помещают в гайморову полость эндоскоп, состоящий из камеры и манипулятора.
- После проведения необходимых манипуляций, выходят из пазухи.
Преимущества эндоскопической методики вскрытия гайморовых пазух (по сравнению с радикальной методикой) заключаются в следующем:
- исключаются рубцовые изменения на поверхности кожи за счет отсутствия разрезов;
- снижается риск постоперационных осложнений;
- сокращается время восстановления, быстрее сходит отек после манипуляции.
Возможное осложнение после операции – повреждение веточки тройничного нерва.
Дополнительные техники гайморотомии
Хирург, который проводит операцию гайморотомию, выбирает методику доступа, основываясь на:
- тяжести заболевания,
- общем состоянии пациента,
- физиологических особенностях строения лицевого черепа.
На сегодняшний день существуют альтернативы радикальной и эндоскопической операциям:
- Техника по Муру: проникновение в верхнечелюстную пазуху осуществляется через разрез мягких тканей параллельно оси носа.
- Методика по Зимонту: проводят обширную резекцию внутренней и передней стенок пазухи. Возможное последствие – повреждение второй веточки тройничного нерва, сопровождающееся чувством онемения зоны вокруг рта.
- Способ вскрытие пазухи по Заславскому Нейману: хирургический доступ проходит из полости рта через область на уровне удаленного зуба. Осложнение – формирование свищевого хода на месте операции.
Возможные осложнения
После проведения гайморотомии возникают осложнения, которые подразделяются на физиологические и патологические.
В первом случае:
- чувство онемения губ, обусловленное действием анестезирующего вещества, исчезает через несколько часов после манипуляции;
- отечность вокруг носа и рта за счет нарушения целостности мягких тканей и сосудистых структур, которая нивелируется при помощи компрессов со льдом;
- головная боль – распространенное последствие любой инвазивной манипуляции, купируется анальгетиками;
- временное повышение температуры, при отсутствии хирургической патологии, проходит без дополнительных лекарственных мероприятий в течение нескольких дней;
- болезненность в верхней челюсти на уровне зубов сопровождает постоперационный период, если доступ осуществлялся через ороантральное соустье;
- неприятные ощущения на уровне шва в период выхода из наркоза.
Причина второй группы осложнений – присоединение бактериальной инфекции, требует незамедлительного обращения к врачу:
- выраженный односторонний отек щеки на уровне гайморотомии;
- асимметрия контуров лица возникает при повреждении нервных структур во время операции;
- выделение слизистого компонента желтого цвета сигнализирует об инфицировании.
Рекомендации после операции
Гайморотомия требует постоперационного контроля у врача отоларинголога в течение месяца.
Дальнейшее посещение доктора определяется скоростью заживления и отсутствием рецидивов.
Для исключения присоединения бактериальной инфекции назначают курсовым приемом антибиотики и растворы для промывания полости носа.
Дополнительно – антигистаминные препараты, с целью уменьшения выраженности постоперационного отека.
При эндоназальном доступе отмечается отечность слизистой оболочки носа, которую купируют сосудосуживающими каплями или спреями.
После оперативного вмешательства рекомендуется покой. В течение 2 месяцев – ограждение от физических нагрузок.
Для предупреждения инфицирования необходимо временно отказаться от посещения бассейна. Баня, сауна, горячий душ, длительное пребывание на солнце противопоказаны в первый месяц после операции.
Важно скорректировать стиль питания – исключить острую, холодную, горячую пищу, так как они могут спровоцировать боль.
Любые вирусные инфекции (грипп, ОРВИ) могут дать выраженные осложнения после операции. Поэтому необходимо избегать переохлаждения. В период массовых заболеваний проводить меры профилактики – прием витаминных комплексов, ношение марлевой повязки, уменьшить контакт с больными людьми.
Посещение санатория, соляных пещер ускоряет процесс восстановления за счет повышения общих защитных функций организма.
Внимательно следить за своим состоянием, при резком повышении температуры, появлении боли, отечности в подглазничной области, нарушении дыхания немедленно обратиться к врачу.
Заключение
Требуют оперативного лечения – вскрытие гайморовой пазухи:
- Воспалительные процессы верхнечелюстной пазухи при присоединении гнойного компонента,
- наличие инородных тел,
- крупные кисты,
- выраженный полипоз .
Существуют различные варианты проведения операции, выбор осуществляется лечащим врачом.
Положительный прогноз будет зависеть не только от хирурга, проводящего операцию, но и от пациента. Насколько строго он будет придерживаться рекомендаций.
Наиболее опасными осложнениями в хирургии околоносовых пазух являются повреждение орбиты и основания черепа. Риск в обоих случаях может быть значительно уменьшен за счет внимательного предоперационного осмотра пациента, анализа данных КТ и использования тщательной хирургической техники. Следует собрать сведения о перенесенных пациентом вмешательствах на околоносовых пазухах и их последствиях.
Как это ни удивительно, многие пациенты могут не рассказать о том, что после операции у них развилась лихорадка и появилась боль в шее, по поводу чего они даже получали внутривенные антибиотики; кто-то может интересоваться, почему после операции у них из носа вытекает прозрачная жидкость.
И в том, и в другом случае имело место повреждение дна передней черепной ямки. При анализе КТ следует обязательно обращать внимание на следующее:
(1) глубина обонятельной ямки и соотношение латеральной ламеллы с решетчатой пластинкой. Латеральной границей обонятельной ямки является латеральная ламелла решетчатой пластинки. Чем глубже обонятельная ямка, тем более вертикально расположена латеральная ламелла, тем больше вероятность дегисценции с повышением риска внутричерепного повреждения;
(2) соотношение высоты решетчатого лабиринта к высоте верхнечелюстной пазухи, в большинстве случаев составляющее 1:2. Уменьшение этого соотношения проявляется уменьшением вертикального размера решетчатого лабиринта, соответственно, уменьшается рабочая дистанция внутри лабиринта между его дном и крышей,а риск повреждения основания черепа возрастает.
(3) Дигесценции канала внутренней сонной артерии и зрительного нерва в просвете клиновидной пазухи. По мере распространения пневматизации вглубь клиновидной кости, костные стенки вокруг внутренней сонной артерии или зрительного нерва могут быть истончены, или вовсе отсутствовать.
(4) Распространение задних решетчатых клеток в клиновидную кость. Экстрамуральные решетчатые клетки, пневматизирующие клиновидную кость, могут представлять большую опасность во время операции. Во-первых, в них может располагаться медиальная порция зрительного нерва, в таком случае говорят о формировании клетки Оноди. Зрительный нерв выглядит при этом как цилиндрическое образование, проходящее вдоль латеральной стенки клетки Оноди, его следует избегать.
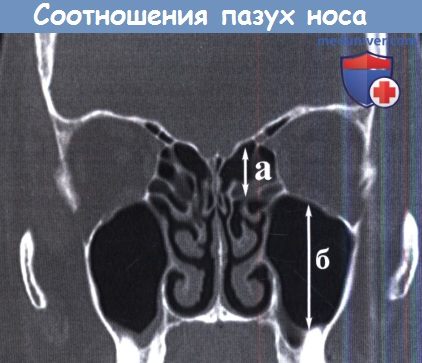
КТ, фронтальная проекция: соотношение высоты решетчатого лабиринта с высотой верхнечелюстной пазухи.
Риск повреждения основания черепа выше у лиц, у которых высота лабиринта (а) относительно меньше высоты пазухи (б).
(5) Опущение дна передней черепной ямки в направлении спереди назад. В большинстве случаев, передняя черепная ямка спускается книзу под углом в 15° в переднезаднем направлении. Но у некоторых пациентов на сагиттальных КТ определяется практически горизонтальное расположение дна передней черепной ямки, у некоторых же она наклонена еще ниже, к крыше решетчатого лабиринта.
(6) Наличие и расположение дигесценций каналов передней и задней решетчатых артерий. По мере распространения решетчатых клеток в эмбриональном и раннем постнатальном периодах данные артерии могут скелетонизироваться, что делает их более уязвимыми во время оперативного вмешательства.
(7) Дигесценции бумажной пластинки. Строение бумажной пластинки может иметь индивидуальные различия, и отсутствие участков костной стенки повышает риск повреждения содержимого глазницы. В таких случаях особенно опасно использование микродебридера (шей-вера), т.к. периорбитальная клетчатка и глазные мышцы могут быть с легкостью захвачены и удалены шейвером.
Во время операции снизить риск осложнений позволяет использование нескольких принципов:
(1) Сведение к минимуму интраоперационного кровотечения. Повышенная кровоточивость повышает риск осложнений, ее уменьшение должно начинаться еще за несколько минут до операции за счет использования сосудосуживающих препаратов и инфильтрации операционного поля смесью анестетика с вазоконстриктором, например, 1% лидокаина и адреналина в концентрации 1:100000.
(2) Проявлять дальновидность. Иногда начинающие хирурги подводят эндоскоп слишком близко к непосредственному месту манипуляции, тем самым ограничивая обзор и затрудняя визуализацию анатомических ориентиров. Эндоскоп следует держать на некотором расстоянии от места рабочего конца инструментов, приближая его, если необходимо получить увеличенное изображение.
(3) Не направлять инструменты в сторону основания черепа. Как уже было сказано в главе посвященной эндоназальной этмоидэктомии, при переходе от передних к задним решетчатым клеткам инструмент следует направлять книзу. Это позволяет совместить антероградный подход при вскрытии основной части решетчатых клеток с ретроградным, когда оставшиеся верхние решетчатые клетки вскрываются сзади наперед после визуализации основания черепа.
(4) Контроль кровотечения для обеспечения наилучшей визуализации. Слишком часто хирурги продолжают оперировать, когда кровотечение полностью закрывает операционное поле. В таких случаях следует установить тампоны к месту кровотечения и постараться коагулировать кровоточащие сосуды. Если кровотечение все еще продолжается, затампонируйте эту половину носа и перейдите на другую. Если не помогает и это, самым мудрым решением является прекращение операции.
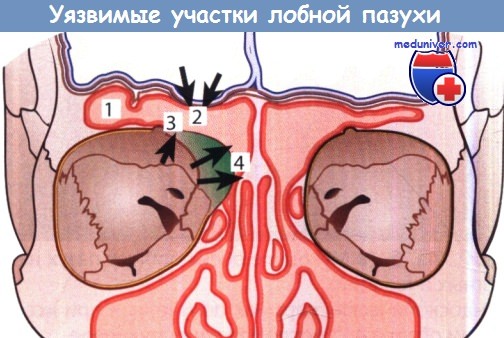
Типичные уязвимые участки лобной пазухи после травмы или хирургического вмешательства на ней:
1 - латеральный карман; 2 - крыша лобной пазухи;
3 - дно лобной пазухи; 4 - лобная воронка и лобный карман.
Интракраниальные осложнения встречаются редко и всегда требуют немедленных действий. Поскольку крыша решетчатого лабиринта является дном передней черепной ямки, ее повреждение ведет к развитию рино-ликвореи. Описано много методик закрытия подобных дефектов. Мы настоятельно рекомендуем использовать жировую клетчатку, помещая ее в субарахноидальное пространство. В качестве заплаты используется фрагмент жировой ткани, 3/4 которого помещаются в полость черепа, а 1/4 остается в полости носа.
Возможна интраоперационная антибиотикопрофилактика, в то время как ее применение в послеоперационном периоде должно основываться на степени загрязненности хирургической раны и вероятности развития синусита. После использования вышеописанной методики большинство пациентов впоследствии остаются абсолютно здоровыми, при условии, что не остается какого-либо сообщения полости черепа с полостью носа. Самые тяжелые последствия имеют повреждения сосудов. Субарахноидальное кровоизлияние приводит к вазоконстрикции всех сосудов головного мозга, так что даже в случае контроля кровотечения прогноз остается неблагоприятным.
Повреждения глазницы разнятся от кровоизлияния до непосредственной травмы глазного яблока, наружных мышц глаза или зрительного нерва. Кровоизлияние в глазницу может развиться после пересечения решетчатой артерии или повреждения внутриглазничных сосудов. Поскольку глазница представляет собой закрытое пространство, ограниченное спереди периостом (орбитальная перегородка), а по бокам организованной соединительной тканью (латеральное и медиальное сухожилия), кровотечение в ее пространство быстро приводит к нарушениям зрения за счет резкого повышения внутриглазного давления. Необходима срочная помощь и консультация офтальмолога.
Прежде всего из носа удаляются любые тампоны. Если консультация офтальмолога невозможна, проводится латеральная кантотомия, пересекается латеральное кантальное сухожилие в месте ее крепления к стенке орбиты. Этот маневр снижает внутриглазное давление, увеличивая свободное пространство для глазного яблока, которое смещается кпереди. При продолжающемся кровотечении проводится ревизия глазницы. Все повреждения наружных мышц глаза или зрительного нерва ведутся совместно с офтальмологом.
Ключевые моменты:
• Хирургия лобной пазухи в течение последних 100 лет развивалась в двух направлениях: обеспечение ее дренирования в полость носа и облитерация пазухи. Развитие эндоназальных эндоскопических методов за последние 20 лет сильно снизило, но не свело к нулю, показания к применению наружных доступов.
• Эндоназальная хирургия пазух крайне популярна в наши дни, но исторически в США она использовалась редко из-за высокого риска осложнений. С изобретением эндоскопов, улучшения визуализации и иллюминации, улучшились и хирургические техники.
• FESS (функциональная эндоскопическая хирургия пазух, functional endoscopic sinus surgery) представляет собой лишь концепцию, а не конкретное оперативное вмешательство, как, например, этмоидэктомия. В ее основе лежит представление о том, что восстановление поврежденной или гипертрофированной слизистой оболочки возможно после восстановления аэрации пазух и функционирования мукоцилиарного клиренса.
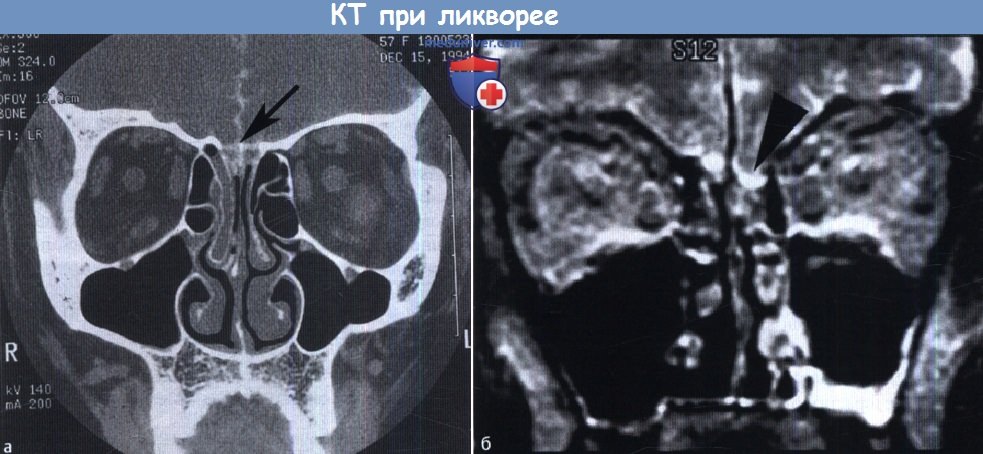
(а) Ликворная фистула (стрелка) в крыше решетчатого лабиринта на контрастной КТ-цистернограмме.
(б) Небольшое, похожее на полип образование, на МРТ у пациента с интермиттирующей риноликвореей, представляет собой энцефалоцеле (стрелка).
Читайте также:


