Операция на мышце языка
(495) -506 61 01
Язык - это особый орган, состоящий исключительно из одних мышц и покрытый сверху слизистой оболочкой. Располагается он, как известно, в ротовой полости и благодаря серии сложнейших движений обеспечивает выполнение таких функций, как принятие пищи и разговор. Кроме того, рецепторы, расположенные на большей части его поверхности, необходимы для передачи вкусовых свойств продуктов.
Вопрос о проведении реконструктивных операций языка, как правило, поднимается при наличии злокачественных, проникающих в толщу органа опухолей, а также при травматических поражениях и ряде врождённых дефектов и аномалий, таких как макроглоссия при болезни Дауна, синдроме Беквита-Видемана, Мелькерссона-Розенталя, врождённом гипотиреозе (язык при этом может быть настолько большим, что не помещается во рту пациента), микроглоссия при синдроме Робина и др. Кроме того, хирургическое вмешательство, предполагающее выполнения пластики языка, может понадобиться при нейрофиброматозном поражении данного органа, при амилоидозе, крупных размеров гемангиомах или кистах.
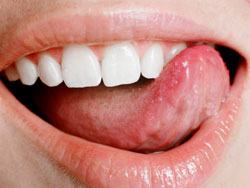
Обычно целью реконструкции языка является восполнение недостающего объёма тканей, когда невозможно осуществить первичное закрытие имеющегося дефекта. В некоторых случаях возникает необходимость пересадки в место повреждения свободного лоскута кожи с подлежащей жировой клетчаткой в целях формирования обновлённых тканей языка. Однако в ситуациях, сопряжённых с онкопатологией, следует иметь в виду, что в качестве осложнений не исключено прорастание новообразования на соседние структуры, например, на мышечное дно рта.
Для частичного восстановления языка используют лоскут, выкроенный из большой грудной мышцы, который приживляют в ротовую полость вместе с кожными покровами. Такого рода перемещение производится через подкожный шейный канал. Трансплантат формируют в соответствии с размером и формой повреждения, при этом кожный лоскут питается от крупных артерий, кровоснабжающих мышцу. Данная тактика показана тогда, когда пластику свободного лоскута по каким-либо причинам произвести не получается.
Восстановительная пластика языка свободным лоскутом выполняется с применением кожных тканей, предварительно взятых с предплечья, бедра или спины пациента (донорский участок выбирается в зависимости от обширности конкретного участка повреждения). Благодаря трансплантации свободного лоскута обеспечивается максимальное соответствие между моделируемыми тканями, призванными восполнить дефекты языка, и окружающими этот орган поверхностями. Но здесь обязательно следует помнить о возможности пересадки материала вместе с питающими кровеносными сосудами и нервами. Так как соединение нервов трансплантата и культи языка, способно обеспечить восстановление функции органа в течение считанных месяцев.
К сожалению, не смотря на самые современные подходы и технологии, операции такого рода пока ещё не могут полностью воссоздать функциональность языка. Причём использование мышечных трансплантатов не считается более действенным, чем приживление кожно-жирового лоскута.
(495) 506-61-01 - где лучше оперировать головной мозг
Доктор Амир является одним из ведущих специалистов Израиля в области пластической хирургии и обладает богатым опытом в проведении сложных восстановительных операций, в частности, в области головы и шеи. За годы своей практики д-р Амир помог тысячам пациентов со сложнейшими травмами в буквальном смысле восстановить свое лицо.Подробнее
Профессор Дан Флис, лор-онколог, заведующий отделением отоларингологии - хирургии головы и шеи и челюстно-лицевой хирургии в МЦ Сураски (Ихилов), Тель-Авив, является выдающимся специалистом в области реконструктивной онко-хирургии головы и шеи Подробнее
- Признаки аномальной (укороченной) уздечки
- Причины патологии
- Возможные осложнения
- Показания к операции
- Пластика уздечки языка
- Послеоперационная терапия
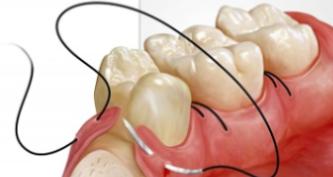
Пластикой уздечки языка называют хирургическое вмешательство для предупреждения любых последствий, которые влечет за собой ее неправильное крепление. При нормальном положении уздечки языка не возникает никаких неудобств.
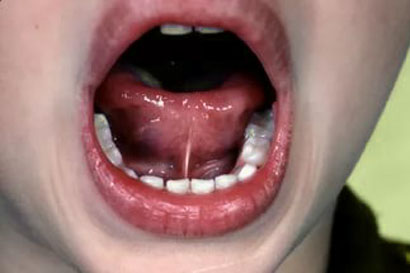
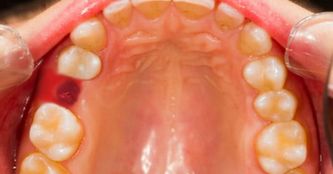
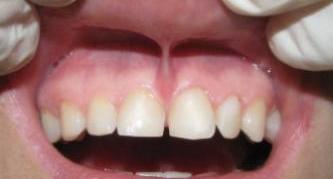
Уздечка представляет собой вертикальную складочку, которая расположена в подъязычной части и дополнительно прикрепляет язык ко дну полости рта. Эту складочку легко увидеть, если приподнять язык вверх. Наличие ее позволяет человеку принимать пищу, управлять дыханием, говорить. Но не всегда складочка имеет правильные размеры, часто она бывает аномальной (слишком короткой).
Признаки аномальной (укороченной) уздечки
Нормальная уздечка языка у новорожденного должна иметь длину около 8 мм. К пяти годам ее длина может увеличиться до 17-18 мм.
Признаки недостатка длины уздечки у грудничков:
Признаки короткой уздечки языка у детей старшего возраста и взрослых пациентов:
- неправильный прикус;
- часто повторяющийся пародонтит;
- проблемная фиксация протезов;
- трудности в произношении многих звуков;
- болезни пародонта.
На укороченную уздечку также указывают:
- направленные внутрь нижние резцы;
- раздвоение кончика языка и углубление его при попытке вытянуть;
- невозможность дотянуться кончиком язычка до неба, облизнуть губы;
- язык неровный, нижний конец его прижат, а задний приподнят;
- возникают трудности при проглатывании твердой пищи;
- сердцевидная форма языка в приподнятом положении;
- язык загибается при его выдвижении вперед.
В случае обнаружения укороченной уздечки языка требуется ее коррекция. И чем скорее это будет сделано, тем лучше.
Различают насколько типов аномалий уздечки языка:
- тоненькая прозрачная (из-за нее язык плохо функционирует, но ребенок не ощущает дискомфорта);
- полупрозрачная, с раздваивающимся окончанием при движении языка;
- толстая, прикрепляющаяся к нижнему небу и заметно ограничивающая его подвижность;
- короткая, сросшаяся с мышцами языка;
- невыраженная, трудно замечаемая по причине полного срастания с мышцами (при этом язык с трудом перемещается, затруднено глотание пищи и наблюдаются нарушения речи).
В каждом случае врач определяет степень укорочения уздечки и способ лечения аномалии.
Причины патологии
Это дефект врожденный и возникает под воздействием таких факторов:
- неблагоприятная наследственность;
- нарушения развития в пренатальном периоде;
- вирусные инфекции;
- плохие экологические условия;
- беременность в возрасте более 35 лет;
- хронические заболевания матери при вынашивании плода;
- травмы живота беременной.
Возможные осложнения
Последствия аномальной уздечки языка:
- неправильное развитие нижней лицевой челюсти;
- искривленный прикус и щель между зубами;
- нарушения сосания грудного молока у детей грудного возраста;
- тяжело жевать и проглатывать пищу;
- часто воспаляются десны и наблюдаются другие стоматологические отклонения;
- нарушается речь.
Показания к операции
Аномальная длинна уздечки корректируется хирургическим путем. Операция в раннем возрасте показана в следующих случаях:
- когда малышу тяжело сосать грудь;
- когда у ребенка начинает формироваться неправильный прикус;
- когда в ротовой полости малыша возникает смещение зубных рядов;
- если даже логопед не может помочь ребенку исправить дефекты речи.
До года уздечку разрезают ножницами и накладывают при необходимости швы. Операция выполняется быстро и безболезненно, так как в уздечке отсутствуют нервные окончания.
Дошкольникам и детям младшего школьного возраста тоже подрезают уздечку, но немного иначе. Уздечку рассекают специальным скальпелем, а место крепления переносят в другое место и накладывают швы.
Подросткам уздечку не подрезают. С ними занимается логопед, а стоматолог назначает специальные упражнения для растяжки уздечки.
Коррекция уздечки может быть показана и пациентам во взрослом возрасте (на одном из этапов ортопедического лечения).
Пластика уздечки языка
Операция может быть выполнена двумя методами:
- традиционный (при помощи скальпеля);
- с помощью хирургического лазера.
Процедура всегда проводится в амбулаторном порядке. Во время операции используется местная анестезия.
При традиционном хирургическом варианте корректировки уздечки языка обязательно проводится иссечение старых рубцов в том случае, если в младенческом возрасте уздечка уже подрезалась. Также формируется подслизистый лоскут и производится перенос места крепления лингвальной уздечки. После подрезания накладываются специальные саморассасывающиеся швы.
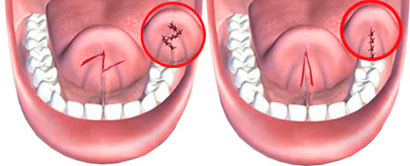
В процессе проведения операции требуется постоянно контролировать состояние устьев протоков подъязычных и поднижнечелюстных слюнных желез. Это необходимо, чтобы избежать повреждений.
Лечение с помощью лазера обладает значительными преимуществами по сравнению с традиционной стоматологической хирургией:
- точность,
- бактериостатический эффект,
- отсутствие кровотечения,
- не требуется накладывание швов,
- более комфортные условия для пациента.
Послеоперационная терапия
В течение недели после операции необходимо обрабатывать полость рта антисептическими растворами (после каждого приема пищи). Для восстановления подвижности мышц языка рекомендуется выполнять назначенные врачом специальные упражнения.
С целью обеспечения радикализма операции, уменьшения кровопотери во время ее выполнения и предупреждения вторичных кровотечений после электрорезекции корня языка резецируют альвеолярный отросток нижней челюсти на уровне моляров, пересекают подъязвенно-язычную мышцу, перевязывают и пересекают язычную артерию, мобилизуют содержимое челюстно-язычного желобка, пересекают подбородочно-язычную мышцу и после выполнения продольного и поперечных разрезов на языке подготовленный блок тканей извлекают. Способ может быть использован при локализации опухоли на боковой поверхности или спинки в области корня языка и степени распространения опухоли Т1-2, т.е. не более 2 см в наибольшем измерении.
Изобретение относится к медицине, а именно к челюстно-лицевой хирургии и может быть использовано при лечении злокачественных опухолей языка.
Известны способы резекции языка, использующие доступ через полость рта с прошиванием дистального участка языка перед резекцией для уменьшения кровотечения [1] Однако при проведении оперативного вмешательства по указанным способам недостаточно соблюдается абластичность и обескровливание операционного поля.
Известен также способ резекции языка, выбранный нами в качестве прототипа [2] По способу-прототипу операцию проводят следующим образом: рассекают красную кайму нижней губы на расстоянии 0,5-1 см от угла рта, продолжают разрез по границе красной каймы и кожи до угла рта, затем вниз по границе нижней губы и щеки до уровня 1,5 см ниже края нижней челюсти. Разрез продолжают параллельно нижнему краю челюсти до переднего края грудино-ключично-сосцевидной мышцы. В полости рта разрез слизистой оболочки нижней губы проводят вертикально до альвеолярного отростка, а затем вдоль него разрез продолжают к ретромолярной области. С помощью крутой иглы накладывают петлевой шов через всю толщу корня языка. Рассекают язык по средней линии от переднего отдела до корня. Кровоточащие сосуды прошивают кетгутом. Поперечное отсечение тканей начинают от середины в направлении к боковой поверхности языка.
После окончательного гемостаза сшивают раневую поверхность языка с раневой поверхностью слизистой оболочки дна полости рта.
Способ не является достаточно абластичным и радикальным в связи с тем, что при операции не учитывается возможность распространения опухоли по направлению волокон скелетных мышц языка.
Наложение шва в области корня языка не обеспечивает достаточного обескровливания операционного поля, т.к. вне лигатуры остаются сосуды, сопровождающие скелетные мышцы языка. Кроме того, при очищении раны от некротических тканей в случаях электрорезекции языка, сохраняется опасность вторичных кровотечений, угрожающих жизни больного в связи с аспирационными осложнениями.
Целью изобретения является обеспечение радикализма операции, уменьшение кровопотери во время ее выполнения и предупреждение вторичных кровотечений после электрорезекции языка.
Указанная цель достигается тем, что вместе с участком языка иссекают в необходимых пределах часть его скелетных мышц, по ходу волокон которых может распространяться опухоль, содержимое челюстно-язычного желобка и перед операцией на языке лигируют язычную артерию.
Сущность способа состоит в следующем. Укладывают больного на спину. Скальпелем рассекают красную кайму нижней губы, отступя на 1 см от угла рта, продолжают разрез по границе губы и щеки до расстояния 1,5 см ниже края нижней челюсти и отсюда к переднему краю кивательной мышцы. Разрез на слизистой продолжают к альвеолярному отростку и вдоль зубного ряда до ретромолярной области. Образовавшийся кожно-мышечно-надкостнично-слизистый лоскут щеки отслаивают от наружной поверхности нижней челюсти. Долотом резецируют альвеолярный отросток в пределах моляров. Через образованную костную рану пересекают волокна подъязычно-язычной мышцы. Пересекают между зажимами и лигитируют язычную артерию. Пересекают волокна подбородочно-язычной мышцы на уровне подлежащего резекции участка языка. Язык берут на державку, максимально вытягивают из полости рта. Электроножом проводят по средней линии языка необходимой величины разрез. Передний и задний концы его соединяют электроножом с соответствующими концами резецированного альвеолярного отростка и удаляют весь блок, включающий резецированный участок языка, содержимое челюстно-язычного желобка с покрывающей его слизистой оболочкой и альвеолярный отросток нижней челюсти. Слизистожировой щечный лоскут мобилизуют и им перекрывают дефект дна полости рта и участка языка.
Пример конкретного выполнения способа. Больной К-ный И.К. 61 год, ист. бол. N 1333, поступил 12.08.92 г. в челюстно-лицевое отделение больницы N 1 г. Донецка с жалобами на боли в области корня языка справа, резко усиливающиеся при приеме пищи и отдающие в ухо.
Болеет с февраля 1992 г. 30.03.1992 г. по месту жительства в онкодиспансере г. Краматорска произведена биопсия. Гистологическое заключение N 1196: плоскоклеточный неорговевающий рак. В июне 1992 г. прошел курс рентгенотерапии на первичный очаг в дозе 52 Гр.
При поступлении на боковой поверхности корня языка справа определяется рубец после лучевой терапии и язва длиной около 2 см на фоне резко болезненного при пальпации инфильтрата. В правом поднижнечелюстном треугольнике и верхней трети шеи справа определяются мягкие, подвижные безболезненные при пальпации лимфатические узлы.
Диагноз: рак корня языка справа, состояние после лучевой терапии.
В послеоперационном периоде больной в течение двух недель питался через желудочный зонд, получал гипосенсибилизирующую и антибактериальную терапию. Кожная рана зажила первичным натяжением, рана в полости рта частично первичным, частично вторичным натяжением после отторжения некротизированных после электрорезекции участков языка. Гистологическое исследование резецированного участка языка N 18194-200 от 21.08.92 г. плоскоклеточный ороговевающий рак.
04.09.92 г. выписан в удовлетворительном состоянии под наблюдение врача-онколога по месту жительства.
Рекомендован контрольный осмотр через месяц и регионарная лимфаденэктомия.
Преимущества заявляемого способа заключается в том, что увеличивается радикализм операции в связи с включением в резецированный участок склеточных мышц языка, по ходу волокон которых может распространяться злокачественные опухоли, а также слизистой оболочки и клетчатки челюстно-язычного желобка.
Предваряющая оперативное вмешательство на языке перевязка язычной артерии хорошо обескровливают операционное поле, уменьшает кровопотерю во время операции, обеспечивает возможность постоянного визуального контроля за ходом операции, предупреждает вторичные послеоперационные кровотечения из раны.
Способ резекции языка при начальных стадиях злокачественных опухолей его корня может быть использован при локализации опухоли на боковой поверхности или спинке языка и степени распространения опухоли T1-2, т.е. не более 2 см в наибольшем измерении.
Способ резекции языка при начальных стадиях злокачественных опухолей его корня, включающий разрез кожи подбородка и нижней губы с выкраиванием щечного кожно-слизистого лоскута и выполнение продольного и поперечных разрезов на языке, отличающийся тем, что резецируют альвеолярный отросток нижней челюсти на уровне моляров, пересекают подъязычно-язычную мышцу, перевязывают и пересекают язычную артерию, мобилизуют содержимое челюстно-язычного желобка, пересекают подбородочно-язычную мышцу и после выполнения продольных и поперечных разрезов на языке подготовленный блок тканей извлекают.
Речь для каждого человека является неотъемлемым условием полноценной жизни, поэтому ее потеря влечет за собой не только изменение функции, но и нарушение психоэмоционального состояния человека, что влияет на его адаптацию и социализацию в обществе. Чаще всего в восстановлении функции речи нуждаются пациенты с тяжелыми соматическими заболеваниями и люди, получившие обширные травмы лица, головы и шеи. Однако на данный момент увеличивается количество человек с речевыми дефектами после проведенных хирургических вмешательств в челюстно-лицевой области. Большой процент из них составляют пациенты со злокачественными новообразованиями.
Статистика за 2015 г. показывает, что число злокачественных опухолей, локализующихся в области органов головы и челюстей, равно 21 % от общего количества заболеваний. Наследственные патологии строения верхней губы и неба составляют примерно 86 % аномалий чло и около 13% всех врожденных пороков развития человека [1,2].
Данная категория пациентов нуждается в обязательном хирургическом лечении. Пластика мягкого неба, твердого неба, пластика расщелин губы, носа и альвеолярного отростка проводится у детей с врожденными наследственными пороками развития челюстно-лицевой области. Резекция части языка, операция по поводу полного удаления гортани, резекция подчелюстной слюнной железы и удаление части верхней или нижней челюсти по поводу новообразований у лиц со злокачественными заболеваниями челюстно-лицевой области.
Целью исследования было проведение анализа видов и способов восстановления утраченной функции речи пациентов после хирургических вмешательств в челюстно-лицевой области при врожденных и приобретенных дефектах и деформациях. Изучены характер и степень речевых нарушений после операций, методы точной диагностики нарушений речевой функции и пути ее полного восстановления.
Материалы и методы. Среди стоматологических пациентов, которым были проведены хирургические операции в зубочелюстной системе, выделены для исследования 47 человек, которым необходимо восстановление полноценной функции речи. Пациенты были разделены на две группы. I группа – пациенты, которым после операции восстанавливали речь традиционными (консервативными) методами (упражнения для восстановления артикуляции и активных органов речи, занятия с логопедом); II группа – состояла из пациентов, у которых лечение дополнялось применением протезов со съемным миогимнастическим элементом оригинального строения (СМЭ). Данный элемент представляет собой протез, в базис которого помещается лигатурная проволока малого сечения. На проволоке устанавливается скользящая по ней бусина, которая служит опорным элементом для языка при выполнении упражнений.
После проведенного хирургического лечения в ряде случаев возникают анатомические дефекты и деформации, вследствие чего одновременно могут нарушиться функции жевания, глотания и речи. Непосредственное влияние на нарушения функции речи после операции оказывают локализация повреждения и место оперативного доступа, а также объем манипуляций. В ходе операции производится удаление группы зубов, участков челюсти и альвеолярного отростка, значительно изменяются структура мягких тканей челюстно-лицевой области [3,4,5]. Данные изменения включают в себя нарушения анатомии языка, мягкого неба, мышечного аппарата, а также изменение целостной структуры костей мозгового и лицевого скелета.
Существенные изменения в послеоперационный период возникают не только в челюстно-лицевой области, но и в зубочелюстной системе: нарушается амплитуда движений и привычное положение языка при разговоре, нарушается целостность зубных рядов, изменяются пропорции лица и происходят значительные изменения мимики. Больше всего меняется функция артикуляционного аппарата: речь не внятная, сильно искажаются или совсем недоступно произношение звуков (альвеолярных, небных, зубных). При удалении части нижней челюсти ее движения в сагиттальном, трансверсальном и вертикальном направлении нарушаются [4]. Исследования позволяют говорить о том, что нарушение функций проявляется тем значительнее, чем больше послеоперационный дефект (по объему, по количеству зон и отделов челюстно-лицевой области, вовлеченных в процесс).
Из вышесказанного следует, что у пациентов, перенесших существенные хирургические вмешательства в зубочелюстной системе и имеющих нарушение функции органов речи, необходимо проведение комплексной диагностики. Диагностика должна быть своевременной и полноценной, чтобы подобрать максимально эффективный способ реабилитации и лечения.
Из методов обследования наиболее распространенным является перцепционный метод (85 %), т.е. метод аудиторной оценки речи. Объясняется это тем, что данный метод не требует использования дополнительной аппаратуры для проведения диагностики и является наиболее информативным. Речевой материал подбирается в виде отдельных слов, фраз, предложений. Также применяются совместное использование рентгенологического метода исследования и кимографа (12 %); палатография (7,5 %); метод ультразвуковой диагностики [5,6,7].
Методы исследования функции речи можно условно разделить на следующие группы:
исследование с использованием специальных приборов и аппаратов (палатография, киносъемка, микрофотосъемка, томография); графические методы регистрации произносимых звуков (кимография, осциллография, спектрография); различные методики самостоятельного контроля без специальной аппаратуры.
Палатография – использование аппарата искусственное нёбо для регистрации положения языка при произношении звуковых фонем. Минусом этого вида диагностики является необходимость использования дополнительной аппаратуры и инструментария. Рентгенокинематография – функционально-морфологический метод, который дает возможность видеть артикуляции с помощью рентгенологического аппарата и параллельно производить звукозапись. Применяются различные варианты рентгенологического исследования (внутриротовая и внеротовая, панорамная рентгенография, ортопантомография) для обследования состояния органов полости рта в динамике. Метод ультразвуковой диагностики становится все более популярным. Это объясняется не инвазивностью исследования и его атравматичностью. Данный метод позволяет интерпретировать причины снижения качества речи и ее изменение после операции. Кимография – методика, во время которой на ленте из бумаги записываются артикуляционные движения гортани во время произношения звуков. Кимография позволяет разложить артикуляцию речевого аппарата на носовую, ротовую и гортанную.
Осциллография и спектрография – методы диагностики, которые преобразуют воздушную струю в электрический сигнал и выводят результаты в виде графиков.
Несмотря на все разнообразие методов исследования и диагностики функции речи, метод аудиоскрининга речи считается самым объективным и распространенным. В данном методе используется речевой материал в виде слов, фраз и текста. Дополнительно пациенту предлагают использование аудиозаписи собственной речи и чтения, что помогает самостоятельно оценить свои речевые способности, а также проследить динамику восстановления этой функции.
После точного определения вида и степени нарушения речевой функции, следует этап реабилитационных мероприятий. Приоритетными направлениями реабилитации являются: восстановление функции жевания, глотания и речи; коррекция психоэмоционального состояния; восстановление профессиональной пригодности (по возможности). Немаловажным в восстановительной терапии является комплексное участие врачей разного профиля и специальностей: стоматолога-хирурга, стоматолога-ортопеда, стоматолога-ортодонта, логопеда, психолога.
Для тренировки артикуляционного аппарата существует ряд упражнений, направленных на восстановление движений челюсти, губ, языка в доступном объеме [8,9]. С этой целью пациентам предлагается ряд упражнений: пациент должен проводить языком от одного угла рта к другому, делать попытки достать языком кончик носа, подбородок; проводить кончиком языка по небной и язычной поверхности зубов, а затем по вестибулярной поверхности и как бы пересчитывать зубы; проводить языком по твердому и частично мягкому небу вперед назад по срединной линии. Каждое упражнение следует выполнять ежедневно от 3 до 10 раз. Кроме перечисленных рекомендуются упражнения для тренировки мышц переднего, среднего и заднего отдела языка.
Эффективным считается проводить упражнения для тренировки дыхательного и мышечного аппарата совместно с артикуляционной гимнастикой [4,5]. Сюда включены упражнения для круговой мышцы рта, упражнения для жевательных мышц, для мышц опускающих, выдвигающих и поднимающих нижнюю челюсть.
У ряда пациентов в результате оперативного вмешательства развиваются дисфония (качественное нарушение голоса, которое проявляется гнусавостью, осиплостью, охриплостью). В данной ситуации требуется коррекция фонетики [10]. С этой целью разработаны специальные тесты со словами из сложных согласных и гласных ([с], [з], [ш], [ж], [д],[т], [ч], [ц], [х],[о], [а], [у],[е]). Данные тесты рекомендуется читать 3–5 раз в день по 20–30 минут.
Результаты и их обсуждение. Чаще всего, после обширных хирургических вмешательств в зубочелюстную систему реабилитационные мероприятия предполагают использование зубных протезов. Для повышения качества речевой реабилитации рядом специалистов были разработаны зубные протезы оригинальной конструкции [11]. Данные протезы были дополнены съемными элементами для гимнастики мышц языка, которые представлены изогнутой лигатурной проволокой диаметром 0,3 мм и прикрепленной к ней бусиной различного размера. Проволока фиксировалась в базис протеза. Задачей пациента было двигать бусину языком вдоль проволоки. Данные упражнения нужно было выполнять по 30 минут не менее 3–4 раз в день. По мере улучшения речевых показателей, увеличения объема и амплитуды движений языка, гимнастический элемент подлежал замене на новый, в котором проволока по новому изгибалась и имела более сложную конфигурацию, а бусинка устанавливалась меньшего диаметра. Следует отметить, что данный аппарат прост в производстве, удобен в эксплуатации. При изготовлении аппарата максимально учитываются индивидуальные особенности зубочелюстной системы пациента и характер деформаций.
Исследование проводили среди 47 пациентов, которым были сделаны различные хирургические операции: операция по удалению слюнной железы, гортани, резекция языка и тканей дна полости рта, операции с резекцией участка или всей нижней челюсти, после резекции по поводу рака заднего отдела дна полости рта с распространением на нижнюю челюсть, переднюю небную дужку, корень языка, частичная резекция языка и др. Каждый пациент нуждался в речевой реабилитации.
Было выделено две контрольные группы: I группа – пациенты, которым после операции оказывались консервативные методы реабилитации (упражнения для восстановления артикуляции и активных органов речи, занятия с логопедом); II группа – пациенты, у которых лечение дополнялось использованием зубочелюстных протезов со съемным миогимнастическим элементом (СМЭ). Отношение мужчины: женщины = 1,5 : 1. Контрольные группы исследования составляли пациенты в возрасте от 50 до 78 лет.
Оценку степени восстановления речевых показателей и объема движений языка проводили до операции и после операции. В послеоперационный период контроль результатов реабилитации проводился на 15-й и 30-й день после установки зубочелюстного протеза со съемным элементом для гимнастики мышц языка. Четкость произношения и качество речи оценивали с помощью аудиологического скрининга, который представляет собой специальные тесты со словами, где сочетаются сложные согласные и гласные звуки ([с], [з], [ш], [т], [ч], [ц], [х],[о], [а], [у]). Произношение (его четкость и качество) оценивали баллами от 1 до 5: 1 – абсолютно нечеткая речь, 2 – неудовлетворительная четкость речи, 3 – удовлетворительная, 4 – хорошая, 5 – отличная. Полученные показатели подлежали дальнейшему сравнению с усредненными показателями, которые были получены среди 50 человек без зубочелюстных аномалий и без нарушения функции речи. Показатель нормы составлял 4,5–4,9 баллов.
1) До операции: четкость и качество речи составляло в I группе = 2,3 – 2,7 балла; во II группе = 2,3 – 2,7 балла. Такие цифры объясняются наличием основного дефекта у пациентов в 1 и 2 группах.
2) После установки протеза: низкая четкость и качество речи объясняются высокой степенью неадаптированности к аппарату. В I группе = 2,0 – 2,4 балла; во II группе = 2,1 – 2,5 балла.
3) На 15-й день после установки протеза наблюдается улучшение показателей четкости и качества речи в сравнении с дооперационными показателями. В I группе = 2,9 – 3,3 балла;
во II группе = 3,1 – 3,5 баллов.
4) На 30-й день исследования в обеих группах наблюдалось существенное улучшение показателей качества и четкости речи. В 1 группе показатели улучшились на 0,7 в сравнении с нормой и составили 3,6 – 3,9 балла. Во 2 группе показатели увеличились на 0,9 – 1 в сравнении с нормой и составили 3,8 – 4,2 балла.
Сравнительная характеристика показателей речевой функции по результатам аудиотеста у пациентов стоматологического профиля в постоперационный период реабилитации
Читайте также:


