Гистология кожи при склеродермии
Аннотация научной статьи по клинической медицине, автор научной работы — Романенко К. В.
Наведено опис патоморфології шкіри у залежності від стадії обмеженої склеродермії.
Похожие темы научных работ по клинической медицине , автор научной работы — Романенко К. В.
PATHOMORPHOLOGIC CHANGES OF CUTIS UNDER LOCALIZED MORPHEA
The pathology of cutis morphology depending on the stage of localized morphea is reported.
Романенко К.В. ПАТОГИСТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ КОЖИ ПРИ ОЧАГОВОЙ СКЛЕРОДЕРМИИ
Патогистологические изменения кожи при очаговой склеродермии
Донецкий национальный медицинский университет им. М. Горького
ПАТОПСТОЛОПЧН1 ЗМ1НИ ШК1РИ ПРИ ОБМЕЖЕН1Й СКЛЕРОДЕРМП Романенко К.В.
Наведено опис патоморфолоп'Т шкiри у залежностi вiд стади обмеженоТ склеродермií.
PATHOMORPHOLOGIC CHANGES OF CUTIS UNDER LOCALIZED MORPHEA Romanenko K.V.
The pathology of cutis morphology depending on the stage of localized morphea is reported.
Введение. Склеродермия - хроническое заболевание соединительной ткани неясной этиологии. В настоящее время склеродермию рассматривают в качестве мультифакторного заболевания из группы коллагенозов с полигенным наследованием. В развитии заболевания особое значение имеют аутоиммунные реакции. В основе склеродермии лежит прогрессирующая дезорганизация коллагена:
- мукоидное и фибриноидное набухание;
Материалы и методы исследования. Исследование пораженной кожи проведено у 16 больных очаговой склеродермией, в том числе:
- в стадии отёка - 6 больных;
- в стадии индурации - 10 больных.
Биопсии кожи проводились с согласия пациентов под местной инфильтрационной анестезией 2 мл 2-процентного раствора лидокаина. Биоптат размерами 1,0x0,5x0,5 см обязательно включал зону склеродермических высыпаний и участок прилежащей видимо неизмененной кожи. В качестве контроля изучена кожа практически здоровых лиц (10), погибших в результате дорожно-транспортных происшествий. Кусочки ткани фиксировали в 10-процентном растворе нейтрального формалина, а затем заливали в парафин по общепринятой методике. Из парафиновых блоков на ротационном микротоме МПС-2 изготавливали серийные гистологические срезы толщиной 5 ± 1 мкм с последующей окраской их гематоксилином и эозином, по Ван Гизону, по Вергоффу, ставили ШИК-реакцию.
Изучению патогистологической картины поражения кожи при очаговой склеродермии
посвящены многочисленные работы 4. Мы изучали патоморфологию кожи в зависимости от стадии склеродермического процесса.
В ранней стадии склеродермии патологические изменения укладывались в картину аллергического, аутоиммунного поражения кожи, когда преобладают признаки воспалительной реакции. В этой стадии, когда уплотнение не выражено, а лишь отмечается изменение окраски кожи в синюшно-розовый, фиолетовый или коричневый цвет, эпидермис изменен мало или остается нормальным. Может быть истончение и разрыхление рогового слоя, скудная зернистость в клетках зернистого слоя; определяется вакуольная дистрофия и расширение межклеточных щелей в клетках базального и шиповид-ного слоев; а также выраженный отёк базальной мембраны.
Основные патогистологические находки обнаруживались в дерме; в частности, констатируется преимущественное поражение сетчатого слоя дермы - утолщение коллагеновых волокон, выраженный инфильтрат, состоящий в основном из лимфоцитов и локализующийся между коллагеновыми волокнами и периваскулярно. Более выраженный воспалительный инфильтрат, в отличие от дермы, определяется в гиподерме и локализуется вокруг потовых желез; отмечается также замещение жировой ткани волокнами за счет молодых фракций коллагена.
В этот период имеются также выраженные изменения со стороны сосудов:
- капилляры, артериолы, венулы дермы расширены;
- эндотелий сосудов набухший;
- в глубоких слоях дермы встречаются васку-литы с признаками фибриноидного набухания
Дерматовенерология. Косметология. Сексопатология
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
стенок сосудов и тромбозом.
Коллагеновые пучки дермы из-за отёка выглядят набухшими и гомогенизированными. Отмечено более выраженное изменение колла-геновых волокон в сосочковом слое, чем в сетчатом, где обнаружено их незначительное раз-волокнение. В сосочковом слое определялась также незначительная периваскулярная инфильтрация, состоящая из мононуклеаров, макрофагов. Эластические волокна как сосочкового, так и ретикулярного слоя имеют обычный вид и лишь немного разъединены вследствие отёка.
В начале стадии уплотнения значительно прогрессируют сосудистые изменения. Эпидермис незначительно истончен, атрофирован; в роговом слое чаще определялся слабо выраженный гиперкератоз; встречались очаги пара-кератоза; почти все клетки мальпигиева слоя подвержены вакуольной дистрофии; местами определялся перицеллюлярный отёк. Содержание меланина в одних препаратах увеличено, в других - снижено. Граница между эпидермисом и дермой нечеткая, местами полностью отсутствует, представлена в виде прямой линии и отчетливо контурируется.
В сосочковом слое постоянно наблюдается пролиферация эндотелия сосудов и гистолим-фоцитарных элементов (не только периваску-лярно, но и вне связи с сосудами). Среди клеточного инфильтрата встречаются также незрелые плазматические и тучные клетки. Выражена базофилия и гомогенизация коллагеновых волокон.
Сетчатый слой дермы значительно обеднен клетками, утолщен; коллагеновые волокна набухшие, гомогенизированы, окрашены базо-фильно, но изменения менее выражены, чем в верхних слоях дермы. Стенки сосудов утолщены и гомогенизированы, вокруг сосудов и волосяных фолликулов встречаются муфтооб-разно расположенные лимфогистиоцитарные инфильтраты.
Отмечается утолщение и разрыхление ба-зальной мембраны сальных и потовых желез и резкая гидропическая дистрофия мышц, поднимающих волосы. Базальная мембрана сальных и потовых желез сохранена. Эластические волокна в верхних отделах дермы истончены, а в нижних имеют грубый вид, разрежены и фраг-
1. Белт 1.Ю. Диференцшований тдхвд до лшування хворих на рiзнi форми обмежено! склеродермп з урахуванням вираженост структурних змш шюри: Автореф. дис. канд. мед. наук: 14.01.20 Укр. НД1 дерм. та венер. - Харюв, 1998. - 18 с.
2. Высоцкий Г.Я. Системная и очаговая склеродермия. - М.: Медицина, 1972. - 392 с.
3. Довжанский С.И. Склеродермия. - Саратов,
ментированы, а в сосочковом слое исчезают почти полностью.
Стадия сформировавшегося склероза сопровождается выраженной атрофией эпидермиса с утолщением и гиалинизацией базальной мембраны, причем количество слоев эпидермиса обычно сохраняется и только в случаях с длительным течением заболевания уменьшается. Капиллярная сеть сосочков и ретикулярного слоя дермы значительно редуцирована, а сохранившиеся сосуды имеют резко утолщенную и гиализированную базальную мембрану и скле-розированные стенки.
Сосочковый слой на этом этапе заболевания почти полностью отсутствует, и его граница с ретикулярным слоем различается с трудом; значительно уменьшается клеточная инфильтрация - в верхних слоях дермы сохраняется незначительное количество фибробластов, а в основном инфильтраты локализуются вокруг сосудов в виде небольших скоплений лимфоид-ных элементов.
Коллагеновые пучки в сетчатом слое резко утолщены и компактно расположены; отмечается более выраженное, чем в нормальной коже, эозинофильное окрашивание их; коллагеновые волокна гомогенизированы. Эккринные железы атрофичны, окружающая их в норме жировая ткань отсутствует. Потовые железы расположены более поверхностно в результате замещения жировой ткани гиподермы толстыми пучками гомогенизированных, склеротичных и гиализи-рованных волокон.
Стадия атрофии характеризовалась выраженным истончением эпидермиса (вплоть до 2-3 рядов клеток) и дермы. Сохранившиеся сосуды находятся в состоянии атрезии, стенки склерозированы, просветы имеют щелевидную форму. Коллагеновые волокна - в состоянии склероза и гиалиноза, эластические - утолщены и фрагментированы. Изредка встречаются клетки фибробластического ряда; волосяные фолликулы и сальные железы отсутствуют, потовые - атрофичны.
Выводы. Данные патогистологического исследования зависят от стадии склеродермии, поэтому диагностика дерматоза должна быть клинико-морфологической.
4. Саенко-Любарская В.Ф. Склеродермия. - М.: Медгиз, 1955. - 195 с.
5. Струков А.И., Копьева Т.Н. Морфология очаговой склеродермии // Сов. медицина. - 1969.
6. Цераидис Г.С. Пато- и нейрогистологические
изменения в коже больных склеродермией // Дерматология и венерология (Киев). - 1974.
Дерматовенерология. Косметология. Сексопатология 3-4 (11)' 2008
Чаще склеродермия приобретает ограниченный характер, поражая отдельные участки кожи, очаги поражения могут иметь небольшой размер — с каплю или располагаться в виде отдельных точек.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины возникновения склеродермии неясны, однако известно, что началу типичных кожных проявлений склеродермии могут предшествовать острая или хроническая инфекция (заболевание миндалин, околоносовых пазух), длительное переохлаждение, резкие колебания внешней температуры, обморожения. Обращалось внимание на изменения эндокринных желез у больных склеродермией, а также на прямую связь травмы головного мозга и периферической нервной системы с возникновением склеродермии.
Склеродермию относят к мультифакторным, полиэтиологическим и полипатогенетическим заболеваниям.
ОГРАНИЧЕННАЯ, ОЧАГОВАЯ СКЛЕРОДЕРМИЯ
Очаговая склеродермия наблюдается у лиц любого возраста. Заболевание начинается постепенно, незаметно, без предшествовавших субъективных ощущений; склеродермические бляшки нередко обнаруживаются неожиданно. Течение болезни сразу же становится хроническим с периодами обострений и длительных ремиссий. Длительность заболевания может варьировать от нескольких месяцев до 20 лет и более. Факторами, провоцирующими обострение, чаще служат инфекционные заболевания (ангина, грипп, гепатит), переохлаждение, особенно длительное.
Ограниченная склеродермия характеризуется быстрым образованием склеротической атрофии. Ограниченные формы склеродермии могут оканчиваться выздоровлением, однако возможен и переход заболевания в диффузную форму.
Бляшечная склеродермия
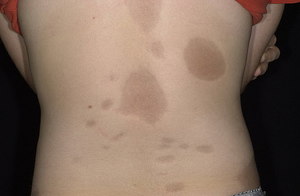
Бляшечная склеродермия в начале своего развития представляет собой очаг розового цвета неправильной формы, довольно чётко отграниченный от нормальной кожи, слегка приподнимающийся над ней. В дальнейшем он приобретает хрящевую или картонную плотность, становится цвета перламутра, слоновой кости или воска. По периферии очаг нередко окружён синеватым или фиолетовым ореолом или грязно-бурой пигментацией. Размер склеродермического очага может быть небольшим (от просяного зерна) или достигать 30 см в диаметре и более. Бляшка существует длительно, однако может незаметно рассасываться, оставляя слегка обесцвеченное или пигментированное западание за счёт атрофии кожи. Обычно бляшки располагаются на коже груди, живота, на боковой поверхности туловища, спине, пояснице.
Выделяют также точечную очаговую склеродермию, при которой мелкие фарфорово-белые очажки разбросаны компактными группами на различных участках тела.
Линейная склеродермия
РАСПРОСТРАНЁННАЯ (ДИФФУЗНАЯ) СКЛЕРОДЕРМИЯ
Системной склеродермией чаще болеют женщины в возрасте 30–40 лет.
При системной склеродермии процесс чаще распространяется с кожи лица на шею, туловище, конечности — развитие это происходит постепенно: вначале отмечаются приступы невралгических болей и боли в мелких и крупных суставах, нарушения чувствительности кожи, похудание, иногда повышение температуры, плохой аппетит, больные жалуются на повышенную утомляемость, чувство усталости, разбитости, общую слабость; отмечаются приступы сердцебиения, повышенная чувствительность конечностей к холоду, которая может привести к развитию синдрома Рейно.
Позднее появляются непреходящие тестоватые умеренные отёки лица, кистей и стоп; они обычно держатся несколько недель или быстро переходят в стадию уплотнения кожи по акросклеротическому или диффузно-универсальному типу. В этот период кожа гладкая, блестящая и напряжённая, исчезает её нормальный рисунок. Кожа кистей и стоп, лица, груди и живота уплотняется, спаивается с подлежащими тканями и приобретает деревянистую консистенцию.
Уплотнение кожи при диффузной склеродермии так распространяется, что влечёт за собой различные функциональные нарушения и больные приобретают характерный внешний вид — они скованы, активные движения ограничены, передвигаются медленно, небольшими шагами, несколько опустив голову и сутулясь.
Из-за уплотнения кожи ограничивается объём движений пальцев верхних конечностей, нижней челюсти и крупных суставов. Пальцы верхних конечностей находятся в состоянии сгибательной контрактуры. С прогрессированием заболевания на концах пальцев и суставов возникает нагноение, приводящее к формированию болезненных и долго не заживающих трофических язв. Рассасывание костной ткани концевых фаланг пальцев приводит к мутиляции и склеродактилии.
Лицо кажется застывшим, окаменевшим из-за уменьшенной подвижности кожи, маскообразное со складками вокруг рта, мимические движения отсутствуют из-за невозможности движения кожи лица. Плохая подвижность кожи шеи и грудной клетки мешает речи, жеванию и иногда дыханию. Губы узкие, бледные, нос уплощен, заострён.
Кожа приобретает бронзовый, грязно-бурый или интенсивно-коричневый цвет (цвета старого воска), с небольшими участками обесцвечивания; появляются телеангиэктазии.
Больные резко худеют. В связи с универсальным поражением соединительной ткани и сосудов в болезненный процесс вовлекаются не только кожа, мышцы, суставы, но и лёгкие, сердце, пищеварительный аппарат, печень, эндокринная и нервная системы, в конце концов больной может приобрести вид мумии.
ПРОГРЕССИРУЮЩАЯ СКЛЕРОДЕРМИЯ
Прогрессирующая склеродермия развивается вначале на верхних конечностях, пальцах рук (склеродактилия), реже на лице. В конечностях отмечается покалывание и др., такие явления могут отмечаться в течение нескольких лет. В дальнейшем пальцы истончаются, их кожа плотно прилегает к костям, как бы спаивается с ними, они кажутся сухими, с трудом сгибаются. Кожа на них приобретает буровато-тёмный или серый цвет. Постепенно процесс распространяется на предплечья, шею и т. д. При прогрессирующем процессе ногти истончаются, иногда сходят. Склеротические изменения могут распространяться на подкожную клетчатку, мышцы, сухожилия. Лицо становится неподвижным, маскообразным. Процесс может постепенно распространяться на всю поверхность кожи.
ТЕЧЕНИЕ СКЛЕРОДЕРМИИ
В течении склеродермии различают три стадии: стадия отёка, стадия склероза (уплотнения), стадия атрофии.
Стадия отёка при склеродермии встречается достаточно редко. Кожа в этой стадии заболевания может иметь цвет от нормального до ярко-красного, красного с синюшным оттенком, на вид гладкая, блестящая и напряжённая. Стадия отёка может быстрой перейти в стадию уплотнения или наоборот, длиться несколько недель.
Атрофическая стадия склеродермии протекает с истончением кожи, которая становится белой, пергаментовидной. Подкожно-жировая клетчатка и мышцы часто атрофируются и кожные покровы прилегают непосредственно к костям.
ГИСТОЛОГИЯ
Гистологически находят прогрессирующую дезорганизацию межклеточных компонентов соединительной ткани и сосудов: коллагена и аморфной субстанции. Процессы дезорганизации проявляются мукоидным и фибриноидным набуханием, гиалинозом, склерозом и клеточными реакциями кожи. В резко утолщённой дерме наблюдается разрастание грубой волокнистой фиброзной соединительной ткани. Коллагеновые волокна гипертрофированы и сливаются между собой; эластические волокна истончены и фрагментированы.
ЛЕЧЕНИЕ СКЛЕРОДЕРМИИ
Пенициллин по 100 000 ЕД через каждые 3 часа, на курс — 12 000 000–15 000 000 ЕД.
Внутривенное введение 1% раствора новокаина или 0,1–0,2% прокаина в возрастающих дозах. Временное улучшение наступает после повторных новокаиновых (0,25% раствор) блокад узлов симпатического ствола.
При бляшечной склеродермии — пахикарпин, Плазмол, стекловидное тело, антиретикулярная цитотоксическая сыворотка Богомольца (АЦС).
Хороший эффект даёт лидаза по 1 мл через день; всего на курс — 15 инъекций. Через месяц лечение лидазой повторяют; всего проводят 6–8 курсов лечения.
Витаминотерапия: ретинол, витамины группы B, аскорбиновая кислота и никотиновая кислота — в течение 1–2 месяцев.
Преднизолон, Дексаметазон, Триамцинолон в обычных дозах; Кортикотропин по 40 ЕД ежедневно, на курс — 1000–1500 ЕД.
Физиотерапевтические процедуры и методы санаторно-курортного лечения
При очаговой склеродермии и отсутствии общих противопоказаний назначают бальнеотерапию — сульфидные ванны либо серный душ-массаж, хлоридные натриевые ванны, пелоидотерапию (в виде аппликаций или электрофореза).
Больным системной склеродермией II стадии с подострым течением рекомендуются радоновые ванны, а при I стадии заболевания с преимущественно кожными поражениями — сульфидные ванны.
Значительное место в лечении и реабилитации больных склеродермией занимают физиотерапевтические процедуры.
При очаговой показаны массаж, синусоидальный ток надтональной частоты (аппарат Ультратон), вакуум-терапия, ультразвук — сегментарное и местное озвучивание, электрофорез 2–5% раствора йодида калия, ихтиола, индуктотермия и одновременно электрофорез йодида калия или лидазы.
Показан электрофорез ронидазы, СМВ-терапия и ДМВ-терапия, непосредственно на очаги поражения ультрафонофонофорез гидрокортизона, а также СМТ-терапия.
Для улучшения кровообращения в пораженных конечностях проводится диатермия верхнегрудного отдела позвоночного столба с целью воздействия на пограничные симпатические стволы и парафиновые аппликации.
При системной склеродермии с минимальной и умеренной активностью процесса рекомендуется массаж, лечебная физкультура, общая индуктотермия. Она противопоказана при выраженной активности процесса.
Больным рекомендуют определённый режим труда и отдыха, а также многогодичное активное диспансерное наблюдение. Хороший эффект может дать лечение на курорте Сочи–Мацеста.
Склеродермия – это группа дерматозов, характеризующихся очаговым или диффузным утолщением и уплотнением кожи (а при некоторых формах и подкожной клетчатки), происходящим в результате воспалительных дистрофических процессов в соединительной ткани. Склеродермии составляют самостоятельную группу первичных дерматозов, в течении которых можно выделить три основные стадии: начального отека, склеротических процессов и заключительной атрофии.
Причины возникновения
Склеродермия иногда возникает после тяжелой травмы центральной или периферической нервной системы. Придается значение сильным охлаждениям. Иногда отмечается связь с острыми и хроническими инфекционными заболеваниями (ревматизм, дифтерия, брюшной тиф, сифилис, туберкулез и др.), токсикозами разного рода, тяжелыми психическими переживаниями.
Патогенез склеродермии тесно связан с эндокринно-вегетативной системой. Бывают случаи комбинации склеродермии с базедовой болезнью, реже с микседемой, а также с поражениями других эндокринных органов: надпочечника, гипофиза, тимуса.
Гистопатология
Основные изменения при склеродермии происходят в дерме и подкожной клетчатке. Вначале отмечается отек и небольшая периваскулярная инфильтрация, состоящая преимущественно из молодых фибробластов, лимфоцитов, плазматических и тучных клеток. Коллагеновые волокна утолщаются, уплотняются. Позднее наступает фиброз и склероз соединительной ткани. Иногда отмечается фибриноидная дистрофия коллагена. Эластические волокна повреждаются гораздо меньше. Большей частью они сохранены, но скучены, сдавлены, разорваны. Встречаются более или менее крупные очаги, в которых эластика отсутствует или сохранена в виде только обрывков. В сосудах кожи отмечается эндо- и периартериит, флебит.
В более поздней стадии болезни число кровеносных сосудов сильно уменьшено. Лимфатические сосуды расширены. Граница между эпидермисом и собственно кожей представляется в виде прямой или слегка волнистой линии. Покровный эпителий, волосы, сальные и потовые железы, мышцы кожи атрофируются. Все эти изменения являются вторичными. В настоящее время склеродермию, по крайней мере универсальную, относят к коллагенозам.
Стадии
Склеродермия начинается своеобразным отеком пораженной кожи, не дающим ямки при давлении. Этот отек держится недели или месяцы. Иногда в начале заболевания наблюдается небольшая кратковременная гиперемия застойного характера.
Вторая стадия заболевания характеризуется уплотнением кожи. Пораженная кожа становится твердой, спаянной с подлежащими тканями; ее невозможно захватить в складку. Конечности часто принимают вид довольно равномерного цилиндра, в котором не различаются обычные очертания мышц, костей, сухожилий. Цвет пораженной кожи может сильно варьировать. Особенно характерным для склеродермии является желтый цвет пораженной кожи, часто напоминающий цвет старой слоновой кости. Наблюдается также белая перламутровая окраска. Нередко встречается пигментация, местами сплошная, местами очаговая, иногда сетчатая, точечная и т. д. Возможны телеангиоэктазии.
После более или менее длительного уплотнения кожи развивается стадия атрофии. Уплотнение кожи уменьшается. Через истонченную кожу просвечивают сосуды, однако она остается натянутой и малоподвижной.
Симптомы
Возможна повышенная чувствительность пораженной склеродермией кожи к холоду, а также повышенная болезненность при давлении и ушибе. Наблюдаются некоторые парестезии. В более поздних стадиях чувствительность пораженной кожи обычно понижается.
При склеродермии в пораженных тканях количество извести часто повышено. Возможны очаговые отложения ее в виде мелких и крупных узлов, содержащих полости, заполненные кашицеобразной массой фосфорнокислого или углекислого кальция. Сочетание склеродермии с большими отложениями извести получило название синдрома Тибьержа-Вейссенбаха.
У больных склеродермией сенсорная хронаксия снижена. В пораженной коже, особенно конечностей, часто происходят различные трофические нарушения: трещины, язвы, изредка наблюдается гангрена пальцев. Изменениям могут подвергаться также ногти, кости и другие органы и ткани.
Формы склеродермии
Различают несколько клинических форм склеродермии: универсальную склеродермию, прогрессирующую склеродермию конечностей, бляшечную, полосовидную, точечную склеродермию и т. д.
Разные формы могут комбинироваться как между собой, так и с некоторыми атрофическими дерматозами, например с гемиатрофией лица, атрофирующим акродерматозом, а также с поседением и витилиго.
Течение склеродермических процессов – хроническое, причем периоды прогрессии могут чередоваться с регрессией некоторых кожных проявлений. Рассмотрим каждую форму более подробно.
Кожа становится гладкой, натянутой, нередко пигментированной. Лицо неподвижное, застывшее. Нос заостряется. Губы неподвижны, покрыты глубокими складками и трещинами. Веки перестают смыкаться в результате небольшого их выворота.
При универсальной склеродермии процесс нередко захватывает внутренние органы. Может поражаться язык, глотка, нарушаться глотание. Пищевод поражается примерно у 10% больных. Возможно сужение пищевода, нарушающее проходимость пищи. В легких наблюдается фиброз, гибель части альвеол при одновременной гиперплазии и расширении бронхов, в результате чего обнаруживаются крупные и мелкие кистовидные полости. В сердце возможны фиброзные разрастания миокарда и одновременная атрофия мышц сердца. У двух третей умерших на вскрытии обнаруживается перикардит. Возможны поражения почек и других органов.
Подобные больные нередко гибнут от нарушений сердечной деятельности, туберкулеза, пневмонии, колита, кахексии, случайной инфекции, тяжело протекающих на фоне общей дистрофии и трудностей ухода за больными.
Эта форма склеродермии характеризуется преимущественным поражением конечностей и лица. Патологический процесс развивается на кистях и стопах, но иногда вначале поражается лицо.
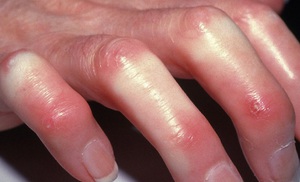
Заболевание часто начинается ангионевротическими явлениями: приступами спазма сосудов, иногда весьма напоминающими таковые при болезни Рейно, цианозом, ощущением холода, боли, онемения и другими парестезиями в пальцах.
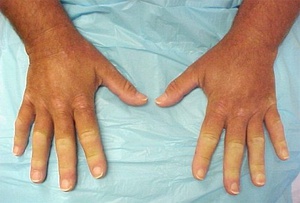
В развитом состоянии имеется уплотнение кожи пальцев рук. Кожа гладкая, натянутая, холодная, не сдвигающаяся над подлежащими тканями, бледно-красного или буроватого цвета. Пальцы неподвижны в суставах и часто фиксированы в полусогнутом состоянии. Ногти также деформируются. Они укорачиваются или сгибаются наподобие когтей, или превращаются в бесформенное скопление роговых чешуек. Одновременно происходит дистрофия концевых фаланг, которые укорачиваются, уплощаются, заостряются и даже рассасываются.
Нередко на пораженной коже пальцев образуются упорно не заживающие трещины, небольшие язвы, иногда пузыри и даже гангрена небольших участков кожи.
При прогрессирующей склеродермии конечностей в процесс обычно вовлекается кожа лица. Она не столько плотна, сколько натянута и неподвижна. Мимические движения становятся невозможными, лицо как бы застывает в улыбке, нос заострен. Губы истончены, собираются в тонкие радиальные складки. Возможны склеротические процессы в глотке и пищеводе, в результате чего нарушается глотание. Кожа лба может оставаться нормальной. Изменения кожи постепенно уменьшаются на шее и груди.
Течение процесса медленное с периодами остановки, а иногда значительной регрессии, сменяющейся новым ухудшением. Данная форма болезни продолжается всю жизнь.
Бляшечная склеродермия характеризуется образованием отдельных бляшек уплотнения величиной от 1-2 до 10-20 см и более. Эта форма встречается чаще других.
Процесс начинается с эритематозного пятна или отечного уплотнения отдельных участков кожи, обычно немногочисленных, чаще расположенных на туловище. По прошествии нескольких недель или месяцев центральная часть бляшки белеет и плотнеет. В дальнейшем возможен как рост бляшки и возникновение новых очагов, так и бесследное рассасывание старых бляшек, особенно находящихся в стадии отека.
Форма бляшек часто округлая или неправильная. Цвет уплотненной кожи может быть белым, перламутровым, восковидным. Иногда наблюдается пигментация и телеангиоэктазии. Нередко очаги бляшечной склеродермии окружены лиловатой или сиреневой каймой 2-3 мм ширины. В старых бляшках кожа атрофируется, волосы выпадают, сальные и потовые железы исчезают. Как редкое явление на поверхности бляшки возможно появление напряженных глубоких пузырей.
Чаще всего склеродермические бляшки локализуются на коже груди и спины, а также на лице и волосистой части головы, где они могут имитировать красную волчанку и рубцевидную алопецию.
Полосовидная склеродермия может рассматриваться как вариант бляшечной склеродермии. Чаще всего встречается фронтальная склеродермия в виде полосы шириной 1-3 см, начинающейся в области волос и идущей сверху вниз по коже лба перпендикулярно к линии бровей. По форме бляшки ее сравнивают с рубцом после удара сабли.
Возможна полосовидная склеродермия по ходу ребер (зониформная склеродермия), а также на конечностях, располагающаяся по их длиннику.
Данная форма характеризуется высыпанием (большей частью) немногочисленных нешелушащихся небольших узелков (2-5 мм и более), обычно круглой формы. Узелки могут быть разбросанными. Иногда они сливаются в небольшие группы. Узелки уплотнены, немного выступают над уровнем кожи. Цвет узелков бледный, белый, алебастровый, асбестовый, перламутровый, фарфоровидный. Вокруг узелка может быть розовая или синюшная тонкая каемка. На верхушке узелка иногда видна ямка, закрытая роговой пробочкой, отдаленно напоминающей комедон.
Течение заболевания хроническое, весьма длительное. В некоторых случаях на месте слегка выступающих плотных узелков развиваются маленькие очажки атрофии, причем кожа немного западает.
Лечение
Лечение склеродермии складывается из воздействия на общее состояние больного организма и стремления восстановить нарушенные функции эндокринных органов, вегетативной нервной системы, уменьшить фиброзные изменения сосудов. Для этих целей используются антифиброзные препараты (пеницилламин, солюсульфон), ферментативные препараты и глюкокортикостероиды и др.
Медикаментозное лечение должно сочетаться с физиотерапией и лечебной физкультурой для сохранения нормальной подвижности суставов.

Склеродермия - это дерматологическое заболевание, при котором на коже образуется множество различных пятен, бляшек и рубцовых изменений. В современном мире этот недуг встречается достаточно редко, но тем не менее он несёт немалую опасность для человека.
- Этиология склеродермии
- Разновидности болезни
- Клиническая картина
- Очаговая разновидность
- Системная склеродермия
- Диагностика и лечение склеродермии
Этиология склеродермии
Точная причина возникновения заболевания пока не установлена. Предположительно, что основную роль здесь играют наследственные патологии. Тем не менее достоверно известно, что на развитие склеродермии оказывают значительное влияние следующие факторы:
![]()
Генная мутация. Сюда можно отнести ультрафиолетовое или ионизирующее излучение, воздействие радиоактивных веществ, работа с пестицидами, нитратами и т. д. Список довольно обширен, в него даже включены пищевые добавки, а также цитостатики (группа лекарственных средств).- Инфекционный фактор, то есть проникновение болезнетворных микроорганизмов, приводящее к воспалительным заболеваниям.
- Различные нарушения в работе иммунитета.
- Негативные факторы окружающей среды, например, проживание рядом с крупным заводом.
- Воздействие химических веществ. Чаще всего это происходит из-за приёма некоторых лекарственных препаратов, например, гепарина, пентазоцина или блеомицина.
Разновидности болезни
В настоящее время известно 6 форм склеродермии:
![]()
Линейная.- Ограниченная.
- Диффузная.
- Бляшечная.
- Очаговая.
- Системная.
В некоторых случаях на кожных покровах имеется несколько рубцов в виде полос. Это признак линейной склеродермии. При этом рубцовые проявления не затрагивают туловище больного.
Отличительный симптом ограниченной склеродермии — образование множества небольших пятен на первых этапах развития. Со временем пятна преобразовываются в бляшки, а те, в свою очередь, приводят к атрофии (истощению кожных покровов).
Диффузная разновидность характеризуется значительным уплотнением кожи. Из-за этого больному склеродермией становится тяжело двигаться и у него постепенно развивается скованность движений и сутулость осанки.
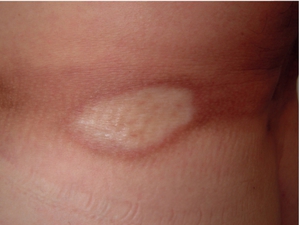
Бляшечная форма склеродермии образуется только на туловище пациента. В начале болезни симптомы проявляются в виде розовых пятен (от 5 мм до 30 см), возвышающихся над кожей. Постепенно образование бледнеет и становится плотным. Спустя пару недель или месяцев, пятно может самостоятельно исчезнуть.
Согласно статистике, чаще всего встречается очаговая и системная разновидность. Поэтому их стоит рассмотреть более подробно.
Клиническая картина
Прежде всего стоит отметить, что точные симптомы склеродермии зависят от формы недуга. Тем не менее среди всех разновидностей прослеживается ряд общих признаков:
- Изменение структуры кожи.
- Опухание, покраснение или побледнение пальцев.
- Снижение общей подвижности.
Также стоит сказать, что при склеродермии изменение кожных покровов проходит поэтапно:
- Кожа приобретает синевато-красный оттенок и становится отёчной. Нездоровые участки немного возвышаются над нормальными.
- Кожные покровы бледнеют (обычно такой оттенок сравнивают с цветом слоновой кости). Из-за развития болезни, кожа становится очень плотной. Со временем поражённые места невозможно собрать в складку.
- Наблюдается истощение кожных покровов. Характерная особенность поражённого участка - синеватый контур.
Наконец, стоит отдельно рассмотреть очаговую и системную форму склеродермии.


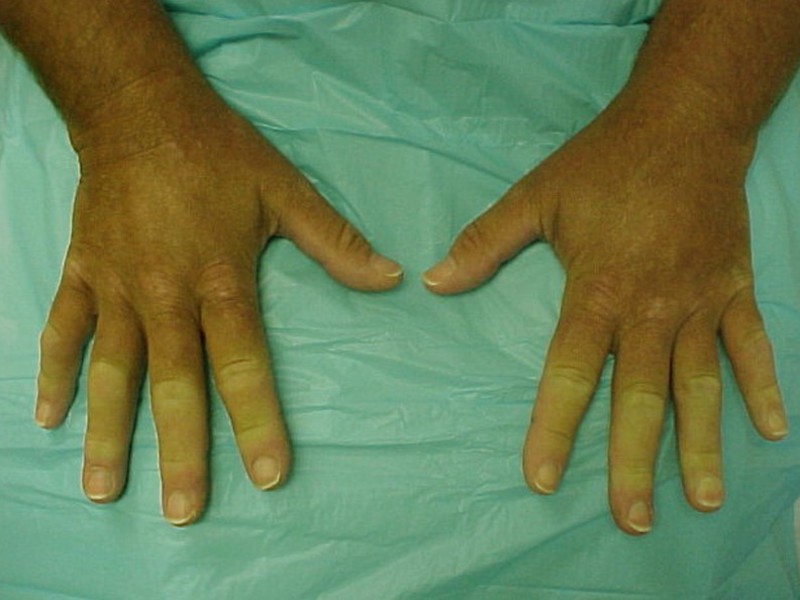
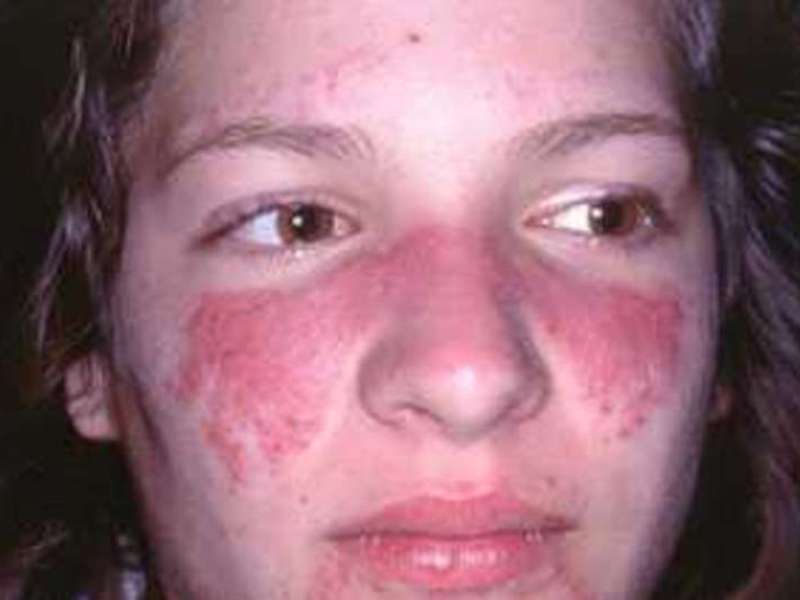
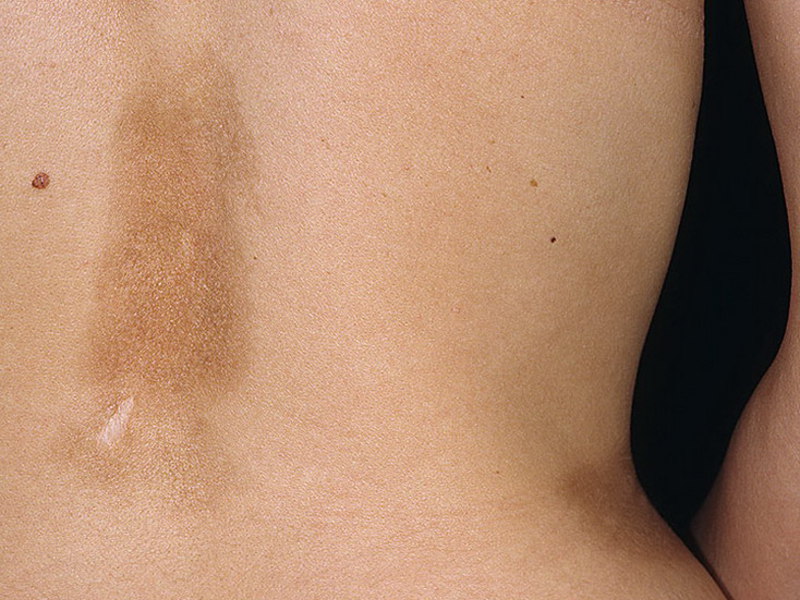
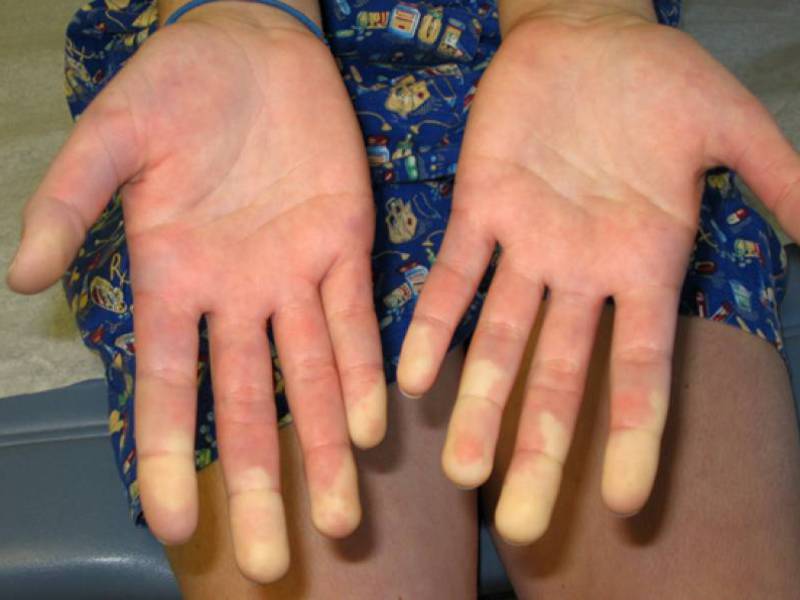
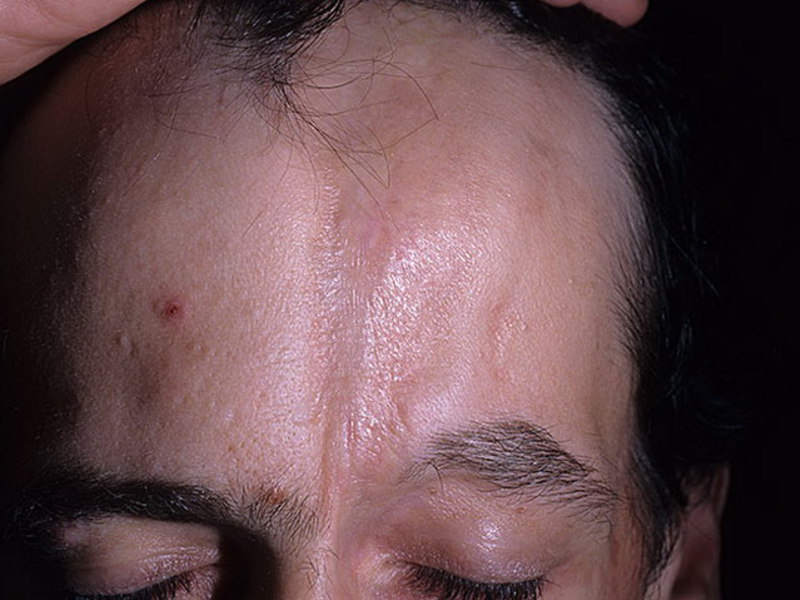
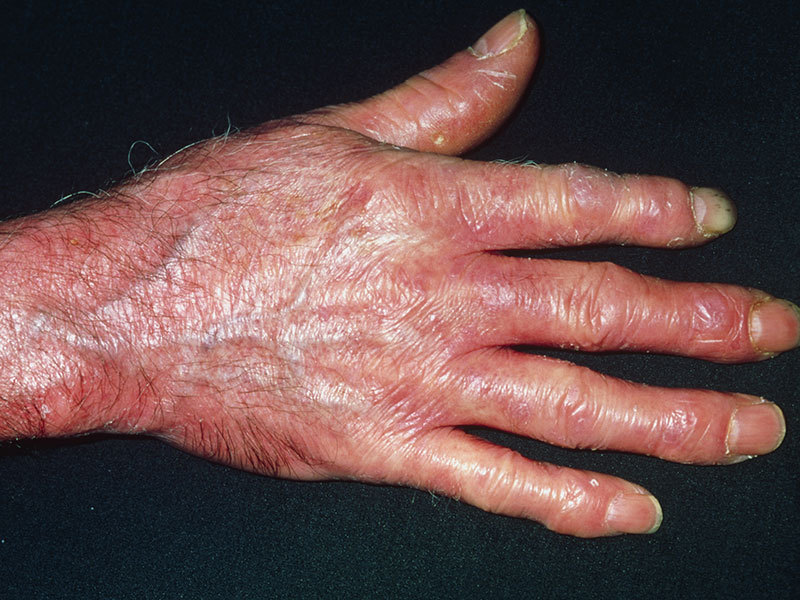
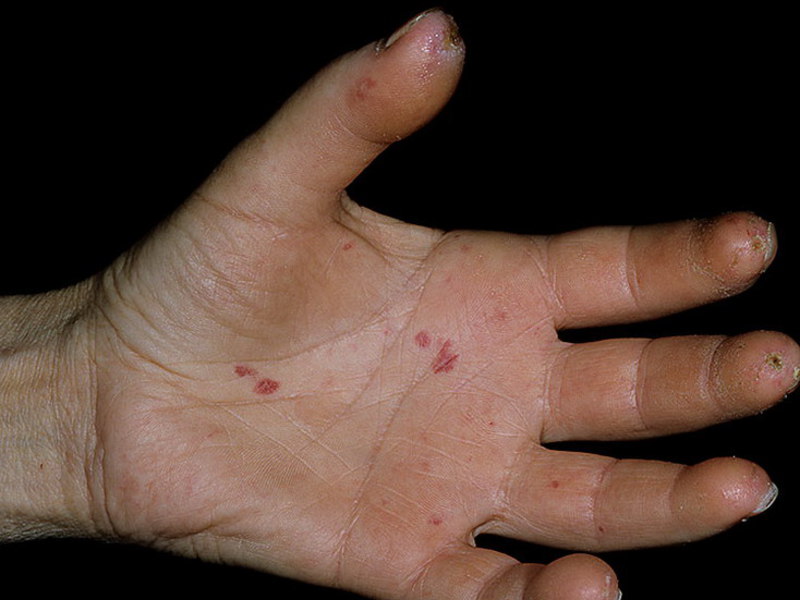
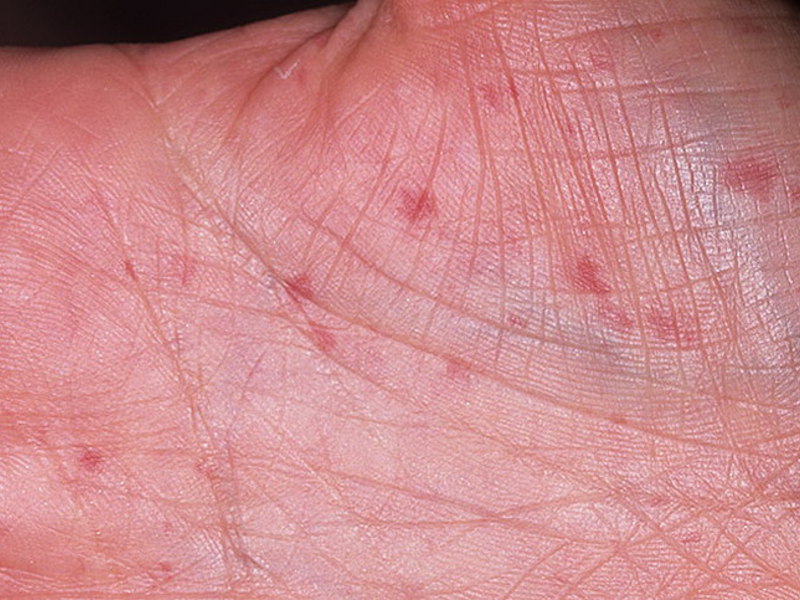
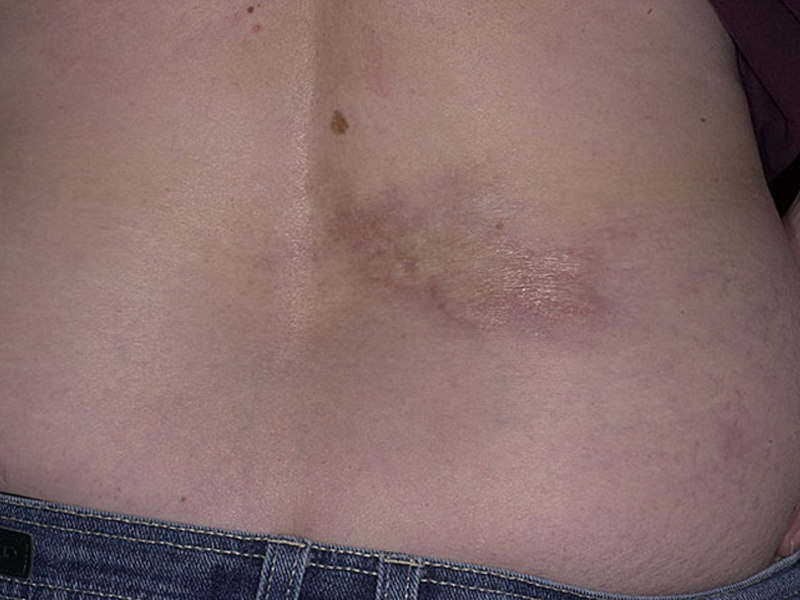
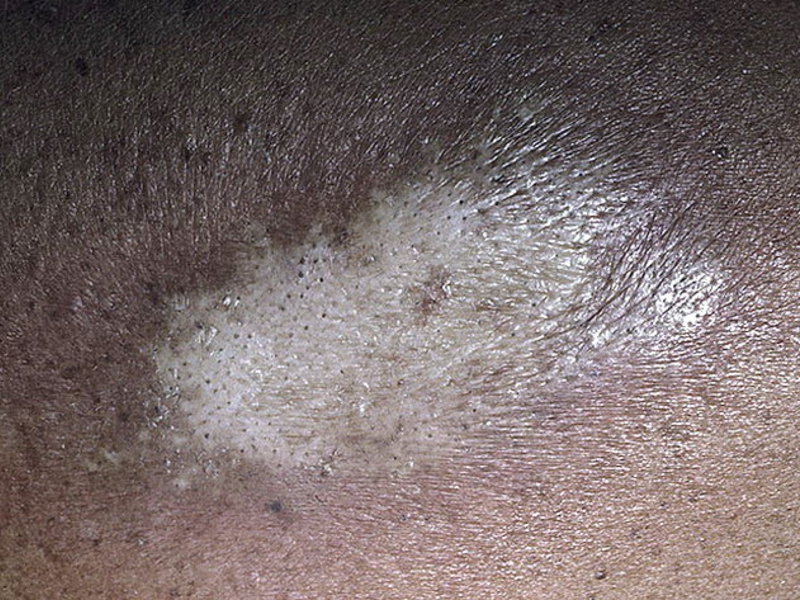
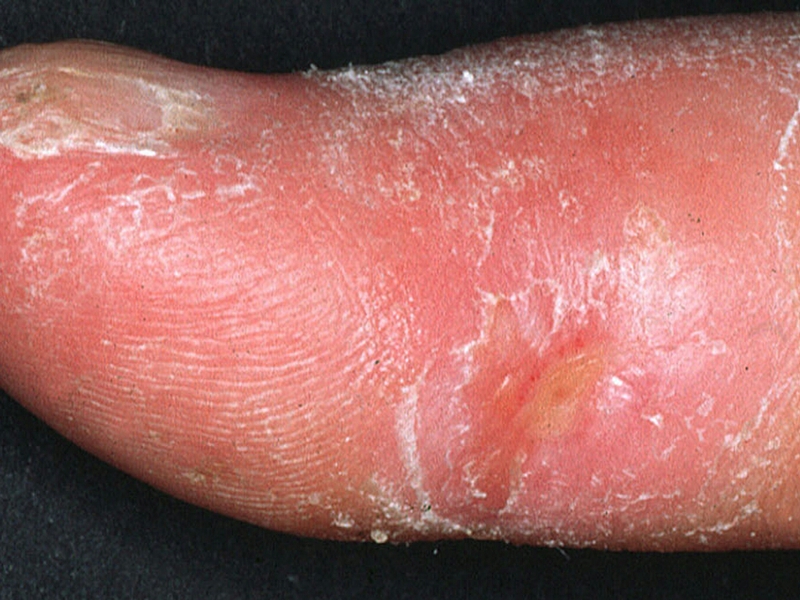
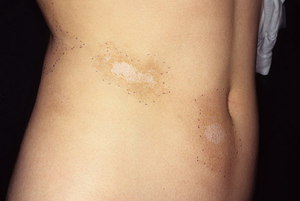
Данный тип характеризуется появлением множества очагов по всему телу в виде фиолетовых пятен. Чаще всего от этой формы страдают руки и лицо. Немного реже поражается грудина и спина. Появление образований на ногах наблюдается только в отдельных случаях.
Пятна могут быть различного диаметра (от 2-3 мм до 10 см). Обычно они имеют округлую либо овальную форму. Довольно редко наблюдаются образования продолговатой формы.
Со временем центральная часть пятна склеродермии становится более плотной и приобретает светлый оттенок. Постепенно на поражённом участке начинают выпадать волосы. Вместо них, появляется светло-жёлтая блестящая бляшка.
Однако поражается не только волосяной покров. Также уничтожаются потовые и сальные железы, из-за чего происходит истощение кожи. Все вышеперечисленные симптомы могут остаться до конца жизни.
Название отражает суть формы — негативное воздействие идёт сразу на несколько систем организма. Помимо поражения кожных покровов, у пациента наблюдаются следующие симптомы:
![]()
Повышение температуры тела.- Боли в мышцах.
- Повышенная раздражительность.
- Озноб.
- Быстрая утомляемость.
- Ухудшение кровообращения.
- Похудание.
Как и в других разновидностях, сначала на коже образуется одно или несколько пятнистых высыпаний, которые затем превращаются в бляшки. С течением болезни поражённый участок бледнеет, приобретает беловатый оттенок. Постепенно кожные покровы, мышцы и сухожилия становятся более плотными, поэтому человеку становится труднее передвигаться.
Однако главная опасность кроется в негативном воздействии на внутренние органы. Из-за фиброза (рубцовых изменений во внутренних органах) нарушается нормальная работа внутренних органов - лёгких, почек и пищевода. Также нередко системная склеродермия способна вызвать инфаркт миокарда.
Диагностика и лечение склеродермии
Постановка диагноза - задача врача. Если после ознакомления со статьёй вы понимаете, что у вас похожие симптомы, следует как можно скорее обратиться к терапевту или дерматологу. Помимо осмотра, доктор может назначить следующие методы обследования:
![]()
Общий и биохимический анализ крови.- Общий анализ мочи.
- ЭКГ.
- Компьютерная томография.
- УЗИ.
- Капилляроскопия (осмотр капилляров).
Лечение недуга должно быть комплексным и включать следующие методы терапии:
- Противовоспалительная терапия. Чтобы уменьшить воспалительный процесс и снизить выраженность отёков, применяются средства из группы противовоспалительных лекарственных средств, например, Кетопрофен, Ибупрофен, Диклофенак и др.
![]()
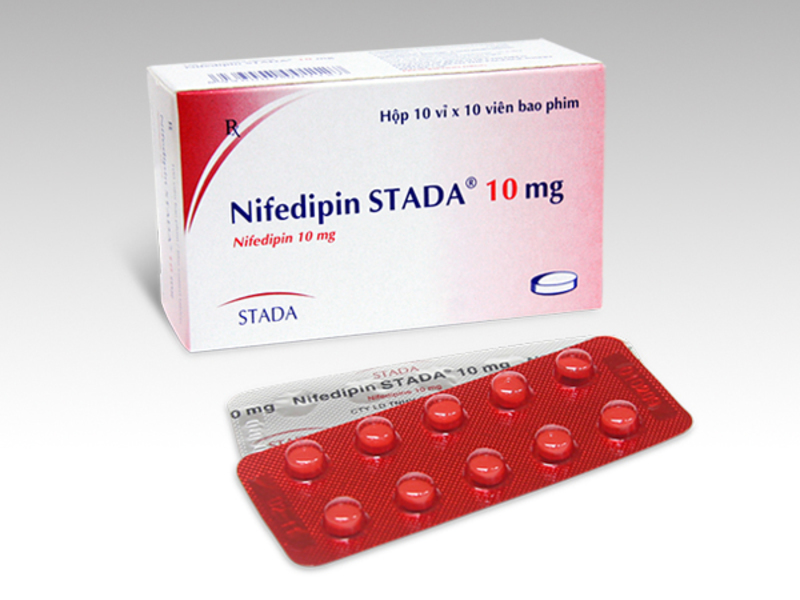
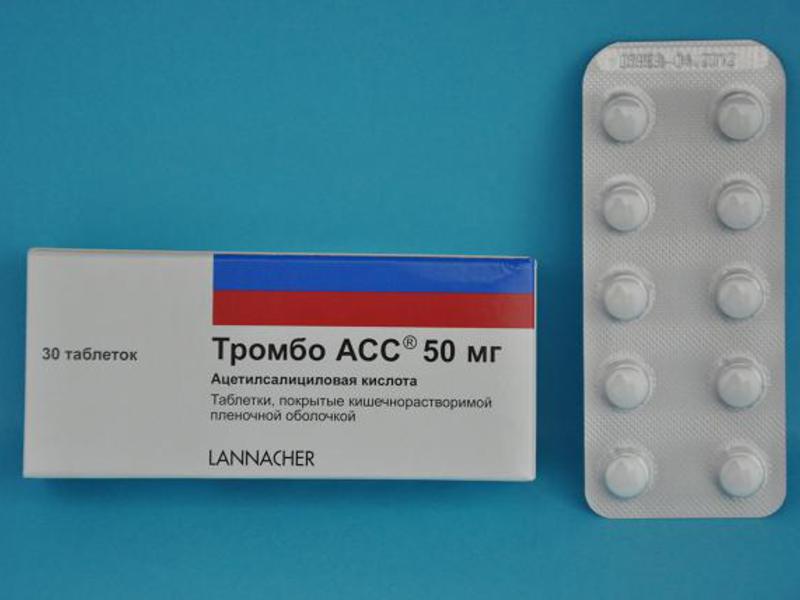
Сосудистая терапия. Для улучшения кровообращения применяют блокаторы кальциевых каналов и сосудорасширяющие лекарственные средства. Сюда относятся Тромбо АСС, Нифедипин, Верапамил и др.- Ферментная терапия. Применяется для замедления формирования очагов склеродермии. Для этого используется Трипсин, Лидаза, Ронидаза и другие препараты.
- Физиотерапия. Назначается только на первых этапах развития склеродермии. Для повышения двигательной активности используют натриевые ванны, массаж, а также лечебную физкультуру.
- Диета. Так как болезнь довольно часто поражает желудок, питание должно быть частым и дробным.
Главная опасность склеродермии заключается в негативном воздействии на внутренние органы. Рубцовые изменения способны сильно навредить и изменить привычную жизнь человека. Поэтому к появлению пятен на коже следует относиться так настороженно.
Читайте также: