Операция на межфаланговых суставов
При ригидности суставов пользование кистью становится почти невозможным. Положение ухудшается, если неподвижность наступает в функционально невыгодном положении, так как она нарушает функцию всей кисти. Для устранения деформации суставов пальцев применяются следующие виды оперативных вмешательств.
1. Эксцизия сухожилия поверхностного сгибателя пальцев дает хорошие результаты в том случае, если ограничение движения обусловлено сращением сухожилия с подлежащими тканями. При этом делается средний латеральный разрез, выделяется влагалище сухожилия и сухожилие освобождается от места сращения (например в области перелома). Затем сухожилие выделяется до места его прикрепления, оставляется приблизительно 6 мм дистального его конца и сухожилие поверхностного сгибателя резецируется.
2. Капсулотомия является одним из методов исправления тугоподвижности, вызванной сморщиванием суставной капсулы. Она показана в том случае, если рентгенологически доказано, что причина ригидности сустава заключается не в повреждении суставных поверхностей, а в периартикулярных тканях. Если вмешательство производится на пястнофаланговых суставах, находящихся в состоянии переразгибания, то результаты будут далеко не блестящими.
Применяется разрез кожи на тыльной поверхности сустава. Тыльный апоневроз надсекается с обеих сторон и отсепаровывается от суставной сумки. Затем производится разрез капсулы по всей ширине и отделение коллатеральных связок с обеих сторон. Чтобы обеспечить успех вмешательства, на суставной сумке вырезаются овальные отверстия (капсулоэктомия). Зашивание раны и иммобилизация производятся при согнутом положении сустава.
Результаты капсулотомии в межфаланговых суставах неудовлетворительны, в этих суставах показано применение артропластики или артродеза.
3. Артропластика на дистальных и средних суставах пальцев не приводит к желаемым результатам ввиду анатомических соотношений и недостаточных стабилизирующих возможностей. Если неудовлетворительная функция сустава обусловлена лишь неправильным положением, то в данном случае показана остеотомия, которая устраняет деформацию. Остеотомия производится на фаланге, расположенной проксимально от патологически измененного сустава.
В порядке исключения артропластика может быть произведена на средних суставах пальцев в том случае, если на той же кисти поражены средние суставы нескольких пальцев. Артропластика приводит к наилучшим результатам на пястнофаланговом суставе указательного пальца у молодых людей.
При операции артропластики кожный разрез делается на тыльной поверхности сустава. Суставная сумка разрезается по длине. Формирование анкилозированного сустава происходит таким образом, что головке пястной кости придается форма несколько сплюснутого в дорзо-волярном направлении клина, она покрывается листком, взятым из поверхностного слоя широкой фасции бедра (fascia lata). Между поверхностями полученного таким образом псевдоартроза оставляется щель по крайней мере в 5 мм. Рана зашивается, и накладывается гипсовая повязка на 14 дней.
Короля, Робине и другие авторы вместо гипсовой повязки применяют эластическое шинирование в положении сгибания пальца для предупреждения сморщивания вновь образованного сустава.
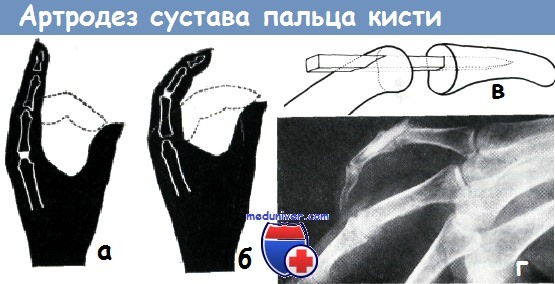
Влияние ригидности основного и среднего сустава на способность захвата по Уайту.
С точки зрения функции пальцев наиболее благоприятным является ригидность основного сустава при разгибании на 150° (а), среднего сустава — на 130—140° (б).
Способ внутренней фиксации костей Моберга (в).
Рентгенограмма (г) после операции с введением костной спицы из лиофилизованной телячьей кости
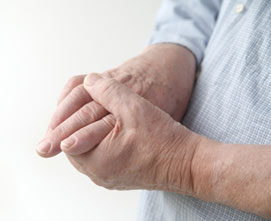
4. Артродез является наиболее целесообразной восстановительной операцией на суставах. Эта операция особенно рекомендуется на межфаланговых суставах и в пястнофаланговом суставе большого пальца. Анкилозы после артродезов основных суставов трёхчленных пальцев, как правило, приводят к менее благоприятным результатам.
Артродез показан в следующих случаях:
а) анкилоз в функционально невыгодном положении;
б) болезненная неподвижность периартикулярного происхождения в средних суставах пальцев;
в) деформация суставов пальцев травматического происхождения, нарушающая функцию пальца;
г) привычный вывих сустава;
д) необратимый паралич локтевого нерва; при этом целью вмешательства является изменение сгибательного положения в средних суставах для того, чтобы улучшить функциональные возможности сгибателей;
е) неустойчивость сустава, в первую очередь на почве застарелого разрыва сухожилия разгибателя в дистальных суставах пальцев.
Операция артродеза концевых суставов под углом 20° намного улучшает функциональное положение пальца. Артродез в среднем суставе пальца производится при условии подвижности основного сустава и сохранении чувствительности и целостности ладонной поверхности пальца. (Палец с неподвижными средним и основным суставами затрудняет функции остальных пальцев, поэтому его желательно ампутировать). Функционально выгодное положение в среднем суставе для каждого пальца различно: если выпрямленное положение берется за 0, то у указательного пальца функциональное положение соответствует 60°, у среднего пальца — 70°, у безымянного пальца — 80° и у мизинца — 90°. Среднее положение при артродезе, рекомендованное Виттом, показано на рисунках.
При артродезе кости, составляющие средний сустав, укорачиваются, так как палец с неподвижным средним суставом, но в функционально выгодном положении менее препятствует движению остальных пальцев. По мнению Зрубецкого, артродез среднего сустава указательного пальца благоприятен с точки зрения щипцового захвата, а среднего сустава мизинца - с точки зрения укрепления сжатия кисти в кулак. Однако на среднем и на безымянном пальцах с точки зрения функции кисти ампутация является более целесообразной, чем артродез. Но при выборе операции необходимо принимать во внимание желание и профессию больного, его возраст, а также косметические соображения.
При операции артродеза мы рекомендуем производить внутреннюю фиксацию костей, что избавляет от наложения гипсовой повязки на продолжительное время. Имеются два способа внутренней фиксации костей.
а) Фиксация при помощи спицы Киршнера. При этом операция является небольшой, срастание костей происходит быстро. Однако для удаления спицы требуется повторная операция. В среднем суставе фиксация производится перекрещенными спицами или спицами, расположенными параллельно друг другу.
Для фиксации дистальной фаланги применяется только одна спица, хотя она не препятствует должным образом ротации.
б) Из способов внутрикостной фиксации наиболее удачным является способ Моберга, так как предложенный им костный гвоздь квадратного поперечного сечения обеспечивает быстрое сращение костей, при этом полностью исключена возможность ротации. Костный гвоздь выпиливается из верхнего конца локтевой кости. Операции производятся после штыкообразного разреза кожи тыльной поверхности. Суставные хрящи полностью удаляются, из костной суставной поверхности вырезается клиновидный участок таким образом, чтобы при необходимом сгибательном положении пальцев костные поверхности хорошо соприкасались.
Введение спицы Киршнера или же образование канала для костного гвоздя проводится именно при согнутом положении пальца. Для лучшего доступа к дистальному суставу отсепаровывается прикрепление разгибателя, а в среднем суставе надсекается в вертикальном направлении сухожилие разгибателя, чтобы его функция не пострадала.
5. Пересадка сустава. В 1910 году X. Вольф для замещения сустава кисти произвел пересадку сустава пальца стопы. Лексер, Кюттнер, Ру осуществили свободную пересадку полусустава стопы. Буннелл замещал пораженный вследствие огнестрельного ранения основной сустав среднего пальца свободной пересадкой основного сустава поврежденного указательного пальца. Зрувецки и Келлер для замещения среднего сустава пальцев успешно применяли пересадку сустава пальца стопы.
6. Бурманн предпринял попытку восстановления движений в суставе с помощью эндопротеза. В последнее время Бреннен и Клейн сконструировали металлический эндопротез (производство Ульрих), отдаленные результаты применения которого пока неизвестны.
Потеря способности противопоставления большого пальца наступает вследствие повреждений, рубцевания, контрактуры и паралича нервов мускулатуры I межпальцевого промежутка. Возникает исключительно неблагоприятное положение кисти, так как при отсутствии противопоставления карпальной кости большого пальца захват становится невозможным.

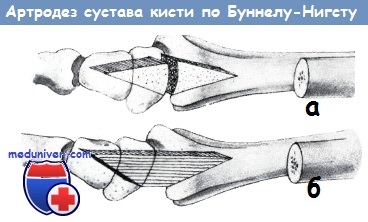
На рисунке показан способ пересадки костной пластинки при операции оппонентдеза по Бруксу (а), по Смилли (б)
Если противопоставлению препятствует аддукционная контрактура большого пальца, то для восстановления этой функции в пястнофаланговом и седловидном суставах большого пальца производится капсулотомия, отсепаровывание сморщенной приводящей мышцы большого пальца и тыльных межкостных мышц от пястных костей, а затем при втором этапе операции производится транслокация поверхностного сгибателя безымянного пальца по Буннеллу.
Для восстановления противопоставления транспозиция сухожилий неэффективна, возникает вопрос об остеотомии I пястной кости или об оппонентдезе.
Последний осуществляется путем применения костного трансплантата, взятого из локтевого отростка одноименной кости или из большеберцовой кости. Фиксация трансплантата осуществляется при помощи спицы Киршнера в течение 8 недель. Оппонентдез, проведенный при помощи внутрипястно пересаженного костного трансплантата, приводит к хорошим результатам только в том случае, если имеется сгибание большого и указательного пальцев и сохранена и абдукция последнего.
До операции большой палец фиксируется в требуемом положении пробной гипсовой повязкой и оценивается степень возможного улучшения. Операция осуществляется только в том случае, если эта проба оказывается эффективной.
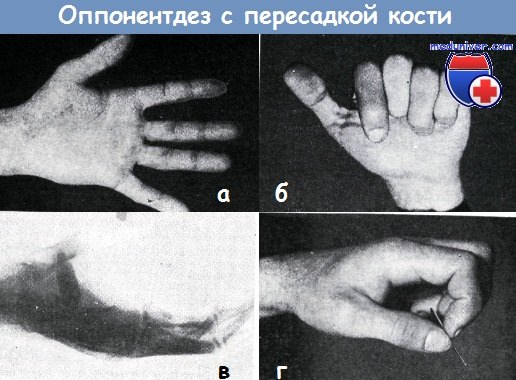
У мужчины 23 лет вследствие травмы разрушены: тенарная двигательная ветвь срединного нерва, мускулатура тенара и седловидный сустав.
Потеряна способность противопоставления большого пальца левой кисти (а—б). Ввиду наличия обширных рубцов области тенара транспозиция сухожилия не была осуществлена.
Способность захвата восстановлена (г) путем оппонентдеза с пересадкой кости (в)
При разрушении сустава – полном или частичном – человека мучают невыносимые боли. Орган теряет функциональные особенности, что может приводить к инвалидности. Какое-то время больной может использовать обезболивающие средства, физиотерапевтические процедуры, но изменить ситуацию кардинально может только протезирование.
Медицина старается восстановить функцию сустава консервативными методами, но серьезные изменения такому лечению не поддаются. Если имеет место повреждение костных тканей или полностью стертый хрящ, никакие лекарства не исправят ситуацию.
Эндопротезирование суставов рук наиболее часто востребовано среди немолодых людей. Оно дает возможность активно двигаться и чувствовать себя хорошо. Благодаря таким операциям пациент возвращается к привычной жизни без боли.
Протезирование, как и любая операция, имеет риски. Они определяются:
- состоянием здоровья;
- серьезностью возникшей проблемы;
- типом протезирования.
Перед операцией проводят тщательное обследование, чтобы выявить показания и противопоказания для этого действия.
Показания к протезированию
- деформация сустава после травмы;
- давний вывих;
- воспаление сустава хронического характера;
- боль, которую невозможно купировать.
Когда назначают операцию замены суставов рук?
Вопрос о необходимости проведения операции решает врач на основании данных диагностики. Это может быть артроскопия, рентген и лабораторное исследование. В зависимости от полученных результатов врач назначает:
- лечебную физкультуру;
- лекарства для уменьшения воспаления;
- витаминные добавки.
Если лекарства не помогают, пациенту может быть предложена остеотомия, когда хирург исправляет деформацию сустава. Эта методика более проста, чем операция замены, но восстановительный период гораздо длиннее, поэтому проводят ее нечасто.
Эндопротезирование назначают, когда:
- движение сустава ограничено;
- пациент испытывает незатихающую боль;
- возникают проблемы с жизненно важными функциями организма.
Эндопротезирование лучезапястного сустава назначают, когда использование других методов восстановления его функции были неудачными. Операцию проводят, если суставу нанесен непоправимый вред в результате травмы, инфекции или заболевания. Причиной такого назначения может стать артрит или артроз.
В этом случае изношенный сустав извлекается и заменяется искусственным. Применение методики восстанавливает подвижность запястья и возвращает руке обычную работоспособность.
Этапы проведения протезирования:
- тыльная сторона руки разрезается;
- сухожилия раздвигаются;
- удаляются поврежденные части кости;
- в костях выполняются отверстия для удерживания протеза;
- вставляется имплантат и фиксируется костным клеем;
- ткани ушиваются постепенно - один слой за другим.
Реабилитация, как правило, занимает около полугода. Швы снимают через две недели, а гипс через несколько недель. Назначают занятия с физиотерапевтом. Подвижность сустава возобновляется постепенно, с помощью физических упражнений.
Как проводят эндопротезирование сустава кисти?
1 этап. Устраняется вывих и восстанавливается длина пальца.
2 этап определяется тем, какой сустав пострадал. Производится его замена через волнообразный разрез тыльной боковой поверхности.
После протезирования накладывается гипс, затем врач назначает схему восстановления.
Противопоказания
- атрофия мышц;
- нарушение кровоснабжения;
- деструкция, невозможность удерживания эндопротеза;
- сопутствующие заболевания в стадии обострения;
- высокая физическая активность с невозможностью ограничения высокой нагрузки на сустав, требующий замены;
- Если больной отказывается следовать инструкции.
Эндопротезирование сустава пальцев для восстановления их подвижности используется при ревматоидном полиартрите. Как восстановление после травм применение методики ограничено, и даже наоборот – повреждение сухожилий и связок вследствие травм считается противопоказанием и протезированию.
Задача решается поэтапно:
- восстанавливают правильное анатомическое строение;
- подготавливают мягкий сустав;
- ставят протез.
Риск развития побочных эффектов повышается, если:
- человек активно занимается спортом;
- дает физические нагрузки на сустав;
- при склонности к падениям;
- при инфекционных и аллергических заболеваниях.
После проведения операции врачи наблюдают за процессом восстановления, чтобы удостовериться в благоприятном результате.
Где сделать?
В клинике ЦКБ РАН операции по протезированию кистевых суставов проводятся ежедневно: мы восстанавливаем штатную работу пальцев, запястий пациентам из Москвы и регионов. Узнать больше о стоимости процедуры и отзывах пациентов, которые доверили нам проведение операции, можно в соответствующем разделе сайта клиники.
Патологию, которая проявляется болью в кистях рук, тугоподвижностью и деформацией дистальных межфаланговых суставов пальцев, ортопеды называют деформирующим артрозом межфаланговых суставов. На долю этой болезни приходится примерно 20 % всех случаев остеоартроза. Чаще всего заболевание выявляется у женщин в климактерическом периоде.
Факторы, влияющие на развитие артроза суставов пальцев
Перечислим основные факторы, увеличивающие вероятность развития заболевания:
- половая принадлежность – статистика показывает, что женщины страдают остеоартрозом межфаланговых суставов кисти примерно в 10 раз чаще, чем мужчины;
- принадлежность к определенной возрастной группе – болезнь отмечается в основном у пожилых людей;
- наследственность – заболевание чаще возникает у тех, чьи родственники болели артрозом суставов пальцев;
- перенесенные травмы и заболевания – если в анамнезе имеются повреждения суставов пальцев, вероятность развития заболевания повышается;
- род занятий – если повседневная деятельность человека предполагает повышенную нагрузку на суставы пальцев, риск заболеть возрастает.
Симптомы и диагностика межфалангового артроза
Данное заболевание обладает характерной симптоматикой, к числу основных признаков патологии относятся:
- деформация сустава (он приобретает веретенообразную форму);
- костные наросты в области больных суставов;
- болезненность суставов;
- припухлость и покраснение кожных покровов в области патологии;
- искривление пальцев в суставах.
Диагноз может быть поставлен врачом на основании опроса и осмотра пациента. Правильность диагноза подтверждается рентгенографическим исследованием. На основании такого исследования выделяют три стадии заболевания:
Стадия артроза межфаланговых суставов является определяющим фактором при выборе метода лечения.
Лечение артроза межфаланговых суставов в Израиле
В настоящее время в клиниках страны применяется комплексный подход к лечению остеоартроза суставов пальцев. Основные методы борьбы с указанным заболеванием следующие:
- снижение нагрузок на больные суставы;
- медикаментозная терапия;
- физиотерапия;
- выполнение упражнений лечебной физкультуры;
- хирургическая операция.
Снижение нагрузки на пораженные артрозом межфаланговые суставы является необходимым условием успешного лечения дегенеративно-дистрофической патологии суставов пальцев рук, поскольку позволяет приостановить разрушение хрящевой и костной ткани и уменьшить воспаление.
Медикаментозное лечение артроза межфаланговых суставов предполагает назначение препаратов, относящихся к различным фармакологическим группам:
- средства для лечения болевого синдрома;
- противовоспалительные препараты (некоторые препараты обладают и обезболивающим, и противовоспалительным действием);
- хондропротекторы (средства, позволяющие замедлить деградацию хрящевой ткани).
Препараты могут назначаться в различных лекарственных формах – таблетки, мази и гели, инъекции.
Эффективные методы лечения остеоартроза предлагает современная физиотерапия. К числу популярных методов физиотерапевтического лечения артроза межфаланговых суставов относятся:
- воздействие электромагнитными полями;
- микроволновая терапия;
- электрофорез с противовоспалительными препаратами;
- лазерная терапия;
- аппликации парафина, грязей;
- лечебные ванны.
Как известно, суставные хрящи не имеют кровеносных сосудов, их питание осуществляется посредством синовиальной жидкости, которая продуцируется в суставной капсуле. Когда сустав долгое время остается неподвижным, хрящи недостаточно смачиваются синовиальной жидкостью, что негативно сказывается на их состоянии. Регулярно выполняя упражнения лечебной физкультуры, пациент улучшает питание хрящей и предотвращает их дальнейшую деградацию.
Если методы консервативной терапии не позволили приостановить разрушение хряща и костных частей суставов, проводится эндопротезирование. В результате подобных операций пациенты могут вернуть своим суставам подвижность, а значит, получают возможность самостоятельно обслуживать себя в быту и выполнять профессиональные обязанности.

Виды эндопротезирования
Тяжелая травма иногда сопровождается ампутацией нижней конечности. Восстановить трудоспособность больному помогает установка приспособления, заменяющего утраченный орган. Протезирование пальцев ног зависит от возраста и веса пациента, состояния культи. Существует 5 видов протезов:
- функциональный;
- пассивный;
- биотонический;
- косметический.
Эндопротезирование суставов пальцев ноги зависит от степени деформации, наличия вывиха или воспаления сустава, болевого синдрома. Функциональное нарушение является показанием для протезирования.
Изношенный сустав удаляют и заменяют искусственным. Создание протеза большого пальца ноги возвращает функции стопе.
Эндопротезирование суставов кисти устраняет последствия травмы и восстанавливает длину большого пальца. Замена костного соединения производится во время хирургического вмешательства. Операция заканчивается наложением гипсовой повязки.
Недостатки протезирования пальца на ноге проявляются через 5–7 дней и вредят здоровью больного.
Могут появиться осложнения после некачественно выполненной работы:
- инфицированные раны;
- разрушение эндопротеза;
- нарушение кровообращения;
- образование кисты.
После утраты больного органа пациент прибегает к протезированию. Косметическая процедура является щадящим методом, имеет низкую цену. Установка приспособления происходит в течение 1–2 часов. В случае отсутствия нескольких пальцев используют функциональное протезирование, позволяющее кисти выполнять функцию захвата.
Косметическое приспособление изготавливают из силикона, не вызывающего аллергической реакции. Материал для протеза большого пальца руки устойчив к воздействию высоких температур. Приспособление, заменяющее палец, создает давление, влияющее на работу кисти.
Косметические протезы защищают культю и избавляют от фантомной боли. Силиконовое приспособление мягкое на ощупь, после крепления на культю приобретает температуру тела ( 36°С). Имплантат, заменяющий указательный палец, износоустойчив. Уход за ним простой — чистка с помощью воды и мыла.
Косметические имплантаты пальцев для женской кисти используют для восстановления их функции после ампутации. Модели выполняют из пластика или силикона. Они отличаются друг от друга объемом фаланг. Косметическое приспособление имеет определенную детализацию — ногти изготавливают из акрила. Силиконовые протезы сохраняют пациенту трудоспособность. Стоимость косметического приспособления — 2000–6000 евро.
Медицинская помощь в немецких клиниках оказывается с учетом индивидуальных особенностей: возраста, сопутствующих заболеваний, физиологических характеристик. Каждому пациенту подбирается наиболее подходящий вариант лечения. Различают следующие виды эндопротезирования:
- частичное – замена части сустава;
- поверхностное – замена поверхности сочленения;
- тотальное – полное протезирование сустава;
- замена ранее поставленного эндопротеза.
Выбор методики зависит от диагноза, степени повреждения суставов и возраста пациента. Оперативные методы осуществляются минимально-инвазивным и классическим способом.
Эндопротезы фаланговых суставов женских пальцев
Операция по восстановлению утраченного органа позволяет пациенту вернуться к работе, избавляет от боли. Силиконовые протезы обеспечивают биологическую совместимость между организмом больного и имплантатом. Однако они недолговечны.
Показаниями к установке эндопротеза являются следующие заболевания:
- деформирующий остеоартроз;
- ревматоидный артрит.
Не рекомендуется проводить установку протеза пальца руки, если у больного возникли следующие патологические состояния:
- атрофия мышц;
- деструкция костей;
- обострение системных заболеваний;
- нарушение периферического кровообращения.
Операция по установке протеза состоит из 2 частей:
- 1 этап — восстановление длины утраченного органа, иссечение рубцов, устранение вывиха или подвывиха с применением аппарата внешней фиксации;
- 2 этап — протезирование пароксизмальных межфаланговых суставов.

Восстановление глубокого сгибателя пальца кисти состоит из удаления остатков ладонного апоневроза, укладки имплантата к ногтевой фаланге.
В этом случае формируется полноценный сухожильный канал на пальце и ладони.
При застарелом повреждении фаланги пальца правой кисти и несостоятельности шва пациенту рекомендуют хирургическое вмешательство.
Операция состоит из нескольких этапов:
- обезболивания с последующим удалением остатков сухожилия;
- восстановления просвета связок на пальце;
- фиксации протеза;
- проверки правильности укладки;
- наложения швов на 14 дней;
- гипсовой повязки.
Эндопротезирование суставов пальцев формирует сухожильный канал на ладони, избавляет пациента от появления контрактур пальца и подергиваний мышц.

После протезирования суставов пальцев кисти проводят реабилитационные мероприятия:
- накладывают эластичный бинт;
- выполняют упражнения с кистевым эспандером;
- разгибают пальцы в пястно-фаланговых суставах;
- тренируют сухожилия.
Пациенту не рекомендуют заниматься самолечением и выполнять упражнения без врачебного контроля.
Операция эндопротезирования
Кисть имеет сложное строение и множество суставов, поэтому техника выполнения эндопротезирования для лучезапястного, пястно-фалангового и межфалангового сочленения различна.
Замена пястно-фаланговых суставов кисти требует ювелирной точности, большого хирургического мастерства и оборудования с оптикой высокого разрешения. Правильно установленный эндопротез сможет полностью выполнять функции кисти.
Лучезапястный сустав имплантируют людям старшего возраста, молодым – только при ограничении его подвижности. Все условия оговариваются до операции. С помощью лучезапястного имплантата выполняются движения в двух плоскостях. Необходимость выполнения высоких нагрузок служит показанием к артродезу сустава (полному обездвиживанию) вместо эндопротезирования.
Замена суставов кисти в Германии осуществляется в два этапа. Перед проведением операции пациенту рассказывают о схеме вмешательства, выборе протеза, предоперационной подготовке, восстановительном периоде и последующей тактике. Хирургическое вмешательство происходит под общим или местным наркозом. До замены суставов кисти нужно выполнить пластические операции по удалению посттравматических повреждений или скорректировать деформацию методом фиксации.
Выполняются следующие этапы операции:
- первый – устраняется вывих и корректируется длина конечности;
- второй – непосредственно операция эндопротезирования, ход которой зависит от локализации повреждения (межфаланговое сочленение или пястно-фаланговое).
Эндопротезирование суставов кисти проводится через тыльно-боковой, повторяющий контуры сочленения, разрез. Затем выполняется продольное рассечение капсулы. Последующий этап состоит в отделении концов фаланг от окружающих тканей. Это делают тупым (раздвигая ткани) способом с помощью специального инструмента. После в расширенные каналы вживляют имплантаты.
Эндопротезирование суставов пальцев кисти позволяет не только устранить косметические дефекты. Хирургия решает следующие задачи:
- устраняет болевые ощущения;
- исправляет деформацию;
- восстанавливает полный объем движений и функциональность.
После операции первые несколько дней пациенту вводятся обезболивающие средства. Затем накладывается шина и начинается процесс восстановление с участием физио- и эрготерапевтов. В течение месяца пациент находится под амбулаторным наблюдением. Затем предстоит реабилитация.
До начала процедуры замены сочленений на руках требуется восстановление имеющихся структурных нарушений, которые наблюдаются на фоне деформации сочленений после травмы. Рубцы на коже устраняют с помощью пластической операции, деформированные кости корректируют аппаратами внешней фиксации. Чтобы протез решил возникшую проблему, процедура эндопротезирования делится на две части:
- Устранение дефектов. С помощью различных методик излечивается вывих, пальцам руки возвращается естественная длина.
- Замена сочленения. Эндопротез устанавливают через волнообразный разрез.
Ход замены сустава:
- ткани рассекаются с тыльно-боковой стороны;
- удаляются части фаланг и головок костей;
- в увеличенный костно-мозговой канал устанавливается имплант;
- на кисть накладывается гипс.
Имеются ли противопоказания?
Замена суставов выполняется для устранения мучительного болевого симптома при хронических болезнях, для придания эстетичного вида конечности и возвращения возможности осуществлять привычный объем движений. Эндопротезирование суставов кисти в Германии выполняется по следующим показаниям:
- деформация суставов после травмы и болезни;
- ревматоидный артрит, остеоартроз;
- постоянная боль, не поддающаяся лечению обычными средствами;
- привычный вывих;
- подвывих фаланг;
- ограничение разгибательных движений в лучезапястном суставе;
- разрушение сустава второй и более высокой степени (по шкале Ларсена);
- неподвижность лучезапястного или пястно-фалангового сочленения;
- неправильная дуга движения;
- эстетические дефекты.
Протез подбирают в ходе подготовительного этапа. Перед операцией анализируют общее состояние, проводят дополнительные обследования.
Операция по установке эндопротезов не проводится, если имеются следующие патологии:
- атрофия мышечной ткани;
- ухудшение кровообращения;
- разрушение тканей, из-за чего имплант невозможно зафиксировать;
- обострение сопутствующих болезней.
Процедура противопоказана, если пациент, ознакомившись с особенностями этого вида лечения и необходимыми условиями восстановления, отказывается выполнять все предписания врача. Нельзя менять суставы, если невозможно ограничить нагрузку на них. Замещение сочленений искусственными назначается, если пациент страдает ревматоидным полиартритом.
В рамках восстановления функциональности пальцев после травм эндопротезирование применяется в ограниченном виде, так как поражение сухожилий на фоне травмирования является одним из противопоказаний. Ситуация исправляется следующим образом: фалангам возвращают правильное строение, готовят мягкий имплант и устанавливают протез.
Операция на пальцах не проводится, если у пациента выявлены следующие заболевания:
- инфекционное поражение кожи;
- остеомиелит любой формы;
- туберкулез;
- тяжелые патологии сердечно-сосудистой системы;
- психоневрологические расстройства;
- бронхиально-легочные нарушения;
- присутствие гнойных очагов: кариес, гайморит и т. д.
Чтобы избежать развития осложнений, важно провести обследование пациента и выявить все имеющиеся противопоказания. При необходимости эндопротезирования пальцев прилагаются усилия для устранения заболеваний, препятствующих проведению операции. Протезы подбираются индивидуально. Зачастую процедура хорошо переносится. Искусственные сочленения устраняют боли в пальцах, и возвращают им естественную подвижность.
Какие могут быть осложнения?
- износ эндопротеза;
- инфекционное поражение, способное развиться даже после полного заживления и восстановления руки;
- образование кист костей;
- возникновение аутоиммунной патологии.
Вероятность развития осложнений возрастает в следующих случаях:
- пациент ведет активный образ жизни, профессионально занимается спортом либо часто падает;
- больной нагружает пораженные сочленения;
- у человека присутствуют инфекционные или аллергические патологии.
Читайте также: