Операции суставов в организме человека
Мобильное соединение костей скелета является суставом. Благодаря им могут двигаться наши конечности. Мы можем двигать руками и делать ими массу вещей. Мы можем двигать ногами и благодаря этому перемещаться в пространстве на значительные расстояния. Внутри сустава концы костей отделены друг от друга просветом, они покрыты синовиальным слоем и суставной сумкой.
Это очень важная часть человеческого скелета. Они подвергаются регулярной значительной нагрузке, износу, и подвержены различным заболеваниям.
Болезни, воспаления, повреждения суставов приводят к скованности и ограничению в движениях. В случае тяжелых или запущенных болезней может наступить полная потеря подвижности или, наоборот, разболтанность. Это одинаково опасно для здоровья и полноценного образа жизни человека.
Если суставы повреждены и консервативное лечение не приносит улучшения, прибегают к оперативному вмешательству.
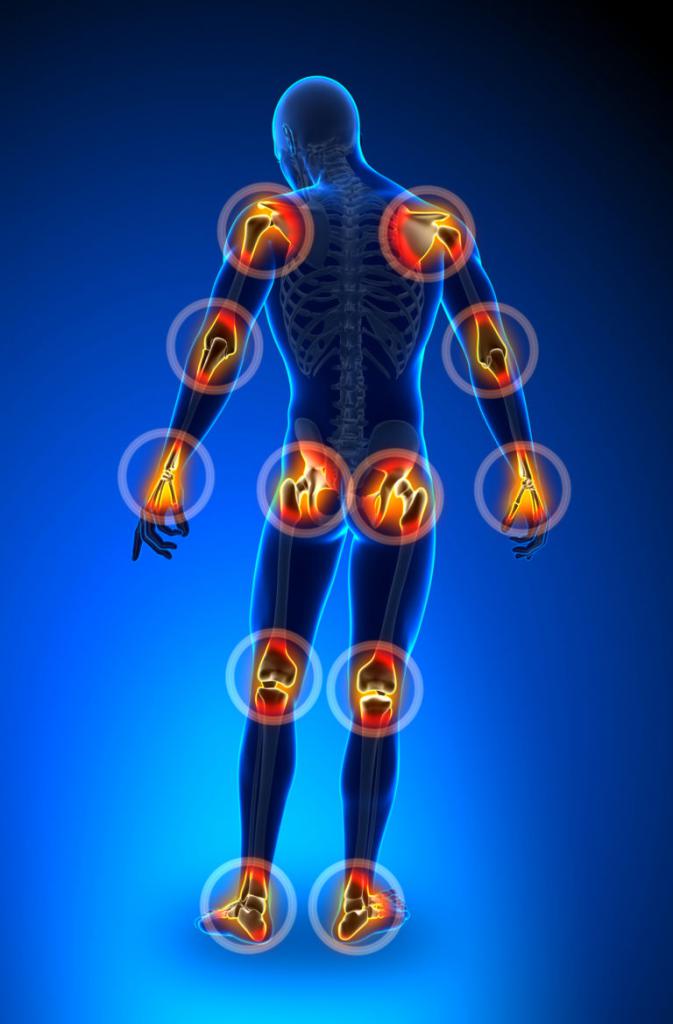
Показания для проведения операций
При возникновении следующих проблем с суставами операция просто необходима:
- Травмы различного происхождения.
- Костно-суставный туберкулез.
- Дефект связок.
- Посторонние тела в полости сустава.
- Артроз (изменение тканей суставов).
- Новообразования (доброкачественные и злокачественные).
- Артрит (воспаление синовиальной оболочки).
- Дисплазия суставов у детей (в целях реконструкции ТБС).
Особенности операции
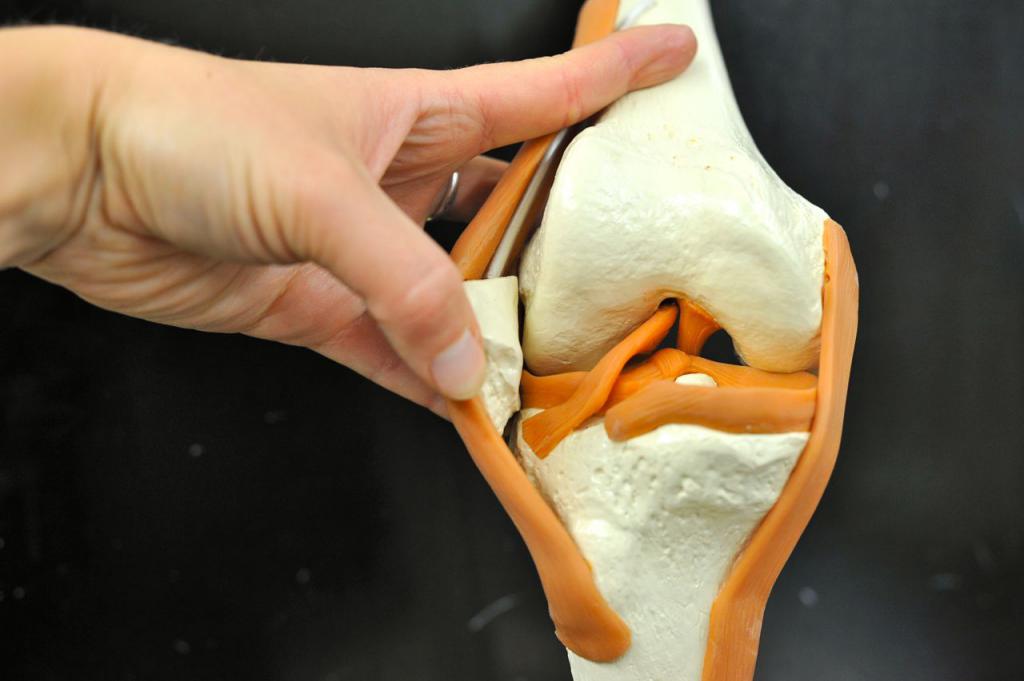
При операциях на суставах непременно надо учитывать физиологические и анатомические особенности. А также высокую чувствительность, ранимость, уязвимость перед инфекцией, так как оболочки костных сочленений очень восприимчивы к микробам. Особенности операций связаны с наличием околосуставных образований, связок и с быстротой доступа к проблемному месту.
В настоящее время выполняется ряд операций на суставах в зависимости от характера их повреждений или заболеваний, а именно: артропластика, замена удаленных суставов (пластика), артродез, пункция, артротомия, артрориз, резекция, артролиз.
Современная медицина позволяет проводить операции без значительных разрезов мягких тканей. Медицинские процедуры проводятся с помощью инструмента (артроскопа), вводимого в полость через микроразрез. Артроскопия - это медицинская манипуляция, при которой производится минимальное проникновение внутрь сустава для диагностики и исправления внутренних повреждений.
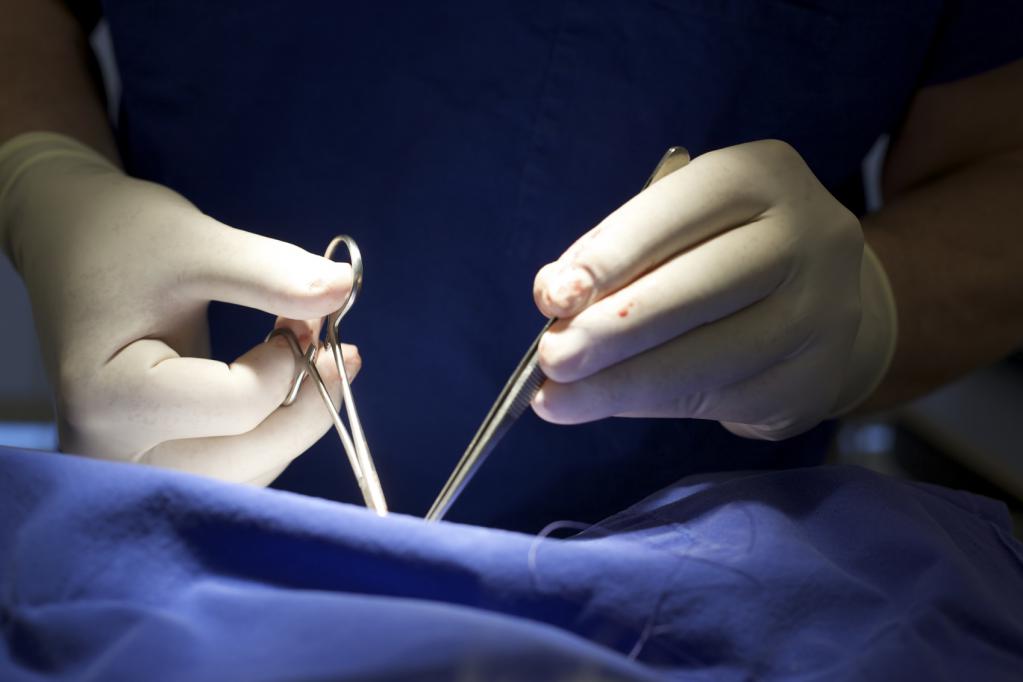
Вскрытие полости сустава
Внутренняя полость сочленения вскрывается для определенных манипуляций. Артротомия суставов осуществляется для дренирования полости. Необходимость в этом возникает тогда, когда соединение воспаляется (это сопровождается скоплением гноя). Вскрытие сустава может быть произведено для извлечения инородного тела, удаления мениска, проведения каких-либо операций. Сечение при этом не должно повредить связки. Оно имеет стандартное направление. В некоторых случаях операцией процесс излечивания не ограничивается. Важное значение имеют медицинские процедуры в послеоперационный период. Например, при артрозе после операции назначается обязательное ношение бандажа коленного сустава. Конструкция поддерживает ногу в правильном положении, сохраняет тонус мышц.
Иссечение спаек (фиброзных) внутри сустава
Операция артролиз проводится тогда, когда появляются рубцовое стягивание кожи, сухожилий. Это, в свою очередь, ведет к затруднению сгибания или разгибания конечностей. При манипуляции сохраняются суставные поверхности поврежденных костей. Сначала производится артротомия, потом иссекаются спайки, потом осуществляется установление костей (их концов) в правильной позиции по отношению друг к другу, прокладывание между сочленениями жировой ткани, которая препятствует сращению. Подвижность чаще всего восстанавливается, но может быть и рецидив.
Восстановление подвижности сустава
Резекционная артропластика возвращает суставу подвижность или исключает состояние, при котором формируется неподвижность (анкилоза) после резекции. Такое осложнение довольно часто возникает. Проблема с подвижностью может возникнуть, например, в случае сращивания поверхности суставов. Операция на суставах рук происходит с более благоприятным исходом. На соединения костей верхних конечностей нагрузка меньше, чем на нижние. С возникновением искусственных суставов востребованность артропластики уменьшилась, но для молодых людей она предпочтительнее. Вначале осуществляется вскрытие сустава, затем искусственно формируется щель, конфигурация костных концов приводится правильную в форму, близкую к естественной. Следующий этап - обеспечение подвижности сустава, потом его разработка.
Создание анкилоза (неподвижности) сустава
Артродез коленного сустава проводится в случае разболтанности (патологической подвижности) сочленения. Неподвижность воссоздается в удобном для конечности положении несколькими способами.
Внутрисуставный артродез осуществляться вскрытием внутренности сустава и резекцией поверхности, или созданием шероховатостей. Сочленения соединяются (шурупами или гвоздями), потом конечность какое-то время должна находиться в неподвижности в таком положении, которое наиболее выгодно для заживления.
Внесуставной артродез проводится без разреза. Костный трансплантат вводится внутрь периартикулярно. То есть делается укол в сустав для введения соответствующего медицинского препарата. Фиксация может быть осуществлена экстракапсулярно с применением металлических пластин.
Комбинированный артродез - сочетание вышеперечисленных методов. Именно этот вариант чаще всего применяют в настоящее время. Один из современных способов достижения анкилоза - это компрессионный артродез. Компрессионный аппарат закрепляет поверхности суставов.
Метод компрессионно-дистракционного артродеза применяется для удлинения коленного сустава. Накладывают специальное устройство. При открытом способе до этого делают экономную резекцию. Около 15 дней проводят сжатие (компрессию). Потом на устройстве включают режим растяжения (дистракции). Растяжение проводят очень медленно, не больше чем на 1 мм в сутки. Воссоздающаяся костная ткань (костный регенерат) способствует удлинению конечности (ноги).
Артрориз
Передний артрориз ограничивает излишнее тыльное сгибание ступни в голеностопе (со средней пяточной деформацией).
Резекция
Операция по ударению сустава или его части называется резекцией. Показания для ее проведения: нагноение, туберкулез (суставов или костей), опухоли (злокачественные). Если удаляются только хрящевые поверхности эпифизов, то это экономная резекция. Если удаляются концы костей (суставные) и синовиальная оболочка и хрящи, то это полная резекция. Операция может быть внесуставная (экстракапсулярная). Внутренность сочленения не вскрывается, удаляются эпиметафизы кости одновременно с капсулой. Резекция может быть внутрисуставной (интракапсулярной). Манипуляция осуществляется после вскрытия суставной полости. Эта операция может быть первым этапом перед протезированием.
Методика эндоскопии
Эндоскопия - методика хирургических манипуляций, которые проводятся на внутренних органах через маленький прокол (без больших разрезов). С помощью этого метода проводится внутренняя диагностика и хирургические операции.
Артроскопия - это несколько видов операций. Все они проводятся на суставах. На коже делается два прокола. Через один вводится внутрь крохотная видеокамера. С ее помощью на экран проецируется вид сустава, что позволяет наблюдать врачу за своими действиями и состоянием сочленения. Таким же образом осуществляется диагностика. Через второй прокол заводятся внутрь медицинские инструменты, с помощью них и осуществляется операция, например шлифовка хрящей, удаление воспаленных тканей, сшивание связок, извлечение обломков хрящей, иссечение спаек. После завершения операции инструменты и камеру вытягивают наружу, прокол зашивают.
Вышеперечисленные действия можно проделать и привычным для хирургов способом, артротомией. Но при артротомии внутренность сустава вскрывается, и врач воочию видит и устраняет дефекты. Действия те же, что при артроскопии, но разными способами. Главное отличие - способ доступа к проблемному месту. Артроскопия безусловно менее травматичная и более облегченная операция. К тому же чувствительная поверхность суставов не подвергается риску инфицирования. При артроскопии осложнений гораздо меньше, реабилитационный период значительно короче.
Подобнаяоперация проводится на височно-нижнечелюстном, плечевом, локтевом, запястном, бедренном, коленном, голеностопном суставах, на стопе. На остальных невозможно провести данную процедуру, так как они очень малы. Видеокамера в полость не поместится.
Диагностическую артроскопию проводят в тех случаях, когда другие виды исследований (рентген, томография, УЗИ) не позволили поставить точный диагноз. Это связано с тем, что видеокамера должна проникнуть внутрь сустава, это может травмировать его.
Пункция
Пункцию нельзя назвать в полной мере операцией. Это прокол или укол в сустав. Проводится в целях диагностики или для введения лекарственных препаратов в полость сустава.
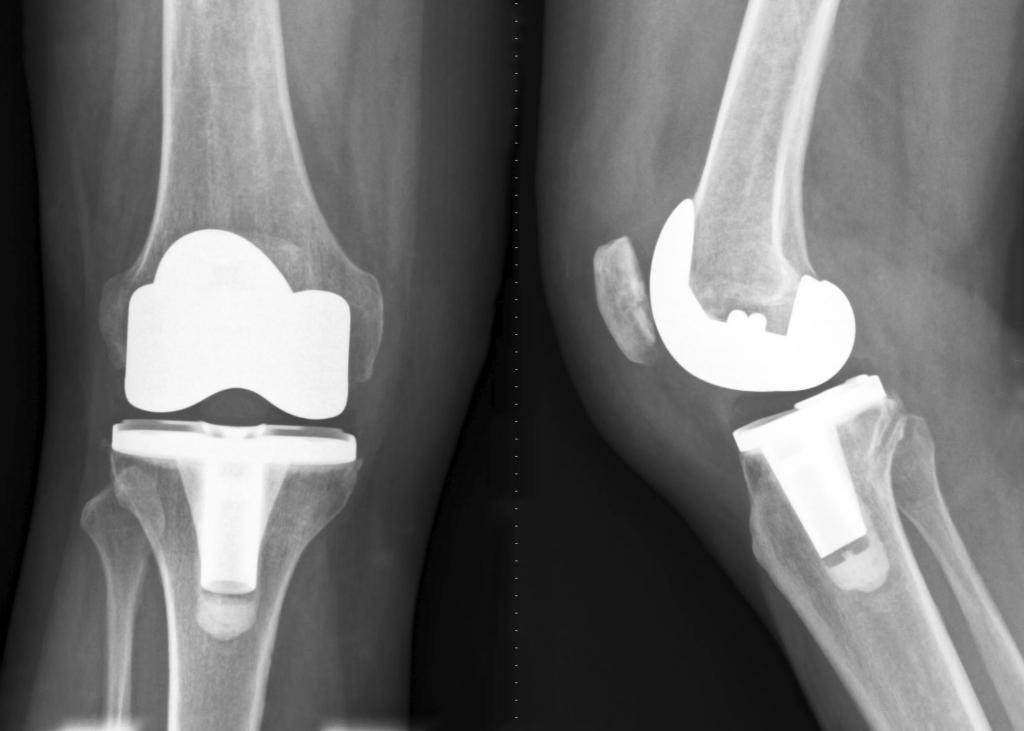
Протезирование и эндопротезирование
Замена части сустава искусственным имплантом называется протезированием. Эндопротезирование - полная замена разрушенного сочленения. Эта операция проводится в том случае, если его восстановление невозможно. Замена сустава искусственным существенно улучшает качество жизни больного. Он приобретает возможность неограниченно двигаться (как до болезни), проходит боль, которая постоянно сопровождает человека. Протезирование становиться выходом для тех, кому не помогают другие способы лечения (консервативные и хирургические).
Подобные операции проводятся на всех счленениях, как мелких, так и крупных. Но чаще всего операции по замене суставов осуществляются у больных остеопорозом на коленных и тазобедренных соединениях. Протезирование проводится также в случае:
- Аномально сросшихся суставов после переломов.
- Дисплазии.
- Артритов, артрозов (дегенеративно-дистрофических форм).
- Ревматизма.
- Болезни Бехтерева.
- Переломов, травм (а также осложнений после них).
Но для положительного эффекта от протезирования к операции следует тщательно готовиться, учитывая рекомендации врача. Необходимо проведение анализов, консультации у других докторов. Возможно, придется отказаться от вредных привычек (например, от курения), похудеть, соблюдать диету. Держать постоянный вес, дабы не перегружать суставы при ходьбе.
Крайне важно помнить о периоде реабилитации после эндопротезирования суставов. Насколько он затянется, как будет протекать, зависит от сложности операции и состоянии пациента. Реабилитация тазобедренных и коленных суставов протекает дольше. В дальнейшем полное их восстановление, нормальная ходьба во многом зависят от того, как правильно пациент проходил восстановительные мероприятия. Главное выполнять назначения врача: носить бандаж для коленного сустава (или другого, если такой необходим), регулярно делать лечебную гимнастику, не увеличивая и не уменьшая предписанную нагрузку, принимать лекарства.
Тазобедренные суставы у младенцев
Некоторые новорожденные появляются на свет с аномалией тазобедренных суставов. У такого ребенка нет правильного контакта между впадиной кости таза и выпуклой частью бедренной кости. Сустав должен входить во впадину и там вращаться. Иногда у ребенка имеется вывих (сустав свободно крутится вне впадины таза). Также может быть нестабильность ТБС (это более легкая аномалия, чем вывих). У новорожденных это считается довольно частым заболеванием, поэтому лечение и операция на тазобедренном суставе бывают просто необходимы. Малыши сразу проходят проверку у ортопеда. Своевременное выявление безболезненно и эффективно исправить аномалию. Запоздалое выявление повлечет более тяжелые последствия. Дисплазия суставов у детей лечится консервативно или хирургически. На ранней стадии обнаружения аномалии сустава поможет консервативное. При этом применяются разные ортопедические устройства, которые направляют сустав во впадину (то есть в правильное положение). Дальше развитие сустава происходит без отклонений.
Хирургическое лечение проводится при необходимости реконструкции ТБС. Это происходит тогда, когда аномалию сустава выявили поздно или консервативные методы оказались не эффективны. Тип вмешательства зависит от конкретного дефекта. В лучшем случае после операции сустав встанет на место. В случае осложнений потребуется несколько операций.
Лечение артроза коленного и тазобедренного сустава в домашних условиях
Что делать, если начали болеть суставы? Считается, что процесс разрушения суставов – артроз – необратим, дальше будет только хуже, и все закончится операцией по замене сустава. Но есть способы лечения суставов в домашних условиях, и если делать упражнения для суставов ежедневно, они не только перестанут болеть, но и смогут восстановиться.

Артрозы — это невоспалительные изменения в суставах (в отличие от артритов – воспалений суставов). Причина их развития в том, что питательные вещества не поступают в суставные хрящи. Последние атрофируются (худеют и умирают), а кости под этими хрящами компенсаторно разрастаются, и нарушается циркуляция внутрисуставной жидкости. Как же развиваются артрозы?
Питание хрящевой ткани
Любой ткани, любому органу в организме человека нужны определенные условия, чтобы нормально существовать и работать. Такими условиями являются кровоснабжение, венозный и лимфатический отток и иннервация. С кровью клетки получают кислород, глюкозу и необходимые для их строительства вещества. Венозный и лимфатический оттоки являются, по сути, канализацией, которая уносит все продукты жизнедеятельности клеток.
А иннервация — это система управления, которая следит за тем, чтобы каждая клетка работала не сама по себе, как захочет, а вместе с остальными. Как в оркестре каждый инструмент играет свою партию под руководством дирижера, так и клетками управляет иннервация.
В нашем теле есть два очага мягких тканей, которые находятся в зоне высокого давления, — это межпозвонковые диски и суставные хрящи. Им, как и всем остальным, нужен хороший приток крови. Но своих собственных сосудов в них нет - если бы они были, их бы просто раздавило!
Как же питаются межпозвонковые диски и суставные хрящи, раз им, как и остальным, нужна кровь? Как губка, впитывая кровь из соседних тканей. Если вы губку сожмете, она отдаст то, что в ней есть, если отпустите, то она начнет всасывать в себя жидкость. Именно так питается хрящевая ткань. И для этого обязательно нужно, чтобы кости в суставах двигались — то сжимали их, то растягивали. Только тогда они будут получать необходимое питание.
Причины артрозов
Но суставные поверхности не представляют собой идеально ровные цилиндры. На них есть выпуклости и впадины. Соответственно, чтобы хрящ равномерно то сжимался, то растягивался по всей суставной поверхности, просто необходимо, чтобы впадинки одной кости приходились на выпуклости противоположной.
Если же кости в суставе встают не так, как должны стоять, и нарушается конгруэнтность суставных поверхностей, то хрящи перестают питаться, ибо где-то нет необходимого сдавления-растяжения, а где-то они просто механически раздавливаются из-за избытка напряжения.
Вот это со временем и приводит к развитию артроза! Это и есть атрофия суставного хряща. Именно таким образом развиваются все артрозы! Доказательство: при артрозах никогда не начинают болеть два одноименных сустава сразу. Процесс всегда начинается с одной стороны, и только через какое-то время добавляется проблема с другой.
Потому что мы все либо правши, либо левши, и тонус мышц в теле всегда неравномерный. Правши больше нагружают правую сторону, левши — левую. Соответственно, и мышечный дисбаланс, из-за которого кости встают в неправильное положение друг к другу, начинается с одной стороны раньше, а с другой — позже.
Как восстановить правильное положение костей друг относительно друга? Поскольку кости двигаются не сами по себе, а их положение и движение зависят от мышечного тонуса, то и убирается артроз путем восстановления мышечного баланса, расслаблением перенапряженной мышцы.
Можно ли восстановить суставы, если они "износились"
Здесь нужно разъяснить три вещи.
1. Боль при артрозе вызывает не сам артроз, а перенапряженная мышца. Поэтому боль в суставе уходит через несколько дней после ежедневного расслабления перенапряженной мышцы.
2. Ничто в нашем теле не "стирается" и не "изнашивается". Мы все знаем, что раньше, когда не было стиральных машинок, была такая женская профессия, как прачка. Прачки стирали руками целыми днями. Кто-нибудь видел или хотя бы слышал, чтобы прачки стирали руки если не по локоть, то хотя бы по запястье? Ткани в нашем теле живые, и все восстанавливаются! Раны заживают, а не остаются на всю жизнь! Поэтому говорить про то, что суставы "износились" или "стерлись" — полная глупость и абсолютное непонимание процессов, происходящих в живом организме!
3. Именно благодаря тому, что тело живое, возможен процесс восстановления тканей. Например, вам нужно поднять что-то тяжелое, а мышцы слабые, не могут. Вы начинаете их тренировать, усиливать. И через некоторое время они становятся больше, мощнее и уже могут поднять нужную вам тяжесть.
Поэтому даже самый запущенный артроз всегда при восстановлении полноценного кровоснабжения суставных хрящей начинает регрессировать, развиваться вспять. И думать, что артроз развивается один раз и навсегда — глупость. Его всегда можно убрать. Другое дело, что процессы изменения структуры тканей, особенно костной, идут достаточно медленно. Если боль можно убрать за несколько дней, для избавления от артроза необходимо несколько лет (в среднем два-три года).
И еще нужно повторить: очень важно понять, что все артрозы всегда вызваны мышечным перенапряжением. Поэтому для того чтобы убрать боль (а беспокоит человека не сам артроз, а именно боль) и артроз, необходимо расслабить перенапряженную мышцу. Далее расскажем, как это сделать в домашних условиях при самых распространенных артрозах – коленного и тазобедренного сустава.
Как вылечить гонартроз в домашних условиях
Гонартроз — это артроз коленного сустава, который развивается из-за постоянного напряжения квадрицепса (мышц передней поверхности бедра). Кости в коленном суставе смещаются, и в результате этого хрящ не получает питание и атрофируется. Тело, разумеется, пытается компенсировать нарушения за счет избыточного выделения суставной жидкости, воспалительных процессов, гипертрофии костной ткани и т.д. Это и есть артроз.
Чтобы вылечить артроз коленного сустава и снять боль, которая, собственно, и беспокоит человека, нет смысла применять какие-либо лекарства или мази, а тем более ставить искусственный сустав. От артроза вы сможете избавиться с помощью статической растяжки квадрицепса.
Для этого встаньте так, чтобы рядом была опора, за которую можно было бы ухватиться. Стоя на одной ноге, возьмите рукой больную ногу за стопу, согните ее в колене и разогните в тазобедренном суставе, растягивая переднюю поверхность бедра.
Оставайтесь в этом положении не менее двух минут. Затем отпустите ногу и потяните точно так же мышцы на другой ноге.
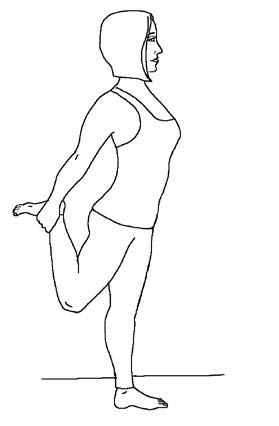
Бывает, в запущенных случаях человек не может взять больную ногу за стопу. В этих ситуациях поможет такой вариант упражнения: надо просто положить согнутую в колене ногу на что-то — стул, кресло и т.д. — и отвести корпус назад, разогнув ногу в тазобедренном суставе.
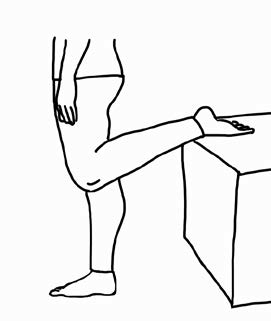
При запущенном гонартрозе бывает, что в суставной сумке развивается компенсаторный отек. Реализуется он через напряжение задних мышц бедра, преимущественно по внутренней поверхности. И убирать такое напряжение с помощью статического растяжения этих мышц можно за два-три дня, если делать растяжку несколько раз в день.
Подойдите к стулу, положите выпрямленную в колене ногу на стул, стопу противоположной ноги отведите в сторону так, чтобы таз тоже слегка развернулся в сторону от больной ноги. Наклонитесь к больной ноге и оставайтесь в таком положении не менее двух минут.
С помощью этих нехитрых упражнений вы сможете убрать боль в суставе быстро — всего за несколько дней. Артроз тоже начнет проходить, но на полное восстановление тканей костей потребуется намного больше времени — несколько лет. Растяжки нужно делать, исходя из принципов "чем больше, тем лучше" или "кашу маслом не испортишь". Количество повторений в день ограничивается только возможностями самого человека.
Лечение коксартроза с помощью упражнений
Коксартроз — это артроз тазобедренного сустава. Он образуется двумя суставными поверхностями — вертлужной впадиной (тазовые кости) и головкой бедренной кости.
Поскольку бедренная кость очень длинная (самая большая в человеческом теле), ее головка получает кровоснабжение не из общей артерии, которая снабжает кровью всю бедренную кость, а из дополнительной артерии из тазовой кости, которая в составе связки идет через тазобедренный сустав от тазовой кости до головки бедренной кости.
Эта уникальная особенность кровоснабжения приводит к тому, что питание суставного хряща бедренной кости нарушается не тогда, когда бедренная кость встает в неправильное положение относительно таза, а когда головка ее вдавливается в вертлужную впадину перенапряженными ягодичными мышцами, передавливая питающую ее артерию.
Вот так развивается коксартроз. И именно напряжение ягодичных мышц дает боль, которая беспокоит человека. С помощью упражнений боль убрать можно быстро, расслабив мышцы, а для избавления от артроза нужно намного больше времени.
Ягодичные мышцы очень мощные, большие. Они работают всегда, когда человек находится в вертикальном положении. И когда просто стоит, и когда идет, и при беге. Поэтому с течением времени в них накапливается остаточное напряжение (они "забиваются"). Соответственно, чтобы избавиться от боли, нужно расслабить ягодичные мышцы.
Принцип мышечного расслабления, как всегда, прост — нужно растянуть перенапряженные мышцы и подержать их в растянутом состоянии пять минут. Пять, потому что мышца очень мощная, большая, ей двухминутной растяжки недостаточно. И помним, что растягивать нужно мышцы обеих ног: хоть проблема начинается всегда с одной стороны, другая нога не в лучшем состоянии.
Приведу один из возможных вариантов растяжки ягодичных мышц.
Лягте на спину на пол в дверном проеме так, чтобы дверной косяк был примерно на уровне коленок. Закиньте одну ногу за противоположный косяк так, чтобы пятка свободно скользила по стене вниз. Расслабьтесь и контролируйте, чтобы таз не разворачивался вслед за поднятой ногой.
Хотя сам артроз тазобедренного сустава развивается из-за перенапряжения ягодичных мышц, практика показала, что они часто перенапрягаются компенсаторно из-за перенапряжения подвздошно-поясничных мышц. Поэтому нужно расслаблять и подвздошно-поясничные мышцы. Это можно делать разными путями, приведу два примера.
Лучшим вариантом растяжки является поперечный шпагат. Только обязательно переносите вес тела на руки. Если вес всего тела будет давить на ноги, мышцы не смогут расслабиться, так как будут удерживать этот вес, и напряжение останется. Поэтому нужно лечь животом на стол или стул, развести прямые ноги в стороны. И постоять в положении максимального разведения ног две минуты.
Для тех, кто не может сделать предыдущее упражнение, есть более простой способ расслабить подвздошно-поясничные мышцы. Но, конечно, он и менее эффективный.
Лежа на спине, согните ноги в коленях и сведите стопы вместе, а колени разведите в стороны. Для усиления эффективности упражнения можно положить руки на колени или бедра, помогая таким образом развести ноги сильнее. В таком положении тоже нужно оставаться не менее двух минут.

Колено – двухкостный мыщелковый сустав, считающийся в организме человека самым сложным по строению. Он регулярно испытывает повышенные нагрузки, поэтому у большинства людей к 40-50 годам уже частично изнашивается – хрящи высыхают, уменьшаются в размерах. Без лечения начинают развиваться различные болезни, воспалительные процессы, деформации, повышается риск травмирования. В некоторых ситуация помочь больному может только операция – артроскопия коленного сустава, ведь зачастую консервативные меры оказываются неэффективными.
Что такое артроскопия коленного сустава?

Артроскопия колена – это разновидность эндоскопической операции на коленном суставе, которая проводится с диагностической или лечебной целью. Она предполагает введение артроскопа (устройство в форме трубки с подсветкой) в суставную полость через небольшой прокол. Информацию о состоянии менисков, связок и других структур коленного сустава специалист получает по видео на мониторе: для этого внутрь колена вводится одна или несколько камер. Изображение на экране увеличено в 40-60 раз, благодаря чему хирург может детально рассмотреть даже мельчайшие патологические изменения.
Кроме специальной оптики, в ходе артроскопии применяются тонкие манипуляционные инструменты:
- кусачки;
- зонды;
- шейверы;
- крючки;
- канюли;
- иглы для биопсии.
Артроскопия коленного сустава является малоинвазивной операцией, и все-таки она относится к хирургическим вмешательствам, может иметь осложнения и требует реабилитации. Тем не менее, артроскопия переносится пациентом легче, чем открытая операция, зато сложна для специалиста: все действия должны быть точными, скоординированными, иначе сустав может быть поврежден.
Преимущества процедуры
Артроскопическая операция на коленном суставе позволяет выполнять самые тонкие манипуляции на менисках, связках, суставной капсуле, хрящах, при этом повреждения окружающих тканей будут минимальными. Риск травмирования самого сочленения костей при артроскопии практически отсутствует.
Прочие достоинства операции:
- малое количество разрезов, следовательно, короткий восстановительный период;
- отсутствие необходимости долго лежать в больнице;
- возможность ходить уже через несколько дней, а на костылях – буквально через сутки;
- практически полное отсутствие шрамов и рубцов, скорое заживление ран;
- решение широкого спектра проблем – от лечения артроза до восстановления поврежденного мениска.
Виды операций
В зависимости от цели и типа операции в ее ходе можно:
- изучить состояние полости коленного сустава, менисков и связок;
- выявить все существующие патологические изменения;
- оценить функцию основных структур;
- провести необходимые лечебные манипуляции – сделать пластику, удалить ткани и т.д.
Чаще всего операция артроскопия проводится при травме коленного сустава, особенно, при повреждении менисков. Если требуется резекция менисков, вмешательство называется менискэктомией. Операция направлена на восстановление целостности поврежденных элементов, которые сшивают специальными рассасывающимися нитями. При застарелой травме осуществляют удаление части хрящей – экстирпацию.
Прочие виды артроскопии коленного сустава:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Полная замена менисков – установка донорских трансплантатов. Также может осуществляться вживление хрящей из коллагеновых волокон.
- Артропластика для восстановления стабильности колена. Назначается при разрыве или сильном растяжении связок. Может включать пересадку трансплантата из подколенного сухожилия (абразивная артропластика).
- Артроскопическая санация. Предполагает удаление гноя, остатков крови, пораженных инфекцией зон, очагов некроза из сустава.
- Диагностическая артроскопия. Используется как самая надежная мера при диагностике сложных, сочетанных заболеваний и травм колена. Чаще всего выполняется диагностическо-лечебная операция, предполагающая последующее хирургическое лечение обнаруженных заболеваний.
Показания к проведению
Изначально артроскопия области колена применялась только как исследовательская процедура. Сейчас она назначается для выполнения широкого спектра реконструктивных манипуляций малоинвазивным способом. Очень часто артроскопия назначается больным с ревматоидным артритом – тяжелой деформирующей патологией, вызывающей сильные боли и тугоподвижность колена. Вмешательство поможет восстановить функцию колена, причем чем раньше оно будет проведено, тем больше шансов у человека на полноценную жизнь в будущем.
Среди патологий травматического характера, которые чаще всего становятся показаниями для артроскопической операции на разных участках коленного сустава, значатся:

Не менее часто артроскопия производится на запущенной стадии гонартроза, при воспалении синовиальной оболочки – синовите, при остром гнойном бурсите (воспалительном процессе в бурсе). Также показаниями могут служить некроз мыщелков, крупные кисты, рассекающий остеохондрит. Менее часто встречающиеся заболевания тоже могут стать основанием для операции — синдром медиопателлярных складок, контрактуры сустава, гиперплазия жирового тела, болезнь Кенига.
Противопоказания к процедуре
В некоторых случаях оперативное лечение не может быть проведено из-за высокого риска осложнений. Так, артроскопия коленного сустава воспрещена при ряде острых состояний в области колена: в большинстве ситуаций поможет только открытое вмешательство с удалением пораженных тканей.
Речь идет о таких заболеваниях:
- тяжелый гнойный процесс, в том числе – угрожающий системным распространением;
- обильное кровоизлияние, обширный гемартроз;
- остеомиелит – гнойное воспаление кости;
- туберкулез костной ткани;
- полный разрыв всех связок;
- сложные сочетанные травмы.
Нельзя производить артроскопию при общем нестабильном состоянии больного, после сердечного приступа. Запрещены манипуляции при неполном восстановлении от инсульта, инфаркта, в шоковом и ослабленном состоянии. Сложности с улучшением функции сустава артроскопическим методом будут при анкилозе – разросшуюся фиброзную ткань лучше удалять через открытый доступ. При высоком риске последствий от наркоза меняют тип анестезии на эпидуральный или локальный, либо вовсе отказываются от вмешательства.
Временными противопоказаниями до исчезновения или коррекции также служат:
- ОРВИ, грипп, иные инфекции;
- период менструации;
- нарушения свертываемости крови;
- обострение хронических патологий.
Подготовка к операции

Перед выполнением артроскопии коленного сустава с целью лечения или диагностики нужна определенная подготовка. Она предусматривает полное обследование сустава и консультацию специалиста хирургического отделения – ортопеда, травматолога.
Непосредственно перед помещением в отделение пациент должен сделать ряд анализов и пройти обследования:
- ОАК, БАК;
- общий анализ мочи;
- флюорографию;
- кардиограмму;
- анализ на РВ;
- определение группы крови, резус-фактора.
Обязательно производится консультация с анестезиологом, в ходе которой врач изучит показатели здоровья и подберет самый подходящий вид наркоза. Накануне перед артроскопией нужно отказаться от тяжелой пищи и курения, за 12 часов до вмешательства – перестать кушать, за 4 часа – прекратить пить. Обязательно бреется нога в области колена, чтобы антисептическая обработка была более надежной. Перед артроскопией коленного сустава делают клизму и дают успокоительное, если в этом есть потребность. В ряде случаев делают премедикацию – вводят комплекс седативных, антигистаминных, анальгезирующих средств.
Как выполняется артроскопия коленного сустава?
Операция проводится после введения анестезии. Нужно помнить, что это вмешательство чрезвычайно редко осуществляется под местным обезболиванием, поскольку его действие слабое и кратковременное. 
Обычно специалисты применяют такие формы анестезии:
Крайне нежелательно, чтобы артроскопия шла более 2 часов. В таком случае мениски, мыщелки, нервные стволы слишком долго остаются обескровленными и могут повреждаться.
Ход вмешательства выглядит таким образом:
- вводится анестезия согласно выбранному протоколу;
- на ногу накладывается эластичный бинт, жгут с целью обескровливания;
- делается 2-3 разреза размером до 3-6 мм, затем через них осуществляются проколы троакаром;
- вводятся инструменты и средства видео, фотообзора;
- в полость сустава закачивается стерильная жидкость для промывания от крови, продуктов воспаления с целью оптимизации обзора;
- сустав обследуется, выявляются все отклонения от нормы;
- производятся лечебные манипуляции (пластика связок, иссечение мениска, санация, ушивание, удаление инородных тел и т.д.);
- проколы зашиваются (с оставлением дренажа).
Результаты артроскопии – что дает операция?
Артроскопия коленного сустава помогает специалисту рассмотреть все структуры данной анатомической зоны – суставные поверхности костей, хрящи, надколенник, связки и сухожилия, синовиальные сумки. Нормальный суставной хрящ имеет толщину 3-4 мм, на вид гладкий, эластичный, белый. Если состояние хряща изменено, чаще диагностируется самое распространенное заболевание колена – артроз. Обычно в ходе операции не только уточняется степень артроза, но и производятся лечебные мероприятия.
Во время проведения артроскопии можно решить различные проблемы с менисками, заболевания которых становятся осложнениями травм, занятий спортом. Плотные, упругие хрящевые образования внутри колена прикреплены к суставной капсуле, и при резком ударе могут отрываться или разрываться. Если раньше существовало мнение, что при разрыве хрящ надо полностью удалять через открытый разрез, то сейчас и медиальный, и латеральный мениски сохраняют в как можно большем объеме, а все действия производят путем артроскопии. Это помогает снизить риск развития артроза, быстро вернуться к повседневной жизни.
Кроме прочего, вмешательство дает возможность произвести:
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
- реконструкцию связочного аппарата;
- удалить свободные фрагменты (обломки) костей, хрящей;
- откачать гной, кровь и промыть суставную полость;
- удалить некротизированные ткани;
- закрепить надколенник при его вывихе;
- иссечь рубцы, спайки, соединительнотканные тяжи.
Осложнения после операции
Осложнения артроскопии встречаются редко, обычно она успешно переносится пациентом и не вызывает последствий. Есть ряд неприятных симптомов, которые считаются нормальными после любого хирургического вмешательства, и избежать их практически невозможно. К таковым относятся боль, отек мягких тканей в первые 1-3 суток после проведения процедуры. В течение 2-4 недель также наблюдается ограничение подвижности сустава, что тоже является нормой.
Аномальные осложнения встречаются редко и обычно связаны с нарушением правил обработки ран или неправильным поведением самого больного. Игнорирование обязательных процедур, перевязок, ранние избыточные нагрузки на ногу сильно увеличивают опасность неприятных последствий.
Среди них можно назвать:
- воспаление мягких тканей;
- проникновение инфекции в суставную полость;
- гемартроз (кровоизлияние);
- тромбоз окружающих сосудов.
Изредка в ходе артроскопии случайно повреждаются связки, нервные стволы, сосуды, что может вызвать необходимость в выполнении нового вмешательства (сразу или спустя 4-6 недель после заживления тканей). Нужно срочно обратиться к доктору, если наблюдаются сильное покраснение тканей, резкий отек и болезненность при касании, гипертермия ноги или повышение температуры тела. Устранять такие последствия надо без промедления, иначе есть риск инфекционного поражения тканей!
Реабилитация пациента
Восстановительный период может длиться от 2 до 12 месяцев в зависимости от сложности манипуляций, возраста больного, соблюдения рекомендаций врача, правильности назначенных мер реабилитации.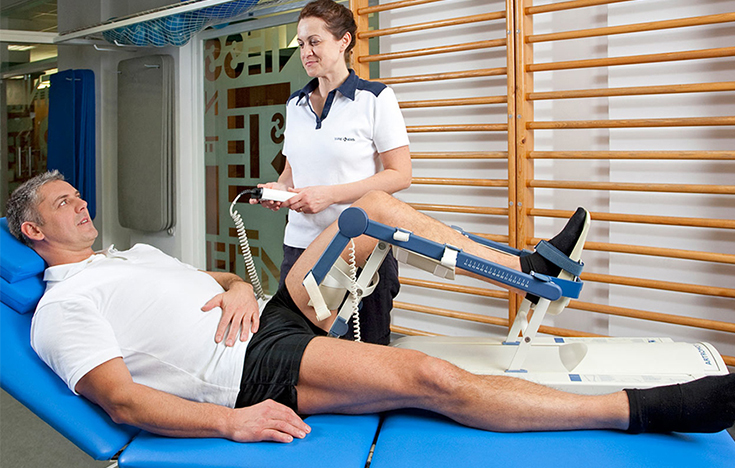
Обычно в стационаре человек находится 3-5 суток, во время которых ему:
- обездвиживают нижнюю конечность, ставят ее на возвышение, чтобы снизить отек;
- регулярно меняют повязки, обрабатывают кожу антисептиками;
- дают антибиотики, анальгетики;
- накладывают холодные компрессы на 40 минут;
- делают эластическое бинтование ноги, либо выдают компрессионное белье;
- применяют шину или жесткий ортез (после сложного вмешательства);
- к концу 2 дня убирают дренаж.
В течение недели нужно ходить с опорой на костыли, ортопедическую трость. Если же проводилась артроскопическая пластика, нога и вовсе должна быть обездвижена на 2 недели до заживления тканей. Согласно рекомендациям врача, с 4 по 15 день начинают делать лечебную гимнастику, которая направлена на восстановление подвижности мышц, сухожилий.
Вначале ЛФК выполняется только в положении лежа, затем – стоя, а в позднем восстановительном периоде к ней добавляются занятия на тренажерах, плавание, пешие прогулки. Полная нагрузка на ногу разрешается только спустя 1-2 месяца. Также при реабилитации посещают сеансы физиотерапии (по показаниям), массажа. Обязательно следят за правильным питанием, обогащая его мясом, желатином, яйцами, молочной пищей. Эти меры помогут быстро восстановиться после проведенной артроскопии.
Читайте также:


